Как можно перелить кровь инфицированного
Трансфузия крови – это введение внутрь организма цельной крови или ее компонентов (плазмы, эритроцитов). Делается это при многих заболеваниях. В таких сферах, как онкология, общая хирургия и патология новорожденных, сложно обходится без этой процедуры. Узнайте, в каких случаях и как переливают кровь.
Правила переливания крови
Многие люди не знают, что такое гемотрансфузия и как происходит эта процедура. Лечение человека таким методом начинает свою историю далеко в древности. Лекари Средневековья широко практиковали такую терапию, но не всегда успешно. Свою современную историю гемотрансфузиология начинает в 20 веке благодаря бурному развитию медицины. Этому поспособствовало выявление у человека резус-фактора.
Ученые разработали методики консервирования плазмы, создали кровезаменители. Широко используемые компоненты крови для переливания получили свое признание во многих отраслях медицины. Одно из направлений трансфузиологии – плазмотрансфузия, ее принцип базируется на введении в организм пациента свежезамороженной плазмы. Гемотрансфузионный метод лечения требует ответственного подхода. Чтобы избежать опасных последствий, существуют правила переливания крови:
1. Гемотрансфузия должна проходить в асептической среде.
2. Перед процедурой, вне зависимости от ранее известных данных, врач лично должен провести такие исследования:
- определение групповой принадлежности по АВ0 системе;
- определение резус-фактора;
- проверить, совместим ли донор и реципиент.
3. Запрещается использование материала, который не прошел исследование на СПИД, сифилис и сывороточный гепатит.
4. Масса взятого материала за один раз не должна быть свыше 500 мл. Взвесить его должен врач. Храниться он может при температуре 4-9 градусов 21 день.
5. Новорожденным процедура проводится с учетом индивидуальной дозировки.
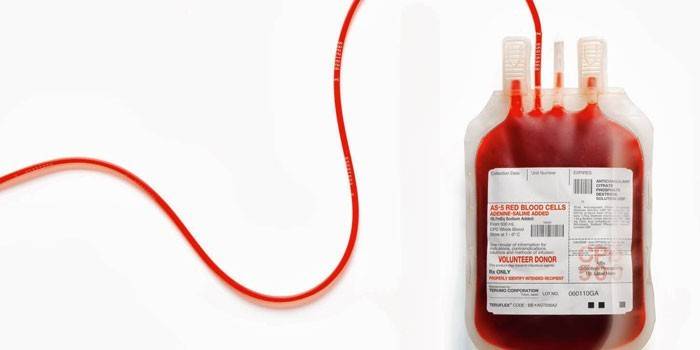
Совместимость групп крови при переливании
Основные правила трансфузии предусматривают строгое переливание крови по группам. Существуют специальные схемы и таблицы совмещения доноров и реципиентов. По системе Rh (резус-фактора) кровь подразделяется на положительную и отрицательную. Человеку, имеющему Rh+, можно давать Rh-, но не наоборот, иначе это приведет к склеиванию эритроцитов. Наглядно наличие системы АВ0 демонстрирует таблица:
Исходя из этого, можно определить основные закономерности гемотрансфузии. Человек, имеющий О (I) группу, является универсальным донором. Наличие АВ (IV) группы свидетельствует, что обладатель – универсальный реципиент, ему можно делать вливание материала любой группы. Обладателям А (II) можно переливать О (I) и А (II), а людям имеющим В (III) – О (I) и В (III).
Техника переливания крови
Распространенный метод лечения различных заболеваний – это непрямая трансфузия свежемороженой крови, плазмы, тромбоцитарной и эритроцитарной массы. Очень важно провести процедуру правильно, строго по утвержденным инструкциям. Делают такое переливание с помощью специальных систем с фильтром, они одноразовые. Всю ответственность за здоровье пациента несет лечащий врач, а не младший медицинский персонал. Алгоритм переливания крови:
- Подготовка пациента к гемотрансфузии включает в себя сбор анамнеза. Врач выясняет у пациента наличие хронических заболеваний и беременностей (у женщин). Берет необходимые анализы, определяет группу АВ0 и резус-фактор.
- Врач выбирает донорский материал. Макроскопическим методом его оценивает на пригодность. Перепроверяет по системам АВ0 и Rh.
- Подготовительные меры. Проводится ряд проб на совместимость донорского материала и пациента инструментальным и биологическим способом.
- Проведение трансфузии. Пакет с материалом перед трансфузией обязан пребывать при комнатной температуре 30 минут. Процедуру проводят одноразовой асептической капельницей со скоростью 35-65 капель в минуту. При проведении переливания больной должен находиться в абсолютном спокойствии.
- Врач заполняет протокол гемотрансфузии и дает инструкции младшему медицинскому персоналу.
- За реципиентом наблюдают на протяжении суток, особенно пристально первые 3 часа.
Переливание крови из вены в ягодицу
Аутогемотрансфузионная терапия сокращенно называется аутогемотерапия, это переливание крови из вены в ягодицу. Является оздоровительной лечебной процедурой. Главное условие – это укол собственного венозного материала, который осуществляется в ягодичную мышцу. Ягодица должна прогреваться после каждого укола. Курс составляет 10-12 дней, на протяжении которых объем вводимого кровяного материала увеличивается с 2 мл до 10 мл за один укол. Аутогемотерапия – это хороший метод иммунной и обменной коррекции собственного организма.
Прямое переливание крови
Современная медицина применяет прямое переливание крови (сразу в вену от донора реципиенту) в редких экстренных случаях. Достоинства такого метода в том, что исходный материал сохраняет все присущие ему свойства, а недостаток – сложное аппаратное обеспечение. Переливание таким методом может вызвать развитие эмболии вен и артерий. Показания к гемотрансфузии: нарушения системы свертываемости при безуспешности другого вида терапии.
Показания к переливанию крови
Основные показания к переливанию крови:
- большие экстренные кровопотери;
- кожные гнойные заболевания (прыщи, фурункулы);
- ДВС-синдром;
- передозировка непрямых антикоагулянтов;
- тяжелые интоксикации;
- болезни печени и почек;
- гемолитическая болезнь новорожденных;
- тяжелые анемии;
- хирургические операции.
Переливание крови (гемотрансфузия) — процедура, которая формально приравнивается к хирургическому вмешательству. Ее проводят с помощью иглы, введенной непосредственно в вену пациента, или заранее установленного венозного катетера. Несмотря на кажущуюся простоту переливания крови, оно должно проводиться с учетом целого ряда факторов, особенно если речь идет о онкологических больных.
Необходимость хотя бы в разовом переливании крови у ракового больного возникает с большой долей вероятности: по данным Всемирной организации здравоохранения, анемия тяжелой степени наблюдается у 30% пациентов на ранних стадиях онкозаболеваний и у 60% пациентов после химиотерапии. Что же следует знать о процедуре гемотрансфузии?
Нюансы переливания крови при раке
Правильно назначенное и организованное переливание крови помогает нормализовать состояние онкологического больного и предотвратить осложнения заболевания. Современная медицина накопила достаточную статистику по выживаемости онкобольных, подвергавшихся процедурам гемотрансфузии. Выяснилось, что переливание цельной крови может усилить процессы метастазирования и ухудшить способность организма сопротивляться патологическим процессам. Поэтому при раке переливают только отдельные компоненты крови, причем подбор препарата должен быть индивидуальным и учитывать не только группу крови и диагноз больного, но и его состояние. В тяжелых случаях (поздние стадии рака, послеоперационный период) могут потребоваться повторные переливания крови. Остальным больным после первой процедуры необходим динамический контроль показателей крови, иногда — назначение индивидуального курса гемотрансфузии. Эффект от правильно выполненной гемотрансфузии заметен практически сразу после процедуры: самочувствие больного улучшается, чувство слабости отступает. А вот длительность эффекта — вопрос индивидуальный.
Опросы показывают, что лишь 34% онкологических больных ставят на первое место обезболивающие процедуры. 41% опрошенных высказываются, прежде всего, за избавление от постоянной усталости, вызванной в основном анемией.
Когда же требуется переливать кровь? Некоторые виды онкологических заболеваний, например злокачественные опухоли ЖКТ и женских половых органов, часто вызывают внутренние кровотечения. Длительное течение рака приводит к различным нарушениям жизненно важных функций, вызывающим так называемую анемию хронического заболевания. При поражении красного костного мозга (как вследствие самого заболевания, так и в результате химиотерапии), селезенки, почек снижаются функции кроветворения. И наконец, при раке могут потребоваться сложные хирургические операции, сопровождающиеся большой кровопотерей. Все эти состояния требуют поддержки организма с помощью препаратов донорской крови.
Переливать кровь нельзя при аллергиях, заболеваниях сердца, гипертонии 3-й степени, нарушениях мозгового кровообращения, отеке легких, тромбоэмболической болезни, тяжелой почечной недостаточности, остром гломерулонефрите, бронхиальной астме, геморрагическом васкулите, нарушениях со стороны центральной нервной системы. При тяжелых анемиях и острых кровопотерях переливание проводится всем больным без исключения, но с учетом и профилактикой возможных осложнений.
Переливание крови будет в наименьшей степени сопряжено со стрессом для организма, если использовать собственную кровь пациента. Поэтому в некоторых случаях (например, перед курсом химиотерапии) пациент ее сдает заранее, она хранится в банке крови и используется по мере необходимости. Также собственная кровь пациента может быть собрана во время операции и перелита обратно. Если нет возможности использовать собственную кровь, из банка крови берется донорская.
В зависимости от показаний переливают либо очищенную плазму, либо плазму с высоким содержанием тех или иных кровяных телец.
Плазму переливают при повышенной кровоточивости и тромбообразовании. Ее хранят в замороженном виде, чтобы при необходимости разморозить и провести переливание. Срок хранения замороженной плазмы — один год. Существует методика отстаивания размороженной плазмы для получения криопреципитата — концентрированного раствора факторов свертывания крови. Он переливается при повышенной кровоточивости.
Эритроцитарная масса переливается при хронической анемии и острых кровопотерях. В первом случае есть время понаблюдать за пациентом, во втором требуются экстренные меры. Если запланирована сложная хирургическая операция, предполагающая большую потерю крови, переливание эритроцитарной массы может быть проведено заранее.
Тромбоцитарная масса в основном требуется для восстановления показателей крови после химиотерапии. Также ее могут переливать при повышенной кровоточивости и кровопотерях в результате хирургического вмешательства.
Лейкоцитарная масса помогает повысить иммунитет, но в настоящее время ее переливают крайне редко. Вместо этого пациенту вводят колониестимулирующие препараты, активизирующие выработку организмом собственных лейкоцитов.
Несмотря на то, что в современной медицине устоялась тенденция назначать переливания крови только в самых крайних случаях, раковым больным гемотрансфузия назначается довольно часто.
Перед переливанием изучают анамнез и информируют пациента об особенностях переливания крови. Необходимо также измерить артериальное давление пациента, пульс, температуру, взять на исследование кровь и мочу. Потребуются данные о предыдущих переливаниях крови и осложнениях при них, если таковые были.
У каждого пациента должна быть определена группа крови, резус-фактор и Kell-антиген. Пациентам с отрицательным Kell-антигеном можно переливать только Kell-отрицательную донорскую кровь. Также у донора и реципиента должны быть совместимы группа и резус-фактор. Однако правильный подбор по этим параметрам не исключает негативной реакции организма на чужую кровь и на качество препарата, поэтому делается биопроба: вводится сначала 15 мл донорской крови. Если в последующие 10 минут нет никаких тревожных симптомов, переливание можно продолжать.
На одну процедуру может потребоваться от 30–40 минут до трех–четырех часов. Переливание тромбоцитарной массы занимает меньше времени, чем переливание эритроцитарной. Используются одноразовые капельницы, к которым подсоединяют флаконы или гемаконы с препаратами крови. По окончании процедуры пациент должен оставаться в лежачем положении как минимум два–три часа.
При назначении курса длительность и частота процедур переливания определяется показателями анализов, самочувствием больного и тем, что за одну процедуру больному можно перелить не более двух стандартных доз препарата крови (одна доза — 400 мл). Разнообразие онкологических заболеваний и особенностей их течения, а также индивидуальная переносимость процедур не позволяют говорить о каких-либо универсальных схемах. Например, больным с лейкемией могут требоваться ежедневные процедуры с варьированием объема и состава препаратов крови. Курс проводится под постоянным контролем всех параметров жизнедеятельности организма больного, его самочувствия и при первой необходимости прекращается.
Несмотря на все меры предосторожности, примерно в 1% случаев гемотрансфузия может вызывать негативную реакцию организма. Чаще всего это проявляется в виде лихорадки, озноба и сыпи. Иногда могут наблюдаться проблемы с дыханием, повышение температуры, покраснение лица, слабость, появление крови в моче, боль в пояснице, тошнота или рвота. При своевременном выявлении этих признаков и обращении к врачу опасности для жизни больного нет.
Переливание крови онкологическим больным надежнее всего проводить в специализированном стационаре, где они будут находиться под круглосуточным наблюдением медперсонала. Однако в некоторых случаях переливание проводится амбулаторно. По возвращении домой после процедуры необходимо следить за состоянием больного и при ухудшении его самочувствия вызвать неотложную помощь.
Нужно понимать, что заразиться ВИЧ–инфекцией можно только при прямом контакте с внутренними жидкостями больного человека — спермой, кровью, жидкостями влагалища, материнским молоком. Заражение происходит только в том случае, если эти материалы попадают в кровь или на слизистую оболочку человеческого организма. Вирус также присутствует в моче, кале, рвотных массах, слюне, поте и слезах, но в гораздо меньшем количестве. Если же в этих жидкостях присутствует кровь, то опасность заражения возрастает в несколько раз.
Проникновение вируса в здоровый организм происходит с том случае, если зараженные материалы попадают на поврежденную слизистую оболочку. Это может быть порез, рана или же просто трещина. Следует помнить, что ВИЧ не передается через объятия, рукопожатия. Невозможно им заразится также при чихании, кашле, пребывании в одном помещении, пользовании одной крышкой унитаза, пользовании одной посудой.
В большинстве случаев ВИЧ – инфицированный материал попадает в кровь здорового человека. Это может происходить разными путями. Например:
во время переливания крови. Конечно же, вся донорская кровь проходит проверку на наличие ВИЧ – инфекции. Но дело в том, что при изучении результатов анализов медики обращают внимание на наличие в крови антител к этой инфекции, а у больного человека они начинают вырабатываться только через полгода после заражения. Это значит, что даже если вируса в крови не найдено, материал все равно может быть зараженным;
ВИЧ – инфекция широко распространена среди наркоманов, так как они пользуются общими иголками и шприцами, которыми вводят наркотики в вену;
вирус может передаваться с крови матери к ребенку во время беременности или уже непосредственно при родах;
при кормлении ребенка грудным молоком зараженной женщины;
во время непосредственного контакта со спермой или влагалищными жидкостями. На самом деле это один из самых распространенных способов заражения. Происходит оно, как правило, без использования кондомов во время полового акта с больным человеком. Для процесса проникновения вируса в здоровый организм будет вполне достаточно небольшой ранки или трещины во влагалище, на половом члене, в прямой кишке, и даже на слизистой оболочки рта. Презерватив тоже не может дать стопроцентной защиты от инфицирования, потому, то он не может защитить все части тела. Так, что передача через укусы и поцелуи тоже вполне возможна. Да и презервативы бывают разные. Например, презерватив для семейных пар может защитить от нежелательной беременности, но против ВИЧ он практически бесполезен. Есть специальные кондомы для орального, вагинального и анального секса, которые могут защитить от опасной инфекции.
Теперь стоит рассмотреть какова вероятность проникновения инфекции при различных путях передачи, и какова статистика способов заражения.
Незащищенные половые отношения: заражаются в 1%случае (исключением является анальный секс, так как риск возрастает до 10%). Процент зараженных таким способом людей — 70 – 80%.
Переливание донорской крови: вероятность того, что человек заболеет — 90%. Таким способом заражено примерно 3 – 5% людей.
Нанесение ранок и царапин зараженными ножничками, бритвами и другими инструментами: вероятность заражения 2%. Таким образом заболевание передается примерно в 0,1% случаев.
Внутриматочное заражение плода: вероятность, что ребенок родится инфицированным — 30%. Вклад в развитие эпидемии приблизительно 5 – 10 %.
Довольно редко ВИЧ можно заразиться в быту, но, поскольку такая возможность реально существует, лучше знать о ней заранее. Как может передаться ВИЧ в быту?-ВИЧ может передаваться через кровь. Причём для заражения нужно, чтобы кровь ВИЧ-инфицированного попала непосредственно в кровь другого человека – вне человеческого организма ВИЧ не живёт. Такая ситуация в быту может возникнуть, например, при общем использовании с ВИЧ-положительным человеком бритвы и зубной щётки. Во время бритья часто возникают микропорезы кожи, и на бритве может оставаться кровь. Бытовое заражение ВИЧ через бритву реально имеет место на практике! То же самое касается и зубной щётки. При чистке зубов дёсны могут сильно кровоточить. Использование такой щётки после ВИЧ-инфицированного человека также может привести к заражению ВИЧ. Кроме того, контакт с зараженной кровью может возникнуть при порезе у больного ВИЧ-инфекцией человека. В этом случае нужно обработать рану, остановить кровотечение и наложить марлевую повязку или лейкопластырь, все это необходимо делать в резиновых перчатках.
Увеличенные лимфатические узлы;
Резкая утрата веса без видимых причин;
Увеличенная потливость, особенно ночью;
Длительные поносы без видимых причин;
Повышение температуры;
Беременность или ее планирование;
Подготовка к операции;
Стационарное лечение в больнице;
Наличие таких болезней, как туберкулез;
После анализа человек узнает, болен ли он, и в случае положительного результата можно делать заключение в какой стадии развития находится его болезнь или же насколько эффективным будет его лечение.
Исследования крови проводятся в специально предназначенных для этого лабораториях, куда доставляют все образцы из больниц и поликлиник. Для проверки на ВИЧ кровь должна быть взята из вены. Далее квалифицированные специалисты, которые работают в таких лабораториях, должны определить есть ли в образцах крови антитела к данной инфекции. Для того чтобы правильно установить диагноз необходимо определить наличие в крови антигенов, а также выявить ДНК-провирус.
Анализ крови проводят два раза, для того, чтобы подтвердить наличие заболевания и избежать ошибок. Конечно же, для диагноза будет недостаточно простых анализов крови. При риске быть инфицированным нужно также пройти полное обследование всего организма, а именно клиническое, эпидемиологическое и иммунологическое. Только имея все результаты таких исследований можно ставить окончательный диагноз.
Любой человек может сдать анализ крови. Такие исследования проводят в большинстве областных и районных поликлиник и больниц. Посещение лаборатории не занимает много времени. Кроме того, можно пройти такое исследование, оставаясь полностью анонимным. Диагностика этого заболевания абсолютно бесплатна. С результатами можно ознакомиться примерно через 2 -5 дней.
Где можно сдать кровь на ВИЧ?
Заразиться ВИЧ через кровь можно в случае попадания в кровоток инфицированной жидкости через микроповреждения на кожном покрове или слизистых оболочках. В таком случае, иными словами, имеет место парентеральный путь передачи инфекции, который диагностируют в 90-100% случаев заболевания.
На вопрос, можно ли заразиться ВИЧ через кровь, но иными путями, специалисты однозначно отвечают – да. Так, существуют случаи передачи инфекции при переливании зараженной крови донора, во время пересадки тканей или органов больного человека. По этой причине ВИЧ-инфицированный не подходит для сдачи донорской крови и отдачи своих органов для пересадки другим людям. Передается ли ВИЧ другими способами через кровь – подробнее в статье.
Особенности заболевания
Вирус иммунодефицита человека – длительно текущее инфекционное заболевание, которое вводит в поражение иммунную систему. В результате воздействия ВИЧ-инфекции, при отсутствии необходимого лечения на начальных стадиях, возникает СПИД – синдром приобретенного иммунодефицита, который в большинстве случаев сопровождается скорым летальным исходом.
ВАЖНО! Сам, непосредственно, СПИД, не передается от одного человека другому. Это – не отдельная патология, а стадия развития ВИЧ-инфекции. Данный этап характеризуется вторичными тяжелыми процессами, вызванными оппортунистическими инфекциями с частым присоединением онкологических явлений.

У зараженного ВИЧ-инфекцией человека вирус может находиться в организме на протяжении нескольких десятков лет, никак себя не проявляя, позже активизируясь под воздействием провоцирующего фактора. Вне человеческого организма инфекция быстро погибает, но в капле крови способна выживать на протяжении 1-2 дней. Вирус боится высокой температуры и составов с дезинфицирующим действием.
В ходе проведенных анализов пути заражения у многих людей получены результаты о возможности передачи инфекции не только через кровь, но и через сперму, вагинальный секрет, грудное молоко. Заражение ВИЧ невозможно через иные биологические жидкости, в которых вирус содержится в недостаточном объеме.
Для того, чтобы ВИЧ передался от больного человека здоровому, биологический материал должен попасть непосредственно в кровоток через кожный покров или слизистую оболочку.

- при незащищенном сексуальном контакте;
- во время переливания зараженной крови, пересадки органа или ткани;
- при внутривенном введении наркотических средств, которое осуществляется нестерильным инструментом;
- во время нанесения татуировки или проведения пирсинга с использованием нестерильного инструмента;
- при совместном использовании предмета личной гигиены, какого-либо инструмента, загрязненного кровью больного;
- во время родовой деятельности, при беременности через плаценту, при грудном вскармливании ребенку от больной матери.
Продолжительность инкубационного периода – 2 недели-6 и более месяцев. В это время инфекция активно размножается в лимфоцитарных клетках, но клинические проявления болезни еще не возникают. Кроме того, невозможно обнаружить антитела в крови методом лабораторных анализов.
ВАЖНО! Антитела к инфекции продуцируются примерно через 3-6 месяцев после ее проникновения в организм.
Сколько нужно крови, чтобы заражение ВИЧ произошло: это возможно даже при попадании 1 мл жидкости, которых достаточно для дальнейшего развития инфекции.

Можно ли заразиться ВИЧ при бытовом контакте: нет, нельзя, хотя многие люди избегают контакта с болеющими, предполагая, что такой путь передачи возможен.
Риск составляет 0% при контакте здорового человека с инфицированным в следующих случаях:
- при совместном приеме еды, использовании посуды;
- при совместном использовании полотенец и постельных принадлежностей;
- при посещении сауны, бассейна, сидении на одной скамейке или посещении туалетной комнаты;
- при укусах насекомых или животных;
- через слюнную жидкость, слезы, пот, мочу, кал, рвотные массы.
В вышеперечисленных случаях передача ВИЧ-инфекции невозможна.

Чтобы избежать инфицирования окружающих, рекомендуется моментальная обработка предметов, на которые попала зараженная кровь с помощью дезактивирующих, дезинфицирующих растворов.
СОВЕТ! Можно использовать бытовые средства, в составе которых содержится хлор. Если таковых нет под рукой, подойдет водка, другой крепкий напиток, которым заливают пятна крови.
С пищей, то есть через еду, вирусная инфекция не передается.

Если ВИЧ попал на стоматологический инструмент, возможна передача инфекции с кровью. При соблюдении врачом всех правил дезинфекции и стерилизации оборудования риск передачи инфекции через ротовую полость сводится к нулю.
Случаи инфицирования вирусной инфекцией через стоматологические инструменты в России не зарегистрированы.
Так как женщины часто живут, бывая, ничего не подозревая о своем ВИЧ-статусе, они могут заражать сексуальных партнеров при половых сношениях в период менструации. Объема инфекции, содержащегося в менструальной крови, достаточно для заражения.
Что делать если был риск заражения ВИЧ
Проведение экстренной профилактики необходимо, если удалось случайно контактировать с зараженной кровью больного при наличии порезов или микроповреждений на кожном покрове (слизистых оболочках). Это необходимо, чтобы предотвратить попадание вируса в кровь. Правила экстренной профилактики таковы:
- после использования зараженного инструмента кожный покров промывают под проточной водой с антисептическим мылом;
- кожные покровы обрабатывают спиртом 70%, чтобы обеззаразить их ткани;
- место укола протирают спиртовым раствором йода;
- после незащищенного полового контакта в первые 2 часа нужно подмыться теплой водой с использованием обеззараживающего средства, а после – обратиться к врачу;
- если инфицированная кровь попала в глаз, его промывают проточной водой.
Так как частота диагностирования этой болезни выросла, специалистами стали разрабатываться антиретровирусные препараты, которые можно принимать в случае наличия риска инфицирования. Таковые оказывают прямое действие на возбудителя, вызывая завершение жизненного цикла его частиц. Это способствует нарушению размножения патогенных клеток в организме, замедлению инфекционного процесса.
Как избежать заражения
Чтобы избежать заражения вирусной инфекцией, рекомендуется соблюдать следующие несложные правила:
- исключение случайных половых связей, использование барьерных средств контрацепции при контакте с новым сексуальным партнером;
- систематическое прохождение профилактического обследования организма (вирус может передаться не только через кровь, но и через иные биологические жидкости, например, если кровь при поцелуе попала на язык, содержащий микротрещинки);
- исключение повторного использования одноразового инструментария, в особенности, шприцов;
- переливание только проверенной на ВИЧ-инфекцию донорской крови (это касается и диагностики донорских органов, используемых для трансплантации).

Период времени распространения инфекции по организму выше у тех людей, которые имеют не ослабленную иммунную систему. Стремительное размножение патогенов у заразившегося человека происходит при наличии в организме иных инфекционных процессов, в особенности, хронического характера. Именно по этой причине рекомендуется постоянно повышать состояние иммунитета и устранять сопутствующие инфекции.
Соблюдаем осторожность
Чтобы вовремя провести профилактические мероприятия, даже, если кровь ВИЧ-инфицированного попала на кожный покров, нужно иметь под рукой необходимые средства, которые надо держать в домашней аптечке:
- спирт этиловый 70% (подойдет и 40% спиртовой раствор, к примеру, спиртные напитки, а именно, водка, которой обрабатывают возможное место проникновения инфекции, а вот средства с процентным содержанием спирта в 70% лучше не использовать, так как они обладают не обеззараживающим, а дубящим действием);
- йод, которым смазывают кожу, на которую попала кровь;
- марганцовка, которую разбавляют с дистиллированной водой в концентрации 1:10000;
- резиновые перчатки, бинт и вата, напальчники;
- хлорсодержащее средство, которое должно обладать процентным содержанием в 3% и более.
Для заражения достаточно нескольких секунд, при условии наличия предрасполагающего фактора. Поэтому медлить с проведением экстренной профилактики не стоит. Своевременное проведение соответствующих мероприятий позволяет исключить проникновение в организм инфекции.
ВИЧ-инфекция – одно из самых опасных заболеваний, которые имеют неблагоприятный прогноз при отсутствии необходимого лечения. Поэтому важно своевременно позаботиться о ее профилактике. В первую очередь – это контрольное обследование организма хотя бы два раза в год, что позволяет выявить болезнь на начальном этапе и сразу начать лечение.
Как получается, что в больницах заражают ВИЧ
В этом ролике видно, как частицы вируса (они окрашены в зеленый цвет) распространяются из пораженной клетки на здоровые. Именно так вирус поражает одну клетку крови за другой.
Первые случаи инфицирования в больнице произошли в 1988-1989 годах на юге России, тогда пострадало 270 детей и 22 взрослых. Несколько лет заражения не было, но с 2008 года опять начали регистрировать по 1-2 случая в год. А в 2014 их было сразу десять: в регионе ХМАО-Югра, Красноярском крае, Башкирской и Чеченской республиках, Свердловской, Псковской, Калужской, Новосибирской, Челябинской и Московской областях. В 2015 году их зарегистрировано пока 8, но это не окончательная цифра.
Расследовать сложно, говорят в Федеральном Центре СПИД. Медицинские учреждения зачастую стараются информацию скрыть. А люди, у которых был риск заразиться в больнице, не всегда соглашаются пройти обследование. А ведь иногда приходится проверить до полутора тысяч человек, которые лежали в больнице в момент, когда там было зафиксировано заражение. Именно поэтому точной статистики нет. Расследования могут идти очень долго, между инфицированием и обнаружением могут проходить годы.
Как получают компенсацию за заражение
Первый и пока единственный случай при трансплантации был зафиксирован в 2000 году в Свердловской области — пациенту пересаживали почку. В дальнейшем случаи инфицирования, связанные с оказанием медицинской помощи, регистрировали в 40 регионах. Преимущественно это были дети, зараженные в детских больницах при медицинских манипуляциях.
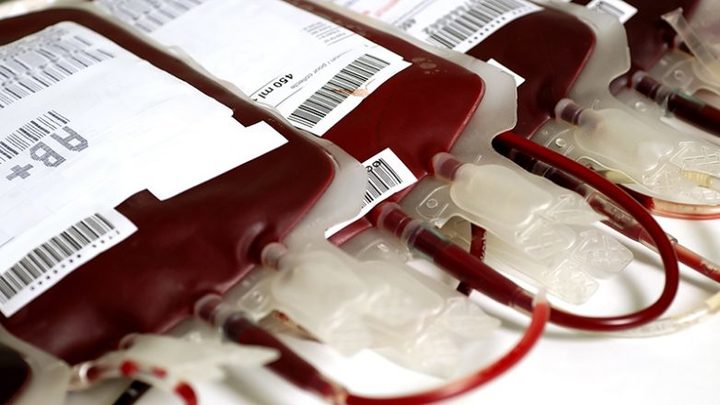
Самая большая компенсация за инфицирование ВИЧ в больнице сегодня составляет 5 миллионов рублей. Ее получила каждая из трех жительниц Свердловской области. Они были инфицированы во время лечения бесплодия кровью санитарки, которая вызвалась стать донором.
Также в Екатеринбурге на днях закончился и суд по случаю 2014 года: мужчине в Свердловской областной больнице перелили кровь от пяти доноров, сразу двое из которых оказались инфицированными. Суд также закончился присуждением компенсации в 800 тысяч. В этом же лечебном учреждении произошло инфицирование в конце 2015 года. Пока известно только то, что пациент — девушка около 25 лет, она также инфицировалась при переливании.
«У нас в области эпидемия генерализовалась, — продолжает Светлана Смирнова. — Это значит, что пораженность ВИЧ превысила 1% от количества населения. Из-за этого у нас очень много скрытых источников, то есть людей, которые считают себя здоровыми. Настолько здоровыми, что они спокойно идут сдавать кровь, как та санитарка в клинике. И если они заразились, условно говоря, вчера, то в ближайшие три месяца — так называемый период "серонегативного окна" — у них нельзя обнаружить вирус стандартными методами. Это увеличивает риски в донорстве крови и органов, и несмотря на то, что сегодня вкладываются огромные средства в меры безопасности, полностью исключить риск невозможно. И чем больше скрытых источников, тем больше вероятность инфицирования.

Пациенты часто не подозревают о своем положительном ВИЧ-статусе, и поэтому спокойно сдают зараженную кровь.
Реальное количество носителей инфекции — неизвестно
О числе скрытых источников можно судить по тому, что в одной только Свердловской области ежегодно выявляется от 60 до 100 ВИЧ-инфицированных доноров. Если выясняется, что они сдают кровь не в первый раз, начинается поиск тех, кто получал кровь от них.
Группу риска сейчас не определить четко. К примеру, в Свердловской области было введено обследование мужей беременных. В результате, у здоровых женщин за 2014 и 2015 годы было обнаружено более 200 половых партнеров с ВИЧ, чудом не успевших инфицировать их до и во время беременности.
Кстати. Пять миллионов рублей — это, пожалуй, самая крупная компенсация, которую будет выплачивать больница за инфицирование пациента ВИЧ. Так, к примеру, пока не удается добиться приличной компенсации для ребенка, которого инфицировали в перинатальном центре Московской области сразу и ВИЧ, и гепатитом С.
В конце января 2015 года в России был зарегистрирован милионный ВИЧ-инфицированный, по неофициальной статистике зараженных больше. Самые распространенные пути заражения — это инъекционные наркотики (57,3% инфицированных) и незащищенный секс (40,3%). Распространению вируса, в частности, способствует катастрофический недостаток информации среди населения.
Читайте также:


