К каким инфекциям относится трихомонада
В Международной классификации болезней (МКБ 10) включены 9 венерических, передающихся половым путем, заболеваний, среди которых есть трихомониаз. По статистике Всемирной организации здравоохранения, ежегодно им болеют чуть более 10 % населения.
А вот каково количество людей, в организме которых есть возбудитель трихомониаза, не знает никто. В разных источниках указываются цифры от 20 до 50 %.
Так что такое трихомониаз, насколько опасна эта инфекция и как от нее вылечится?

Трихомониаз или трихомоноз – это многоочаговая инфекция. Возбудители могут быть обнаружены в мочеполовой системе, в прямом отделе толстой кишки, во рту и миндалинах, в конъюнктиве глаза.
У новорожденных младенцев их могут обнаружить в легких. Из более 50 видов простейших жгутиковых, которые называют трихомонады, в организме человека могут жить 3 разновидности этих одноклеточных паразитов.
При этом они не выживают вне организмов хозяев, а трихомонады животных и птиц не передаются человеку.
Оральный трихомониаз
Trichomonas tenax или оральные трихомонады самые маленькие: длина – 5-14 мкм, ширина – 6-9 мкм (на фрагменте фото внизу). Живут в полости рта.
Размножаются продольным бинарным делением. Так как они есть почти у всех людей с заболеваниями пародонта, считается что с ними живут более 50% людей.

При обнаружении на соскобах рта, инфекция шифруется кодом МКБ 10 – A59.8 Трихомониаз других локализаций.
Trichomonas tenax усугубляют деградацию тканей пародонта посредством секреции таких веществ, как щелочные фосфатазы, фибронектин и катепсин. Избавиться от оральных трихомонад можно с помощью недельного приема трихопола, соблюдения гигиены полости рта и восстановлении здоровья зубов и десен.
Кишечный трихомониаз
Возбудитель кишечного трихомониаза – Trichomonas hominis. Отличается от других видов человеческих трихомонад меньшим, количеством жгутиков (не 5, а 4 или 3).
Эта разновидность паразитов живет только в толстом кишечнике, и питается фекальными бактериями.

Размножение происходит путем продольного бинарного деления. Кишечные трихомонады начинают это делать особо быстро при различных болезнях человека, которые сопровождаются поносом, а также если питание, насыщено большим количеством углеводов и клетчатки.
На заметку. Кишечный трихомониаз маскируется под колиты и энтероколиты, которые сопровождаются жидким стулом (1-8 раз в сутки).
В МКБ 10 кишечному трихомониазу присвоен код A07.8. Диагностируется заболевание при наличии симптоматической картины и положительных результатов анализа нативного мазка фекальных масс.
Инфекция Трихомониаз кишечный побеждается лекарствами с действующим веществом метронидазол. Дозировку и схему приема назначает врач.
Основные меры профилактики от заражения Trichomonas hominis – соблюдение гигиенических правил и санитарных норм. Государство должно принимать меры к предотвращению и контролировать невозможность фекального заражения пищевых продуктов, почвы и воды, а также следить за соблюдением санитарного режима в системе водоканалов и на пищевых предприятиях.
Урогенитальный трихомониаз
Венерическое заболевание трихомониаз – код в МКБ 10: А59.0 Урогенитальный трихомониаз, – может протекать в острой, подострой, хронической и латентной форме (трихомонадоносительство).
Возбудитель этой инфекционной болезни – одноклеточные жгутиковые паразиты Trichomonas vaginalis, которые живут на стенках уретры, влагалища, простаты. Поэтому довольно часто заболевание называют вагинальный, мочеполовой, или генитальный трихомониаз, но правильное прилагательное в этом медицинском термине – урогенитальный.

Заразиться при поцелуях, оральных ласках или орально-генитальных актах невозможно. Получить мочеполовой трихомониаз нереально и при генитально-анальных контактах.
Внимание! Можно ли рожать при трихомониазе? Да, можно. Но при этом, перед появлением нас свет, во время прохождения по зараженным родовым путям матери, плод будет инфицирован. Женщинам следует знать, что лечить трихомоноз можно до зачатия, во II и III триместрах, а в I триместре – запрещено.
Существует возможность передачи инфекции от носителя или больной женщины к здоровой, если во время лесбийской любви они обе будут, например, пользоваться одним и тем же искусственным фаллосом. Бытовое заражение теоретически возможно, но в практике не встречается.
Одноклеточные вагинальные жгутиковые паразиты обладают способностями, которые не дают возможности выработать человеческому организму иммунную защиту против них:
Кроме этого, Trichomonas vaginalis уникальны тем, что они умеют пожирать эритроцитов и гонококков, хламидий, микоплазмы, уреаплазмы, лямблий и других патогенных и условно патогенных инфекционных агентов. Но если красные кровяные тельца они разрушают, чтобы ими питаться, то с паразитами дело обстоит иначе.
Трихомонады просто спасают их от действия антибиотиков. Поэтому, чтобы наверняка вылечить пациента от любого венерического заболевания, опытный врач сначала обязательно проверит наличие T.vaginalis.
На заметку. Инкубационный период урогенитального трихомоноза начинается с 3-го дня от момента заражения. Но обычно, если симптомы проявляются, то происходит это на 7-14 день после классического полового акта, незащищенного барьерным контрацептивом, в котором принимал участие больной человек или носитель.
У вагинальных хламидий есть еще одна уникальная особенность. Внутри них есть большое количество гранул, которые при активизации деятельности и бурном воспалительном процессе в тканях вагины начинают усиленно выделять водород. Его пузырьки придают пенистость (на фото внизу) и особый запах женским выделениям.
В мужском и женском организме вагинальные трихомонады ведут себя по-разному. У мужчин проявления возникают только при осложненной форме болезни, и соответствуют полученной, благодаря инфицированию вагинальными трихомонадами, патологии – уретриту, морганиту, колликулиту, простатиту, купериту, везикулиту, эпидимиту.

У женщин, симптоматическая картина проявляется с 3 по 14 день после заражения, но возможна и отсрочка до 30 дней. При этом следует помнить, что женский или вагинальный трихомоноз тоже обладает торпидностью.
Признаки не проявляются у женщин с гипофункцией яичников и редкими, скудными месячными.
У остальных же, вагинальный трихомониаз проявляет себя следующими симптомами:
- зловонные пенистые выделения, цвет которых может варьировать от желтовато-зеленоватого до коричневатого;
- жжение и зуд во влагалище;
- стенки шейки матки и вагины напоминают кожицу клубники.
И у женщин, и у мужчин, в остром и подостром периодах болезни, во время полового акта может появляться болезненность, а во время мочеиспускания – незначительные рези и жжение.
К сведению. Ученые медики предполагают, что каждый 4 заразившийся не заболевает, а становится носителем. При этом манифестация заболевания может произойти у него в любой момент, а для сексуальных партнеров он всегда представляет опасность.
Цена нелечения вагинального трихомоноза – вульвит, кольпит, экзо- и эндоцервицит, сальпингоофорит, эндометрит, пельвиоперитонит, цистит, пиелонефрит. Бесплодие и трихомониаз относятся к не на 100 %, но довольно часто встречающимся причинно-следственным парам.

Инструкция такова, что за 5–7 дней до прохождения обследования необходимо будет прекратить прием лекарств и процедур, проводимых при терапии болезней мочеполовой сферы, так как они могут оказывать деформирующее и тормозящее действие на Trichomonas vaginalis. При хроническом и вялотекущем трихомонозе анализы нужно проводить после провокации.
Схему лечения должен подобрать врач. Какой она будет зависит от многих причин.
Например, при неосложненной форме инфекции, это может быть один из следующих вариантов:
- ударный разовый прием 2,5 г метронидазола;
- однократная доза 1,5 г орнидазола;
- 2 раза в день по 500 мг метронидазола в течение недели;
- 2 раза в день по 500 мг орнидазола в течение 5 дней.
Тинидазол при трихомониазе также может быть назначен или в ударной дозировке 2 г, или же его придется пить в течение 5 дней по 2 раза в день по 500 мг.

Терапия осложненного урогенитального трихомоноза более длительное. Ударные дозы работают плохо. Таблетки пьются 10-14 дней.
Кроме них врач может назначить вагинальные средства – свечи, таблетки или гель с метронидазолом, Тержинан, Клион-Д, Макмирорр комплекс-500. Некоторым женщинам хорошо помогает иммунотерапия Солкотриховаком.
Излеченность подтверждается повторным выполнением анализов через 2 и 4 недели после окончания лечения.
Профилактика трихомониаза, передающегося половым путем, – это занятие сексом в презервативе. Цена игнорирования этого требования может оказаться гораздо опасней для жизни. Ведь другой защиты от ВИЧ-инфицирования не существует.
Заключительное видео в этой статье посвящено теме диагностики и лечения 2-й по распространенности венерической болезни – урогенитальному трихомониазу.

Трихомониаз (трихомоноз) – половая инфекция, вызывающая воспаление органов мочеполовой системы. Проявляется признаками кольпита, уретрита, цистита, проктита. Часто сочетается с другими генитальными инфекциями: хламидиозом, гонореей, микоплазмой, кандидозом и т. д. В острой стадии отмечаются обильные выделения из влагалища, зуд и жжение – у женщин и болезненность при мочеиспускании – у мужчин. При отсутствии адекватного лечения переходит в хроническую форму и в дальнейшем может служить причиной простатита, бесплодия, осложненной беременности и родов, детской патологии и смертности.
Общие сведения
Трихомониаз (или трихомоноз) урогенитальный является заболеванием исключительно мочеполовой системы человека. Возбудитель трихомониаза – влагалищная (вагинальная) трихомонада, передающаяся половым путем.
Органы–мишени трихомониаза у мужчин - это уретра, простата, яички и их придатки, семенные пузырьки, а у женщин - влагалище, влагалищная часть цервикального канала, мочеиспускательный канал. Влагалищная трихомонада у женщин обнаруживается чаще по причине более выраженных проявлений трихомониаза и более частого посещения врача в профилактических целях. В основном, трихомониазом заболевают женщины репродуктивного возраста от 16 до 35 лет. Во время родов заражение трихомониазом новорожденного от больной матери происходит примерно в 5% случаев. У новорожденных трихомониаз протекает в легкой форме из-за особенностей строения эпителия и способен самоизлечиваться.
У мужчин, обычно, присутствие трихомонад не вызывает явной симптоматики трихомониаза, они зачастую являются носителями трихомонад и, не испытывая явного недомогания, передают инфекцию своим половым партнерам. Трихомониаз может быть одной из причин негонококкового уретрита, хронического простатита и эпидидимита (воспаления придатка яичка), способствовать развитию мужского бесплодия из-за снижения подвижности и жизнеспособности сперматозоидов.
Заражение трихомониазом в основном происходит при половых контактах. Бытовым путём - через загрязненное больным бельё, полотенца, купальники трихомониаз передается крайне редко.
Число заболеваний, связанных с трихомониазом, велико. Трихомониаз часто выявляется с другими возбудителями ИППП (гонококками, хламидиями, уреаплазмами, грибами рода кандида, вирусами герпеса). В настоящее время считают, что трихомонады способствуют развитию диабета, мастопатии, аллергии и даже онкологических заболеваний.

Биологические особенности возбудителя трихомониаза
Возбудители трихомониаза – трихомонады (Тип Простейшие, Семейство Жгутиковые) – одноклеточные анаэробные организмы – паразиты, широко распространены в природе. В теле человека паразитируют 3 вида трихомонад: вагинальная (наиболее крупная, активная, патогенная), ротовая и кишечная. Благодаря жгутикам трихомонады очень активны и подвижны. Трихомонады бесполы и всеядны, быстро размножаются в оптимальных условиях – при отсутствии кислорода и при t =35-37°С.
Трихомонады закрепляются в клетках слизистой оболочки мочеполового тракта и вызывают там воспалительный процесс. Продукты жизнедеятельности трихомонад отравляют организм человека, снижают его иммунитет.
Микроорганизмы (гонококки, уреаплазмы, хламидии, грибы рода кандида, вирусы герпеса, цитомегаловирус), попадая внутрь трихомонад, находят там защиту от действия лекарств и иммунной системы человека. Подвижные трихомонады могут разносить других микробов по мочеполовой системе и по кровеносным сосудам. Повреждая эпителий, трихомонады снижают его защитную функцию, и облегчают проникновение микробов и вирусов, передающихся половым путем (в том числе ВИЧ).
Хотя современная венерология владеет эффективными медикаментозными методами лечения большинства половых инфекций, избавиться от трихомониаза полностью чрезвычайно сложно даже в наши дни. Дело в том, что небелковая оболочка трихомонады не реагирует на действие антибиотиков и может быть разрушена только специальными противопротозойными препаратами.
Клиническая картина трихомониаза
Обычно инкубационный период трихомониаза длится от 2 дней до 2 месяцев. Если трихомониаз протекает в стертой форме, то первые симптомы могут проявиться через несколько месяцев после заражения при снижении иммунитета или обострении других хронических инфекций.
Трихомониаз (в зависимости от выраженности симптомов и длительности) может протекать в острой, подстрой, хронической формах и как трихомонадоносительство.
Клинические проявления трихомониаза у мужчин и у женщин различны. Трихомониаз у женщин протекает с более выраженными симптомами, мужской трихомониаз обычно существует в форме трихомонадоносительства.
Трихомониаз у женщин проявляется в форме уретрита, вульвовагинита, бартолинита, цервицита. Острая стадия трихомониаза имеет следующие проявления:
- значительные пенистые выделения желтого, зеленого цвета, с неприятным запахом;
- покраснение и раздражение слизистой гениталий (зуд, жжение), дерматит внутренней поверхности бёдер;
- повреждения слизистой гениталий (эрозии, язвочки);
- дискомфорт при мочеиспускании, дизурия;
- неприятные ощущения при половом контакте;
- иногда боли внизу живота.
Симптомы трихомониаза у женщин усиливаются перед наступлением месячных.
В детском возрасте трихомониаз наблюдается нечасто, как правило, у девочек. Заражение происходит неполовым путём от больных матерей через предметы обихода, бельё. Трихомониаз у девочек проявляется в виде вульвовагинита, при остром течении которого симптомы аналогичны взрослой форме заболевания.
Трихомониаз у мужчин протекает в виде трихомонадного уретрита (поражается мочеиспускательный канал) и сопровождается слизисто-гнойными выделениями, легким зудом, жжением сразу после полового акта либо мочеиспускания. При обследовании наблюдаются твёрдые инфильтраты, стриктура уретры. Трихомониаз может поражать предстательную железу и придатки яичек, вызывать простатит (в 40% случаев) и эпидидимит. Очень редко при трихомониазе у мужчин наблюдаются эрозии и язвочки слизистой, воспаление срединного шва.
Характер и количество выделений зависит от стадии воспалительного процесса: при хроническом трихомониазе отмечается незначительное количество слизистых выделений. Со временем они могут стихнуть, но выздоровление не наступает.
Свежий трихомониаз, при отсутствии лечения, переходит в хроническую форму (если от момента заражения прошло более 2 месяцев) или в трихомонадоносительство. Хронический трихомониаз может годами протекать с малой симптоматикой (
у 4% сопровождается дизурией и небольшими болевыми ощущениями,
Трихомонадоносительство выделяют как форму трихомониаза, при которой возбудитель выявлен лабораторно, но проявления заболевания отсутствуют. Это деление условно, так как разные формы трихомониаза могу переходить друг в друга. Стертые формы трихомониаза играют большую роль в распространении заболевания. Обитающий в мочеполовой системе возбудитель является источником заражения партнёра при половом акте и собственного повторного инфицирования.
Трихомониаз опасен своими осложнениями, т. к. увеличивает риск передачи других инфекций (в том числе ВИЧ), патологий беременности (преждевременные роды, мёртворождение), развитие бесплодия (мужского и женского), рака шейки матки, хронических заболеваний мочеполовой системы. При наличии сходных симптомов и даже при отсутствии их необходимо обследоваться на трихомониаз, и возможно другие ИППП. Это важно для женщин, планирующих беременность, для половых партнёров - трихомонадоносителей и больных трихомониазом; для всех, ведущих активную сексуальную жизнь.
Самолечение трихомониаза может привести к противоположному результату: трихомонады переходят в более агрессивную форму, начинают активнее размножаться, болезнь при этом приобретает скрытые или атипичные формы. Диагностировать и лечить трихомониаз в этом случае бывает гораздо сложнее.
Диагностика трихомониаза
Диагностика трихомониаза заключается в обнаружении возбудителя с помощью различных методов.
Достоверно трихомониаз выявляется с помощью лабораторных методов:
- микроскопии исследуемого материала (у женщин – мазки из влагалища и уретры, у мужчин - мазки из уретры);
- культурального (микробиологического) метода с использованием искусственных питательных сред;
- иммунологического метода;
- ПЦР – диагностики.
Трихомониаз у мужчин диагностируется труднее, из-за отсутствия симптоматики, кроме того трихомонады при таком течении заболевания находятся в нетипичной амебовидной форме. Перед планированием беременности и мужчина, и женщина должны пройти полное обследование на ИППП, в том числе на трихомониаз.
Лечение трихомониаза
Лечение трихомониаза проводят венерологи, гинекологи и урологи. Оно необходимо проводить при любых формах заболевания вне зависимости от наличия или отсутствии проявлений. Лечение трихомониаза нужно проводить одновременно для половых партнеров (даже при отрицательных анализах одного из них). Лечение трихомониаза только у одного из половых партнеров оказывается неэффективным, т. к. может происходить повторное заражение после лечения. Выработка антител против возбудителя трихомониаза не образует стойкого иммунитета, после лечения можно снова заболеть при повторном заражении.
Лечение трихомониаза необходимо сочетать с лечением других ИППП, которые часто сопровождают заболевание.
Необходимость лечения трихомониаза у беременной определяет врач, назначать его можно только во втором триместре беременности. По причине нечувствительности трихомонад к антибиотикам, при лечении трихомониаза назначают антипаразитарную терапию: используют препараты группы 5-нитроимидазолов. К ним относятся тинидазол, метронидазол, орнидазол, ниморазол, тернидазол. При лечении трихомониаза запрещено употреблять алкоголь даже в малых количествах, так как все препараты за исключением орнидазола вызывают антабусподобный синдром (влияют на обмен алкоголя в организме). Если трихомониаз протекает в неосложненной острой (подострой) форме, лечение заключается в приеме внутрь противопротозойных препаратов. При осложненном и хроническом течении трихомониаза предварительно назначается стимулирующая терапия. Симптоматическое и местное лечение применяют по показаниям. Только местное лечение трихомониаза (мази, свечи) будет неэффективно. При наличии смешанной инфекции (хламидии, уреаплазмы, гонококки, цитомегаловирус, кандиды) совместно с антипаразитарным препаратом назначается антибиотик.
Трихомониаз считают излечённым, когда возбудитель при диагностике не выявляется, и клинических симптомов не наблюдается. Половая жизнь во время лечения исключается. Необходимо сообщать своему половому партнеру о наличии трихомониаза и других ЗППП, о необходимости обследования и лечения.
Результат лечения трихомониаза зависит от нормализации микрофлоры мочеполовой системы и организма в целом. У женщин с этой целью используют вакцину против из инактивированных ацидофильных лактобацилл. Возможно назначение иммуномодулирующих препаратов.
Иногда встречается устойчивость трихомонад к определённому препарату группы 5-нитроимидазолов (обычно частичная), но изменение дозы, длительности приема или замена препарата этой же группы дают положительный результат в лечении трихомониаза. Чтобы избежать развития устойчивости трихомонад к антипаразитарным препаратам, проходя курс терапии, необходимо строго соблюдать все рекомендации врача.
Трихомониаз, будучи классическим ЗППП (заболеванием, передающимся половым путем), длительное время в качестве такового не воспринимался, да и сегодня это единственное ЗППП, в большинстве стран мира не подлежащее обязательной регистрации и учету. Среди населения и подавно бытуют идеи о том, что это-де не заболевание вообще.
Трудно придумать более нелепое заблуждение, чреватое к тому же многими тяжелыми последствиями.
Википедия со ссылкой на ВОЗ оценивает распространенность трихомониаза как 10% населения, т.е. в среднем каждый десятый землянин, включая младенцев и стариков, может оказаться инфицированным. В специальных источниках приводятся, однако, совсем другие проценты: в зависимости от конкретного региона, доля инфицированных влагалищной трихомонадой (возбудителем заболевания) женщин составляет от 30% до 90%. Каков процент зараженных мужчин, в точности не знает никто, поскольку выявляемость в этой категории совершенно недостаточна.
В мире инфицировано 270 миллионов человек (или еще больше); около 2 миллионов клинически значимых случаев обнаруживается ежегодно. По России данные столь же неточны, как и общая картина. Публикуемые оценки частоты встречаемости латентного или клинически значимого трихомониаза (напр., 1:1000) могут оказаться очень далекими от действительности.
Так или иначе, во всем мире мочеполовой трихомониаз является наиболее распространенной венерической (как говорили раньше) болезнью. Прогрессивно увеличивается доля зараженных и/или заболевающих подростков, что обусловлено ранним началом половой жизни и частой сменой партнеров. Распространенность в значительной степени зависит также от социально-экономических показателей: чем ниже уровень жизни и медицинского обслуживания, тем больше в стране трихомониаза.
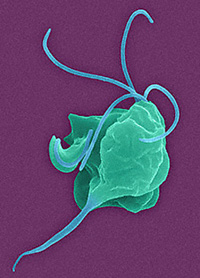
Влагалищная трихомонада (Trichomonas vaginalis) относится к жгутиковому классу простейших, входит в род трихомонад и отличается достаточно сложной структурой.
Передвигается трихомонада с помощью жгутиков и специальной мембраны, выполняющей функции крыла; могут также образовывать псевдоподии (ложноножки). Размеры невелики, особенно по сравнению с некоторыми гигантскими протозойными родами, и варьируют от 10-15 до 40 микрометров. Вне организма хозяина трихомонады неустойчивы, быстро погибают и в окружающей среде не обнаруживаются. Это затрудняет, кроме прочего, лабораторную диагностику, поскольку из-за хрупкости патогена не всегда удается даже донести препарат до микроскопа.
Влагалищная трихомонада была впервые описана А.Донне (Франция) в 1836 году, который выделил ее во влагалищной среде женщин-проституток, где трихомонада составляла коинфекцию со спирохетой и гонококком. Однако в течение почти столетия по разным причинам этот микроорганизм не считался болезнетворным; вероятно, отголоски тех времен сказываются и на сегодняшнем отношении к трихомониазу. Далеко не сразу было установлено и то, что трихомонада паразитирует у людей любого пола. Большой вклад в прояснение реальной роли и патогенных свойств возбудителя внесли русские, а затем советские врачи.
Два экстрагенитальных вида трихомонады (T. intestinalis и T. elongate) обитают на слизистых оболочках и являются симбионтом человека, поскольку могут уничтожать патогенные микроорганизмы. Вообще, из более чем полусотни известных на сегодняшний день трихомонад возбудителем инфекционного или, точнее, паразитарного заболевания становится только урогенитальная трихомонада, которая не может существовать нигде, кроме органов мочеполовой системы; питается она представителями микрофлоры, эпителиальными клетками слизистой и эритроцитами (последнее присуще и другим болезнетворным простейшим, например, токсоплазме и малярийным плазмодиям).
Возможность заразиться трихомонадой через купание в водоеме или бассейне, прикосновение, поцелуй, оральный секс, посуду и т.п. – служит фабулой многочисленных мифов. Как показано выше, урогенитальная трихомонада крайне неустойчива в окружающей среде и практически мгновенно гибнет на воздухе, под прямыми лучами солнца, при высокой температуре, в мыльном или любом другом асептическом растворе. В биологических жидкостях и слизистых секретах возбудитель сохраняет жизнеспособность до суток, и теоретически есть вероятность передачи инфекции через влажное белье или, например, через сидение унитаза с подобными выделениям. Однако на практике такое случается спорадически редко.
Таким образом, трихомониаз действительно является заболеванием, трансмиссия которого происходит почти исключительно при сексуальных контактах (причем только традиционным генитальным способом), чаще всего в сочетании с несколькими бактериальными патогенами – гонококком, хламидией, уреа- и микоплазмой. Доля моноинфекционного трихомониаза не превышает 10-12%. Установлено, в частности, что влагалищная трихомонада симбиотически способствует вирусным инвазиям, значительно снижая эффективность иммунного отклика и более чем вдвое удлиняя период естественной эрадикации, скажем, ПВЧ (папилломавирус человека) – и, следовательно, существенно повышает риск рака шейка матки, запускаемого агрессивно-онкогенными подтипами этого вируса. Согласно полученным в последнее время данным, влагалищная трихомонада является также фактором повышения контагиозности ВИЧ.
Контагиозность урогенитальной трихомонады гораздо выше, чем у возбудителей любых других ЗППП. При контакте с мужчиной-носителем риск заражения для женщины достигает 80-100%. В зеркальной ситуации мужчина инфицируется не менее чем с 70%‑ной вероятностью.
Вирулентность, т.е. способность вызывать клинически значимую симптоматику при попадании в организм, также очень высока, но в женском организме эта характеристика зависит от фазы менструального цикла: наиболее активно трихомонада размножается в критические дни и после них. Долгое время предполагалось, что это каким-то образом связано с изменениями рН среды, и такая связь действительно есть, но лишь опосредованная: главным фактором является повышение концентрации железосодержащего холо-лактоферрина, который служит очень благоприятной питательной средой большинству патогенных микроорганизмов. Активизации генитальных инфекций (не только трихомониаза) способствует также сама по себе кровянистая менструальная жидкость.
На слизистой оболочке влагалища и/или уретры прикрепившаяся трихомонада выделяет гиалуронидазу – сложный ферментный состав, способный расщеплять т.н. кислые мукополисахариды. К последним относится и естественный увлажнитель человеческого организма, – ставшая в последнее время знаменитой гиалуроновая кислота, которая играет ряд важных и сложных ролей в функционировании тканей. При снижении концентрации гиалуроновой кислоты ткани утрачивают плотность и эластичность, смещается водно-солевой баланс, происходит разрыхление и, таким образом, межклеточное пространство становится уязвимым как для выделяемых трихомонадой токсинов, так и для представителей другой патогенной или условно-патогенной флоры.
Как минимум, в половине случаев женского трихомониаза и в большинстве случаев мужского заболевание протекает бессимптомно или малосимптомно (проявляясь, например, дискомфортом, умеренной болью или ощущением сухости при коитальных фрикциях), однако это именно заболевание, поскольку слизистые слои повреждаются паразитом обязательно. Клинические формы у женщин чаще всего манифестируют генитальным зудом и жжением, зловонными серовато-желтыми влагалищными выделениями, гнойными и иногда пенистыми, отечностью половых губ и стенок влагалища, учащением позывов и болезненностью мочеиспускания, воспалительными процессами в различных структурах репродуктивной системы, что ведет к инфертильности. В случае беременности резко повышается риск преждевременных родов или дефицита массы тела у рожденного в срок плода.
У мужчин урогенитальная трихомонада является причиной половины всего потока регистрируемых уретритов, которые в хронических формах сопровождается спаечным процессом и могут результировать бесплодием. Трихомонада обнаруживается также у каждого пятого мужчины, страдающего простатитом.
Риск женского бесплодия присутствием трихомонады повышается в шесть раз, риск маточно-трубной непроходимости – вдвое. Значительно выше также риск абсцедирования, образования свищей, аномально долгого заживления операционных швов и их нагноения. У мужчин патоген угнетает активность сперматозоидов и изменяет органолептические характеристики спермы.
Стандартный гинекологический или андроурологический осмотр, безусловно, не является доказательным методом диагностики, даже если обнаруживаются описанные выше косвенные признаки.
Реально эффективная терапия трихомониаза появилась лишь в 1960 году, с разработкой и началом серийного выпуска препаратов группы 5-нитроимидазола (метронидазол, тинидазол, орнидазол и т.д.). К счастью, резистентности к этим препаратам урогенитальная трихомонада пока не обнаруживает, по крайней мере в массовом порядке (частота лекарственной устойчивости не превышает 5%). Именно эта фармакологическая группа является однозначным методом выбора, причем местное применение значительно менее надежно по сравнению с системным пероральным приемом.
Отдельно следует акцентировать следующее.
Трихомониаз при беременности лечат обязательно, поскольку он опасен для плода.
Лечение особенно необходимо всем лицам с ослабленным иммунитетом.
Читайте также:


