К инфекционным заболеваниям относятся гепатит а
Острое инфекционное заболевание печени, вызываемое вирусом гепатита А (HAV - hepatitis A virus )
- Легко заразиться. Наиболее значимыми в эпидемическом отношении группами населения являются школьники и дети 3–6 лет.
- Передается при потреблении загрязненных продуктов питания и воды или при прямом контакте с инфицированным человеком.
- Поражает печень, при этом желтуха возникает только в 20-25% случаев.
- Тесно связана с отсутствием безопасной воды или пищи, ненадлежащей санитарией и плохой личной гигиеной.
Любой человек, не вакцинированный и не инфицированный ранее, может заразиться гепатитом А. Вирус гепатита А является одной из наиболее частых причин инфекции пищевого происхождения. Эпидемии, связанные с загрязненными пищевыми продуктами или водой, могут носить взрывной характер, как, например, эпидемия в Шанхае в 1988 году, во время которой было инфицировано 300 000 человек.
Вирус гепатита А отличает рекордная устойчивость к внешним воздействиям и поэтому длительно сохраняется в объектах окружающей среды. Однако он не проходит через плаценту и не передается с молоком матери.

В число факторов риска входят следующие:
- отсутствие или некачественное проведение санитарно-гигиенических мероприятий;
- отсутствие безопасной воды (в т.ч. аварии в системе водоснабжения, наводнения);
- совместное проживание с инфицированным человеком (предметы обихода, полотенца, посуда);
- сексуальные отношения с человеком, имеющим острую инфекцию гепатита А;
- поездки в районы, неблагополучные по гепатиту А, без предварительной иммунизации - Удмуртская Республика, Республика Дагестан, Пермский, Красноярский края, Самарская, Челябинская, Ивановская, Калужская Орловская области, Ненецкий АО, а так же Мексика, Африка, Индия, Монголия и Средняя Азия;
Основные пути передачи:
Водный - вирус попадает в организм при использовании недоброкачественной питьевой воды, купании в загрязненных водоемах и бассейнах. Крупные вспышки связаны с загрязнением фекалиями водоемов, являющихся источником водоснабжения, или с попаданием сточных вод в водопроводную сеть.
Пищевой - реализуется при употреблении продуктов, загрязненных вирусом во время производства на пищевых предприятиях, предприятиях общественного питания и торговли. Ягоды, овощи, зелень могут быть загрязнены при выращивании на полях орошения или на огородах, удобряемых фекалиями. Морепродукты могут быть инфицированы при отлове моллюсков в загрязненных сточными водами прибрежных водах.
Контактно-бытовой. В детских коллективах этот путь имеет наибольшее значение (через грязные руки и различные предметы обихода: игрушки, посуду, белье и т. д.). Реализуется при несоблюдении правил личной гигиены. Факторами передачи при этом служат руки, а также все предметы, загрязненные вирусом. Не исключается также передача вируса при орально-анальных и орально-генитальных контактах.
Инкубационный период может длиться от 7 до 50 дней (чаще 15 - 30 дней). Далее развивается начальный (преджелтушный) период - продолжительностью 5 - 7 дней, который может протекать по нескольким вариантам:
А. Гриппоподобный вариант: резкое повышение температуры до 38 – 39*C, которая держится на этом уровне 2 - 3 дня, головная боль, ломота в мышцах и суставах, иногда небольшой насморк, боль в горле.
Б. Диспепсический вариант: снижение аппетита, боли и тяжесть в правом боку, тошнота и рвота, учащение стула до 2 - 5 раз/сутки.
В. Астеновегетативный вариант: слабость, раздражительность, сонливость, головная боль и головокружение.
Г. Смешанный вариант - за два дня до появления желтушности склер глаз и кожных покровов моча приобретает темный цвет, а испражнения светлеют.

Желтушный период – 1-3 недели: выраженная желтушность склер глаз и слизистых ротоглотки, кожи; цвет мочи - темный, цвет кала – бесцветный; температура тела обычно нормальная. Печень и селезенка увеличиваются.
Через месяц наступает выздоровление, исчезают клинические проявления и нормализуются анализы крови, улучшается общее самочувствие, светлеет моча, кал приобретает естественную окраску.
Больные легкой формой, при отсутствии противопоказаний, могут лечиться на дому; остальные подлежат госпитализации и лечению в инфекционных больницах или отделениях. При легкой форме ограничиваются базисной терапией, которая включает в себя щадящий режим и соответствующую диету - исключают жареное, копченое, маринованные продукты, тугоплавкие жиры (свинина, баранина). Категорически запрещается алкоголь в любых видах. Рекомендуется обильное питье (до 2–3 литров в сутки) некрепко заваренного чая с молоком, медом, вареньем, а также отвара шиповника, свежеприготовленных фруктовых и ягодных соков, компотов, щелочных минеральных вод. В квартире, где пребывает заболевший, лицами, ухаживающими за больным проводится дезинфекция, обучение которой организуется участковым врачом. Заболевшего изолируют в отдельную комнату, обеспечивают его индивидуальными предметами: постельным бельем, полотенцами, носовыми платками, салфетками, предметами личной гигиены, посудой для приема пищи, емкостью для сбора и обеззараживания выделений.
Наиболее эффективными мерами профилактики гепатита А являются санитрано-гигиенические мероприятия (архитектурно планировочные решения при строительстве пищеблоков и станций водоподготовки, соблюдение технологических потоков, организация производственного контроля) и вакцинация.
В России в Национальный календарь профилактических прививок вакцинация против вирусного гепатит А включена по эпидемическим показаниям. Для сравнения – в США и ряде стран Европы (Израиль, Испания, Италия) вакцинация от гепатита А входит в национальный календарь плановых профилактических прививок.
Профилактические прививки в рамках календаря профилактических прививок по эпидемическим показаниям проводятся в медицинских организациях (поликлиниках, центрах вакцинации). Перед проведением профилактической прививки необходимо провести медицинский осмотр врачом (фельдшером).
В России прививкам по эпид. Показаниям от гепатита А подлежат:
- дети с трех лет, проживающие на территориях с высоким уровнем заболеваемости гепатитом А;
- медицинские работники, воспитатели и персонал детских дошкольных учреждений;
- работники сферы общественного питания;
- рабочие, обслуживающие водопроводные и канализационные сооружения;
- лица, выезжающие в неблагополучные по гепатиту А регионы и страны;
- контактировавшие с больными в очаге гепатита А, ранее не болевшие и не привитые
В настоящее время выпускаются эффективные и безвредные вакцины против гепатита А для детей и взрослого населения, обеспечивающие иммунитет до 10 лет.
В случае поездки в неблагополучные по гепатиту А регионы, рекомендовано сделать прививку за 4-2 недели до отъезда. Однако, даже если иммунизация не была проведена до этого срока, то все же ее стоит провести за несколько дней до отъезда. В этом случае защитные антитела будут вырабатываться в процессе путешествия, что тоже снижает риск заболеть, хотя не защищает полностью.
Для введения вакцин против гепатита А существуют общие противопоказания (такие же, как и для других вакцин) – до исчезновения симптомов любого острого заболевания, до вхождения хронического заболевания в стадию ремиссии. К абсолютным противопоказаниям относится возникновение немедленных аллергических реакций на предыдущие введения этой вакцины.
Для сохранения здоровья и защиты от гепатита А стоит помнить несколько простых, и в то же время эффективных правил:
Тщательно мойте овощи и фрукты перед тем, как их съесть;
Мойте руки перед едой, после туалета, после прогулок;
Пейте только кипяченую или бутилированную воду;
Плавайте в разрешенных для этих целей водоемах, не заглатывайте воду при купании;
Избавляйтесь от вредных привычек, не грызите ногти и карандаши;
Соблюдайте правила личной и общественной гигиены, не ешьте продукты, упавшие на пол;
Своевременно защитите себя при помощи вакцины (особенно выезжающие в регионы, неблагополучные по гепатиту А, а так же сотрудники детских образовательных учреждений, рабочие, обслуживающие водопроводные и канализационные сооружения)
Гепатит А (болезнь Боткина) – острое инфекционное вирусное заболевание печени с доброкачественным течением, относящееся к группе кишечных инфекций. Болезнь широко распространена в развивающихся странах. Это связано с большой скученностью населения и плохими санитарно-гигиеническими условиями жизни. В развитых странах показатель заболеваемости гепатитом А ежегодно снижается благодаря сформированным у населения гигиеническим навыкам, а также проведению вакцинации.
Причины и факторы риска
Возбудитель гепатита А относится к РНК-содержащим вирусам рода Hepatovirus. Он устойчив во внешней среде, при комнатной температуре сохраняет активность в течение нескольких недель, гибнет под воздействием ультрафиолетового излучения и высоких температур.
Источник инфекции – больной человек, который выделяет вирус в окружающую среду с каловыми массами уже с последних дней продромального периода и до 15-20-го дня желтушного периода. Велика роль в распространении инфекции больных с безжелтушными (стертыми) формами гепатита А, а также вирусоносителей.
Основными путями передачи вируса являются пищевой и водный. Контактно-бытовой путь передачи (через предметы личной гигиены, посуду) также возможен, однако наблюдается значительно реже. Риск инфицирования в основном связан с плохими санитарно-гигиеническими навыками и использованием не прошедшей обработку воды.
Гепатит А широко распространен в развивающихся странах, для которых характерна большая скученность населения и плохие санитарно-гигиенические условия жизни.
К гепатиту А восприимчивы взрослые и дети всех возрастов, в том числе грудные.
Формы заболевания
В зависимости от клинической картины выделяют две формы гепатита А:
- типичная (желтушная);
- атипичная (безжелтушная, стертая).
Стадии заболевания
В клинической картине вирусного гепатита А существует несколько последовательных стадий:
- Инкубационный период. Длится от момента инфицирования до появления первых признаков заболевания, от 20 до 40 дней (в среднем – 14–28).
- Продромальный период. Появляются симптомы общего недомогания (слабость, повышение температуры тела, диспепсия). Длительность – 7–10 дней.
- Желтушный период. Усиливается диспепсия, появляется желтушное окрашивание склер и кожных покровов. При атипичном течении заболевания желтушность кожных покровов выражена минимально и нередко не замечается ни самим больным, ни окружающими его людьми. Длительность – 5–30 дней (в среднем – 15).
- Период реконвалесценции. Симптомы заболевания постепенно исчезают, состояние больных улучшается. Длительность индивидуальна – от нескольких недель до нескольких месяцев.
Гепатит А в большинстве случаев заканчивается полным выздоровлением в течение 3–6 месяцев.
Симптомы
Вирусный гепатит А обычно начинается остро. Продромальный период может протекать в разных клинических вариантах: диспепсическом, лихорадочном или астеновегетативном.
Для лихорадочной (гриппоподобной) формы продромального периода характерны:
- повышение температуры тела;
- общая слабость;
- головная и мышечная боль;
- першение в горле, сухой кашель;
- ринит.
При диспепсическом варианте дожелтушного периода проявления интоксикации выражены слабо. Обычно пациенты предъявляют жалобы на разные нарушения пищеварения (отрыжку, горечь во рту, вздутие живота), боли в области эпигастрия или правого подреберья, расстройства дефекации (запор, диарею или их чередование).
Астеновегетативная форма продромального периода при вирусном гепатите А не специфична. Проявляется слабостью, вялостью, адинамичностью и расстройствами сна.
Переход заболевания в желтушную стадию характеризуется улучшением общего состояния, нормализацией температуры тела на фоне постепенного развития желтухи. Однако выраженность диспепсических проявлений в желтушном периоде не только не ослабевает, а, напротив, усиливается.
При тяжелом течении вирусного гепатита А у больных может развиться геморрагический синдром (спонтанные носовые кровотечения, кровоизлияния на коже и слизистых оболочках, петехиальная сыпь).
При пальпации выявляют умеренно болезненную, выступающую из подреберья печень. Примерно в 30% случаев отмечается увеличение селезенки.
По мере нарастания желтухи происходят осветление кала и потемнение мочи. Через некоторое время моча приобретает насыщенный темный цвет, а кал становится светло-серого цвета (ахоличный стул).
Желтушный период сменяется стадией реконвалесценции. Происходят постепенная нормализация лабораторных показателей и улучшение общего состояния пациентов. Длиться восстановительный период может до полугода.
Диагностика
Диагностика гепатита А осуществляется по характерным клиническим симптомам заболевания, данным физикального исследования пациента и лабораторных анализов. При биохимическом исследовании крови выявляют:
- билирубинемию (повышение концентрации билирубина преимущественно за счет связанной формы);
- значительное повышение активности печеночных ферментов (АСТ, АЛТ);
- снижение протромбинового индекса;
- снижение содержания альбумина;
- понижение тимоловой и повышение сулемовой проб.
Отмечаются и изменения в общем анализе крови: повышение СОЭ, лимфоцитоз, лейкопения.
Специфическая диагностика осуществляется на основании выявления антител при помощи РИА и ИФА. Наиболее точный метод серодиагностики – обнаружение в крови вирусной РНК при помощи полимеразной цепной реакции (ПЦР).
Вирусологическое исследование с выделением непосредственно самого вируса в клинической практике не проводится ввиду высокой сложности этого метода.
Лечение
В большинстве случаев гепатит А лечат амбулаторно; госпитализация показана только по эпидемиологическим показаниям или в случае тяжелого течения заболевания.
Вирусный гепатит А обычно начинается остро. Продромальный период может протекать в разных клинических вариантах: диспепсическом, лихорадочном или астеновегетативном.
В период разгара клинических признаков рекомендуется постельный режим. Основная роль отводится диетотерапии (диета №5 по Певзнеру):
- прием пищи 5-6 раз в сутки небольшими порциями;
- исключение из рациона жирных и острых блюд, а также продуктов, стимулирующих синтез желчи;
- включение в рацион достаточного количества растительных и молочных продуктов.
Категорически запрещается употребление спиртных напитков.
Этиотропная терапия заболевания не разработана, поэтому лечебные мероприятия направлены на устранение симптомов. При выраженной интоксикации пациентам назначают обильное питье (отвар шиповника, минеральную воду без газа), внутривенное капельное введение кристаллоидных растворов, витаминотерапию. Для улучшения функций пищеварительной системы показано применение лактулозы. С целью профилактики холестаза используют препараты спазмолитического действия.
Возможные осложнения и последствия
Вирусный гепатит А протекает обычно в легкой форме или форме средней тяжести, какие-либо осложнения им не свойственны. В редких случаях вирус может спровоцировать воспалительный процесс в билиарной системе, следствием чего могут быть:
- холецистит;
- холангит;
- дискинезия желчевыводящих путей.
Острая печеночная энцефалопатия при гепатите А развивается крайне редко.
Прогноз
Прогноз при вирусном гепатите А благоприятный. Заболевание в большинстве случаев заканчивается полным выздоровлением в течение 3–6 месяцев. Вирусоносительство и хронизация патологического процесса в печени для этого вида гепатита не характерны.
В развитых странах показатель заболеваемости гепатитом А ежегодно снижается благодаря сформированным у населения гигиеническим навыкам, а также проведению вакцинации.
Профилактика
К общим профилактическим мероприятиям, направленным на предотвращение распространения вируса гепатита А, относятся:
- обеспечение населения качественной питьевой водой;
- тщательный контроль над сбросом сточных вод;
- контроль над соблюдением санитарно-гигиенических требований работниками предприятий общественного питания, пищеблоков лечебных и детских учреждений.
В случае вспышки гепатита в организованном коллективе проводят карантинные мероприятия. Заболевших изолируют на 15 дней, поскольку с 14-15-го дня от начала желтушного периода выделение ими вируса прекращается. Над контактировавшими лицами осуществляют врачебное наблюдение на протяжении 35 дней. В очаге инфекции проводится дезинфекция. Допуск к учебе или работе лиц, переболевших гепатитом А, осуществляется только после наступления полного клинического выздоровления.
Возможно проведение специфической профилактики гепатита А путем вакцинации. Введение вакцины рекомендуется детям старше одного года и взрослым, проживающим в регионах с высокими показателями заболеваемости гепатитом А, а также отъезжающим в эти регионы.
Видео с YouTube по теме статьи:

Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
В течение жизни среднестатистический человек вырабатывает ни много ни мало два больших бассейна слюны.
Согласно исследованиям ВОЗ ежедневный получасовой разговор по мобильному телефону увеличивает вероятность развития опухоли мозга на 40%.
Раньше считалось, что зевота обогащает организм кислородом. Однако это мнение было опровергнуто. Ученые доказали, что зевая, человек охлаждает мозг и улучшает его работоспособность.
Согласно исследованиям, женщины, выпивающие несколько стаканов пива или вина в неделю, имеют повышенный риск заболеть раком груди.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
При регулярном посещении солярия шанс заболеть раком кожи увеличивается на 60%.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
Средняя продолжительность жизни левшей меньше, чем правшей.
В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований.
Многие наркотики изначально продвигались на рынке, как лекарства. Героин, например, изначально был выведен на рынок как лекарство от детского кашля. А кокаин рекомендовался врачами в качестве анестезии и как средство повышающее выносливость.
Человеческие кости крепче бетона в четыре раза.
Согласно мнению многих ученых, витаминные комплексы практически бесполезны для человека.
Стоматологи появились относительно недавно. Еще в 19 веке вырывать больные зубы входило в обязанности обычного парикмахера.
На лекарства от аллергии только в США тратится более 500 млн долларов в год. Вы все еще верите в то, что способ окончательно победить аллергию будет найден?
Статистика свидетельствует, что в России трудности с зачатием испытывают около 15% пар. К счастью, возможности современной репродуктивной медицины позволяют доб.
Что такое гепатит А (болезнь Боткина)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Вирусный гепатит А (Hepatitis A viruses, HAV) — острое инфекционное заболевание, вызываемое вирусом гепатита А, клинически характеризующееся синдромом общей инфекционной интоксикации, синдромом нарушения пигментного обмена, синдромами энтерита, холестаза, увеличением печени и в некоторых случая селезёнки, сопровождающееся нарушением функции печени, преимущественно доброкачественного течения.

семейство — пикорнавирусы (Picornaviridae)
вид — вирус гепатита А (HAV)

Диаметр вириона составляет 28-30 нм. Является РНК-вирусом. Содержит специфические белки капсида, протеазы P2, Р3 и РНК-полимеразу. Существует единственный серотип и несколько генотипов вируса.
Во внешней среде очень устойчив: при температуре окружающей среды около 4°C сохраняется несколько месяцев, при 2°C — несколько лет, при комнатной температуре — несколько недель. В растворе хлорсодержащих средств (0,5-1 мг/л) гибнет в течение часа, при 2,0-2,5 мг/л — в течение 15 минут, ультрафиолетовое облучение приводит к гибели в течение минуты, при кипячении сохраняется до 5 минут. В кислой среде желудка не погибает.
Наиболее значимым маркером вирусного гепатита А являются антитела класса М (анти-HAV IgM), которые образуются в начальный период заболевания и выявляются до 5 месяцев. Появление анти-HAV IgG (маркера перенесённой ранее инфекции) начинается с 3-4 недели заболевания. Антиген вируса выявляется в каловых массах за 7-10 дней до начала манифестных (явно выраженных) проявлений болезни. [1] [2] [4]
Источник инфекции — живой человек (больной различными формами заболевания и вирусоноситель). Больные с типичными формами являются главным источником распространения вируса (от конца скрытого и всего желтушного периодов).
Ежегодно в мире регистрируется примерно 1,5 млн случаев заболевания (количество субклинических и бессимптомных форм сложно даже представить).
В окружающую среду вирус выделяется преимущественно с фекалиями.
Механизм передачи: фекально-оральный (пути — водный, контактно-бытовой, пищевой), парентеральный (редко при переливании крови), половой (орально-анальный контакт).
Восприимчивость населения высокая.
Факторы риска заражения:
- высокая скученность населения;
- несоблюдение правил личной гигиены и правил хранения, обработки и приготовления продуктов питания;
- неудовлетворительное состояние объектов водоснабжения;
- бытовой очаг заболевания.
Характерна осенне-весенняя сезонность, повышенная привязанность к жарким южным регионам.
Иммунитет после перенесённого заболевания стойкий, пожизненный. [1] [3] [4]
Симптомы гепатита А
Заболевание начинается постепенно. Инкубационный период протекает 7-50 дней.
Синдромы вирусного гепатита А:
- общей инфекционной интоксикации;
- нарушения пигментного обмена (желтуха);
- энтерита (воспаление слизистой тонкой кишки);
- холестаза (уменьшение количества желчи, поступающей в двенадцатиперстную кишку);
- гепатолиенальный (увеличение печени и селезёнки);
- отёчный;
- нарушения функции печени.
Начальный период болезни (преджелтушный) имеет продолжительность от 2 до 15 дней и может протекать по нескольким вариантам:
- гриппоподобный — быстрое повышение температуры тела до 38-39°C, слабость, разбитость, озноб, головная боль диффузной (разлитой) локализации, миалгии и артралгии (боль в мышцах и суставах), насморк, сухой кашель, утрата желания курить;
- диспепсический — потеря аппетита, возникновение боли, тяжесть и дискомфорт в правом подреберье, позывы к тошноте, рвота, неустойчивый стул;
- астеновегетативный — постепенно развивается слабость, раздражительность, сонливость, головные боли нечёткой локализации и головокружения, температурная реакция слабо выражена;
- смешанный вариант.
При осмотре обнаруживается увеличение печени и, в меньшей степени, селезёнки, чувствительность края печени, повышение ЧСС (пульса), носовые кровотечения. В конце периода моча темнее, а кал становится светлее.
Следующий период (желтушный) длительностью около 7-15 дней характеризуется снижением выраженности симптомов предшествующего периода (то есть с появлением желтухи самочувствие улучшается). Усиливается желтушное окрашивание склер, кожных покровов и слизистой оболочки ротоглотки. Моча приобретает цвет тёмного пива, кал белеет. Присутствует общая слабость, недомогание, плохой аппетит, чувство тяжести и переполненности в правом подреберье, больной расчёсывает себя из-за зуда кожи (лихенификация), появляются петехии (мелкие кровоизлияния) на коже.

При врачебном исследовании выявляется увеличение печени и селезёнки, явственно положителен симптом Ортнера (болезненность при поколачивании ребром ладони по правой рёберной дуге), гипотония (может быть и нормотония), токсическая брадикардия (снижение ЧСС), появляются периферические отёки, возможны боли в суставах (артралгии).
Далее при благоприятном течении заболевания (которое наблюдается в большинстве случаев) происходит регресс клинической симптоматики, осветление мочи и потемнение кала, более медленное спадение желтушности кожи, склер и слизистых оболочек.
Патогенез гепатита А
Воротами для проникновения вируса является слизистая оболочка органов желудочно-кишечного тракта, где происходит его первичное размножение в эндотелиальной выстилке тонкого кишечника и мезентериальных лимфоузлах.

Далее происходит гематогенное распространение вирусных частиц и проникновение их в печень, где они локализуются в ретикулогистиоцитарных клетках Купфера и гепатоцитах. В результате этого происходит повреждение клеток:
- проникновение вируса в клетку;
- захват лизосомой;
- разрушение белковой оболочки вируса;
- сборка белков по программе вирусной РНК;
- встраивание этих белков в цитолемму клетки;
- образование патологических пор в оболочке клетки;
- поступление внутрь клетки ионов натрия и воды;
- баллонная дистрофия (разрушение ультраструктур клетки и образование крупных вакуолей) с последующим некрозом (его объём, как правило, ограничен);
- гибель клетки и лимфоцитарная иммунная реакция, приводящая к основному объёму поражения.

В дальнейшем вирус попадает в желчь, с ней он проникает в кишечник и выводится в окружающую среду с фекалиями. Вследствие компетентных реакций иммунной защиты размножение вируса заканчивается, и он покидает организм больного. [2] [3] [4]
Классификация и стадии развития гепатита А
По степени разнообразия проявлений выделяют две формы гепатита А:
- клинически выраженная (желтушная, безжелтушная, стёртая);
- субклиническая (инаппарантная).
По длительности течения также выделяют две формы гепатита А:
- острая циклическая (до трёх месяцев);
- острая затяжная (более трёх месяцев).
Степени тяжести гепатита А:
- лёгкая;
- среднетяжёлая;
- тяжёлая;
- фульминатная (молниеносная).
Согласно МКБ-10 (Международной классификации болезней десятого пересмотра), заболевание подразделяют на три вида:
- В15. Острый гепатит А;
- В15.0. Гепатит А с печёночной комой;
- В15.9. Гепатит А без печёночной комы. [2][4]
Осложнения гепатита А
Заболевание может привести к следующим осложнениям:
- печёночная кома (дисфункция центральной нервной системы, связанная с тяжёлым поражением печени — встречается крайне редко);
- холецистохолангит (выраженные боли в правом подреберье, нарастание желтухи и зуда кожи);
- гемолитико-уремический синдром, преимущественно у детей (гемолитическая анемия, тромбоцитопения, острая почечная недостаточность);
- развитие аутоиммунного гепатита I типа.
Гепатит А не приводит к формированию хронических форм, однако из-за выраженного воспалительного процесса возможно появление длительных резидуальных (остаточных) явлений:
- дискинезия (нарушение моторики) желчевыводящих путей;
- постгепатитная гепатомегалия (увеличение размеров печени из-за разрастания соединительной ткани);

- постгепатитный синдром (повышенная утомляемость, аснено-невротические проявления, тошнота, дискомфорт в правом подреберье). [1][5]
Диагностика гепатита А
К методам лабораторной диагностики относятся:
- Клинический анализ крови — нормоцитоз или лейкопения, лимфо- и моноцитоз, нейтропения, СОЭ в норме или снижена.
- Биохимический анализ крови — повышение общего билирубина и в большей степени его связанной фракции (реакция Эрлиха), повышение аланинаминотрансферазы и аспартатаминотрансферазы, снижение протромбинового индекса, повышение тимоловой пробы (снижение альбуминов и повышение гамма-глобулинов), повышение гамма-глутамилтранспептидазы, щелочной фосфатазы и другие показатели.
- Биохимический анализ мочи — появление уробилина и желчных пигментов за счёт прямого билирубина. Ранее, особенно в вооруженных силах, для выявления больных на начальной стадии практиковалось использование пробы Разина: утром производится опускание индикаторной полоски в мочу (при наличии уробилина она меняет цвет), и военнослужащий с подозрением на заболевание госпитализировался для углублённого обследования. Тест на уробилин становится положительным в самом начале заболевания — в конце инкубационного периода из-за болезни печёночной клетки.
- Серологические тесты — выявления анти-HAV IgM и анти-HAV IgG методом ИФА (иммуноферментного анализа) в различные периоды заболевания и HAV RNA с помощью ПЦР-диагностики (полимеразной цепной реакции) в острый период.
- Ультразвуковое исследование органов брюшной полости — увеличение печени и иногда селезёнки, реактивные изменения структуры печёночной ткани, лимфаденопатия ворот печени.
Дифференциальная диагностика проводится со следующими основными заболеваниями:
- в начальный период:
- грипп;
- гастрит, гастроэнтероколит;
- полиартрит;
- энтеровирусная инфекция;
- в желтушный период:
- лептоспироз;
- псевдотуберкулёз;
- инфекционный мононуклеоз;
- желтухи другой этиологии (гемолитическая болезнь, токсические поражения, опухоли ЖКТ и другие заболевания);
- гепатиты другой этиологии (вирусные гепатиты В, С, Д, Е и другие, аутоиммунные гепатиты, болезнь Вильсона — Коновалова и т.п.) [1][2][3][4]
Лечение гепатита А
В случае лёгких форм гепатита А лечение может проводиться на дому (при наличии условий). Формы, начиная со среднетяжёлой, должны лечится в инфекционном отделении больницы под контролем медицинского персонала.
Режим постельный или полупостельный. При гепатите А нарушаются процессы образования энергии в митохондриях, поэтому предпочтителен длительный отдых.
Показана диета № 5 по Певзнеру (механически и химически щадящая, употребление повышенного количества жидкости и витаминов, запрет алкоголя).
Этиотропная терапия (направленная на устранение причины заболевания) не разработана. В зависимости от степени тяжести и конкретных проявлений назначается инфузионная терапия с глюкозо-солевыми растворами, обогащёнными витаминами. Показано назначение сорбентов, препаратов повышения энергетических ресурсов, при необходимости назначаются гепатопротекторы, в тяжёлых случаях — гормональные препараты, препараты крови, гипербарическая оксигенация и плазмаферез.

Выписка больных происходит после появления стойкой и выраженной тенденции к клиническому улучшению, а также улучшения лабораторных показателей.
При неосложнённых формах реконвалесценты (выздоравливающие больные) подлежат наблюдению в течении трёх месяцев с осмотром и обследованием не реже одного раза в месяц. [2] [3] [6]
Прогноз. Профилактика
Прогноз заболевания, как правило, благоприятный. Пациенты выздоравливают спустя 1-3 месяца после выписки из стационара. В редких случаях заболевание приобретает затяжной характер.
Существуют неспецифические мероприятия, позволяющие снизить количество случаев инфицирования:
- обеспечение условий и факторов потребления безопасной питьевой воды (водоснабжение);
- обеспечение и контроль за соблюдением утилизации сточных вод (канализационное хозяйство);
- соблюдение правил личной гигиены (необходимо регулярно мыть руки);
- контроль за качеством обследования персонала, связанного с пищевой промышленностью;
- контроль и соблюдение технологии хранения, приготовления и транспортировки пищевых продуктов и воды.
Специфическим профилактическим мероприятием является проведение иммунизации против гепатита А: практически у 100% привитых двукратно людей вырабатывается стойкий иммунитет, предотвращающий развитие заболевания.
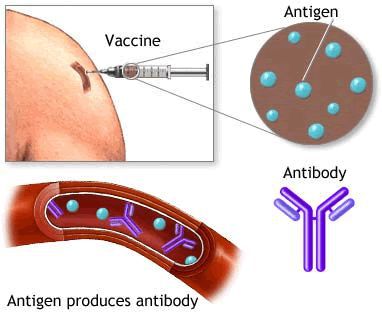
Группы лиц, которым в первую очередь показана вакцинация против гепатита А:
- лица, упортебляющие наркотики;
- путешественники в жаркие страны;
- гомосексуалисты;
- люди, имеющие болезни печени (включая вирусные гепатиты В и С);
- работники декретированных служб и производств (воспитатели, учителя, работники системы водоканализационного хозяйства и пищевой отрасли). [1][3][6]
Читайте также:


