Изжога после кишечной инфекции
Лето - свежие овощи и фрукты прямо с грядки, пикники на свежем воздухе. Что может быть приятнее? Однако гастроэнтерологи предупреждают: именно в это время количество кишечных инфекций резко возрастает.
Многие скажут: подумаешь - диарея! Наверняка у каждого из нас есть способ лечения этой проблемы. Однако врачи уверяют: самолечение в этой ситуации может закончиться печально. Оказывается, справляться с поносом в большинстве своем россияне не умеют.
| По данным Всемирной организации здравоохранения, ежегодно в мире регистрируется 1,7 млрд (!) случаев диареи. Диарея - вторая по значимости причина смерти детей до 5 лет. Если говорить о России, то в нашей стране ежегодно регистрируется порядка 800 тысяч кишечных инфекций. |
ВСЕ СТАДИИ КИШЕЧНОГО ОТРАВЛЕНИЯ
Чаще всего с кишечными отравлениями мы сталкиваемся в теплые месяцы года. Почему? Дело в том, что в тепле разного рода болезнетворные бактерии размножаются с особенной охотой. К тому же мы нередко обедаем на природе, покупаем что-то на улице, едим зелень с грядки. И такие трапезы иногда заканчиваются болями в животе и частыми визитами в туалет.
Кишечные микробы могут попасть на продукты только одним путем: из желудочно-кишечного тракта тех, кто сначала их носит в себе, а потом плохо моет руки. Инфекционисты даже мрачно шутят: чтобы заболеть дизентерией, нужно съесть немного фекалий.
Итак, как же проявляется кишечное отравление?
2. За ней следует вторая стадия - вздутие живота. В отличие от изжоги этот симптом при кишечных инфекциях бывает обязательно. Кишечные бактерии начинают вырабатывать газ и активно размножаться, пытаясь задавить врага (полезную микрофлору) массой. Из-за гигантского количества газа кишечник раздувается, поэтому появляются чувство распирания живота и нередко боль.
3. На третьей стадии отравления человек начинает чувствовать тошноту, которая иногда перерастает в рвоту. Это итог интоксикации (отравления) организма токсинами, то есть продуктами жизнедеятельности вредных бактерий. Они всасываются в кровь и раздражают центры головного мозга, отвечающие за тошноту.
4. На четвертой стадии начинаются спазмы - хаотические сокращения гладких мышц стенок кишечника. В норме кишка должна проталкивать пищу сверху вниз, но в данной ситуации сжатие и расширение мышц происходит хаотично, что вызывает боль.
ГОЛОДАТЬ НЕТ СМЫСЛА
Кроме того, доктор советует обязательно иметь полный комплект средств от диареи на отдыхе: препараты, восполняющие потерю жидкости, адсорбенты и антибактериальные средства.

ОСНОВНЫЕ ДЕЙСТВИЯ ПРИ ОТРАВЛЕНИИ
Итак, первое, что советуют врачи при отравлениях, - соблюдать щадящий режим. И (а это самое главное!) восполнять потерю жидкости и электролитов (для этого существуют специальные порошки типа регидрона, которые продаются в аптеках).
Маленьким детям при поносах медики рекомендуют давать каждые пятнадцать минут по столовой ложке жидкости - можно чередовать раствор регидрона с рисовым бульоном (т. н. вэрисом) и компотом из сухофруктов (но не из свежих фруктов или ягод!).
Если говорить о лечении, то в случае поносов используются три различных вида препаратов, однако для каждого из них есть свои показания и противопоказания.
Кстати, после приема антибиотиков, как уверяет специалист, полезная микрофлора кишечника чаще восстанавливается самостоятельно. Исключение - антибиотик-ассоциированные диареи, для лечения которых требуется прием специальных препаратов пробиотиков (лактофильтрума, бифидумбактерина и пр.).
СРОЧНО К ВРАЧУ:
1. Если диарея у маленького ребенка.
2. Если есть высокая температура.
3. Если в кале кровь.
Материал подготовила Арина Петрова
МЕРЫ ПРОФИЛАКТИКИ
Врачи говорят, что гораздо проще предотвратить понос, чем справляться с его последствиями. Тем более что для первого от человека требуется совсем немного - соблюдать личную гигиену. Тщательно мыть руки перед едой, не употреблять продукты с истекшим сроком годности. Не оставлять продукты на открытом воздухе надолго и, разумеется, не прикасаться к ним грязными руками.
Ротавирус был открыт сравнительно недавно – в 1973 году. Инфекционному заболеванию, возбудителем которого он является, подвержены как взрослые, так и дети. Пик заражения приходится на холодное время года. Болезнь характеризуется ярко выраженными клиническими проявлениями, позволяющими отличить ротавирус от иных патологий со схожими симптомами.
Что такое ротавирус
Ротавирус – это инфекция, поражающая слизистые оболочки желудка, кишечника и двенадцатиперстной кишки. Она сопровождается обильной рвотой и жидким стулом. Обычно температура у больного повышается сразу (значения доходят до 39°С), но в некоторых случаях это происходит лишь через два дня.
Перед рвотными позывами человек испытывает боль в желудке, носящую спазматический характер. После облегчения от рвоты болевые ощущения на время затихают. Однако это происходит ненадолго: спазмы вскоре возникают вновь.

Основные пути заражения:
- пища;
- прикосновение к зараженным предметам (игрушки, поверхность столов и стульев, фрукты и овощи).
Распространена болезнь в детских коллективах, особенно в садиках. Это объясняется двумя факторами:
- Иммунитет ребенка до семи лет достаточно слабый.
- Вирус устойчив к низким значениям температуры и не погибает даже при обработке поверхностей дезинфицирующими средствами.
Пик заболеваемости приходится на осень и зиму. Риск заболеть существует у каждого человека, но дети с первых лет жизни и до подросткового периода подвержены ему больше. По статистике, 90% из них страдали от ротавирусной инфекции.
У взрослых это заболевание также диагностируется, но его симптомы могут быть размыты. Болезнь легче переносится, и организм страдает меньше: ротавирус не поражает суставы и верхние дыхательные пути. Исключение составляют люди, имеющие хронические недуги, связанные с ЖКТ.
Последствия и осложнения
Острое течение болезни может продолжаться до пяти дней. В это время у человека наблюдаются рвота, температура и понос. Последний симптом проявляется в виде жидкого стула с неприятным запахом.

К последствиям и осложнениям ротавирусной инфекции относятся:
- Обезвоживание организма: человек стремительно теряет жидкость на фоне высокой температуры.
- Дисбактериоз: после лечения, проведенного неполно или неверно, в кишечнике образуется патогенная микрофлора, и иммунитет, ослабленный после болезни, не может с ней справиться.
- Снижение иммунитета: ослабленный организм не может сопротивляться иным инфекциям, например, респираторным. Поэтому существует риск заболеть ОРВИ, гриппом или отитом. После перенесенного ротавируса как взрослым, так и детям необходимо принимать иммуноповышающие препараты после консультации с врачом.
Особую опасность представляют осложнения после ротавируса у детей и беременных женщин. Так, тяжелое течение болезни с высокой температурой, спазмами и непрекращающейся рвотой может привести к выкидышу.
При заражении малышей до года, когда заболевание сопровождается высокой температурой и обезвоживанием организма, необходимо срочное вмешательство врача. При возникновении у ребенка судорог из-за жара показана срочная госпитализация.
Кишечный грипп опасен для любого человека, в том числе для пожилых людей. При первых признаках попадания в организм инфекции необходимо строго следовать назначениям лечащего врача.

К отдаленным последствиям ротавируса у детей и взрослых можно отнести:
- увеличение поджелудочной железы;
- панкреатит;
- гастрит;
- воспалительные заболевания в толстом и тонком кишечнике.
Важно! Осложнений после желудочного гриппа, переходящих в хронические заболевания ЖКТ, можно избежать при условии правильного и своевременного лечения вируса.
Лечение
Терапия ротавирусной инфекции заключается в следующем:
Профилактика
Ротавирус – одна из самых распространенных инфекций. Как уже было сказано, чаще всего она возникает у детей, хотя не исключено ее появление и у взрослых.
Родителям необходимо знать основные меры профилактики, которые позволят уберечь ребенка от недуга:

Если речь идет о малышах от года до трех лет, то предупредить болезнь сложнее: они все тянут в рот. Особенно этот вопрос актуален для родителей, чьи дети ходят в садик. Они болеют намного чаще своих сверстников, которые сидят дома с мамой или бабушкой.
Если кто-то из домашних заболел (например, ребенок заразился ротавирусом в садике), по возможности ему необходимо выделить отдельную комнату и посуду. Чтобы избежать заражения других членов семьи, помещение, где находится больной, должно проветриваться. Кроме того, нужно регулярно менять ему постельное белье.
Важно! Полное восстановление организма и избавление от инфекции происходит в течение месяца. В среднем выздоровление у детей наступает за 10 дней, у взрослых – за неделю.
Если ребенок ходит в садик, его не примут в детское учреждение до тех пор, пока он не сдаст контрольный анализ кала на наличие в нем ротавируса. Обычно исследование проводят через две недели с момента выздоровления.
Заключение
Ротавирусная инфекция – это болезнь, которая передается через поверхности, грязные фрукты и овощи. Она проявляется повышением температуры, сильной и непрекращающейся рвотой, жидким стулом с характерным едким запахом, слабостью, обезвоживанием и болями в животе.
Врачи отмечают, что ротавирус опасен летальным исходом. При современном уровне развития медицины этот риск значительно снижен, но при условии, что родители внимательно относятся к своему ребенку. Если у него наблюдаются постоянная рвота, боли в животе и высокая температура, следует срочно вызывать скорую помощь. В этом случае прогноз выздоровления благоприятный.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Кишечные инфекции — это группа патологий, которые поражают ЖКТ. Взрослый человек, организм которого отличается сильным иммунитетом, быстро справляется с такими недугами. Но здоровью крохи они способны нанести серьезный вред. Если ребенку не оказать своевременную медицинскую помощь, то неокрепший организм может с подобной проблемой не справиться. В некоторых случаях кишечная инфекция приводит даже к смерти. Поэтому очень важно не пускать на самотек такие заболевания. Взрослый человек просто обязан знать, чем лечить кишечную инфекцию. Кроме того, важно понимать, что квалифицированную помощь способен оказать только специалист.

Характеристика патологий
Что же скрывается за таким названием? Как проявляется недуг и чем лечить кишечную инфекцию?
С болезнью, иногда достаточно опасной, сталкивается практически каждый человек в своей жизни. Ведь данная группа содержит множество заразных патологий, которые губительно сказываются на работе ЖКТ. Причинами инфицирования являются бактерии, вирусы, токсины. Недуги различаются по продолжительности протекания и тяжести симптоматики. Например, стафилококковая инфекция вылечивается достаточно быстро, чего не скажешь о такой болезни, как холера.
Наиболее опасны кишечные инфекции в летнее время. Пик заболеваемости связан с употреблением некипяченой, грязной воды, плохо вымытых овощей, фруктов, ягод. Кроме того, в жару значительно быстрее портятся рыбные, мясные, молочные продукты. Переносчиками инфекции также являются насекомые. Именно поэтому часто возникает вопрос: чем лечить кишечную инфекцию на море? Определить терапию без обследования практически невозможно. Поскольку для борьбы с некоторыми недугами необходимо принимать антибиотики. Другие болезни нуждаются в совершенно ином подходе.
Причины недуга
Людям, которых интересует, чем лечить кишечную инфекцию у взрослых либо детей, следует понять, что такие патологии гораздо легче предотвратить, чем искать способы борьбы с ними. При этом избежать недугов не так сложно, как может показаться. Защитить себя и малыша от развития патологии позволяет понимание механизма инфицирования.
Основная причина, приводящая к возникновению кишечных патологий, это контакт с зараженным человеком. Такая особа выделяет в окружающую среду возбудителей недуга с рвотными массами, испражнениями, иногда с мочой.
- Орально-фекальный. Заражение происходит через воду либо пищу. Многие возбудители отличаются высокой устойчивостью в условиях внешней среды.
- Бытовой. Источниками заражения могут стать любые предметы обихода. Кроме того, иногда инфицирование происходит после купания в открытых загрязненных водоемах. Особо следует упомянуть о несоблюдении гигиены. Такая элементарная процедура, как мытье рук, способна в разы снизить риск заражения.
- Воздушно-капельный. Некоторые вирусные патологии способны передаваться при кашле, чихании.
Наиболее подвержены патологии малыши. Именно поэтому так остро ставится вопрос: чем лечить кишечную инфекцию у детей? Особенно часто наблюдается недуг у недоношенных младенцев, крох, находящихся на искусственном вскармливании, при иммунодефиците и болезнях нервной системы.
Однако страдают от кишечных инфекций и взрослые особы. В группу риска входит население в возрасте, пациенты с патологиями ЖКТ, люди, страдающие от алкогольной зависимости.
Основные возбудители недугов
Множество вирусов и бактерий могут спровоцировать неприятную симптоматику. Врач, прежде чем лечить желудочно-кишечную инфекцию, обязательно определит, какой возбудитель вызвал патологию. Ведь терапия полностью базируется на понимании первопричины недуга.
Итак, известно несколько разновидностей таких инфекций:
- Кишечная бактериальная патология. К данному виду относятся: сальмонеллез, дизентерия, иерсиниоз, эшерихиоз, кампилобактериоз, острая кишечная инфекция (ОКИ), спровоцированная синегнойной палочкой, клостридиями, клебсиеллами, протеем, стафилококковое отравление, брюшной тиф, холера, ботулизм.
- ОКИ вирусной природы. Такие патологии вызывают ротавирусы, энтеровирусы, аденовирусы, реовирусы, коронавирусы.
- Грибковые кишечные недуги. Зачастую они спровоцированы Candida.
- Протозойные кишечные патологии. Это болезни лямблиоз, амебиаз.
Характерная симптоматика
Она способна проявляться через 6 часов — 2 суток после заражения. Уже по симптоматике можно заподозрить, с какой патологией столкнулся пациент. А это значительно облегчает понимание того, чем лечить кишечную инфекцию.
Практически любое заболевание, входящее в данную группу, вызывает 2 основных синдрома:
Инфекционно-токсический синдром может проявляться:
- Повышением температуры. При некоторых патологиях термометр показывает цифру 37 °C. Иногда наблюдается гипертермия (выше 38 °C). Но некоторые недуги способны протекать даже при нормальной температуре либо кратковременном ее подъеме. К примеру, последнее характерно для стафилококковой инфекции.
- Симптоматика интоксикации. Пациент может испытывать слабость, ломоту, тошноту. На фоне гипертермии нередко наступает рвота.
Кишечный синдром проявляется по-разному. Однако также наблюдается схожесть симптоматики. Зная, что спровоцировало недуг, можно легко определить, чем лечить кишечную инфекцию.
У пациента могут наблюдаться следующие проявления кишечного синдрома:
- Гастрит. Боль возникает в районе желудка. У человека наблюдается постоянная тошнота. Рвоту может спровоцировать любая пища и даже выпитый глоток воды. Она приносит небольшое облегчение. Как правило, рвота многократна. Иногда подключается диарея. Однако такое явление наблюдается нечасто.
- Гастроэнтерит. Болевой синдром охватывает область желудка и околопупочный район. Недуг характеризуется рвотой, жидким стулом (водянистым). Цвет стула может указывать на патологию. При сальмонеллезе он зеленоватый, а в случае эшерихиоза — светло-коричневый. Нередко в нем наблюдаются непереваренная пища, слизь.
- Энтерит. Наблюдается только нарушение стула. При этом диарея носит водянистый характер.
- Гастроэнтероколит. Пациент сталкивается с многократной диареей (не обеспечивающей облегчения), постоянными болями в животе (разлитого характера) и сильным дискомфортом во время дефекации. Иногда в стуле появляются примеси крови, слизи.
- Энтероколит. Для него свойственна боль по всей площади живота, частый стул.
- Колит. Дискомфорт возникает в нижней области живота. Чаще всего он локализуется слева. Дефекация болезненна, стул содержит примеси слизи, крови. Облегчения опорожнение не приносит. Нередко возникают ложные позывы к дефекации.
На что указывает симптоматика? Зачастую она точно характеризует патологии:
- При сальмонеллезе возникают гастроэнтерит, гастроэнтероколит и энтероколит.
- Дизентерия характеризуется энтероколитом и колитом.
- Эшерихиоз сопровождается гастроэнтеритом.
- А для холеры характерен энтерит.
Особенности патологии у грудничков
К сожалению, младенец не способен объяснить, что у него болит. Поэтому родители должны внимательно наблюдать за любыми изменениями в поведении крохи. Ведь некоторые симптомы могут указывать на развитие ОКИ.
Внимание нужно обратить на следующие признаки:
- Отказ от пищи. Это достаточно тревожный сигнал. Особенно если после принятия еды появляется не только срыгивание, но и рвота.
- Беспокойство. Младенец не успокаивается, плохо спит. При этом он барабанит ножками и подтягивает их к животику.
- Вздутие. Колики — достаточно распространенное явление для новорожденных. Однако при кишечных патологиях они многократно усиливаются.
- Рвота. Такая симптоматика может даже отсутствовать. Но если у младенца наблюдается рвота, то ее многократность должна насторожить.
- Температура. Она может повышаться от 37 до 39 °C. Ни в коем случае не следует самостоятельно решать, чем лечить кишечную инфекцию у детей. Это прерогатива только специалистов. Такие крохи должны находиться под контролем врачей.
- Диарея. Значительно учащается стул. Он становится водянистым. Нередко содержит слизь, непереваренную пищу, прожилки крови.
Часто родители задаются вопросом: чем лечить кишечную инфекцию у грудничка? Врачи настоятельно рекомендуют без назначения не принимать никаких мер борьбы с патологией. Следует знать, что последствия недуга, такие как обезвоживание, утрата веса, у малышей развиваются стремительно. Иногда достаточно нескольких часов. Такие состояния крайне опасны для здоровья ребенка и для его жизни. Поэтому единственный верный путь – это немедленно обращаться к медикам.

Симптоматика, требующая срочного визита к докторам
К сожалению, возникновение диареи редко расценивается как необходимость обращения к врачу. Обычно люди, даже не всегда понимая, чем лечить кишечную инфекцию у взрослых, пытаются самостоятельно остановить диарею. Иногда такая процедура может обернуться серьезными проблемами.
Обязательного визита к доктору требуют состояния:
- вышеописанная симптоматика у детей дошкольного возраста;
- патология у людей в возрасте (за 65 лет);
- многократная диарея у взрослого (более 5 раз);
- наличие крови в стуле;
- лихорадка, сопровождаемая рвотой, диареей;
- схваткообразный дискомфорт в животе;
- сильная жажда и выраженная слабость;
- присутствие в анамнезе хронических недугов.
Терапия малышей
Чем лечить вирусную кишечную инфекцию у детей? Очень важно при первых же симптомах вызвать врача. Кроме того, не следует подбирать медикаменты самостоятельно. Даже активированный уголь может нарушить картину патологии. Он окрашивает стул в черный цвет. А это способно замаскировать клинику такой серьезной патологии, как кишечное кровотечение.
Родители должны знать, чем лечить кишечную инфекцию в домашних условиях до прихода врача.
Рекомендуется следующая терапия:

Лечебная диета
Малыши раннего возраста обязательно подлежат госпитализации. Взрослые попадают в стационар при средних и тяжелых формах недуга. Обследовав пациента, врач обязательно объяснит, чем лечить вирусную кишечную инфекцию у взрослых.
Всем больным назначается диетический стол № 4.
Он подразумевает употребление в острый период:
- слизистых супов;
- протертого мяса;
- некрепких бульонов;
- отварной рыбы;
- черствого хлеба;
- омлета, каш;
- несдобного печенья.
- молоко,
- копчености, консервы,
- приправы, пряности,
- зеленый лук, чеснок, редис,
- алкоголь,
- бобовые.
Возвращение к обычному питанию происходит постепенно, на протяжении 4 недель.
Медикаментозная терапия
Чем лечить острую кишечную инфекцию? Важно понять, что при такой серьезной патологии назначать терапию должен только врач. Кроме того, в зависимости от недуга будет подобрана схема лечения. Итак, если диагностирована вирусная кишечная инфекция, чем лечить ее?
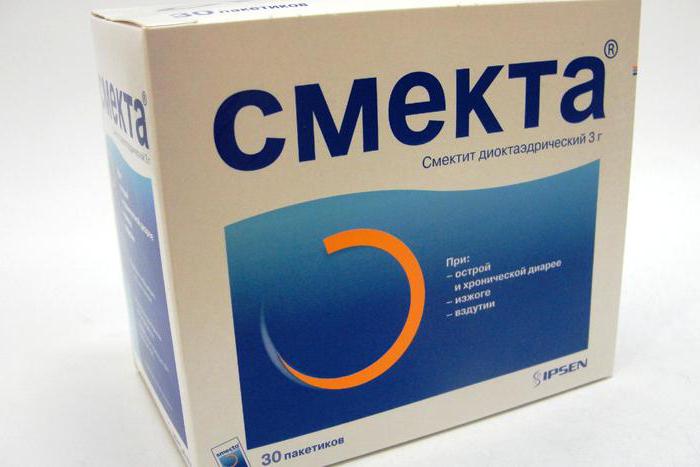
Как правило, медикаментозная терапия основана на применении:
Что делать при гипертермии?
Чем лечить кишечную инфекцию с высокой температурой? При гипертермии пациенту в вышеописанный терапевтический курс включают жаропонижающие средства.
Могут быть назначены лекарства:
Дополнительные лекарства
Кроме вышеперечисленных медикаментов могут быть включены в лечение:
Очень часто эти препараты назначаются врачами до подтверждения диагноза. Нередко возникает вопрос: зачем их включать в терапию? Ведь ни антибактериальные медикаменты, ни кишечные антисептики не способны бороться с вирусной инфекцией. Применение этих препаратов позволяет избежать присоединения бактериальной инфекции.
Очень распространенной патологией является ротовирусная кишечная инфекция. Чем лечить такой недуг? Следует заметить, что методы борьбы особо не отличаются от описанной выше стандартной терапии. Процесс лечения основан на нормализации недостаточности ферментов ЖКТ. Обязательно соблюдается диета. Кроме того, в терапию включают противовирусные медикаменты.
Особенности патологии у беременных
Женщины, которые ждут ребенка, очень тщательно подходят к своему пищевому рациону. Они задумываются, какие продукты содержат больше витаминов. Ведь малышу необходимо обеспечить полноценное питание. Это очень правильный подход. Однако в результате столь щепетильного подбора полезной пищи нередко совершается множество ошибок.
В результате может развиться кишечная инфекция у беременных. Чем лечить ее? Изначально следует заметить, что будущим мамочкам категорически противопоказано предпринимать какую-либо терапию самостоятельно. Ведь большинство препаратов, которые способны избавить от патологии, не предназначены для приема беременными женщинами.
О наличии кишечной инфекции могут свидетельствовать следующие симптомы:
- неприятный дискомфорт, боль в районе желудка;
- утрата аппетита;
- тошнота, рвота;
- повышенное газообразование;
- диарея.

Методы лечения беременных
Любое промедление очень опасно. Ведь высок риск развития интоксикации организма и обезвоживания. Такие патологии потянут за собой сгущение крови. В результате чего могут образоваться тромбы. Кроме того, в крови увеличивается концентрация окситоцина. Такое вещество способно спровоцировать преждевременные роды, а на ранних сроках – выкидыш.
Опасно для будущего младенца обезвоживание организма матери. Ведь женщина утрачивает вместе с жидкостью полезные минералы и витамины. А именно они обеспечивают полноценное развитие плода. Поэтому при наблюдении неприятной симптоматики очень важно своевременно обратиться к врачу с вопросом: чем лечить кишечную инфекцию при беременности? Подобрать терапию способен только доктор, оценив состояние пациентки и взвесив все риски. Единственное, что остается неизменным в лечении, это применение препаратов:
Беременным женщинам запрещено голодание. После исчезновения тошноты рекомендуется выпить чай с сахаром. Спустя несколько часов необходимо покушать. Однако из рациона исключают жирные, острые, жареные блюда. В этот период более полезны каши на воде. Лучше всего съесть рисовую.
Как только дискомфорт в желудке стихнет, можно выпить куриный бульон (только нежирный) с сухариком. Не следует употреблять сырые овощи и сладости. Они только усугубят патологию.
К сожалению, не всегда получается защитить организм от развития кишечной инфекции. Однако, зная, как с ней бороться, можно избежать тяжелых последствий. К тому же своевременное обращение к доктору обеспечивает адекватную терапию.

Сказ про болезни ЖКТ, симптомы и лечение. Что такое язвенная болезнь и гастрит? Откуда берется изжога? Почему страдает печень и кишечник? Есть ли народные методы лечения болезней ЖКТ? Сейчас все расскажу. Поехали!
Конвейерное производство
Есть у нас в организме фабрика, которая перерабатывает пищу и даёт всем органам нужные для жизни вещества. Называется эта фабрика — желудочно-кишечный тракт. Состоит он из нескольких отделов, которые работают последовательно, один за другим.
Друзья, читайте статью далее, в ней будет много интересного!
А тем, кто хочет:
Первый отдел - ротовая полость. Зубы измельчают еду, она смешивается со слюной, и с этого момента начинается процесс пищеварения. Ешь на ходу? Зря! Наши предки говорили: сколько зубов — столько нужно сделать жевательных движений. Почему? Смотри дальше.

Следующий отдел — пищевод. Полая трубка с мягкими, гладкими стенками. Он очень нежный и легко ранимый. Попробуй, проглоти жёсткий комок хлеба — наверняка застрянет.

По пищеводу пища поступает в отдел называемый — желудок. Этот удивительный орган в норме вмещает пол литра, а растянуться может в пять раз. Но не надо его битком набивать. Стенки желудка должны сокращаться, чтобы помогать перевариванию.

Из желудка обработанная в пасту пища продвигается в кишечник. Сперва в двенадцатиперстную кишку. Она коротенькая, в 12 пальцев. В неё впадают два протока: из желчного пузыря и из поджелудочной железы. Знаешь, почему надо есть регулярно?
Избыток желчи должен отходить из желчного пузыря, иначе тот растягивается, желчь густеет — и начинают образовываться камни. Накопится много — пузырь удалят. Станет ещё хуже! Тогда без пузыря, копиться желчи будет негде, она непрерывно будет поступать в двенадцатиперстную кишку (разъедая стенки кишки), а если нечего обрабатывать (пища не всегда же в кишке) — излишек может попасть в проток поджелудочной железы, и начать её переваривать изнутри. Тогда у тебя разовьётся панкреатит. При сильном поражении этого органа можно умереть. В нём фабрикуются инсулин и глюкагон, без которых нельзя поддержать баланс сахара в крови.
Переваренная в верхних отделах пища поступает в кишечник: сперва тонкий (и очень длинный). Он изнутри покрыт крошечными ворсинками, которые в тысячи раз увеличивают его поверхность, и всасывают всё, что нам нужно: аминокислоты, воду, витамины.
Потом химус (переваренное содержимое) переходит в толстый отдел кишечника, где отдаёт воду и электролиты для поддержания баланса организма.
Остатки пищи, удаляются через прямую кишку.
Таков нормальный процесс, но часто он нарушается.

Болеют этими болезнями и взрослые, и дети.
Первый симптом непорядка в ЖКТ — обложенный язык. В рекламе тебе говорят: покупай щёточку для чистки языка! Не трать зря деньги, лучше подумай, что в твоём пищеварительном тоннеле поломалось.
Частая рвота, особенно с кровью, горечь во рту, неприятный запах, повышенное слюноотделение, постоянная жажда, хронические кишечные расстройства, кровянистые выделения из прямой кишки, анемия — опасные признаки заболеваний ЖКТ.
Болезни ЖКТ, симптомы и лечение: много хворей на одного
Болезней нашей утробы около трёхсот. Я скажу об основных.
Стоматит. Он поражает слизистую рта, мешает пережёвыванию пищи и вредит желудку.

Гастрит и язвенная болезнь желудка — бич современного человека. Все наши погрешности в еде, сухомятка, алкоголь, газированные напитки, консерванты — ведут к воспалению слизистой оболочки желудка.
Язву вызывает бактерия хеликобактер. Она есть у всех, но при ослаблении иммунитета начинает размножаться без меры и доводит нас до язвы.

Друзья! Я, Андрей Ерошкин, проведу для вас мега интересные вебинары, записывайтесь и смотрите!
Темы предстоящих вебинаров:
- Как похудеть без силы воли и чтобы вес не вернулся снова?
- Как снова стать здоровым без таблеток, естественным способом?
- Откуда берутся камни в почках и что делать, чтобы они не появлялись снова?
- Как перестать ходить по гинекологам, родить здорового ребёнка и не состариться в 40 лет?
Панкреатит, как я уже сказал, может спровоцировать заболевание желчного пузыря; холецистит и желчнокаменную болезнь — неправильное питание, неподвижный образ жизни, приводящий к застою желчи, вирусные инфекции, паразитарные заболевания и интоксикации.

Самые распространённые беды кишечника — это воспаление тонкого отдела — энтероколит, и толстого отдела — колит.
Другие опасные болезни: гепатиты, цирроз печени и аппендицит.
О кишках и Мечникове
Расскажу я о синдроме раздражённого кишечника. Он характерен болями, газообразованием, чередованием запоров и поносов. Протекать может годами, а причины — любое заболевание ЖКТ, нарушение естественной микрофлоры, употребление антибиотиков, хроническая инфекция от не леченных зубов.
В начале XX века профессор Мечников установил, что неправильная микрофлора кишечника приводит организм к преждевременному старению и ранней смерти. Он предложил лечить хвори правильной микрофлорой — ацидофильными бактериями.

Современные учёные предложили новый вариант - пробиотики. Они помогают восстанавливать естественный баланс микрофлоры в нашем желудке и кишечнике, подавляя зловредные бактерии и помогая размножаться полезным.
Болезни ЖКТ, симптомы и лечение: подводные камни
Есть опасные заболевания, которые прикидываются обычными желудочными и кишечными расстройствами:
- опухоли, в том числе злокачественные;
- язвенный колит, болезнь Крона;
- кишечная непроходимость;
- инфекции и отравления;
- паразитарные заболевания и многое другое.
Отдельно о соде. Мы её глотаем при изжоге, тошноте, отрыжке, она даёт нам временное облегчение. Это опасно по двум причинам:
- Снимем симптомы — пропустим начало заболевания.
- Сода + соляная кислота = NaCl и вода. Избыток соли нарушает водно-электролитный баланс и приводит к подъёму артериального давления.

Ложка соды — это пол ложки соли. Если её есть каждый день — гипертония точно будет.
Болезни ЖКТ, симптомы и лечение: а что я могу сделать?
Лечение назначает врач.
Но что делать для профилактики?
Детей — не кормить фастфудами и гармонично развивать. Для взрослых — немного сложнее.
Исключить вредные факторы:
- неправильное питание;
- алкоголь;
- избыточный вес;
- курение;
- несоблюдение гигиены при приготовлении пищи;
- работу на вредном производстве;
- стрессы.
Для тех, кто уже болен, лечение идёт по трём принципам:
- медикаменты, которые назначает врач, надо принимать строго по указаниям;
- пища, щадящая ЖКТ (чаще всего это диета № 2, в меню которой — разнообразие блюд, баланс белков и калорийности);
- физические упражнения для стимуляции иммунитета.
Кладезь премудрости
Народные методы заключаются в лечении травами. Их можно расставить по специфике действия.
Растительные препараты, помогающие восстановить работу ЖКТ:
Слизистых поверхностей — семя льна, овёс, сок картофеля.
Противовоспалительные и вяжущие — ромашка аптечная, алоэ, берёза, девясил, зверобой, календула, кора дуба, черника.
Адсорбирующие — алтей лекарственный, мать-и-мачеха, мальва, фиалка трёхцветная.
Стимулирующие пищеварение — аир болотный, полынь обыкновенная, крапива.
Восстанавливающие — солодка, капуста, шиповник и другие.
Самое главное!

Пить травки хорошо, но бесполезно, если вести неподвижный образ жизни и есть два раза в сутки. Избыточный вес — одни из основных причин болезней ЖКТ. Если правильно питаться 5-6 раз в день и много двигаться, всё будет в порядке. А как этого достичь и как себя на это мотивировать — я расскажу в своих статьях.
Читайте также:



