Изменения состава крови при инфекционных заболеваниях
Расшифровка анализа крови определяет показатели форменных элементов крови: эритроцитов, гемоглобина, лимфоцитов, лейкоцитов, эозинофилов, нейтрофилов и тромбоцитов. В здоровом организме все эти составляющие крови находятся в конкретном соотношении. Определить воспаление по анализу крови можно, если имеются отклонения от нормы.
Расшифровка анализа крови
При этом важно также обращать внимание на вероятные причины возникших отклонений. На состав крови могут влиять многие факторы – половая принадлежность человека, физические нагрузки, стресс, климат. Если отклонения в показателях крови наблюдаются в стандартных условиях, то это говорит о наличии или начале развития воспалительного процесса, заболевания.
О развитии воспаления в крови говорят следующие данные:
содержание лейкоцитов;
СОЭ (скорость оседания эритроцитов);
белки острой фазы;
реактивный белок.
Сниженный показатель гемоглобина отмечается при анемии, кровотечении, а также злокачественных заболеваниях органов, в том числе костного мозга. На воспалительный процесс указывает повышенное содержание лейкоцитов. При увеличении этого показателя, как правило, отмечаются заболевания воспалительной или инфекционной природы, аллергия, болезни печени, крови. Свидетельствует о воспалении и повышенная скорость оседания эритроцитов (СОЭ). Сниженный ее показатель отмечается при вирусных гепатитах, рвоте, поносе.
Скорость оседания эритроцитов
В медицинской практике анализ крови на СОЭ считается наиболее распространенным тестом. При развитии патологий масса эритроцитов колеблется в сторону уменьшения или увеличения, прямо пропорционально этому меняется и скорость их оседания. Если эритроциты оседают ускорено, то это говорит об острых, хронических инфекциях, воспалении, анемии, отравлении, аллергии. Замедление СОЭ в основном отмечается при сильном обезвоживании организма.
Показатель белка С
Тестирование крови на С-реактивный белок применяется в лабораторных условиях довольно давно. По этому показателю, как и по СОЭ, можно определить наличие острого воспалительного процесса в организме и его интенсивность. Обычным забором крови выявить СРБ не получиться. Необходимо делать биохимический анализ, расшифровка которого покажет его сосредоточение в крови.
Биохимический анализ крови
Основной причиной, по которой в составе крови возникает и увеличивает показатель реактивного белка, является развитие острого воспалительного процесса. Рост СРБ происходит уже через шесть часов от начала процесса. Кроме повышенной чувствительности концентрации белка на происходящие в организме изменения в ту или иную сторону, он отлично реагирует на лечебную терапию. Следовательно, биохимический анализ можно проводить для контроля течения терапевтического курса.
Лейкоциты
На воспаление также указывает повышенное количество лейкоцитов – лейкоцитоз. Такое состояние отмечается при отравлениях, инфекциях, вызванных бактериями, болезнях печени, аллергиях, лейкозах. Повышается показатель лейкоцитов после продолжительного курса лечения некоторыми медикаментами. После еды, физических нагрузок, при болезнях тоже фиксируется повышенное количество лейкоцитов.
Понижение концентрации этих клеток – лейкопения – обычно предупреждает о развитии некоторых вирусных инфекций. Снижается численность лейкоцитов также во время приема гормональных препаратов, при развитии злокачественных опухолей, состояний, приводящих к иммунодефициту.
Нейтрофилы
Нейтрофилами называют кровяные клетки, которые составляют основную долю лейкоцитов. На инфекцию указывает уменьшение численности зрелых клеток и увеличение палочкоядерных нейтрофилов. Это обусловлено тем, что при уничтожении болезнетворных организмов сегментоядерные клетки крови сами погибают. В таком случае костный мозг компенсирует их недостачу выработкой большего количества нейтрофилов, которые в ускоренном процессе поступают в кровь, не созрев полностью.
Определить это можно при расшифровке теста по специальной лейкоцитарной формуле. Нейтрофилы расположены в лейкограмме по мере созревания клеток, слева направо, от молодых до полностью созревших. По уровню незрелых нейтрофилов определяют, насколько сильным является воспалительный процесс.
Чем больше молодых клеток, тем активнее патогенные микроорганизмы. Сильный сдвиг в левую сторону наблюдается в активную фазу инфекционных, воспалительных процессов, при злокачественных новообразованиях, отравлениях.
Заключение
Общий анализ крови необходим для того, чтобы выявить патологические изменения в организме человека. Такой лабораторный тест считается наиболее информативным методом диагностики многих болезней. Его применяют во многих сферах медицины. Регулярная сдача анализа позволяет своевременно определить наличие патологии, что дает возможность избежать серьезных осложнений.
При выявлении различных отклонений в составе крови врач назначает дополнительное обследование. По мере надобности к диагностике могут привлекаться другие специалисты для более точного изучения состояния пациента. После проведенных мероприятий будет назначено соответствующее лечение.
Чтобы состав крови был всегда в норме необходимо сбалансировать свое питание и придерживаться здорового образа жизни. Умеренные нагрузки, полноценное питание, отдых обеспечит стабильные показатели анализа крови.
Эозинофилия бывает при бронхиальной астме, глистных инвазиях и других аллергических состояниях. Одновременное увеличение количества эозинофилов и базофилов встречается при хроническом миелолейкозе.
Нейтропения, как правило, сопровождает лейкопению и наблюдается при брюшном тифе, бруцеллезе, вирусных инфекциях, приеме цитостатических препаратов. Максимальная степень нейтропении характерна для апластической анемии, агранулоцитоза.
ИЗМЕНЕНИЕ КОЛИЧЕСТВА ОТДЕЛЬНЫХ ВИДОВ ЛЕЙКОЦИТОВ ПРИ ПАТОЛОГИИ
ИЗМЕНЕНИЕ МОРФОЛОГИИ ЛЕЙКОЦИТОВ ПРИ ПАТОЛОГИИ
При заболеваниях может изменяться как процентное содержание отдельных видов лейкоцитов, так и их морфология. Дегенеративные изменения морфологии лейкоцитов проявляются в виде токсической зернистости, уменьшения количества зерен, вакуолизации ядра и цитоплазмы, пикноза ядра, отсутствия перемычек между сегментами ядер, анизоцитоза, гипо- и гиперсегментации ядер, лизиса (распада) ядра или всей клетки. Наличие дегенеративных изменений морфологии лейкоцитов свидетельствует о тяжести патологического процесса.
Токсическая зернистость в нейтрофилах отличается от нормальной нейтрофильной зернистости цветом и размером гранул: она выглядит грубой, крупной, темно-фиолетового цвета.
Пикноз - усиленное уплотнение ядер нейтрофилов, при котором ядра становятся бесструктурными, темной гомогенной окраски.
Анизоцитоз – различная величина клеток, отличающаяся от нормы. Появляются макро- и микроформы лейкоцитов.
Гиперсегментация нейтрофилов – наличие значительного числа нейтрофилов с ядрами, имеющими более пяти сегментов. Встречается при В12- дефицитных анемиях.
Пельгеризация ядер нейтрофилов – появление нейтрофилов с гипосегментированными ядрами является ранним морфологическим признаком нарушения гранулоцитопоэза. Нейтрофилы содержат ядра в виде пенсне, гантелей, коротких толстых палочек.
Изменение количества нейтрофилов. Увеличение количества нейтрофилов в крови называется нейтрофилез, а уменьшение – нейтропения.
Нейтрофилезобычно сопровождает лейкоцитоз и встречается при гнойно-воспалительных заболеваниях, инфекционных заболеваниях (кроме брюшного тифа, бруцеллеза, вирусных инфекций), инфаркте миокарда, злокачественных опухолях, отравлении угарным газом. Максимальный нейтрофилез развивается при хроническом миелолейкозе. Нейтрофилез часто сочетается с ядерным сдвигом влево.
Изменение количества эозинофилов. Увеличение количества эозинофилов называется эозинофилия, уменьшение – эозинопения, отсутствие – анэозинофилия.
Эозинопения наблюдается в острый период инфекций и интоксикаций, при лучевой болезни. Крайняя степень эозинопении - анэозинофилия является плохим прогностическим признаком.
Увеличение количества базофиловнаблюдается при тех же заболеваниях, что и эозинофилов. В период максимума аллергической реакции количество эозинофилов и базофилов в крови может снижаться, так как эти клетки скапливаются в очагах аллергических реакций.
Изменение количества лимфоцитов называетсялимфоцитоз, если их доля увеличена, и лимфоцитопения, если она уменьшена.
Лимфоцитоз часто обнаруживается в тех случаях, когда нейтропения сочетается с лейкопенией: при брюшном тифе, бруцеллезе, вирусных инфекциях. Лимфоцитоз типичен для коклюша, встречается также при некоторых видах хронических инфекций (туберкулез, сифилис). Наибольшей степени (до 70-90%) лимфоцитоз достигает при хроническом лимфолейкозе. У детей до 4-х лет наблюдается физиологический лимфоцитоз.
Лимфоцитопения встречается при некоторых иммунодефицитных состояниях, апластической анемии, лучевой болезни, лечении кортикостероидами.
Изменение количества моноцитов.Моноцитознаблюдаетсяпри хронических бактериальных инфекциях (туберкулез, сифилис, хрониосепсис, бруцеллез, хронический пиелонефрит), вирусных инфекциях, опухолях, хроническом моноцитарном лейкозе. При легочном туберкулезе моноцитоз сопутствует острой фазе болезни, сменяясь лимфоцитозом в неактивную фазу. Моноцитопения может наблюдаться при острых инфекциях, тяжелом септическом состоянии.
1. Что характеризует лейкоцитарная формула крови?
2. Какие свойства ядер оцениваются при дифференцировке различных видов лейкоцитов?
3. В чем заключается различие морфологии палочкоядерного и сегментоядерного нейтрофилов?
4. Дайте характеристику специфической эозинофильной зернистости.
5. Что такое активированные лимфоциты? Их морфология.
6. Перечислите различия ядер лимфоцитов от ядер моноцитов.
7. Принцип окраски клеток крови.
8. Что такое сдвиг лейкоцитарной формулы влево?
9. Причины нейтрофилеза.
10. Как изменяется лейкоцитарная формула при аллергических заболеваниях?
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
[youtube.player]ИЗМЕНЕНИЯ КРОВИ ПРИ РАЗЛИЧНЫХ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЯХ. ИНФЕКЦИОННАЯ АНЕМИЯ ЛОШАДИ
Инфекционная анемия лошадей представляет специфическое заболевание, характера острой или хронической септицемии, сопровождающееся прогрессивным массовым разрушением эритроцитов.
Гамалея, Краль и др. считают, что вирус инфекционной анемии является гемотропным и вызывает гемолитическую анемию. Эта точка зрения разделяется большинством авторов.
Марек излагает патогенез инфекционной анемии следующим образом. Постоянно циркулирующий в крови вирус повреждает паренхиматозные органы, из них в первую очередь сердечную мышцу, почки и кровеносные сосуды. Одновременно происходит гемолиз эритроцитов как в циркулирующей крови, так и в селезёнке. В ответ на раздражение и повышенный распад эритроцитов, в костном мозгу усиливается эритропоэз. При этом эритроциты продуцируются в таком количестве, которое не только компенсирует их распад, но вызывает картину эритроцитоза. Мнение некоторых авторов, что это противоречит понятию анемии, можно считать малообоснованным, так как при гемолитических анемиях, в опытах Шустрова, этот факт имеет место, и усиленный эритропоэз должен рассматриваться как ответная реакция костного мозга на раздражение. По мере развития процесса и прогрессирующего разрушения эритроцитов, в костном мозгу развиваются дополнительные миэлоидные очаги кроветворения, с заменой жёлтого костного мозга активным красным в проксимальных концах трубчатых костей. При ещё большем напряжении очаги кроветворения могут развиваться также в селезёнке, печени и в лимфатических фолликулах (мнэлопдпыо очаги). В этой стадии возможно появление в крови молодых и патологических форм эритроцитов, —патологическая регенерация.
Эта теория одновременного развития гемолиза и повреждения костного мозга находит значительное число сторонников.
Некоторые яге отрицают поражение костного мозга, сводя все изменения к гемолизу эритроцитов.
Опыты с гемолитическими ядами показывают, что гемолиз эритроцитов не безразличен для костного мозга. В ответ на гибель значительного количества эритроцитов усиливается эритропоэз. Бели гибель эритроцитов будет прогрессивно нарастать, костный мозг будет постепенно функционально слабеть, и может, наконец, наступить аплязия его. В свете этих экспериментов последнее мнение едва ли может быть принято во внимание.
По продолжительности течения различают: острую, подострую, хроническую и латентную форму болезни.
Кровь больных острой формой инфекционной анемии по своему внешнему виду й некоторым физическим свойствам не даёт значительных отклонений от нормы. Что касается форменных элементов крови и гемоглобина, то чорез 10—15 дней можно обнаружить заметную разницу по сравнению с нормой. Количество эритроцитов уменьшается на 1—2 млн., а непосредственно перед смертью отмечается уменьшение на 50% по отношению к нормальному количеству. Содержание гемоглобина также снижается. Отношение между эритроцитами и плазмой крови, в среднем, равно: 2,8 : 7,2=1 :2,6. В отдельных случаях отмечается вначале резкое увеличение эритроцитов, что зависит, как думают некоторые гематологи, от повышения регенеративной способности кроветворной ткани. РОЭ резко ускорена. Резистентность эритроцитов низкая, саноншшый и мыльный гемолиз кровяной сыворотки имеет увеличенное торможение.
На мазках отмечается анизоцитоз, полихромазия, базофильная зернистость, иногда пойкилоцитоз. В эритроцитах регулярно п в обильном количестве обнаруживаются тельца Жоли—Хоуела и изредка единичные эритробласты. Со стороны белой крови—лимфоцитоз до 70%.
Подострая форма инфекционной анемии развивается из острой формы, характеризуется теми яге клиническими признаками и отличается только тем, что при подострой форме имеются ремиссии продолжительностью в 2—3 или 5—6 дней. Одни авторы устанавливают длительность подострой формы от нескольких недель до многих месяцев. Цвик, Коляков и Опперман ограничивают срок 2 месяцами.
При подострой форме явления анемии выражены резче, чем при острой форме. Слизистые и конъюнктива бледно-розового цвета, животное худеет, имеется резкий упадок сил и анемия. Лёгкая работа вызывает у лошади одышку, тахикардию, стучащий сердечный толчок, потливость и резкое утомление. Лошади при движении шатаются и даже падают на землю.
После обострения процесса, при работе может развиться острый рецидив, от которого животное погибает.
Хроническая форма инфекционной анемии имеет продолжительность* от, нескольких месяцев до многих -лет. Хроническая форма отличается прогрессирующим малокровием, периодическими приступами лихорадки, исхуданием животного и резким упадком сил.
Кровь, как правило, водянистая, с пониженной свёртываемостью. Количество эритроцитов уменьшено, в тяжёлых случаях до 1—2 млн. в 1 мм3, с одновременным снижением количества гемоглобина. Цветной индекс также снижается. РОЭ ускорена. Отношение между эритроцитами и плазмой крови 1—2 : 9—8; 1 : 4—5. Количество лейкоцитов уменьшено,—лейкопения с одновременным увеличением числа лимфоцитов.
Гематологическое исследование является непременной частью диагностического комплекса при инфекционной анемии. Снижение количества эритроцитов совпадает с лихорадочным приступом или следует за ним. Резкое снижение эритроцитов, особенно по группе хроников, не является обязательным. По Лактионову и Архангельскому (1936 г.), у большинства обследованных лошадей количество эритроцитов было равно 5—6 млн., и только в 15% острых случаев и в 5% хронических число эритроцитов равнялось 2—8 млн. То же отмечают Пьянников я Ломакин (1937 г.). При острой форме инфекционной анемии, к моменту летального исхода имело место снижение количества эритроцитов до 4 млн. у 56% лошадей и до 2—3 млн.—у 16%.
Качественные изменения крови выступают нерезко. Из 32 случаев инфекционной аномии у лошадей Мейер установил в 18 случаях анизоцитоз, в 7—базофильную пунктацию, в 5 случаях полихромазию и в 1 случае пойкилоцитоз. Губин и Кулаков (1936 г.) наблюдали нерезко выступающий анизоцитоз, дегенеративные формы эритроцитов—как исключение, а пойкилоцитоз и полихромазию не наблюдали совершенно.
Колебания количества гемоглобина более или менее параллельны эритроцитарной кривой. Особое значение исследователи придают насыщению гемоглобином отдельных эритроцитов. Краль указывает, что при инфекционной анемии цветной индекс обычно выше 1,2. По Синеву, только в острых случаях инфекционной анемии цветной индекс выше единицы. Что касается хронических и латентных форм, то здесь цветной индекс или равен 1 или даже несколько ниже единицы.
При инфекционной анемии отмечается довольно отчётливая ирретрактилышеть кровяного сгустка и алкалоз (Козлова, Семёнова и др.).
Если у нормального жеребёнка щёлочность крови колебалась в пределах G20—720 мг на 100 см3 крови, то при экспериментальной инфекции она доходила до 800—1 000 и даже 1 400 мг. Сыворотка больной инфекционной анемией лошади имела рН=7,79 (Шманенков).
В крови лошадей, больных инфекционной анемией, устанавливается повышенное количество билирубина, а по другим данным—и холестерина.
Для диагностики инфекционной анемии разработан и предложен метод прижизненной пункции печени. Применявшие этот метод авторы дают высокую оценку практической значимости гистологического исследования пунктата печени и считают эту операцию безопасной для животного. Так, в условиях широкой практики (свыше 300 случаев), осложнения, связанные с кровоизлиянием, наблюдались только в 2% случаев и в 1% были обусловлены инфекцией.
Пинус нее считает возможным рекомендовать пункцию печени для практических целей, но полагает возможным, использовать её для изучения патогенеза заболевания в эксперименте.
В диференциально-диагностическом отношении необходимо иметь в виду ряд заболеваний инфекционного, инвазионного и незаразного характера.
В первую очередь необходимо иметь в виду кровепара-зитарные заболевания: нутталлиоз и пироплазмоз, особенно в тех случаях, когда работа проводится в местах стационарного распространения этих заболеваний.
При диференциальной диагностике пироплазмоза необходимо учесть его сезонность, наличие клещей-переносчиков, особое предрасположение к пироплазмозу приводных лошадей и положительную терапию трипанбляу.
Клиническая картина пироплазмоза также имеет некоторые отличия от инфекционной анемии. При пироплазмозе—лихорадка постоянного типа в течение нескольких дней. Продолжительность болезни 7—12 дней, хотя возможна гибель животного в первые 2—4 дня. Рецидивы редки и проявляются вскоре же после первичного пере-болевания животного. Постоянным признаком является интенсивная желтушность слизистых оболочек.
При инфекционной анемии желтушность имеется не во всех случаях и выражена не так сильно. Аппетит отсутствует. Гематологические исследования показывают снижение количества эритроцитов до 3—4 млн. и гемоглобина до 30—35%. Со стороны красной крови отмечается анизопойкилоцитоз или полихромазия, а со стороны белой—лейкоцитоз, увеличение лимфоцитов, моноцитов и переходных форм.
Для нутталлиоза—сезон более широкий, чем для пироплазмоза (май—сентябрь). Наблюдается большая восприимчивость приводных лошадей. Окраска слизистых оболочек при нутталлиозе лимонно-жёлтого цвета или анемичная. На третьем веке имеются геморрагии. Отмечены резкие изменения крови. Количество эритроцитов и гемоглобина снижается больше, чем при пироплазмозе. В мазках находят анизопойкилоцитоз, базо-фильную зернистость и ядерные эритроциты. Со стороны белой крови отмечен гиперлейкоцитоз, сдвиг нейтрофильного ядра влево, моноцитоз.
Обнаружение кровепаразитов решает вопрос о том, с чем врач имеет дело. При отсутствии кровепаразитов учитываются все данные, полученные в результате исследования. В красной крови ориентиром служат базофилия эритроцитов и более частая находка нормобластов. Со стороны белой крови—лейкоцитоз и гиперлейкоцитоз и сдвиг влево до миэлоцитов. При кровепаразитарных заболеваниях количество билирубина в сыворотке крови выше, чем при инфекционной анемии (Степанов).
В случаях смешанной инфекции наиболее точное решение вопроса получается методом биопробы. Отрицательный результат заражения фильтратом сыворотки от больных лошадей даёт возможность исключить инфекционную анемию и остановиться на кровепаразитарном заболевании.
Кроме пироплазмоза и нутталлиоза, в диференциально-диагностическом отношении необходимо иметь в виду хрониосепсис, глистную инвазию, инфлуэнцу, плевропневмонию и ряд других заболеваний. При хрониосеп-сисе, помимо клинического исследования пациентов и данных анамнеза, необходимо тщательное гематологическое исследование. В отличие от инфекционной анемии, при типичном хрониосепсисе имеется нейтрофильный гиперлейкоцитоз, со сдвигом влево, до миэлоцитов включительно. Отсутствие клинических, гематологических и патологических данных, свойственных инфекционной анемии, дают возможность исключить другие заболевания.
[youtube.player]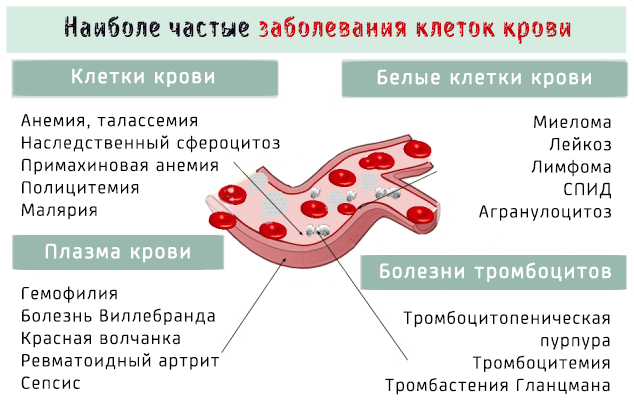
Заболевания крови поражают клеточные элементы крови, такие как тромбоциты, эритроциты и лейкоциты, или жидкую часть, т.е. плазму.
Давайте посмотрим, что это за болезни и проанализируем разнообразные симптомы, которыми каждая из них проявляется.
Особенности заболеваний крови
Когда мы говорим о заболеваниях крови , то имеем в виду определенные нарушения, которые поражают один или несколько элементов крови.
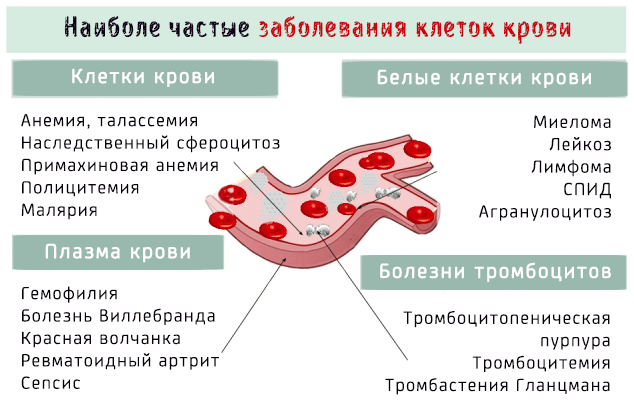
Заболевания крови могут затронуть клеточные элементы, то есть эритроциты, тромбоциты и другие клетки крови, так и её плазму.
Некоторые заболевания крови имеют генетическое происхождение, другие относятся к числу онкологических заболеваний, третьи связаны с дефицитом определенных веществ. В любом случае, они могут каснуться людей любой категории и возраста, от маленьких детей до пожилых людей.
Классификация гематологических заболеваний
Патологии крови могут классифицироваться в зависимости от сроков развития, от прогноза для жизни больного, от типа патологии и индивидуальной реакции на терапию, от типа пострадавших элементов крови.
В последнем случае заболевания крови могут влиять на:
- Красные кровяные клетки , т.е. все заболевания, которые приводят к уменьшению в производстве или увеличение разрушения этих клеток. В некоторых случаях заболевания приводят к чрезмерному увеличению объемов производства эритроцитов или связаны с наличием паразитов.
- Белые клетки крови , т.е. все заболевания, которые определяют изменения в производстве и числе клеток иммунитета.
- Тромбоциты , т.е. те патологии, которые определяют изменение формы и числа тромбоцитов и которые, соответственно, вызывают дефекты в процессе свертывания крови.
- Плазма , т.е. патологии жидкой части крови.
В дополнение к этому, заболевания крови разделяют в зависимости от причин:
- Генетические , т.е. возникающие из-за мутации одного или нескольких генов, что происходит спорадически или в силу наследственных причин.
- Наследственные , то есть связанные с генетической мутацией, которая передаётся от родителей к детям.
- Проблемы питания , т.е. вызванные дефицитом определенных веществ, которые должны поступать вместе питанием.
- Аутоиммунные , т.е. вызванные нарушениями в работе иммунной системы, которая атакует клетки крови.
- Инфекционные , т.е. связанные с передачей вируса или паразитов, например, через укусы насекомых.
- От терапии или патологии , т.е. последствие терапии на уровне костного мозга или других заболеваний, которые мешают нормальному процессу производства клеток крови.
Симптомы: как проявляются патологии крови
Симптоматология заболеваний крови отличается в зависимости от пострадавшего компонента крови.
В случае заболевания красных клеток крови, симптомы часто связаны с дефицитом кислорода и гемоглобина:
В случае болезни белых клеток крови среди симптомов отмечаются:
Патологии тромбоцитов могут проявляться:
- появлением пятен на коже, похожих на синяки, или беспричинным кровотечение, когда число тромбоцитов становится слишком низким
- образованием тромбов и сгустков, когда количество тромбоцитов чрезмерно
При наличии патологий плазмы могут проявляться:
- трудности свертывания крови
- кровотечения
Наиболее частые патологии крови
Попробуем теперь перечислить наиболее распространенные заболевания крови. Для удобства, разделив заболевания в зависимости от типа пострадавшей фракции крови.
Среди анемий наиболее известны:
- Серповидно-клеточная анемия : это генетически-наследственная патология и характеризуется изменением физической формы красных кровяных клеток, которые приобретают серповидную форму и которые легко ломаются.
- Железодефицитная анемия : это тип анемии, вызванный дефицитом железа из-за проблем питания или врожденных причин. Железо не правильно усваивается или поступает в недостаточном количестве, поэтому эритроциты и гемоглобин не формируются должным образом.
- Пернициозная анемия : обусловлена дефицитом витамина В12 из-за плохого питания или дефицита внутреннего фактора, необходимого для усвоения этого витамина. Из-за недостатка витамина В12 эритроциты не созревают должным образом.
- Аутоиммунные гемолитические анемии : объединяет несколько аутоиммунных заболеваний, при которых иммунная система атакует и уничтожает красные кровяные клетки. Причина часто неизвестна, но может быть следствием другого заболевания, такого как лимфома, или спровоцировано лекарствами.
- Апластическая анемия : заболевание характеризуется неспособностью костного мозга правильно производить красные кровяные клетки и другие клетки крови. Точная причина патологии неизвестна, но предполагают, что это связано с взаимодействием генетических факторов и факторов окружающей среды.
- Вторичная анемия хронических заболеваний : этот тип анемии появляется у пациентов, страдающих от хронических заболеваний, таких как почечная недостаточность. Так как в этом случае не производится фактор, необходимый для правильного синтеза и созревания эритроцитов.
- Талассемия : это наследственное заболевание, связанное с мутацией гена, что определяет развитие хронической анемии и что является потенциально смертельным для пациента.
- Наследственный А сфероцитоз : это генетически-наследственное заболевание, при котором нарушается образование протеинов мембраны эритроцитов. Это означает, что эритроциты могут быть легко разрушены и, как следствие, развивается анемия и увеличивается селезёнка.
- Дефицит G6DP : также известный как фавизм, это наследственное заболевание генетической природы, при котором не синтезируется фермент глюкозо-6-фосфат дегидрогеназы. Это определяет возникновение гемолитических кризисов (т.е. внезапное разрушение красных кровяных клеток), как ответ на разные причины, например, после приема некоторых продуктов питания, в том числе бобовых.
Среди других заболеваний крови, не классифицируемых как анемия, но которые влияют на красные клетки крови, мы имеем:
- Истинная полицитемия : противоположность анемии, при которой костный мозг производит слишком много красных кровяных клеток. Это редкое заболевание, протекает бессимптомно на ранних стадиях, но с течением времени может привести к летальному исходу из-за инсульта.
- Малярия : это паразитарное заболевание, вызываемое простейшими Plasmodium falciparum, которые проникают через укус комара Anopheles, питаются эритроцитами, вызывая их преждевременный распад.
Заболевания белых кровяных клеток имеют, в основном, опухолевую патологию, что определяет изменения в числе клеток иммунной системы (в основном лейкоцитоз, т.е. увеличение количества белых клеток в крови).
В числе таких заболеваний крови мы имеем:
- Миелома : опухоль, характерная для пожилых людей и которая поражает клетки иммунной системы. Существуют различные виды миеломы, но, в большинстве случаев, она проявляется распространенными болями в костях и наличием анемии.
- Лейкемия : это онкологическая патология, которая приводит к гиперпроизводству клеток крови, в частности, клеток иммунной системы. Существуют различные типы (миелоидная, острая, хроническая, лимфоидная) и поражает преимущественно молодых лиц и детей, хотя он может проявляться и у взрослых. В некоторых случаях имеет генетическое происхождение, но не является наследственной, в других случаях может быть определена воздействием факторов окружающей среды.
- Лимфома : рак, который влияет на клеточные линии B и T иммунной системы. Бывает двух основных типов, неходжкинская лимфома (самая распространенная форма) и лимфома Ходжкина, её развитие связано с влиянием инфекционных заболеваний и аутоиммунных заболеваний.
Среди других неонкологических патологий, которые поражают белые клетки крови, мы можем упомянуть:
- СПИД : то есть синдром приобретенного иммунодефицита, это патология инфекционного вирусного происхождения (вирус ВИЧ), которая передается через кровь или половые отношения. Вирус ВИЧ-инфекции паразитирует на уровне лимфоцитов CD4+, уничтожает их и вызывает резкое ослабление иммунитета. Организм становится очень уязвимым к инфекциям.
- Детский агранулоцитоз : наследственное заболевание, которое приводит к нейтропении (уменьшение уровня нейтрофилов), что обусловлено мутациями генов, которые кодируют белок под названием эластин. Следствием является повышенная восприимчивость организма к инфекциям. Будучи врожденной патологией, симптомы могут появляться с самого рождения.
- Синдром Хедиака-Хигаши : это редкое наследственное заболевание, связанное с альбинизмом, которая влияет на производство естественных клеток-киллеров иммунной системы. Это вызвано мутацией генов и часто приводит к смерти субъекта из-за рецидивирующих инфекций дыхательных путей.
Патологии, которые влияют на тромбоциты и приводят к появлению дефектов свертывания крови, так как эти клетки участвуют в процессах свертывания крови.
В числе таких заболеваний мы имеем:
- Тромбоцитопеническая пурпура : это болезнь, при которой наблюдается снижение количества тромбоцитов в результате аутоиммунных процессов, разрушающих тромбоциты в крови. Отмечается увеличение времени свертывания крови и образования тромбов. Причину до сих пор четко не определена, но отмечают влияние временных состояний, таких как беременность, и генетических факторов.
- Базовая тромбоцитемия : в этом случае костный мозг производит чрезмерное количество тромбоцитов. Причина также не полностью ясна, так как патология является очень редкой. Приводит к чрезмерному образованию сгустков, что может привести к обструкции артерий и вен, вызвать инсульт или инфаркт.
- Идиопатическая тромбоцитопеническая пурпура : это аутоиммунная патология, при которой мы наблюдаем снижение числа тромбоцитов (тромбоцитопения). Причины на сегодняшний день неизвестны, а патология проявляется тяжелым кровотечением.
- Тромбоастения Глазмана : это патология, при которой тромбоциты теряют способность к агрегации между собой и взаимодействия с фибриногеном, чтобы сформировать сгусток крови. Это редкое заболевание, вызванное отсутствием или дефицитом специального белка на поверхности тромбоцитов. Вызывает частые кровотечения.
Патологии плазмы включают все те заболевания, которые вызваны системным состоянием или недостатком веществ, присутствующих в крови, например:
- Гемофилия : генетическая наследственная патология, связанная с Х-хромосомой, что вызывает частые кровотечения из-за отсутствия одного из факторов свертывания крови, обычно присутствующих в плазме крови: фактор 8 (при гемофилии типа A) или фактор 9 (при гемофилии типа B). Следствием этого является неспособность крови свертываться должным образом, поэтому даже маленькая поверхностная рана может привести к фатальному кровотечению.
- Болезнь Виллебранда : это патология, связанная с дефицитом фактора Виллебранда, что проявляется кровотечениями и неспособностью крови правильно свернуться. Существует в трёх различных формах. Это генетическое заболевание, вызванное изменением на уровне хромосомы 12.
- Распространенная внутрисосудистая коагуляция : это очень опасное заболевание и часто смертельное, так как вызывает образование тромбов в различных сосудах, приводящих к ишемическому повреждению органов и тканей. Развивается из-за массовой активации факторов свертывания крови в силу различных причин, таких как отравления, опухоли и инфекции.
- Аутоиммунные заболевания : такие как ревматоидный артрит и красная волчанка, что обусловлено наличием в плазме крови антител против клеток суставов, в первом случае, или против различных органов и тканей, и во втором случае.
- Заражение крови : поражает преимущественно пожилых людей и людей с ослабленным иммунитетом. Это состояние, характеризующееся инфекционном процессом в крови, который затем распространяется на все органы и ткани. Бактерии в этом случае локализуются на уровне плазмы крови, в результате заражение приобретает системный характер.
Регулярные медицинские осмотры очень важны для раннего выявления заболеваний крови и победы даже над самыми агрессивными!
[youtube.player]Читайте также:


