Инфекция у женщины от которой умирают дети в год

Причины внутриутробных инфекций
Развитие внутриутробных инфекций новорожденного вызывают несколько групп болезнетворных микроорганизмов. В первую очередь, это вирусы – цитомегаловирусная инфекция, вирусный гепатит, краснуха, герпес.
Кроме этого инфицирование плода могут вызвать:
- Бактерии – палочки туберкулеза, листерии, бледные трепонемы, вызывающие развитие сифилиса, возбудители некоторых инфекций с половым путем передачи, к которым относятся хламидии, микоплазмы, уреаплазмы, неспецифические бактерии, представленные кишечной, синегнойной палочкой, стрептококками, стафилококками.
- Паразитозы – инфекционные процессы в организме плода вызывают одноклеточные микроорганизмы, к которым относятся токсоплазмы, трихомонады.
- Грибки – часто регистрируется кандидоз, вызванный условно-болезнетворными дрожжеподобными грибками рода Candida, которые активизируются на фоне снижения активности иммунитета.
Бывают случаи сочетанного инфицирования сразу несколькими видами микроорганизмов. Это приводит к более тяжелому течению патологического процесса и часто заканчивается выкидышем. Выяснение причин необходимо для выбора адекватного лечения, а также профилактики.
Какие пути инфицирования
Попадание возбудителей в организм развивающегося плода происходит от матери. Для него источником инфекции является беременная женщина. Выделяется несколько путей инфицирования:
- Гематогенный или трансплацентарный путь – возбудитель из крови матери через плаценту проникает в плод. Обычно так проникают вирусы и простейший одноклеточный микроорганизм токсоплазма.
- Нисходящий путь – перемещение возбудителей из яичников, маточных труб в полость матки, так передаются неспецифические бактерии.
- Восходящий путь – инфекция попадает в матку и организм развивающегося плода из влагалища, так происходит заражение возбудителями инфекций с половым путем передачи.
Контактный путь – инфицирование плода происходит при непосредственном контакте со слизистой оболочкой половых путей во время родов.
Факторы, провоцирующие внутриутробные инфекции у новорожденных
Вероятность развития инфекции повышается при наличии нескольких провоцирующих факторов:
- проведение инвазивных диагностических или лечебных манипуляций, к которым относится амниоцентез, биопсия ворсин хориона;
- введение препаратов непосредственно в сосуды пуповины во время внутриутробного развития плода;
- хроническая воспалительная патология внутренних половых органов женщины, вызванная неспецифической инфекцией;
- наличие заболеваний с половым путем передачи у женщины;
- осложненное течение беременности, к которому относится преэклампсия, эклампсия, угроза прерывания;
- нарушение гормонального фона организма женщины.
Также выделяется несколько провоцирующих факторов, повышающих риск внутриутробного инфицирования, со стороны организма развивающегося плода:
- тяжелое течение родов, при котором развивается гипоксия плода, связанная с недостаточным поступлением кислорода;
- недоношенность;
- задержка пренатального развития;
- поражение структур центральной нервной системы;
- родовая травма с повреждениями тканей, которые становятся входными воротами для инфекции.
Для предупреждения внутриутробного инфицирования учитываются все провоцирующие факторы. Исключение их возможного воздействия осуществляется уже на этапе планирования беременности.
Симптомы внутриутробного инфицирования плода
Практически любой инфекционный процесс протекает с определенными клиническими проявлениями различного характера и степени выраженности.
Во время родов на возможные внутриутробные инфекции у новорожденного указывают следующие признаки:
- мутные околоплодные воды, которые могут иметь зеленоватое окрашивание;
- наличие мекония в околоплодных водах, которые имеют неприятный запах;
- изменения в плаценте, включающие полнокровие, тромбозы сосудов;
- увеличение печени родившегося ребенка;
- рождение ребенка в состоянии асфиксии, которое характеризуется отсутствием выполнения первого вдоха;
- уменьшение плода в размерах, указывающее на отставание в развитии;
- преждевременное начало родовой деятельности или ее задержка;
- длительная желтуха, указывающая на патологическое происхождение симптома;
- наличие высыпаний на коже;
- видимые признаки пороков развития, включающие увеличение или уменьшение головы новорожденного в диаметре;
- неврологические нарушения, которые сопровождаются снижением тонуса скелетной мускулатуры или приступами судорог;
- лихорадочные состояния, сопровождающиеся повышением температуры тела в первые сутки жизни ребенка;
- развитие патологических состояний в течение первого месяца жизни, к которым относится анемия, хориоретинит, конъюнктивит, врожденная катаракта, сердечная недостаточность, обусловленная пороками.
В случае инфицирования эмбриона на ранних сроках беременности основным проявлением часто является выкидыш, так как имеют место пороки развития, несовместимые с жизнью.
Для каждого инфекционного заболевания характерна своя клиническая картина. Прямая взаимосвязь между выраженностью проявлений и тяжестью состояния может отсутствовать. Нередко при отсутствии видимых изменений во время беременности происходит замирание плода и выкидыш, являющиеся следствием тяжелых пороков.
Диагностика
Объективное обследование преследует 2 основные цели – выявление и идентификация возбудителя, а также определение степени тяжести и характера изменений в организме плода.
Верификация микроорганизмов во время беременности осуществляется при помощи лабораторной диагностики, которая включает следующие анализы:
- микроскопия мазка из влагалища и шейки матки;
- бактериологический посев на микрофлору мазка из влагалища;
- полимеразная цепная реакция или ПЦР мазка, при помощи которой выявляется и идентифицируется генетический материал возбудителя;
- иммуноферментный анализ - или ИФА крови, дающий возможность выявить антитела к возбудителям.
Из всех анализов широкое распространение в пренатальной диагностике различных инфекций получило ИФА к возбудителям заболеваний, передающихся половым путем, некоторых вирусных инфекций. Исследование назначается в плановом порядке на этапе планирования или на ранних сроках беременности.
Для определения степени и характера изменений назначается визуализация плода. Востребованным, безопасным и информативным методом остается УЗИ, которое выполняется на разных сроках беременности. Для оценки функционального состояния сердца плода назначается доплерография, позволяющая определить скорость и объем кровотока в его отделах.
Последствия
Прогноз зависит от периода инфицирования плода и вида возбудителя. Вероятность неблагоприятного исхода с гибелью плода является высокой при инфицировании на ранних сроках беременности вирусами, а также токсоплазмой.
Если заражение произошло на более поздних сроках, после того как завершилось становление и первичное созревание систем органов, возможно несколько исходов:
Большинство внутриутробных инфекций не проходят бесследно и часто приводят к негативным последствиям. Поэтому основным методом эффективной борьбы является профилактика их развития.
Лечение внутриутробной инфекции
Борьба с внутриутробной инфекцией включает комплексные мероприятия и преследует 2 основные цели:
- уничтожение возбудителей инфекционного процесса;
- восстановление изменений, спровоцированных жизнедеятельностью микроорганизмов.
Этиотропная терапия, направленная на уничтожение микроорганизмов, включает применение различных лекарственных средств, к которым относятся антибиотики, противовирусные, антипротозойные или противогрибковые средства. Их выбор зависит от вида возбудителя, который идентифицируется в ходе диагностики.
Восстановление изменений в организме ребенка, которые относятся к порокам развития, проводится после рождения. Оно включает хирургическое вмешательство с пластикой изменений и, при необходимости, медикаменты.
Основным направлением успешной борьбы с внутриутробной инфекцией является предотвращение инфицирования организма плода. Профилактика должна начинаться на этапе планирования беременности. При наличии воспалительной патологии у женщины предварительно проводится лечение с уничтожением возбудителей инфекции.
Также интересно почитать: нервный тик у ребенка


До этого никаких смертей среди детей от COVID-19 замечено не было.
В Китае от коронавируса умерли 10-месячный младенец и ребенок 14 лет, что свидетельствует о том, что люди, которые не достигли 18 лет, не застрахованы от инфекции и смерти от нее.
Как пишет Los Angeles Times, ученые в связи с этим сообщили о новых исследованиях протекания болезни у детей, которые несколько опровергают предыдущие исследования.
Отмечается, что младенец умер в среду, 18 марта. Ребенок страдал от закупорки кишечника, и, как говорят, у него была полиорганная недостаточность в течение четырех недель, прежде чем обнаружили коронавирус.
По данным китайской исследовательской группы по коронавирусу у детей, со 171 инфицированного ребенка в стране, трое находились в тяжелом состоянии и нуждались в интенсивной терапии, среди них был и 10-месячный младенец, который умер.
Как и младенец, двое других инфицированных детей имели серьезные проблемы со здоровьем, которые, возможно, сделали их более уязвимыми к COVID-19. Один лечился от лейкемии, а второй страдал от болезни почек.
Другие исследования Центра контроля за заболеваниями Китая сообщают о 2 143 подтвержденных случаях инфицирования коронавирусом детей, среди которых был и подросток, который скончался.
Однако, они не указывают, были ли хронические болезни у умершего юноши и в какой форме другие инфицированные дети переносили инфекцию.
Что касается самого исследования, которое провели эксперты из New England Journal of Medicine, то оно обнаружило, что у более 4,4% инфицированных детей не было симптомов вируса, 51% - имели легкие симптомы, такие как кашель, боль в горле, насморк, иногда лихорадка, усталость. В некоторых случаях у детей были только такие симптомы, как тошнота, рвота, боль в желудке и диарея.
Остальные 39% детей были средне больными. У них были такие симптомы, как пневмония с кашлем, который прогрессировал и лихорадка.
Снимки легких у этих детей были с небольшими шрамами и пятнами. С помощью стетоскопа врачи часто слышали бряцание в груди, что свидетельствует о накоплении жидкости.
Отмечается, что в тяжелых случаях температура, кашель, а иногда и желудочно-кишечные симптомы прогрессировали в течение недели до затрудненного дыхания и признаков того, что они не получали достаточное количество кислорода. В критических случаях возникали дыхательная недостаточность и шок, воспаление мозга и сбой в жизненно важных органов, таких как сердце и почки.
Среди младенцев до 1 года у 11% и у 7% детей в возрасте от 1 до 5 лет было тяжелое или критическое состояние. Среди детей в возрасте от 6 до 15 лет тяжело перенесли инфицирование лишь 4%, и 3% - 16-летние подростки.
"В отличие от инфицированных взрослых, большинство инфицированных детей имеют более легкое клиническое течение. Бессимптомные инфекции также не были редкостью", - написали авторы исследования New England Journal of Medicine.
Также они добавили, что невыясненной остается головоломка, могут ли эти 51-55% инфицированных детей, не имеющих симптомов или имеющих легкие, распространять инфекцию.
Напомним, вспышка вируса началась с рынка морепродуктов и животных в китайском городе Ухань. Он вызывает симптомы, похожие на простуду, но быстро поражает легкие и другие органы. Патоген принадлежит к большой семье коронавирусов. Болезнь распространилась уже на десятки стран.
Всемирная организация здравоохранения дала официальное название новому убийственном коронавирус из Китая - COVID-19. В самом Китае его раньше назвали NCP (Novel Coronavirus Pneumonia), что означает - пневмония, которая вызывается новым типом коронавируса. Первая вакцина от этого типа коронавируса появится не раньше, чем через полтора года.
Похоже, источником вспышки коронавируса является какое-то животное. В то же время известно, что вирус может передаваться и от человека человеку воздушно-капельным путем. Есть подозрения, что болезнь может передаваться даже в инкубационный период, когда ее носитель не подозревает, что инфицирован.
В Украине 3 марта заместитель министра здравоохранения Виктор Ляшко заявил, что в Черновцах зафиксировали первый случай заражения COVID-19. Заражение обнаружили у мужчины, который вернулся из Италии. Вечером 12 марта в Украине официально подтвердили еще два случая заражения коронавирусом. Инфицирования были зафиксированы в Черновицкой и Житомирской областях. Женщина с Житомирщины умерла от инфекции, став первой жертвой COVID-19 в Украине. В Черновицкой области 16 марта лабораторно подтвердились еще два случая заражения новым коронавирусом.
Базовые рекомендации для избежания заражения коронавирусом:
- избегать контактов с животными;
- не есть сырое или плохо обработанное мясо;
- избегать контактов с людьми, у которых есть признаки заболевания;
- регулярно и тщательно мыть руки.
Что известно о загадочном недуге, как он возник и почему вызывает беспокойство у медиков – читайте в материале ТСН.uа.
Коронавирус, свирепствующий на планете, как правило, довольно мягко обходится с детьми. На их долю приходится самый маленький процент заражения. Только не стоит раньше времени радоваться. Ученые из Университета Шанхая провели исследование и установили, что у большинства заразившихся детей болезнь протекала в легкой или умеренней форме. В зоне риска - младенцы и дошкольники. Они могут заболеть довольно серьезно.
Китайские специалисты во главе с директором департамента клинической эпидемиологии и биостатистики Детского медицинского центра Шанхая Шилу Тонг провели наблюдение за ходом болезни у более 2 тысяч детей по всему КНР в возрасте до 18 лет. Свои заключения они опубликовали в журнале Pediatrics. У две трети маленьких пациентов коронавирус COVID-2019 был выявлен лабораторно, у остальных наблюдалась только симптоматика. Их классифицировали, как подозрительных по результатам анализа крови, рентгенографии и самочувствия в целом.
Примерно у половины заболевших детей наблюдались легкие симптомы болезни: температура, усталость, кашель, тошнота или диарея. У 39% детей болезнь протекала умеренно, но к списку добавлялись осложнения: пневмония или проблемы с легкими, которые выявляли с помощью компьютерной томографии. У 4% болезнь протекала без симптомов.
Но у 6% - 125 детей - заболевание протекало тяжело. 60% из них - это дети в возрасте до 5 лет, 40% - младенцы до года. У 13 человек из этой группы риска болезнь проходила очень тяжело: на грани дыхательной недостаточности и отказа внутренних органов из-за ослабленных легких. Был зафиксирован и один летальный случай. Жертвой стал 14-летний мальчик, у которого COVID-2019 был подтвержден.
- Это исследование говорит, что больницы должны готовится к приему маленьких пациентов, потому что полностью исключать инфицирования детей мы не можем, - отмечает профессор педиатрии Университета Британской Колумбии Шринивас Мерфи. - Дети заражаются точно также, как и взрослые, но у них болезнь протекает легче. Однако среди малышей есть группа, которой может потребоваться интенсивная терапия. Дети в возрасте до 5 лет больше подвержены коронавирусной инфекции только потому, что в этот момент их дыхательная система и все внутренние органы очень быстро развиваются, оказываясь под ударом вируса.
- Они никогда прежде не подвергались воздействую таких вирусов, и поэтому иммунитет не может дать эффективный бой, - отмечает Круз.

Дети в медицинских масках на улицах Шанхая. Фото: REUTERS
ЖЕСТКИЙ БЕЛОК
Сейчас специалисты пытаются установить, почему подавляющее большинство маленьких пациентов довольно легко переносят коронавирусную инфекцию и обходятся без осложнений. Случаи заражения детей COVID-2019 выявлены в Китае , Италии , Сингапуре , Южной Корее , США и других странах.
Ученые склоны считать, что рецептор ACE2 или белок в клетках человека, через который проникают вирусные частицы, у детей еще не выражен так явно. То есть еще окончательно не развился и еще довольно жесткий. Таким образом, шипы не могут зацепиться за клетку, чтобы проникнуть в нее и инфицировать.
Ученые из Шанхайского медицинского центра в ходе своего исследования столкнулись с вопросами, на которые так и не смогли дать ответа, оставив их на откуп мировому научному сообществу. Например, больше тяжелых и критических случаев было выявлено у детей, у которых коронавирус был под подозрением. Анализы его не подтверждали.
Как полагают специалисты, изучение хода болезни у детей может помочь ученым понять, почему некоторые пациенты подвергаются наибольшему риску при инфицирования. А также может быть полезно при разработке вакцины и эффективного метода лечения.
ВАЖНО
Как не заразиться коронавирусом: все главные правила
Эксперт поделился с читателями "Комсомолки" своими правилами профилактики новой болезни - коронавируса. Приводим их полностью от первого лица (подробности)
Ближе полутора метров не приближаться: эксперты назвали минимально безопасное для заражения коронавирусом расстояние
Шансы заболеть зависят также от времени нахождения в помещении, состояния организма и других условий (подробности)
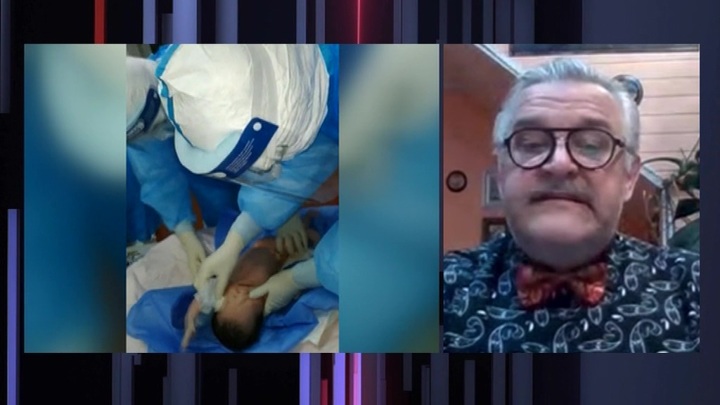

"Именно так наши доктора помогают появляться детям на свет". Комментарий главврача столичной больницы к снимкам из родильного зала. На них более, чем наглядно, условия, в которых работают медики во время пандемии. Даже новорожденных встречают в полной защите.
И такие меры предосторожности не излишни. Особенно на фоне новостей из другой московской клиники, где впервые в России родился ребенок с коронавирусом. Об этом сегодня пишет целый ряд изданий, со ссылкой на собственные источники в больнице.
По сути поставлен своеобразный рекорд: младенец стал самым юным пациентом с COVID-19. Заразился от собственной матери. Инфекцию у нее выявили заранее, так что врачи могли постоянно контролировать состояние как женщины, так и ее дочери.
Об этом пока единственном в России случае совсем немного информации. Однако главное все же известно: здоровье ребенка не вызывает опасений. То есть, судя по всему, болезнь протекает в легкой форме. Хотя, казалось бы, речь о совсем незащищенном человеке, только что появившемся на свет. Что помогает справиться с инфекцией в этом случае?
В мире известно уже несколько десятков случаев заражения новорожденных детей коронавирусом.
Естественно, большинство из них были зарегистрированы в Китае, который первым столкнулся с новым вирусом. Согласно исследованию, проведенному специалистами из города Ухань, в группе зараженных беременных женщин 9 процентов детей родились с COVID-19. Из 33 детей было 3 ребенка с коронавирусом, при этом смертельных исходов зафиксировано не было. Все инфицированные дети появились на свет с помощью кесарева сечения. Причиной хирургического вмешательства в роды становились пневмония и другие проблемы со здоровьем, которые были у рожениц.
Тем не менее, с начала эпидемии уже были и трагические случаи среди беременных и новорожденных. В городе Иваново-Франковске на Украине после родов скончалась от коронавируса 37-летняя женщина. При этом ее новорожденная дочь оказалась полностью здорова. В Италии 37-летняя пациентка умерла во время операции кесарева сечения, ребенок также не выжил. Накануне в американском штате Коннектикут от коронавируса скончался шестинедельный малыш, ставший самой молодой жертвой коронавируса.
И все же таких случаев крайне мало. По статистике Китая, из 147 беременных женщин, заразившихся COVID-19, лишь у 8 процентов наблюдались тяжелые симптомы, и только 1 процент рожениц оказались в критическом состоянии.
"В настоящее время течение коронавирусной инфекции у беременных женщин по клинике и по тяжести не отличаются от таковых, вызванных другими вирусами группы ОРВИ. Это могут быть риновирусы, парагриппозное вирусы, аденовирусная инфекция. То есть сказать о том, что коронавирусная инфекция поражает беременную или ребенка тяжелее, пока никаких данных нет. И в настоящее время представляется, что большинство детей первых лет жизни переносят инфекцию или в очень легкой форме, или вообще бессимптомно", — говорит доцент кафедры инфекционных болезней у детей РНИМУ имени Н.И.Пирогова, кандидат медицинских наук Иван Коновалов.
Несмотря на обнадеживающую статистику, врачи предупреждают, что при коронавирусе риски у рожениц все-таки увеличиваются. Поэтому для инфицированных пациенток применяются максимальные меры защиты. Роды проводятся не в общих залах, а в полностью изолированных боксах. Врачи надевают маски, очки, костюмы и перчатки. Чтобы новорожденные не подхватили инфекцию, их сразу забираю у матерей. Позже младенца приносят матери для кормления. Однако, женщина в таком случае тоже надевает защитный костюм и маску.
Коронавирус — новая инфекция, поэтому еще не до конца изучен. Существует много вопросов. Например, передается ли коронавирус внутриутробно от матери к ребенку? Врачи считают, что нет. Ни в амниотической жидкости, ни в пуповинной крови, ни в грудном молоке вирус не обнаружили. Анализ крови большинства новорожденных на COVID-19 также был отрицательным. В настоящее время нет доступных данных о том, что коронавирус нового типа формирует какие-либо тяжелые поражения плода и новорожденного.
"Вопрос о влиянии коронавирусной инфекции на состояние здоровья новорожденного остается еще открытым и продолжает изучаться. Однако вирусная инфекция не вызывала тяжелых пороков развития. Поэтому даже если он рождается и заболевает в ранний период времени, это не означает, что течение болезни у него будет тяжелым", — говорит Коновалов.
Резюмируя, можно сказать, что женщины в положении переносят коронавирусную инфекцию легче. Что-то делает их менее уязвимыми в период беременности. Даже обычные вирусы гриппа бьют по беременным намного сильнее, чем новый коронавирус.
Однако, расслабляться не стоит. И роженицы, как никто другой, должны самым внимательным образом следить за своим здоровьем и соблюдать все карантинные и профилактические меры.

На новогодние каникулы пятилетняя Эвелина вместе с мамой поехали из Москвы в Санкт-Петербург. Несколько дней в городе на Неве пролетели как один миг, один светлый миг.
Рождественское утро 2018 года стало переломным в истории семьи. 7 января мама (Яна Савченко) и дочь должны были возвращаться домой в Москву. Ещё в гостинице маленькая путешественница почувствовала озноб. В поезде Яна измерила температуру ребёнку — ртутный столбик "полыхал" на отметке 39,5.
После жаропонижающего ребёнок ненадолго уснул. Спустя несколько часов девочка проснулась и попросила воды. Лицо ребёнка было не узнать: сухие губы, полопались сосуды в глазах, бледность. Температура не спадала, маленькая Ева (так её называли близкие) металась в бреду.
Во время остановки в Твери в вагон вошли вызванные начальником поезда медики. Они осмотрели пациентку, вкололи жаропонижающее и обезболивающее. Ничего смертельного специалисты не увидели и намекнули матери, что сходить с поезда и мчаться в больницу нет смысла, можно доехать до Москвы. Женщина доверилась врачам и подписала отказ от госпитализации.
Поезд тронулся в путь. Маленькая Ева всё время лежала на боку и вдруг вскрикнула, морщась от боли: "Мама, ты сломала мне ногу!" В это время Яна растирала дочке её худенькие ножки, но у ребёнка нестерпимо болело всё тело. Появилась и характерная сыпь.
"Это всё аллергия", — резюмировали врачи в медпункте Ленинградского вокзала. Обещанную скорую к поезду никто не вызвал. Только когда мама упомянула, что у дочки болела нога, врачи решили проверить маленькую Еву на симптомы менингита.

Окончательный диагноз "менингококковая инфекция" девочке поставили только во 2-й инфекционной больнице Москвы, но уже посмертно. Спасти девочку не удалось, драгоценное время было упущено. Пятилетняя Ева умерла за 30 минут до окончания Рождества.
Эту историю мама девочки опубликовала на своей страничке в "Фейсбуке". Молодая женщина призывает своих подписчиков запомнить симптомы, которые она перечислила. Их стоит знать всем родителям, чтобы сберечь жизнь своих детей, ведь даже врачи не смогли вовремя понять, что случилось с Эвелиной.
По данным Роспотребнадзора, за январь — октябрь 2017 года заболеваемость менингококковой инфекцией выросла на 13%. Заболели 693 человека, 496 из них — дети.
Врачи подтверждают: болеть менингококковой инфекцией действительно стали чаще. Дело в том, что вспышки возникают примерно каждые 8–10 лет. Возможно, сейчас как раз одна из них. Учитывая, что прививка от этой инфекции необязательная, многие родители даже не знают, как защитить ребёнка от менингита.
— За последний год был отмечен рост случаев менингококковой инфекции в открытой форме. Можно носить в себе возбудителя (а это целый ряд бактерий), и никаких симптомов не будет проявляться. В результате ничего не подозревающие люди заражаются от тех, кто внешне абсолютно здоров, — сказала Екатерина Морозова, врач-педиатр клиники "Медицина".
К сожалению, уже традиционно встаёт вопрос: почему же несколько бригад врачей не смогли вовремя диагностировать тяжёлую болезнь у маленького ребёнка?
— Увы, не все наши коллеги готовы быстро решить вопрос с госпитализацией таких больных, — сказала терапевт Анастасия Краснова. — Во-первых, такие пациенты действительно встречаются нечасто — то есть у врачей мало практики в диагностике. Во-вторых, не везде есть возможность провести оперативный лабораторный анализ, чтобы подтвердить диагноз. В-третьих, симптомы первичной менингококковой инфекции похожи на признаки обычной ОРВИ — это может сбить с толку врача. Это, конечно, не оправдание для медиков, которые допустили смерть ребёнка, но точно повод заняться просветительской работой.
Менингококковая инфекция — острое инфекционное заболевание, возбудителем является коварная бактерия менингококк. Коварность заключается в том, что носитель менингококка (передают заболевание только люди воздушно-капельным путём) сам может вообще не заболеть. Или он может, как говорят в народе, простудиться.
Это называется назофарингит. Симптомы — воспаление слизистых (горла и носа), небольшое повышение температуры, першение в горле и другие симптомы простуды. Обычно это проходит в течение недели. Но зачастую назофарингит становится предвестником тяжёлой формы менингококковой инфекции.
А бывает, что болезнь сразу начинается с тяжёлой стадии. Это как раз тот случай, который произошёл с Эвелиной. Судя по симптомам, описанным матерью, у девочки был менингококковый менингит (воспаление оболочек мозга). Это острая форма заболевания, которая протекает молниеносно.

Повышение температуры до 39 и даже 40 градусов происходит в одну секунду, ребёнок хватается за голову от боли, может быть даже рвота, которая не принесёт облегчения, по всему телу появляется сыпь.
Пожалуй, самый яркий признак менингита — это поза "легавой собаки". Ребёнок лежит на боку, подгибая колени и обхватывая себя руками. Как раз на это вовремя не обратили внимание врачи, которые встретили Эвелину с мамой на вокзале.
Есть и другие тяжёлые формы менингококковой инфекции. Это сепсис (заражение крови) и гипертоксическая (молниеносная) форма инфекции. Болезнь моментально поражает кровеносную систему и, соответственно, все органы. Из-за этого у ребёнка сыпь распространяется быстрее, может даже развиться гангрена (отмирание тканей) конечностей, больной может также впасть в кому.
Без своевременной помощи все тяжёлые формы менингококковой инфекции могут привести к смерти. Чтобы избежать трагедии, при первых симптомах болезни ребёнка немедленно нужно доставить в инфекционную больницу, провести все необходимые анализы и начать лечение.
Как защитить малышей от менингита
Самым эффективным способом защиты от менингококка давно признана вакцинация. Но в России такая прививка не входит в Национальный календарь прививок (то есть не является обязательной).
— Дело в том, что прививка вносится в Национальный календарь, когда порог заболеваемости превышает два случая на 100 тысяч населения. У менингококковой инфекции по стране этот показатель пока ниже (0,3 случая на 100 тысяч населения. — Прим. Лайфа). Но по эпидемиологическим показаниям в регионах могут закупать вакцину. Если где-то возникла вспышка менингита, то для предотвращения эпидемии прививки делают всем, особенно детям, — рассказал Михаил Костинов, заведующий лабораторией НИИ вакцин и сывороток.
По словам эксперта, вакцина от менингококковой инфекции дорогая, в среднем одна доза может стоит около четырёх тысяч рублей. Для сравнения, цена на вакцину от гриппа — от 200 рублей.

— Я думаю, что в ближайшее десятилетие вакцинацию от менингококка внесут в число обязательных, потому что болезнь смертельно опасная и страдают ею чаще всего маленькие дети. Конечно, если есть возможность, детям нужно делать такую прививку. У нас есть вакцины и отечественного, и зарубежного производства, они достаточно безопасны, а главное — эффективны, — добавил эксперт.
— Прививку от менингококковой инфекции можно делать уже в первый год жизни ребёнка, — сказал педиатр Кирилл Калистратов. — Перед этим нужно обязательно проконсультироваться с педиатром. Менингит — это смертельно опасное заболевание, хотя и встречается нечасто, по сравнению с другими инфекциями. Но пренебрегать элементарными методами защиты не стоит.
Читайте также:


