Инфекция на меките тъкани
Опорно-двигателната система включва редица анатомични структури, които участват в поддържане положението на тялото и осъществяват придвижването на неговите части в пространството. Към нея се включват костите, ставите и връзковия им апарат, мускулите с техните сухожилия и фасции. Нормално те нямат контакт с околната среда и в тях не се откриват микроорганизми (стерилни са).
Подробна информация за анатомичните особенисти на опорно-двигателна система може да прочетете при:
Инфекциите на опорно-двигателна система и меки тъкани представляват възпалителни процеси, които могат да засегнат различни структури - меки тъкани (фасции, мускули), кости или стави. В зависимост могат да се развият:
- некротизиращи инфекции на меките тъкани;
- гнойни и вирусни инфекции на мускулите;
- ставни инфекции;
- костни инфекции.
Некротизиращи инфекции на меките тъкани
Некротизиращите инфекции на меките тъкани се характеризират с развитие на обширна тъканна некроза и образуване на газ тъканите. Тези инфекции се разпространяват лесно в меките тъкани, трудно се ограничават от възпалителната реакция на организма и налагат активно хирургично и антибиотично лечение.
Инфекциите обикновено се причиняват от облигатни и факултативни анаеробни бактерии като представители на Bacteroides, Peptostreptococcus и Clostridium. Микроорганизмите навлизат директно в меките тъкани вследствие на нараняване, хирургична интервенция или през венозни рани. Предразполагащи фактори са захарният диабет, периферна съдова недостатъчност и локалната хипоксия, които благоприятстват анаеробния растеж.
Клиничната класификация на некротизиращите подкожни, фасциални и мускулни инфекции включва:
- крепитиращ анаеробен целулит;
- некротизиращ фасциит;
- неклостридиална мионекроза;
- клостридиална мионекроза (газова гангрена);
- гъбичен некротизиращ целулит;
- некротизиращи инфекции при имунокомпрометирани лица.
1. Неклостридиалните и клостридиалните целулити имат сходна клинична картина и се обединяват под термина крепитиращ анаеробен целулит. Това заболяване се проявява като некротична мекотъканна инфекция на подкожна мастна тъкан с набиране на голямо количество газ. Състоянието обикновено настъпва след локална травма при пациенти със съдова недостатъчност на долните крайници. Причинители на инфекцията са множество аеробни и анаеробни микроорганизми - Bacteroides, Peptostreptococcus, Clostridium и членове на семейство Enterobacteriaceae. Крепитиращият анаеробен целулит може да бъде различен от по-тежките инфекции на меките тъкани по наличието на голямо количество газ в подкожието, липсата на тежка интоксикация, постепенното начало, по-леко изразен болков синдром и липса на мускулно засягане.
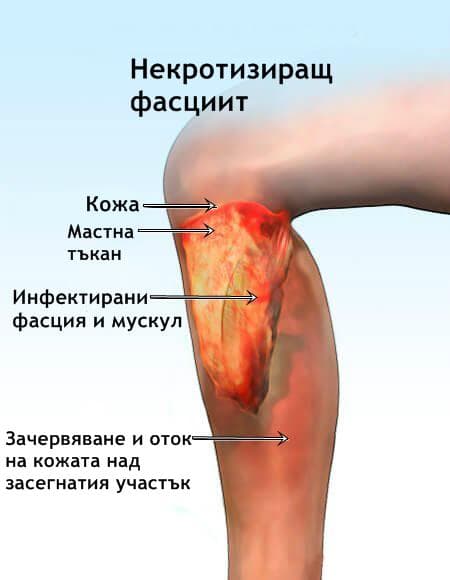
2. Некротизиращият фациит е относително рядка инфекция с висока смъртност (40%). Инфекцията първоначално е наречена хемолитична стрептококова гангрена от Мелети през 1924 г. с основен причинител Streptococcus pyogenes. По-късно е установено, че заболяването по-често се причинява от бактерии, различни S. pyogenes. Такива са анаероби като Peptostreptococcus, Bacteroides и Fusobacterium, които се изолират при 50 до 60% от случаите. Аеробни организми, по-специално Streptococcus pyogenes, Staphylococcus aureus и членове на Enterobacteriaceae, също се изолират. Повечето инфекции са смесени - аеробно-анаеробни, но са описани и случаи на некротизиращ фасциит, причинен единствено от Streptococcus pyogenes, които се определя като "месоядна бактерия".
Некротизиращият фацитит се развива остро, с бързо разпространяваща се некроза на повърхностната и често дълбоката фасция и изразена интоксикация. Тромбозата на подкожните кръвоносни съдове води до некроза на надлежащата кожа. Първоначалната и силно изразена локална болка се последва от аналгезия (липса на усет), тъй като инфекцията уврежда кожните нерви. Повечето случаи на фасиити се дължат на оперативни интервенции или лека травма, при която бактерии навлизат в дълбочина на меките тъкани. Най-често се среща при хора с болести на малките кръвоносни съдове, като захарен диабет.
3. Клостридиална мионекроза, наричана още газова гангрена, е остра и много тежка инфекция на мускулната тъкан с висок леталитет, която се причинява от няколко вида клостридии. Clostridium perfringens се изолира в 90% от случаите. Другите клостридии, които често се откриват, са C. novyi (4%), C. septicum (2%), C. histolyticum, C. fallax и C. bifermentans. Класически, клостридиалната мионекроза протича остро и с фулминантен клиничен курс. При нея причинителите проникват дълбоко в мускулите, развива се некроза, оток и се образуват газови мехурчета в засегната тъкан, която при натиск крепитира. Инфекцията обикновено настъпва в зони на голяма травма, хирургически рани или като усложнение при термични изгаряния на кожата. Описани са и случаи на газова гангрена, които са настъпили при незначителни кожни наранявания, интравенозно или мускулно приложение на лекарства, ухапвания от насекоми и увреждане на ноктите. По-рядко инфекцията може да възникне след хематогенно разпространение на клостридии от стомашно-чревния или пикочния мехур. Clostridium septicum е основната причина за спонтанна, нетравматична газ гангрена и често се свързва със заболявания на дебелото черво като аденокарцином.
Микробиологична диагноза на некротизиращи инфекции на меките тъкани се поставя след култивиране на бактерии от раневия секрет. Лечението им включва своевременно хирургично отстраняване на некротичната тъкан (дебридман) и локална и парентералната антибиотична терапия. В съображение влиза и хипербарната кислородна терапия.
Гнойни и вирусни инфекции на мускулите
1. Миозитите, причинен от микроорганизми, представляват остри, подостри или хронични инфекции на скелетната мускулатура. Пиомиозитът или бактериалния миозит е гнойна инфекция на мускулите, която е предимно тропическо заболяване, но се среща и в районите с умерен климат. Заболяването най-често се причинява от златистия стафилокок (Staphylococcus aureus). Инфекцията може да засегне всеки скелетен мускул, но най-често се инфектират големите мускулни групи като четириглавия мускул на бедрото или глутеалните мускули. При тази инфекция се формира мускулен абсцес.
Пиомиозитът засяга главно детската възраст и е описан за пръв път от Скриба през 1885 г. Повечето пациенти са на възраст между 2 и 5 години, но инфекцията може да засегне всяка възрастова група. Стафилококите попадат в мускулите най-често след нараняване кожата или травма, развива се възпалителна реакция в засегнатия мускул, като на по-късен етап се оформя абсцес. Заболяването протича с висока температура, мускулна болка и скованост на засегнатия мускул.
Лечението на пиомиозита се състои в приложение на системни антибиотици и дренаж на формиралите се мускулни абсцеси.
2. Вирусните инфекции на мускулите са сравнително редки и мога да засегнат както скелетните мускули, така и сърдечния мускул. Коксаки вируси от група B причиняват епидемична миалгия, известна още като "Борнхолмска болест". Това заболяване се характеризира с поява на възпалени и болка в междуребрените и коремни мускули. Основните причинители на вирусните миокардити и перикардити са коксаки вируси от група B и група A, както и някои други представители на ентеровирусите. Грипните и парагрипните вируси причиняват значително по-рядко подобни инфекции.
Инфекции на опорно-двигателна система и меки тъкани - ставни инфекции
1. Ставните инфекции (септични артрити) се развиват при различни инфекциозни заболявания и могат да бъдат причинени от бактерии, вируси и значително по-рядко от гъби.
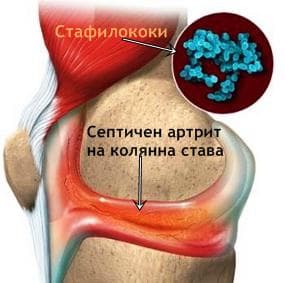
Повечето случаи на бактериален артрит се дължат на Neisseria gonorrhoeae (гонококи) и S. aureus. При деца причинители могат да бъдат стрептококи, H. influenzae и салмонели. Ставното инфектиране обикновено е резултат от хематогенно разпространение на причинителя, но могат да възникнат и вследствие на травма, хирургична интервенция или по съседство от друго инфекциозно огнище. Увреждането на ставите се дължи на действието на протеолитичните ензими на полиморфонуклеарните левкоцити, бактериалните токсини и повишеното вътреставно налягане.
Класическите симптоми на заболяването са отока на ставите, зачервяването и затоплянето на околната кожа, болката, ограниченото движение и високата температура. Дисеминираните гонококови инфекции могат да причинят мигриращ полиартрит, теносиновит и дерматит.
Реактивните артропатии се определят като постинфекциозни и са опосредствани от имунологична реакция срещу ставните тъкани. Развиват се предимно при лица с HLA B27-антиген и инфекциозните причинители не се откриват в ангажираните стави. Реактивните артрити възникват предимно след бактериални чревни инфекции, дължащи се на салмонела, шигела, кампилобактер и йерсиния. При халмидиална инфекция (C. trachomatis) може да възникне синдром на Райтер (Reiter), които се характеризира с развитие на уретрит, артрит, увеит, с наличие или без кожно-лигавични лезии.
Аспирацията и култивирането на причинителите от синовиалната течност обикновено дава окончателна етиологична диагноза. При аспирация синовиалната течност е обикновено мътна с голям брой левкоцити - над 100 000/мм 3 . При бактериалните артрити количеството на полиморфонуклеарни левкоцити достига 90% от всички клетки в аспирираната течност. Ниската концентрация на глюкоза и високи нива на лактат в ставната течности са показателни за септичен артрит, но не са специфични.
Лечението на всички септични артрити се провежда с парентерални антибиотици. В някои случаи може да се наложи аспирация и/или хирургична интервенция.
Инфекции на опорно-двигателна система и меки тъкани - костни инфекции
Костните инфекции (остеомиелит) могат да се развият вследствие на хематогенно разпространение на бактерии, циркулиращи в кръвта, след директно попадане на микроорганизмите при счупвания и ортопедични операции или по съседство с друго първично инфекциозно огнище.
Основният причинител на костните гнойни инфекции е S. aureus, но често те имат полимикробна етиология.
Костните инфекции могат да се разделят на:
- остър хематогенен остеомиелит;
- остър травматичен остеомиелит;
- хроничен остеомиелит.
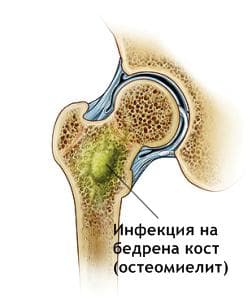
1. Остър хематогенен остеомиелит е заболяване, което засяга по-често деца и тийнейджъри, като при тях се засяга предимно растящият край на дългите кости (бедрена, раменна, голям пищял), поради особеностите на кръвоснабдяването на тези области. При възрастни могат да бъдат засегнати и прешлените, както и други кости. Острият хематогенен остеомиелит протича предимно като моноинфекция и в 75% от случаите се причинява от S. aureus. В детска възраст може да се дължи и на хемофилни бактерии. При хора с хронични заболявания и увредена имунологична функция причинители на инфекцията могат да бъдат P. aeroginosa, S. marcescens и салмонели.
Класически симптоми на остеомиелита са с високата температура, болка, оток и зачервяване в областта засегнатата кост.
2. Острият травматичен остеомиелит засяга всяка възраст и различни кости в зависимост от локализацията на травмата. Най-често е полимикорбен и може да бъде причинен от представители на следните бактериални родове: протеи, клебсиела, стрептококи, Bacteroides, S. aureus, P. aeroginosa и др.
3. Хроничният остеомиелит се развива най-често при прогресиране на остър остеомиелит, но може да се дължи и на първична инфекция на костите. При него се установява полимикробна етиология. Причинители на това заболяване могат да са стафилококус ауреус, туберкулозния бактерии, салмонели (S. typhi), Brusella spp. и др. Хроничният остеомиелит протича с деструкция на засегнатата кост и оформяне на секвестри на некротичните костни фрагменти. Протича тежко и се поддава трудно на лечение.
Микробиологичната диагноза на костните инфекции се осъществява с култивиране на причинителя от костната биопсия или отстранен некротичен материал. Провежда се изследване за установяване на антибиотичната чувствителност на култивираните микроорганизми.
Лечението се състои от хирургична обработка на засегнатата кост и дългосрочна, съобразена с антибиограма противомикробна терапия. Хематогенният остеомиелит при деца може да се лекува само с антибиотици.
Коронавирусная инфекция на поручнях транспорта
Именно поэтому важно обрабатывать поручни в метрополитене, автобусах и маршрутках, дверные и оконные ручки и кнопки лифтов, а также как можно меньше контактировать с данными объектами. Пассажирам общественно транспорта рекомендуется как можно реже дотрагиваться до лица, протирать руки спиртовыми салфетками после прикосновения к поручням или надевать перчатки.

Мобильный телефон может быть рассадником инфекции Фото: GLOBAL LOOK PRESS
Вирус на смартфоне
Не следует забывать и о пластиковом корпусе мобильного телефона, который люди постоянно трогают грязными руками. Гаджет необходимо как можно чаще обрабатывать спиртовыми салфетками. Специалисты рекомендуют прочищать корпус смартфона после каждого посещения общественных мест и по окончании рабочего дня.
Деньги, банковские карты и COVID-19
По информации Всемирной организации здравоохранения, продолжительность жизни коронавируса на купюрах составляется около трех-четырех суток, а на банковских картах инфекция живет до 9 дней. Предпочтительнее всего расплачиваться пластиковой картой бесконтактным способом, чтобы не передавать ее в руки продавцу и не класть на кассу.
Недавно Центробанк РФ составил перечень рекомендаций для кредитных учреждений по обращению с наличными деньгами в период распространения коронавирусной инфекции. Среди основных советов можно выделить удерживание денег в банке не менее трех дней, принятие денег от людей только в масках и одноразовых перчатках, систематическая дезинфекция помещений, касс и банковских терминалов.

Купюры в банках обрабатывают специальным веществом Фото: GLOBAL LOOK PRESS
Вирус способен оставаться в воздухе три часа, но вероятность просто вдохнуть его на улице крайне мала
COVID-19 на продуктах в супермаркетах
В теории, вирус может осесть на продукты, но не в таких количествах, чтобы предоставлять опасность. Для надежности можно протирать пакеты и бутылки, которые люди приносят домой из супермаркетов, а также мыть руки после каждого похода в магазины.

Вирус можно подхватить и в магазине Фото: REUTERS
Продукты из службы доставки, посылки из Интернета и письма
Через здоровую кожу, на которой нет значительных повреждений, коронавирус проникнуть не сможет. Поэтому заразиться от продуктов, доставленных на дом, писем и посылок нельзя. Однако, получая вещи из рук курьера, нельзя трогать лицо, чтобы вирус не попал на слизистые носа, рта и глаз.
А вот посылок из Интернета точно не стоит бояться: даже если коронавирус был на них в момент отправки, он уже давно потерял всякую силу, преодолев большие расстояния.
Коронавирус на одежде и обуви
Компьютер и рабочий стол
Если персональными компьютерами пользуетесь только вы, то дезинфицировать их совсем необязательно. Если компьютером пользуются разные люди, можно протереть клавиатуру салфеткой, смоченной в антисептике или спирте. Но эффективнее всего будет просто не трогать лицо во время работы за компьютером, и чаще мыть руки.

Вирус может осесть на самых неожиданных предметах. Фото: Мария ЛЕНЦ

КСТАТИ
Как проводить дезинфекцию?
Для дезинфекции от коронавируса подойдут самые простые вещества: хлорка, этиловый спирт или вода с мылом. Нужно учитывать, что данные вещества действуют не моментально, им нужно время для эффективной дезинфекции, поэтому их лучше всего оставлять в контакте с поверхностью на 5-15 минут.
Кошек и собак тоже касается: как коронавирус изменит жизнь домашних животных – компаньонов
Нетуберкулезные микобактерии
Наиболее распространенными нетуберкулезными микобактериями, от которых необходимо избавляться при помощи лечения, являются:
- М.avium-intracellulare complex (MAC);
- М.Intracellulare;
- М.Kansasii;
- М.Abscessus;
- М.Chelonae;
- М.Fortuitum;
- М.Terrae;
- М.Xenopi;
- М.Simiae;
Нетуберкулезные микобактерии, поражающие кожу:
Клинические особенности микобактериальных инфекций (МБИ)
MAC и М. kansasii вызывают у человека заболевания легких и в основном влияют на людей среднего и пожилого возраста с хроническими легочными заболеваниями. Диссеминированная инфекция часто возникает у людей с продвинутой стадией ВИЧ-инфекции, однако редко встречается у иммунокомпетентных (невосприимчивых к определенным видам инфекций) пациентов. Кроме того, MAC и М. kansasii, а также М. scrofulaceum являются причиной рака шейки матки у женщин и подчелюстного лимфаденита у детей раннего возраста.
Микобактерии М. fortuitum и М. chelonae являются причиной кожных и раневых инфекций и абсцессов. Они часто развиваются в результате травмы или вследствие хирургического вмешательства.
М. Marinum вызывает бассейновую гранулему – узловое поражение кожи, в результате которого у больного на конечностях образуются многочисленные язвы. Бактерия М. avium-intracellulare вызывает болезнь у домашних птиц и свиней, но от животного к человеку передается крайне редко.
Диагностика микобактериальных инфекций
Больные с иммунодефицитом или повреждением тканей, например, вследствие травм кожи или болезней легких, подвергаются повышенному риску атипичной микобактериальной инфекции. Специалисты, подозревающие у больного атипичную микобактериальную инфекцию, должны направить клинические образцы в лабораторию для исследований. Для установления окончательного диагноза атипичной микобактериальной инфекции необходимо провести идентификацию кислотоустойчивых бацилл методом прямого мазка. Гистологическое исследование клинических поражений также может помочь в диагностике. Последние достижения в области генных зондов и способы амплификации нуклеиновой кислоты, в частности, полимеразная цепная реакция (ПЦР) позволили осуществить более быструю постановку диагноза.
Инкубационный период МБИ
Инкубационный период МБИ достаточно неточен и может занимать от недели до нескольких месяцев. Несмотря на то, что в целом уровень заболеваемости микобактериальными инфекциями достаточно низок, случаи заражения M. Kansasii, вызывающей легочные инфекции, были зафиксированы в Австралии и США. В связи с популярностью бассейнов, аквариумов и различных водных ресурсов, встречаются случаи заражения М. Marinum. Атипичные микобактерии могут колонизировать и инфицировать человека, не проявляя при этом клинических симптомов заболевания. Таким образом, у носителей МБИ могут быть положительными пробы на туберкулин и другие микобактериальные производные. В окружающей среде микобактерии распространены достаточно широко, кроме того, многие из них не представляют угрозы для человека. Микобактерии содержатся в различных экологических источниках, в том числе в составе подземных вод, в почве, пыли. Прочие экологические ниши данных видов бактерий пока неизвестны.
Как происходит передача микобактерий?
В каждом конкретном случае определить режим передачи микобактерий достаточно тяжело. Атипичные микобактерии, вероятно, передаются человеку при вдыхании зараженной пыли, капель воды или частиц почвы (например, при земельных работах). Передача микобактерий от человека к человеку происходит крайне редко. Исключение составляют люди с ослабленным иммунитетом, риск заражения которых в несколько раз выше, чем у здорового человека. Именно поэтому ограничивать контакты с больным, являющимся носителем микобактериальной инфекции, нет необходимости, если состояние здоровья контактирующего в норме. Локализованные очаги микобактерий дают медикам основание предполагать, что некоторые источники могут представлять угрозу заражения в течение многих лет.
За исключением инфекции, вызываемой бактерией M. Marinum, атипичные микобактериальные инфекции (в частности, MAC) чаще встречаются у пациентов с хроническими легочными (эмфизема, бронхоэктазы, перенесенный ранее туберкулез) или респираторными заболеваниями или ослабленным иммунитетом.
Профилактика и лечение микобактериальных инфекций
Поскольку информации о режимах передачи МБИ не так уж много, их профилактика немного усложняется. Предупредить попадание любой инфекции в организм можно, используя защитные средства при работе на земле, например, перчатки и защитный костюм, маску или респиратор при работах, во время которых образуется много пыли. После мытья аквариума следует тщательно мыть руки, желательно также воспользоваться перчатками. Посещение бассейна должно сопровождаться душем по завершении тренировки, а чистку бассейнов следует проводить в специальной одежде. Если на коже обнаружены травмированные участки, которые долго не заживают, следует обратиться к врачу.
В случае подтвержденной микобактериальной инфекции необходимо специальное лечение. Поражения кожи или лимфатических узлов излечиваются хирургическим путем в сочетании с антимикобактериальными препаратами. Легочные инфекции лечатся при помощи антимикобактериальных препаратов. Течение болезни и прогноз на выздоровление во многом зависят от состояния здоровья больного до получения инфекции.
Для окружающих не требуется никаких специальных мер защиты. Если инфекция связана с конкретным источником в окружающей среде, необходимо сменить род деятельности, место работы, чтобы свести к минимуму дальнейшее распространение микобактериальной инфекции.
Какие существуют типы вирусов Коксаки. Что они могут вызывать?
Коксакивирусы разделены на две группы:
Исследователи наблюдали влияние этого вируса на только что появившихся на свет мышей. Вирус Коксаки A приводил к травме мышц, параличу и смерти грызунов. Вирус Коксаки типа B — к повреждению органов, менее тяжелым последствиям. Науке известно более 24 различных серотипов вируса.
Вирусы типа B являются причиной эпидемии плевродинии (лихорадка, легкая абдоминальная боль с головной болью, которая длится от двух до двенадцати дней и проходит). Эпидемическая плевродиния также называется болезнью Борнхольма. Известны целых шесть серотипов вируса Коксаки B (1-6). Интересно, что вирус Коксаки B4 даже рассматривается некоторыми учеными в качестве возможной причины диабета.
И тип А, и тип вирусов В может стать причиной менингита, миокардита и перикардита, но, чтобы предупредить панику, сразу скажем — такие вещи происходят редко. В этом отношении заболевание вирусом Коксаки похоже на ветрянку.
Является ли инфекция вирусом Коксаки заразной?
Вирус Коксаки очень заразен. Эти вирусы передаются наиболее часто фекально-оральным путем и респираторным.
Как долго больные вирусом Коксаки являются заразными?
Больной наиболее заразен в течение первой недели, начиная от появления первых симптомов. Однако же жизнеспособные коксаки-вирусы были обнаружены на сроке трех недель от начала заболевания в респираторных трактах, а в фекалиях присутствовали даже до восьми недель, но за это время вирусы становились менее заразными. Таким образом, человек остается заразным вирусом Коксаки несколько недель после выздоровления, хотя и не настолько сильно, как вначале заболевания.
Каков инкубационный период для вируса Коксаки?
Инкубационный период у Коксаки-инфекции относительно короткий; он длится от одного до семи дней.
Каковы симптомы и признаки коксакивирусной инфекции?
У многих больных наблюдается ангина с сильным болевым синдромом. Питание в это время очень затруднено, особенно у деток. Каждый глоток приходится делать через боль. Впрочем, у некоторых больных присутствуют только точки в ротовой полости и покраснение, боль их минует.
Вирус-Коксаки у многих больных вызывает сильнейшую слабость, которая, по их словами, и при гриппе они не испытывали. Осложняется ситуация высыпаниями на ступнях, которые вызывают боль при передвижении.
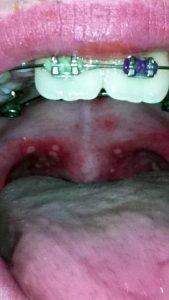
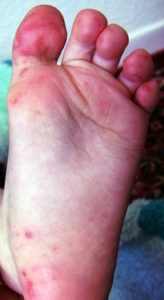
Сыпь может быть распространена не только на ладонях-ступнях и вокруг рта, но также на ягодицах, локтях, гениталиях. В первые дни высыпания сильно чешутся. У некоторых больных вирусом Коксаки развивается конъюнктивит. Все эти яркие симптомы вируса Коксаки обычно присутствуют 7-10 дней, и далее организм, как правило, полностью восстанавливается.
Редко Коксаки-инфекция может вызывать временное повреждение ногтей и боль в груди или брюшной мышце. Еще более редко заболевание может приводить к вирусному менингиту (головная боль, жесткая шея), миокардиту (воспаление сердечной мышцы), перикардиту или энцефалиту (воспаление головного мозга).
Как заражаются вирусом Коксаки?
Инфекция, как правило, распространяется фекально-орально. Иногда вирус распространяется капельками, вытесненными инфицированными людьми. Предметы, такие как посуда, пеленки, игрушки, которыми играет больной малыш, могут также передавать вирус другим лицам. Люди любого возраста могут заразиться вирусом Коксаки, однако большинство пациентов с инфекцией — маленькие дети. Беременные женщины могут передать вирус Коксаки своим новорожденным. Поэтому во время беременности женщины должны сообщить гинекологу о появлении симптомов инфекции, особенно если приближается срок родов.
Какие специалисты лечат вирус Коксаки?
При появлении симптомов инфекции обращаются к педиатру, терапевту и/или инфекционисту, если лечащий врач посчитал это необходимым.
Обычно инфекцию Коксаки диагностируют по их клиническому проявлению — по симптомам. Болезненные пузырьки — обычно на руках, ногах и во рту (около рта) в сочетании с лихорадкой — эти симптомы считаются основанием для диагностики инфекции коксакивируса. Анализы на вирус Коксаки дороги, результаты приходят ориентировочно через 10 дней, за это время пациент успевает выздороветь и приступить к обычной деятельности.
Есть ли какое-либо лечение для коксакивирусов?
В некоторых случаях вирус Коксаки путают по клиническим проявлениям с герпесом либо бактериальной ангиной и назначают соответственно противогерпетический ацикловир и антибиотики. Нужно знать, что ацикловир совершенно не помогает при энтеровирусе Коксаки, а вот повредить организму может, т.к. является гепатотоксичным. Антибиотики не воздействуют на вирусы, поэтому прием их не только бесполезен, но может усугубить течение заболевания.
Рекомендуется предотвращать обезвоживание употреблением жидкости, однако соки, морсы, а также кислые продукты, могут раздражать язвочки во рту. На помощь придет прохладное молоко, которое поможет успокоить эту боль и смягчит горло. Полезно пить ромашковый прохладный чай, а также заваривать ромашку в молоке.
Относительно редкие осложнения коксакивирусных инфекций (например, сердечная или головная инфекция) требуют специального индивидуального лечения, которое назначает инфекционист и зачастую в условиях стационара.
Можно ли предотвратить коксакививирусные инфекции?
Предотвращение коксакивирусных инфекций настолько сложно в период распространения, что порой проще переболеть. Однако профилактика все-таки возможна. Соблюдение строжайших гигиенических мер с детьми практически нереально, но хорошие методы — мытье рук после смены подгузника или прикосновения к зараженной коже — могут помочь снизить передачу вируса Коксаки другим домочадцам. Можно попытаться регулярно чистить вещи, с которыми сталкиваются дети — в особенности игрушки, пустышки и любые предметы, которые могут контактировать со слюной. Это также может снизить вирусную передачу. Мытье рук, в общем-то, как и при гриппе является наипростейшей и лучшей профилактической методой.
В настоящее время не разработано вакцины от вируса Коксаки.
Беременным женщинам нужно проявить бдительность особенную и избегать контакта с детьми (или взрослыми) с Коксаки-инфекцией. Некоторые исследования показывают, что вирус может неблагоприятно действовать на малыша.
Выздоровевший человек имеет иммунитет к конкретному типу вируса Коксаки, однако это не защищает его от заражения другими типами. Например, человек может стать иммунным к коксакивирусу типа B4, но все-таки он будет восприимчивым ко всем другим типам коксакивирусов (например, CVA16). Кроме этого, есть и другие вирусы, такие как энтеровирус 71 и кишечные вирусы человека (ECHO), которые все так же могут вызывать симптомы рука-нога-рот. Некоторые люди ввиду этого могут иметь множественные инфекции с симптомами сыпи в этих областях. В то же время, известно, что повторяющиеся инфекции происходят редко.
Каков прогноз заражения коксакивирусом?
Общий прогноз был превосходен до недавнего времени. Большинство детишек выздоравливали полностью, не нуждались в госпитализации. В штате Алабама (США) в 2011-2012 гг 12% больных детей потребовалась госпитализация для оказания помощи при заражении вирусом Коксаки. Поэтому прогноз сложно предсказать, поскольку он меняется.
В нашей стране мы сталкиваемся со странной картиной. Врачи лечат энтеровирусную инфекцию, все симптомы вируса Коксаки на лицо, однако больных выписывают с простым диагнозом ОРВИ. Хоть острые респираторные вирусные инфекции и вызываются порой энтеровирусами, заражение именно Коксаки не указывается. Это связано с бумажной волокитой при обнаружении такого заражения, дороговизной анализов, склонностью пациентов к излишней панике, а также страхом врачей привлечь проверяющие службы. Насколько такая ситуация нормальна, вопрос, пожалуй, риторический.
Читайте также:


