Инфекционный насморк у ребенка до года
У детей, особенно маленьких, часто возникает насморк. Это объясняется тем, что организм ребенка более расположен к простудным заболеваниям, поскольку иммунитет еще полностью не сформирован. Насморк у ребенка до года требует серьезного отношения к этой проблеме, поскольку в таком возрасте малышу можно давать ограниченное количество медикаментов.
У многих родителей возникает вопрос: что делать, если у ребенка не проходит насморк очень долгое время? Попробуем разобраться в основных причинах ринита и способах борьбы с ним.
Насморк у ребенка до года: симптомы и причины появления

Ринит представляет собой заболевание органов дыхательной системы, при котором происходит воспаление слизистых оболочек носика. Он сопровождается слизистыми выделениями, вызывая тем самым дискомфорт у детей до 1 года.
Сильный насморк у годовалого ребенка вызывает скопление большого количества слизи в дыхательных путях, ведь малыш еще не может самостоятельно сморкаться. Этот процесс вызывает затрудненное дыхание и может привести к различным опасным осложнениям. Чтобы точно знать, как вылечить насморк у годовалого ребенка, прежде всего, необходимо выяснить причины его возникновения.
Существуют следующие причины возникновения ринита:
- Инфекционные. Возбудителями этого заболевания выступают различные бактерии, вирусы и микробы. Инфекционный насморк у ребенка 1 год может возникать вследствие воздействия вирусов, которые вызывают простудные заболевания и грипп. При таком рините микробы негативно воздействуют на слизистую носика, что приводит к серьезным осложнениям.
- Неинфекционные причины. Этот вид насморка возникает при попадании в носовой проход небольших предметов, элементов игрушек, монет или других инородных тел.
- Аллергические. Причинами насморка у грудного ребенка могут быть разнообразные природные и бытовые аллергены. К ним относятся:
- Пыль дома и на улице;
- Шерсть собак, хомячков или кошек;
- Пыльца растений или цветов;
- Тополиный пух;
- Косметика и парфюмерные средства;
- Предметы, содержащие бытовую химию;
- Некоторые продукты питания.
Важно! Лечение насморка у детей до года должно назначаться детским врачом и проходить под его контролем.
Существуют следующие симптомы детского ринита:
- Частое чихание, которое сопровождается слезоточивостью;
- Малыш не может свободно дышать, носик заложен;
- Обильные слизистые выделения из носовых проходов;
- В случае инфекционного ринита наблюдается повышенная температура.
Лечение насморка у малышей
Какие же средства применять и как вылечить насморк у годовалого ребенка? Существует несколько способов борьбы с этим заболеванием.
Этот метод заключается в создании комфортабельных и благоприятных условий для малыша сразу после выявления первых симптомов ринита. Необходимо, чтобы воздух в квартире и комнате, где находится ребенок, был прохладным и влажным. Это нужно для того, чтобы слизистая носовых проходов у ребенка не пересыхала. Помещение регулярно проветривают, а воздух увлажняют с помощью пульверизаторов или специальных увлажнителей. При лечении ринита у малыша без применения лекарственных препаратов применяется водный раствор из обычной соли или физраствор, который продается в любой аптеке. Закапывание в носовые проходы малыша солевого раствора поможет предотвратить засыхание на слизистой мокроты, способной вызвать осложнения.

Если у ребенка сильный насморк и повышенная температура, врачи обычно назначают лекарственные препараты. Однако родители должны помнить о том, что лечить насморк у ребенка до 1 годика самостоятельно ни в коем случае нельзя.
Важно! Если врач выписал препарат для промывания носа, помните, что детям до года разрешено применение препаратов в форме капель для носа, запрещены к применению спреи для носа.
Эффективно борются с детским ринитом такие лекарственные препараты:
- Називин. Этот препарат назначают для закапывания в нос несколько раз в день на протяжении недели.
- Деринат. Капли эффективно устраняют симптомы заболевания, однако их нельзя использовать более 10 дней.
- Назол Беби. Средство капают несколько раз в сутки в каждый носовой проход по 2 или 3 капли.
- При подтвержденной бактериальной этиологии заболевания в носовой ход капают 1-2 раза в день глазные капли Сульфацил-Натрия.
Пластырь от насморка довольно часто назначается педиатрами как средство для устранения заложенности носа у ребенка с 2 лет и старше. В его составе имеются тщательно подобранные экстракты эфирных масел, которые мягко устраняют ринит.
Важно! Лечение насморка у грудных детей должно проводиться строго под присмотром педиатра, не допускается использование в качестве лечения лук, чеснок, хозяйственное мыло, эти средства могут вызвать серьезное повреждение нежной слизистой у грудного ребенка.

Чем лечить насморк у ребенка 1 года из средств народной медицины? Устранить причины и симптомы ринита можно с помощью проверенных временем народных средств. Эти методы помогают справиться с вирусами, бактериями и микробами, которые вызывают заложенность носика и сопли у малыша.
От насморка для детей до года чаще избавляются при помощи таких народных рецептов:
- Сок каланхоэ от насморка детям — это действенный метод избавления детей от ринита. Мясистые листья растения измельчают на мелкие кусочки или пропускают через мясорубку. Затем из полученной кашицы выдавливают сок, разбавляют его солевым раствором или обычной кипяченой водой. Полученный состав капают в носик малыша несколько раз в день. Эта процедура эффективно избавляет носовые проходы от слизи и мокроты.
- Сок петрушки также отлично справляется с насморком у детей. Из свежих листьев растения получают сок, которые впоследствии закапывают в носик ребенку.
- Лечение ринита прогреванием. Данный метод можно применять только при отсутствии высокой температуры у ребенка. На сковороде нагревают крупную поваренную соль, затем помещают ее в тканевый мешочек. Прогревать нужно переносицу, не допуская при этом ожога.
- Для устранения симптомов ринита можно использовать ингаляции с применением эвкалиптового или пихтового масла. Рядом с кроваткой ребенка кладется тканевая салфетка с несколькими каплями этих средств.
- О том как использовать алоэ от насморка для детей до года, читайте в статье: Алоэ поможет устранить кашель и насморк у детей

Любое заболевание проще и легче предупредить, чем лечить. Сколько длится насморк у ребенка до года? В среднем, при правильной организации лечения насморк проходит бесследно в течение 7-9 дней. Для предотвращения возникновения у малыша насморка и последующих возможных осложнений необходимо соблюдать следующие профилактические меры:
- Постоянное проветривание и влажная уборка помещения, где находится ребенок;
- Сбалансированное и правильное питание малыша;
- Прием поливитаминных и минеральных комплексов;
- Закаливание, постоянные прогулки на свежем воздухе.
Насморк у маленького ребенка – это заболевание, с которым необходимо бороться с помощью различных методов. Однако не нужно забывать, что лечить ринит у детей до 1 года следует под наблюдением врача-педиатра.
Рекомендуем также прочитать статьи:
Помните, что поставить правильный диагноз может только врач, не занимайтесь самолечением без консультации и постановки диагноза квалифицированным врачом. Будьте здоровы!

Ринит у ребенка можете перейти в хроническую форму и стать причиной разнообразных осложнений (синусит, гайморит, отит).

Насморк аллергического происхождения может стать причиной снижения активности малыша, перепадов настроения и нарушений сна.

Насморк у ребенка — это первый симптом респираторно-вирусной инфекции (гриппа, ОРВИ) или обострения аллергии.

Насморк не считается тяжелым заболеванием, однако может доставить немало трудностей грудному младенцу.

При заложенности носа у ребенка может нарушаться сон и аппетит, появляется угроза воспаления глотки и бронхов из-за вдыхания ртом холодного воздуха.

Заложенность носа у малыша может стать причиной постоянного плача, беспокойного сна, а также плохого настроения ребенка.

Промывание носа у ребенка может помочь очистить слизистую оболочку от скопившегося воспалительного секрета и микроорганизмов, а также уменьшить ее отечность.
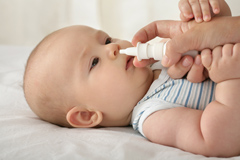
Одна из проблем, с которыми могут столкнуться родители, — это насморк у грудного малыша.

Риностоп ® Аква Беби — средство для орошения и очищения полости носа у детей с рождения.
Как работает Риностоп ® Аква Беби?


Риностоп® Аква — серия средств на основе натуральной морской воды для ежедневной гигиены и ухода за слизистой носа, профилактики и лечения заболеваний носа и носовой полости.
Узнать стоимость.

28–30% всех ЛОР-заболеваний в детском возрасте приходится на ринит — заболевание, вызванное воспалением слизистой носа [1] . Оно сопровождается вязкими выделениями и нарушением дыхания. При этом ринит, или обычный насморк, может возникать буквально с первых месяцев жизни ребенка. При неправильном лечении ринит может повторяться до десяти раз за год.
Симптомы ринита у детей
Здоровая слизистая оболочка носа — это практически непреодолимый барьер для болезнетворных организмов. Слизь, выделяемая особыми клетками, обволакивает вредоносные микроорганизмы и выводит их из организма. При возникновении неблагоприятных условий, например, повышенного содержания пыли в воздухе или переохлаждения, защитная функция слизистой снижается. Ринит возникает как ответ иммунной системы ребенка на воздействие инфекции, проникшей через слизистую.
Частое развитие ринита у детей объясняется некоторыми особенностями детского организма:
- Во-первых, собственная иммунная система ребенка, особенно на первом году жизни, еще не сформирована и не способна полноценно отражать атаки вирусов.
- Во-вторых, носовые ходы малышей очень узкие, а полости в носу маленькие, из-за чего даже малейший их отек вызывает нарушение или полное прекращение дыхания через нос.
- В-третьих, маленькие дети не умеют сморкаться, а значит, вся слизь остается в носу. А высохшая слизь — это питательная среда для микробов.
Ринит обычно разделяется на три основных стадии:
- Стадия раздражения. На этом этапе болезнетворные микроорганизмы начинают проникать в носовую полость и оказывают раздражающее влияние на его слизистую. Характерными симптомами первого этапа являются сухость в носу и ощущение жжения или щекотания в нем. Кроме этого, может появиться головная боль и незначительное повышение температуры тела — в среднем, до 37,5° C. Первый этап продолжается обычно всего несколько часов. Родителям довольно сложно заметить эту стадию, а сам ребенок зачастую не осознает, что заболел.
- Серозная стадия. Она начинается с вытекания из носа большого количества слизи жидкой консистенции. Симптомы заболевания нарастают. Характерные черты второй стадии — исчезновение сухости и жжения в носу, возникновение заложенности и затруднение дыхания. Нередко снижается чувствительность к запахам. Из-за того, что носовая полость связана множеством мелких проходов с конъюнктивой, воспаление может распространиться и на нее, вызывая слезотечение. Как правило, именно на этой стадии насморк можно распознать у ребенка.
- Стадия слизисто-гнойных выделений. Она связана с реакцией иммунной системы организма на болезнетворные бактерии и вирусы. Чаще всего эта стадия начинается на четвертый или пятый день. Она характеризуется выделением из носа густого слизисто-гнойного содержимого, иногда с неприятным запахом.
Через несколько дней после начала третьей стадии все симптомы заболевания стихают и воспалительный процесс завершается. Дыхательная функция и общее состояние больного приходят в норму.
Наиболее тяжело протекает ринит у детей первого года жизни, особенно у недоношенных. У них чаще возникают осложнения, ярче выражены общие симптомы. В результате у малыша нарушается сон, затрудняется или становится вовсе невозможным процесс сосания. Ребенок становится беспокойным, часто и поверхностно дышит ртом, что приводит к заглатыванию большого количества воздуха (аэрофагии). Также возникают диспепсия, рвота, что способствует потере веса.
При длительном нарушении дыхания организм младенца может испытывать кислородное голодание (гипоксию). Для того чтобы облегчить дыхание, ребенок откидывает голову назад, принимая судорожную позу с прогибанием спинки дугой (ложный опистотонус). Воспалительный процесс в носовой полости иногда переходит на гортань, глотку или среднее ухо, вызывая ринофарингит, трахеобронхит или пневмонию.
Специалистами выделяется несколько видов ринита у детей.
Встречается чаще, чем другие виды заболевания. Он возникает при простуде, ОРВИ, воспалении придаточных пазух. Причинами его развития обычно являются вирусы, иногда — грибы и бактерии. Факторами, способными спровоцировать инфекционный ринит у детей являются переохлаждение, загрязненный воздух, перепады температуры, наличие у ребенка аденоидов или синуситов. Именно для острого ринита особенно характерна клиническая картина, включающая три стадии, о которых было рассказано выше. Ярким признаком острого ринита у детей является быстрое развитие заболевания, общее недомогание, озноб, чихание и головные боли. Чем младше ребенок, тем сложнее ему справиться с острым ринитом.
Очень напоминает острую форму, но при этом его симптомы выражены менее резко. Сопровождается слизистыми выделениями из носа, нарушением носового дыхания, поочередным закладыванием то одной, то другой половины носа. Если слизь затекает в носоглотку, то у ребенка возникает навязчивый кашель или рвота. Во сне часто появляется храп, дыхание затруднено. В носу могут образовываться сухие корки, мешающие свободному дыханию. Кроме того, ребенок постоянно испытывает жажду, его голос меняется, становится гнусавым.
Причиной хронического ринита может стать недолеченный острый ринит, но, кроме того, вызывают его и другие факторы. К ним относятся бронхиальная астма, эндокринные нарушения, гормональные и нервные расстройства.
Характеризуется постоянным и ярко выраженным затруднением носового дыхания, повышенной утомляемостью. У ребенка возникает головная боль, снижаются обоняние и слух. Гипертрофический ринит возникает в результате постоянных воспалений придаточных пазух носа, глоточных миндалин и верхнечелюстной пазухи.
Может возникнуть даже у здорового ребенка, поскольку не имеет вирусного или инфекционного происхождения. Различают два типа вазомоторного ринита — нейровегетативный и аллергический.
-
Нейровегетативный ринит возникает при расстройстве центральных и периферических отделов нервной системы. При этом происходят изменения в тканях и сосудах носовых ходов, делая слизистую неспособной реагировать на импульсы нервной системы. В итоге у ребенка развивается ринит.
Аллергический ринит вызывается попаданием аллергена на слизистую оболочку. При этом активизируются лимфоциты, вырабатывающие клетки для уничтожения чужеродного вещества. В результате их взаимодействия отекают и расширяются ткани в носовых ходах. Работа сосудов нарушается, провоцируя ринит.
Возникает в случае злоупотребления сосудосуживающими препаратами. При частом и длительном их использовании слизистая оболочка носа отекает и атрофируется. Сосуды слизистой перестают самостоятельно функционировать, отечность становится хронической. Такая форма ринита очень трудно поддается лечению, поэтому категорически не рекомендуется применять сосудосуживающие препараты дольше, чем указано в инструкции по применению. Особенно это касается детей.
Лечить ринит у детей, даже у самых маленьких, необходимо вопреки устоявшемуся мнению о том, что детский насморк пройдет сам. Дело в том, что острый ринит у детей до года очень быстро переходит в хроническую форму и становится причиной возникновения самых разных осложнений. При этом от быстроты и грамотности лечения зависит и его успешный исход. Некоторые родители, особенно молодые и неопытные, иногда боятся даже подойти к ребенку, не говоря уже о том, чтобы промыть его носик или закапать нужные лекарства. И тем не менее нельзя оставить малыша без помощи, при этом она должна быть эффективной и безопасной.
Если все же возникает ринит, специалисты рекомендуют одно или несколько действий в комплексе:
- Промывание или орошение полости носа растворами, содержащими натуральную морскую воду;
- орошение антисептическими средствами;
- закапывание или орошение антибактериальными препаратами;
- применение сосудосуживающих средств в соответствии с инструкцией (особенно важно это делать перед кормлением детей грудного возраста) — не чаще 2 раз в день;
- использование противовирусных и иммуномодулирующих капель для носа;
- горчичные обертывания, ножные ванны, банки и прочие аналогичные процедуры детям младше 2–3 лет назначают с осторожностью;
- ингаляции;
- использование болеутоляющих и жаропонижающих средств;
- препараты противовирусного действия;
- физиотерапия.
Грамотный выбор лекарственного средства при лечении ринита у детей — самый ответственный шаг. Именно от этого зависит и результативность самого лечения, и будущее здоровье ребенка. Применение неподходящих препаратов может спровоцировать дальнейшее развитие воспаления и возникновение осложнений.
Безусловно, любой препарат для лечения ребенка должен быть максимально безопасен и эффективен. На сегодня существует несколько групп лекарств для лечения ринита, имеющие разные принципы лечебного воздействия.
Сосудосуживающие средства уменьшают отек слизистой за счет сужения ее сосудов. У этих препаратов быстрое и выраженное действие — практически сразу же прекращается выделение слизи, исчезает заложенность носа. Тем не менее на саму причину ринита они не воздействуют. При несоблюдении схемы применения или дозы, рекомендованной в инструкции, сосудосуживающие препараты могут вызвать местные и общие побочные эффекты — сухость во рту, жжение, чихание, учащение сердцебиения, повышение давления, привыкание. Поэтому большинство специалистов рекомендуют их применение только на ночь или перед кормлением грудничков. Максимально возможное время применения у детей — до 7 дней.
Сосудосуживающие (противоотечные) препараты на основе действующего вещества можно разделить на группы:
Увлажняющие и смягчающие средства на основе морской воды. Могут применяться при всех видах насморка, включая физиологический насморк у новорожденных. Они способны обеспечить увлажнение слизистой носа, разжижают слизь, предотвращая ее засыхание и создание питательной среды для бактерий. Жидкая слизь легче удаляется из носовых ходов, одновременно выводя возбудителей инфекции или аллергены. Увлажнять нос рекомендуется до полного излечения. Вводить средство можно до 4 раз в день, а если наблюдается выраженное пересыхание слизистой, то каждые час или два. Кроме того, увлажняющие препараты можно использовать для ежедневной гигиены носовой полости и профилактики ринита у детей. Они имеют различные формы выпуска и оснащаются специальными ограничительными насадками и системой сверхмягкого распыления для бережного применения у детей младшего возраста. Вместе с увлажнением препараты на основе натуральной морской воды предупреждают развитие отечности, повышают иммунитет. У них отсутствуют побочные эффекты, а ограничения по возрасту нивелируются с помощью специальной комплектации, например, насадок с ограничителем и сверхмягким типом распыления для бережного применения у детей с рождения.
Наиболее известны увлажняющие спреи и аэрозоли:
Антигистаминные препараты, стабилизаторы мембран тучных клеток и в тяжелых случаях глюкокортикостероиды применяются для лечения вазомоторного и аллергического ринита. Чаще всего врачи назначают детям:
Антисептические средства назначаются для лечения инфекционного ринита. Они обладают активным противомикробным действием, но способны пересушивать слизистую и снижать местный иммунитет. Самостоятельно назначать ребенку антисептики нельзя, обязательна консультация лечащего врача. Нередко в ходе лечения детям назначают растворы:
Дозировка и кратность применения также определяется специалистом.
Иммуномодулирующие и иммуностимулирующие средства. Повышают неспецифический и специфический иммунитет, используются для лечения и профилактики инфекционного ринита. Наиболее известны:
Применение иммуномодулирующих препаратов без назначения врача недопустимо.
В целом в состав многих препаратов для лечения ринита входят как сосудосуживающие вещества, так и гормональный противовоспалительный или противоаллергический компонент. Они называются комбинированными, но подходят для лечения только определенных видов ринита. Детям их должен назначать только врач.
В лечении ринита у детей, особенно острого, одно из значимых мест занимает физиотерапия. Самый известный и широко применяемый метод — это ингаляции. Ингаляция увлажняет слизистую носа, разжижает и выводит выделения. Для ингаляции можно использовать растворы морской соли или физрастворы с добавками эфирных масел.
Паровые ингаляции, например, бабушкиным способом над кастрюлей с вареной картошкой, проводить категорически не рекомендуется. Ребенок не всегда понимает, насколько горячим является пар, которым он дышит, а это может привести к серьезному термическому ожогу слизистой носоглотки.
Еще один вид физиотерапии при рините — это КУФ-терапия, лечение ультрафиолетовыми лучами. Под их воздействием почти полностью уничтожается вся патогенная микрофлора в очаге воспаления. Назначают КУФ-терапию при инфекционном и вазомоторном рините при тяжелом течении, в тех случаях, когда необходимо быстро подавить развитие воспалительного процесса, уменьшить его выраженность и повысить иммунитет. Кроме этого, КУФ способствует восстановлению поврежденных и атрофированных тканей, выработке витамина D и меланина. КУФ-терапия показана и при часто повторяющихся, запущенных ринитах в период ремиссии [22] .
В начале заболевания рекомендуется облучение поверхностей стоп по 10 минут ежедневно в течение 3–4 дней. Затем, в стадии прекращения выделений, проводят облучение слизистой носа. При повышенной температуре проводить процедуру не рекомендуется [23] .
Эффективна при рините и УВЧ-терапия. Лечение основано на воздействии на организм человека электрического тока ультравысокой и высокой частоты. Назначается УВЧ-терапия при остром воспалительном процессе с участием придаточных пазух носа [24] для остановки его развития, уменьшения отека, ускорения кровотока в тканях, снижения болевых ощущений. Показана детям старше 3 лет при остром, подостром, вазомоторном рините [25] в количестве 7 сеансов продолжительностью 1 минута [26] . УВЧ-терапию не проводят в первые дни заболевания.
Обычно физиотерапию сочетают с медикаментозным лечением.
Один из наиболее простых способов быстрого облегчения состояния ребенка — промывание или орошение полости носа морской водой. Однако даже такой подход к лечению требует консультации с врачом. Кроме того, нельзя исключать возможность назначения дополнительных методов терапии. Так, хороший результат обычно дает сочетание медикаментозного лечения и одного из видов физиотерапии.
Многие к насморку относятся несерьезно: да, дискомфотрно, но проходит обычно быстро и бесследно. Другое дело, если насморк – у грудничка: сморкаться он еще не умеет, а носик забит, плохо спится и трудно сосать грудь… Как помочь малышу пережить это неприятное состояние и не допустить осложнений?
Насморк (ринит) – это воспаление слизистой оболочки полости носа, которое является симптомом какого-либо другого заболевания, чаще всего ОРВИ, гриппа, аллергии и т.д.
У детей первого года жизни есть некоторые анатомо-физиологические особенности строения носоглотки, поэтому даже несильный насморк может доставить малышу много неприятностей. Узкие носовые ходы и отек слизистой носа, который возникает при воспалении, приводят к тому, что малышу становится трудно дышать, поэтому нарушаются процессы кормления и сна. Ребенок начинает вести себя беспокойно, капризничать, может отказываться от груди.
Кроме этого, область носоглотки у детей соединяется с полостью уха короткой слуховой трубой, через которую инфекция легко и быстро попадает и распространяется в полости уха. Именно поэтому частым осложнением при насморке является отит (воспаление уха).
Насморк у малышей может быть одним из симптомов воспалительного процесса или являться реакцией слизистой оболочки носа на неблагоприятные факторы окружающей среды (аллергены). Инфекция часто развивается у грудничков на фоне снижения иммунитета в периоды прорезывания зубов, постоянного нарушения режима дня или питания.
Вирусный ринит, как правило, является одним из симптомов ОРВИ (острой респираторной вирусной инфекции), аденовирусной инфекции и т.д. В этом случае насморк проявляется в виде жидких слизистых выделений и отека слизистой оболочки носа.
Когда к вирусной инфекции присоединяются болезнетворные микроорганизмы (стрептококки, стафилококки, синегнойная палочка и т.д.), выделения из носа становятся густыми, приобретают зеленовато-желтый или зеленый оттенок. Развивается бактериальный инфекционный процесс.
Аллергический ринит, или поллиноз, может быть вызван сезонными раздражителями (реакцией организма на цветение деревьев и трав), бытовыми и пищевыми аллергенами.
В этом случае резко выражен отек слизистой оболочки носа, появляются прозрачные жидкие слизистые выделения.
У детей до 2,5 месяцев бывает так называемый физиологический насморк. Он объясняется тем, что в первые 10–11 недель происходит адаптация слизистой оболочки носа к окружающей среде, и из него может начать выделяться прозрачная слизь. Отличить физиологический насморк от насморка при заболевании можно по характеру выделений (в первом случае они будут жидкие прозрачные или полупрозрачные) и по состоянию ребенка (отсутствует повышенная температура, нет нарушения сна, снижения аппетита). Физиологический насморк у малышей длится, как правило, 7–10 дней и не требует специального лечения.

Родителям важно помнить, что недолеченный насморк у грудничка может перейти в хроническую форму и привести к осложнениям. Длительный насморк ведет к нарушению кислородного обмена и сбою в работе дыхательной и сердечно-сосудистой систем. Малыш начинает быстро утомляться, плохо ест, у него нарушается сон.
Если у малыша насморк, но общее состояние ребенка не нарушено, то ему в первую очередь надо постараться помочь без применения лекарств.
Температура и влажность в помещении
Для того чтобы облегчить состояние ребенка при насморке, важно правильно организовать микроклимат в комнате, где он находится. Для комфортного дыхания малыша особое значение имеет температура воздуха и влажность в детской.
Температура в помещении, где находится малыш, не должна быть выше 22 °С. Воздух в комнате малыша должен быть свежим и чистым, для этого необходимо регулярно, 3–4 раза в день, проводить проветривания. Для того чтобы малышу было легче дышать, воздух в комнате не должен быть сухим. Оптимальная влажность в детской должна быть 50–70 %. Для поддержания этого уровня удобнее и эффективнее использовать специальные приборы – увлажнители воздуха. Если такой возможности нет, то можно поставить емкости с водой для испарения (воду надо менять 2–3 раза в день).
Очищение носика
Из-за того, что у малыша заложен нос и ему становится трудно дышать, нередко возникают проблемы с кормлением. При этом он может плакать, захлебываться (ему сложно одновременно сосать и дышать ртом), отказываться брать грудь. Чтобы облегчить дыхание ребенка, перед каждым кормлением ему нужно прочищать нос. Также это надо делать перед сном, чтобы малыш спокойно спал. Помимо этого, рекомендуется приподнять изголовье кроватки ребенка примерно до 40–45°, чтобы слизь могла легче выделяться из носа.
Очищать нос малышам до года можно с помощью скрученных жгутиков (турундочек) из стерильной ваты. Каждую ноздрю нужно обрабатывать отдельной турундой. Ватные палочки для этой цели использовать нельзя, так как можно поранить полость носа при резком движении ребенка.
Эффективно промывать нос ребенка можно и с помощью промываний. Для этого используют солевые растворы, растворы с морской водой или отвары трав (например, ромашку шалфей, календулу). Солевой раствор можно приготовить в домашних условиях из расчета 1 ч. ложка соли на 1 л кипяченой воды. Специальные растворы для промывания носа на основе морской воды можно купить в аптеках.
Как же промыть нос маленькому ребенку? Малыша нужно держать в полувертикальном положении или посадить, чтобы раствор для промывания не попал в горло. Затем следует закапать при помощи пипетки несколько капель раствора в каждую ноздрю и через 1–2 минуты с помощью резиновой груши или аспиратора отсосать содержимое носовых ходов.
Промывать нос ребенка при помощи резиновой груши нельзя! Под давлением жидкость может легко попасть в полость уха, что чревато развитием отита.
Самое простое устройство для отсасывания слизи – это резиновая груша или спринцовка.
Для грудничков она должна быть самого маленького размера. Сначала грушу надо сжать, чтобы выпустить весь воздух, затем вставить наконечник в ноздрю ребенка, и, плавно разжимая грушу, отсосать выделения. Более удобно и эффективно для этой цели пользоваться аспиратором. Они бывают нескольких видов:
Механический аспиратор. Наконечник вставляется в носик ребенку, мама через трубочку втягивает в себя ртом воздух с другого конца. Система снабжена фильтрами, поэтому в рот взрослого выделения попасть не могут.
Электрический аспиратор. Наконечник подносится к ноздре ребенка, и для того, чтобы отсосать выделения, мама просто нажимает на кнопку (эти приборы работают или от батарейки, или от сети). У таких аспираторов чаще всего есть еще функции увлажнения и промывания носа.

Если при регулярном очищении и промывании носа малыша в течение 5 дней количество выделений не уменьшается, надо обратиться за помощью к педиатру или лор-врачу. Педиатр проведет общий осмотр ребенка, оценит его состояние и постарается выявить возможную причину насморка. Лор-врач с помощью специальных инструментов оценит состояние носа, горла и ушек малыша и при необходимости возьмет мазок из носа для определения возбудителя и его чувствительности к лекарственным препаратам.
Все знают, что насморк у ребенка лечится каплями, и часто родители сами выбирают препарат для своего ребенка. Но ринит может возникать по разным причинам, и лечение тоже может отличаться. Поэтому лекарства должен назначать только врач в зависимости от причины заболевания, характера и выраженности симптомов. Доктор укажет дозировку, соответствующую возрасту и длительность применения капель. Маме необходимо четко соблюдать эти инструкции, так как слизистая оболочка носа у малышей очень нежная, и частое или длительное применение капель может вызвать нарушение работы обонятельных рецепторов.
Чаще всего при насморке доктор назначает сосудосуживающие средства, которые снимают симптом заложенности носа. Воздействуя на слизистую оболочку, эти препараты способствуют уменьшению отека и восстановлению свободного дыхания, но не устраняют причину насморка. При использовании сосудосуживающих средств необходимо строго следить за их соответствием возрасту и не применять дольше 4–5 дней. Перед тем как закапать капли, следует хорошо очистить полость носа от выделений, чтобы препарат действовал непосредственно на слизистую полости носа.
Важно помнить, что назальные спреи у детей до года не рекомендуется использовать, так как впрыскиваемое вещество под давлением вместе с выделениями ребенка может попасть в полость уха (евстахиеву трубу) и вызвать отит. То же самое касается и масляных капель (из-за большого риска их затекания в слуховую трубу).
Для лечения и профилактики насморка лечащий врач может рекомендовать местные препараты, которые оказывают противовоспалительное и противоаллергическое действие на слизистую оболочку носа.
Также, по назначению врача, в некоторых случаях применяются препараты, содержащие ионы серебра. Они препятствуют размножению бактерий, оказывают антисептическое, противовоспалительное действие.
В случае аллергической природы ринита врач может дополнительно назначить малышу антигистаминные средства.
При присоединении бактериальной инфекции, когда у ребенка поднимается температура (выше 38 °С), появляется кашель или отит, врач может назначить антибиотики.
Грудничкам рекомендуется закапывать капли специальной пипеткой с закругленным концом (обычно она продается вместе с лекарством) поочередно в каждый носовой ход. Малыша надо положить к себе на одну руку так, чтобы его голова была отведена чуть назад и повернута в сторону той половины носа, куда будем вводить лекарство. При таком положении капли не затекают в горло, а равномерно распределяются по боковой стенке носа. Чтобы препарат не вытекал наружу, сразу после его введения надо на несколько секунд прижать ноздрю к носовой перегородке.
Если в доме кто-то заболел, надо постараться ограничить контакт ребенка с больным человеком. Элементарные правила гигиены в этой ситуации становятся очень актуальными. Если контакт заболевшего человека с малышом совсем исключить нельзя, то перед общением с ребенком он обязательно должен помыть руки, сменить верхнюю одежду и надевать одноразовую маску, которую рекомендуется менять каждый час.
Чтобы уберечь малыша от проникновения микробов в носоглотку, рекомендуется несколько раз в день промывать его носик солевыми растворами. Можно проконсультироваться с педиатром о возможности применения местных противовирусных мазей, которые наносят на слизистую носика малыша.
Не стоит забывать и о народных средствах. Хорошими дезинфицирующими свойствами обладает чеснок, дольку которого в марлевом мешочке можно привязать к детской кроватке.
Осложнения насморка
- Самым частым осложнением насморка у детей является острый средний отит (воспаление среднего уха). Объясняется это тем, что инфицированные выделения из носа легко затекают в полость уха и вызывают воспаление (так как ребенок большую часть времени пока еще лежит, а также из-за короткой и широкой слуховой трубы). В этом случае, как правило, повышается температура, малыш становится очень беспокойным (плачет, отказывается от груди), начинает болезненно реагировать при надавливании на козелок уха, из уха может выходить гнойное отделяемое.
- Слизь, содержащая болезнетворные бактерии, может стекать по задней стенке носоглотки, вызывая фарингит (воспаление горла), а также трахеит и бронхит (воспаление нижних дыхательных путей).
- Осложнение насморка в виде синуситов (воспаления придаточных пазух носа) у детей первого года жизни встречается редко, так как придаточные пазухи у них еще не сформированы.
Обратиться за помощью к врачу необходимо в следующих случаях:
- насморк сопровождается высокой температурой;
- появился кашель, одышка, хрипы;
- насморк не проходит более 10 дней, выделения из носа стали густыми и гнойными;
- при подозрении на отит (если появляется гнойное отделяемое из уха, малыш болезненно реагирует при надавливании на козелок, плачет при кормлении);
- в выделениях из носа появились прожилки крови;
- малыш отказывается брать грудь.
В этих случаях необходимо комплексное лечение ребенка, которое назначит врач, учитывая симптомы болезни и общее состояние ребенка.
Обратиться за помощью к врачу необходимо в следующих случаях:
- насморк сопровождается высокой температурой;
- появился кашель, одышка, хрипы;
- насморк не проходит более 10 дней, выделения из носа стали густыми и гнойными;
- при подозрении на отит (если появляется гнойное отделяемое из уха, малыш болезненно реагирует при надавливании на козелок, плачет при кормлении);
- в выделениях из носа появились прожилки крови;
- \малыш отказывается брать грудь.
В этих случаях необходимо комплексное лечение ребенка, которое назначит врач, учитывая симптомы болезни и общее состояние ребенка.
Чтобы малыша реже беспокоил насморк и простудные заболевания, в режим дня необходимо включать ежедневные прогулки на свежем воздухе и закаливающие процедуры.
Читайте также:


