Инфекционные заболевания в промежности
Промежность – область, расположенная между ягодицами. Она постоянно подвергается влиянию внешних факторов, которые провоцируют зуд в промежности.
Что такое зуд, предпосылки появления
Многие женщины знакомы с таким патологическим состоянием, при котором интимная область начинает сильно чесаться. Столкнувшись этим состоянием впервые, человек часто впадает в панику, так как изменения в области половой системы могут сигнализировать о появлении венерических болезней.

Но зуд не всегда связан с патологиями, которые передаются половым путем. Среди предпосылок подобного состояния можно выделить следующие явления:
- Недостаточное соблюдение гигиены в области интимной зоны, что влечет за собой размножение патогенной среды и вызывает образование опрелости, чесотки.
- Неправильная эпиляция/депиляция, сопровождающаяся механическими нарушениями, порезами. Причины кроются в небольших ранках, в которые проникает инфекция, вызывая развитие процесса.
- Регулярная носка низкокачественного нижнего белья, сделанного из синтетических тканей. Оно преграждает поступление во влагалище воздуха, что приводит к нарушению микросреды и к сильнейшему зуду в интимной части.
- Слишком тщательные гигиенические процедуры также влекут за собой развитие неприятных ощущений в области ног и способствуют формированию неприятных ощущений, нарушая кислотно-щелочной баланс.
- Постоянное пользование ежедневными средствами интимной гигиены, содержащими ароматические вещества и другие добавки.
- Резкие температурные перепады, затрагивающие интимную зону, также могут спровоцировать ее чесание и зуд. Эта проблема наблюдается у девушек и женщин всех возрастов.

Также признаки могут указать на истинную причину и природу заболевания. Ряд симптомов, на которые стоит обратить внимание, чтобы грамотно диагностировать болезнь:
- цвет влагалищных выделений,
- образование налета на промежности,
- боли при мочеиспускании,
- неприятный запах в промежности,
- сыпь,
- возникновение трещинок,
- формирование зудящих бугорков.
Нужно также определиться с локализацией – в зоне волосистой части, на слизистых оболочках или снаружи. Место расположения зуда может оказать врачу помощь в поиске причин формирования заболевания.
Распространенные причины зуда промежности

Существует ряд серьезных причинных факторов зуда в области промежности:
- Зуд, который сопровождается образованием налета белого или серого оттенка. Он связан с аллергической реакцией.
- Нередко зуд выступает в качестве следствия заболеваний внутренних органов и систем. Наиболее частым провоцирующим фактором является сахарный диабет, нарушение работы печени, селезенки, желчного пузыря.
- Зуд сопровождается белым налетом в преддверии влагалища, в области клитора, половых губ. Это воспалительный процесс, требующий незамедлительной консультации врача-гинеколога и оперативного лечения.
Инфекционные процессы, провоцирующие зуд
Возникать ощущение почесывания и зуда может в связи с формированием в женском и мужском теле инфекций. Их провоцирует патогенная микрофлора влагалища, конечностей и слизистых оболочек. Наиболее сильно проявление поражает кожу между бедер, слизистую оболочку влагалища, в частности у людей, которые сильно подвержены воздействию нервных перенапряжений, стрессов.

Какие заболевания могут сопровождаться зудом в интимной зоне
Есть целый комплекс заболеваний, влекущих за собой возникновение зуда в интимной области у женщин и мужчин. Некоторые из них связаны с функциями половой системы, а какие-то являются сторонними и поражают кожные покровы всего тела. Наиболее распространенными возбудителями этого состояния являются следующие заболевания:
- Кандидоз (молочница) – совместно с чесоткой на влагалище образуются белесоватые творожистые выделения.
- Герпес – вирус герпеса человека активируется, проявляется кожными реакциями, появляется зуд в области промежности.
- Трихомониаз – состояние провоцирует ощущение зуда, повышение температуры.
- Инфекционные поражения – вызывается неблагоприятным состоянием микросреды в области половых органов и за их пределами.
- Паразитарные патологии – заражение гельминтами и другими паразитами.
- Аутоиммунные формы патологических процессов.
- Болезни репродуктивной системы.
- Сахарный диабет.
- Гепатит.
- Заболевания, сформировавшиеся в области мочевыводящей системы.
- Проблемы с функционированием желез внутренней секреции.
- Опухолевые процессы в организме.
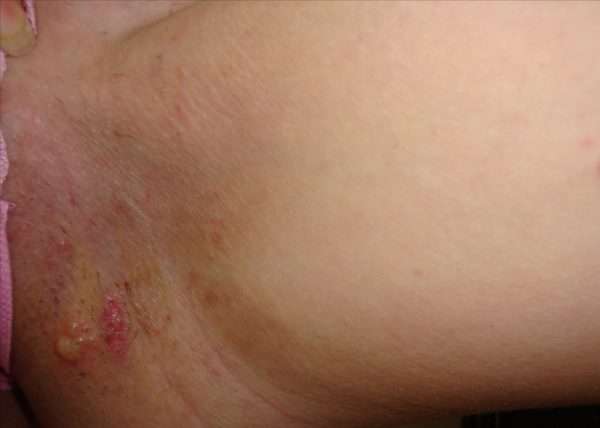
Как бороться с зудом в домашних условиях
Обеспечить определение общей тактики и схемы терапии можно после консультации с лечащим врачом. В ряде ситуаций причина поражения определяется после дополнительных обследований и диагностик. В первую очередь медик подтверждает или исключает проявление венерических процессов. Для этого пациент направляется к венерологу и в лабораторию для сдачи анализов.
Побороть сильный зуд можно с помощью медикаментозных препаратов и народной терапии.
Если у пациента образовалось зудящее ощущение в области промежности, терапия проводится после установления основной причины проблемы. Выявляется фактор гинекологом на базе результатов проведенных исследований. Методика включает в себя несколько направлений:
- мазок из влагалища,
- опрос пациента.

На базе полученных сведений делается назначение индивидуального медикаментозного лечения.
- При инфекционных процессах и поражениях, пациенткам показано пероральное использование антибактериальных средств. При необходимости они вводятся внутривенно.
- В случае кандидоза с выделениями и без выделений зуд может поражать область промежности. В качестве терапевтического средства используется лекарство местного действия. Но кремы, мази и гели против зуда должны назначаться строго лечащим специалистом после проведения обследования.
- Если причинным фактором является аллергическая реакция показано использование седативных препаратов. К ним рекомендуется использовать определенные лекарства, включая противовоспалительные составы.
- При гормональных изменениях все мероприятия осуществляются посредством гормональных препаратов. Медики прописывают прием Метронидазол, Доксициклин.
- Обмывание наружных половых органов отваром зверобоя. Для этого потребуется 1 ст. л. травы залить 1 ст. кипятка. Настоять 30 минут и использовать для подмывания.
- Сидячие ванночки на основе отвара аптечной ромашки, шалфея. Рецепт аналогичен по приготовлению, только необходимо взять 2 ст. л. цветков на 2 л воды.
- Вместо воды пить благородный тысячелистник. Рецепт его приготовления: делается отвар по принципу чая, по вкусу в готовый настой можно добавить мед или сахар.
- Мятный отвар для ополаскивания наружных половых органов. Готовится он по той же схеме, что и все перечисленные домашние средства.
Избавиться от зуда и покраснения в промежности у мужчин и женщин можно просто. Используются медикаментозные составы и проверенные домашние средства.
Заболевания промежности время от времени возникают у любого человека.

Они могут быть неопасными – некоторые патологии самостоятельно проходят через несколько дней. Другие заболевания промежности у женщин и мужчин весьма серьёзны, могут вызывать осложнения, а потому требует медицинской помощи.
Грибковые заболевания промежности
Кожа в интимной зоне может быть поражена грибковым процессом.
Основные патологии:
- кандидоз
- отрубевидный лишай
- дерматофития
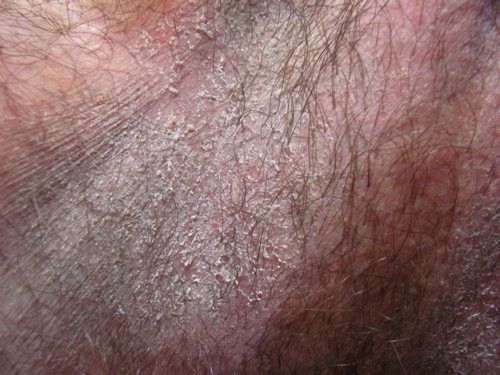
Разные грибковые патологические процессы проявляются по-разному.
Основные симптомы и признаки заболеваний промежности, спровоцированных патогенными или условно-патогенными грибами:
- пятна, обычно красного или коричневого цвета
- зуд в пораженной области
- шелушение кожи
Часто у пациентов, ведущих активную половую жизнь, развиваются заболевания промежности при ЗППП вирусного происхождения.
Возбудители могут быть разными. Одно из вирусных заболеваний промежности – герпес половой. Он передается во время секса. Проявляется сыпью в виде пузырьков.
Еще одно вирусное заболевание промежности – герпес опоясывающий. Симптомы такие же, только боль и жжение могут быть ещё сильнее. Патологи вызвана вирусом ветрянки, который активизируется на фоне иммунодефицита.
После перенесенного заболевания промежности корки остаются на коже в течение нескольких дней. Затем они отторгаются, обнажая молодую здоровую кожу.
Ещё одно частое вирусное заболевание промежности – кондиломы. Патология вызвана папилломавирусом. Основной симптом этого заболевания промежности – наросты на коже и слизистых оболочках.

Бактерии тоже могут быть возбудителями при поражениях кожи. Одно из наиболее опасных и неприятных заболеваний промежности – стрептодермия. Для него характерно нагноение.
Еще одно бактериальное заболевание промежности – опрелость. Оно возникает на фоне повышенной влажности и недостаточной гигиены области гениталий. Основные симптомы этого заболевания промежности – зуд и покраснения. Появляются пятна, которые при отсутствии лечения могут изъязвляться.
Способствуют бактериальным заболеваниям промежности натертость (механические повреждения кожи), лишний вес, тесное бельё, повышенная потливость, сниженный иммунитет.
Ещё одно неприятное заболевание промежности – фурункулез. Оно характеризуется воспалением нескольких волосяных фолликулов с гнойным расплавлением тканей.

Весьма распространены заболевания промежности аллергические. Среди них широкое распространение имеют заболевания промежности дерматит, крапивница, экзема.

Заболевания промежности аллергического характера развиваются после непосредственного контакта с аллергеном.
Мы выяснили, что существует огромное количество различных патологий с локализацией на коже в области гениталий. Лечение невозможно без установления точного диагноза. А для этого требуется не только осмотр врача, но и лабораторная диагностика.
Анализы нужны, чтобы выяснить возбудителя заболевания промежности. Это могут быть вирусы, бактерии, грибки. Один из основных анализов при заболевании промежности – соскоб кожи. Клинический материал исследуют под микроскопом.

Так выявляются грибы или особые клетки в коже, позволяющие установить диагноз. Посев на флору при заболевании промежности дает возможность определить вид бактерий, спровоцировавших воспаление.
Нередко назначается при заболевании промежности ПЦР с высыпных элементов. Таким способом можно определить практически любых возбудителей: вирусов, грибов, бактерий. Исследование занимает минимум времени – его результаты можно получить уже на следующий день. При подозрении на аллергическое происхождение патологии доктор может назначить кожные пробы и анализ крови на иммуноглобулины Е.



Разные патологии лечатся по-разному. При болезнях вирусного происхождения (герпес, опоясывающий лишай) назначаются препараты ацикловира внутрь. Они также могут быть использованы наружно. Показано симптоматическое лечение для уменьшения боли и снижения температуры тела.
Применяются местно мази с лидокаином или бензокаином. Внутрь назначают парацетамол или ацетилсалициловую кислоту для уменьшения выраженности интоксикационного синдрома. При папилломавирусной инфекции образования на коже промежности удаляются лазером или жидким азотом. В дальнейшем требуется иммуномодулирующая терапия, чтобы избежать рецидива патологии.
Бактериальные патологии лечатся антибиотиками. Какие антибиотики пропить при заболевании промежности микробного происхождения, определяет доктор.
В основном поражение кожи вызывает условно-патогенная флора: стафилококки, стрептококки. Внутрь и наружно может назначаться эритромицин, клиндамицин, антибиотики цефалоспоринового ряда. В случае грибковых поражений заболевания кожи промежности лечатся антимикотиками.
Обычно бывает достаточно локальных препаратов. Они выпускаются в форме кремов или мазей.
При тяжелых грибковых поражениях кожи внутрь может назначаться итраконазол, тербинафин, флуконазол. В случае аллергических патологий применяются системные антигистаминные препараты. Примочки при заболеваниях промежности назначаются в случае мокнущих поверхностей. Нередко используются и глюкокортикоиды в виде средств для локального нанесения.
Чем помазать заболевание промежности в случае аллергии, решает только врач. Существует большое количество глюкокортикоидов. Они значительно отличаются по силе терапевтического воздействия. Учитывая, что все эти препараты небезопасны, особенно при долговременном использовании, лучше использовать их под контролем доктора-дерматолога.
В некоторых ситуациях может потребоваться и хирургическое лечение. Это необходимо при тяжелом воспалении бактериального происхождения, с образованием в подкожной клетчатке полостей с гнойным содержимым.

Такое клиническое течение характерно для пациентов, которые страдают сопутствующей патологией.
Тяжелее протекают бактериальные заболевания промежности при сахарном диабете. Иммунитет в данном случае ухудшается вследствие повреждения кровеносных сосудов. По этой же причине раны после операции долго заживают.
Еще более тяжелым течением характеризуются заболевания промежности при ВИЧ. Они требуют системной антибиотикотерапии. Часто очаги гнойного расплавления тканей приходится вскрывать и дренировать.
Чтобы уменьшить риск заболеваний промежности, необходимо:
- тщательно следить за чистотой половых органов
- обеспечивать достаточную циркуляцию воздуха, особенно в жаркое время года
- не вести бесконтрольную половую жизнь, пользоваться презервативами
- следить за своим соматическим здоровьем, не допускать ухудшения иммунитета
Чтобы не допустить развития осложнений заболеваний промежности, не стоит заниматься самолечением. При появлении симптомов заболевания нужно сразу обращаться к врачу. Решением проблем с кожей занимается доктор дерматовенеролог. Такие специалисты ведут прием в нашей клинике. Запишитесь на консультацию врача, чтобы выяснить причину патологии промежности и получить целенаправленную терапию.
При заболеваниях промежности обращайтесь к грамотным венерологам.
Иногда кожный зуд в промежности появляется из-за пренебрежения самыми элементарными гигиеническими правилами.
Что делать при зуде половых органов. Чтобы определить фактор, спровоцировавший зуд, и подобрать правильное лечение зуда у женщин, необходима правильная диагностика, это:
- осмотр у гинеколога, в том числе с применением зеркала;
- биохимический и общий анализ крови;
- анализ мазка, взятого из влагалища.
Однако прежде чем предпринимать какие-либо действия
по облегчению состояния, посоветуйтесь со своим врачом гинекологом или урологом - ведь заниматься самодиагностикой и самолечением при появлении зуда и необычных выделений из влагалища неразумно.
Итак, зуд половых органов как у мужчин, так и у женщин может быть вызван следующими причинами:
- Грибковые заболевания (такие, как паховая эпидермофития);
- Кожные заболевания (в частности, нейродермит);
Расскажем немного о каждом из этих заболеваний.
Паховая эпидермофития - грибковое заболевание кожи. Передается обычно через предметы ухода: подкладные судна, мочалки, губки, клеенки и др. Лечение может назначить только врач.
Кандидоз. Кандидоз (молочница) - воспалительное грибковое заболевание, поражающее кожу и слизистые оболочки, мочеполовую и другие (дыхательную, пищеварительную, нервную) системы человека. У женщин при кандидозе обычно поражается влагалище и наружные половые органы. Мужчины болеют очень редко, у них атаке подвергаются головка полового члена и крайняя плоть. Существует множество препаратов для лечения молочницы. Одни из них применяют местно (крем, вагинальные таблетки или свечи), другие – внутрь (таблетки или капсулы для приема внутрь). Перед применением обязательно проконсультируйтесь с врачом.
Кожные заболевания (нейродермит). Нейродермит аллергическое поражение кожи, характеризующееся упорным, хроническим течением. Причины нейродермита известны не до конца, хотя считается, что это просто одна из разновидностей кожной аллергии (как крапивница или атопический дерматит). Лечение нейродермита включает в себя режим, диету, стационарное лечение, антигистаминные препараты, гормонотерапию в тяжелых случаях, физиотерапевтическое лечение. Местно: применение нейтральных кремов и мазей с противозудным, рассасывающим и отшелушивающим эффектом.
Лобковый педикулез. Лобковая вошь может передаваться от больного партнера здоровому, перебираясь по лобковым волосам во время полового контакта, кроме того, заражение лобковым педикулезом может происходить через постельное и нательное белье, во время сна в одной постели. Для лечения лобкового педикулеза используются специальные мази, шампуни или спреи, содержащие препараты, убивающие насекомых. Как правило, однократного применения препарата бывает достаточно. Важно запомнить, что лобковый педикулез - это болезнь, передающаяся половым путем, и поэтому половым партнерам необходимо лечиться одновременно.
Трихомоноз. У женщин трихомониаз проявляется воспалением влагалища (кольпит), шейки матки (цервицит) и желез, выделяющих смазку, необходимую для полового акта. У мужчин чаще всего воспаляется мочеиспускательный канал (уретрит) и предстательная железа (простатит).
Трихомониаз излечим! Нужно лишь строго выполнять все предписания врача и набраться терпения. Пациентам врач назначит специальные противотрихомонадные таблетки, препараты поднимающие иммунитет, витамины и физиотерапию.
Чесотка - это заразное заболевание, возникающее при занесении в кожу чесоточного клеща и протекающее с сильным зудом (особенно по ночам) и поражениями кожи, вызванными образованием ходов возбудителя. Сама по себе чесотка никогда не проходит, а потому требует лечения специальными накожными средствами. Это заболевание успешно лечится в течение 4-5 дней. Самое важное при лечении чесотки - это провести максимально полную дезинфекцию своего жилья специальными средствами и предупредить всех своих знакомых, которые могли подхватить это заболевание.
Если вы ощущаете зуд в половых органах, не следует ждать, когда "само пройдет". Самоизлечения от половых инфекций не бывает. Запишитесь на прием к венерологу или гинекологу. Врач-дерматовенеролог поможет выяснить причину зуда, а при необходимости - качественно пролечить зуд.
Соблюдайте правила гигиены, подмывайтесь теплой водой 2-3 раза в сутки. В воду можно добавить фурацилин или использовать раствор ромашки. Туалетное мыло использовать не рекомендуется; требуется гель для интимной гигиены.
- Не забывайте про увлажнение влагалища; для этого используются специальные смазки и гели с натуральными экстрактами;
- Откажитесь на время от половых контактов, так как это может вызвать еще большее раздражение и зуд половых органов;
- Соблюдайте диету, назначенную врачом. Также исключите из рациона острые блюда и приправы, дрожжи, сыры с плесенью, виноград и вино.
Чтобы защитить себя от раздражения, зуда во влагалище и других неприятных симптомов:
- не забывайте о регулярной гигиене,
- носите удобное белье из натуральных тканей,
- откажитесь от ежедневного использования прокладок,
- в холодное время года избегайте переохлаждения,
- принимайте витамины,
- посещайте гинеколога раз в полгода
Под промежностью понимают комплекс мягких тканей, выполняющий собой диафрагму тазового дна.
Это мышцы, фасции, подкожный жир, нервы, сосуды и кожа.
Условно линией, соединяющей седалищные бугры, этот комплекс делится на заднюю диафрагму таза и переднюю мочеполовую диафрагму.

Задняя диафрагма пересекается прямой кишкой.
На функции которой сказываются воспалительные инфекционные и неинфекционные процессы.
А также травмы в этой части тазового дна.
Мочеполовая диафрагма играет роль в регуляции работы уретры как у мужчин, так и у женщин.

У женщин через этот отдел проходит и влагалище, сокращения которого регулируются промежностными мышцами.
А чувствительность обеспечивается нервами этой области.

Болезни промежности
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
| Наименование | Срок | Цена |
|---|---|---|
| Прием дерматовенеролога | 900.00 руб. |
Болезни промежности: врожденные образования
Тератомы – врожденные опухоли, возникающие из-за проблем эмбрионального развития плода.
Чаще всего они встречаются в детском возрасте у девочек, во взрослом - у мужчин.
Данные образования в детском возрасте разрастаются достаточно быстро и имеют высокий шанс озлокачествления (превращения в раковое новообразование).
В большинстве случаев тератоидное образование находится под кожным покровом.
Между анусом и верхушкой копчика, что достаточно часто приводит к смещению заднего прохода вперед или вбок.
Зачастую это приводит к сдавливанию уретры и/или прямой кишки, что в свою очередь становится причиной задержки кала и мочи.
Данные новообразования лечатся оперативным путем.
В случае, если пациентом является ребенок, удаление тератомы необходимо проводить как можно скорее.
Из-за высокого риска превращения ее в онкологическое заболевание.
Повреждения данного участка тела подразделяют на открытые (к примеру, ранения инородными телами) и закрытые (к примеру, гематомы или ушибы).
В обоих случаях возможны травмы уретры, прямой кишки, костей таза, а также мочевого пузыря.

Для всех видов повреждений характерны такие признаки как резкие боли.
В некоторых случаях они могут сопровождаться обмороком.
При открытых ранах наблюдается кровотечение, а при закрытых обширный отек.
- I. Фурункул
- II. Подкожный абсцесс
- III. Остроконечные кондиломы
- IV. Туберкулез кожи
- V. Сифилитический шанкр промежности
- VI. Герпес
- VII. Стафилококковые опрелости или стрептодермии
- VIII. Опухоли промежности
Фурункул – гнойное воспаление устья волосяного фолликула, сопровождающееся формированием сначала возвышения красного цвета.
А затем гнойника со стержнем, проникающим до подкожной клетчатки.
Может давать паховый лимфаденит, повышение температуры.
Подкожный абсцесс (ограниченный гнойный процесс).
Симптомами данного недуга будут симптомы интоксикации: повышение температуры, учащенное сердцебиение и др.
Местно наблюдается отек, синюшность тканей, повышение местной температуры кожи.
Лечения абсцесса заключается во вскрытии и дренировании очага воспаления.
Третьим номером идут остроконечные кондиломы рассматриваемого участка тела.
Кондиломы – это доброкачественные новообразования.

Возбудителем является ВПЧ (вирус папилломы человека).
Чаще они напоминают цветную капусту и появляются на фоне снижения иммунного ответа.
Туберкулез кожи рассматриваемого участка.
При лечении данного недуга нужно прежде всего ликвидировать основной очаг инфекции.
Сифилитический шанкр промежности.
Твердый безболезненный шанкр красноватого цвета (лакированная язва с плотными краями).
Возникает при первичном сифилисе.
Может сочетаться с лимфаденитом.
Герпес, особенно опоясывающий, может давать пузырьковые высыпания, кожный зуд или боли по ходу нерва.
Стафилококковые опрелости или стрептодермии – изменения верхних слоев кожи инфекционного происхождения.
Опрелости – это участки мокнутия и дефектов эпидермиса.
Стрептодермия- множественные мелкие гнойнички, заживающие без рубца.
Грыжи промежности – достаточно редкое явление.
Существуют два вида промежностных грыж: передние и задние
Наиболее безвредной промежностной опухолью является липома (доброкачественное новообразование из жировой ткани).
Таким образом, патологии промежности весьма разнообразны и разобраться в них лучше доверить врачу-специалисту.
При необходимости лечения болезней промежности обращайтесь к автору этой статьи – дерматологу, венерологу в Москве с 15 летним опытом работы.

Грибковые поражения – это достаточно неприятный недуг, который может проявиться практически в любой части тела. Особенно неприятным считается грибок промежности. При этом он может встречаться как у женщин, так и у мужчин.
На начальных стадиях этот недуг практически никак не проявляется, а вот в запущенных случаях возникают неприятные ощущения, зуд, жжение, чувство дискомфорта. Если промедлить, то все неприятные симптомы могут перейти в более серьезные осложнения.
Провоцирующие причины
Грибок между ног возникает в результате поражения эпидермиса кожного покрова патогенными бактериями грибкового вида. Проникновение паразитов на кожный покров происходит при различных обстоятельствах. При этом если создаются благоприятная среда, они достаточно быстро размножатся и могут распространяться по всему телу.
Важно! В большинстве случаев грибковое поражение паховой области проявляется в результате повышенной влажности кожного покрова. Повышенный уровень влажности возникает обычно из-за невыполнения элементарных правил личной гигиены.
К провоцирующим причинам грибка паха или паховой эпидермофитии относятся следующие факторы:
- Проживание в регионах с сильной жарой;
- Наличие повышенной влажности воздуха;
- Частый отдых в банях, саунах, бассейнах;
- Соблюдение плохой гигиены интимных зон;
- Ношение несвежего нижнего белья;
- Грибок может возникнуть при использовании чужих гигиенических средств в тренажерных залах, спортивных комплексах.
Категория риска:
- Часто грибок между ног проявляется у пациентов, которые имеют эндокринные и сердечнососудистые заболевания;
- Больные, которые имеют такие патологии, как сахарный диабет, ожирение, нарушение обменных процессов;
- Пациенты, имеющие микозы стоп;
- Люди, испытывающие длительный период сильные стрессы;
- Пациенты, которые обладают повышенным уровнем потоотделения;
- Паховый грибок может возникать у людей, чья профессиональная деятельность связана с длительным нахождением в сидячем состоянии.
Важно! Стоит учитывать особенность, грибок в паху возникает наиболее часто у мужчин, нежели у представительниц слабого пола.
Симптомы
Выявить грибок кожи в паху у женщин и у мужчин достаточно просто, потому что этот патологический процесс сопровождается весьма яркой симптоматикой. В начале этого процесса возникает красное образование с отечной структурой, поверхность пятна может шелушиться. После этого возникают другие дополнительные симптомы:
- Происходит увеличение образований, поверхность начинает темнеть;
- Появляются зудящие ощущения в области образований, иногда проявляются неприятные чувства и пощипывание. На начальном этапе неприятные ощущения обладают периодическое проявление, но со временем они становятся постоянными и доходят до области анального отверстия;
- После этого на пятнах проявляются небольшие волдыри, папулы, гнойнички с жидкостью внутри;
- Затем образования с жидкостью самопроизвольно вскрываются, что в итоге приводит к образованию большого количества мокнущих образований с эрозивно-язвенной структурой;
- Из-за того, что пораженные области в паховой зоне постоянно трутся друг об друга, создающиеся трение провоцирует распространение патологического процесса на более обширные территории;
- В области грибковых поражений проявляются шелушащиеся участки, на которых наблюдается образование микротрещин.
Диагностика
При обнаружении симптомов грибка паховой области рекомендуется, как можно раньше обратиться к лечащему врачу, а именно к дерматологу. На осмотре специалист проводит следующие процедуры обследования:
- Для начала дерматолог осматривает пациента и берет соскоб с пораженных участков;
- Далее производится осмотр материала под микроскопом, должны обнаружиться нити мицелия;
- В конце устанавливается точный диагноз, при этом его спутать с другими поражения кожи практически невозможно.
Лечение
При обнаружении этой патологии стоит как можно раньше приступать к лечению. Лечение грибка промеж ног обычно протекает с применением различных лекарственных средств. Не стоит их использовать самостоятельно по рекомендациям соседей, знакомых. Назначаться препараты должны только дерматологом.
Важно! Ни в коем случае не запускайте заболевания. Различные растительные компрессы, примочки могут только снизить болевые ощущения, но не устраняют заболевание из паховых складок.
При лечении грибка паха можно использовать следующие эффективные противомикробные средства:
- Различные крема и мази — Тербинафин, Залаин, Клотримазол, Кетоконазол. При этом на ранней стадии достаточно лишь использовать любой крем от грибка кожи в паху;
- В тяжелых случаях стоит использовать лекарства сильного действия. Хорошим воздействием обладают местные средства с глюкокортикостероидами — Тридерм, Миконазол;
- В запущенных стадиях рекомендуется применять противогрибковые средства. Таблетки обычно назначаются только дерматологом, самостоятельно без рекомендаций принимать их не стоит, иначе могут возникнуть неприятные эффекты;
- Если наблюдается ощущение нестерпимого зуда, то назначается применение антигистаминных таблеток — Лоратидин, Зиртек, Супрастин, Диазолин.
Помимо вышеперечисленных средств обязательно нужно принимать различные биодобавки, витамины, иммуномодуляторы, витаминные средства, которые повышают иммунную систему. Также не стоит забывать о гигиенических правилах – промежность нужно каждый день мыть, а также следует ежедневно менять нижнее белье. При выполнении всех важных рекомендаций можно избежать этого неприятного заболевания.
Читайте также:


