Инфекционные заболевания кишечника и язвы желудка

- 22 Июня, 2018
- Инфекционные болезни
- Наталья Балагурова
Инфекционные заболевания пищеварительной системы – категория патологических состояний, проявляющих себя дискомфортом и специфической симптоматикой. Причина болезни – некий возбудитель. Известно несколько разновидностей опасных микроскопических форм жизни, приживающихся в среде пищеварительного тракта человека. Некоторые устраняются довольно просто, другие представляют собой немалую опасность и даже угрозу жизни.
Заболевания: возбудители
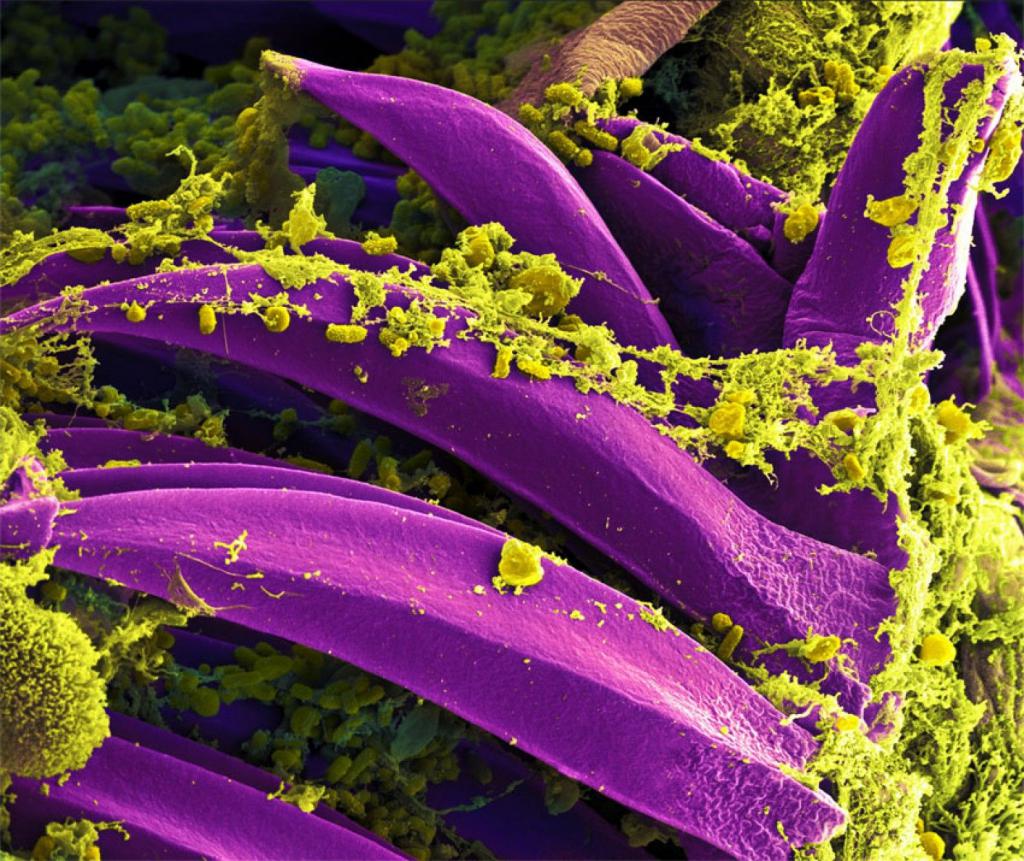
Довольно частая причина заболеваний пищеварительной системы – Хеликобактер пилори. Эта патологическая микроскопическая форма жизни присутствует в организме многих людей, при ряде внешних условий начинает активно размножаться, инициируя болезнь. Как правило, возбудитель выявляется в желудочной полости. Ему свойственна способность реагировать с пищеварительными ферментами, раздражая слизистые, что дает старт воспалительным процессам. Продолжительное влияние на слизистые может стать причиной язвы, спровоцировать гастрит. Кроме того, инвазия Хеликобактер пилори считается предраковым состоянием – на фоне такого заражения высока вероятность малигнизации тканей.
Инфекционные заболевания пищеварительной системы человека провоцируют стрепто-, стафилококки. Эти возбудители чаще становятся причиной симптоматического комплекса, указывающего на общее отравление организма. Больной страдает от лихорадки, жидкого стула, его тошнит и рвет. Если обследования показывают гастрит, предположительно, болезнь объясняется инвазией сальмонеллы. Все эти формы микробов могут проникнуть в ЖКТ с низкокачественными, недостаточно тщательно обработанными продуктами питания. Есть вероятность орального заражения, контактного, бытового от больного или носителя патологической микрофлоры. Образ жизни, правильное и корректное употребление пищи снижают вероятность заражения бактериями и формирования в организме комфортной для их развития среды.
Факторы и опасности
Выше вероятность развития неинфекционных, инфекционных заболеваний ЖКТ, если человек нетщательно прожевывает пищу, не разжевывает ее до конца, а также спешит во время трапезы, наспех заглатывая крупные куски и воздух. Спровоцировать болезнь может пристрастие к холодным продуктам или излишне горячим. Выше риски для тех, кто ест очень много, потребляет в больших объемах соль, сладости, острое, пряное, консервированное, маринованное, а также питается некачественными продуктами или слишком однообразной пищей. Выше опасность для приверженцев строгих диет, лиц, использующих продолжительными курсами медикаменты, подверженных стрессам и переживаниям людей.
К числу факторов, способных дать толчок инфекционным заболеваниям пищеварения, относится неправильный рацион, употребление пищи со слишком большими временными промежутками между порциями, поедание больших объемов за один раз. Болезнь может развиться, если человек болеет различными патологиями внутренних органов – как инфекционными, так и другого характера, а также курит, употребляет алкоголь. Статистические исследования показали: внушительный процент всех пациентов с болезнями ЖКТ – неуверенные в себе люди, склонные к замкнутости.
Инфекции: гастрит
Причины, симптомы, лечение заболеваний ЖКТ, последствия инфекционных инвазий – все эти аспекты привлекают внимание передовых врачей разных научных институтов, клиник во всех странах мира. В этом нет ничего удивительного – проблема исключительно актуальна. В настоящее время выявлено, что чаще всего встречается гастрит. Этим термином обозначают такое патологическое состояние, когда слизистая становится областью локализации воспалительного очага. Среди взрослых лиц гастрит в среднем наблюдается у каждого второго. Принято делить все случаи на острые и хронику. Первый характеризуется сильными симптомами через несколько часов после трапезы, второй продолжается годы, периодически обостряясь и снова стихая. Также бывает ограниченный гастрит, при котором характерная симптоматика возникает только при употреблении некоторых типов продуктов – к примеру, острых или пряных, алкогольных.
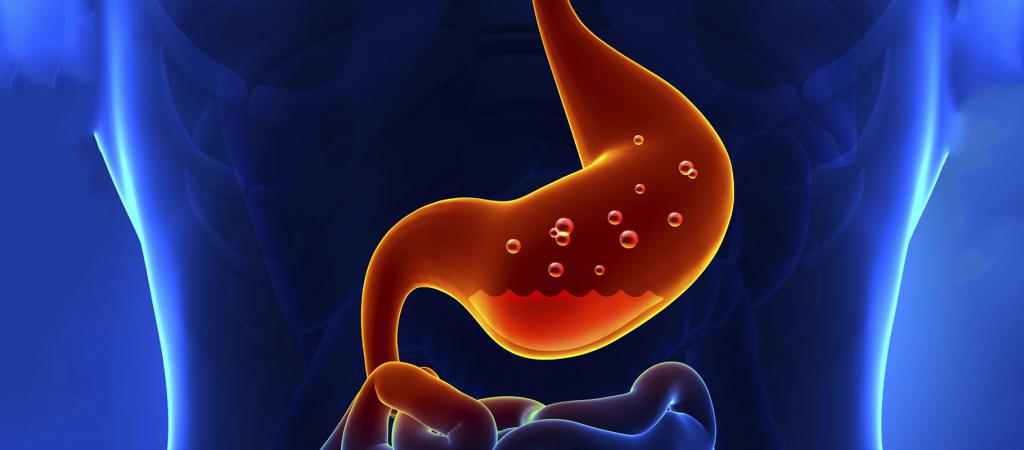
Гастрит – заболевание пищеварительной системы, разновидности которого выделяют, оценивая уровень кислотности среды в желудке: она может быть выше или ниже нормы, стандартной.
Инфекционные болезни: балантидиаз
Балантидиаз провоцируется инфузориями, проникающими в человеческий организм от свиней. Возбудитель поступает орально-фекальным путем, провоцирует участки изъязвления в кишечнике. Болезнь протекает довольно тяжело, особенно если выявлена поздно, случай затянут, лечение подобрано некорректно. Балантидия, провоцирующая балантидиаз, впервые официально описана в середине позапрошлого столетия ученым из Швеции. В 1901 официально доказали способность провоцировать инфекционные человеческие болезни ЖКТ.
В настоящее время балантидиаз не принадлежит к числу распространенных патологий. Среди обитателей сельской местности количество носителей в среднем оценено в 5 % населения. Чаще инфицирование выявляют у тех, кто по работе вынужден взаимодействовать со свиньями или задействован на производстве колбасы. Среди прочих простейших, способных прижиться в кишечнике, возбудитель балантидиаза – наиболее крупный. Его поверхность сформирована многочисленными ресничками, обеспечивающими возможность двигаться. Размножение вегетативное, цистами, способными выжить в неблагоприятной среде до месяца.
Как заметить?
Латентный период инфекционной болезни длится до двух недель, после чего заболевание может проявить остро или развиться в хронической форме. Определенный процент больных вовсе не замечает ухудшения состояния. Проникая в ЖКТ, возбудитель продолжительное время может не показывать отравляющего эффекта, существуя в нижних отделах тракта. В настоящий момент врачи не знают причины, стимулирующие балантидии на агрессию, но точно известно: простейшие могут непредсказуемо начать внедрение в слизистые, за чем следует активное размножение делением.
Первое проявление – отечность, покраснение слизистых, после чего появляется симптоматика эрозии. Простейшие внедряются глубоко в слизистые, что инициирует некротические процессы, кровоизлияния, отторжение больных тканей. На слизистых формируются неправильной формы изъязвленные участки, края и нижняя часть которых толще нормы, словно бы изрезана. Для этой области характерен гнойный налет.
Указывают на балантидиаз колиты, энтероколиты, общее отравление, тенезмы, диспепсия, спазмы в ЖКТ, сухость языка. Возможен жар, больного рвет и тошнит, печень становится больше размером, отзывается болью.

Как избавиться?
На остром этапе болезни необходимо принимать меры для предупреждения дегидратации, облегчения отравления. Через капельницу пациенту в вену вливают натриевый хлорид, растворы белков, глюкозу. Назначают витамины для общего укрепления, питание с высокой калорийностью.
Инфицирование: амебиаз
Это заболевание также принадлежит к категории протозойных, по симптоматике похоже на дизентерию. Проявления наблюдаются, когда в организме накапливается достаточно многочисленная популяция возбудителей – амеб. Область их локализации – кишечный тракт. Возможна инвазия одновременно нескольких разновидностей. Известны амебы, способные стать причиной тяжелого инфицирования с выраженными кишечными нарушениями. Наибольшая активность этого паразита наблюдается в жарких странах с влажным воздухом. Число носителей самой опасной формы амеб оценено приблизительно в 480 миллионов. Количество летальных исходов за год от острого инфицирования – до 100 000.
Заболевание протекает в два этапа, связанных с нюансами жизнедеятельности возбудителя, существующего в качестве трофозоиты и цисты. Трофозоиты сперва переживают тканевый этап. При остром инфицировании именно эту форму можно выявить в пораженных органических тканях, в редких случаях – выделениях больного. При хронике обнаруживают просветную форму, предцистную. Цисты выявляют в случае если патология склонна к рецидиву, а также при носительстве инфекции.
Нюансы течения
Амебиаз бывает склонный к манифестации и протекающий без симптомов. Первый вариант проявляет себя типичными клиническими явлениями, второй не сопровождается симптомами, но при исследовании содержимого кишечника можно обнаружить цисты амеб. Существует кишечный дизентерийный колит – острый, хронический. Внекишечные случаи разделяются на заражение легких, печени, мочеполовой системы. Бывает церебральный амебиаз, кожный. Зачастую все указанные формы являются осложнением кишечной. Хроника возможна в течение десятилетия, иногда – дольше.
Развитие болезни определяется иммунным статусом пациента. Чаще амебиаз выявляют у вынашивающих ребенка женщин, особенно в последней трети срока и после рождения, поскольку организм в это время слаб. При нехватке иммунитета и в раннем возрасте у ребенка возможно агрессивное, очень быстрое течение при сильной симптоматике общего отравления. Кишечные стенки при обследовании оказываются изъязвленными. В сочетании с токсическим синдромом с высокой степенью вероятности это может спровоцировать смертельный исход.
Болезни ЖКТ: язва и другие патологии
Язва – довольно часто встречающееся заболевание ЖКТ. Симптомы и лечение болезни – одна из наиболее актуальных тем для многих жителей нашей планеты. Распространено язвенное заболевание исключительно широко. Термином принято обозначать патологические процессы, при которых нарушена целостность желудочных, кишечных слизистых. Под влиянием агрессивных факторов формируются участки изъязвления. Обычно язва формируется на фоне гастрита при отсутствии адекватного лечения, а также у продолжительно курящих, употребляющих спиртное лиц и людей, отдающих предпочтение жирной, тяжелой пище, вредным продуктам. Выше риски заболеть язвой у мужчин.
Аденокарцинома – относительно распространенная злокачественная болезнь, при которой клетки слизистых склонны к патологической пролиферации. Опухоль может развиться в любом участке ЖКТ. Предраковым состоянием считается инфицирование Хеликобактер пилори. Аденокарцинома склонна к быстрому агрессивному росту, инфильтрации. Продуцируемые больными клетками отравляющие соединения ухудшают состояние пациента в целом.
Как заподозрить?
Изучение причин, симптомов болезней органов пищеварения в настоящее время – объект интересов медицинской науки. Определенные сведения в этой области, безусловно, получены, но врачи не отрицают: многое еще только предстоит уточнить. Определен список клинических проявлений, свойственных инфекционным желудочным болезням. В него включена болезненность этой области разного характера, склонность к тошноте и рвоте, формирование на поверхности языка налета. Пациенты обычно жалуются на изжогу, отрыжку и газообразование, проблемы со стулом, тягу к питью и нарушение аппетита от его полного исчезновения до нездоровой активизации. На фоне желудочных инфекционных заболеваний может активизироваться работа слюнных желез, в больном органе появляется чувство распирания.
Если инфекционные заболевания пищеварительной системы и их возбудители спровоцировали язву, пациент ощущает особенно сильную болезненность в пострадавшей зоне ночью и в случае если проголодается. Иногда язва инициирует кровотечение. Если начались злокачественные процессы, пациент страдает от голода, худеет на фоне сильного аппетита, ощущает себя слабым и обессиленным. Возможна дисфагия разной степени тяжести. Иногда беспокоит отрыжка, рвота тухлым.
Уточнение состояния
Заметив признаки заболеваний желудочно-кишечного тракта, следует обратиться к терапевту, который перенаправит к гастроэнтерологу, но может дополнительно порекомендовать пройти другие обследования, приемы у врачей. Чтобы уточнить диагноз, гастроэнтеролог сперва осмотрит пациента и зафиксирует все жалобы, проведет пальпацию больной области и выберет актуальные для конкретного случая инструментальные обследования. Как правило, в первую очередь делают гастроскопию с применением эндоскопа. Во время процедуры специальный зонд вводят в желудочную полость, видеокамера передает на монитор в режиме реального времени изображение внутренних структур. Иногда необходим рентгеновский снимок для изучения желудочной формы, нюансов расположения, состояния слизистой, наличия сомнительных образований. В ряде случаев рекомендовано сделать КТ, УЗИ.
Предполагая инфекционные заболевания пищеварительной системы, врач наверняка направит больного на анализ урины, крови для определения биохимического состава, специфических маркеров, ферментов. Из желудка берут пробы содержимого для лабораторного изучения. По итогам проведенных мероприятий доктор ставит диагноз или назначает дополнительные обследования, выбирает подходящий терапевтический курс.
Что делать дальше?
Лечение инфекций пищеварительной системы начинается с определения оптимальной программы питания. Одно из базовых правил гастроэнтерологии: пренебрегая режимом и диетой, невозможно вылечить болезнь ЖКТ, что бы ее ни спровоцировало, какие бы эффективные средства ни применял больной. Второй аспект – медикаментозный курс. Препараты подбирает врач, ориентируясь на диагноз, состояние пациента, индивидуальные особенности, противопоказания, склонность к аллергии и ответ на уже практиковавшееся ранее лечение.
Многогранный курс
Если инфекционные заболевания пищеварительной системы дали старт злокачественному новообразованию, терапевтический курс практикуется комплексный. Больному назначают операцию, облучение, химиотерапию. Набор конкретных препаратов и процедур зависит от тяжести случая и его особенностей.
Правила питания
Профилактика и лечение заболеваний пищеварительной системы предполагают строгое соблюдение диеты, минимизирующей вредоносное влияние продуктов питания на ЖКТ. При любой инфекции придется полностью исключить из рациона маринованную пищу, консервы, жареное и острое, соленое и жирное. Пережевывать блюда следует медленно и аккуратно, методично, без спешки. Показаны только продукты комфортной температуры, не слишком горячие, но и не очень холодные. Следует кушать небольшими порциями, часто.
Чтобы минимизировать риск инфицирования и его последствий, быстрее вылечить болезнь, если она началась, исключают спиртное и бросают курить.
Особенный случай: болеют дети
Чаще у детей инфекционные заболевания пищеварительной системы спровоцированы носительством бактерий кем-либо из членов семьи (либо случаем болезни среди родственников). Больной человек целует, обнимает малыша. Возбудитель может перенестись через посуду и другие бытовые принадлежности. Кроме того, далеко не все дети умеют тщательно мыть руки и осознают важность этого, что также повышает риски инфицирования.
У самых маленьких чаще заболевание появляется при неправильном применении прикорма, пренебрежении гигиеной со стороны ребенка и родителей. У детишек постарше нередки случаи инфицирования из-за употребления еды быстрого приготовления, сладких, газированных жидкостей, снеков. Выше опасность заболеть, если в рационе нет горячего питания, жидкой пищи.
Симптоматика патологических процессов аналогична свойственной взрослым. Профилактика инфекционных заболеваний пищеварительной системы предполагает исключение всех указанных факторов, обучение правилам гигиены и донесение важности следования им.
Предупреждение болезни
Меры профилактики инфекционных заболеваний пищеварительной системы довольно просты – следует исключить из повседневности стресс, сильные нервные напряжения, взять под контроль рацион, исключить питание в спешке, нездоровой пищей, есть разумные объемы и часто. Предупреждение заболеваний включает отказ от питания всухомятку, пересмотр ежедневного режима таким образом, чтобы на отдых выделялось достаточно времени. Продукты должны быть полезными, а питание – здоровым.
Ответ на билет в ОГЭ о профилактике инфекционных заболеваний пищеварительной системы должен включать упоминание об отказе от вредных привычек. Минимизировать риски можно, если исключить и алкогольные напитки, и табачную продукцию, и другие отравляющие, снижающие иммунитет, опасные вещества.
Как устроен желудочно-кишечный тракт человека
Процесс пищеварения чем-то напоминает спуск с горки в аквапарке. Начало пути — ротовая полость , где еда пережевывается, измельчается, перемешивается со слюной и превращается в мягкий пищевой комок.
Далее следует глотка — воронкообразный канал, в котором пересекаются пищеварительный и дыхательный пути.
Путешествие еды продолжается в пищеводе — мышечной трубке цилиндрической формы длиной 22–25 см. Верхний и нижний пищеводные сфинктеры на концах служат клапанами, не позволяющими пище попасть обратно в полость рта.
Желудок — мешкообразный мышечный орган, соединяющий пищевод с двенадцатиперстной кишкой (ДПК). Он похож на котел, в котором пища накапливается, перемешивается до пастообразной массы и переваривается под действием желудочного сока. Сок желудка состоит из ферментов и соляной кислоты, в силу чего имеет выраженную кислотность (около 1,5–2,0 pH). Желудочный сок расщепляет белки и другие химические соединения, после чего они транспортируются в тонкий кишечник для окончательного переваривания и усвоения.
Длина тонкой кишки , состоящей из двенадцатиперстной, тощей и подвздошной кишки и занимающей большую часть брюшной полости, — около 4,5 м. Тонкий кишечник содержит железы, вырабатывающие кишечный сок для основного переваривания пищи и всасывания питательных веществ в кровь.
В пищеварении также участвуют поджелудочная железа, почки, надпочечники, желчный пузырь и печень.
Поджелудочная железа располагается в тесном соседстве с желудком и двенадцатиперстной кишкой. Она выделяет панкреатический сок, способствующий полноценному перевариванию пищи и протеканию обменных процессов.
Печень принимает участие в обмене липидов, витаминов, белков и углеводов, синтезирует белки крови: глобулины, альбумины и фибриноген. Орган участвует в иммунологических реакциях.
Функции желчного пузыря — хранить и подавать по мере необходимости концентрированную желчь, которая постоянно вырабатывается клетками печени. Желчь принимает непосредственное участие в пищеварении человека и выступает своеобразным антибактериальным средством.
Стоит упомянуть и о роли в пищеварении почек и надпочечников , относящихся к системе мочевыделения. Они обрабатывают воду, поступившую из толстой кишки, фильтруя ее на пригодную для нужд организма и на мочу, содержащую ненужные примеси и подлежащую выведению.
На каждом из этапов прохождения еды по желудочно-кишечному тракту возможны сбои, приводящие к неполному усвоению пищи, проблемам с выведением отработанного материала и грозящие развитием патологий ЖКТ.
Среди причин проблем с пищеварительной системой лидирует неправильное питание, имеющее различные формы. Это переедание и употребление тяжелой пищи, недоедание и голодание, нерегулярность в приемах пищи, перекусы на скорую руку, скудность и несбалансированность рациона. На ЖКТ отрицательно влияют плохо очищенная вода, вредные пищевые добавки.
Другие факторы: плохая экология, стрессы, вредные условия труда, пагубные привычки, врожденная предрасположенность, аутоиммунные заболевания и сбои в эндокринной системе, побочное воздействие лекарств (антибиотиков, противовоспалительных, обезболивающих, гормональных препаратов), нарушение санитарных норм при приготовлении и употреблении пищи, способное вызвать инфекционные заболевания и заражение паразитами.
Сбои в пищеварительной системе негативно влияют на весь организм, снижают иммунитет, нарушают обмен веществ, проводят к ухудшению внешнего вида кожи, ломкости волос и ногтей. Они чреваты онемением конечностей, болями в мышцах и костях, нарушением сна.
Возможные осложнения для сердечно-сосудистой системы: гипертония, аритмия, стенокардия, риск инсульта и инфаркта. На фоне заболеваний ЖКТ могут развиться анулярный стоматит, глоссит, кровоточивость десен, экзема, нейродермит. При запущенных формах болезней ЖКТ возможно поражение гипофиза, надпочечников, половых желез, щитовидной железы.
Заболевания желудочно-кишечного тракта относятся к числу наиболее часто встречающейся патологии в мире.
Мужчины на 38% чаще становятся жертвами болезней ЖКТ, что связано как с неконтролируемым потреблением алкоголя, так и с поздним обращением за медицинской помощью.
Среди смертоносных гастроэнтерологических заболеваний свыше 45% занимают болезни печени , вызванные алкоголем. Мужчин погибает вдвое больше, чем женщин (соотношение 16:7). Острый панкреатит и другие заболевания поджелудочной железы — причина смерти 17% пациентов гастроэнтеролога. Смерть от перитонита вследствие разрыва желчного пузыря составляет менее 1%.
Летальные болезни кишечника вызываются запущенными формами воспалений и прободений (нарушением целостности, образованием отверстий) стенок тонкой и толстой кишки. В частности, аппендицитом (воспалением слепой кишки) обусловлено до 4% всех смертей, связанных с ЖКТ. Столько же приходится на инфаркт (некроз, омертвение) кишечника.
Несмотря на широкую распространенность, язва желудка и ДПК является причиной смерти не более чем в 10% в гастроэнтеральной группе.
Из нелетальных заболеваний ЖКТ лидирует хронический гастрит . От него страдает до 80–90% пациентов в мире, чему способствует патогенная бактерия Helicobacter pylori, вызывающая воспаления слизистой желудка. В развивающихся странах инфицированность хеликобактерией у людей в возрасте от 40 лет достигает 95%.
В России присутствие Helicobacter pylori в желудке отмечается по разным данным у 62–94% взрослых пациентов.
Распространенность гастроэзофагеальной рефлюксной болезни (ГЭРБ) достигает среди взрослого населения 50%. Симптомы заболевания отмечаются одинаково часто как у мужчин, так и у женщин.
Дуоденит — часто встречающаяся болезнь двенадцатиперстной кишки, с которой сталкивается 5–10% пациентов. У мужчин она диагностируется вдвое чаще из-за злоупотребления алкоголем и неправильного образа жизни.
Относительно часты и колиты — воспалительные заболевания стенок толстого кишечника. Причиной болезни являются патогенные микробы (стрептококки, стафилококки, кишечная палочка).
Аппендицит (воспаление слепой кишки) встречается у 30% россиян.
У каждого десятого мужчины и каждой четвертой женщины, обратившейся с жалобами на боли в животе, диагностируется хронический холецистит (желчнокаменная болезнь).
Среди детского и взрослого населения распространен дисбактериоз — дисбаланс микрофлоры кишечника, приводящий к нарушению работы пищеварительной системы.
Типичные признаки патологий ЖКТ: изжога (жжение от заброса содержимого желудка в пищевод), метеоризм и стеноз кишечника (вздутие, вызванное скоплением газов в кишечнике), отрыжка (выход газов из желудка или пищевода), тошнота и рвота, проблемы со стулом (запор или диарея), неприятный запах изо рта, появление налета на языке.
Реже встречаются: дисфагия (нарушение глотания, сопровождающееся болью и чувством остановки пищевого комка), примеси в кале (кровь, слизь, остатки непереваренной пищи), отек языка, горечь во рту, кожный зуд и другие аллергические реакции. Заболевания единого патогенеза имеют как общие, так и специфические признаки.
Боли в подложечной (эпигастральной) области и диспептический синдром (отрыжка кислым, изжога, рвота и тошнота) могут указывать на ряд заболеваний желудка, пищевода и ДКП.
При язвенной болезни , представляющей собой рану стенки ДКП или желудка, присутствуют резкие периодические боли в левом подреберье, слабость, диарея, рвота, кровавые примеси в кале.
Сходным образом проявляются воспалительные процессы желудка ( гастрит ) и двенадцатиперстной кишки ( дуоденит ). Заболевания сопровождаются острыми, ноющими или тянущими болями в верхней части живота, тошнотой, рвотой, проблемами со стулом. Больные испытывают чувство переполненного желудка и тяжесть в животе даже при малом потреблении пищи.
Грыжа пищевода также отдается болями в эпигастральной области при смене позы и после приема пищи. Также возможно появление болей в спине и опоясывающей боли. У 20% пациентов (преимущественно старше 60 лет), отмечаются боли в области сердца на фоне сопутствующих кардиологических заболеваний.
Кишечник часто страдает и от воспалительных процессов, инфекционных поражений. Воспаления толстого и тонкого кишечника ( энтерит и колит ) сопровождаются расстройством стула (до 15 раз в сутки). Во время дефекации и сразу после нее пациент испытывает резкую слабость, головокружение, тошноту, падение давления. Отмечается вздутие живота, холодный пот, дрожание конечностей, тахикардия, а также громкое урчание, шум плеска и болезненность при пальпации.
Признаки парапроктита, или абсцесса (гнойного воспаления) прямой кишки — это сильные боли в области прямой кишки или промежности. На фоне увеличения гнойника в размерах боли усиливаются, позывы на дефекацию становятся мучительными, повышается температура, возможен озноб.
Дисбактериоз проявляется нарушением стула, вздутием живота, схваткообразными болями, диспепсическими расстройствами и аллергическими реакциями (зуд и высыпания на коже).
Геморрою (варикозному расширению вен прямой кишки) свойственно кровотечение или мазание кровью после акта дефекации, выпадение геморроидальных узлов через анальное отверстие и болезненность при опорожнении кишечника, продолжающаяся еще некоторое время (при ходьбе, в сидячем и лежачем положении).
Симптоматика аппендицита определяется возрастом пациента, областью расположения аппендикса в брюшной полости и наличием осложнений. Характерны тупая боль в правом боку, слабость и головная боль, которая может сопровождаться болью в ногах, тошнота в сочетании с однократной рвотой, частый жидкий стул, температура в пределах 38 градусов.
Нельзя упускать из вида и одну из самых распространенных и между тем загадочных патологий — синдром раздраженного кишечника (СРК) , сопровождающийся спазмами в животе, нарушением стула, болезненным вздутием. СРК оказывает негативное влияние на весь организм: пациент жалуется на головную боль, бессонницу, повышенную утомляемость, учащенное сердцебиение даже в полном покое. По мнению большинства специалистов, СРК имеет психосоматическую природу и появляется вследствие стресса, сильной эмоциональной перегрузки. Однако для избавления от проблемы важно не только прийти в душевное равновесие, но и применить комплексное медикаментозное лечение. Одним из решений может стать прием препаратов висмута, оказывающих одновременно бактерицидное, противовоспалительное и защитное действие.
Острый гепатит С (воспалительное вирусное поражение печени) отмечается целым спектром признаков. Среди них: слабость, снижение аппетита и работоспособности, нарушение сна, отвращение к еде, ощущение тяжести в животе, боль в крупных суставах, появление сыпи, повышение температуры тела, потемнение мочи, пожелтение кожных покровов (отсюда народное название болезни — желтуха).
Первыми признаками цирроза печени являются: ощущение переполненного живота, снижение работоспособности, боль в правом подреберье, ощущение переполненности желудка, кровоточивость десен и носовые кровотечения, повышение температуры, метеоризм, тошнота, рвота.
Признаки холецистита (воспаленного желчного пузыря) — острая боль в правом подреберье, вздутие кишечника, приступы тошноты и рвоты. Боль усиливается при глубоком вдохе во время прощупывания зоны желчного пузыря. Многие пациенты отмечают незначительное повышение температуры.
У больных панкреатитом нередки жалобы на появление острой боли в животе, что сопровождается тошнотой и рвотой с желудочным соком, слизью, желчью и т.д. Также присутствуют вздутие живота, сухость во рту, отрыжка. На левом боку и в области пупка нередко появляются синюшные пятна.
Большинство распространенных и опасных для жизни заболеваний желудочно-кишечного тракта вызвано воспалительными процессами на фоне бактериальной или вирусной инфекции. Пищеварение — это единая взаимосвязанная система и заболевания ее органов могут последовательно развиться по принципу домино. Исток лавины проблем зачастую находится в желудке, который мы ежедневно подвергаем испытанию на прочность. Поэтому в лечении патологий ЖКТ эффективен комплексный подход с использованием гастропротекторных (защитных) и антисептических желудочно-кишечных препаратов.

Прописная истина гласит, что лучшее лечение — это профилактика. Чтобы избежать проблем с пищеварительной системой, не забывайте, что в пище должно быть много клетчатки (из круп и овощей), поменьше жира, очищенного сахара и изделий из отбеленной муки. Также стоит соблюдать питьевой режим и отказаться от вредных привычек.

Люди, не придерживающиеся принципов правильного питания, обнаруживают у себя признаки нарушения работы желудочно-кишечного тракта. Нередко диагностируется язва тонкого кишечника. Данную проблему можно избежать, своевременно реагируя на сигналы организма.
Причины заболевания
- механические повреждения слизистой;
- сосудистые заболевания (тромбозы, сужения, спазмы);
- неправильный рацион;
- хроническое переутомление, большое количество стрессовых ситуаций;
- депрессия;
- вредные привычки (табакокурение, алкоголизм);
- генетическая предрасположенность (у некоторых людей выработка желудочного сока превышает норму, эта патология передается по наследству).
Существует несколько механизмов развития язвы тонкого кишечника:
- негативное воздействие на слизистую соляной кислоты;
- проникновение в ЖКТ патогенных микроорганизмов, провоцирующих изъязвления.
Основные симптомы
Симптоматика язвенной болезни делится на 2 вида:
- общий (характерный для всех отделов кишечника);
- специфический (зависит от места поражения).
Язва тонкого кишечника (симптомы):
- Гастралгия. Боль приводит к нарушению работы пищеварительных органов. Происходит увеличение количества соляной кислоты, возбуждающей рецепторы в области поражения.
- Изжога.
- Тошнота и рвота.
- Кислотный привкус во рту.
Симптомы язвы в кишечнике зависят от места расположения изъязвления.
Признаки патологии
Когда возникает язва кишечника, симптомы не дают полной картины заболевания. Для постановки диагноза требуется более точная информация. Жалобы пациента можно отнести и к язве желудка.

Признаки язвы кишечника:
- возникновение гастралгии (до еды);
- тошнота, рвота;
- изжога;
- жидкий стул (с остатками плохо переваренной пищи и кислым запахом);
- потеря аппетита, снижение веса;
- болевые ощущения в области пупка;
- тяжесть в животе, вздутие;
- повышенное газообразование (является второстепенным признаком, т. к. наблюдается метеоризм и при панкреатите);
- наличие кровяных сгустков в кале;
- головные боли.
В некоторых случаях наблюдается повышение температуры, слабость и быстрая утомляемость. Без своевременного лечения ухудшается состояние кожи и ногтей. Велика опасность развития артрита.
Осложнения
Отсутствие правильной терапии и несоблюдение назначений врача приводит к появлению осложнений. В этот список входят:
- кровотечения;
- разрастание пораженного участка;
- переход заболевания на соседние органы;
- язвенные прорывы;
- появление новообразований;
- деформация стенок (может привести к полному закрытию прохода).
В запущенных случаях велика вероятность летального исхода. Степень осложнения зависит от времени выявления заболевания, симптомов, размеров пораженного участка и настроя пациента на благополучный исход лечения.
Диагностика
Для точной постановки диагноза проводится исследование с помощью специальной аппаратуры. Методы визуальной диагностики:
- Капсульная эндоскопия. Больной проглатывает микрокамеру, которая при попадании в кишечник делает снимки.
- Эндоскопия. Через задний проход вводится трубка, оснащенная осветительным и оптическим устройствами.
- Колоноскопия. Исследование проводится при помощи гибкой трубки с оптическим прибором. Она используется для забора материала, удаления небольших полипов и оценки внутреннего состояния органа.
- Рентгенография. Перед процедурой пациенту дают выпить бариеву смесь. По ее движению в организме определяют, есть ли сужение просвета, полипы, дивертикулы.
- Фиброскопия. Исследование проводится с помощью специального аппарата. Во время процедуры можно взять материал для гистологии или остановить небольшое кровотечение.
- Ирригоскопия. Такой метод используется при подозрениях на наличие опухоли в желудочно-кишечной системе. Такой способ помогает выявить места кровотечений. Проводится с помощью рентгена и контрастного вещества.
- Ректороманоскопия. Прибор вводится через задний проход.
- Ультразвуковое исследование. Этот метод позволяет получить данные о состоянии стенок желудочно-кишечного тракта, онкологических заболеваниях и воспалительных процессах.
Анализы мочи и кала помогают определить степень всасываемости питательных веществ. Данное исследование позволяет установить дефицит витаминов и микроэлементов, наличие внутренних кровотечений и других патологий.
Способы лечения
Болезнь проявляется в виде различных симптомов, лечение зависит от характера патологии и наличия сопутствующих патологий.

Заболевание в тяжелой стадии лечится только в условиях стационара. В это время больному требуется постельный режим и прием лекарств. Курс включает в себя использование нескольких групп препаратов:
- антибактериальных (прием антибиотиков позволяет избавиться от патогенных микроорганизмов);
- антисептических (снижение выработки желудочного сока);
- антацидов (устранение изжоги, воздействие на соляную кислоту);
- висмутсодержащих (создание защитной пленки на слизистой оболочке, угнетение жизнедеятельности бактерий);
- прокинетиков (улучшение моторики кишечника, устранение рвотных позывов и чувства тяжести).
Для укрепления иммунитета пациенту прописывают лекарственные средства, восстанавливающие дефицит витаминов и питательных веществ. Продукты в меню должны обладать высокой энергетической ценностью, содержать достаточное количество белков, жиров, углеводов и микроэлементов. Пища не должна раздражать слизистую оболочку.
Питаться рекомендуется часто (каждые 3-4 часа), но небольшими порциями. Запрещается есть слишком горячую или холодную пищу. Вся еда должна быть комнатной температуры. Желательно питаться протертыми продуктами, т. к. твердые частички могут травмировать стенки поврежденного органа. Максимальная суточная норма соли не должна превышать 12 г.
Полезным продуктом питания для этих пациентов является молоко. Если продукт плохо усваивается организмом, следует пить его в теплом виде небольшими порциями. Ускорить процесс заживления помогают растительные жиры (например, оливковое и подсолнечное масло), но употреблять их следует в ограниченном количестве.
Полезно есть супы: молочные, крупяные, овощные, куриные. Можно пить несладкие ягодные и овощные соки. Допускается употребление несдобного печенья и бисквитов.
В период ремиссии и на ранних стадиях заболевание можно лечить в домашних условиях. Для избавления от тошноты, снятия боли и успокоения слизистой применяются отвары из следующих трав:
Употребление кисломолочных продуктов помогает оздоровить микрофлору. Отварные семена льна (2 ст. л.) в короткие сроки нормализуют стул. Кисель из них дает тот же результат. Разовая дозировка составляет ½ стакана. С этой же целью рекомендуется включать в рацион чернослив и курагу. Для избавления от повышенного газообразования рекомендуется добавлять в пищу тмин.
Язва тонкой кишки быстро заживляется при приеме смеси из сока алоэ (1 ст. л.) и меда (1 ч. л.). При добавлении к продукту пчеловодства новокаина можно остановить процесс разрушения внутреннего органа и избавить пациента от болевого синдрома. Мед помогает вылечить и язву желудка в домашних условиях. Этот продукт очищает слизистую от микробов и снимает воспаление.

Для борьбы с изжогой и повышенной кислотностью рекомендуется принимать смесь белой глины (1 ст. л.) с водой (100 мл.). Помощь в лечении язвы кишечника оказывает настойка, приготовленная по следующему рецепту:
- прополис (200 г) залить спиртом (100 мл) крепостью 70%;
- дать настояться в течение 3 дней при комнатной температуре (состав рекомендуется периодически встряхивать).
Способ применения: 20 капель жидкости разбавить небольшим количеством теплой воды. Употреблять 3 раза в день за 1 час до приема пищи.
Меры профилактики
Для предупреждения заболевания следует соблюдать правила гигиены:
- тщательно мыть руки;
- употреблять в пищу только вымытые овощи, ягоды и фрукты;
- следить за чистотой посуды;
- периодически проводить дезинфекцию домашних животных;
- есть только свежие продукты;
- своевременно бороться с появлением насекомых;
- не злоупотреблять медикаментами, принимать антибиотики только в исключительных случаях;
- вести активный образ жизни;
- избегать стрессовых ситуаций;
- ограничить употребление алкогольных и газированных напитков.
У женщин данное заболевание встречается гораздо реже, чем у мужчин.
Читайте также:


