Инфекционные заболевания как фактор нарушения развития
Инфекция – это проникновение и размножение патогенного микроорганизма (бактерии, вируса, простейшего, грибка) в макроорганизме (растение, гриб, животное, человек), который восприимчив к данному виду микроорганизма. Микроорганизм, способный к инфицированию, называется инфекционным агентом или патогеном.
Инфекционные заболевания: что это за болезни и чем они отличаются от неинфекционных
При благоприятных условиях внешней среды, инфекционный процесс принимает крайнюю степень своего проявления, при которой появляются определенные клинические симптомы. Эту степень проявления именуют инфекционной болезнью. От неинфекционных патологий инфекционные отличаются по следующим признакам:
- Причина инфекции – живой микроорганизм. Микроорганизм, вызывающий конкретное заболевание, называют возбудителем данного заболевания;
- Инфекции могут передаваться от пораженного организма к здоровому – это свойство инфекций называется заразностью;
- Инфекции имеют латентный (скрытый) период – это значит, что они проявляются не сразу после проникновения патогена в организм;
- Инфекционные патологии вызывают иммунологические сдвиги – возбуждают иммунный ответ, сопровождающийся изменением количества иммунных клеток и антител, а также становятся причиной инфекционной аллергии.
Рис. 1. Ассистенты известного микробиолога Пауля Эрлиха с лабораторными животными. На заре развития микробиологии в лабораторных вивариях держали большое количество видов животных. Сейчас часто ограничиваются грызунами.
Факторы инфекционных заболеваний
Итак, для возникновения инфекционной болезни необходимы три фактора:
- Микроорганизм-возбудитель;
- Восприимчивый к нему организм-хозяин;
- Наличие таких условий внешней среды, в которых взаимодействие между возбудителем и хозяином приводит к возникновению болезни.
Инфекционные болезни могут вызываться условно-патогенными микроорганизмами, которые чаще всего являются представителями нормальной микрофлоры и обусловливают заболевание лишь при снижении иммунной защиты.
Рис. 2. Кандиды — часть нормальной микрофлоры полости рта; они вызывают заболевания лишь при определенных условиях.
А патогенные микробы, находясь в организме, могут и не вызывать заболевание – в таком случае говорят о носительстве патогенного микроорганизма. К тому же, далеко не всегда лабораторные животные восприимчивы к человеческим инфекциям.
Для возникновения инфекционного процесса важно и достаточное количество микроорганизмов, попадающих в организм, которое называется инфицирующей дозой. Восприимчивость организма-хозяина определяется его биологическим видом, полом, наследственностью, возрастом, достаточностью питания и, самое главное, состоянием иммунной системы и наличием сопутствующих заболеваний.
Рис. 3. Малярийный плазмодий может распространяться лишь на тех территориях, где обитают специфические их переносчики — комары рода Anopheles.
Важны и условия внешней среды, в которых развитие инфекционного процесса максимально облегчается. Некоторые болезни характеризуются сезонностью, ряд микроорганизмов может существовать только в определенном климате, а некоторые нуждаются в переносчиках. В последнее время на передний план выходят условия социальной среды: экономический статус, условия быта и труда, уровень развития здравоохранения в государстве, религиозные особенности.
Инфекционный процесс в динамике
Развитие инфекции начинается с инкубационного периода. В этот период отсутствуют какие-либо проявления присутствия инфекционного агента в организме, однако заражение уже произошло. В это время патоген размножается до определенного числа или выделяет пороговое количество токсина. Длительность этого периода зависит от вида возбудителя.
Например, при стафилококковом энтерите (заболевание, возникающее при употреблении зараженной пищи и характеризующееся сильной интоксикацией и диареей) инкубационный период занимает от 1 до 6 часов, а при лепре может растягиваться на десятки лет.
Рис. 4. Инкубационный период лепры может длиться годами.
В большинстве случаев он длится 2-4 недели. Чаще всего, на конец инкубационного периода приходится пик заразности.
Продромальный период – это период предвестников заболевания — неопределенных, неспецифичных симптомов, таких как головная боль, слабость, головокружение, изменение аппетита, повышение температуры. Длится этот период 1-2 дня.
Рис. 5. Для малярии характерна лихорадка, имеющая особые свойства при разных формах болезни. По форме лихорадки можно предположить вид плазмодия, который её вызвал.
За продромой следует период разгара болезни, для которого характерно появление основных клинических симптомов заболевания. Он может развиваться как стремительно (тогда говорят об остром начале), так и медленно, вяло. Продолжительность его варьируется в зависимости от состояния организма и возможностей возбудителя.
Рис. 6. Тифозная Мэри, работавшая кухаркой, была здоровой носительницей палочек брюшного тифа. Она заразила брюшным тифом более полутысячи человек.
Для многих инфекций свойственно повышение температуры в этот период, связанное с проникновением в кровь так называемых пирогенных веществ – субстанций микробного или тканевого происхождения, вызывающих лихорадку. Иногда подъем температуры связан с циркуляцией в кровяном русле самого возбудителя – такое состояние называется бактериемией. Если при этом микробы ещё и размножаются, говорят о септицемии или сепсисе.
Рис. 7. Вирус желтой лихорадки.
Окончание инфекционного процесса называется исходом. Существуют следующие варианты исхода:
- Выздоровление;
- Летальный исход (смерть);
- Переход в хроническую форму;
- Рецидив (повторное возникновение, обусловленное неполным очищением организма от возбудителя);
- Переход к здоровому микробоносительству (человек, сам того не зная, переносит патогенные микробы и во многих случаях может заражать других).
Рис. 8. Пневмоцисты – грибы, являющиеся ведущей причиной пневмонии у людей с иммунодефицитами.
Классификация инфекций
Рис. 9. Кандидоз рта — наиболее частая эндогенная инфекция.
По природе возбудителя выделяют бактериальные, грибковые, вирусные и протозойные (вызванные простейшими) инфекции. По числу видов возбудителя выделяют:
- Моноинфекции – вызванные одним видом возбудителя;
- Смешанные, или микст-инфекции – обусловленные несколькими видами патогенов;
- Вторичные – возникающие на фоне уже существующего заболевания. Частный случай – оппортунистические инфекции, вызываемые условно-патогенными микроорганизмами на фоне болезней, сопровождающихся иммунодефицитами.
По происхождению различают:
- Экзогенные инфекции, при которых возбудитель проникает извне;
- Эндогенные инфекции, вызываемыми микробами, пребывавшими в организме до начала болезни;
- Аутоинфекции – инфекции, при которых происходит самозаражение путем переноса патогенов из одного места в другое (например, кандидоз ротовой полости, вызванный заносом грибка из влагалища с грязными руками).
По источнику инфекции выделяют:
- Антропонозы (источник – человек);
- Зоонозы (источник – животные);
- Антропозоонозы (источником может быть как человек, так и животное);
- Сапронозы (источник – объекты внешней среды).
По локализации патогена в организме выделяют местные (локальные) и общие (генерализованные) инфекции. По продолжительности инфекционного процесса выделяют острые и хронические инфекции.
Рис. 10. Микобактерии лепры. Лепра — типичный антропоноз.
Патогенез инфекций: общая схема развития инфекционного процесса
Патогенез – это механизм развития патологии. Патогенез инфекций начинается с проникновения возбудителя через входные ворота – слизистые, поврежденные покровы, через плаценту. Далее микроб распространяется по организму различными путями: через кровь – гематогенно, через лимфу – лимфогенно, по ходу нервов – периневрально, по протяжению – разрушая подлежащие ткани, по физиологическим путям – по ходу, к примеру, пищеварительного или полового тракта. Место окончательной локализации возбудителя зависит от его вида и сродства к определенному виду тканей.
Достигнув места окончательной локализации, возбудитель оказывает патогенное действие, повреждая различные структуры механически, продуктами жизнедеятельности или выделением токсинов. Выделение возбудителя из организма может происходить с естественными секретами — калом, мочой, мокротой, гнойным отделяемым, иногда со слюной, потом, молоком, слезами.
Эпидемический процесс
Эпидемический процесс – это процесс распространения инфекций среди населения. Звенья эпидемической цепочки включают:
- Источник или резервуар инфекции;
- Путь передачи;
- Восприимчивое население.
Рис. 11. Вирус лихорадки Эбола.
Резервуар отличается от источника инфекции тем, что в нем происходит накопление возбудителя и между эпидемиями, и при определенных условиях он становится источником заражения.
Основные пути передачи инфекций:
- Фекально-оральный – с загрязненной заразными выделениями пищей, руками;
- Воздушно-капельный – через воздух;
- Трансмиссивный – через переносчика;
- Контактный – половой, при прикосновениях, при контакте с зараженной кровью и т.д.;
- Трансплацентарный – от беременной матери ребенку через плаценту.
Рис. 12. Вирус гриппа H1N1.
Факторы передачи – объекты, способствующие распространению инфекции, например, вода, пища, бытовые принадлежности.
По охвату инфекционным процессом определенной территории различают:
Инфекционные болезни составляют львиную долю всех заболеваний, с которыми сталкивается человечество. Они особенны тем, что при них человек страдает от жизнедеятельности живых организмов, пусть и в тысячи раз меньших, чем он сам. Ранее они часто заканчивались смертельно. Несмотря на то, что сегодня развитие медицины позволило значительно сократить летальность при инфекционных процессах, необходимо быть начеку и знать об особенностях их возникновения и развития.
[youtube.player]
- 1 Ноября, 2019
- Другие состояния
- Вера Васильева
Медицина накопила огромный опыт по борьбе с инфекционными заболеваниями, которые долгое время были основными причинами смертности. В XX веке появилась антибактериальная терапия. В результате число летальных исходов от инфекционных недугов уменьшилось в десятки раз. Зато возросла смертность по вине неинфекционных заболеваний.
Особенно катастрофическое положение наблюдается в странах с низким уровнем жизни, чем очень обеспокоена ВОЗ. В докладах о неинфекционных заболеваниях, которые эта организация предоставляет ежегодно, указываются не только схемы распространения таких недугов, но и риски для различных категорий населения, а также способы выхода из сложившейся ситуации. Также в докладах отмечается, что около 80 % смертей приходится на страны со средним и низким уровнем дохода населения.
О том, какие заболевания относятся к неинфекционным заболеваниям (НИЗ), как их предотвратить, какие методики лечения применяются, можно узнать, ознакомившись с этой статьей.
Печальная статистика
Ежегодно НИЗ уносят жизни более 40 млн человек. Это 71 % всех смертей в мире. Из них 15 млн приходится на людей в возрасте 30-68 лет.
Самый высокий процент в статистике смертности составляют заболевания сердечно-сосудистой системы. От них погибает около 18 млн человек в год. На втором месте — злокачественные опухоли (9 млн чел.). На третьем - острые респираторные заболевания (3,9 млн). Сахарный диабет с показателем 1,6 млн случаев летального исхода занимает четвертую позицию в списке.
Риск смерти от неинфекционных заболеваний повышают табакокурение, алкоголизм, неправильное питание и недостаточная физическая активность.
Выявление, профилактика, лечение, оказание паллиативной помощи — важнейшие направления по борьбе с НИЗ.
Общие сведения
Важно уметь дифференцировать заболевания. Какие заболевания неинфекционные, а какие относятся к инфекционным недугам? Это желательно знать не только медикам, но и простым обывателям. Инфекционные - это все болезни, вызываемые каким-либо патогенным микроорганизмом и передающиеся от больного человека здоровому.
Неинфекционные — это недуги, чаще всего имеющие хронический характер течения, возникающие из-за негативного влияния внешних условий и внутренних факторов, не передающиеся от одного человека другому.
Основные неинфекционные заболевания можно выделить в такие группы:
- сердечно-сосудистые;
- злокачественные опухоли (рак);
- патологии дыхательных путей (не включая респираторные и туберкулез легких);
- эндокринные.
Несмотря на развитие медицины, методов скрининга, профилактики, современного лечения, а также достижений фармацевтической отрасли, уровень смертности от НИЗ не снижается, а во многих странах (включая Россию) с каждым годом возрастает. Среди всех причин смертности в Российской Федерации за период с 1965 до 2011 г. неинфекционные заболевания составили более 95 %.
НИЗ — основная причина летального исхода пациентов во всех регионах мира, за исключением африканского континента. Но прогнозы показывают, что к 2020 году наибольший рост смертности от неинфекционных заболеваний произойдет именно в Африке, превысив показатель ухода из жизни из-за инфекционных болезней. Рассмотрим подробнее каждую группу НИЗ.
Сердечно-сосудистые
Болезни сердца и сосудов — основная причина смертей во всех странах. В основном эти недуги поражают пожилых людей, однако и в более молодом возрасте (до 40 лет) они имеют место. Причинами их развития являются наследственные факторы и алкоголизм.
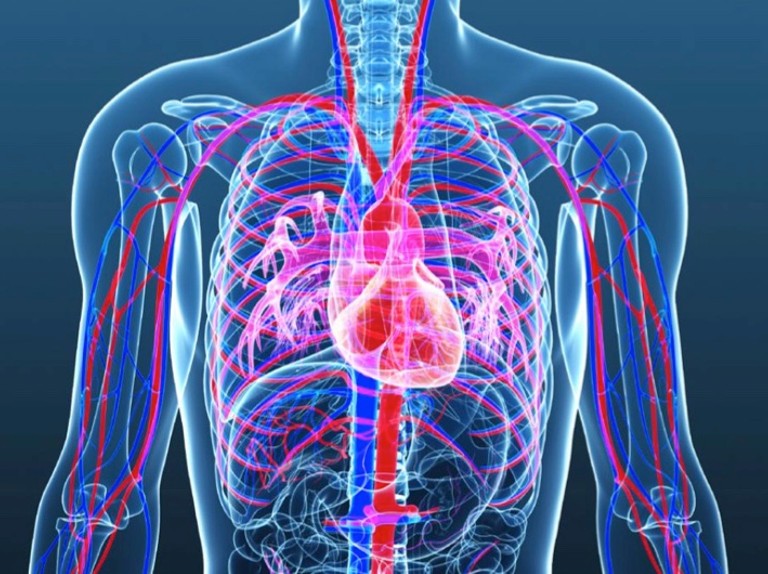
Выделяют несколько видов патологий сердечно-сосудистой системы:
- связанные с нарушениями частоты сердечных сокращений;
- заболевания сердца воспалительного характера;
- гипоксически-ишемические патологии;
- патологические дефекты сердца (пороки);
- заболевания сосудов.
К сосудистым болезням причисляют атеросклероз, варикоз различной локализации, аневризму сосудов и другие патологии.
Основными причинами нарушений в работе сердечно-сосудистой системы являются табакокурение, чрезмерное употребление алкоголя, возрастные факторы, пассивный образ жизни, лишний вес. Некоторые заболевания приводят к опасным осложнениям и летальному исходу. При ишемии сосудов нижних конечностей возможна гангрена. Воспаление стенок аорты вызывает ее аневризму.
Онкологические
Это обширная группа заболеваний, для которых характерно образование злокачественных опухолей из эпителиальной ткани разнообразной локализации. Их опасность в том, что, возникнув в одном органе, они постепенно парализуют деятельность всего организма. Наибольшую распространенность имеют рак молочной железы, легких и желудка. По словам специалистов, более 30 % онкологических заболеваний можно предупредить, соблюдая здоровый образ жизни и проходя регулярные профилактические осмотры.

Система дыхания
Наиболее распространенные болезни органов дыхания:
- Астма. Относится к аутоиммунным и хроническим недугам. Может запускаться действием аллергенов.
- Острое и хроническое воспаление бронхов (бронхит).
- Пневмония. Для заболевания характерно поражение легких патологическими агентами, например бактериями. Часто является осложнением при других болезнях.
- Плеврит — воспаление легочной оболочки.
- Хроническая обструктивная болезнь легких — тяжелый прогрессирующий недуг. Для него характерно воспаление нижних дыхательных путей и отек легких.
Сахарный диабет
Это тяжелое хроническое неинфекционное заболевание, связанное с нарушением обмена веществ. Вызывается нехваткой естественного инсулина и повышением уровня глюкозы в крови. В качестве осложнений при диабете высока вероятность инсульта, гангрены, проблем со зрением. Также высок риск развития почечной недостаточности, инфаркта миокарда, гангрены конечностей, слепоты, комы.
Факторы неинфекционных заболеваний
Существуют факторы, которые повышают риск возникновения хронических НИЗ. Их подразделяют на две группы.
В первую входят неизменные, не поддающиеся влиянию причины неинфекционных заболеваний, такие как возраст и генетические факторы. Чем человек становится старше, тем больше увеличивается риск возникновения у него сердечно-сосудистых заболеваний. Возраст - это фактор риска, на который нельзя повлиять.
Ко второй группе относятся те факторы, которые поддаются воздействию и изменению. Сюда можно отнести высокий уровень холестерина (особенно липидов низкой плотности), повышенное артериальное давление, отсутствие физических нагрузок, нездоровое питание (дефицит фруктов и овощей), курение, алкоголизм, ожирение, стрессы и депрессию.
Особенности диагностики
При подозрении на неинфекционное заболевание врач сначала проводит осмотр, узнает о беспокоящих симптомах для уточнения картины болезни. На основе этих сведений ставится предварительный диагноз. Затем пациенту назначают пройти дополнительное обследование:
- Анализ мочи и крови. Исследуется уровень глюкозы, холестерина, компонентов крови и мочевины.
- Рентген легких и ЭКГ.
- Цитологические исследования клеточных элементов. Для женщин — маммография и мазок из влагалища.

Это способствовало реализации профилактических мероприятий по борьбе с сердечно-сосудистыми заболеваниями.
Профилактика НИЗ
Для каждого вида заболевания существует свой комплекс профилактических мер, которые помогут снизить риск либо отсрочить время наступления болезни.
Для органов системы дыхания:
- Ингаляции. Они помогут предотвратить бронхо-легочные и респираторные заболевания. Проводятся процедуры с использованием эфирных масел либо со специальными лекарствами для небулайзера.
- Отказ от употребления табака.
- Аэробные физические нагрузки и дыхательная гимнастика.
Для предотвращения сердечно-сосудистых патологий полезно:
- Отказаться от нездоровой пищи с высоким содержанием животных жиров.
- Заниматься спортом (спортивная ходьба, бег, умеренные тренировки в тренажерном зале, пешие походы, ежедневные прогулки на свежем воздухе).
- Следить за уровнем холестерина в крови, пульсом и артериальным давлением.
- Меньше нервничать, снизить количество стрессовых ситуаций.
Для снижения риска онкологических заболеваний медики советуют:
- Избегать излишнего облучения рентгеном.
- Меньше загорать под прямыми солнечными лучами.
- Регулярно проходить обследование. Особенно это актуально для людей, у ближайших родственников которых выявлялись злокачественные новообразования.
- Пить больше чистой воды, хорошо высыпаться, сбалансировано питаться здоровой пищей.
Стратегии профилактики сахарного диабета:
- Контролировать уровень глюкозы в крови.
- Практиковать дробное питание. Весь дневной рацион следует делить примерно на 5 приемов.
- Ограничить употребление продуктов с высоким содержанием сахара и жиров.
- Уменьшить факторы стресса.
Для профилактики всех групп заболеваний рекомендуется не реже одного раза в три года проходить диспансеризацию. Она предоставляется бесплатно всем гражданам РФ, достигшим 18 лет. Диспансеризация — это комплекс мероприятий, помогающих выявить заболевания на ранних этапах и уменьшить риски получения инвалидности.

Социально-экономические последствия
Между бедностью и смертностью от неинфекционных заболеваний имеется тесная связь. Жители государств с низким уровнем доходов заболевают в более раннем возрасте. Причина этого — отсутствие доступа к качественной пищевой продукции и лечению заболеваний, нехватка фармацевтических препаратов. Кроме того, в бедных странах наблюдается широкое распространение табака и алкогольной продукции. Эти вредные и опасные продукты доступны там даже детям.
[youtube.player]Аномалии могут быть врожденными и приобретенными. К биологическим причинам врожденных аномалий относятся:
1). Перинатальная патология. Это патогенные агенты, действующие на развивающийся плод во внутриутробный период: физические и психические травмы; токсикозы и интоксикации ядовитыми, лекарственными, гормональными препаратами; охлаждение; внутренние болезни беременной (сердца, легких, почек, эндокринных желез). Сюда же относятся голодание, неправильное питание матери; инфекционные болезни (краснуха, грипп, корь, токсоплазмоз, сифилис); резус-несовместимость или групповая несовместимость крови матери и плода.
Несовместимость по крови означает, что резус или групповые антитела, проникая через плаценту, вызывают распад эритроцитов плода. В результате распада из эритроцитов выделяется непрямой билирубин, токсичный для ЦНС - поражаются подкорковые отделы, слуховые ядра. Это приводит к нарушению слуха, речи, расстройствам эмоциональной сферы и поведения. При краснухе в период эмбриогенеза (4 недели - 4 месяца) наблюдается высокая частота рождения детей с пороками развития мозга, дефектами органов слуха, зрения, сердечно-сосудистой системы. Поражение мозга плода при хронических инфекциях (токсоплазмоз, цитомегалия, сифилис) приводит к умственной отсталости, сочетающейся с нарушениями зрения, двигательного аппарата, эпилепсией и др.
Внутриутробные интоксикации могут осуществляться путем употребления нейролептиков, снотворных, успокаивающих, многих антибиотиков, салицилатов (аспирин, анальгетики), лекарств от головной боли и пр. Это могут быть также гормоны, большие дозы витаминов, кальция, которые особенно токсичны на ранних сроках беременности. К вредным физическим факторам относится ионизирующая радиация, действие токов высокой частоты, ультразвука, оказывающие повреждающее воздействие на мозг плода. Кроме того, эти факторы могут оказывать мутагенное влияние, т.к. повреждают половые клетки родителей и приводят к генетическим заболеваниям.
Употребление алкоголя в первом триместре беременности вызывает гибель клеток зародыша, что влечет за собой грубые пороки развития нервной системы плода. На более поздних сроках алкоголизация вызывает структурные изменения в его нервной, костной системах и во внутренних органах (алкогольный синдром плода): умственная отсталость сочетается с множественными пороками развития - дефектами в строении черепа, лица, глаз, ушных раковин, скелетными аномалиями, врожденными пороками сердца. Сочетание хронического алкоголизма матери с систематическим курением, употреблением наркотиков, лекарственных препаратов с наркотическим действием в период беременности вызывает нарушение поведения и частые судорожные припадки у ребенка в сочетании с выраженной физической ослабленностью, низкой жизнеспособностью.
Чем раньше в период внутриутробного развития повреждается эмбрион, тем тяжелее последствия, тем больше объем поражения. Как для нервной системы, так и для других органов наиболее опасна в этом отношении первая треть беременности.
2). Наследственные, генетические поражения организма. Это наследственные нарушения обмена веществ, изменения числа или структуры хромосом, мутации. Возможно наследование некоторых форм олигофрении, например болезни Дауна, и наследование психических заболеваний вследствие нарушений в строении хромосом. Наследуются также некоторые типы глухоты и определенные нарушения зрения, ранний детский аутизм, некоторые виды психопатий. Хромосомные болезни отличаются сложным дефектом. На 1000 новорожденных приходится 5-7 детей с хромосомными аномалиями. В половине случаев хромосомных заболеваний имеет место умственная отсталость, сочетающаяся с дефектами зрения, слуха, опорно-двигательного аппарата, речи. В случае генных болезней (ген - участок хромосомы) число и структура хромосом не нарушены, но мутировавший под влиянием неблагоприятных факторов ген программирует развитие измененного признака.
Алкоголизм и наркомания могут оказывать двоякое действие - генетическое изменение половых клеток родителей в результате хронического злоупотребления и интоксикационное воздействие на эмбрион.
К биологическим причинам приобретенных аномалий относятся:
1). Натальные (природовые) нарушения: механические повреждения плода (травмы) при затяжных или стремительных родах. Например, при накладывании щипцов может произойти разрыв сосудов, кровоизлияние в головной мозг. Сюда же относятся асфиксии - кислородное голодание. Сочетание внутриутробной патологии с повреждением нервной системы в родах называется перинатальный энцефалопатией. Причиной чаще всего является внутриутробная гипоксия в сочетании с асфиксией и родовой травмой. Им способствуют различные внутриутробные нарушения развития плода, снижающие его защитный и адаптивный механизмы. Родовая травма приводит к внутричерепным кровоизлияниям, к гибели нейронов в местах их возникновения. У недоношенных детей кровоизлияния часто возникают из-за слабости стенок их сосудов. Клиническая смерть новорожденных (при сочетании внутриутробном патологии и тяжелой асфиксии в родах) приводит к наиболее тяжелым отклонениям. При длительности клинической смерти в 7-10 минут изменения ЦНС малообратимы и приводят к ДЦП, речевым расстройствам, нарушению умственного развития;
2). Постнатальные (послеродовые) нарушения. Это перенесенные в младенчестве и раннем детстве инфекционные болезни нервной системы (нейроинфекции). Менингит (воспаление мозговых оболочек) может стать причиной глухоты, двигательных нарушений, ЗПР. Энцефалит (воспаление головного мозга) может привести к глубокой ЗПР, к задержке моторного развития, к эмоциональным нарушениям. Менинго-энцефалит (вторичный энцефалит, возникающий после других инфекционных заболеваний и захватывающий головной и спинной мозг) может приводить к двигательным, речевым и интеллектуальным расстройствам. Полиомиелит приводит к резкому ограничению двигательных возможностей, стойким параличам отдельных групп мышц.
Такие общие инфекционные заболевания, как корь, скарлатина, ветряная оспа, грипп, отит, паротит, пневмония и другие, могут вызвать вторичные воспалительные заболевания мозга, давать осложнения на ЦНС и анализаторы. При воспалительных заболеваниях головного мозга часто имеет место гибель нейронов с их последующим замещением рубцовой тканью. В этих условиях может развиваться гидроцефалия с повышением внутричерепного давления. Гибель нейронов и развитие гидроцефалии способствуют атрофии участков мозга, что приводит к двигательным и речевым расстройствам, нарушению памяти, внимания, умственной работоспособности, эмоциональной сферы, поведения в сочетании с головными болями и судорожными припадками. Реже причиной аномалий становятся черепно-мозговые травмы и поражения анализаторов. При повреждении незрелого мозга нет прямой связи между локализацией черепно-мозговой травмы, тяжестью поражения и ее психомоторными последствиями.
Нарушения психомоторного развития отмечаются у детей с тяжелыми и длительными соматическими заболеваниями. Многие соматические заболевания у новорожденных и грудных детей могут приводить к поражению нервной системы в результате нарушения обмена веществ и накопления токсичных продуктов, которые неблагоприятно действуют на развивающиеся нервные клетки. Чаще возникают у недоношенных и гипотрофичных детей, а также в случае внутриутробной гипоксии и асфиксии в родах. Так. ЗПР может наблюдаться у детей с нарушениями кишечного всасывания (мальабсорбции). Уже с первых месяцев жизни у них проявляются нервно-психические отклонения - повышенная нервная возбудимость, нарушения сна, замедленное формирование положительных эмоциональных реакций, общения со взрослыми. В дальнейшем задерживается умственное и речевое развитие, развитие зрительно-моторной координации.
Особенностью детского мозга является то, что даже его небольшое поражение не остается частичным, изолированным, как это бывает у взрослых, а отрицательно сказывается на всем процессе созревания центральной нервной системы. Поэтому ребенок с нарушениями речи, слуха, зрения, опорно-двигательного аппарата при отсутствии ранних коррекционных мероприятий будет отставать в психическом развитии.
Социальные причины и факторы аномального развития.
Изолированное действие социальных факторов (при отсутствии биологических нарушений) редко приводит к появлению аномалий в развитии. Например, к таким аномалиям развития, как патологическое формирование личности или невроз, приводят длительные неблагоприятные условия воспитания. Чем раньше возникли неблагоприятные социальные условия, тем более грубыми и стойкими будут нарушения развития.
Другой социальный фактор, приводящий к стойким интеллектуальным, эмоционально-волевым нарушениям, нарушению социальных контактов, - депривация. Депривация (лишение) - длительное неудовлетворение основных психических потребностей человека на ранних этапах его развития. Депривация вызывает дефицит информации, социального и эмоционального опыта, необходимых ребенку. Й. Лангмейером и 3. Матейчиком были описаны следующие типы депривации:
1). Сенсорная депривация - лишение ребенка многообразия сенсорных стимулов различных модальностей (зрительных, слуховых, тактильных и т.д.). Количество сенсорных стимулов понижено или ограничена их изменчивость и модальность. Дефицит возбудителей и информации приводит к недостаточной дифференциации психики вплоть до морфологических изменений головного мозга (недостаток прикосновений к ребенку может привести к отмиранию дендритов нейронов). Роль упражнений анализаторных систем в созревании коры головного мозга была экспериментально доказана многочисленными исследованиями. В частности, еще в 1956 г. Б.Н. Клоссовским и Е.Н. Космарской было показано, что полное одномоментное выключение рецепторов зрительного, слухового и вестибулярного анализаторов у щенков раннего возраста приводит к замедлению роста мозга. Последующие исследования многих авторов показали, что лишение зрительного, слухового, двигательно-кинестетического анализаторов специфических раздражителей в раннем возрасте, особенно в период их интенсивного формирования, ведет к уменьшению величины корковых отделов, в которых осуществляется анализ и синтез этих раздражителей. В условиях своеобразной сенсорной депривации развивается ребенок с двигательными и сенсорными дефектами (с ДЦП, слепые, глухие).
2). Эмоциональная депривация - лишение ребенка возможности устанавливать тесную эмоциональную связь с близким лицом (матерью или другим взрослым) или разрыв уже существующей подобной связи. Отсутствие привязанности ведет к нарушениям в формировании личности. Доказательством важности этого положения является синдром госпитализма - понятие, вошедшее в психологию после второй мировой войны (дети, потерявшие родителей и оказавшиеся в больницах и детских домах). В результате недостатка эмоционального взаимодействия с взрослым (отрыв от матери) появляются значительные нарушения в психическом развитии. Спитц описал симптомы госпитализма, которые обязательно появляются, несмотря на хороший уход и питание (исследование в доме ребенка в течение двух лет): высокий процент смертности (одна треть детей погибла); резкая задержка физического развития (не умели сидеть без поддержки, ходить); задержки в речевом развитии (не умели говорить). Впоследствии у этих детей наблюдались следующие проявления: примитивные эмоциональные связи с окружающими, неспособность любить; подростками пытались установить детско-материнские отношения со взрослыми (без этого переход ко взрослости невозможен); отсутствие волевого поведения у детей, инициативы, репродуцирующее поведение, безличное отношение к взрослому.
3). Социальная депривация - лишение ребенка возможности усвоения самостоятельных социальных ролей, приобщения к общественным нормам и ценностям. Социальная депривация возникает, когда ребенок живет в семье, но частично или полностью изолирован от более широкой общественной среды. Это может происходить по причине наличия у ребенка какого-либо сенсорного или физического дефекта, из-за желания родителей изолировать ребенка (принадлежность к секте, невротическая, психопатическая, психотическая личность родителей) или из-за уединенности проживания семьи, изолированности от современной общественно-культурной жизни. Другим частным примером социальной депривации может служить пребывание детей в концентрационных лагерях во время второй мировой войны. Социальная депривация характеризуется отсутствием совместной игры, групповой жизни, социального опыта.
4). Когнитивная депривация. Слишком изменчивая, хаотичная структура внешнего мира без четкого упорядочения и смысла не дает ребенку возможности понимать, предвосхищать и регулировать происходящее извне. Происходит перегрузка ребенка недифференцированными внешними стимулами. По мнению И. Лангмейера и З.Матейчика, ребенок из подобной среды будет отличаться нерегулируемой гиперактивностью и недифференцируемым интересом ко всему происходящему со склонностью к поиску все новых стимулов без направленного выбора. Когнитивная депривация противопоставляется авторами классификации сенсорной депривации; эмпирически когнитивная депривация не изучена и описана только в теоретической депривационной модели без ссылок на примеры.
Существует также социальный фактор, который хотя и негативно действует на развитие ребенка, но не приводит к возникновению аномалий. Это педагогическая запущенность. Это состояние, обусловленное недостаточностью учебно-воспитательной работы с ребенком в семье и школе. Педагогически запущенный ребенок - это здоровый, потенциально полноценный, но недостаточно воспитанный, обученный и развитый. Педагогически запущенные дети не имеют нарушений интеллекта, но в школе не успевают. Такой ребенок растет в примитивной среде, с недостаточной гигиеной и воспитательным надзором, без пригодных примеров зрелого поведения, с недостаточным школьным обучением. В отличие от аномального, педагогически запущенный ребенок не отличается от сверстников в практической, общественной жизни и даже может их превосходить. Не приводя к возникновению аномалий, педагогическая запущенность может стать фактором, усиливающим отставание в развитии детей с первичными дефектами.
Социальные факторы, негативно действующие на развитие аномальных детей: неполнота семьи, многодетность, конфликты и разводы в семье, низкий уровень образования родителей, алкоголизм и асоциальное поведение родителей, скудный бюджет, двуязычие в семье, нарушения речи окружающих, ограниченность речевых контактов. Благоприятные социальные факторы: доброжелательные отношения в семье, любовь родителей к ребенку, поддержка, внимание, речевая стимуляция, своевременные воспитывающие и обучающие воздействия.
Литература:
1. Выготский Л.С. Собрание сочинений: В 6-ти т. Т.5. Основы дефектологии. – М., 1983.
2. Кащенко В.П. Педагогическая коррекция. – М., 2000.
3. Лангмейер Й., Матейчик З. Психическая депривация в детском возрасте. – Прага, 1979.
4. Основы специальной психологии / Под ред. Л.В. Кузнецовой. – М., 2002.
5. Саенко Ю.В. Специальная психология. Курс лекций. – Таганрог, 2003.
6. Специальная психология / Под ред. В.И. Лубовского. – М., 2003.
Лекция № 5 (2 часа).
Раздел 3. Первичный и вторичный дефект. Комбинированные нарушения, их причины.
| | | следующая лекция ==> | |
| Понятие и структура дефекта. Первичный и вторичный дефект | | | Дети с задержкой психического развития |
Читайте также:


