Инфекционные препараты при кашли

В статье обсуждаются методы терапевтического воздействия при нарушениях транспорта слизи и улучшения дренажных функций дыхательных путей при острых респираторных инфекциях у детей. Рассмотрен механизм действия ацетилцистеина при лечении острых воспалитель
The article discusses the methods of therapeutic influence in the case of transport disorders and improvement of the drainage functions of the respiratory tract in acute respiratory infections in children. The mechanism of action of acetylcysteine in the treatment of acute inflammatory diseases of the respiratory tract in children is considered.
Острые респираторные инфекции (ОРИ) остаются самыми частыми заболеваниями дыхательной системы у детей, которые доставляют много неприятностей не только больному и его родителям, но и лечащему врачу. Кашель, как самый частый симптом инфекционного воспаления слизистой дыхательных путей, значительно ухудшает самочувствие ребенка и заставляет педиатра принимать решение: лечить или не лечить.
Но правильно выбрать лекарственное средство, которое влияет на кашель, не так-то просто, особенно у детей. Препаратов, влияющих на кашель, в арсенале практикующего врача сегодня очень много. Каждое средство имеет различные механизмы действия и точки приложения. К тому же в детском возрасте всегда надо учитывать анатомо-физиологические особенности развития детского организма, которые могут как снижать действие препарата, так и чрезмерно усиливать его эффекты. Поэтому прежде всего перед тем, как выбрать препарат, надо строго продумать и оценить клиническую ситуацию, уточнить причину кашля, обратить внимание на особенности течения заболевания и особенности физиологии конкретного ребенка.
Для педиатра всегда важным критерием выбора является безопасность препарата. Противопоказания и побочные эффекты лекарственного средства обычно довольно подробно прописываются ответственными производителями в аннотации. Но безопасность лекарственного средства зависит не только от самого препарата, но и от уместности его назначения и всего комплекса проводимых медицинских мероприятий. Назначая лекарство не вовремя, не по показаниям, не в адекватной дозировке, с нарушениями инструкции, врач может нанести вред ребенку и усугубить течение болезни.
В момент любого респираторного эпизода два тесно связанных механизма очищения дыхательных путей от вязкой инфицированной слизи — мукоцилиарный клиренс и кашель — играют ведущую роль в патогенезе заболевания и скором выздоровлении. Работа мерцательного эпителия всегда нарушается при ОРИ из-за повышенной вязкости слизи, которая блокирует активную работу ресничек.
Нормальная слизь — это трахеобронхиальный секрет, который продуцируют железы трахеи и крупных бронхов. Слизь в своем составе содержит клеточные элементы: альвеолярные макрофаги, лимфоциты, гидрофильные сиаломуцины.
Мокрота — это патологическая слизь. Она продуцируется в трахеобронхиальном дереве, но в нее добавляются также примеси слюны, секрет слизистой оболочки полости носа и придаточных пазух. В состав мокроты входят гидрофобные фукомуцины [1].
Кашель, как природный защитный рефлекс, рассматривается в данной ситуации как необходимый механизм очищения дыхательных путей. Эффективность кашля в такой момент зависит от реологических свойств (вязкость, эластичность и адгезия) слизи. Разжижая слизь, мы восстанавливаем работу мукоцилиарного транспорта и переводим кашель из сухого малопродуктивного во влажный продуктивный. Чем раньше, т. е. в первые часы ОРИ, обеспечить хорошее влажное откашливание, тем лучше для больного. В противном случае снижается не только дренажная функция легких, но и продукция секреторного IgA, лизоцима, интерферона и лактоферрина. Микробная и грибковая флора присоединяются быстро. Поэтому своевременная санация дыхательных путей с помощью эффективного откашливания очень важна.
Но в детском возрасте это составляет определенную проблему. Кашель у детей зачастую просто неэффективный. И для этого есть свои причины: несовершенство кашлевого рефлекса (так как полноценный кашлевой рефлекс у детей формируется только к 5–6 годам), низкая частота биения ресничек мерцательного эпителия на слизистой респираторного тракта, трудности прохождения мокроты по бронхиальному дереву, недостаточность сокращения самих бронхиол, к тому же детское дыхание довольно поверхностно, вязкость слизи изначально очень высокая, дыхательные пути узкие и короткие (поэтому быстро развивается бронхиальная непроходимость).
Исходя из этого, педиатру чрезвычайно важно помнить, что применение средств, подавляющих кашлевой рефлекс в момент ОРИ, категорически противопоказано, особенно у детей в младшем возрасте, а также ограничено использование так называемых отхаркивающих средств растительного происхождения, которые не только вызывают рвотный рефлекс, но и значительно увеличивают объем мокроты, что приводит к ее застою (развивается мукостаз), затем неизбежно реинфицирование слизистой дыхательных путей, а в некоторых случаях — даже аспирация [2–6].
Дискуссии по поводу кашля постоянно продолжаются в медицинском сообществе. И это совершенно правильно. У педиатров и терапевтов, аллергологов и пульмонологов, у хирургов и оториноларингологов должны быть разные подходы к терапевтической ситуации, связанной с кашлем. Причин возникновения кашля очень много, что требует индивидуального этиотропного подхода и персонального решения задачи.
Муколитики являются наиболее перспективной группой препаратов для терапии кашля в педиатрической практике и могут широко использоваться при лечении острых заболеваний верхних и нижних дыхательных путей. Назначение муколитиков показано также при риносинуситах и аденоидитах, сопровождающихся выделением слизистого и слизисто-гнойного секрета. Муколитики являются высокоэффективными препаратами от кашля с эфферентным периферическим действием. Муколитические лекарственные средства направлены на разжижение мокроты в результате прямого или опосредованного воздействия компонентов препарата на трахеобронхиальный секрет и/или слизистые респираторного тракта и показаны при заболеваниях органов дыхания, сопровождающихся малопродуктивным и продуктивным кашлем с густой, вязкой, трудноотделяющейся мокротой.
Существует много различных классификаций средств, которые влияют на кашель. Для практикующего врача очень удобной классификацией является разделение этой группы препаратов по механизму их действия (табл.). Важно также понимать, что у одного и того же препарата, на основе одной конкретной молекулы, имеется одновременно несколько разнонаправленных химических свойств, т. е. несколько механизмов действия. Эти знания практикующий врач и должен использовать при выборе препарата. Выбор медикамента по механизму его действия оправдан с точки зрения понимания патогенеза болезни и реализации задачи и цели назначения препарата. Важно знать, что у каждого средства присутствуют в различной степени как муколитические свойства, так и мукорегулирующие, мукокинетические и откашливающие.
В момент ОРИ в детском возрасте муколитическое средство составляет только часть комплекса патогенетической медикаментозной коррекции, направленной на быстрое выздоровление, задачей которого является восстановление работы мукоцилиарного транспорта, перевод малопродуктивного сухого кашля в продуктивный влажный, создание условия эффективного дренажа и экспекторации мокроты и в конечном итоге — купироваие кашля.
Сегодня в педиатрической практике из мукоактивных препаратов разрешены для применения: амброксола гидрохлорид, N-ацетилцистеин, карбоцистеин, а также бромгексин.
Ацетилцистеин является прямым неферментным муколитиком, который способен разжижать вязкий секрет как в нижних дыхательных путях, так и в верхних (ЛОР-органах). Уровень его безопасности и эффективности довольно высокий, как было доказано в современных многочисленных исследованиях за рубежом и в России [7]. Его рекомендуют применять с первого дня кашля при ОРИ, в частности у детей с 2-летнего возраста, как стартовый препарат.
Являясь муколитиком, он обладает еще и антиоксидантным действием, как предшественник глютатиона, т. е. он уменьшает воспаление слизистой дыхательных путей. И что очень важно — защищает ее в этот момент от повреждающего воздействия свободных радикалов. Доказано, что ацетилцистеин является мощным антиоксидантом, с прямым и непрямым действием, даже в очень низких концентрациях [8–11]. При этом, вопреки некоторым мнениям, ацетилцистеин не подавляет местную иммунную защиту и не нарушает синтез секреторного иммуноглобулина А и лизоцима [12], что также показано во многих исследованиях на эту тему. В отличие от отхаркивающих препаратов, ацетилцистеин не вызывает увеличения объема мокроты и не усиливает рвотный рефлекс [6, 13].
Важным практическим свойством ацетилцистеина является его разрушительное влияние на биопленки бактерий и грибов в момент как острого респираторного эпизода, так и при хронических бронхитах [5, 13–16].
В экспериментальных и клинических исследованиях установлена способность ацетилцистеина уменьшать адгезию многих возбудителей респираторных инфекций к слизистым оболочкам дыхательных путей, а также его прямое разрушающее действие на внеклеточный матрикс. Это позволяет рассматривать ацетилцистеин в качестве перспективного не антибактериального компонента терапии инфекций, ассоциированных с образованием биопленок [17–19]. Существует мнение, что при остром риносинусите у детей применение ацетилцистеина уменьшает вероятность бактериальной колонизации, вследствие чего снижается вероятность развития бактериальных осложнений и хронизации процесса [20]. Есть данные о том, что ацетилцистеин облегчает проникновение антибиотиков в слизистую оболочку бронхиального дерева, усиливает их терапевтический эффект. Серия исследований, опубликованная в 2016 г., демонстрирует отсутствие антагонизма между ацетилцистеином и большинством антибиотиков, используемых для терапии респираторных инфекций, при одновременном применении [21]. Следовательно, ацетилцистеин может быть назначен при необходимости лечения бактериальных осложнений ОРИ, но необходимо учесть: следует соблюдать 2-часовой интервал между пероральным приемом антибиотиков и приемом ацетилцистеина в целях исключения возможного взаимодействия с тиоловой группой [22, 23].
Дебаты среди медиков вызывает сравнение двух молекул: амброксола и ацетилцистеина, именно они чаще применяются на практике. В сравнении их с бромгексином клинические исследования показали высокую эффективность и безопасность не только при ОРИ, но и у пациентов с постоянным мукостазом на фоне хронического бронхита. А ацетилцистеин имеет самый быстрый клинический эффект уже на вторые сутки от начала заболевания [24]. Отличительной особенностью данной молекулы от других является наличие свободной сульфгидрильной группы (SH), которая и обусловливает не только муколитический эффект, но и антиоксидантный и противовоспалительный [6, 25–29]. Противовоспалительный механизм у ацетилцистеина сложный и имеет несколько путей: за счет подавления образования свободных радикалов и активных кислородсодержащих веществ; снижая высвобождение тиоредоксина и глутаредоксина, можно уменьшить связывание провоспалительного ядерного фактора κB (NF-κB) с ДНК клетки. Сегодня изучается также NF-κB-влияние ацетилцистеина и на другие провоспалительные пути, такие как p38, ERK1/2, SAPK/JNK, c-Jun и c-Fos [30, 31].
Длительность курса терапии ацетилцистеином зависит от клинической ситуации. Каких-либо строгих ограничений не существует. Например, при ОРИ муколитик назначается на короткий промежуток времени: 5–7 дней, до исчезновения симптомов кашля, но может быть назначен и на более длительный срок при необходимости. При хронических болезнях легких — это препарат базисной терапии и назначается пожизненно [25, 32].
Назначая муколитик, рекомендуется проговорить с родителями ребенка про методы дренажа бронхиального дерева. Обсудить, как правильно откашлять мокроту. Методы откашливания (кинезитерапии) разные. Поэтому врач должен порекомендовать именно тот, который подходит в данной семье и конкретному пациенту. Игнорируя данный немедикаментозный путь воздействия в момент респираторного эпизода, как острого, так и хронического, мы снижаем действие муколитиков, затягиваем дни выздоровления, что абсолютно недопустимо. Все муколитики с учетом последующего дренажа бронхиального дерева назначаются до 18:00 и, с целью дегидратации, с большим количеством жидкости для усиления муколитического эффекта [25, 32–34].
Таким образом, ацетилцистеин довольно хорошо изучен на сегодняшний день, что доказано в клинических зарубежных и российских исследованиях. Он эффективен как препарат комплексного действия и имеет высокий уровень безопасности [35]. Можно выделить несколько важных практических моментов для выбора ацетилцистеина в педиатрической практике:
- Ацетилцистеин безопасен для применения у детей с двух лет.
- Ацетилцистеин рекомендован как стартовый муколитик — может назначаться в первые часы и дни начала острого заболевания, при этом и на других стадиях заболевания он поможет решить задачу очищения дыхательных путей от вязкой мокроты.
- Ацетилцистеин назначается при поражении верхних (ринитах, синуситах и отитах) и нижних (острых и хронических бронхитах) дыхательных путей и ЛОР-органов.
В заключение следует еще раз подчеркнуть, что выбор мукоактивного препарата, который повлияет на кашель, — сложная задача, однако педиатры ее выполняют ежедневно множество раз. Несмотря на то, что в теории муколитической терапии есть определенные правила, подход к выбору препарата должен быть строго индивидуальным. Необходимо также учитывать особенности клинического эпизода (возраст ребенка, его анатомо-физиологические особенности и преморбидный фон) и патологического процесса, механизмы фармакологического действия конкретного муколитика.
Литература
О. И. Симонова* , 1 , доктор медицинских наук, профессор
К. А. Иконникова**
* ФГАУ НМИЦ ЗД МЗ РФ, Москва
** ФГАОУ ВО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
Кашель при острых респираторных инфекциях у детей: лечить или не лечить?/ О. И. Симонова, К. А. Иконникова
Для цитирования: Лечащий врач № 10/2018; Номера страниц в выпуске: 13-16
Теги: дыхательные пути, воспаление, бронхит, синусит

Сухой и влажный кашель имеют разные причины возникновения и механизмы развития, поэтому для лечения разных видов кашля используют разные лекарственные препараты.

Сиропы от кашля могут быть рекомендованы как детям, так и взрослым. Благодаря отсутствию в составе эликсира КОДЕЛАК ® БРОНХО спирта его можно принимать детям с 2 лет, а также взрослым, управляющим транспортом или выполняющим работы, требующие концентрации внимания и сохранения скорости реакции.
Подробнее узнать о составе…


Причиной приступов сухого кашля в большинстве случаев является воспаление и раздражение в горле. КОДЕЛАК ® НЕО подавляет кашлевой рефлекс на уровне кашлевого центра головного мозга и обладает противовоспалительной активностью.
Подробнее о сухом кашле и его лечении…

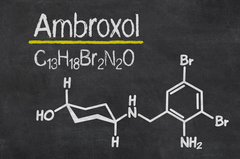
Амброксол, входящий в состав комбинированных противокашлевых препаратов КОДЕЛАК ® БРОНХО, уменьшает вязкость мокроты и способствует ее выведению из бронхов.
Ознакомиться с составом препарата…


При покупке противокашлевых средств в аптеке, обращайте внимание на действующее вещество. Препараты-дженерики могут различаться по цене. КОДЕЛАК ® НЕО для подавления приступов сухого кашля содержит бутамирата цитрат.
Узнать больше о КОДЕЛАК ® НЕО…


Природа подарила человеку внутренние механизмы борьбы с заболеваниями, и один из них — кашель. Он является реакцией на воспаление и призван защищать нас от инородных тел, попавших в дыхательные пути. С помощью кашля из бронхов выводится мокрота вместе с возбудителями заболеваний. Кашель может быть сухим и влажным, острым и хроническим, приступообразным и постоянным, однако все его виды формируются по одному механизму. При раздражении рецепторов дыхательных путей или плевры сигнал идет в продолговатый мозг, где находится кашлевый центр. Там возникает ответная реакция, в которую вовлечены мышцы бронхов, гортани. А в итоге мы обращаемся к врачу с вопросом, как же избавиться от сильного кашля [1] .
Виды кашля и лечение
Жалобы на кашель для врача являются сигналом для начала более детального обследования. Ведь чтобы найти эффективный способ избавиться от кашля, нужно точно выявить его причину. И это не всегда так просто, как кажется: кашель может появиться из-за раздражения не только дыхательных путей, но и наружного слухового прохода, пищевода, диафрагмы и так далее. Среди факторов, провоцирующих его, — воспаления, химические, механические раздражители, воздействие температуры и другие [2] .
Изучен до мелочей
Механизм формирования кашля известен во всех подробностях. Несмотря на кажущуюся простоту, это довольно сложный процесс. Он начинается с глубокого вдоха, а затем следует напряженный выдох при сокращенных бронхах и закрытой голосовой щели. Известна даже величина внутригрудного давления в этот момент — оно достигает 140 мм рт. ст. и более. За счет этого мы стремительно выдыхаем: скорость выдоха при кашле в 20–30 раз превышает обычную. Именно благодаря этому из бронхов и эвакуируется мокрота [3] .
Его еще называют непродуктивным, имея в виду, что при нем не происходит выделение мокроты. Чаще всего сухой кашель связан с такими дискомфортными ощущениями, как першение или саднение в горле. Некоторые пациенты говорят, что чувствуют постоянное раздражение внутри глотки. Все это и приводит к более или менее регулярным покашливаниям либо приступам кашля различной интенсивности.
Сухой кашель характерен для многих заболеваний: гриппа, парагриппа, респираторного хламидиоза, кори и других. Большинство возбудителей перечисленных патологий проникают в эпителиальную клетку или действуют на ее поверхности, что в данном случае приравнивается к внутриклеточному проникновению. В результате формируется иммунитет: организм начинает вырабатывать особые клетки — антиген-специфичные Т-киллеры. Они атакуют пораженную клетку и уничтожают ее вместе с патогеном. Пока клетка еще не разрушена, она может подвергаться некоторым изменениям. Именно измененные клетки способны оказывать раздражающее действие на рецепторы бронхиального дерева. Это раздражение и вызывает сухой кашель [5] .
При затянувшемся воспалении нервные импульсы от раздраженной слизистой поступают в головной мозг постоянно, что в итоге приводит к перевозбуждению мозгового центра. Кашель становится навязчивым, изнуряющим, не приносит облегчения. Приступы идут один за другим, звук кашля — лающий, отрывистый. Такой кашель может вызывать рвоту, спазмы, особенно тяжело его переносят дети.
Препараты, предназначенные для лечения сухого кашля, могут действовать по одному из трех направлений:
Поскольку сухой кашель имеет навязчивый характер и серьезно сказывается на общем состоянии пациента, препараты должны отличаться быстрым действием. Желательно, чтобы симптомы можно было снять уже после первого приема. Второе требование к средствам — безопасность и, соответственно, возможность применять для лечения у детей. Оптимально, если у одного и того же препарата есть разные формы выпуска для взрослых и детей, учитывая, что дети зачастую неохотно принимают таблетки. Так как сухой кашель нередко беспокоит больных ночью, то одним из особенно актуальных свойств современного препарата является его продолжительное действие (от 6 до 12 часов). В течение этого времени больной может отдохнуть от кашля и выспаться.
Эпителиальные клетки, которые выстилают дыхательные пути изнутри, бывают разных видов. Бокаловидные клетки отвечают за выделение секрета (слизи, мокроты), на котором оседают чужеродные частицы, в том числе микроорганизмы и другие возбудители заболеваний. Реснитчатые эпителиальные клетки способствуют выведению секрета за счет движения специальных выростов, так называемых ресничек [8] . Этот механизм защиты получил название мукоцилиарного клиренса.
Если организм атакуют возбудители заболеваний, то выработка слизи увеличивается: так иммунная система реагирует на развитие патологии. А вот механизмы выведения секрета нарушаются: многие клетки реснитчатого эпителия в результате воспаления отмирают, а тех, что остаются, недостаточно, чтобы выводить из дыхательных путей накопившуюся слизь [9] . Мокрота сгущается, раздражает рецепторы, и в результате человек начинает кашлять, избавляясь таким образом от мокроты. Такую разновидность кашля мы и называем влажным.
Влажный кашель может быть и малопродуктивным (тогда его часто путают с сухим). В этом случае откашливание затруднено, если мокрота сильно сгущается или если силы мышц недостаточно для ее выведения. Вторая ситуация особенно характерна для детей. По описаниям ощущений пациентов, влажный кашель как будто идет из груди. Часто он сопровождается клокочущими звуками, чувством заложенности, которое уменьшается после приступа. Если же мокрота отходит плохо, то она продолжает сгущаться и служит питательной средой для бактерий. Одним из самых опасных осложнений, спровоцированных малопродуктивным кашлем, является вторичная бактериальная пневмония.
Виды средств, которые рекомендуются при влажном кашле, различаются по нескольким направлениям:
Муколитические препараты (эффективно разжижают мокроту):
Средства, стимулирующие отхаркивание:
- Рефлекторно действующие препараты раздражают слизистую желудка и усиливают секрецию слизистых желез бронхов: термопсис, алтей, корень солодки, терпингидрат и другие.
- Препараты резорбтивного действия всасываются в ЖКТ, выделяются слизистой бронхов и, увеличивая бронхиальную секрецию, разжижают мокроту, облегчают отхаркивание: натрия и калия йодид, аммония хлорид, натрия гидрокарбонат и прочие. Однако у них есть минус: эти средства значительно увеличивают объем бронхиальной слизи, что при затруднении откашливания ухудшает состояние и может приводить к развитию осложнений.
Комбинированные препараты
Это средства, комплексно действующие на причины влажного кашля — респираторные вирусы и бактерии, воспаление и мокроту в бронхах — и обладающие муколитическим, отхаркивающим, противовоспалительным, спазмолитическим, противомикробным действием.
Для облегчения влажного кашля и перевода его в более продуктивное состояние оптимально применять комплексные средства, которые действуют не по одному, а сразу по нескольким направлениям. Это позволит быстрее добиться желаемого результата и улучшить самочувствие пациента. Но и тут есть некоторые ограничения. Во-первых, в составе комбинированного препарата должно быть не более трех активных ингредиентов из разных групп. Во-вторых, каждый активный компонент должен содержаться в препарате в безопасной дозе. И в-третьих, комплексный препарат не должен повышать риск развития побочных эффектов [10] .
Сам по себе кашель не является признаком конкретного заболевания: различные виды кашля сопровождают многие патологии. Если пациент обращается к врачу с такой жалобой, следует оценить общее состояние больного, характер и интенсивность кашля, учесть такие факторы, как наличие заболеваний, провоцирующих кашель, прием препаратов, образ жизни человека и другие. Только после этого можно начинать лечение: лучше, когда оно комплексное и воздействует на разные механизмы формирования кашля, а также на симптомы. Это особенно актуально, если на кашель жалуются дети.
Разнообразие причин, вызывающих кашель, высокая опасность перехода кашля в хроническую форму при неправильном подборе препаратов — все это говорит о важности лечения под наблюдением врача. Только он может точно назвать причину кашля и назначить оптимальную терапию, а пациенту не придется задаваться вопросами, как определить вид кашля и какое лекарство принимать.
Однако бывают случаи, когда нужно приобрести препарат от кашля самостоятельно. Дать универсальный совет на все случаи жизни невозможно: как различаются виды кашля, так и различаются подходы к терапии. Однако можно сформулировать некоторые общие рекомендации.
При любом виде кашля, сухом или влажном, важно снять воспаление в дыхательных путях. Поэтому использование народных методов (различных травяных полосканий, меда или теплого питья), а также прием противовоспалительных средств рекомендуется в большинстве случаев.
К наиболее вероятным причинам кашля, требующего антибактериальной терапии, относят трахеит, воспаление легких или бронхит бактериального происхождения. Болезни характеризуются поражением нижней дыхательной системы – легких, бронхов, гортани, трахеи. Антибиотик от кашля устраняет не сам симптом, а причину его появления – болезнетворные бактерии. Препарат уничтожает патогенную флору, восстанавливая функции пораженных органов. Выбор противомикробных средств определяется типом возбудителя инфекции.
Когда необходимы антибактериальные препараты при кашле
При кашле с мокротой желтого или зеленого цвета назначаются антибиотики. Характерный оттенок слизи свидетельствует о бактериальном воспалении ЛОР-органов, которое устраняется только противомикробными средствами. Их используют в терапии ряда респираторных болезней:
- бронхит;
- туберкулез;
- трахеит;
- пневмония;
- ларингит;
- ринофарингит;
- трахеобронхит.
Антибиотики широкого спектра действия уничтожают большую часть бактерий, поражающих ЛОР-органы. При кашле и температуре используются препараты из группы макролидов, пенициллинов, фторхинолонов и цефалоспоринов.
Почему противомикробные препараты должен назначать врач
Чтобы выяснить, какой антибиотик лучше при кашле, необходимо определить возбудителя инфекции. Некоторые болезнетворные бактерии устойчивы к действию противомикробных средств пенициллинового ряда. Поэтому врачи выписывают пациентам таблетки только после получения результатов бакпосева мазка из зева или мокроты.
Лечение кашля антибиотиками будет эффективным только в случае бактериального поражения органов дыхания. Категорически запрещено использовать препараты при простуде, гриппе, парагриппе и других вирусных болезнях. Они снижают общий иммунитет, что создает условия для размножения болезнетворных микробов.

Противомикробные лекарства отчасти оказывают негативное воздействие на человеческий организм. При приеме таблеток уничтожаются не только болезнетворные, но и полезные бактерии. Поэтому во время антибактериальной терапии пневмонии, туберкулеза или трахеита параллельно назначаются пробиотики – Линекс, Бифиформ, Лактиале и т.д. Они содержат штаммы живых лактобактерий, нормализующих микрофлору кишечника.
В некоторых случаях кашель вызывается аллергической реакцией. В процессе откашливания из органов дыхания выводятся аллергены и пылевые частицы. В таких ситуациях назначаются антигистаминные средства, а антибиотики не помогут.
20 самых эффективных и безопасных антибиотиков от кашля
Дешевые антибиотики эффективны при среднетяжелых и тяжелых бактериальных ЛОР-патологиях. В список лучших препаратов входят лекарства из группы пенициллинов, макролидов, фторхинолонов, тетрациклинов и цефалоспоринов. Аминопенициллины обычно назначаются для устранения кашля при неосложненных заболеваниях.
Полусинтетический антибиотик содержит компоненты из группы пенициллинов – амоксициллин. Подавляет синтез клеточных оболочек бактерий, что приводит к их гибели. Лекарство широкого спектра действия применяется при затяжном кашле, который вызван такими болезнями:
- воспаление легких;
- ларингит;
- синусит;
- фарингит;
- трахеит;
- назофарингит;
- ларингит.
При обострении инфекции взрослые принимают по 2-4 таблетки дважды в сутки. В случае тяжелого течения пневмонии количество приемов препарата увеличивают до 3 раз в день.
Полусинтетический дешевый антибиотик от кашля относится к группе пенициллинов. Проявляет выраженный бактерицидный эффект в отношении стафилококков, энтерококков, стрептококков и т.д. Используется в терапии таких патологий:
- бронхит;
- абсцесс легкого;
- синусит;
- ангина;
- воспаление легких;
- фарингит и т.д.
Ампициллин в форме порошка предназначен для внутримышечного введения. Предварительно его разводят с 1 ампулой воды для инъекций. При среднетяжелом течении ЛОР-патологий вводят по 0.5-1 г антибиотика каждые 7 часов.
Для ликвидации воспаления в ЛОР-органах при вялотекущем бронхите, пневмонии, синусите и фарингите назначается антибиотик из группы макролидов. Азитромицин обладает меньшей токсичностью, чем другие противомикробные средства. Поэтому его используют даже в педиатрии.

Антибиотик от кашля взрослым в 3 таблетках рекомендуется принимать 3 дня по 500 мг в сутки. В случае необходимости Азитромицин при кашле заменяют более дешевыми аналогами – Зи-фактором, Азитроксом.
Этот антибиотик от сухого кашля взрослым назначается при тяжелом бактериальном воспалении нижних или верхних дыхательных путей. Лекарство из группы пенициллинов вводится в вену или мышцу. Сначала порошок 1 ампулы разбавляют с 3 мл воды для инъекций.
Дозировка Амписульбина определяется тяжестью течения патологии (суточная доза):
- легкая – 1.5-3 г;
- среднетяжелая – не более 6 г;
- тяжелая – до 12 г.
При нарушении работы почек уменьшают дозу и частоту использования препарата.
Препарат на основе амоксициллина и клавулановой кислоты выпускается в виде суспензии для приема внутрь. Амоксиклав при кашле взрослому назначается в дозировке 500 мг трижды в сутки. При остром бактериальном синусите, внебольничной пневмонии и вялотекущем бронхите дозу корректируют в зависимости от тяжести заболевания.
Амоксиклав от сухого кашля для детей используют только по назначению врача. Пациентам с весом до 40 кг назначают не более 20 мг препарата на каждый килограмм массы.
Цефалоспориновые антибиотики при сухом кашле у взрослых используются при тяжелых респираторных заболеваниях:
- воспаление легких;
- вялотекущий бронхит;
- абсцесс легких;
- плеврит.
Перед использованием Цефтриаксона проводят кожную пробу для определения степени чувствительности организма к препарату. Таблетки от кашля принимают по 1-2 шт. каждые 24 часа. При необходимости дозу увеличивают в 2 раза – до 4 таблеток в день.
Препарат в форме суспензии содержит цефиксим, который относится к цефалоспоринам третьего поколения. Антибиотики при кашле активны в отношении более 89% бактерий, поражающих органы дыхания. Сорцеф назначают при воспалении нижней и верхней части дыхательной системы.
Дети от 10 лет и взрослые принимают по 400 мг антибиотика однократно. Прием еды не влияет на эффективность лекарства. Курс противомикробной терапии составляет 7 дней.
Макролидные антибиотики при влажном кашле используются в качестве альтернативы пенициллинам при повышенной чувствительности к их компонентам. Дети от 5 лет принимают лекарство с учетом веса – не более 50 мг на 1 кг массы. При воспалении легких или бронхите у взрослых назначают до 4 таблеток в день на 2-4 приема. В тяжелых случаях рекомендуется увеличить дозировку до 5-6 таблеток в сутки.
Цефалоспориновый препарат III поколения обладает выраженным бактерицидным действием в отношении кокковых инфекций. Выпускается в форме суспензии и таблеток для приема внутрь. Взрослые и подростки принимают по 400 мг лекарства за 1 или 2 приема.

Сироп от кашля с антибиотиком для детей предварительно взбалтывают для растворения осадка. Дозу определяет врач с учетом веса, возраста и тяжести течения болезни.
В отличие от цефалоспоринов второго поколения, Такстам обладает более широким спектром действия. Препарат выпускается в виде порошка для инъекций.
Эти антибиотики при сильном кашле и насморке у взрослых применяются для лечения абсцессов в органах дыхания, гнойного воспалении легких, бронхита, назофарингита и т.д.
Детям с весом от 50 кг и взрослым Такстам вводят внутривенно или внутримышечно. Предварительно порошок 1 ампулы разводят с водой для инъекций. Суточная доза антибиотика не превышает 12 г. Ее разделяют на 3-4 приема, то есть через каждые 6 часов.
Порошок для инъекций содержит цефотаксим – цефалоспориновый антибиотик. При мокром кашле, сопровождающем воспаление легких, трахеит или плеврит, назначают по 1 г препарата через каждые 12 часов. Ампулу порошка предварительно растворяют в 4 мл воды для инъекций. При кашлевых приступах и разлитом воспалении легких дозу увеличивают до 3-4 г в день.
Лекарство от кашля разрушает клеточные мембраны бактерий, устраняя воспаление в органах дыхания. Цефобид эффективен в отношении патогенов, которые вырабатывают пенициллиназу, то есть устойчивы к пенициллинам. Стандартная доза для взрослых составляет 4 г, а для детей – 2 г дважды в день.
Бета-лактаматные препараты – лучшие антибиотики от лающего кашля. Фоксеро содержит цефоподаксин, который не инактивируется большинством болезнетворных бактерий. Выпускается в форме суспензии для приема внутрь. Включается в терапию таких болезней:
- фарингит;
- синусит;
- внебольничная пневмония;
- вялотекущий бронхит.
Принимают во время еды по 200-400 мг дважды в сутки.
Комбинированный антибиотик содержит сульбактам и цефтриаксон, которые обеспечивают высокую противомикробную активность и устойчивость к пенициллиназе. При кашле, вызванном ЛОР-инфекциями, принимают по 1.5-2 г препарата дважды в сутки. Новорожденным и детям до 3 лет назначают не более 50 мг цефтриаксона на 1 кг массы.
Цефалоспорины второго поколения проявляют активность в отношении бактерий, которые устойчивы к пенициллинам.

Прием антибиотиков при кашле показан во время лечения:
- тонзиллита;
- бронхоэктазов;
- вялотекущего бронхита;
- абсцесса легких;
- пневмонии.
Вводится лекарство внутривенно или внутримышечно по 750 мг в сутки, разделенных на 3 приема.
Порошок для инъекций из группы антибиотиков цефалоспоринового ряда содержит два активных компонента – цефоперазон и сульбактам. Применяется исключительно парентерально, то есть внутривенно или внутримышечно. Если кашлевые приступы вызваны воспалением дыхательных путей, назначают по 2-4 г цефоперазина в сутки. Детям дозу определяют по весу – до 40 мг на 1 кг в сутки.
Комбинированное противомикробное средство с цефтриаксоном выпускается в виде порошка для инъекций. Для купирования кашля при бактериальном поражении органов дыхания 1.5 г лекарства растворяют в Лидокаине. Приготовленный раствор вводят в ягодичную мышцу.
Офлоксацин применяется для лечения кашля только при бактериальном воспалении дыхательной системы:
- внебольничная пневмония;
- бактериальный синусит;
- назофарингит;
- вялотекущий и острый бронхит.
Антибиотик принимают дозами по 200-400 мг в день. Длительность терапии – не более 10 дней.
Таблетки из группы фторхинолонов рекомендуется пить при кашле, вызванном бронхоэктатической болезнью, гнойным тонзиллитом, кистозным фиброзом и т.д. При бактериальной инфекции в органах дыхания принимают по 200 мг антибиотика дважды в сутки. В случае гнойного воспаления бронхов длительность терапии составляет 7-10 дней. При отеке гортаноглотки рекомендован однократный прием 400 мг препарата в течение 7 дней.
Таблетки на основе моксифлоксацина применяются при осложненных бактериальных инфекциях. Авелокс проявляет бактерицидную активность в отношении внутриклеточных микробов. Среднесуточная доза для взрослого при кашле без температуры составляет 400 мг. Продолжительность лечения болезней верхних дыхательных путей – 7 суток, воспаления легких – 10 суток.
Другие препараты
Противомикробные лекарства способны вызвать сильные побочные эффекты – дисбактериоз, вторичный иммунодефицит, диарею, обезвоживание и т.д. Поэтому аптечные препараты при сильном кашле назначаются только врачом.
В список антибиотиков от кашля взрослым при бактериальных инфекциях входят:
- Флемоксин Солютаб;
- Моксимак;
- Сумамед;
- Аугментин;
- Вигамокс;
- Азлоциллин;
- Плевилокс;
- Грамокс;
- Оксамп;
- Доксициклин и т.д.
Некоторые препараты нельзя давать детям и принимать при дисфункции почек или печени. Поэтому перед приемом антибиотиков стоит посоветоваться с ЛОР-врачом.
Какие группы антибиотиков принимают с осторожностью
Инфекционисты выделяют группы противомикробных средств, которые вызывают сильные побочные действия. Одни повышают риск возникновения устойчивости микробов к антибиотикам, а другие – нарушают функции печени и почек. С осторожностью следует принимать лекарства из группы цефалоспоринов. Их назначают в тех случаях, когда не помогают пенициллины или макролиды.
Для массовой доступности ВОЗ рекомендует использовать полусинтетические пенициллиновые препараты – Амоксициллин, Ампициллин. Рациональное использование сильнодействующих средств снижает вероятность появления побочных реакций.
Читайте также:
- Воздух с грибковыми инфекциями
- Царапины от собак инфекции
- Где находиться инфекционное отделение 40 больницы
- Шанкр амигдалит может быть
- Лечение быстрое простуда нос и губы лихорадка
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.

