Инфекционные осложнения при псориазе

Как правило, осложнениями псориаза называют тяжелые формы течения этого заболевания. Сюда относят псориатическую эритродермию, генерализованный пустулезный псориаз и псориатический артрит. Все эти состояния либо потенциально опасны для жизни пациента либо могут приводить к инвалидности.
Псориатическая эритродермия – это такая форма проявления псориаза, когда в патологический процесс вовлекается практически весь кожный покров. Кожа становится ярко-красной, она отечна, имеется обильное шелушение. У больных поднимается температура, их мучает озноб, зуд и жжение. Характерно увеличение лимфатических узлов – полиаденит. Псориатическая эритродермия нередко является результатом обострения обычного псориаза и провоцируется неправильным лечением, например резкой отменой системной терапии, но актуальны и обычные провоцирующие факторы – прием алкоголя, стрессы, инфекционные заболевания и др. Эта форма может привести к летальному исходу, так как нарушается способность организма к поддержанию теплообмена, к тому же страдает барьерная функция кожи, что может привести к генерализованному гнойному поражению или даже к сепсису.
Генерализованный пустулезный псориаз – самая тяжелая форма заболевания. Пустулы (поверхностно-гнойничковые элементы) могут возникать как на фоне уже имеющихся псориатических бляшек, так и на коже без предшествующих высыпаний. У части больных пустулы стерильны, а у других из них высевается золотистый стафилококк или b-гемолитический стрептококк. Некоторые пустулы засыхают и на их месте образуются корочки, на месте других появляются новые гнойники.
Течение пустулезного псориаза волнообразное. Появление новых высыпаний сопровождается ухудшением общего состояния, интоксикацией и повышением температуры. В начале очаги находятся изолировано друг от друга, но они быстро увеличиваются в размерах и, сливаясь, захватывают большие участки кожи, так что отдельные бляшки перестают быть различимыми. Пустулы также склонны к слиянию, и когда это происходит, образуются очаги отслойки эпителия в виде гнойных озер. Несколько легче протекает ладонно-подошвенный пустулезный псориаз. Здесь главным образом поражается кожа ладоней (в области возвышения большого пальца) и стоп (поверхность свода стопы).
Псориатический артрит развивается приблизительно у каждого десятого больного. Поражаются суставы рук, ступней, запястий, голеностопные суставы, а также шейный и пояснично-крестцовый отделы позвоночника. Заболевание начинается с воспаления суставной сумки – синовита. Сам по себе воспалительный процесс выражен слабо, преобладают фиброзные изменения и воспаления сухожилий. Выделяют пять форм псориатического артрита:
- Асимметричный олигоартрит – поражается 2-3 сустава.
- Артрит с вовлечением в процесс концевых межфаланговых суставов.
- Симметричный ревматоидоподобный артрит.
- Мутилирующий (обезображивающий) артрит.
- Псориатический спондилоартрит – обычно локализуется в крестово-подвздошных сочленениях, протекает обычно малосимптомно и обнаруживается случайно при рентгенологических исследованиях.

Нередко, перед появлением артритов, больные жалуются на ухудшение общего состояния, боли в мышцах и суставах. Артрит может развиваться медленно или остро. Помимо боли в суставах характерна также утренняя скованность. Особенностью псориатического артрита является асимметричность поражения (в отличие от ревматоидного), поражение так называемых суставов исключения межфалангового сустава большого пальца и дальнего межфалангового сустава пятого пальца на руке, одиночное поражение межфаланговых суставов, которое может сочетаться с поражением ногтей. При этом область сустава опухает, кожа над ним приобретает бордовую окраску и сустав становится похож на редиску. Характерным также является поражение всех межфаланговых суставов на одном пальце, при этом еще воспаляются мягкие ткани, образуется отек и палец становится похож на сосиску – такое состояние носит название осевой артрит.
Псориаз, особенно его умеренная и тяжелая формы, часто сопровождается сопутствующими заболеваниями. Такое состояние называется коморбидной патологией. В частности, у людей, страдающих псориазом, отмечается повышенный относительный риск ишемической болезни сердца, инсульта, гипертонической болезни, дислипидемии, диабета и болезни Крона. Повышенный риск развития этих заболеваний доказали результаты большого исследования, когда сравнивали две группы больных: одна с псориазом, а вторая с другими кожными заболеваниями. Поэтому при подборе терапии конкретному пациенту, нужно учитывать степень выраженности каждого заболевания отдельно и его влияние на общее состояние больного.
Как и при других тяжелых хронических заболеваниях, больные псориазом подвержены депрессии. Ученые не исключают генетическую связь этих состояний, т.к. в обоих случаях иммунопатологические и эндокринные факторы. В зависимости от локализации поражений, люди испытывают физический и психический дискомфорт, возникают трудности в социальной адаптации. В некоторых случаях осложнения псориаза могут привести к инвалидности.
Псориаз относят к числу тех болезней, причины появления и развития которых до конца специалистами не изучены. На протяжении всего времени существования человеческой цивилизации доктора пытаются найти лекарство, способное избавить больного от неприятного и опасного недуга.
Может ли болезнь пройти сама по себе?
Возможно, в истории человечества и встречались случаи, когда больной полностью выздоравливал. Но специалистам такие чудеса, к сожалению, неизвестны.

Псориаз относится к числу аутоиммунных заболеваний, возникающих в результате сбоев в работе иммунной системы. Поэтому полностью контролировать его течение не получится. Псориатические проявления могут исчезать на некоторое время (у каждого больного длительность временного выздоровления будет разной).
В период ремиссии проявления болезни нередко угасают, давая пациенту ощущение полного исцеления. Но, как показывает практика, недуг рано или поздно возвращается.
Чем опасен псориаз, если его не лечить?
Псориаз опасен осложнениями, которые он может повлечь за собой. С течением времени и при условии отсутствия лечения патологический процесс может распространиться не только на кожные покровы, но также на суставы и внутренние органы. Некоторые процессы являются необратимыми.

К осложнениям, которые может вызвать не подвергающийся лечению недуг, можно отнести:
- псориатическую эритродермию;
- псориатический артрит;
- генерализованный пустулезный псориаз.
Также возможно развитие экссудативной, себорейной или ладонно-подошвенной формы болезни, доставляющей своему обладателю много неприятных ощущений.
Осложнения, сопровождающие псориаз, в мужском организме могут проявить себя по-разному.

На фоне основного недуга у пациента может появиться:
- псориатический артрит;
- сбои в работе печени;
- нарушение функционирования сердечно-сосудистой системы.
Если острое течение болезни у юноши наблюдается в возрасте 15-20 лет, высока вероятность наступления инвалидности и полной потери трудоспособности с ранних лет.
В некоторых случаях в возрасте от 30 до 50 лет наблюдается период ремиссии. Однако у таких пациентов в большинстве случаев наблюдается резкое обострение в 55 лет.
Развитие осложнений болезни в мужском организме протекает быстрее, чем в женском. Специалисты обычно связывают это с недисциплинированностью мужчин, а также с тягой представителей сильного пола к употреблению алкоголя.
Помимо перечисленных выше осложнений, у мужчин также часто развивается паховый псориаз, игнорирование которого приводит к развитию вульгарной формы болезни. Образования, появившиеся в зоне паха, вызывают зуд и жжение, препятствуя реализации сексуальной функции.

Для женского организма болезнь не менее опасна, чем для мужского. У представительниц прекрасного пола псориаз также может вызвать псориатический артрит, экссудативную, себорейную или ладонно-подошвенную формы болезни, сбои в работе печени, сердца и сосудов.
Наиболее опасными являются осложнения, вызванные псориазом во время беременности.
Под воздействием недуга возможно ухудшение работы сосудов плаценты, в результате чего повышается вероятность замедления или полной остановки внутриутробного развития плода. Однако так случается не всегда.
В большинстве случаев будущим мамам, страдающим псориазом, все же удается выносить совершенно здорового малыша. Более того, у беременных болезнь обычно протекает легче: имеющиеся бляшки становятся бледнее, уменьшаются в размерах, а новые высыпания не появляются.

Детский псориаз считают разновидностью дерматоза. Проявляется заболевание таким же образом, как и у взрослых.
У маленьких пациентов псориаз протекает на клеточном уровне немного иначе, чем у взрослых, поэтому маленьким пациентам требуется иная терапия.
Влияние заболевания на внутренние органы человека
Псориаз способен поражать не только кожные покровы, но и внутренние органы. Как правило, такие осложнения возникают у людей среднего и пожилого возраста, страдающих псориазом в течение длительного периода.
В процессе обострения болезни в тканях происходят биохимические процессы, поэтому недуг начинает активно поражать внутренние органы.

Обычно под удар попадают:
- сосуды и сердце;
- почки и печень;
- органы эндокринной и выделительной системы;
- органы ЖКТ;
- глаза.
Если направлять терапию только на устранение внешних проявлений болезни и не лечить пораженные органы, возможно развитие необратимых процессов, которые могут привести к появлению нарушений в работе определенных органов или целых систем.
Как болезнь влияет на суставы?

В большинстве случаев поражение суставных связок является осложнением псориаза. Однако в некоторых случаях именно патологические изменения в суставах являются первичным симптомом псориаза.
Псориатический артрит очень похож по симптоматике на ревматоидный артрит.
Болезнь поражает преимущественно мелкие суставы рук и ног, что сопровождается болевыми ощущениями, а также покраснением и припухлостью в области развития патологии.
Качество жизни больных

Качество жизни больных зависит от наличия или отсутствия лечения и его эффективности.
Своевременно принятые медицинские меры помогают остановить развитие болезни, тем самым облегчив состояние больного.
В тех случаях, когда медикаментозное лечение начинают на ранних стадиях, болезнь оказывает несущественное влияние на качество жизни пациента.
Можно ли умереть?
Сам по себе псориаз не является смертельно опасным недугом. А вот осложнения, которые вызывает данная патология, вполне могут спровоцировать летальный исход или увеличить вероятность его наступления в десятки раз.
Причины смертельных исходов
Существует несколько ситуаций, когда болезнь может привести к смертельному исходу. В их числе:

- инвалидность, наступившая вследствие тяжелого течения болезни;
- тяжелые патологии;
- появление серьезных осложнений в работе сердца, сосудов, печени и почек;
- длительный курс лечения с применением цитостатиков и кортикостероидов.
В тех случаях, когда болезнь удается взять под контроль на ранних этапах развития, недуг не представляет никакой опасности для жизни пациента.
Какие болезни не страшны организму псориазника?
Данный вопрос до конца специалистами не изучен. Поскольку причиной развития псориаза принято считать сбои в работе иммунной системы, то и на различные заболевания организм может реагировать по-разному.
Видео по теме
О том, чем опасен псориаз для мужчин, женщин и детей, в видео:
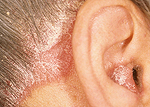
Псориаз (чешуйчатый лишай) – хроническое незаразное заболевание, поражающее кожу, ногти и суставы. Характеризуется появлением на коже мономорфной сыпи: узелков ярко-розового цвета, покрытых серебристыми чешуйками. Элементы сыпи могут сливаться в различные конфигурации, напоминающие географическую карту. Сопровождается умеренным кожным зудом. Псориаз ухудшает внешний вид кожи, доставляет психологический дискомфорт пациенту. При поражении суставов развивается псориатический артрит. Опасен генерализованный пустулезный псориаз беременных, ведущий к поражению плода и выкидышу.
МКБ-10



Общие сведения
Псориаз – широко распространенное хроническое кожное заболевание, характеризующееся мономорфной сыпью из плоских папул, имеющих тенденцию к слиянию в крупные бляшки, которые очень быстро покрываются рыхлыми серебристо-белыми чешуйками. Псориаз имеет волнообразное течение, заболеваемость – 2% от всего населения, диагностируется одинаково как у мужчин, так и у женщин.
Причины возникновения и патогенез псориаза
Этиология и патогенез псориаза до конца не изучены, но результаты исследований дают основание полагать, что наследственная, инфекционная или неврогенная природа наиболее вероятны. Наследственную природу псориаза подтверждают факты, что заболеваемость выше в тех семьях, в которых псориаз уже был диагностирован, кроме того у монозиготных близнецов концентрация заболеваемости тоже выше, чем в остальных группах. Инфекционная этиология псориаза сводится к наличию измененных комплексов и включений, как при вирусной инфекции, но, однако идентифицировать вирус пока не удается.
И, на сегодняшний день, псориаз считают мультифакторным заболеванием с долей генетических и инфекционных компонентов. В группу риска по заболеваемости псориазом попадают люди с постоянной травматизацией кожи, с наличием хронических стрептококковых инфекций кожи, с нарушениями вегетативной и центральной нервной системы, с эндокринными нарушениями, кроме того злоупотребление алкоголем повышает вероятность возникновения псориаза.
Клинические проявления псориаза

Первичным элементом псориаза является одиночная папула розового или красного цвета, которая покрыта большим количеством рыхлых серебристо-белых чешуек. Важным диагностическим признаком является триада псориаза: феномен стеаринового пятна, терминальной пленки и точечного кровотечения при соскабливании чешуек.
В стадии развития псориаза высыпаний немного, постепенно в течение месяцев и даже лет их количество увеличивается. Псориаз очень редко дебютирует интенсивными и генерализованными высыпаниями, такое начало можно наблюдать после острых инфекционных заболеваний, тяжелых нервно-психических перегрузок и после массивной медикаментозной терапии. Если псориаз имеет такое начало, то высыпания отечные, имеют ярко-красный цвет и быстро распространяются по всему телу, псориатические бляшки гиперемированны, отечны и нередко зудят. Папулы локализуются на сгибательных поверхностях, особенно в области коленных и локтевых суставов, на туловище и волосистой части головы.
Для следующей стадии псориаза характерно появление новых, уже небольших элементов на местах расчесов, травм и потертостей, эта клиническая особенность называется феноменом Кебнера. В результате периферического роста, вновь возникшие элементы сливаются с уже имеющимися и образуют симметричные бляшки или располагаются в виде линий.

В третьей стадии псориаза интенсивность периферического роста бляшек снижается, а их границы становятся более четкими, цвет пораженной кожи приобретает синюшный оттенок, наблюдается интенсивное шелушение на всей поверхности элементов. После окончательной остановки роста бляшек псориаза по их периферии образуется псевдоатрофический ободок - ободок Воронова. При отсутствии лечения псориаза бляшки утолщаются, иногда можно наблюдать папилломатозные и бородавчатые разрастания.
В стадии регресса симптоматика псориаза начинает угасать, при этом нормализация кожи идет от центра пораженной поверхности к периферии, сначала исчезает шелушение, нормализуется цвет кожных покровов и в последнюю очередь исчезает инфильтрация тканей. При глубоких поражениях псориазом и при поражениях тонкой и рыхлой кожи иногда может наблюдаться временная гипопигментация после очищения кожи от высыпаний.
Экссудативный псориаз отличается от обычного наличием корко-чешуек на бляшках, которые образуются за счет пропитывания экссудатом, в складках тела может быть мокнутие. В группу риска по заболеваемости экссудативным псориазом попадают больные сахарным диабетом, люди с гипофункциями щитовидной железы (гипотиреоз) и имеющие избыточную массу тела. Пациенты с такой формой псориаза отмечают зуд и жжение на пораженных участках.

У людей, которые заняты тяжелым физическим трудом, чаще встречается псориаз ладоней и подошв. При таком виде псориаза основная часть высыпаний локализованы на ладонях, на теле встречаются лишь единичные участки сыпи.
Пустулезные формы псориаза начинаются с одного небольшого пузырька, который быстро перерождается в пустулу, а при вскрытии образует корку. В дальнейшем процесс распространяется на здоровую кожу в виде обычных псориатических бляшек. При тяжелых формах генерализованного пустулезного псориаза на инфильтрированной коже могут появляться внутриэпидермальные мелкие пустулы, которые сливаясь, образуют гнойные озера. Такие пустулы не склонны к вскрытию и подсыхают в коричневые плотные корочки. При пустулезных формах псориаза поражения симметричные, часто в процесс вовлекаются ногтевые пластины.
Артропатическая форма псориаза является одной из тяжелых, наблюдается боль без деформации сустава, но в некоторых случаях сустав деформируется, что приводит к анкилозу. При псориатических артритах симптоматика псориаза со стороны кожи может наступить гораздо позже, чем артралгические явления. В первую очередь поражаются мелкие межфаланговые суставы и уже позднее в процесс вовлекаются крупные суставы и позвоночник. Из-за постепенно развивающегося остеопороза и деструкции суставов артопатическая форма псориаза часто заканчивается инвалидизацией больных.
Помимо высыпаний на коже при псориазе наблюдаются вегетодистонические и нейроэндокринные расстройства, в моменты обострений пациенты отмечают повышение температуры. У некоторых больных псориазом может быть астенический синдром и атрофия мышц, нарушения работы внутренних органов и симптомы иммунодефицитов. Если псориаз прогрессирует, то висцеральные нарушения становятся более выраженными.
Псориаз имеет сезонное течение, большая часть рецидивов наблюдаются в холодное время года и очень редко псориаз обостряется летом. Хотя в последнее время смешанные формы псориаза, рецидивирующие в любое время года, диагностируют все чаще.
Диагностика псориаза
Диагноз ставят дерматологи на основании внешних кожных проявлений и жалоб пациента. Для псориаза характерна псориатическая триада, в которую входят феномен стеаринового пятна, феномен псориатической пленки и феномен кровяной росы. При поскабливании даже гладких папул усиливается шелушение, и поверхность принимает сходство со стеариновым пятном. При дальнейшем поскабливании после полного удаления чешуек происходит отслойка тончайшей нежной просвечивающей пленки, которая покрывает весь элемент. Если продолжить воздействие, то терминальная пленка отторгается и обнажается влажная поверхность, на которой возникает точечное кровотечение (капелька крови, напоминающая каплю росы).
При атипичных формах псориаза необходимо проводить дифференциальную диагностику с себорейной экземой, папулезной формой сифилиса и розовым лишаем. При гистологических исследованиях выявляется гиперкератоз и почти полное отсутствие зернистого слоя дермы, шиповатый слой дермы отечен с очагами скоплений нейтрофильных гранулоцитов, по мере увеличения в объеме такого очага, он мигрирует под роговой слой дермы и образует микроабсцессы.
Лечение псориаза
Лечение псориаза должно быть комплексным, вначале применяются местные лекарственные препараты, а курсовое медикаментозное лечение подключают при неэффективности местного лечения. Соблюдение режима работы и отдыха, гипоаллергенная диета, избегание физических и эмоциональных нагрузок имеют большое значение в терапии псориаза.
Седативные препараты, такие как настойка пиона и валерианы снимают нервную возбудимость пациентов, тем самым снижая выброс в кровь адреналина. Прием антигистаминных препаратов нового поколения уменьшает отечность тканей и препятствует экссудации. Тавегил, Фенистил, Кларитидин, Телфаст не вызывают сонливости и имеют минимум побочных эффектов, что позволяет больным псориазом вести привычный образ жизни.
Применение легких диуретиков при экссудативной форме псориаза уменьшает экссудацию и как следствие уменьшает образование обширных слоистых корочек. Если имеются поражения со стороны суставов, то показан прием нестероидных противовоспалительных препаратов для купирования болевого синдрома – Ортофен, Напроксен и препараты, содержащие ибупрофен в качестве активного вещества. Если же псориатические нарушения в суставах более серьезные, то используют лечебные пункции суставов с внутрисуставным введением бетаметазона и триамцинолона.
При пустулезной форме псориаза, псориатических поражениях ногтей и при эритродермическом псориазе ароматические ретиноиды назначаемые сроком не менее месяца дают хороший эффект. Применение кортикостероидов оправдано лишь при кризах псориаза, препараты пролонгированного действия, например Дипропсан с последующим плазмофорезом позволяют быстро купировать псориатический криз.
Такие физиотерапевтические процедуры, как парафиновые аппликации, УФ-облучение показаны при разных формах псориаза. В прогрессирующей стадии псориаза применяют противовоспалительные мази, если имеется инфекционный процесс, то мази с антибиотиком. Эффективно лазерное лечение псориаза и фототерапия. При переходе псориаза в стационарную стадию показаны кератолитические мази и кремы, например салициловая, ретиноевая и Бенсалитин. Проводится криотерапия псориатических бляшек. Если псориазом поражена волосистая часть головы, то применяют низкопроцентные серно-салициоловые мази, так как при увеличении содержания салициловой кислоты мазь оказывает ярко выраженный кератолитический эффект.
В стадии обратного развития местно применяют редуцирующие мази, постепенно увеличивая их концентрацию. Это дегтярная, ихтиоловая и нафталановая мази или же мази, содержащие в себе эти компоненты. Местное применение низко концентрированных корикостероидных мазей показаны на всех стадиях псориаза. Препараты, которые модулируют пролиферацию и дифференцировку кератиноцитов являются перспективным направлением в современной терапии псориаза. В период реабилитации санаторно-курортное лечение с сульфидными и радоновыми источниками помогают добиться стойкой и длительной ремиссии.
Профилактика псориаза
Специфической профилактики псориаза не существует, но после дебюта заболевания, необходимо принимать седативные препараты, проводить курсы витаминотерапии и коррекцию заболеваний, которые провоцируют рецидивы псориаза.
Своевременная терапия псориаза позволяет добиться длительной ремиссии и является профилактикой осложненных форм заболевания.

Псориазом (чешуйчатым лишаем) называют распространенное системное заболевание, от неприятных симптомов которого страдает около 4% населения Земли. Главные признаки недуга – так называемые псориатические бляшки – это вначале единичные, а после – множественные красновато-розовые выпуклые рельефные пятна на коже, поверхность которых обильно усыпана характерными шелушащимися элементами – серебристо-серыми чешуйками.
О патологии
Конечно, существует масса теорий, объясняющих происхождение псориатических бляшек, но ни одна из них пока не является официально признанной. К числу наиболее распространенных подходов к трактовке происхождения псориаза относят:
- Аутоиммунный;
- Метаболический;
- Аллергический;
- Гормональный;
- Стрессовый;
- Лекарственный;
- Генетический.
Более того, существует еще масса внешних факторов, которые, по мнению специалистов, обуславливают появление новых сыпных элементов и становятся причиной возникновения рецидивов недуга. К таковым можно причислить:
- Чрезмерное пребывание под прямыми солнечными лучами;
- Неправильно подобранное симптоматическое лечение псориаза;
- Долговременный прием определенных лекарственных препаратов;
- Частые стрессы;
- Неправильное питание;
- Злоупотребление алкоголем, курение;
- Смена климатических условий проживания;
- Хронические заболевания (в том числе кожные);
- Очаги инфекций в организме и т. д.
Несмотря на то, что этиология этого недуга так до конца и не изучена, однозначно установлено – при неправильно подобранном лечении либо полном отсутствии такового заболевание распространяется не только на ногтевые пластины, волосистую часть головы, суставы, но и сказывается на функциях всех внутренних органов.
Основные последствия недуга
Чаще всего чешуйчатый лишай – это хроническое заболевание с рецидивирующим течением, главными опознавательными знаками которого являются псориатические бляшки на коже. Общая симптоматика, как правило, стерта. Самая распространенная форма псориаза – вульгарная – сопровождается появлением на кожных покровах единичных очагов с четко очерченными границами (они шелушатся, чешутся, присутствует гиперемия).
Но при условии воздействия на организм больного ряда неблагоприятных факторов – приема определенных лекарственных средств, неправильного наружного лечения, нерационального питания, гормональной или метаболической дисфункции, вирусных, инфекционных заболеваний, инсоляции либо гипокальциемии – в патологический процесс вовлекаются не только значительные по площади участки кожи, но и внутренние органы.
Такие осложнения при псориазе непременно сопровождаются выраженной общей симптоматикой – высокой температурой тела, общей слабостью, недомоганием, лихорадочными состояниями, головными болями.
Такое осложнение псориаза как генерализованная пустулезная форма недуга может протекать по-разному. Так, в основном, ему свойственно последовательное чередование периодов ремиссии и рецидива – одни пустулы подсыхают, другие сыпные элементы появляются. Часто к образованию новых псориатических бляшек присоединяются такие неприятные симптомы как зуд, жжение, боль, отечность в пострадавших очагах – их появление связано со вторичным инфицированием сыпных элементов вследствие многочисленных расчесов.
При правильно подобранном лекарственном лечении генерализованный пустулезный псориаз постепенно трансформируется в вульгарную разновидность патологии, на коже заметны участки яркой эритемы.
Еще одно серьезное осложнение при псориазе – псориатический артрит. Эта разновидность недуга затрагивает вначале мелкие (стоп и кистей), а после – крупные (тазобедренные, коленные) суставы. Течение недуга сопровождается выраженной общей симптоматикой – болью, отечностью, гиперемией пострадавших очагов. Со временем острый (далее – хронический) воспалительный процесс затрагивает сухожилия, хрящевую ткань – все это приводит к снижению подвижности суставов, а при отсутствии лечения – становится причиной инвалидности.
Клиника псориатического артрита обуславливается характером воспалительного процесса и его локализацией. Часто это заболевание вызывает генерализованное поражение суставов и позвоночника, поэтому дает о себе знать и висцеральная симптоматика.
Данному осложнению псориаза свойственно быстрое прогрессирующее течение – при отсутствии терапии в течение двух лет пациенты могут столкнуться со значительной функциональной недостаточностью опорно-двигательного аппарата и даже инвалидностью. Нередко при псориазе возникают и такие осложнения как псориатический суставной синдром, рассасывание костной ткани с последующей атрофией таковой, развивается обезображивающий артрит.
Осложнения при псориазе добираются, в том числе, до сосудистых стенок и соединительных тканей. Воспалительные процессы в сосудах нередко сопровождают различные форму заболевания, но больше всего таковыми грешит псориатический артрит.
Другие осложнения патологии
Псориаз часто становится причиной сбоя в работе различных внутренних органов, но больше всего от его проявлений страдает сердечно-сосудистая система. Так, у пациентов с соответствующим диагнозом определяются нарушения кровообращения и питания миокарда, снижение сократительных свойств сердечной мышцы, расширение желудочков и утолщение мышечной ткани. Примечательно, что такие осложнения при псориазе могут обуславливаться и другими причинами, они не имеют типичных проявлений, относящих их к именно этой патологии.
Рассмотрим и другие последствия, к которым может привести псориаз при отсутствии надлежащего лечения:
- Со стороны сердца – гипертоническая и ишемическая болезнь, миокардиты (воспаление мышцы сердца), инфаркты, пороки митрального клапана.
- Псориаз поражает, в том числе, почки. Всегда существует достаточно высокий риск появления ненавистных псориатических бляшек на слизистой мочеиспускательного канала либо мочевого пузыря. При этом возникновение сыпных элементов сопровождается выраженным бактериальным воспалением, вызывающим типичную общую симптоматику.
- При высокой активности и распространенности воспалительного процесса псориаз может затрагивать и органы зрения. Так, вокруг зрачков у пациентов с соответствующим диагнозом становится заметным характерный красный ободок. Сопутствующими симптомами псориатического поражения глаз выступают: конъюнктивит, воспаление радужной либо сосудистой оболочек, склер.
Какими бы ни были осложнения псориаза, в любом случае это тяжелое системное заболевание представляет реальную угрозу не только здоровью, но даже жизни человека. Несмотря на то, что избавиться от этого патологии окончательно, невозможно, пренебрегать лечением не стоит – при первых же симптомах недуга необходимо обратиться за помощью к врачу-дерматологу.
Как бороться с болезнью
Чтобы справиться с признаками патологии и предотвратить возникновение осложнений, необходимо комплексно подойти к решению проблемы организации лечения псориаза. Так, главными компонентами терапии недуга выступают:
- Системные препараты различного спектра действия – цитостатики, иммуносупрессоры, антидепрессанты, обезболивающие лекарства, спазмолитики, энтеросорбенты, гепатопротекторы, антибиотики;
- Наружные средства – крема, гели, мази, спреи с антибактериальным, обезболивающим, кератолитическим, противозудным, ранозаживляющим эффектом. Такие составы позволяют быстро очистить кожу от псориатических бляшек, минимизировать дискомфорт, создаваемый сыпными элементами и предотвратить возникновение новых образований.
- Диетотерапия. Коррекция рациона – первая мера, которая показана пациентам с псориазом. Так, из ежедневного меню больных исключают острую, чрезмерно соленую и жирную пищу, острые, жареные блюда, копчености, консервацию. Вместо этого его насыщают клетчаткой (овощами, фруктами), различными кашами, свежевыжатыми соками, травяными чаями, морсами. Суточное количество жидкости для пациентов с псориазом должно составлять не менее 2,5-3 литров (лучше, если это будет минеральная вода без газа).
- Народные средства. Отвары, настои, настойки из лекарственных растений обладают выраженным симптоматическим эффектом и позволяют справиться с зудом, шелушением, болезненными ощущениями и гиперемией, отечностью, предотвращают появление новых сыпных очагов. Лидерами являются такие травы как чистотел, ромашка аптечная, крапива, календула и т. д.
- Физиотерапия. На пострадавшие кожные очаги воздействуют ультрафиолетом, холодом, лазером. Такое лечение носит симптоматический и профилактический характер.
Схема борьбы с псориатическими проявлениями подбирается исходя из формы заболевания, интенсивности и локализации воспалительного процесса, возраста и общего состояния здоровья пациента (наличия сопутствующих недугов либо отсутствия таковых). Все лечебно-профилактические мероприятия должны подбираться только врачом-дерматологом после комплексного обследования больного.
Читайте также:


