Инфекционные маркеры при беременности
Будущие мамы должны особенно тщательно следить за своим здоровьем, поскольку в период беременности женский организм претерпевает серьезные изменения, его защитные силы работают на пределе, а это может привести к развитию различных инфекций.
Известно, что любое заболевание, вызванное вирусами либо иными патогенными микроорганизмами, является серьезной угрозой для плода. Паразитические агенты, легко проникая через плаценту, способны спровоцировать развитие внутриутробной инфекции, что крайне опасно для ребенка.

Поэтому каждая женщина, готовящаяся в скором времени стать мамой, обязана знать все о внутриутробных инфекциях: по какой причине они развиваются, какими симптомами характеризуются, какие методы используются для их лечения.
Что представляет собой данная патология
В медицине термином ВУИ (внутриутробные инфекции) обозначается большая группа заболеваний, при которых происходит инфекционное поражение плода. Провоцирующим фактором, как правило, является проникновение патогенной микрофлоры в утробу матери.
Подобный процесс при несвоевременно начатой адекватной терапии может привести к очень тяжелым последствиям, включая гибель малыша.

В основном инфекция попадает к развивающемуся плоду непосредственно от больной матери. Дело в том, что в период беременности у мамы с будущим ребенком общая система кровоснабжения. По этой причине свободно происходит обмен физиологическими жидкостями между двумя организмами.
Если к этому фактору добавить еще то, что с наступлением беременности организм женщины начинает меньше вырабатывать антител, можно легко понять, почему даже безопасная бактерия способна стать причиной ВУИ.
Классификация
В зависимости от вида патогенных микроорганизмов, запустивших инфекционный процесс, различают следующие формы внутриутробных инфекций:
- Бактериальные. Обычно их развитие бывает спровоцировано листерией, туберкулезной палочкой, бледной трепонемой (возбудитель сифилиса).
- Грибково-паразитарные инфекции вызывают кандиды, хламидии, микоплазма, токсоплазма и прочие представители семейства грибов.
- Вирусные процессы являются следствием заражения герпесом, энтеровирусами, краснухой, гепатитом и прочими возбудителями этого класса.
- Смешанные формы диагностируются в преобладающем числе случаев ВУИ (примерно 50% от общего числа заболеваний).
Объясняется этот факт тем, что организм будущей матери становится восприимчив не к единственному штамму возбудителей либо отдельной группе, а ко всем патогенным микроорганизмам. То есть защитный барьер будущей мамы ослабевает и не может в полной мере противостоять атакам инфекционных агентов.
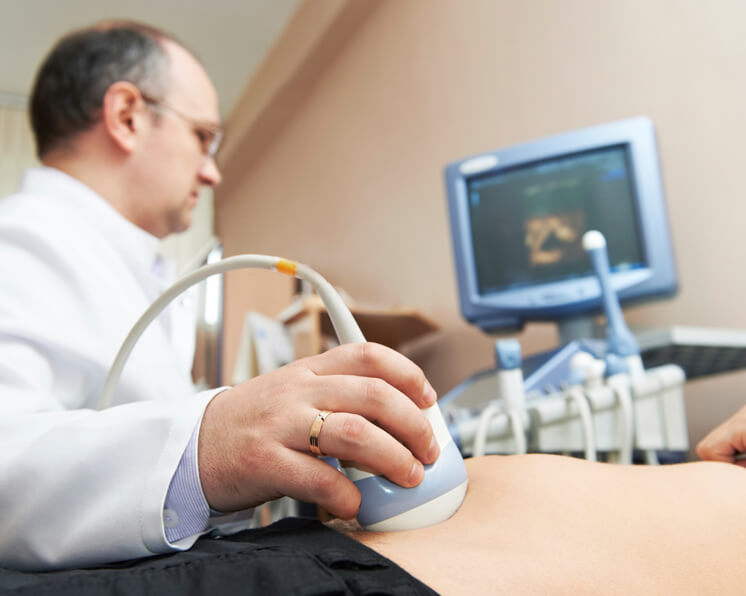
Но в то же время любая женщина на протяжении жизни переносит всевозможные инфекции, после которых формируется стойкий иммунитет. По этой причине в медицинской практике чаще всего встречаются случаи, когда виновниками инвазии становится группа из 3-4 возбудителей.
Основные пути заражения плода
Конечно, любую будущую маму больше всего волнует вопрос, каким образом инфекция может попасть к только что зародившемуся живому комочку.
Существует четыре способа проникновения патогенной микрофлоры:
- восходящий путь состоит в распространении инфекции через половые органы (хламидии, энтерококки);
- нисходящим путем к плоду попадают инфекционные возбудители из маточных труб, если у женщины были воспалительные процессы придатков;
- гематогенный, то есть через кровь, считается самым частым способом распространения инфекции (вирусы, токсоплазма);
- интранатальный метод передачи происходит при контакте плода с зараженными околоплодными водами либо при родах.
Основные маркеры ВУИ при беременности
По одним клиническим признакам определить вид возбудителя, спровоцировавшего развитие внутриутробной инфекции, невозможно. Поэтому в медицинской практике для этой цели применяется проведение лабораторных тестов. Причем для точной диагностики требуется брать анализы несколько раз.
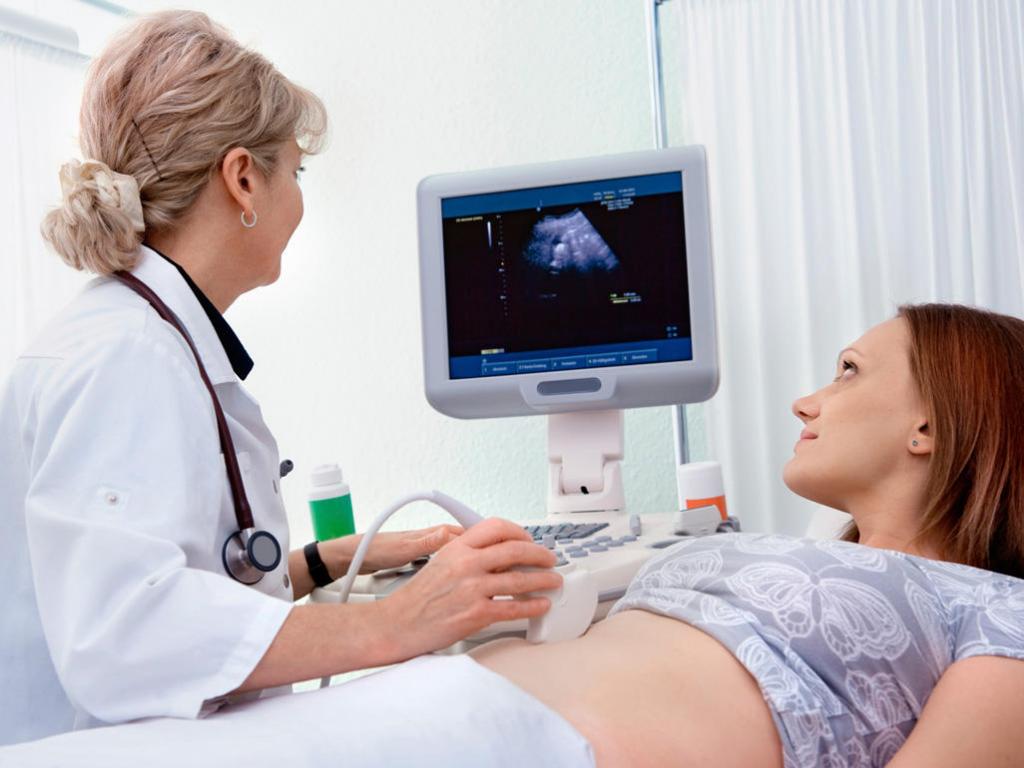
Следует знать, что в медицине внутриутробные инфекции обозначаются, как TORCH-синдром. В этой латинской аббревиатуре нашли отражение все самые часто встречающиеся инфекции.
T — токсоплазмоз
Это самая опасная инфекция, которая способна поражать плод и оставлять такие тяжелые последствия, как:
- Микроцефалия.
- Самопроизвольный выкидыш.
- Задержка психомоторного развития ребенка.
- Поражения органов зрения.
O — остальные инфекции
В числе которых паровирус В19, дающий высокий процент детской смертности (10 из 100 случаев). В эту группу стоит отнести врожденную ветряную оспу, гепатит В, листериоз, сифилис и другие инфекции.
R — краснуха
Это тоже одна из самых коварных инфекций, которая приводит к аномалиям развития и уродствам плода. Самый опасный срок – до 16 недель беременности. Из нежелательных последствий этой инфекции стоит отметить:
- микроцефалию;
- внутриутробную гибель плода;
- пороки сердца;
- врожденную катаракту;
- энцефалит;
- кожные заболевания.
C —цитомегалия
Если причиной ВУИ станет этот возбудитель, у будущего малыша может развиться снижение слуха по нейросенсорному типу. Инфекция способна привести к полной слепоте ребенка, повлиять на нормальное физическое и психическое развитие. Нередко данная инфекция приводит к рождению мертвого младенца.
H — вирус простого герпеса
Тоже оставляет тяжелейшие последствия. Легко проникая через плацентарный барьер, ВГ поражает головной мозг плода, что впоследствии негативно сказывается на умственных способностях ребенка. Кроме этого, герпетическая инфекция наносит ощутимый удар по печени, кроветворной системе и другим важным органам. В тяжелых случаях ВУИ, вызванная вирусом герпеса, приводит к мертворождению.
Нельзя оставить без внимания и вирус иммунодефицита (ВИЧ), несущий огромную угрозу развивающемуся в утробе мамы плоду. Благодаря возможностям современной медицины сегодня все будущие матери в обязательном порядке проходят обследование на наличие этой опасной инфекции. Поэтому медикам удается своевременно ее выявить, что позволяет предпринять все положенные меры для предотвращения заражения плода.

Нужно еще обратить внимание на такой важный момент: сегодня всем родителям, планирующим обзавестись потомством, врачи рекомендуют сдать ряд лабораторных тестов. Это мероприятие помогает своевременно выявить наличие возбудителей опасных заболеваний.
Опасность внутриутробных инфекций
Главная угроза этой группы заболеваний заключается в том, что невидимые агенты вмешиваются в процесс развития плода, тем самым нанося огромный ущерб беззащитному организму.
Конечно, подобное вмешательство не проходит бесследно, потому что малыши появляются на свет слабыми, с небольшой массой тела и всевозможными пороками развития.
Особенно опасны ВУИ в первом триместре беременности, когда происходит закладка всех органов и систем будущего ребенка. Если в этот период произошло инфицирование, малыш может родиться с явными дефектами. Очень часто в таких случаях на свет появляются младенцы, совсем неприспособленные к самостоятельной жизни.
Также одним из самых частых осложнений ВУИ является самопроизвольный выкидыш на ранних этапах беременности либо преждевременные роды на более поздних сроках. Протекать внутриутробная инфекция может как в острой, так и в хронической форме.

Для будущей мамы ВУИ при беременности во 2 триместре опасны тем, что они повышают вероятность развития септического процесса. Для малыша рисков намного больше: это, прежде всего, различные аномалии развития, уродства, поражения органов слуха и зрения, пороки сердца и прочие осложнения. О многих из таких последствий уже было сказано выше.
Конечно, исход инфекционного процесса и прогноз на будущее зависят от сочетания следующих факторов:
- длительность заболевания;
- срок гестации (беременности);
- виды и число штаммов;
- степень стойкости материнского иммунитета.
Если ВУИ удастся выявить на начальных этапах и своевременно заняться соответствующей терапией, то есть шансы сохранить жизнь ребенку и минимизировать последствия патологии.
Причины возникновения ВУИ
Наукой до сих пор точно не установлены все факторы, провоцирующие развитие внутриутробных инфекций. Но точно известно, что способствовать могут:
- патологии мочеполовой сферы женщины;
- угнетенный иммунитет, включая ВИЧ-инфицирование;
- респираторные заболевания, особенно в первом триместре беременности;
- обострение хронических патологий;
- любые хирургические манипуляции на любом этапе гестации.
Нужно помнить, что в любом случае заражение плода происходит только от матери.
Группы риска
Задаваясь вопросом о риске ВУИ при беременности, что это и кто наиболее подвержен, то, как правило, носителями патогенных агентов бывают пациентки:
- у которых уже рождались дети с признаками ВУИ:
- имеющие детей, посещающих детские учреждения;
- работающие в медицинской области и в сфере образования;
- страдающие хроническими патологиями воспалительного характера любой локализации;
- женщины, рожавшие ранее недоношенных детей.
Из всего вышесказанного можно заключить, что ВУИ чаще всего встречаются у женщин, более подверженных риску заражения инфекциями. К группе риска ВУИ при беременности (что это, рассмотрено выше) стоит отнести также пациенток, которые часто делали аборты.
Клинические симптомы
Трудность диагностики ВУИ заключается в том, что патология преимущественно протекает в скрытой форме. Часто болезнь просто маскируется под элементарное ухудшение общего состояния, что обычно принимается за течение токсикоза. Поэтому медикам удается выявить патологический процесс, когда он принимает генерализованную форму.
Среди симптомов, которые должны насторожить будущую маму, следует выделить следующие клинические проявления:
- повышение температурного фона;
- воспаление лимфатических узлов;
- боли в суставах;
- кожная сыпь;
- конъюнктивит;
- различные проявления простуды (кашель, насморк).
Если перечисленные симптомы отмечаются на протяжении длительного времени, женщине следует обязательно сказать об этом врачу.
Подозревать поражение плода инфекцией можно по следующим признакам:
- медленный рост и развитие;
- изменение объема околоплодных вод;
- появление у плода признаков гидроцефалии;
- пороки плаценты;
- поликистоз;
- размеры плода меньше положенных по сроку норм.
Выявить перечисленные здесь отклонения помогает ультразвуковая диагностика.
Методы диагностики
Чтобы точно установить признаки ВУИ при беременности, медики используют целый комплекс мероприятий. В их число входят такие обязательные процедуры, как:
- Взятие мазков на посев из влагалища.
- Анализ на ВУИ при беременности (проверяется кровь на антитела).
- Кардиотокография.
- При необходимости проводится берется на анализ физиологическая жидкость беременной, чтобы сделать тест на ДНК.
Уже стало понятно, что такое ВУИ при беременности. На УЗИ признаки заболевания, кстати, тоже определяют. Кроме этого, врач тщательно собирает сведения о перенесенных ранее заболеваниях, наличии у женщины хронических процессов. Впоследствии по результатам всех перечисленных видов обследования делается диагностическое заключение. При этом обязательно оценивается тяжесть поражения плода, определяется методика дальнейшего лечения.
После рождения младенца сразу делается забор крови из пуповины, а также исследуются околоплодные воды. В особенных случаях у новорожденных берут на исследование спинномозговой секрет, мочу и слюну. Такие пробы позволяют шире видеть картину протекающего процесса.
Принципы лечения
Если подтвержден диагноз ВУИ при беременности, медики разрабатывают индивидуальную программу терапии. Как правило, такое лечение включает:
- Применение антибиотиков, чтобы минимизировать причиненный плоду ущерб и предупредить осложнения.
- Если выявлена грибковая инфекция, то проводится курс лечения препаратами пенициллинового ряда.
- При вирусных заражениях используются такие лекарственные средства, как "Ацикловир".
- Обязательно включаются в лечение ВУИ при беременности общеукрепляющие средства, а также иммуномодуляторы. Они помогут восстановить нормальный потенциал защитных сил.
- Для устранения негативной симптоматики используются жаропонижающие и снимающие боль лекарства в дозировке, которая приемлема для будущей мамы.
Дети, рожденные с признаками ВУИ, подлежат длительному наблюдению (до 6 лет).
Заключение
Мамы должны знать, что такие серьезные патологии не проходят бесследно. Поэтому таких малышей нужно охранять от простуд, контактов с инфекционными больными.
Любая женщина, планирующая беременность, должна укреплять собственный иммунитет, а также обязательно соблюдать все профилактические меры по предупреждению инфекционных заболеваний.

Инфекции опасны для любого человека, даже абсолютно здорового. А для женщин в положении они тем более опасны. Поэтому гинекологи всегда акцентируют на том, чтобы женщины свою беременность планировали и заблаговременно сдавали анализы на ТОРЧ-инфекции. Почему это так важно, и что означают результаты таких исследований?
Такие инфекции еще называют TORCH-комплексом. Он включает в себя четыре заболевания. Это токсоплазмоз (ТО), краснуха (R), цитомегаловирусная инфекция (С), герпес (Н). Сифилис, гонококковая инфекция, ВИЧ, трихомониаз не входят в вышеуказанный комплекс.
Чем же он опасен при беременности? Инфицирование вирусом простого герпеса приводит к невынашиванию беременности, многоводию, патологиям внутриутробного развития, мертворождаемости. Если речь идет о первичном эпизоде герпеса при вынашивании малыша, то риск его передачи плоду составляет до 50%.
Токсоплазмоз приводит к самопроизвольным абортам и преждевременным родам, гидроцефалии, тромбоцитопении.
При инфицировании женщины вирусом краснухи на сроке до 16 недель беременности наблюдаются внутриутробная смерть плода, дефекты развития сердечно-сосудистой системы, макроцефалия.
Инфицирование цитомегаловирусом до 12 недель приводит к врожденным уродствам, выкидышам, ДЦП, поражениям органов зрения, слуха. Если заражение происходит во втором или третьем триместре срока, то может проявиться гепатитом, ретинитом, пневмонией.
Стоит знать, что наибольшую опасность при вынашивании малыша составляет именно первичное инфицирование ТОРЧ-инфекциями. Если оно у женщин произошло до наступления беременности (а это определяется присутствием в крови антител класса G), то процент осложнений небольшой.
О проверке будущих мам на TORCH-инфекции
Основной целью диагностики является выявление серонегативных беременных, то есть тех женщин, у которых не обнаруживаются защитные антитела IgG. Они должны соблюдать особые меры предосторожности постоянно, вплоть до родоразрешения. Будущие мамы с первично выявленными инфекциями подлежат лечению у гинеколога и инфекциониста. Если в крови беременной обнаруживаются защитные антитела класса G к вышеуказанным инфекциям, то лечению такие пациентки не подлежат.
Как же проверяют женщин на TORCH-инфекции? Тестирование проводится методом иммуноферментного анализа (ИФА) с обнаружением антител к инфекциям в сыворотке крови. При этом играет роль выявление ранних антител класса М и поздних класса G.
Конечно же, немногие женщины проходят такие тестирования на этапе планирования беременности. Поэтому в России подобные исследования проводятся при первом обращении будущей мамы к акушеру-гинекологу в соответствии с приказом Минздрава РФ от 10.02.2003 года.
О расшифровке анализа TORCH-инфекции
Итак, суть процедуры заключается в определении иммуноглобулинов (антител) к группе инфекций. Антитела представляют собой защитные белки иммунной системы. Они формируются в женском организме при попадании в него чужеродных веществ. Обозначаются иммуноглобулины значком Ig. Для TORCH-инфекций принято использовать антитела IgG и IgM.
Антитела IgM свидетельствуют об острой фазе заболевания. Порой эти иммуноглобулины длительное время после первичного заражения в организме сохраняются. Чтобы определить, как давно заражена будущая мама, сопоставляют результат обнаружения IgM и IgG. Повышение последних свидетельствует о том, что женский организм в прошлом уже встречался с такой инфекцией и выработал иммунитет.
В лабораторных условиях определяется качественное и количественное наличие антител IgG и IgM для каждой ТОРЧ-инфекции.
Итак, если в результате анализа нет антител IgG и IgM, то это значит, что иммунитета к данной инфекции у женщины нет, и организм с ней не встречался ранее. При отрицательном значении IgG и положительном IgM констатируют недавнее заражение, то есть начало заболевания. Когда значение обоих антител положительное, то это означает острую стадию заболевания и риск внутриутробного инфицирования.
Если же анализ показывает IgG+, а IgM-, значит, в прошлом организм с вирусным недугом уже встречался и выработал иммунитет. То есть никакой угрозы для малыша не существует.
ТОРЧ (TORCH) инфекции – это ряд инфекций, которые ВОЗ объединила в комплекс наиболее опасных для развития плода при беременности. Особенность ТОРЧ-инфекций заключается в том, что, будучи относительно безобидными для взрослых, они становятся чрезвычайно опасными для беременных.
В ТОРЧ группу входят вирусные и бактериальные инфекции, многие из которых протекают бессимптомно, но при первичном заражении ими во время беременности могут пагубно воздействовать на все системы и органы плода, главным образом на его нервную систему, повышая риск выкидыша и пороков развития.
Что входит в ТОРЧ-инфекции
В группу TORCH-инфекций включают следующие заболевания:
- Т – токсоплазмоз (toxoplasmosis);
- О – другие инфекции (others): сифилис (бледная трепонема), ВИЧ, ветряную оспу, хламидиоз, гепатит В и С;
- R – краснуху (rubella);
- С – цитомегаловирусную инфекцию или ЦМВ (cytomegalovirus);
- H – герпес (herpes simplex virus).
Анализ на ТОРЧ-инфекции желательно сдать до наступления беременности – на стадии планирования (за 2-3 месяца до планируемого зачатия) или на как можно более ранних сроках беременности. Причем анализы необходимо сдать вне зависимости от самочувствия беременной женщины, так как большинство ТОРЧ-инфекций никак себя не проявляют и протекают бессимптомно, но представляют реальную опасность нормальному внутриутробному развитию ребенка. Именно поэтому анализы на ТОРЧ-инфекций входят в базовый спектр обследования беременных женщин в женских консультациях в рамках оказания медицинской помощи женщинам в период беременности.
Анализ на TORCH-инфекции
Обследование беременных на ТОРЧ-инфекции проводят только один раз – при постановке на учет в женской консультации. Для анализа на TORCH- инфекции используют сыворотку или плазму. Разные иммуноглобулины появляются в крови в разное время. Поэтому для диагностики ТОРЧ-инфекций в крови определяют наличие или отсутствие антител к возбудителю.
После заражения, первыми появляются (в минимальной концентрации) специфические IgM-антитела, которые достигают своего максимума к концу первого – началу третьего месяца заболевания, затем их содержание снижается и через несколько месяцев (от 2 до 6) они перестают определяться. Иммуноглобулины класса G появляются в сыворотке крови на второй-третьей неделе заболевания и достигают пика своей концентрации на месяц позже IgM-антител. В дальнейшем, содержание IgG-антител может снижаться, но они, как правило, продолжают определяться пожизненно.
Расшифровка анализа на ТОРЧ (TORCH) инфекции
Диагностика TORCH-инфекции заключается в определении антител (иммуноглобулинов) к группе инфекций. Антитела – это защитные белки иммунной системы, образующиеся в организме при попадании чужеродных веществ, международное обозначение их – Ig. Для диагностики TORCH-инфекции используются антитела IgG и IgM.
Анализ крови на TORCH-инфекции является комплексным исследованием, в его состав входит 8 тестов - определение антител IgM и IgG:
- к вирусу простого герпеса 1,2 типа;
- к цитомегаловирусу IgM и IgG;
- к вирусу краснухи IgM и IgG;
- к Toxoplasma gondii IgM и IgG;
Антитела IgM – титры говорят об острой фазе заболевания. В некоторых случаях антитела IgМ могут сохраняться в организме после первичного заражения долгое время. Для определения давности заражения беременной используется сопоставление результатов обнаружения IgM с титром и авидностью IgG.
Антитела IgG – повышение говорит о том, что организм уже когда-то встречался с этой инфекцией и выработал иммунитет.
Лаборатории могут определять наличие антител IgG и IgM для каждого показателя ТОРЧ-инфекции как качественно (в результате будет указано, обнаружены/не обнаружены или отрицательно/положительно), так и количественно (результат покажет количество антител - титры).
Возможные результаты анализа на TORCH-инфекции во время беременности
| IgG | IgM | Значение |
|---|---|---|
| – | – | Нет иммунитета к инфекции (организм с данной инфекцией ранее не встречался). Существует вероятность первичного заражения во время беременности. Необходимы профилактические мероприятия и мониторинг уровня антител во время беременности. |
| – | + | Начало болезни, заражение было недавно |
| + | + | Острая стадия заболевания. Существует опасность внутриутробного инфицирования. Рекомендуется проведение дополнительных методов обследования – тест на авидность антител IgG. |
| + | – | Ваш организм уже встречался с данным возбудителем и выработал иммунитет. Опасности для малыша нет. |
Основной задачей проведения скрининга на TORCH-инфекции, является выделение группы риска по первичному инфицированию и диагностика внутриутробных инфекций.
Чем опасны ТОРЧ-инфекции при беременности
Наиболее опасным для плода является первичное инфицирование (заражение) беременной ТОРЧ-инфекциями, особенно на ранних ее сроках, поэтому если при обследовании на ТОРЧ-инфекции до беременности в крови женщины обнаруживаются антитела к ним, то женщина может спокойно планировать беременность – сформировавшийся иммунитет защитит ее и будущего малыша. Если же антител к ТОРЧ-инфекциям не обнаруживается, значит, беременной женщине необходимо будет принимать дополнительные меры для того, чтобы обезопасить от них себя и своего будущего ребенка.
Если заражение ТОРЧ-инфекцией произошло в первые несколько недель после оплодотворения, то повышается риск неразвивающейся беременности и выкидышей, либо, если беременность сохранилась, у малыша могут развиться многочисленные пороки развития органов вследствие поражений на клеточном уровне.
Если первичное заражение ТОРЧ-инфекцией произошло в третьем триместре, у малыша развиваются воспаления различных органов, у таких деток всегда имеются симптомы неврологического поражения центральной нервной системы различной степени выраженности.
Чем опасен токсоплазмоз для беременной? Тяжесть поражения плода токсоплазмозом находится в зависимости от срока инфицирования (стадии внутриутробного развития). Первичное заражение токсоплазмозом в ранние сроки нередко для эмбриона заканчивается его гибелью. При инфицировании на более поздних сроках процент передачи токсоплазмоза плоду очень высок, но риск тяжелых поражений плода снижается. При этом возможно развитие заболевания через несколько лет: заболевания сетчатки глаза, дефекты слуха, эндокринные нарушения и др. Если женщина переболела токсоплазмозом до беременности (не менее чем за полгода до нее), ее будущему ребенку токсоплазмоз не угрожает.
Чем опасна краснуха для беременной? Особенно опасно заболевание в первом триместре беременности. В этом случае больше половины детей рождаются с синдромом врожденной краснухи (СВК) который может включать серьезные врожденные аномалии органов зрения (катаракта, глаукома), пороки сердечно-сосудистной системы, пороки органов слуха, поражения центральной нервной системы, пищеварительной и мочеполовой систем. Задержку роста и сахарный диабет также связывают с поздними осложнениями внутриутробной краснухи. Потенциальная опасность внутриутробного инфицирования плода происходит в 100% случаев в первые 12 недель беременности. Если инфицирование произошло на 13-16 неделе беременности, то у родившегося ребенка может быть выявлена глухота. На более поздних периодах беременности (17-20 недель) инфицирование плода наблюдается редко.
Чем опасна цитомегаловирусная инфекция для беременной? Цитомегаловирусная инфекция занимает одно из первых мест по внутриутробному инфицированию плода. Заражение чаще всего происходит в родах. Опасность цитомегаловирусной инфекции для плода возникает только при первичном заражении женщины во время беременности. ЦМВ может привести к внутриутробной гибели плода или рождению ребенка с врожденной цитомегаловирусной инфекцией (гепатит, желтуха, увеличение печени и селезенки, пневмония, пороки сердца, врожденные уродства). Родившийся ребенок может страдать задержкой психического развития, глухотой, эпилепсией, церебральным параличом, мышечной слабостью.
Чем опасен герпес для беременной? При первичном заражении герпесвирусной инфекцией в первые 20 недель беременности повышается риск спонтанного аборта, а в последние недели – способствует преждевременным родам, либо к врождённому герпесу у ребенка, который характеризуется желтухой, увеличением печени и селезенки, аномалиями развития центральной неровной системы (ЦНС) и т. д. При первичном заражении герпесом во время беременности, особенно на начальной ее стадии, когда закладываются все органы и системы будущего ребенка, герпесная инфекция может быть смертельно опасной для плода.

ТORCH-инфекции – это группа заболеваний, представляющих для плода особую опасность. Состав TORCH инфекции представлен распространенными внутриутробными инфекциями, передаваемые половым путем.
Это:

- возбудитель токсоплазмоза;
- вирус простого герпеса (1 и 2 тип);
- цитомегаловирус (поцелуйная болезнь);
- рубелла – возбудитель краснухи.
В момент вынашивания ребенка и при планировании беременности производится взятие крови на обнаружение вируса и принадлежности его к разновидностям иммуноглобулинов.
В чем опасность
Заболевания, относящиеся к ТОРЧ инфекциям, проникают через плацентарный барьер, попадая в амниотическую жидкость. Инфицирование плода возможно при заглатывании околоплодных вод, и при родах, путем попадания жидкости в организм малыша.
Особая опасность возникает при идентификации возбудителя в сроке до 12 недель. Именно в этот период происходит закладка всех жизненно необходимых систем и органов.
Порой причиной самопроизвольного прерывания беременности в первом триместре является ВУИ.
Женщин, ожидающих пополнение в семье, призывают становиться на учет в женскую консультацию до 12 недель гестации для полного обследования и выявления патологий.
Последствия инфицирования выражаются в умственной задержке развития ребенка, физическом недоразвитии и пороках, несовместимых с жизнью.
Характеристика TORCH заболеваний
- Источник инфекции – домашние питомцы, особенно представители кошачьих.
- Путь передачи – через фекалии животных, частицы которых могут попасть на руки.
Внутриклеточный паразит – токсоплазма – приводит к развитию пороков внутренних органов и головного мозга плода.
- Распространителем заболевания является больной человек;
- Механизм передачи – воздушно-капельный (через слюну, слизь из носа при чихании).
Краснуха при беременности – показание к прерыванию. При инфицировании рубеллой в организме плода развиваются фатальные последствия: сердечные аномалии, и поражение ЦНС.
Ребенок погибает в утробе в 90 % случаев, после рождения. Смерть наступает из-за пороков несовместимых с жизнью.

- Источник – больной человек;
- Путь передачи – через поцелуи и половой контакт.
Бессимптомность заболевания усугубляет ситуацию и инфицирует плод.
Первый контакт является показанием к прерыванию беременности.
Организм, встречавшийся с цитомегаловирусом, дает положительный результат при исследовании авидности антител.
Вирус цитомегалии поражает клетки головного мозга плода. Опасность инфицирования заключается в пренебрежении соблюдений правил личной гигиены.
- Возбудитель может пребывать в спящем режиме;
- Передача вируса осуществляется контактно-бытовым путем. Генитальным герпесом, возможно заразиться только через половой контакт.
Герпесная инфекция до 12 недель гестации чревата преждевременным прерыванием беременности. В более поздние сроки – менее опасна, но проявляется в виде высыпаний, усложняющих восстановительный этап ребенка после рождения.
- Венерические – гонорея, сифилис.
- Вирусные – ВИЧ, гепатит, парвовирус В19.
- Бактериальный – хламидия, микоплазмоз, уреаплазмоз.
Зачем и когда сдают анализ крови на TORCH-инфекции
Анализ на TORCH инфекции нужен для выявления иммунитета к тому или иному виду возбудителя.
Показателем иммунитета является наличие или отсутствие антител, которые на своей поверхности несут информацию об иммуноглобулине: Ig M и Ig G – отрицательный положительный соответственно.
Первично анализ сдается в сроке с 10 по 12 неделю.
Идеальным моментом является 12 недель гестации. Именно в этот период берется первый пренатальный скрининг для определения первичных патологий развития плода.
В норме, при отсутствии выявленных ВУИ, повтор анализа осуществляется на 32 неделях гестации – при проведении третьего скринингового теста.
Суть анализа заключается в исследовании 2 видов антител: Ig M и Ig G инфекций, передающихся половым путем.
Симптомы ТОРЧ-синдрома при беременности
Симптомы у плода (видимые при УЗИ):
- пороки развития сердечной мышцы;
- микроцефалия (маленький мозг и голова плода – 100% инвалидизация ребенка);
- гидроцефалия – увеличенная голова в виду выхода избыточной жидкости в желудочки мозга;
- нарушение в строении мышечно-скелетного аппарата.
В более зрелом возрасте у ребенка, подвергшегося инфицированию в утробе, отмечаются следующие признаки:

- заболевания глаз, приводящие к полной потере зрения;
- пороки сердца;
- глухота;
- кожные высыпания хронического характера;
- пороки сердца (врожденные);
- заметная заторможенность, трудность в обучении, отсутствие самостоятельности и выраженное нарушение умственного развития.
Особенности подготовки к сдаче анализа
Для исключения ложноположительного результата рекомендовано соблюдение правил перед сдачей биологического материала:
Для выявления принадлежности ТОРЧ инфекциям необходимо не менее 20 мл крови. Поэтому после сдачи анализа важно скушать сладкую булочку, запив ее некрепким чаем с сахаром.
Как проводится диагностика
Определение TORCH возбудителей – диагностика лабораторная. К основным методам относятся:
- ИФА (иммуноферментный анализ). При проведении анализа выявляются специфические антитела к возбудителям ИППП. Преимущества метода: быстрота, доступность и гарантированность правильного результата.
- ПЦР диагностика более дорогой способ выявления концентрации патогенного носителя. В данной методике выявляют РНК и ДНК в биологической жидкости, а не иммуноглобулины.
Анализ на ТОРЧ:

- Проводится забор крови из вены в первой половине дня.
- В лабораторию отправляется биологический материал с указанием фамилии беременной и диагнозом. В направлении указывается возраст, срок гестации и отделение поликлиники.
- На диагностику уходит не более 48 часов исследования в зависимости от лабораторного оборудования и установленного метода (полуавтоматический или автоматизированный).
Как выявляются инфекции из группы TORCH
В проведении анализа важно выявить не наличие заболевания, а антитела к возбудителю, по которым оценивают:
- положительный и отрицательный результат;
- стадийность инфекционного процесса;
- иммунитет к источнику заболевания.
Авидность антител – это прочная связь между антигеном и антителом.
Антиген при ТОРЧ инфекции это возбудитель, а антитело – специфический белок, который вырабатывает иммунитет.
Антитела в свою очередь могут быть двух видов: IgM и IgG.
Ig M — иммуноглобулин, который в норме должен быть отрицателен. Негативный результат указывает на отсутствие вируса, а вот появление свидетельствует о развитии патологического процесса, и чем выше цифра, тем больше риск.
Ig G – показатель того, что женщина перенесла инфекцию, и в ее крови выработались антитела, препятствующие заражению беременной. Внимание заслуживает лишь нарастающий титр антител, например, при герпетической инфекции.
При проведении результата обращают внимание на оба вида иммуноглобулинов. Выявляется концентрация их в крови. При сомнительных результатах – анализ повторяют.
В таблице указаны предельные величины при выявлении инфекции.
| Краснуха | Токсоплазмоз | ЦМВИ | Герпес | |
| Иммуноглобулин G | Менее 15 МЕ/мл | Менее 8 МЕ | Менее 10 МЕ | Менее 16 |
| Иммуноглобулин М | Менее 0,8 МЕ | Менее 0,8 МЕ | Менее о,8 | Менее 0,8 МЕ |
| Предельная величина IgG | 30 МЕ (от 15 до 30 – сомнительный результат) | 11 МЕ | 30 МЕ | 22 МЕ |
Беременная получила следующий результат:

Видео: анализ крови на TORCH-инфекции при беременности
Читайте также:


