Инфекционные гранулемы в легком

В медицинской терминологии гранулематоз имеет двойственное толкование. С одной стороны, это один из главных симптомов сложных заболеваний, с другой, самостоятельная болезнь (гранулематоз Вегенера), зарегистрированная в МКБ-10 под кодом M31.3, как некротизирующая патология из группы системных васкулопатий.
Что представляет собой гранулема, причины образования
Общей морфологической основой является образование гранулем. Это узелковые образования, состоящие из разрастаний клеток разного типа, представляющие определенный тип воспалительной реакции.
Они могут располагаться на коже, слизистых оболочках, в легких, поражать стенки сосудов и внутренние органы. Сопровождают разные патологические состояния, соответственно, и вызываются неодинаковыми причинами.
Принято различать эндогенные и экзогенные факторы, способствующие развитию гранулем.
К внутренним (эндогенным) относятся продукты распада тканей (преимущественно жировой), нарушенного метаболизма (ураты).
К наружным (экзогенным) причисляют:
- биологические организмы (бактерии, простейшие, грибы, гельминты);
- вещества органического и неорганического происхождения (пылинки, дым, лекарственные средства).
Рассмотрим отдельные болезни, сопровождающиеся гранулематозными разрастаниями разной формы.
Прогрессирующая дискоидная форма
Встречается как хронический гранулематоз, другое название — симметрический псевдосклеродермиформный. Этиология неизвестна.
Поражает кожные покровы. Имеет вид плоских инфильтрированных бляшек больших размеров, цвет красно-желтых оттенков, края четко очерчены. Наиболее частая локализация — с обеих сторон на передней поверхности голеней.
Липоидный гранулематоз
Эта форма описана и дополнена тремя врачами в период с 1893 по 1919 годы, поэтому и получила название по их именам — болезнь Хенда-Шюллера-Крисчена. Болеют дети 2–5 лет. Патология известна образованием триады симптомов из:
- поражения костей;
- экзофтальма (выпучивание глазных яблок);
- несахарного диабета (встречается реже других).
Исследования показали, что нарушения жирового обмена наступают вторично после поражения клеток ретикулоэндотелиальной системы в печени, легких, лимфатических узлах, селезенке, костном мозге, плевре, брюшной полости.
Этиология неизвестна. Из-за нарушенной проницаемости в клетках накапливается лишний холестерин (другое название патологии — ксантоматоз).
У ребенка наблюдается постепенно:
- нарастание слабости;
- отказ от еды;
- повышенная температура.
В 1/3 случаев обнаруживается сыпь на коже из буроватых и желтых плотных узелков, возможны кровоизлияния в центре.
Нарушение костной ткани находят при рентгеновском обследовании в виде множественных дефектов в костях черепа, нижней челюсти, таза. Реже в ребрах, позвонках.
При расположении гранулем на верхней стенке орбиты наступает пучеглазие с одной или с обеих сторон. Если разрушена височная кость, возможна глухота. Изменения в легких характеризуются пневмониями, бронхитами, образованием участков эмфиземы (повышенной воздушности).
Доброкачественна форма гранулематоза
Наблюдается при саркоидозе (болезни Бенье-Бека-Шаумана). Начинается чаще в молодом возрасте, преимущественно болеют женщины. Гранулемы разрастаются в лимфоузлах, легких, селезенке, печени, редко в костной ткани, на коже, в глазах.
Обычно выявляется случайно при очередной флюорографии. Протекает бессимптомно. Рентгенологически определяют стадию болезни от начального увеличения лимфоузлов до фиброза и образования полостей в легких. Обязательно дифференцируют с туберкулезом.
Септикогранулематоз новорожденных
Рассматривается как проявление листериоза, полученного новорожденным через плаценту или в ходе родов. Возбудитель (палочка листерии) попадает в организм человека от домашних животных при недостаточной термической обработке пищи, через дыхание из пуха, при отделке шкур. Паразит живет в теле быков, волков, лисиц, овец и декоративных птиц (попугаев, канареек).
Отличается устойчивостью (продолжает размножаться в мясных продуктах в морозилке).
Листерия быстро распространяется по кровяному руслу, образует гранулемы инфекционного характера, крупные абсцессы по внутренних органах, легких. У новорожденных из-за сниженной защитной функции проявляется тяжелым сепсисом с нарушением функции дыхания. На коже и во внутренних органах образуется масса гранулем. Другими симптомами являются:
- общее истощение;
- пожелтение кожи и слизистых;
- геморрагические высыпания;
- кровоизлияния во внутренние органы, желудок, надпочечники;
- очаговые проявления со стороны нервной системы.
Инфекционный гранулематоз
Гранулематоз выявляют при различных инфекционных болезнях. Возбудители и клиническое течение различно, но наличие специфических разрастаний клеток в виде гранулем — часто обязательное сопровождение.
Гранулематоз возможен при:
- туберкулезе,
- ревматизме,
- сапе,
- малярии,
- токсоплазмозе,
- актиномикозах,
- бешенстве,
- лепре,
- сифилисе,
- туляремии,
- брюшном и сыпном тифах,
- гельминтозном заражении,
- склероме,
- вирусном энцефалите,
- бруцеллёзе.
Развитие разрастания клеток связывают с устойчивостью возбудителей к антибактериальным препаратам. Морфологически гранулемы отличаются по составу и строению, например:
- При туберкулезе — очаг некроза имеет центральное расположение, его окружает вал из эпителиоидных и плазматических клеток, лимфоцитов, единичных макрофагов. Типичными считаются гигантские клетки Лангханса. Внутри гигантские клетки содержат микобактерии туберкулеза.
- Сифилис — представлен значительным очагом некроза, окруженным инфильтратом из эпителиоидных клеток, лимфоцитов, гигантские клетки и возбудитель встречаются в редких случаях.
- При лепре — узелки включают макрофаги с микобактериями, лимфоциты и плазматические клетки. Лепрозные возбудители имеют вид шаровидных включений. Гранулемы легко сливаются и образуют обширные грануляции.
Гранулематозные болезни с некротизирующими васкулитами
Это тяжелая форма неинфекционных заболеваний, сочетающая признаки поражения сосудов (полиангиита) с гранулематозным воспалением в тканях и органах. В нее входят:
- гранулематоз некротический (болезнь Вегенера);
- лимфоматозный гранулематоз;
- аллергический васкулит Черджа-Строе;
- ангиит головного мозга;
- летальная срединная гранулема.
При расположении гранулем в органах дыхания выделяют 2 варианта:
- ангиоцентрический — основное поражение касается сосудов;
- бронхоцентрический — сосуды не изменены, но гранулематозный процесс резко уплотняет стенку бронхов.
Характеризуется клиническим симптомокомплексом трех видов:
- некротизирующими гранулематозными разрастаниями в дыхательных путях;
- очаговым гломерулонефритом с тромбозом сосудов и некрозом петель и клубочков;
- генерализованным процессом с некрозом артерий и вен, преимущественно расположенных в легких.
Гранулематоз поражает артерии среднего и мелкого размера, вены, капилляры. Начинается болезнь с язвенно-некротического поражения:
- полости рта,
- носоглотки,
- гортани (три перечисленных локализации имеются у 100% пациентов),
- бронхов,
- ткани легких и почек (в 80%).
Позже воспалительно-некротический процесс распространяется на другие органы. Редко поражаются:
При микроскопии участка ткани в гранулемах обнаруживают гигантские многоядерные и эпителиоидные клетки, гранулоциты, нейтрофилы, эозинофилы, лимфоциты. В ранних узелках много фибробластов. Типичен некроз узелков и распад.
Ученые отмечают, что у 25% больных детей воспаление носит ограниченный характер.
Клинические формы гранулематоза Вегенера зависят от распространенности процесса воспаления и поражения внутренних органов:
- локальная — охватывает носоглотку, гортань, трахею;
- ограниченная — дополнительно болезнь распространяется на легочную ткань;
- генерализованная — могут присоединяться процессы в любых органах и системах.
Некоторыми исследователями упорно относят его к опухолям. В гранулеме кроме васкулита имеются атипичные лимфоциты. Есть сведения о причастности к заболеванию вируса Эпштейна Барр. Одновременно подчеркивается аутоиммунный характер. Болезнь поражает легкие, головной мозг, кожу, печень, почки. Отличается тяжелым течением. 90% пациентов живут не более трех лет.
Лимфогранулематоз распространен во всех возрастах, чаще болеют мужчины. В легких определяются рентгенологические изменения по типу инфильтратов с распадом. В гранулемах находят эозинофильное воспаление, васкулиты в центре и по периферии.
Начальным симптомом заболевания служит увеличение лимфоузлов в области шеи, подмышек. Антибиотики неэффективны.
- общая слабость;
- потеря веса;
- длительное повышение температуры.
В анализе крови при лимфогранулематозе обнаруживают ускорение СОЭ, рост концентрации:
- фибриногена;
- альфа-глобулина;
- гаптоглобина;
- церуллоплазмина.
Болезнь сопутствует и осложняет течение бронхиальной астмы. Сопровождается:
- ростом эозинофилов в крови;
- лихорадкой;
- нарастающей сердечной недостаточностью;
- почечной недостаточностью;
- нейропатией.
Другое название — болезнь Хортона, височный артериит. Гранулемы располагаются в артериях головы. У половины пациентов имеются изменения в сосудах сетчатки глаза, редко в легких, почках, печени.
Основная жалоба пациентов — головные боли. Измененные сосуды формируют аневризмы. Кровотечение вызывает гематому со сдавлением вещества мозга и комой.
Болезнь известна как неизлечимая распадающаяся гранулема носа. Часто присоединяется гангрена. Есть мнение, что заболевание следует объединить с болезнью Вегенера. Может протекать:
- с преимущественным воспалительным процессом;
- более похожа на опухоль;
- как лимфома с низкой степенью злокачественности.
Сопровождается тяжелым иммунодефицитом.
Лечение гранулематозов
Лечение доброкачественного гранулематоза при саркоидозе, возможно, не потребуется, если пациент чувствует себя хорошо и нет проявлений дыхательной недостаточности.
Другие гранулематозы лечат:
- цитостатиками (Циклофосфамидом, Метотрексатом);
- кортикостероидами (Преднизолоном, Дексаметазоном);
- лучевой терапией.
При нагноительных очагах в легких возможно проведение бронхоскопии.
С помощью плазмафереза и гемосорбции осуществляются попытки удаления аутоиммунных комплексов.
Если развивается почечная недостаточность, то необходим регулярный гемодиализ.
Для восстановления иммунитета используют иммуноглобулин.
Своевременная диагностика и лечение улучшают прогноз гранулематоза. Особенно опасны генерализованные формы. Хроническое течение приводит к стойкой инвалидизации больного. К сожалению, для большей части гранулематозов эффективного лечения не существует. Применяется терапия поддержки в надежде на собственные защитные силы пациента и вероятное создание новых лекарств.
Саркоидоз легких является заболеванием, причисляемым к группе системных гранулематозов, имеющих доброкачественный характер. Симптомы данного заболевания чаще всего испытывают люди молодого и среднего возрастов (порядка 20-40 лет). В большинстве случаев саркоидозу легких подвержены женщины данной возрастной группы. Заболевание сосредотачивается в районе легких и за счет появления саркоидных гранулем, объединяющихся в очаги различных размеров, обладает с туберкулезом внешним сходством.
В связи со скоплением гранулем функции работы легких подвергаются нарушению, в результате чего формируется симптоматика болезни. В конечном итоге возможны два варианта исхода заболевания: изменения фиброзного характера в пораженных легких или совершенное рассасывание гранулем.
Причины, провоцирующие данное заболевание до сих пор не ясны. Существующие на настоящий момент теории не могут полностью объяснить природу его происхождения. Сторонники инфекционной теории утверждают, что возбудителями саркоидоза легких являются простейшие, спирохеты, микробактерии, грибы или микроорганизмы иных типов. Кроме того, в пользу генетической природы происхождения саркоидоза легких указывает ряд исследований, проведенных в масштабах семейного проявления данной болезни.
Ряд современных исследователей связывают развитие заболевания с нарушением иммунного ответа организма на воздействие эндогенных или экзогенных (веществ химического происхождения, вирусов, бактерий) факторов. У представителей определенных профессий прослеживается некая тенденция заболеваемости. К этим профессиям относятся: механики, мельники, служащие почт, работники здравоохранительных органов, химических производств и сельского хозяйства, лица склонные к табакокурению и пожарные.
Саркоидоз не является заразным заболеванием и от носителя к здоровому человеку не передается. В большинстве случаев отмечается его полиорганное течение. Саркоидоз легких начинается поражением альвеолярной ткани и сопровождается развитием альвеолита с дальнейшим появлением саркоидных гранулем. Впоследствии гранулема или рассасывается, или подвергается фиброзным изменениям, преобразовываясь в бесклеточную гиалиновую массу.
При наличии саркоидоза легких могут возникать неспецифические симптомы: утомляемость, слабость, беспокойство, потливость по ночам, недомогание, нарушения сна, потеря веса и аппетита. Внутригрудная лимфожелезистая форма саркоидоза легких у половины больных может протекать бессимптомно, у других пациентов появляются такие клинические проявления, как боли в суставах и грудной клетке, слабость, повышеная температура тела, кашель. Медиастинально-легочная форма болезни проходит на фоне болей в районе грудной клетки, одышки, кашля.
При аускультации выслушиваются рассеянные сухие и влажные хрипы, крепитация. Также происходит присоединение иных проявлений: поражаются глаза, кожа, кости, околоушные слюнные железы, периферические лимфоузлы. Легочная форма саркоидоза характерна наличием кашля с мокротой, одышки, болей в грудной клетке. Профилактические меры для борьбы с саркоидозом пока не выработаны, поскольку причины провоцирующие болезнь не ясны.
Профилактика может заключаться в максимальном сокращении воздействия профессиональных вредностей на организм (в особенности у профессий группы риска) и укреплении иммунитета.
Может встречаться как у мужчин, так и у женщин, чаще всего у юношей и детей, реже у людей пожилого возраста. По внешнему виду напоминает сосудистую опухоль 5-10 мм в диаметре (в редких случаях до пяти сантиметров), словно сидящую на широкой или узкой ножке и окруженную отслоенным эпителием. Гладкая поверхность красного цвета характерна для опухоли на ранних стадиях развития.
В некоторых случаях поверхность опухоли становится бородавчатой или по внешнему виду напоминает малину. Наиболее частыми местами локализации являются губы, стопы, кисти (в особенности пальцы), перианальная область, слизистые оболочки рта, туловище.

Эксперт-редактор: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность - "Лечебное дело" в 1991 году, в 1993 году "Профессиональные болезни", в 1996 году "Терапия".
По своей сути любая гранулема – это узелок (бугорок), образовавшийся в тканях организма по причине начавшегося в них воспаления. Все они подразделяются на неспецифические и специфические. Последние могут быть инфекционными и неинфекционными. В свою очередь, инфекционные классифицируются по типу вызвавшего их микроба - бактериальные или грибковые. Следуя этой классификации, туберкулезная гранулема является специфической, так как наблюдается только при заболевании туберкулез, инфекционной и бактериальной, так как в ее образовании повинна патогенная бактерия Mycobacterium tuberculosis complex. Второе ее название – палочка Коха. Локализуются такие гранулемы в основном в легких, по размеру на начальном этапе бывают с просяное зерно, то есть, милиарными (до 3 мм) или субмилиарными (до 1 мм). Но иногда встречаются туберкулезные гранулемы диаметром 1 и более сантиметров, то есть, солитарные. Без лечения и те, и другие, и третьи способны сливаться и образовывать крупные воспалительные очаги. Рассмотрим строение туберкулезной гранулемы, механизм ее образования, методы выявления и прогноз после лечения.
Как появляется гранулема в легких, ее особенности
Туберкулез может начаться во многих органах, но чаще всего диагностируется в легких. Вызывает его микроскопическое существо – бактерия палочкообразной формы, именуемая Mycobacterium tuberculosis. В организм здорового человека она попадает в основном воздушно-капельным путем при вдыхании воздуха, инфицированного больным туберкулезом человеком. Но возможны и другие пути заражения. Достигнув легких, микроб приступает к размножению и какое-то время ведет себя настолько смирно, что на него не реагирует иммунная система. Однако он, как любое живое существо, выделяет отходы своей жизнедеятельности, для человека являющиеся токсинами. Они в месте локализации бактерий вызывают раздражение тканей. 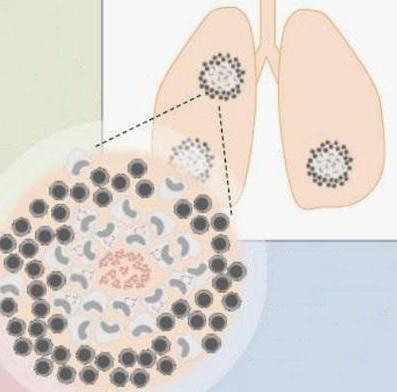
В ответ на это организм человека активизирует свою иммунную систему. К колониям бактерий устремляются антитела, макрофаги и различные типы лимфоцитов. В дальнейшем эти клетки определяют состав туберкулезной гранулемы, которая образуется в месте очага воспаления. Макрофаги созданы природой, чтобы уничтожать раздражители, тем самым помогая организму победить инфекцию. Но в случае с палочкой Коха этот процесс нарушается. Будучи проглоченными макрофагом, микробы не погибают, а продолжают успешно существовать. При этом они получают идеальную защиту от антител, а макрофаг трансформируют для своих нужд. Трансформация заключается в том, что микобактерии задерживают созревание фагосом – специфических органелл макрофагов. Незрелые фагосомы не связываются с лизосомами, то есть, не могут образовать органоид, разрушающий бактерию. Вместо этого незрелые фагосомы начинают взаимодействовать с другими органеллами - ранними эндосомами, в результате чего продуцируются вещества, нужные бактерии для ее питания.
Строение туберкулезной гранулемы
По своей природе гранулематозные узелки являются скоплением клеток, характерных для воспалительных процессов в тканях. Строение туберкулезных гранулем несколько иное. На первых этапах заболевания эти образования являются эпителиодно-клеточными, то есть, без некрозной зоны в центре. С прогрессированием недуга в центре туберкулезных гранулем появляется участок казеозного некроза. Вокруг него располагаются следующие клетки:
- аргирофильные (выявляющиеся при пропитывании серебром) волокна.
Капилляров в самих туберкулезных гранулемах нет, но они присутствуют в наружных зонах.
Некрозная зона
Присутствие казеозного (похожего на творог) центра обуславливает специфичность строения туберкулезной гранулемы. Причин казеификации может быть несколько. Среди них:
- прямое действие цитотоксичных веществ сенсибилизированных макрофагов и/или Т-лимфоцитов;
- слишком быстрая смерть макрофагов;
- спазмы сосудов, ведущие к коагуляционному некрозу.
При неблагоприятном течении заболевания казеификация достигает значительных размеров. Помимо центра гранулемы, такие творожистые очаги образуются в окружающих узелок тканях, пропитанных фибринозно-серозным экссудатом. Прогрессирование недуга способствует разжижению казеозного вещества. Больные начинают его откашливать. При этом в местах, из которых он удаляется, образуются специфические полости (каверны), служащие источником распространения палочек Коха по отделам легких.
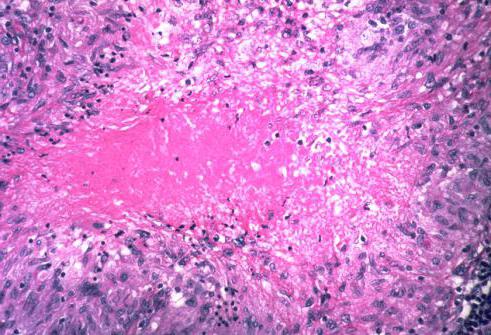
Эпителиоидные клетки
Эти структуры есть не что иное, как макрофаги, утратившие способность уничтожать чужеродные агенты, в данном случае палочки Коха. Строение туберкулезной гранулемы таково, что эпителиоидные клетки в ней располагаются вокруг зоны некроза в несколько слоев (иногда эта картина напоминает частокол), образуя циркуляционный ряд. Они довольно крупные, уплощенные, имеют большое ядро, крупное ядрышко и зозинофильную цитоплазму. В тех клетках, что ближе к зоне некроза, наблюдаются деструкция и дистрофия. В процессе своего образования эпителиоидные клетки проходят две стадии: незрелой и зрелой, что отражает кинетику дальнейшего развития гранулематоза.
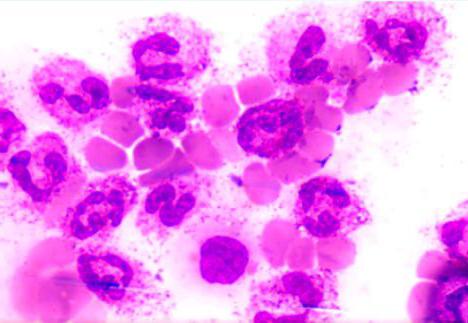
Клетки Пирогова-Лангханса
Эти структуры образуются из клеток эпителиоидных двумя способами:
1. Путем цитодиэреза, что означает деление ядра без деления самих клеток. В результате в каждой из них может насчитываться более 100 ядер, располагающихся по периферии. Благодаря цитодиэрезу, их размеры получаются очень внушительными - до 50 мкм (по другим данным до 300 мкм) . Из-за большой величины, а также из-за многоядерности эти клетки туберкулезной гранулемы получили название гигантских. Также их называют клетками Пирогова-Лангханса.
2. Путем соединения эпителиоидных клеток.
Они считаются показательными для туберкулеза, хотя могут образовываться и при других заболеваниях. Решающим фактором для постановки диагноза является обнаружение в их цитоплазме палочек Коха или их фрагментов.
В цитоплазме гигантских клеток обнаруживаются лизосомы, митохондрии и окислительно-восстановительные ферменты. Если иммунитет человека, подхватившего палочки Коха, высокий, эти макроорганизмы ведут себя как фагоциты, то есть, уничтожают бактерии. В таких случаях усиливается клеточная пролиферация, и воспалительный процесс затихает. Если иммунитет низок, гигантские клетки образуют с бактериями своеобразный симбиоз, в результате которого заболевание прогрессирует.
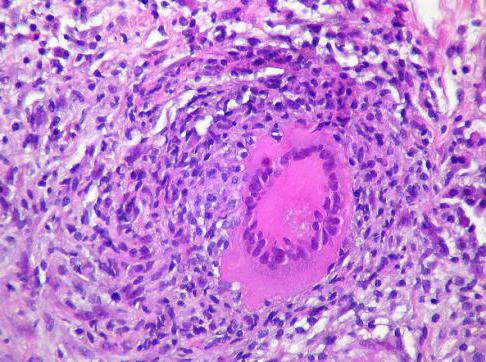
Классификация гранулем
В зависимости от того, какие клетки в туберкулезной гранулеме преобладают, различают такие виды гранулем:
Отметим, что у туберкулезных бугорков клеточный состав непостоянен. Он меняется под воздействием реактивности составляющих их макроорганизмов, работы иммунной системы и получаемого лечения. Замечено, что антибактериальная терапия способствует увеличению в гранулемах гигантских клеток.
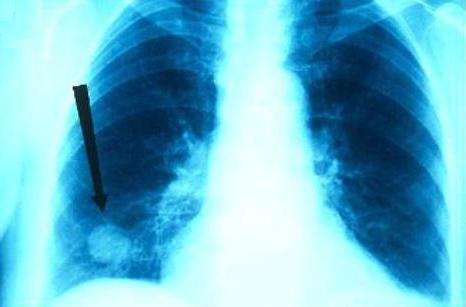
Диагностика
Туберкулезные гранулемы обнаружить при простом клиническом осмотре невозможно. Об их наличии в легких большинство пациентов даже не подозревают, и лишь у небольшой части инфицированных палочками Коха появляются кашель, не излечиваемый обычными противокашлевыми лекарствами, одышка, необъяснимо высокая утомляемость, головные боли. Выявляются туберкулезные узелки при флюорографии или рентгене. В вынесении окончательного вердикта фтизиатра большую роль играют диагностические клетки, входящие в состав туберкулезной гранулемы. Так, эпителиоидные клетки, окрашенные эозином и гематоксилином, при исследовании их световым микроскопом демонстрируют обильную розовую мелкогранулированную цитоплазму. В ней почти всегда обнаруживаются целые или фрагментарные палочки Коха.
Гигантские клетки образуются не только в туберкулезных бугорках, но и в гранулемах, имеющих другую этиологию. Однако при окрашивании их подогретым карболовым фуксином (метод Циля-Нильсена) присутствующие в них палочки Коха становятся малиново-красными на голубом фоне препарата. Это помогает установить точный диагноз.
Варианты развития
Исход туберкулезной гранулемы может быть различным, что зависит от способности организма человека сопротивляться инфекционным заболеваниям. Если резистентность низкая, развитие гранулемы прогрессирует, казеозный некроз развивается и увеличивается в объеме, гранулемы сливаются, образуя обширные зоны поражения, а воспалительный процесс захватывает новые зоны – паренхиму, кровеносные и лимфатические сосуды.
Если резистентность высокая, происходит затухание (регрессирование) процесса. При этом эпителиоидные клетки трансформируются в фибробласты, аргирофильные волокна заменяются коллагеновыми, а гранулема рубцуется. Очаг некроза может подвергнуться кальцинированию, окостенению либо рассосаться.

Гранулема – это очаговое разрастание соединительнотканных клеточных структур, которое является следствием гранулематозного воспаления. По внешнему виду они напоминают небольшие узелки. Они могут быть единичными или множественными. Размер гранулемы не превышает 3 см в диаметре, поверхность образования плоская и шероховатая. Часто подобные доброкачественные новообразования образуются при наличии в организме инфекции в острой или хронической форме.
Особенности заболевания
Механизм развития гранулемы у человека различен и зависит от вида доброкачественного новообразования, причин, вызвавших его формирование. Для начала гранулематозного воспалительного процесса должны иметься два условия:
- наличие в организме человека веществ, дающих толчок для роста фагоцитов;
- стойкость раздражителя, вызывающего трансформацию клеток.
Иногда гранулема может рассасываться самостоятельно, но это не значит, что при ее наличии к врачу можно не обращаться. Заранее предсказать рассосется ли новообразование само – нельзя.
Особенности инволюции (обратного развития):
- За несколько месяцев или лет самостоятельно рассосаться может кольцевидная гранулема. Шрамов на теле при этом не остается.
- При инфекционных поражениях (сифилисе) уплотнение рассасывается, оставляя после себя шрамы и рубцы.
- При туберкулезе гранулематозные уплотнения рассасываются редко. Происходит это только в том случае, если организм пациента активно борется с инфекцией.
- Зубная гранулема не рассасывается самостоятельно.

Гранулема возникает как у взрослых мужчин и женщин, так и у детей (в том числе новорожденных). У разных возрастных групп заболевание имеет следующие особенности:
- Образования, которые провоцируют аутоиммунные заболевания, часто наблюдаются у молодых людей.
- В детском возрасте новообразования сопровождаются яркой клинической картиной в связи с несовершенством иммунной системы.
- У женщин гранулематозные структуры могут появляться во время вынашивания ребенка.
- Сифилитическая гранулема характерна для людей после 40 лет, поскольку третичный сифилис проявляется через 10-15 лет после начала заболевания.
- Туберкулезные гранулемы в детском возрасте могут проходить без лечения.
Причины возникновения гранулемы и стадии развития
Основные причины возникновения гранулемы врачи делят на две группы – инфекционная (туберкулез, сифилис, грибковые инфекции), неинфекционная:
- Иммунные. Возникают в результате аутоиммунной реакции организма – происходит чрезмерный синтез фагоцитов (защитных поглощающих клеток).
- Инфекционные образования, возникающие при грибковых инфекциях кожи, хромомикозе, бластомикозе, гистоплазмозе и прочих инфекционных заболеваниях.
- Гранулемы, которые появились в результате проникновения инородного тела – нитей послеоперационных швов, частей насекомых, татуировочного пигмента.
- Посттравматические узлы, которые появляются в результате травмы.
- Другие факторы (болезнь Крона, аллергические реакции, сахарный диабет, ревматизм).
За появление гранулемы отвечает местный клеточный иммунитет, более точный механизм развития патологии специалистами пока не установлен.
Врачи выделяют следующие стадии развития заболевания:
- начальная стадия – скопление склонных к фагоцитозу клеток;
- вторая стадия – разрастание накопленных фагоцитарных клеток;
- третья стадия – преобразование фагоцитов в эпителиальные клетки;
- завершающая стадия – накопление эпителиальных клеток и формирование узла.
Классификация
Видов гранулематозных новообразований много и все они отличаются причинами, клиническими проявлениями и локализацией.
Эозинофильная гранулема – это редкое заболевание, которое часто поражает костную систему, легкие, мышцы, кожу, желудочно-кишечный тракт. Причины формирования данной патологии неизвестны. Но есть несколько гипотез – травмы костей, инфекция, аллергия, глистная инвазия. Симптомы заболевания часто полностью отсутствуют, и узлы выявляют случайно при обследовании по другим поводам. Если у пациента на фоне отсутствия признаков заболевания в анализах крови не будет выявлено повышенное содержание эозинофилов, то диагностика может быть затруднена.
Телеангиэктатическая (пиогенная, пиококковая) гранулема. Такое образование имеет небольшую ножку и по своему виду напоминать полип. Структура ткани рыхлая, цвет новообразования бурый и темно-красный, имеется склонность к кровотечениям. Располагается такая гранулема на пальце руки, лице, в ротовой полости.
Данное новообразование схоже с саркомой Капоши, поэтому необходимо срочно обратиться к врачу, чтобы избежать возможных осложнений.

Кольцевидная (кольцевая, круговая) гранулема – доброкачественное поражение кожи, которое проявляется образованием кольцевидно расположенных папул. Самой распространенной формой такого заболевания является локализованная опухоль– это мелкие гладкие розовые узелки, образующиеся на кистях рук и стоп.
Срединная гранулема Стюарта (гангренесцирующая). Характеризуется агрессивным течением. Сопровождается следующими симптомами:
- носовые кровотечения;
- выделения из носа;
- затрудненное носовое дыхание;
- припухлость носа;
- распространение язвенного процесса на другие ткани лица, горла.
Мигрирующая гранулема (подкожная) растет быстро, сопровождается появлением эрозий и язвочек на поверхности. Данный вид новообразования склонен к малигнизации (перерождению в раковую опухоль), поэтому необходимо обязательно обращаться к врачу для назначения эффективного лечения.
Холестериновая – редкое воспаление височной кости, которое провоцируют травмы, воспаление среднего уха, а также имеющаяся холестеатома.
Лимфатическое новообразование сопровождается повышением температуры, кашлем, потерей веса, зудом в месте поражения, слабостью, болезненностью увеличенных лимфоузлов. С течением времени заболевание может привести к поражению печени, легких, костного мозга, нервной системы.
Сосудистая гранулема – это ряд кожных новообразований, в которых имеются кровеносные сосуды.
Эпителиоидная опухоль – это не самостоятельная патология, а вид образований, в которых преобладают эпителиоидные клеточные структуры.
Гнойная гранулема кожи. К данной группе относятся все образования, которые обладают признаками воспалительного процесса. Это могут быть ревматоидные и инфекционные опухоли.
Лигатурная (послеоперационная) гранулема – это уплотнение в области послеоперационного шва (как внутри, так и снаружи). Возникает она по причине попадания мельчайших инородных частиц на ткани после оперативного вмешательства. В процессе регенерации данная область покрывается соединительной тканью и образуется узел размером с горошину. Часто такое уплотнение рассасывается самостоятельно.
Саркоидное гранулематозное образование возникает в лимфоузлах и внутренних органах при саркоидозе.
Сифилитическая опухоль возникает, как осложнение при сифилисе, если длительное время болезнь не лечат.
Туберкулезная (казеозная) гранулема – морфологический воспалительный элемент, который провоцируется проникновением в органы дыхания микробактерий. При этом нарушается клеточная структура органа, их состав и жизнедеятельность.
Гигантоклеточная гранулема располагается в костной ткани. Это доброкачественное новообразование, которое не склонно к разрастанию.
Особенности локализации
Воспалительный очаг у пациентов располагается поверхностно или глубоко. По расположению гранулематозные образования классифицируют следующим образом:
- узловые структуры мягких тканей тела (кожи, пупка, лимфоузлов);
- паховая гранулема (влагалища, полового члена). Такую форму заболевания также называют венерической (или донованоз);
- слизистых ротовой полости (языка, голосовых связок, гортани);
- подкожные;
- мышечные;
- стенок сосудов;
- уплотнения костей черепа, челюсти.
Наиболее распространенная локализация гранулем:
- голова и лицо (веки, щеки, уши, лицо, губы, нос, виски);
- носовые пазухи;
- гортань (данную форму болезни называют еще контактной);
- конечности (кисти рук, ногти, пальцы, ноги, стопы);
- глаза;
- кишечник;
- легкие;
- печень;
- головной мозг;
- почки;
- матка.
Рассмотрим подробнее самые распространенные места локализации подобных уплотнений.
Гранулема ногтя

Пиогенная гранулема – это патология ногтевой пластины. Она появляется на любом участке ногтя при наличии даже небольшого проникающего ранения. Начальная стадия ногтевой гранулемы представляет собой небольшой узелок красного цвета, который очень быстро образует эпителиальный воротник. Если образование располагается в области заднего ногтевого валика, то затрагивается матрикс (участок эпителия ногтевого ложа под корневой частью пластинки ногтя, за счет деления клеток которого происходит рост ногтя) и образуется продольная впадина. Иногда гранулема ногтя появляется при продолжительном трении или после перфорирующей травмы. Также сходные поражения можно наблюдать при терапии циклоспорином, ретиноидами, индинавиром.
Гранулема молочной железы
К гранулезными заболеваниями грудных желез относятся:
- лобулит или гранулематозный мастит в хронических формах;
- узлы, возникающие при проникновении инородных тел (воска или силикона);
- микозы;
- гигантоклеточный артериит;
- узелковый полиартериит;
- цистицеркоз.
Симптомы гранулемы в груди у девушек могут длительное время не проявляться, но рано или поздно на коже возникает гематома. В этот момент женщина начинает ощущать боль и дискомфорт в месте поражения, а при прощупывании молочной железы пальпируется бугристое уплотнение. В таком случае происходит деформация груди. При прогрессировании болезни, орган может утрачивать чувствительность.
Липогранулема молочной железы в онкологию не трансформируется.
Диагностика
Обнаружить наружные кожные гранулемы просто, а вот выявить новообразования на внутренних органах, в толще мягких тканей или костей – сложно. Для этого врачи используют УЗИ, КТ и МРТ, рентген, биопсию.
Поскольку гранулематозные образования могут быть обнаружены в любом органе и в любой ткани организма, диагностируют их врачи разных специальностей:
- рентгенолог – при профилактическом обследовании;
- хирург – в ходе оперативного вмешательства или при подготовке к операции;
- ревматолог;
- дерматолог;
- стоматолог.
Эти же врачи могут заниматься и лечением заболевания (за исключением рентгенолога), а при необходимости привлекать специалистов из других областей.
Методы лечения и удаления
Лечение гранулемы осуществляют с помощью следующих физиотерапевтических и хирургических методов:
- фонофорез;
- дермабразия (механическая чиста, предназначенный для устранения поверхностных и глубинных проблем кожи);
- ПУВА-терапия;
- магнитотерапия;
- криотерапия (воздействие на новообразование жидким азотом, благодаря которому происходит замораживание пораженных участков ткани);
- лазеротерапия (удаление гранулемы с помощью лазера).
Медикаментозное лечение гранулемы заключается в назначении кортикостероидов. Также лечащий врач может назначить:
- Мазь Дермовейт;
- Гидроксихлорохин;
- Дапсон;
- Ниацинамид;
- Изотретиноин;
- препараты, улучшающие микроциркуляцию крови;
- витамины.
В обязательном порядке должны приниматься меры по лечению основной патологии, если имеется возможность ее точно диагностировать.

Незамедлительного проведения операции по удалению требуют не все гранулематозные образования. Некоторые новообразования вообще удалять бесполезно, особенно если они вызваны инфекционными или аутоиммунными процессами. Поверхностные узлы удаляют скальпелем под местной анестезией. Метод оперативного вмешательства выбирает лечащий врач на основе признаков заболевания, диагностических данных и жалоб пациента.
Народные средства и методы лечения гранулемы должны быть в обязательном порядке согласованы с врачом. Связано это с тем, что некоторые растения содержат в себе вещества, способные вызвать активный рост узла и его малигнизацию (перерождение в раковую опухоль).
Наиболее распространенные народные средства:
- Смешать настойку (30%) чистотела с аптечным глицерином. Делать компрессы на ночь.
- В соотношении 1:5 взять корни девясила и сухие плоды шиповника. Залить кипятком, настоять и принимать как чай.
- Взять по столовой ложке лимонного сока и меда, добавить по 200 мл сока редьки и моркови. Принимать по столовой ложке перед едой.
Заниматься лечением гранулем должен только специалист. Самостоятельное лечение и удаление узлов может привести к таким последствиям, как инфицирование, обильное кровотечение, сепсис, склероз и некроз тканей.
Читайте также:


