Инфекционно воспалительные заболевания кожи у детей
Заболевания кожи у детей — это достаточно частое явление, поскольку детская кожа очень нежная и может быть отличной мишенью для инфекции. Кожные болезни довольно часто не вызывают сильного беспокойства, однако они могут повлиять на общее состояние и здоровье растущего организма.
Обычно появление кожных болезней у детей это один из первых симптомов нарушения работы остальных органов и неправильное и несвоевременное лечение может перейти в тяжёлое хроническое состояние.
Причины возникновения детских кожных заболеваний
Стоит заметить, что чем старше ребенок, тем легче он переносит те или иные заболевания, в том числе и заболевания кожи. Связано это в первую очередь с иммунитетом. У более старших детей сопротивляемость организма выше, а у малышей, соответственно, ниже. Тем более, что в раннем возрасте нервная система ребенка еще недостаточно сильна, да и железы внутренней секреции еще работают не совсем полноценно. Помимо этого, детская кожа богата кровеносными и лимфатическими сосудами, что также способствует более сильной и бурной реакции на разные внешние раздражители.
Современным медикам известно больше сотни видов кожных болезней, от которых, увы, не застрахован ни один ребенок. 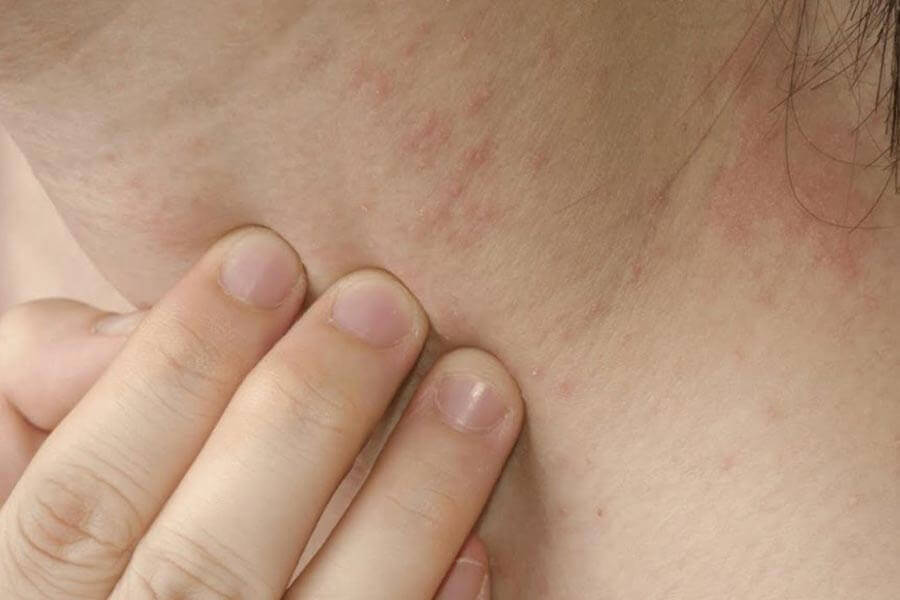
Классификация заболеваний кожи у детей:
- Инфекционные;
- Гнойничковые;
- Грибковые;
- Вирусные;
- Неинфекционные.
Теперь рассмотрим подробнее каждый пункт из вышеуказанного списка.
Инфекционные заболевания кожи у ребенка
При инфекционной природе детских кожных заболеваний самый главный симптом — это появление сыпи. При этом кожные высыпания могут появиться как сразу, так и через несколько дней. Помимо этого, у ребенка может быть тошнота, озноб, повышение температуры, кашель, боль в животе или горле, вялость, отсутствие аппетита.
- Краснуха
Инкубационный период -12 дней. Сыпь — мелкопятнистая и сосредоточена на лице и туловище.
Инкубационный период — 7 дней. Сыпь мелкоточечная, проявляется на следующий день после заражения и сосредоточена на лице (кроме носа), плечах, бедрах. Болезнь также всегда сопровождается болью в горле.
Инкубационный период — 9-12 дней. Первый признак − высокая температура, сыпь появляется не сразу, а через пару дней, сначала на лице и шее, а потом и по всему телу.
- Ветрянка (ветряная оспа)
Инкубационный период — 3-5 дней. Болезнь очень заразна и быстро распространяется. Первые ее симптомы − резкое повышение температуры (38-39°С) и сыпь по всему телу, в том числе и на голове. При ветрянке сыпь проходит несколько этапов: сначала розовые пятна, потом появление водянистых пузырьков, затем высыхание пузырьков и образование вместо них бурой корки.
- Инфекционная эритема
На первых порах, заболевание легко спутать с гриппом, поскольку у больного появляется насморк и ломота в теле. Однако на следующий день все тело ребенка покрывается сыпью, которая характеризуется зудом и жжением.
Видео кожные заболевания у детей
Гнойничковые кожные заболевания у ребенка
Данные заболевания обычно вызываются такими патогенами как стрептококки и стафилококки, которые могут проникнуть в детский организм через ранки на коже, а также царапины и порезы. Большому риску также подвержены дети со слабым иммунитетом.
- Импетиго;
- Фурункулез;
- Фолликулит;
- Эктима;
- Сухая стрептодермия.
При появлении на теле ребенка множественных гнойных высыпаний, врачи не рекомендуют принимать ванну и даже душ. Все дело в том, что горячая вода размягчает кожу и это способствует образованию и дальнейшему распространению гнойных поражений. По этой же причине противопоказаны и компрессы.
Грибковые заболевания кожи у ребенка
Грибковые кожные заболевания вызываются несколькими видами патогенных грибов.
Лечение таких болезней сугубо индивидуально и с обязательным применением противогрибковых лекарственных препаратов.
Вирусные дерматозы у детей
К вирусным дерматозам относится герпес, а также бородавки. Заражению герпесом способствуют вирусы герпеса 1 и 2 типа, а бородавки можно подхватить при непосредственном контакте с больным. При этом риск заражения усиливается в разы при наличии кожных микротравм и плохом иммунитете. 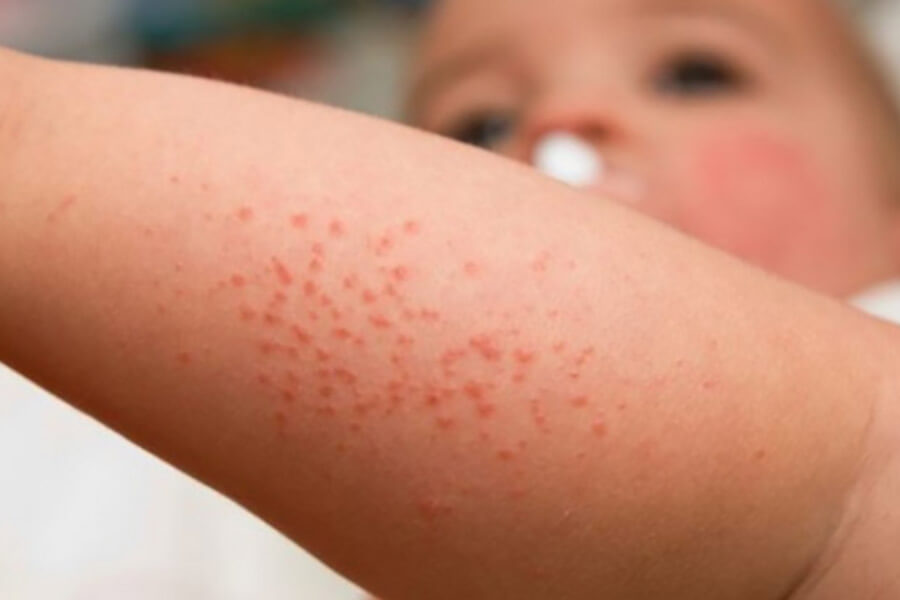
Неинфекционные кожные заболевания у ребенка
Кроме кожных недугов инфекционного происхождения, которые в большинстве случаев характеризуются сыпью, существует немало неинфекционных болезней.
Как правило, аллергия на коже проявляется в виде мелких зудящих красных прыщиков или волдырей (крапивница). При этом нередки случаи крапивницы, при которой волдыри появляются не только на коже, но и на слизистых оболочках. Крапивница может быть следствием приема лекарств, некоторых продуктов или реакции организма ребенка на мороз.
Причинами аллергических реакций на коже может быть непродуманный рацион, частый контакт с бытовой химией, антисанитария, заболевания ЖКТ, наследственность.
- Болезни, вызванные паразитами.
К болезням паразитарного характера относятся: педикулез, чесотка, демодекоз. Педикулез вызывается мелкими насекомыми — вшами и проявляется в виде зуда от укусов.
Чесотка вызывается чесоточным клещом и проявляется сильным кожным зудом, в основном на конечностях — руках и ногах.
Демодекоз − очень редкое, однако весьма неприятное заболевание, которое вызывается клещом определенного вида. Пораженная кожа при этом покрывается угрями, которые образуются в волосяных фолликулах
- Заболевания сальных желез: потница и себорея
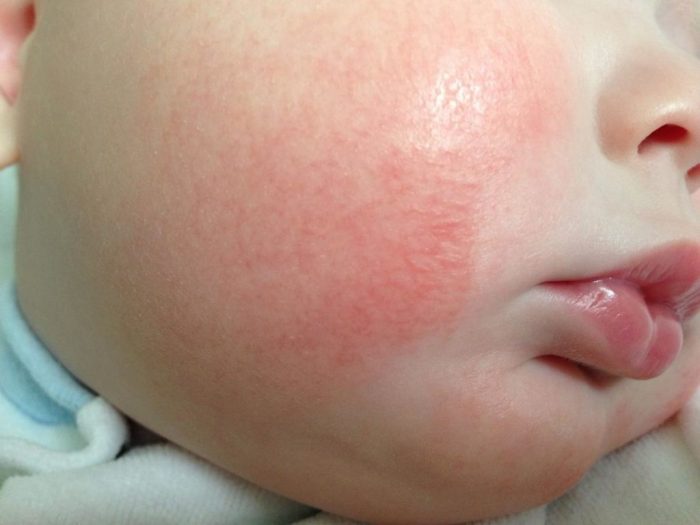
Очень часто у малышей может появляться довольно распространенное заболевание, которое называют потницей. Потница появляется как следствие перегревания ребенка и неправильного ухода за его кожей. Мелкие красноватые высыпания можно наблюдать в складках кожи, внизу живота и на груди.
Себорея может появиться у ребенка при вопиющем нарушении правил гигиены.
Нервные расстройства
Иногда случается и такое. Детские кожные заболевания, имеющие нейрогенную природу, могут появиться при любом, даже малейшем, нарушении деятельности нервной системы. К ним относятся нейродермит и псориаз.
Лечение кожных заболеваний у детей
Конечно, родители любого ребенка должны как минимум иметь представление о кожных заболеваниях, а как максимум уметь различать их. Однако не все так просто и как только на коже малыша появилась подозрительная сыпь, стоит обратиться к врачу, поскольку правильный диагноз сможет поставить только он. В дальнейшем же доктор и примет решение о способах и методах лечения.
Внимание! Употребление любых лекарственных средств и БАДов, а так же применение каких-либо лечебных методик, возможно только с разрешения врача.
Детские кожные заболевания встречаются намного чаще, чем взрослые. Ведь детская кожа более нежная, восприимчивая и чувствительная к механическими, химическим раздражителям, инфекциям, а также внутренним изменениям. Появление на кожных покровах ребенка сыпи, покраснения или волдырей может сигнализировать о неправильном питании, погрешностях при уходе, наличии инфекции или о серьезных генетических патологиях. Поэтому устанавливать определять кожные заболевания у детей должен врач, который назначит подходящее лечение и сможет успокоить взволнованную мать.
Детский атопический дерматит
Это хроническое воспалительное заболевание, вызванное генетическими особенностями. Поэтому риск развития этого заболевания выше у детей, чьи близкие родственники страдают от атопии.
Факторы, усиливающие атопический дерматит:
- повышенная чувствительность кожных покровов к внешним факторам;
- нарушения работы нервной системы;
- инфекционные заболевания кожи;
- курение табака в присутствии ребенка;
- высокое содержание красителей и усилителей вкуса в пище ребенка;
- использование неподходящих для ухода за ребенком косметических средств;
- плохая экология.
Этот дерматит чаще всего поражает детей до 12 лет, в старшем возрасте заболевание проявляется крайне редко. При атопии детская кожа становится очень сухой, начинает шелушиться и покрываться пятнами. Чаще всего сыпь локализуется на шее, сгибах локтей, лице, коленях. Болезнь имеет волнообразное течение, периоды обострения сменяются длительными ремиссиями.
Пеленочный дерматит
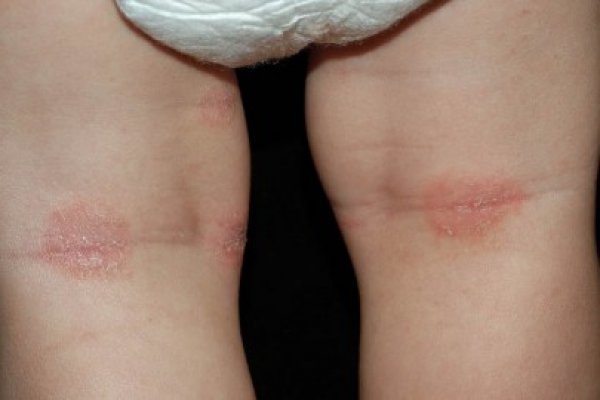
Воспалительный и раздражительный процесс на коже ребенка, возникающий при недостаточной циркуляции воздуха и скоплении влаги. Симптомы: сыпь, волдыри, покраснение и воспаление кожи, в запущенных случаях: трещины и раны, нагноения. В легкой форме – это из самых распространенных детских недугов, который лечится с помощью корректирования программы ухода за ребенком. Дерматит, осложненный инфекционной болезнью, требуется использования мазей и антибиотиков.
Чаще всего заболевание возникает из-за продолжительного нахождения в тугих пеленках или подгузнике. Влажная среда без притока воздуха стимулирует размножение патогенных организмов, вызывающих инфекции кожи. Обычно пеленочный дерматит наблюдается на ягодицах, нижней части живота, промежности ребенка – местах, которые закрывает подгузник.
Факторы, усиливающие пеленочный дерматит:
- длительное ношение одежды и подгузников, препятствующих кожному дыханию;
- продолжительный контакт кожи с мочой и каловыми массами;
- редкое купание ребенка.
Установлено, что зачастую пеленочный дерматит протекает с осложнением – грибковой инфекцией, поражающей кожу.
Крапивница у детей

Детская болезнь кожи, сопровождающаяся сильным зудом, сыпью и появлением кожных волдырей. Постепенно единичные пузыри сливаются в один крупный очаг поражения. У ребенка может также наблюдаться повышение температуры и расстройства кишечника.
Факторы, усиливающие крапивницу:
- контактная, пищевая или другая аллергия;
- вирусные и инфекционные заболевания;
- воздействие ультрафиолетовых лучей;
- неподходящий температурный режим;
- укусы насекомых.
Локализация болезни: губы, кожные складки, веки, щеки. Визуально поражение кожи напоминает ожог от крапивы.
Потница
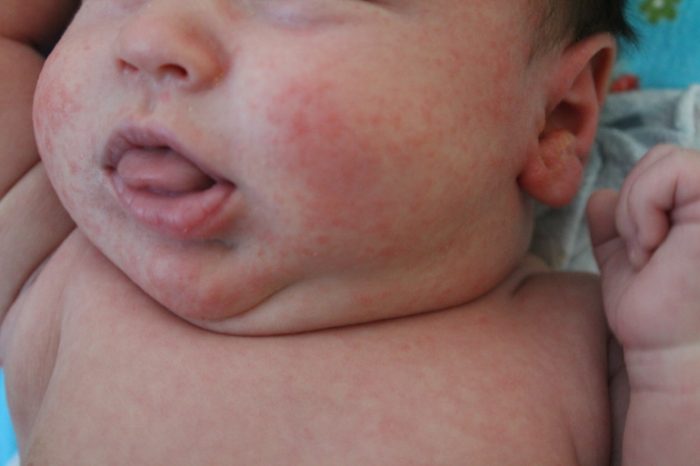
Дерматит, появляющийся из-за повышенного потоотделения. Выделяется три типа заболеваний, в зависимости от происхождения и проявляющихся симптомов.
Кристаллическая потница проявляется белыми пузырьками до 2 мм, причем сыпь может сливаться в один очаг поражения. Пузыри легко повреждаются, из-за чего появляется шелушение. Локализация: лицо, туловище, шея. Чаще встречается у младенцев до двух месяцев.
К сведению. При красной потнице формируется узелковая сыпь с гиперимей по периферии. Сыпь не сливается, сопровождается зудом, при нажатии появляется сильная боль.
Глубокая потница характеризуется появлением пузырьков бледного-розового или бежевого цвета. Болезнь затрагивает лицо, шею, а также конечности. Склонность к глубокой потнице сохраняется и во взрослом возрасте. Потница опасна тем, что у ребенка повышается риск заражениями инфекциями.
- активное кровоснабжение и, как следствие, гипертермия;
- недостаточная забота о ребенке, слишком теплая одежда;
- тонкая и чувствительная кожа;
- слабое развитие потовых протоков;
- перенасыщенности кожи водой.
Важно! Появившуюся кожную сыпь нельзя мазать кремами и детскими лосьонами. Необходимо обратиться к врачу для установки точного диагноза. Использование косметических средств может усугубить кожное поражение.
Угри у детей
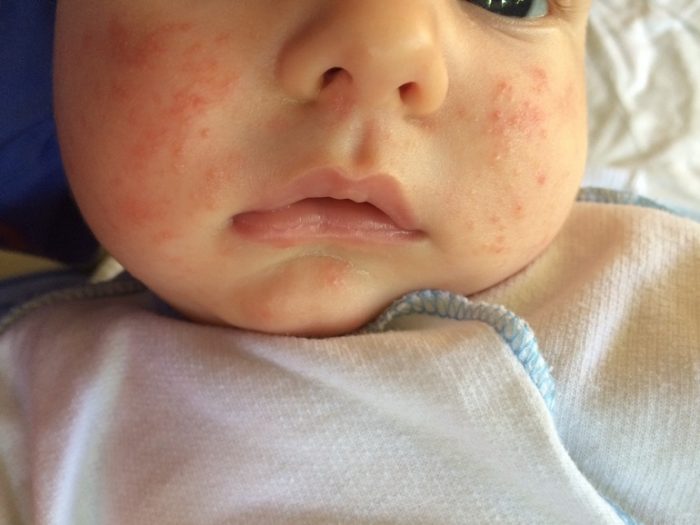
Болезнь новорожденных, при которой появляются высыпания белого цвета на щеках и подбородке. Может проявиться в первые полгода жизни ребёнка. Происходит из-за гормональных изменений в организме и высокого уровня эстрогена, а также закупорки сальных протоков.
Угри, появившиеся в детском возрасте, не требуют медикаментозного лечения. Белые или слегка желтоватые папулы проходят за две недели, не оставляя следов и шрамов. Однако угри у детей повышают риски заражения кожными инфекциями, поэтому требуют наблюдения. О наличии инфекции свидетельствуют покраснение и отек кожи вокруг угрей.
Фурункулы
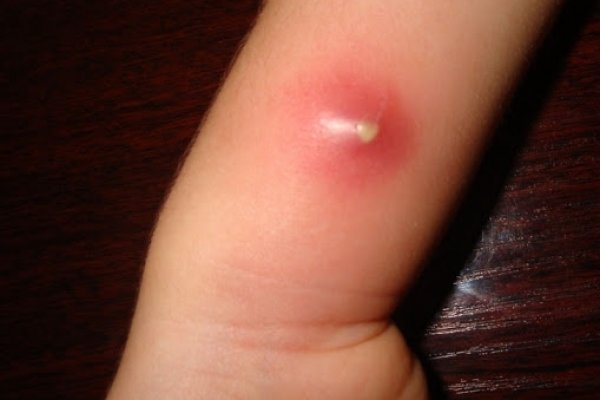
Болезнь кожи, провоцируемая кожной инфекцией — стафилококками. Наличие заболевания кожи у детей свидетельствует о серьезных проблемах со здоровьем, и требует консультации врача и последующего лечения.
Причины, по которым появляется кожная инфекция, могут быть внешние и внутренние. Внешние факторы: ношение тесной одежды, нарушение правил гигиены. Внутренние проблемы сложнее устранить, так как это может быть приобретенный или врожденный иммунодефицит, наличие болезней нервной и эндокринной системы.
Развитие фурункула: образование болезненного инфильтрата с нечеткими границами, появление отека и нарастание боли, вскрытие. При вызревании из фурункула выходит стержень и содержимое. После чего язвочка на теле заживает, оставляя шрам.
Важно!Гнойное выделение необходимо сразу убрать и продезинфицировать область кожного покрова вокруг фурункула. Язвочка может стать средой для других инфекций, а гной может заразить здоровые участки кожи и спровоцировать карбункул. Это воспаление нескольких объединившихся фурункулов.
Импетиго
Кожная болезнь, вызываемая бактериальной инфекцией. При заболевании наблюдаются плоские, вялые пузырьки с прозрачной жидкостью. Страдает кожа на ягодицах, под носом, царапин или других повреждений кожи. Ребенка необходимо показать врачу, который после осмотра и постановки диагноза назначит мазь или антибиотик для приема внутрь. Ногти ребенка нужно коротко остричь, чтобы он не могут повредить пузырьки и распространять кожные инфекции на здоровые участки кожи.
Коревая краснуха
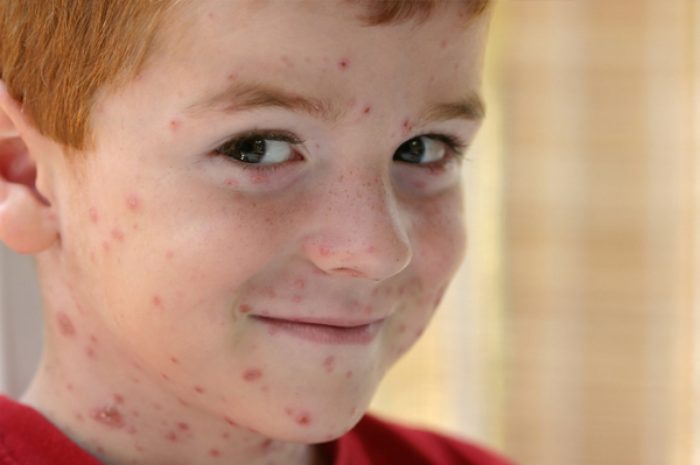
Это детское заболевание провоцирует вирус коревой краснухи, чей инкубационный период составляет до трех недель. При детской болезни наблюдается небольшое повышение температуры, озноб, а также розовые пятна на лице, туловище, конечностях. Обычно пятна исчезают за три дня. При болезни железы за ушами и на шее могут распухать. Симптоматика иногда сходна с другими заболеваниями, в том числе гриппом, сопровождающимся потницей.
Важно!Поставить точный диагноз и назначать лечение можно только после анализа крови. Ребенок, больной краснухой, должен быть изолирован от контактов с беременными женщинами, так как вирус опасен для развития плода.
Краснуха
Вирусная инфекционная болезнь, от которой чаще страдают дети до двух лет. У здорового на вид ребенка внезапно поднимается высокая температура, которая спадает на третий день. После этого на теле появляется розовая сыпь, проходящая через сутки. При краснухе ребенку следует давать много жидкости и снижать температуру.
Заболевание кожи вирусного происхождения, сопровождающееся высокой температурой, кашлем. При кори глаза наливаются кровью и становятся чувствительными к свету. Красная сыпь по всему телу появляется на четверные сутки, на внутренней части щек наблюдаются белые пятна. Распространение высыпаний: вниз от лица к конечностям.
Начало инфекционного периода происходит за 3-5 суток до появления высыпаний и продолжается до исчезновения пятен. Постепенно сыть приобретает светло-коричневую пигментацию и начинает шелушиться. Этим заболеванием страдают дети, не привитые от кори. Болезнь может вызывать летальный исход.
Кожные заболевания у детей требуют профилактики:
- выполнение гигиенических процедур;
- своевременное лечение инфекционных болезней;
- ежедневных воздушных ванн;
- использование одежды из натуральных тканей;
- поддержания здорового температурного режима;
- частой и тщательной уборки помещений;
- соблюдения правил прикорма;
- обеспечение ребенка достаточным количеством жидкости.
Пузыри на коже ребенка нельзя прокалывать, смазывать спиртовыми лосьонами и кремами для кожи. Диагностировать детские болезни и назначать средства для лечения должен только врач.
Возбудители гнойно-воспалительных заболеваний 0 условно-патогенные бактерии Gramm+ (золотистый и эпидермальный стафилококк, стрептококки группы В, листерии, анаэробы, бактероиды, клостридии), Gramm-(кишечная палочка, синегнойная палочка, протей, клебсиелла). Увеличивается роль грамм отрицательной флоры, но в настоящий момент лидируют стафилококки (70-80%). Патогенность обусловлена наличием токсина и широким спектром защиты от агрессивных ферментов. Токсин – сложный микробный яд, состоящий из гемолитического токсина, некротического, ликоцидина, энтеротоксина, летального токсина.
Гемолизин
разрушает эритроциты и оказывает кардиотоксическое действие
повреждает нервные клетки и нервные волокна.
поражает лейкоциты, макрофаги, угнетает фагоцитоз, разрушает гемоцитобласты в костном мозге
вызывает тяжелую интоксикацию
вызывает некроз кожи
Стафилококковый токсин угнетает активность факторов, неспецифической защиты.
Ферменты защиты и агрессии:
- коагулаза (образует чехол вокруг бактериальной клетки, препятствующий фагоцитозу)
- гиалуронидаза (нарушает проницаемость тканей, что способствует генерализации процесса)
- дезоксирибонуклеаза (разрушает ДНК)
- фибринолизин (разрушает барьеры, окружающие зону воспаления)
? больные дети (среди перенесших до 50-80% бактерионосителей)
? предметы ухода и быта (пеленки, игрушки)
Возможно антенатальное заражение плода, если во время беременности женщина переносит острое инфекционное заболевание (стафилококковая инфекция) или имеет очаги хронической инфекции (пиелонефрит, хронический тонзиллит). Интранатальное инфицирование: при затяжных родах, длительном безводном промежутке, при наличии у женщины урогенитальных заболеваний. Большое значение для инфицирования плода имеет проницаемость плаценты. Возможно развитие таких заболеваний как везикулопустулез, пузырчатка, внутриутробная пневмония, менингит, сепсис.
К местным относят: везикулопустулез, пузырчатка, псевдофурункулез, , заболевания подкожножировой клетчатки (абсцессы, флегмоны), пупка (офалит), воспаления пупочных сосудов (флебит, артериит),пневмония, остеомиелит, заболевания ЛОР-органов (отит, мастоидит), энтероколит, менингит, энцефалит, пиелонефрит, лимфаденит. Чаще везикулопустулез! Поражение кожи новорожденного и детей первых месяце жизни характеризуется появлением поверхостно расположенных пузырьков размером 1-3 мм, наполненных прозрачной жидкостью, затем содержимое становиться мутным, локализуется в естественных складках кожи, на туловище, волосистой части головы, конечностях. Количество пустул: необильное — общее состояние не нарушено, аппетит нормальный, температура нормальная; обильное – субфибрилитет, симптомы интоксикации.
Развивается в первые 2 недели локализуется на шее, животе, конечностях. Пузырьки разной величины от0,5 см до 2 см с красным ободком у основания, их содержимое вначале прозрачное, затем мутнеет, при их разрыве образуется эрозия иногда кровоточащая. Высыпания возникают толчками следовательно сыпь полиморфна, если много пузырей состояние ухудшается: температура повышается до 39 С, вялость снижение аппетита, рвота, срыгивание, плохие прибавки массы тела, интоксикация.
Эксполиативный дерматит Рихтера
Тяжелейшая форма пузырчатки, развивается в конце 1 начале 2 недели, характеризуется гиперемией, мацерацией в углах рта, пупке, бедренных складках. Быстро распространяется на туловище и конечностях, затем под эпидермисом накапливается экссудат, образуются трещины, вялые пузыри, которые быстро лопаются с образованием обширных эрозий. При механическом раздражении эпидермис слущивается – симптом Никольского, напоминает тяжелый ожог. С увеличение температуры до 39-40 С развивается сильная интоксикация. Прогноз неблагоприятный.
Развивается в первые месяцы жизни. Воспалительный процесс развивается в выводных протоках потовых желез. Вначале на затылке, ягодицах или спине развиваются гнойнички 1-3 мм окруженные слабовыраженным венчиком гиперемии, затем процесс распространяется глубже, захватывает потовые железы, образуются узлы синюшности багрового цвета, размером от горошины до лесного ореха. В центре воспалительного очага – флюктуация. При вскрытии абсцесса выделяется густой гной зелено-желтого цвета. В отличии от фурункулеза в центре гнойника нет стержня (гнойное расплавление волосяных луковиц). У детей луковицы недоразвиты, следовательно, развивается псевдофурункулез. При заживлении образуется рубец. При множественных абсцессах развиваются общие расстройства: увеличивается температура, снижение аппетита, рвота срыгивание. Течение может быть длительным, волнообразным.
Острое начало и бурное развитие местных проявлений, повышение температуры до38-40 С, интоксикация развивается быстро. На коже ограниченный участок гиперемии небольшой чаще в поясничной области, через 5-8 часов измененный участок кожи увеличивается, появляется отек и его уплотнение. В первые сутки развивается воспалительно-некротический процесс, на 2-3 сутки в центре – инфильтрат, участок размягчения, над ним синюшная кожа, на месте размягчения образуются свищи, через них выделяется гной. 5-7 день – отторжение некротизированного участка кожи и подкожно-жировой клетчатки, в результате чего развивается обширная рана с подрытыми краями. В тяжелых случаях процесс захватывает мышечные ткани. Иногда процесс развивается подостро, постепенно повышается температура, появляется бледность кожи, беспокойство ребенка, иногда местные проявления развиваются быстрее чем ухудшается общее состояние ребенка. Исход решает ранняя диагностика и срочное хирургическое вмешательство.
Гнойный мастит новорожденных
Инфицируются грудные железы. На фоне физиологического нагрубания молочных желез резко поднимается температура, нарастает беспокойство, в области грудных желез – гиперемия кожи, припухлость, к концу первых суток кожа становиться синюшно-багровая, над этой областью в центре выявляется флюктуация. Затем флегмонозное распространение процесса или самопроизвольное вскрытие гнойника.
Воспалительный процесс локализуется в параректальной клетчатке. Инфицирование происходит при поражении кожи в промежности. Проявляется гиперемией ограниченного участка кожи (около ануса), покраснение и инфильтрация, в центре выявляется флюктуация. Гнойник может вскрыться наружу или в просвет прямой кишки.
Заболевания пупка (офолит)
Различают простую и флегмонозную формы. Простая – мокнущий пупок, развивается при недостаточном, за медленном эпителизацией пупочной ранки, которая длительно мокнет, покрывается грануляциями, на их поверхности – серозное или серозно-гнойное отделяемое. Заживление ранки в течении нескольких недель. При флегмонозной форме воспалительный процесс распространяется в область пупка и прилежащие к нему ткани. Кожа гиперермировани, отечна, пупочная область выпячивается, изъязвляется. Иногда процесс распространяется на всю брюшную стенку, общее состояние ухудшается, беспокойство, повышение температуры, диспепсия.
Заболевания слизистых оболочек
Гнойный коньюктивит: гиперемия, отечность век, гнойное отделяемое, чаще из 2 глаз. Иногда осложняется дакриоциститом. Дакриоцистит – воспаление слезного мешка, способствует сохранению мембраны закрывающей выход в носослезный проток в полость носа и другие аномалии. Проявляется в первую неделю, слизистым или слизисто-гнойным отделяемым в коньюктивальном мешке, коньюктивит, слезотечение, при надавливании на область слезного мешка выделяется гнойное содержимое. Может осложниться флегмоной слезного мешка, остеомиелитом челюсти, метастатическими гнойными очагами и др.
Гнойный ринит и назофарингит
Проявляется слизисто-гнойным отделяемым из полости носа. Характеризуется длительным упорным течением. Дыхание через нос затруднено, инфекция из полости носа может распространятся на среднее ухо и легкие.
Все заболевания делят на
- Малые формы (местные). Стафилококковая инфекция, отсутствие интоксикации, общее состояние не нарушено, нет патологических изменений крови у большинства нейтрофилез, у 1/3 – субфибрилитет 2-3 дня. В анализе крови изменений нет
- Локализованная форма стафилококковой инфекции с выраженной температурной реакцией, интоксикация, наличие гнойного очага. В общем, анализе крови: нейтрофилез, лейкоцитоз 12-18*10 -9/л. сохраняется 1-2 недели. Создается впечатление, что у больного развивается сепсис. При назначении лечения за 3-4 дня состояние улучшается, температура снижается до нормы, исчезает интоксикация и не формируются вторичные гнойные очаги. При снижении иммунологической реактивности любая из форм может явиться исходным моментом для развития сепсиса.
Общее инфекционное заболевание, вызванное распространением бактериальной флоры из местного очага в кровь и лимфу, а в дальнейшем в органы и ткани организма.
- Факторы антенатального периода: наследственное иммунодефицитное состояние организма ребенка, инфекционного заболевания женщины в период беременности, особенно заболевания мочеполовой системы, внутриутробное инфицирование плода, токсикоз беременности, применение медикаментозных средств (особенно во второй половине беременности), так как это приводит к раннему старению плаценты и попытке самопроизвольного прерывания беременности.
- Факторы интранатального периода: длительный безводный промежуток, операция в родах, инфицирования матери в родах (эндометрит), патология плаценты.
- Факторы постнатального периода: транзиторный иммунодефицит, тимомегалия, в том числе заболевания недоношенных местные и локализованные, гнойные инфекции, раннее смешанное или искусственное вскармливание, манипуляции на крупных венах, заменное переливание крови, кормление грудью при наличии у женщины мастита, позднее отпадение пуповинного остатка, кровотечение пупка, наличие гнойных инфекций у ухаживающего персонала.
Частое развитие септического процесса связано с анатомо-физиологическими особенностями их организма, незрелость органов и систем ЦНС, особенности гуморального и клеточного иммунитета, ферментативных реакций. У новорожденных недостаточно выражен сосудистый компонент воспалительной реакции. Его незрелость и слабость пролиферативных явлений обеспечивает генерализацию инфекции. Особенностью гуморального и клеточного иммунитета у новорожденных является недостаточная продукция иммуноглобулинов G, A, К), несовершенство Т и В лимфоцитов, незавершенный фагоцитоз определяет низкую иммунологическую активность. В развитии сепсиса имеет значение вирулентность возбудителя и массивность обсеменения. При сепсисе любые условно-патогенные микроорганизмы увеличивают свою вирулентность, интенсивность размножения, выработку токсинов и ферментов, устойчивость к антибактериальным препаратам. Условие способствующие генерализации – инфицирование ребенка смешанной флорой. Инфицирование происходит анте- интра- и постнатальном периоде. Развитие септическеских осложнений при постнатальном заражении на 2-3 недели. Инфицирование в периоде новорожденности – сепсис развивается позднее, может развиться дремлющая инфекция. Полагают, что ребенок инфицируется в первые 5 дней, 5-12 день – скрытый период (решающее значение имеет состояние защитных сил организма). При увеличении иммунологической реактивности в сочетании с благоприятными условиями окружающей среды заболевание не развивается. При наличии комплекса отрицательных факторов, патологический процесс прогрессирует, и развиваются явные признаки болезни. В патогенезе важна бактериальная диссиминация с возможностью размножения микроорганизмов в сосудах, влияние токсина и продуктов распада измененных тканей, сенсибилизация, нервно-трофические нарушения.
Выделяют 4 звена патогенеза:
Септический процесс протекает в виде септицемии и септикопиемии.
Септицемия– ( у недоношенных, ослабленных) характеризуется выраженной интоксикацией без видимой локализации гнойных очагов.
Септикопиемия – характеризуется образованием пиемических очагов, абсцессов, флегмон, деструктивных пневмоний, остеомиелит, гнойный менингит.
Классификация сепсиса (Островский, Воробьев)
Детские кожные заболевания весьма разнообразны, однако многие из них имеют схожие симптомы, и иногда постановка правильного диагноза является сложной задачей даже для опытных специалистов. Именно поэтому нельзя полагаться на собственную интуицию и заниматься самолечением. Причины кожных заболеваний весьма разнообразны – проявления острых и хронических инфекционных болезней, аутоиммунные состояния, наследственность, изменения нервной системы, гипо- и гипервитаминозы, паразитарные поражения кожи и другие. Как лечить кожные заболевания? Это зависит от диагноза, точно определяющего вид кожной болезни, а иногда и совокупность нескольких дерматозов.
При попытке дать представление о многообразии и структуре заболеваний такого сложного и самого большого органа человека, как кожа, становится очевидным, что единой принятой классификации в современной дерматологии до сих пор не существует. Поэтому мы попытаемся систематизировали все детские дерматозы, разделив их на две большие группы: кожные поражения и высыпания инфекционного и неинфекционного характера. В каждой группе выделим ряд разделов в соответствии с доминирующей причиной того или иного кожного заболевания. Нижеприведенная классификация не претендует на полноту и построена в интересах данной статьи, при этом она призвана дать обзор ключевых детских дерматологических заболеваний.
Кожные высыпания и поражения инфекционного происхождения у детей
Выделим в этой группе несколько разделов:
- сыпь при острых вирусных и бактериальных инфекционных заболеваниях;
- пиодермии, или гнойничковые заболевания кожи при инфицировании стрептококками, стафилококками, псевдомонадами и другие;
- микозы, или поражения участков кожного покрова патогенными грибами;
- хронические инфекционные заболевания кожи, вызываемые микобактериями и боррелиями – туберкулез, клещевой бруцеллез (болезнь Лайма) и лепра.
На некоторых из них остановимся подробнее, другие рассматривать не будем по причине их редкости и специфичности.
Кожные высыпания, или сыпи, врачи именуют экзантемами (древнегр. exanthema). Итак, в дерматологии различают 6 инфекционных болезней детской кожи. Они классифицированы в медицине в соответствии с установленной нумерацией:
- Корь (РНК-вирус рода морбилливирусов);
- Скарлатина (бета-гемолитический стрептококк группы А);
- Краснуха (тогавирус);
- Ветряная оспа, инфекционный мононуклеоз (вирусы герпеса 3,4 типов), энтеровирусы Коксаки и ECHO;
- Инфекционная эритема (парвовирус В19);
- Детская розеола - внезапная экзантема, или трехдневная лихорадка (вирусы герпеса 6,7 типов).
Дифференциация указанных, так называемых, первичных экзантем – тех, которые появились не в результате предыдущих высыпаний на коже или ее повреждениях – представлена ниже в двух таблицах, где по картине сыпи можно предварительно склониться к тому или иному диагнозу заболевания:
Таблица 1. Клиническая картина инфекционных болезней с сыпью
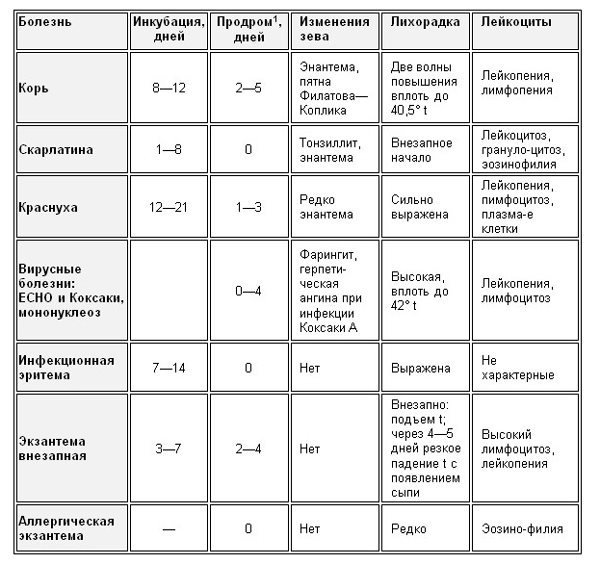
Примечание:
1 Продром – период заболевания между инкубацией инфекции и непосредственно самой болезнью.
Таблица 2. Картина экзантемы и ее локализация
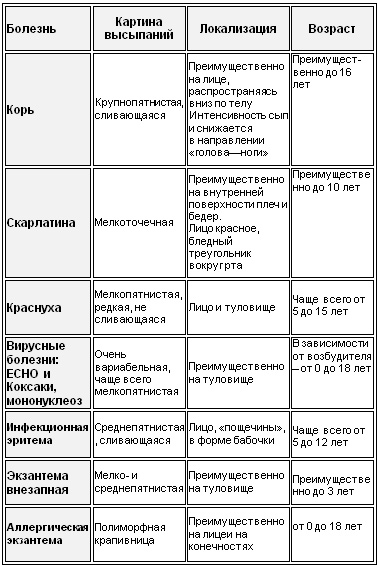
Хотя вышеперечисленные острые инфекционные заболевания сопровождаются экзантемами – сыпью – все же она может проявляться и при хронических инфекциях, и при неинфекционных заболеваниях кожи. При этом в случаях с разными инфекциями экзантемы проявляются по-разному: при одних (корь, ветрянка, скарлатина и т.д.) они присутствуют обязательно и выражено, при других (краснуха, мононуклеоз и др.) – проявляются не всегда.
Гнойничковые поражения кожного покрова у детей, или пиодермии, являются очень частым явлением в детской дерматологии. Почти все они вызываются стафилококками и стрептококками, сопутствующими жизнедеятельности детей практически повсюду – в воздухе, домашней пыли, речной воде, песочнице, на одежде и коже. Достаточно небольшого повреждения кожи – ссадины, царапины, микротравмы, трещины – и бактерии без труда проникают внутрь эпидермиса. Если у ребенка сильный иммунитет, то, вероятно, ничего не произойдет, но при гиповитаминозе, переохлаждении, переутомлении, нарушениях функционирования сальных и потовых желез, эндокринной системы следует ожидать тех или иных проявлений пиодермии, а именно:
- Фолликулита , гнойничкового воспаления волосяной воронки или всего фолликула;
- Фурункулеза , локального гнойно-некротического воспаления волосяного фолликула и окружающей ткани, которое может приобрести хронический характер;
- Карбункулеза , багрово-красного, горячего при прикосновении, гнойно-некротического воспаления целой группы волосяных фолликулов, с расположением в коже и подкожной клетчатке, имеющего несколько гнойно-некротических стержней;
- Гидраденита , гнойного воспаления потовых желез, часто в подмышечных впадинах;
- Импетиго , поверхностных, легко вскрывающихся пузырьково-гнойничковых высыпаний с воспалительным венчиком, локализованных преимущественно на лице и открытых участках конечностей;
- Сухой стрептодермии , поверхностных розоватых шелушащихся округлых пятен, покрывающихся мелкопластинчатыми чешуйками, проявляющихся чаще всего на лице, но также на коже спины, ягодиц, рук и ног, и оставляющих после себя временную депигментацию кожи;
- Эктимы , глубокого язвенного воспаления кожи размером до нескольких сантиметров с возвышающимися краями и гнойным мягким дном, покрытым сухой коркой.
При лечении вышеизложенных кожных заболеваний у детей помимо специфической антибактериальной терапии почти всегда показаны процедуры УВЧ и УФО, а также лазеротерапия. Гнойничковые заболевания кожи делят на три основные группы: стафилодермии, стрептодермии и стрептостафилодермии – в зависимости от возбудителя, которые в свою очередь подразделяются на поверхностные и глубокие формы.
Поражения участков кожного покрова патогенными грибами классифицируются на основе рода и вида грибов, а также по локализации – например, принадлежности к таким придаткам кожи, как ногти и волосы, и по глубине и широте поражения кожных тканей и их ответной реакции на патогенные грибки. Таким образом, в детской дерматологии различают:
- Кератомикозы , где центральное место занимает отрубевидный, или разноцветный, лишай, который вызывается грибом Рityrosporum orbicularis. Изначально он локализуется в сально-волосяных фолликулах в форме желтовато-бурых точек, которые вначале сливаются и образуют сантиметровые четко очерченные пятна, а затем пятна повторяют этап роста точек и превращаются в крупные очаги поражения кожи: размером с ладонь;
- Дерматофитии , в виде микозов стоп (Trichophyton mentagrophytes, Trichophyton rubrum), эпидермофитии (Epidermophyton floccosum), микроспории (Microsporum canis, Microsporum ferrugineum), трихофитии (Trichophyton violaceum, Trichophyton tonsurans, Trichophyton mentagrophytes, Trichophyton verrucosum), фавусов (Trichophyton schonleinii);
- Кандидоз , вызывается дрожжеподобными грибками Саndida albicans, чем и обусловлено данное название заболевания кожи и слизистых оболочек, часто проявляется в виде стоматита, воспалений углов рта, отечности губ. При слабой иммунной системе у детей может развиться в хроническую генерализованную форму с проявлением в виде гранулем в разных частях тела;
- Глубокие микозы , в виде бластомикозов (Blastomyces dermatitidis, Clenosporella loboi), споротрихозов (Sporotrichum schenckii) и хромомикозов (Hormodendron) – в России встречаются достаточно редко, но с учетом открытости границ и любви соотечественников к путешествиям, эти виды микозов имеют тенденцию к учащению;
- Псевдомикозы , в виде эритразмы (Corynebacterium minutissum) или актиномикоза (Actinomyces israeli), возбудителями которых являются и не грибы, и не бактерии, а микроорганизмы, занимающие промежуточное положение между ними, детская кожа поражается ими крайне редко.
Лечение каждого вида микоза основывается на тщательной диагностике и сугубо индивидуально, но, само собой, требует применения специфических противогрибковых препаратов.
Хотя некоторые острые вирусные заболевания, вызывающие кожные высыпания у детей, были рассмотрены выше, здесь кратко остановимся на некоторых наиболее частых проявлениях вирусов семейства Herpesviridae, то есть герпеса, разумеется, за исключением тех из них, которые не вызывают поражения центральной нервной системы:
- Простой герпес , вызывающий пузырьковые образования на слизистой и коже в области рта и носа, относится к первому из восьми типов герпеса (Herpes simplex virus 1, или HSV-1), хотя иногда поражения могут вызываться вирусом второго типа (HSV-2). Его рецидивирующая форма, называемая герпетиформной экземой Капоши, встречается у детей, больных атопическим дерматитом или экземой, и проявляется повышением температуры до 39-40 o С и высыпанием пузырьков в пораженных местах кожи;
- Бородавки , которые подразделяются на обычные, или вульгарные, подошвенные, плоские и остроконечные. Они вызываются вирусом папилломы человека (Human Papillomavirus, или HPV), у детей встречаются плоские (HPV-3), обычные (HPV-2,3) и реже – подошвенные бородавки (HPV-1,2,4). Заболевание передается прямым кожным контактом при наличии микротравм кожи, но только при сниженном клеточном иммунитете.
Иногда иммунитет справляется с этим вирусом самостоятельно и бородавки проходят, как и появились, иногда – требуется соответствующее квалифицированное лечение у дерматолога. В любом случае: заговорами у бабок и колдунов, прикладыванием жаб и лягушек этот вирус не вылечить. В ряде случаев может потребоваться комплексное длительное лечение или даже хирургическое вмешательство.
Поражения кожи неинфекционного происхождения у детей
В группе детских кожных заболеваний неинфекционного происхождения мы также выделим несколько разделов, это
- Поражения кожи паразитарного характера, вызываемые насекомыми и другими паразитами;
- Аллергодерматозы у детей на фоне пищевой, медикаментозной и другой непереносимости, сывороточной болезни, интоксикации, а также аллергия неустановленного происхождения;
- Кожные высыпания у детей на фоне изменений нервной системы;
- Болезни сальных и потовых желез у детей;
- Гипо- и гипервитаминозы;
- Поражения соединительной ткани у детей в результате системных заболеваний (дерматомиозита ювенального, красной волчанки, склеродермии линейной и др.);
- Наследственные заболевания кожи у детей (ихтиоз, кератодермия, буллезный эпидермолиз, болезнь Реклингхаузена).
Итак, рассмотрим заболевания избирательно и иллюстративно.
Поражения кожи детей паразитарного характера
Наиболее распространенные детские паразитарные заболевания кожного покрова вызываются вшами и клещами. Риск заболеваемости ими значительно повышается после поступления детей в детские дошкольные заведения, школы, спортивные секции, детские лагеря и другие, регулярно действующие крупные социальные группы.
Приведем некоторые заболевания в порядке частоты заболеваемости:
Лечение указанных видов поражений кожи паразитарного специфично и значительно разнится как по срокам, так и по характеру применения тех или иных лекарственных средств.
Аллергодерматозы различной природы встречаются в нашем обществе все чаще и чаще, этому способствует множество причин, среди которых:
- наследственность,
- инфекционные заболевания,
- патологически стерильные условия быта или разведение грязи и сырости в квартире,
- неправильное питание с множеством искусственных добавок,
- регулярный контакт с различными химическими соединениями: бытовой химией, косметикой, парфюмерией, выхлопными газами и пр.,
- постоянный радио- и электромагнитный фон: сотовые телефоны, бытовая электроника, высоковольтные линии и пр.,
- заболевания желудочно-кишечного тракта, печени, эндокринной, иммунной и нервной систем.
Приведем несколько наиболее распространенных причин возникновения аллергической сыпи у детей:
- Контактный дерматит , бывает химической (например, соприкосновение с бытовой химией), физической (перепады температур, механическое и лучевое воздействие и пр.) и биологической природы (фотодерматит, когда аллергены активируются под воздействием солнечного света). Если контакт с раздражителями не повторяется регулярно, то такие дерматиты либо проходят самостоятельно, либо после применения местных лекарственных средств;
- Атопический дерматит (АД) , сегодня проявление симптомов этого заболевания в возрастной период до 7 лет составляет 80%, конечно, это не означает, что 4 из 5 детей больны им в хронической форме. Наследственность играет в этом заболевании решающую роль: при обоюдном здоровье родителей – риск болезни ребенка составляет 20%, если этим заболеванием страдает один из родителей – до 50%, если оба – до 80%. В дерматологии выделяется три фазы развития заболевания: младенческая – до 3 лет, детская – до 7 лет, взрослая – от 8 лет. Клиническая картина в этих возрастных категориях несколько отличается, однако постоянным симптомом является приступообразный зуд. Лечение АД очень длительное;
- Токсидермия , ее отличием от контактного дерматита заключается в получении раздражителя не через кожу, а посредством вдоха, через желудочно-кишечный тракт или путем введения лекарственных средств. Лечение основано на удалении раздражителя из организма.
- Крапивница , характеризуется высыпанием зудящих и жгущих волдырей на поверхности кожи или слизистой оболочке, ее причинами могут выступать природные раздражители (растения, насекомые), а так же холод или солнечный свет, пищевые продукты или лекарства. Лечение направлено в первую очередь на устранение антигена.
- Синдром Лайелла , тяжелое токсическое заболевание с кожной аллергической реакцией на лекарственные препараты: на сульфаниламиды и антибиотики (преимущественно), противосудорожные, противовоспалительные и противотуберкулезные средства. Выражается образованием обширных пузырей, эрозий на коже и слизистых оболочках, в отслойке и некрозе эпидермиса. Лечится исключительно стационарно.
- Экзема , хроническое рецидивирующее заболевание сопровождающееся зудом, жжением, сыпью, причинами которого могут быть как разнообразные внешние, так и внутренние факторы. В развитии экземы ключевую роль играет генетическая расположенность к аллергии.
Неинфекционным заболеваниям кожи, как правило, характерно несколько разных причин возникновения, но в данной группе превалирует нейрогенная природа болезней.
Болезни сальных и потовых желез у детей
Среди заболеваний придатков кожи, к которым относятся сальные железы, волосы и ногти, особо следует выделить четыре:
- Себорея , или расстройство салообразования, которое заключается в изменении химического состава кожного сала и сопровождается усиленной или пониженной функцией сальных желез, обычно проявляется в период полового созревания, а так же при неправильном питании, гигиене, различных заболеваниях. При сухой себорее ее возбудителем может являться Pityrosporum ovale;
- Угри обыкновенные , или акне, чаще всего являются логическим развитием себореи и имеют хронический гнойно-воспалительный характер воспаления сальных желез. Механизм их возникновения заключается в закупорке протоков сальных желез в результате чего застоявшееся сало начинает разлагаться и питать различные, преимущественно кокковые бактерии, образуя багрово-синюшные узлы с черными точками. Несвоевременное лечение приводит после самопроизвольного вскрытия угрей к образованию рубцов;
- Потница , возникает при гиперфункции потовых желез, перегревании или при неправильной гигиене и проявляется в высыпании розово-красных миллиметровых узелков и пятен на шее, вверху грудной клетки, внизу живота и в естественных кожных складках. В целом, безобидное заболевание, вылечиваемое устранением дефектов гигиены при помощи марганцовки, талька с цинком, настоев лечебных трав, но при затяжном характере может служить благоприятной основой для стафилококковых и стрептококковых инфекций.
- Гипергидроз , в отличие от потницы не выражается высыпаниями и возникает на фоне эмоциональных нагрузок, системных заболеваний (туберкулез, ревматизм и т.д.), плоскостопия и пр., и обычно проявляется в виде ладонно-подошвенного и гипергидроза крупных складок. Один из методов лечения состоит в поочередном принятии горячих и холодных ванночек с отварами из буквицы лекарственной, листьев грецкого ореха, шалфея, череды, ромашки и дубовой коры, а также в присыпании пудрой с оксидом цинка, уротропином, тальком, жжеными квасцами и лимонной эссенцией.

Читайте также:


