Инфекционно аллергический миокардит у детей
Инфекционно-аллергический миокардит - наиболее часто встречающаяся в настоящее время форма миокардита, развивающаяся после острой или обострения хронической очаговой инфекции (тонзиллярной, ринофарингеальной, одонтогенной и др.). Все возрастающее значение имеют вирусные инфекции. Изменение под влиянием этих агентов миокарда приводит к появлению ауто-антигенов, развитию аутоиммунного процесса. В последнее время эту группу миокардитов все чаще называют неревматическими миокардитами.
Инфекционно-аллергический миокардит начинает проявляться, как правило, на фоне инфекции или вскоре после нее (в период реконвалесценции) и характеризуется значительной пестротой и полиморфизмом симптомов. Практически наблюдаются все симптомы, характерные для миокардитов (кардиалгия, расширение сердца, ослабление тонов сердца, систолический шум над верхушкой, нарушения ритма, признаки сердечной недостаточности).
Клиника этой формы миокардита имеет свои особенности. Боль в области сердца весьма разнообразна: от незначительной колющей и ноющей боли вплоть до ангинозных приступов с характерной иррадиацией. Границы сердца изменяются мало, часто вообще не отличаются от нормы. Тоны сердца ослаблены, особенно 1-й тон над верхушкой и в точке Боткина, может выслушиваться трехчленный ритм (очень редко), который требует дифференцирования (предсистолический и протодиастолический ритм галопа, физиологический 3-й или 4-й тоны, дополнительный тон при блокаде ночек пучка Гитса и т. д.). В этих случаях данные аускультации дополняются фонокардиографическим исследованием.
Почти постоянно выслушиваемый у больных инфекционно-аллергический миокардитом систолический шум не отличается какими-либо особенностями. Он связан с функциональной недостаточностью митрального клапана (слабость сосочковых мышц или расширение предсердно-желудочкового кольца вследствие поражения смыкающих его фибрилл). Из нарушений ритма и проводимости чаще всего встречается экстрасистолия, блокады наблюдаются редко, мерцательная аритмия - лишь в случае развития миокардического или атеросклеротического кардиосклероза. Застойная недостаточность кровообращения О стадии обнаруживается довольно редко и протекает преимущественно по превожелудочковому типу. Артериальное давление обычно остается в норме, лишь изредка с тенденцией к снижению.
Лабораторные данные соответствуют виду инфекции, на фоне которой возникает миокардит. При микробной инфекции (стрептококк и другие микроорганизмы) отмечаются лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ. Если же миокардит развивается вслед за инфекцией, наблюдаются лишь остаточные изменения. При вирусной инфекции возможна лейкопения.
В связи с тем что инфекционно-аллергический миокардит не всегда с разрешением инфекции заканчивается, нередко возникает вслед за ней и приобретает затяжное течение, особенно в тех случаях, когда существует хронический периодически обостряющийся очаг локальной инфекции (например, тонзиллит), изменения крови носят такой же характер, как при любом инфекционно-аллергическом поражении. Изменения эти, однако, выражены незначительно, так как процесс носит локальный характер в сердечной мышце, хотя во время обострения может приобретать и более распространенный характер. Кроме лейкоцитоза, повышенной СОЭ, может появиться С-реактивный протеин, увеличиться содержание в сыворотке крови гликопротеидов (положительные реакции на серомукоид, сиаловые кислоты, дифениламиновая реакция), измениться белковый спектр крови (уменьшение содержания альбуминов, увеличение содержания глобулинов вначале за счет а2-фракции, уменьшение альбумино-глобулинового коэффициента).
Среди иммунологических тестов характерны, как и при ревматизме, положительные реакции дегрануляции тучных клеток с антигенами миокарда и стрептококка, повышение антистрептолизина-0 и антистрепто-гиалуронидазы. Однако в отличие от ревматизма при инфекционно-аллергическом миокардите не изменены реакции спонтанного розеткообразования, ингибиции миграции лейкоцитов с антигенами миокарда.
Большое значение в диагностике инфекционно - аллергического миокардита имеют инструментальные методы исследования, главным образом электрокардиография. Это относится в первую очередь к миокардитам со стертой клинической картиной (бессимптомный и малосимптомный варианты). Изменения электрической активности сердца могут быть кратковременными или более стойкими. При этом даже существенные изменения могут иметь тенденцию к спонтанному восстановлению, особенно в начальный период заболевания. Наряду с синусовой тахикардией нередко наблюдается синусовая брадикардия, которая может быть проявлением слабости синусового узла. При этом встречаются различной степени синоаурикулярная блокада, синусовая брадикардия с выскальзывающими сокращениями, наджелудочковая миграция водителя ритма, интерферирующая диссоциация, ритм предсердно-желудочкового соединения. Нередко регистрируется неполная предсердно-желудочковая блокада I степени, реже - II степени (чаще Мобитц-I, реже Мобитц-П), очень редко - полная предсердно-желудочковая блокада. Нарушение проводимости бывает временным, хотя может продолжаться днями и даже неделями.
Довольно часто регистрируются экстрасистолы (обычно одиночные, реже по типу бигеминии, тригеминии). Обычно также выражены подъем или депрессия сегмента S - Т, уплощение или инверсия зубцов T, удлинение интервала QT. Наиболее значительные изменения отмечаются в грудных отведениях. При этом можно выделить 3 периода. В первые дни заболевания регистрируются изменения сегмента S - T, сочетающиеся с уменьшением или уплотнением зубца T, во второй период (2 - 3 нед) зубцы Т становятся отрицательными, в третий эти показатели могут нормализоваться или сохраняются в течение многих месяцев и даже лет. Фазовый анализ систолы левого желудочка выявляет синдром гиподинамии, хотя в легких случаях заболевания эти изменения могут отсутствовать.
С помощью фонокардиограммы выявляется снижение амплитуды и расщепление 1-го тона, изменение соотношения 1-го и 2-го тона над верхушкой в сторону превалирования 2-го тона, систолический шум над верхушкой убывающего или веретенообразного характера, малой амплитуды, чаще низкочастотный, что свидетельствует о функциональном его характере. Может регистрироваться патологический 3-й тон. Рентгенологически выявляются увеличение размеров сердца, нарушения, характеризующие сократительность миокарда (поверхностные, вялые, аритмичные сокращения).
По клинико-инструментальным данным можно выделить следующие варианты инфекционно-аллергического миокардита:
- 1) болевой (в 56,8% случаев);
- 2) аритмический (в 67,9% случаев);
- 3) с выраженными расстройствами кровообращения (в 5 % случаев);
- 4) смешанный (в 26 % случаев) со следующими часто встречающимися комбинациями: а) сочетание кардиальгии с нарушением ритма сердца, б) сочетание нарушения ритма с недостаточностью кровообращения;
- 5) бессимптомный (в 4,3 % случаев), характеризующийся отсутствием или слабой выраженностью субъективных или объективных признаков заболевания.
По аналогии с ревматизмом (ревмокардитом, ревматическим миокардитом) возможно выделение и таких клинико-патогенетических вариантов, как:
- а) чисто клинический (без особых изменений данных лабораторных и инструментальных исследований);
- б) клинико-лабораторный (с изменениями данных лабораторных исследований);
- в) клинико-инструментальный (с изменениями данных инструментальных исследований,
- г) клинико-лабораторно-инструментальный (с изменениями данных и лабораторных, и инструментальных исследований).
При слабо выраженных клинических проявлениях заболевания можно выделить варианты:
- а) лабораторно-клинический (с превалированием изменений данных лабораторных исследований);
- б) инструментально-клинический (с преобладанием изменений данных инструментальных исследований);
- в) лабораторно-инструмен-тально-клинический (с преобладанием изменений данных лабораторных и инструментальных исследований).
Наиболее часто наблюдаются клинико-инструментальный, клинико-лабораторно-инструментальный, инструментально-клинический и лабораторно-инструментально-клинический варианты.
Инфекционно-аллергический миокардит может быть острым (до 1 мес), подострым (до 3 - 6 мес) и хроническим (свыше 6 мес). В последнем случае он может носить характер хронического рецидивирующего или первично-хронического миокардита.
Дифференцируют инфекционно-аллергический миокардит и ишемическую болезнь сердца, первичный ревмокардит, тиреотоксикоз, функциональные заболевания сердечно-сосудистой системы. Инфекционно-аллергический миокардит необходимо отличать от ишемической болезни сердца (стенокардия, очаговая дистрофия, мелкоочаговый инфаркт миокарда) при болевых формах миокардита, а также при появлении признаков очаговых изменений на электрокардиограмме. Наиболее надежным дифференциально-диагностическим признаком является связь инфекционно-аллергического миокардита с инфекцией, а ишемической болезни сердца - с атеросклерозом.
Боль в области сердца при этих заболеваниях различного характера: типичная приступообразная ангинозная с характерной иррадиацией и облегчением после приема нитратов - при ишемической болезни сердца и ноющая, колющая, почти постоянная, не купирующаяся нитратами - при миокардите. Если боль и сходного характера, при миокардите она не является, как при стенокардии, стереотипной, не купируется нитроглицерином.
Болевой синдром при миокардите отличается большей значительностью и упорством, но меньшей интенсивностью. Инфарктоподобная ЭКГ-кривая при миокардите - явление редкое. Обычно имеется диспропорция между степенью выраженности болевого синдрома и характером изменения электрокардиограммы (при значительном болевом синдроме умеренные ЭКГ-изменения). Хотя при инфекционно-аллергическом миокарде возможна гиперферментемия, однако отсутствует характерная для инфаркта миокарда динамика изменений. При дифференцировании инфекционно-аллергического миокардита и ишемической болезни сердца следует также принять во внимание то, что в последнем случае среди больных преобладают лица старшего возраста, выражены признаки атеросклероза аорты, недостаточность кровообращения развивается по левожелудочковому типу, регистрируются II и IV типы гиперлипопротеидемий по Фредриксону, горизонтальная или полугоризонтальная электрическая позиция сердца по Вильсону, признаки перегрузки левых отделов сердца и др.
Следует также иметь в виду, что при ревматизме часто в процесс вовлекается эндокард с соответствующей клинической картиной, формируются пороки сердца с характерными изменениями фонокардиограммы. Следует подчеркнуть, что изолированный ревматический миокардит - явление исключительно редкое, инфекционно-аллергический миокардит, как правило, бывает изолированным. Для ревматического поражения характерна склонность к рецидивированию, миокардит рецидивирует редко (исключение составляют тонзиллогенные миокардиты). Лабораторные признаки ревматизма при инфекционно-аллергическом миокардите менее выражены, не постоянны, часто отсутствуют. Признаки очаговых изменений на ЭКГ (инверсия зубца Т) чаще наблюдаются у больных инфекционно-аллергическим миокардитом.
Тиреотоксикоз напоминает инфекционно-аллергический миокардит в тех случаях, когда в клинической картине на первый план выступают изменения сердца, а проявление других симптомов, характерных для тиреотоксикоза, запаздывает. Однако боль в области сердца чаще отмечается у больных миокардитом, в то время как раздражительность, исхудание - при поражении щитовидной железы. При миокардите больше выражена связь начала заболевания с предшествующей инфекцией. Тахикардия - более постоянный признак тиреотоксикоза. Она не поддается противовоспалительной терапии, как, например, при миокардите, однако лечение антитиреоидными препаратами эффективно. Предсердно-желудочковая проводимость при тиреотоксикозе укорочена, при миокардите - удлинена. По данным поликардиограммы, при тиреотоксикозе выявляется синдром гипердинамии, при миокардите - синдром гиподинамии. В затруднительных случаях диагностические сомнения разрешает измерение основного обмена или исследование функции щитовидной железы радиоактивным иодом.
При диагностике инфекционно-аллергического миокардита может возникнуть необходимость исключения миокардиодистрофий другого происхождения, так как инфекция может привести к развитию и дистрофического, и инфекционно-аллергического процесса. Все же тщательный анализ клиники, изменений данных лабораторных и инструментальных исследований позволяет в большинстве случаев поставить правильный диагноз.
Прогноз при инфекционно-аллергическом миокардите чаще всего благоприятный. Тяжелые формы могут привести к сердечной недостаточности, в редких случаях наблюдаются тяжелые нарушения ритма и проводимости, которые могут привести даже к летальному исходу.
Миокардит – воспаление сердечной мышцы. Чаще всего это заболевание развивается у новорождённых и детей раннего возраста - от 4 - 5 лет. Тенденция к развитию воспаления чаще встречается у мальчиков.
Впервые о миокардите заговорили в 1837 году. Миокардит может быть как самостоятельным заболеванием, так и являться осложнением инфекционной патологии.
Если говорить о частоте встречаемости среди всех сердечно-сосудистых заболеваний, то на долю миокардита выходит до 11 % случаев среди детского населения.
Причины миокардита
- Вирусы.
- Бактерии.
- Инфекционные факторы.
- Аллергические компоненты.
- Системные заболевания.
У детей раннего возраста преобладающую роль играют энтеровирусы, аденовирусы, вирус простого герпеса. Если во время беременности мама перенесла какую-либо инфекцию, следует очень внимательно отнестись к сердечной мышце малыша.
Если говорить о бактериальной причине, то здесь превалируют такие заболевания, как дифтерия, скарлатина, туберкулёз, сальмонеллёз.
Классификация
В 1998 году принята классификация, согласно которой присутствует следующее разделение миокардитов:
- ревматические кардиты у детей;
- неревматические кардиты.
Затем миокардит стали разделять по течению:
- острый. Длится до 6 недель;
- подострый. Продолжительность до 6 месяцев;
- хронический активный. Заболевание длится более 6 месяцев;
- хронический персистирующий. Хроническое течение с периодами ремиссии и обострения.
По времени появления:
По форме:
- очаговый;
- диффузный. Затрагивает практически весь миокард.
Что такое миокард?
Вообще, миокард — это по своей сути мышца. Одной из её важных функций является создание сокращений сердца. Основную её часть образуют клетки, называемые кардиомиоцитами, или мышечносердечными клетками.
В этих клетках существуют специальные участки — саркомеры, которые имеют светлые и чёрные полосы. Суть работы этих клеток направлена на то, чтобы электрический импульс мог легко проходить по ним и сокращать миокард.
Следует учитывать, что мышечная ткань предсердий и желудочков разделена перегородкой, благодаря чему они сокращаются в разное время.
Общая симптоматика миокардита
Появление миокардита всегда связано с перенесённой инфекцией. Жалобы возникают через 1 — 2 недели после вирусной или бактериальной атаки. Миокардит может протекать как бессимптомно, так и молниеносно с быстро нарастающей сердечной недостаточностью, отёком легких.
Выделяют варианты течения данного заболевания:
- кардиальный;
- абдоминальный;
- респираторный;
- гипоперфузионный.
Респираторный вариант отмечается у большинства детей. Характеризуется появлением одышки. Врач может выслушать хрипы. Как правило, с такими жалобами ребёнка лечат от трахеита или бронхита. Кардиальный вариант можно отметить у более старших детей, которые могут субъективно предъявлять жалобы на боли в области сердца.
Гипоперфузионный вариант означает, что сердечная мышца не справляется со своей работой, в результате нарушается насосная функция сердца и уменьшается сердечный выброс. Это может грозить появлением аритмии, обмороков и судорог.
Абдоминальный вариант. От латинского abdomen – живот. Характеризуется болями в животе. Опять же, это связано с нарушением кровообращения и низкого сердечного выброса, в результате начинают страдать другие органы.
Инфекционно-аллергический миокардит у детей
Развивается на фоне хронических очагов инфекций — синуситов, отитов, тонзиллитов. Также при этом имеется отягощённый аллергический фон, наличие диатеза, астмы, поллиноза, лекарственной непереносимости.
Пусковым механизмом развития является перенесённая инфекция либо обострение хронической патологии.
Главный симптом данного заболевания — боли в области сердца как в покое, так и после физической нагрузки. Но в большинстве случаев инфекционно-аллергический миокардит может протекать бессимптомно. Миокардит в основном заканчивается благоприятно.
Ревмокардит у детей
Является одним из проявлений заболевания ревматизм. Данная патология вызывается стрептококком и появляется после ангины или скарлатины.
Клиника ревмокардита может характеризоваться болями в области сердца. Также он может быть выпотным, то есть протекает с появлением жидкости между оболочками. Также при нарастании воспалительных изменений могут появиться проявления сердечной недостаточности:
- одышка;
- учащение сердцебиения;
- боли в области сердца.
Ревмокардит требует комплексной терапии с применением антибиотиков пенициллинового ряда.
Диагностика миокардитов
- Общий анализ крови и мочи.
- Биохимические анализы. Существуют характерные маркеры повреждения миокарда (Тропонин, Креатининфосфокиназа (КФК МВ), Лактатдегидрогиназа (ЛДГ)). Данные ферменты появляются в крови в повышенном количестве при возникновении воспалительных изменений в сердце.
- Биохимический анализ крови (белки острой фазы, ревматоидный фактор при подозрении на ревматизм).
- Антистрептолизин. Говорит о наличии продуктов жизнедеятельности стрептококка в крови.
- Бактериологический посев крови.
- Рентгенография грудной клетки поможет уточнить размеры сердца, изменение его формы.
- Электрокардиография.
- Эхокардиография. Самое важное по значимости. С её помощью возможно определить работу левого желудочка, обнаружить признаки сердечной недостаточности на раннем этапе.
- МРТ (магнитнорезонансная томография).
- Инвазивные методы исследования – взятие биопсии миокарда, катетеризация сердца. Проводится в специализированных кардиохирургических центрах.
Лечение вирусного и других видов миокардита
Лечение миокардитов обязательно должно быть комплексным, в условиях стационара.
Оно основано на устранении причины, вызвавшей миокардит – вируса, бактерии, или иного инфекционного процесса.
- Постельный режим. Но обязательна дыхательная гимнастика для поддерживания работы сердечной мышцы.
- Полноценное сбалансированное питание.
- Питье под контролем выделенной мочи за сутки для предотвращения отёчности.
- Антибактериальная терапия. Чаще используют ряд цефалоспоринов, пенициллинов при стрептококковой инфекции. Длительность 2 — 4 недели, лучше с внутривенным или внутримышечным введением.
- Противовирусная терапия. Все зависит от возбудителя, вызвавшего миокардит. Если герпес-инфекция — Ацикловир, ЦМВ-инфекции — Цитотект.
- Симптоматическая терапия сердечной недостаточности с применением мочегонных препаратов, сердечных гликозидов.
Американская ассоциация кардиологов не рекомендует назначение иммунодепрессантов детям с миокардитами. Недавно проводимые исследования доказали их неэффективность.
Профилактика
1. Первичная профилактика:
- профилактика внутриутробных инфекций, своевременное их выявление и лечение
- иммунопрофилактика инфекций;
- расширение Национального календаря прививок;
- сезонная профилактика гриппа и ОРВИ;
- закаливание ребёнка;
- санация очагов инфекции;
- своевременное лечение кариеса, тонзиллита.
2. Вторичная профилактика. Правильное диспансерное наблюдение и реабилитация излеченных от миокардита. Адекватное лечение детей со стертыми клиническими формами миокардита.
Инфекционный миокардит — грозное заболевание с тяжёлыми осложнениями. Но если внимательно относиться к ребёнку и делать ежегодные обследования, хотя бы минимальные лабораторные и инструментальные, то можно избежать этой проблемы.
Окончила ЮуГМУ, интернатура по педиатрии, ординатура по детской кардиологии, с 2012 года работа в МЦ Лотос, г. Челябинск.
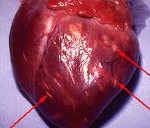
Инфекционно-аллергический миокардит – это воспалительное поражение сердечной мышцы, обусловленное иммунопатологической реакцией, возникшей в ответ на инфекцию. Симптомы инфекционно-аллергического миокардита включают одышку, недомогание, сердцебиение, боли в сердце, умеренные боли в суставах. Постановке диагноза инфекционно-аллергического миокардита способствуют данные анамнеза, физикального, лабораторного и инструментального обследования (рентгенографии грудной клетки, ЭКГ, ФКГ, ЭхоКГ, МРТ, сцинтиграфии, биопсии миокарда). Лечение инфекционно-аллергического миокардита заключается в назначении противовирусных, антибактериальных, антигистаминных, противовоспалительных средств, препаратов метаболического действия.
МКБ-10
Общие сведения
Инфекционно-аллергический миокардит - наиболее часто встречающаяся в клинической кардиологии форма миокардита неревматической этиологии. Развивается преимущественно у детей и молодых людей в возрасте от 20 до 40 лет. Обнаруживается у 1-3% пациентов, перенесших вирусную инфекцию. По мнению ряда авторов, крайне тяжелым вариантом инфекционно-аллергического миокардита является идиопатический миокардит Абрамова-Фидлера. Инфекционно-аллергический миокардит может сочетаться с поражением других оболочек сердца - перикардитом и эндокардитом.
Причины
Развитие инфекционно-аллергического миокардита обусловлено сенсибилизацией организма вирусной или микробной флорой. У большинства пациентов (около 70%) с инфекционно-аллергическим миокардитом имеется высокий инфекционный индекс и наличие хронических инфекций (синусита, отита, тонзиллита, простатита, аднексита, периодонтита, кариеса зубов и т. д.). В половине случаев в анамнезе у заболевших отмечаются различные аллергические заболевания - экссудативный диатез, крапивница, астматический бронхит и др.; нередко имеет место отягощенная наследственность по инфекционно-аллергическому миокардиту, дерматоаллергии, бронхиальной астме, ревматизму.
Непосредственным пусковым фактором инфекционно-аллергического миокардита, как правило, выступает респираторная вирусная, реже – бактериальная (стрептококковая или стафилококковая) инфекция. Встречаются инфекционно-аллергические миокардиты, связанные с вирусом Коксаки А, гриппом А и В, парагриппом, аденовирусной инфекцией, дифтерией, хроническим активным гепатитом и пр. Если инфекционно-аллергический процесс развивается на фоне острой или обострения хронической инфекции, говорят о раннем миокардите; в том случае, если заболевание манифестирует через несколько недель после перенесенной инфекции, - о позднем миокардите.
Патогенез
В основе патогенеза инфекционно-аллергического миокардита лежат инфекционный и иммунопатологический компоненты. Микробные или вирусные агенты нарушают антигенную структуру миокарда, вызывая образование антикардиальных антител с последующей фиксацией иммунных комплексов в сердечной мышце. Иммунные реакции сопровождаются высвобождением многих биологически активных веществ (простагландинов, лизосомальных энзимов, кининов, гистамина, серотонина, ацетилхолина и др.), способствующих повышению проницаемости сосудов, отеку, геморрагии и гипоксии миокарда, развитию внеклеточных и внутриклеточных повреждения.
Симптомы
В начале заболевания отмечаются недомогание, субфебрилитет, миалгия, артралгии. Наиболее характерными клиническими проявлениями инфекционно-аллергического миокардита служат упорные (тупые, ноющие, сжимающие) боли в области сердца (62-80%), одышка (50-60%), тахикардия (45-80%), сердцебиение (23-48%).
К числу непостоянных, но важных признаков инфекционно-аллергического миокардита относятся умеренная артериальная гипотония, эктопические аритмии, брадикардия, нарушение внутрисердечной проводимости, пресистолический или протодиастолический ритм галопа. В большинстве случаев признаки сердечной недостаточности отсутствуют. Примерно у трети пациентов инфекционно-аллергический миокардит протекает малосимптомно или латентно. Клиническая картина миокардита может определяться лишь отдельными из названных симптомов.
Диагностика
При постановке диагноза инфекционно-аллергического миокардита учитывается связь заболевания с перенесенной инфекцией, физикальные, лабораторные и инструментальные данные. При объективном обследовании выявляется незначительное смещение границ сердца влево, выслушивается систолический шум на верхушке (лучше - в положении лежа), ритм галопа, ослабление первого тона.
ЭКГ-изменения при инфекционно-аллергическом миокардите неспецифичны и совпадают с таковыми при других заболеваниях сердца: нарушения реполяризации, нарушение ритма и проводимости, двухфазность, уплощение или инверсия зубца Т, смещение ST-сегмента. На ФКГ регистрируется систолический шум, изменение амплитуды и интенсивности тонов. Рентгенография грудной клетки и ЭхоКГ выявляют кардиомегалию, в первую очередь, за счет левого желудочка.
В сыворотке крови обнаруживаются антитела к миокарду, увеличение содержания a- и γ-глобулинов, сиаловых кислот, появление СРБ, повышение активности кардиоспецифичных ферментов и белков (креатинфосфокиназы, тропонина Т и I, лактатдегидрогеназы и др.).
Клинический диагноз инфекционно-аллергического миокардита должен быть подтвержден инструментальными методами: гистологическим исследованием биоптатов миокарда, данными сцинтиграфии сердца и МРТ сердца с контрастированием. При обследовании пациентов с инфекционно-аллергическим миокардитом необходимо проводить этиологическую диагностику и поиск очагов инфекции для назначения адекватной терапии.
Лечение инфекционно-аллергического миокардита
В острой стадии необходимо соблюдение постельного режима и диеты, богатой белками, витаминами, микроэлементами, необходимыми для стимуляции анаболических процессов в сердечной мышце. Лечение инфекционно-аллергического миокардита включает проведение этиологической, патогенетической, метаболической и симптоматической терапии.
- Этиопатогенетическое лечение. Этиотропная терапия назначается с учетом возбудителей: при бактериальных инфекциях показаны антибиотики; при вирусных инфекциях, осложненных миокардитом, - противовирусные препараты. Обязательным компонентом лечения является выявление и санация очагов хронической инфекции. После курса антимикробной и противовирусной терапии проводится микробиологический контроль. Патогенетическое лечение предусматривает назначение антигистаминных (хлоропирамин, дифенгидрамин, клемастин, прометазин), иммуносупрессивных (кортикостероидов), противовоспалительных (НПВП) препаратов.
- Метаболическая и симптоматическая терапия. В комплексное лечение инфекционно-аллергического миокардита обязательно входит метаболическая терапия, включающая введение препаратов калия, витаминов, инозина, АТФ, кокарбоксилазы. Симптоматическая терапия показана при нарушениях сердечного ритма, признаках сердечной недостаточности, артериальной гипертензии, высокой вероятности тромбэмболических осложнений.
Прогноз и профилактика
Как правило, течение инфекционно-аллергического миокардита благоприятное. В большинстве случаев заболевание протекает в легкой и среднетяжелой форме и заканчивается выздоровлением. Летальные исходы крайне редки. Однако симптомы инфекционно-аллергического миокардита исчезают не сразу; в течение нескольких месяцев сохраняются остаточные явления.
Рецидивы инфекционно-аллергического миокардита могут быть спровоцированы переохлаждением, респираторными заболеваниями. Больные, перенесшие инфекционно-аллергический миокардит, подлежат диспансерному наблюдению участкового кардиолога и должны периодически проходить противорецидивную терапию.
Аллергический и инфекционно-аллергический миокардит возникают на фоне аутоиммунных процессов. Отличаются заболевания по видам поражающих факторов. Своевременная диагностика позволяет справиться с тяжелым недугом в короткое время, несмотря на сложность течения болезни. Возможны осложнения. Подробности разберем в статье.
Что такое аллергический миокардит
Воспаление сердечной мышцы, возникающее на фоне аллергической реакции организма, называется аллергическим миокардитом. В процессе развития болезни начинают зарождаться клетки, действие которых направлено против иммунитета. С появлением аутоиммунных процессов в организме начинает развиваться аллергический миокардит.

Особенности, формы, степени сложности
Аллергический миокардит возникает в 7% случаев от общего числа сердечных заболеваний. Страдают преимущественно мужчины 20-60 лет. Зачастую недуг протекает в скрытой форме, что не дает возможности начать своевременное лечение.
Формы аллергического миокардита:
- Астматический. Болезнь сопровождается нарушениями дыхательной системы.
- Аритмический. Во время болезни наблюдаются признаки сердечной недостаточности.
- Тромбоэмболический. Это осложненная форма аллергического миокардита, характеризующаяся закупоркой кровеносных сосудов.
- Комбинированный. Болезнь может сопровождаться одновременно астмой, аритмией и другими нарушениями.
- Бессимптомный – скрытый аллергический миокардит.
Исследуя морфологические признаки, выделяют 2 формы болезни:
По степеням сложности аллергический миокардит различают:
- Легкой – симптоматика отсутствует, больной не замечает каких-либо изменений в состоянии здоровья.
- Средней – появляются четко выраженные симптомы болезни. Чаще всего это происходит при прогрессировании аллергического миокардита.
- Сложной – состояние больного характеризуется как тяжелое. Развивается сердечная недостаточность.
Причины
Аллергическая реакция организма возникает по причине накопления иммунных комплексов. Защитная система организма дает сбой с осложнением на сердце.
Аллергический миокардит проявляется под влиянием внешних и внутренних факторов:
1. Побочный эффект от длительного приема лекарственных препаратов, преимущественно – антибиотиков и сульфаниламидов.
Чаще всего вызывают аллергическую реакция на сердце:
- Новокаин;
- Верошпирон;
- Допегит;
- Сульфадиметоксин (сульфаниламид);
- Левомицетин, Доксорубицин, Стрептомицин, Тетрациклин (антибиотики).
2. Реакция организма на профилактические прививки. Страдают чаще взрослые. Дети заболевают в результате одновременной вакцинации двумя и более препаратами (например, если прививку от гепатита или полиомиелита совместить с АКДС).
3. Последствия после трансплантации органов, преимущественно – клапанов сердца, или тканей.
4. Ожоги, которые характеризуются сильным некрозом тканей. Разрушенные белки выбрасываются в кровь в виде токсинов.
5. Воздействие на организм токсических соединений, в частности – спиртосодержащих и наркотических веществ, отравления угарным газом, солями тяжелых металлов.
В последнем случае организм может вырабатывать собственные токсины как следствие длительного течения гипертиреоза и почечных заболеваний.
Симптомы
В зависимости от степени поражения сердечной мышцы аллергический миокардит протекает в сопровождении следующих симптомов:
- астматическая одышка, приступы кашля;
- учащенный сердечный ритм;
- брадикардия – замедление пульса до низкой отметки;
- скачки артериального давления;
- повышенная утомляемость, апатия;
- сердечные боли ноющего характера: проявляются постоянно при вдохе и выдохе, могут быть разной интенсивности.

В детском возрасте, кроме перечисленных симптомов, наблюдается повышенная раздражительность, слабость и постоянное переутомление, жалобы на боль в груди.
Диагностика
Обследование больного начинается с визуального осмотра и сбора анамнеза:
- Кардиолог изучает историю болезни. Задавая вопросы, доктор выявляет факторы предрасположенности к сердечной недостаточности, например, плохая наследственность.
- Аускультация – врач прослушивает посторонние шумы и тоны в сердце, работу легких.
- Перкуссия – простукивание области сердца на предмет установления границ сердечной мышцы. Данный вид диагностики сегодня могут заменять УЗИ.
- Далее больной сдает общие анализы и направляется на электрокардиограмму сердца.
- ЭКГ – это самый быстрый способ, позволяющий определить степень поражения сердечной мышцы.
Если есть необходимость более детального исследования, назначаются другие методы диагностики:
- ЭхоКГ – позволяет проанализировать функционал сердца.
- Рентген грудной клетки – исследование на предмет расширения внешних границ сердца.
- МРТ – компьютерная диагностика, заменяющая ЭКГ и рентген.
- Изотопное обследование – инновационный метод, позволяющий получить подробную характеристику состояния сердца.
В современной медицине вместо ЭКГ применяют УЗИ сердца, что позволяет вывести изображение на экран и произвести расчеты с целью выявления отклонений. Диагноз ставится, как правило, на основании результатов анализов, ЭКГ и УЗИ. Инновационные способы диагностирования применяются, в основном, в частных клиниках.
Результаты обследования, которые подтверждают наличие аллергического миокардита:
- ослабленные тоны сердца;
- сердце бьется в ритме галопа;
- при прослушивании слышны шумы, которые усиливаются при смене положения на горизонтальное;
- при прослушивании легких выявляется ослабленное дыхание;
- границы сердца не изменены или незначительно расширены;
- повышен уровень иммуноглобулинов;
- повышен уровень эозинофилов;
- изотоп распределяется неравномерно;
- на кардиограмме видны изменения в желудочках и выраженная аритмия;
- на УЗИ видны изменения в тканях сердца и сосудах.

Лечение и прогноз
Лечат аллергический миокардит в стационаре под наблюдением врача. Больной соблюдает постельный режим и диету. Питание должно быть основано на потреблении витаминов и минералов.
Во время лечения производят очистку крови – ставят системы с препаратами, типа плазмафереза. В случае отравления токсинами осуществляют детоксикацию организма.
В качестве медикаментозной терапии рекомендованы:
- метаболические препараты (Милдронат, Тиотриазолин, Калия оротат).
- антигистаминные (Телфаст, Тавегил, Зиртек, Фенкарол);
- противовоспалительные (Целебрекс, Мовалис, Ревмоксикам);
- иммуносупрессивные лекарственные средства;
- в некоторых случаях врач принимает решение о целесообразности приема антибиотиков.
В зависимости от факторов, сопровождающих болезнь, могут назначаться:
- мочегонные;
- отхаркивающие;
- антиаритмические;
- гормональные препараты (Мовалис, Ревмоксикам);
- антикоагулянты – при повышенной свертываемости крови.
Хирургического вмешательства, как правило, не требуется.
При лечении детей назначают более щадящие препараты.
Аллергический миокардит легко поддается лечению у взрослых. Прогноз обычно положительный, за исключением болезни в запущенной форме. За отсутствием своевременной терапии возникают осложнения, в редких случаях – летальный исход. Как показывает практика, 30% больных, перенесших аллергический миокардит, рискуют переболеть вновь.
У детей до 3 лет и младенцев, перенесших аллергический миокардит, высокий риск развития сердечной недостаточности. Это обусловлено возникновением склеротических изменений тканей миокарда.
С трехлетнего возраста и старше большинство выздоравливает полностью.
Осложнения
На стадии позднего диагностирования могут появиться проблемы со здоровьем:
- сердечная недостаточность с переходом в хроническую форму – нарушение сокращений сердечной мышцы;
- аритмия сердца – нарушение сердечных ритмов;
- деформация сердечных клапанов за счет разрастания рубцов в миокарде – миокардический кардиосклероз;
- закупорка кровеносных сосудов – тромбоэмболия. Опасна тем что, зачастую, приводит к инвалидности или летальному исходу.

Профилактика
В группе риска по возникновению аллергического миокардита состоят больные сердечно-сосудистыми заболеваниями.
Главное профилактическое правило – это здоровый образ жизни и личная гигиена. Лицам, имеющим проблемы с сердцем, необходимо:
- Соблюдать диету по рекомендации лечащего врача.
- Придерживаться графика профилактических осмотров у кардиолога.
- Принимать любые лекарственные препараты только по назначению врача и своевременно лечить все заболевания. Также нельзя заниматься самолечением народными методами.
- Стараться избегать очагов бактериальной и вирусной инфекции и не переохлаждать организм. Лучше всего сделать прививку от гриппа и краснухи.
- Стараться не контактировать с любыми токсическими веществами. В случае отравления, даже самой легкой формы, необходимо срочно промывать желудок и вызывать скорую помощь. Токсические вещества имеют способность откладываться в организме и со временем проявиться в виде аллергического миокардита.
- Аллергический миокардит дает серьезный удар по иммунной системе. Для ее поддержки необходимо принимать витаминно-минеральный комплекс.
- Заниматься лечебной гимнастикой.
- От вредных привычек лучше отказаться.
Инфекционно-аллергический миокардит
Симптомы заболеваний схожи, как и механизм развития. В обоих случаях происходит дисбаланс иммунной системы. В процессе развития заболевания иммунная система, как и в случае с аллергическим миокардитом, начинает уничтожать все клетки – инфицированные и здоровые. Но при инфекционно-аллергическом миокардите сердечная мышца страдает от проникновения в организм вирусов и инфекции.
В группе риска по возможному возникновению заболевания состоят дети, взрослые в возрасте от 20 до 40 лет и больные с проблемами сердца.
В сравнении с аллергическим миокардитом, болезнь переносится более тяжело.
Вначале недуг проявляется как одно из инфекционных заболеваний. Больной ощущает дискомфорт в месте расположения вируса.
Причиной развития заболевания могут стать:
- патологии полости рта: кариес, периодонтит, стоматит;
- гнойный отит;
- синусит и гайморит;
- ангина и тонзиллит;
- воспаления мочеполовой системы;
- грипп и ОРВИ;
- аллергические реакции, находящиеся в процессе ремиссии: бронхиальная астма, крапивница, ринит, могут проявляться в будущем, как инфекционно-аллергический миокардит.
Лечение инфекционно-аллергического миокардита требует постельного режима в стационаре. Принцип лечения сводится к:
- Соблюдению специальной диеты и прием поливитаминов для поддержания иммунитета.
- Приему противовирусных или антибактериальных препаратов, в зависимости от вида инфекции.
- Снятие патологических симптомов под воздействием антигистаминных средств.
- Принятие противовоспалительных препаратов.
- В сложных случаях, когда болезнь запущена, применяется гормональная терапия.
- Укрепление сердечной мышцы производится за счет внутримышечных и внутривенных инъекций.
Лечение инфекционно-аллергического миокардита весьма эффективное. В редких случаях прогнозируется неблагоприятный исход. При этом болезнь может вернуться от обычной простуды. После выписки из стационара больного ставят на учет в кардиологии.
Аллергический и инфекционно-аллергический миокардит – это достаточно редкие заболевания. Страдают, в основном, люди со слабым сердцем и плохим иммунитетом. Лечение болезней не допускает самолечения и народных методов. Если наблюдаются признаки подобных заболеваний, необходимо срочно проконсультироваться с кардиологом.
Читайте также:


