Инфекции ротовой полости и глотки
Данные статистики ВОЗ свидетельствуют: различные виды заболеваний полости рта диагностируются у 90% населения планеты. Рассматриваемым патологиям подвержены пациенты всех возрастов. Аномалии локализуются в мягких и твердых тканях, проявляются повторно после кажущегося выздоровления, при отсутствии терапии вызывают развитие тяжелых осложнений.

Общие понятия
Согласно медицинской литературе, к болезням полости рта относятся патологии зубов, десен, языка и слизистых оболочек. Заболевания имеют вирусную, инфекционную или грибковую этиологию, возникают вследствие развития в организме воспалительных процессов, появления онкологических новообразований. Единой классификации аномалий нет: большинство ученых дифференцируют заболевания, выявляемые в ротовой полости, по разнородным признакам.
В перечне основных факторов, влияющих на появление патологий в полости рта — ослабленный иммунитет, погрешности в питании, гормональные сбои, наличие вредных привычек, прием антибактериальных и антимикробных препаратов без назначения врача, генетическая предрасположенность. Помимо этого, аномалии могут быть вызваны особым состоянием организма — беременностью и периодом лактации.
Дополнительными факторами, способными спровоцировать развитие оральных болезней, являются:
- переохлаждение;
- частые стрессы;
- авитаминоз и нехватка микроэлементов;
- аллергические реакции;
- патологии внутренних систем организма;
- механические травмы твердых, мягких тканей во рту;
- повышенная вязкость слюны;
- некачественно проводимые гигиенические мероприятия;
- отказ от своевременного посещения стоматолога.
Заболевания слизистой оболочки ротовой полости инфекционной этиологии — частые спутники ВИЧ, СПИДа.
Рассматриваемые болезни характеризуются наличием ряда общих симптомов. Обычно на приеме у врача пациенты жалуются на сухость и дискомфорт во рту, проявляющиеся в ходе общения с собеседником, во время питья либо употребления пищи.
К дополнительным признакам развития патологического процесса относятся:
- упадок сил;
- снижение работоспособности;
- бессонница;
- повышение температуры тела;
- нарушение вкусового восприятия;
- увеличение лимфоузлов;
- неприятный привкус временного либо постоянного характера.
Воспаление языка сопровождается отечностью пораженного органа, чувством онемения. О наличии инфекционных заболеваний слизистых оболочек полости рта свидетельствуют боли в месте локализации недуга, появление гнойников, ран, язв, плотной пленки и творожистого белого налета, затруднение слюноотделения. Кровоточивость десен, дискомфорт при проведении гигиены — признаки, сигнализирующие о развитии патологий зубов или десен.
Виды патологий
В зависимости от типа микроорганизмов, вызвавших появление аномального состояния, все болезни, выявляемые в ротовой полости, условно дифференцируются на инфекционные и грибковые. Дополнительно выделяют стоматологические проблемы, аллергические реакции и онкологические заболевания, этиология которых не получила клинического подтверждения.
Инфекционная группа заболеваний объединяет болезни, возникающие вследствие роста и развития в пораженных тканях бактериальных, вирусных колоний. В перечне наиболее распространенных заболеваний — стоматиты, гингивиты, глосситы, фарингиты. Основные причины их появления — некачественное проведение процедур по уходу за деснами, языком и зубами, а также прогрессирование патологий внутренних органов, преимущественно расстройств ЖКТ — язвенной болезни, гастрита, энтероколита.
Чтобы избежать появления инфекционных заболеваний, следует проходить регулярные профилактические медосмотры, посещать стоматолога.
Стоматит относится к числу аномалий, развивающихся у пациентов разного возраста. Выделяют несколько видов болезни. В перечне часто встречающихся стоматитов:
- Афтозный. Вызывается вирусом простого герпеса. Первичные симптомы рассматриваемой инфекции полости рта — отек слизистой оболочки, гиперемия тканей. По мере развития появляются болезненные, покрытые фибринозным налетом эрозии (афты). Второе название поражения — герпетический стоматит.
- Везикулярный. Признаки схожи с вышеописанными симптомами. Выявляется по наличию мелких пузырьковых высыпаний, преобразующихся в эрозии. Патология имеет герпетическую природу.
- Катаральный. При попадании инфекции в ротовую полость развивается отек слизистых оболочек, появляется налет светло-желтого оттенка.
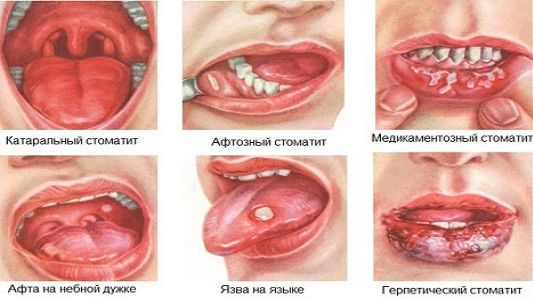
Определить вид стоматита самостоятельно нельзя. При первых признаках заболевания следует немедленно обращаться к врачу.
Воспаление десен провоцируется химическими, механическими, инфекционными факторами. Гингивиты, активизировавшиеся вследствие жизнедеятельности патогенных агентов, встречаются преимущественно у детей и молодых людей и либо проявляются как самостоятельные патологии, либо сигнализируют о развитии других недугов, в том числе пародонтоза.

Признаки гингивита:
- отечность;
- воспаление слизистой оболочки десенного края;
- неприятный запах изо рта;
- кровоточивость тканей.
Стоматологи выделяют острую и хроническую форму гингивита. Последняя отличается длительностью течения, слабостью симптоматики.
Глоссит – большая группа патологий, вызывающих нарушение структуры и изменение цвета языка. В группе риска — лица, отказывающиеся от регулярных гигиенических процедур. Инфекция проникает в толщу тканей языка при наличии травм, воспаления в ротовой полости или системе ЖКТ.
Предотвратить возникновение глоссита можно посредством ежедневного использования флоссов, гигиенических ополаскивателей, качественных зубных паст.
Хронические и острые формы фарингитов, тонзиллитов (ангин), ларингитов сопровождаются ухудшением общего состояния больного, появлением сухости во рту, дискомфортом и першением в горле. Наиболее подвержены развитию перечисленных патологий дети и лица с ослабленным иммунитетом. Избежать появления аномалии поможет закаливание, занятие спортом, прием витаминов.

Незащищенные орально-генитальные контакты — причина заражения полости рта венерическими инфекциями. При указанном виде интимных отношений от больного к здоровому партнеру передаются:
- гонорея;
- сифилис;
- цитомегаловирус;
- хламидиоз;
- вирус папилломы человека;
- ВИЧ.
О наличии болезни свидетельствует налет на миндалинах, увеличение лимфоузлов. При глотании болит корень языка, горло. При отсутствии лечения возбудитель быстро распространяется, а недуг становится хроническим.
Возбудителями грибковых заболеваний слизистых оболочек ротовой полости являются дрожжеподобные микроорганизмы Candida, пенициллы, аспергиллы. Инфекционные агенты относятся к группе сапрофитов, приобретающих патогенные свойства и вызывающих микотический процесс только при определенных условиях. В числе факторов, активизирующих их жизнедеятельность — ослабление иммунитета, лечение кортикостероидами и антибиотиками, наличие заболеваний.
Поражение плесневыми грибами встречается в 2% случаев от общего числа осмотренных пациентов. Самым распространенным недугом, локализующимся на слизистых оболочках, является кандидоз.

По характеру течения болезнь дифференцируется на 3 формы:
- Псевдомембранозную или острую. К основным признаками ее развития относят сухость внутренних поверхностей неба, губ, щек, языка и образование в указанных зонах творожистого налета белого цвета. Больной ощущает зуд, жжение.
- Гиперпластическую или хроническую. Отличается появлением бляшек, плотно спаянных с тканями. Попытки удалить налет вызывают кровоточивость слизистых оболочек.
- Атрофическую. Выявляется у пациентов, пользующихся съемными ортопедическими конструкциями. В перечне симптомов — пересыхание, воспаление поверхности слизистой оболочки полости рта.
Дрожжеподобные микроорганизмы могут вызывать грибковый глоссит, ангину, ангулярный инфекционный хейлит. Последний из перечисленных недугов поражает красную кайму губ. При открывании рта больные испытывают сильный дискомфорт. Поверхностные эрозии, выявляемые в начале заболевания, по мере прогрессирования хейлита распространяются на кожные покровы подбородка.
Во избежание развития грибковых патологий эксперты рекомендуют укреплять иммунитет, избегать стрессов и переохлаждений.
Болезни в полости рта выявляются и у больных, отказывающихся от регулярного посещения стоматологии. Пародонтиты и пародонтозы в отсутствии лечения ухудшают состояние десен, оголяют шейки зубов, нарушают строение челюсти. В перечне дополнительных признаков наличия заболеваний — отеки и кровоточивость тканей. При постоянном откладывании визита к врачу можно потерять зубы, расположенные в месте локализации воспаления.

Развитие кариозных процессов сопровождается изменением состава микрофлоры ротовой полости. В кариозных отверстиях формируется зубной налет, играющий существенную роль в активизации ранее перечисленных заболеваний. Избежать прогрессирования проблемы можно лишь путем посещения клиники.
К числу болезней, наблюдаемых в полости рта, относится и красный плоский лишай — аномалия, причины возникновения которой не выяснены. Клиническая картина проявления недуга отличается рядом особенностей:
- В начальной стадии на слизистых оболочках полости рта появляются высыпания — небольшие папулы.
- Прогрессирование патологии ведет к увеличению зон поражения, их слиянию.
- На тканях образуются полосы, бляшки с ороговевшей серовато-белой поверхностью, выступающие над уровнем слизистых оболочек.
Схемы лечения лишая выбираются индивидуально, с учетом состояния пациента.
Среди недугов, изменяющих структуру слизистой оболочки полости рта — заболевания, являющиеся следствием аллергических реакций. В их числе — синдромы Рейтера, Лайелла, экссудативная эритема. Провоцирующими факторами, вызывающими аномальные состояния, являются микробная, контактная и лекарственная аллергии. Схемы терапии болезней включают изучение аллергологического статуса, устранение источника негативного воздействия.
Уровень заболеваемости раком полости рта варьирует от 2 до 4% от общего количества выявляемых в России онкопатологий. На ранней стадии болезнь протекает скрыто. Дальнейшее ее развитие сопровождается появлением локальных болей, кровотечений, язв. В более позднем периоде дискомфортные ощущения усиливаются, начинают отдавать в скулы, виски, лоб. Исход онкопатологий зависит от стадии выявленного процесса, общего состояния больного.
Схемы лечения заболеваний полости рта и языка
Лечение инфекций во рту подразумевает задействование комплекса препаратов. Медработники рекомендуют обрабатывать появившиеся очаги воспаления антисептиками (Мирамистином, Хлоргексидином, Фурацилином, Гексоралом) и настоями сырья лекарственных растений (календулы, ромашки, шалфея).
Развитие вирусных недугов в полости рта пресекается применением Фамвира, Валацикловира, Ацикловира. При выявлении хронической патологии задействуют антибиотики — Ципрофлоксацин, Аугментин, Амоксиклав. Для лечения микотических заболеваний полости рта и языка используют препараты Нистатин, Леворин.
Для ускорения процесса регенерации врачи включают в схемы терапии масла шиповника и облепихи, мазь с прополисом, препарат Солкосерил. Зуд, жжение и отечность минимизируются с помощью антигистаминов (Тавегила, Цетиризина), боль — анальгетиков и НПВС (Найза, Аспирина, Ибупрофена).
Лечить стоматологические патологии следует при обнаружении их первых признаков. Пораженные кариесом зубы пломбируют, не подлежащие восстановлению единицы зубного ряда удаляют.
Купировать развитие патологий помогает соблюдение особой диеты. Меню больного не должно состоять из излишне горячих блюд, острых соусов, кислых заправок. Прием алкогольных напитков запрещен.
В перечне разрешенных продуктов — молоко, овощи (отварные), крупы в виде каш. Закрепить достигнутый эффект помогут поливитаминные комплексы и фитотерапия.
К профилактическим мерам, помогающим избежать развития патологий в полости рта, относятся:
- качественное проведение гигиенических процедур;
- отказ от курения и алкоголя;
- соблюдение основных правил ЗОЖ;
- регулярное посещение диспансерных осмотров.
При первых признаках развития заболевания ротовой полости следует немедленно обратиться к врачу: своевременная диагностика и адекватная терапия помогут пресечь развитие недуга на раннем этапе.
Заболевания слизистой рта нарушают микрофлору, последствием изменений которой являются болезни желудочно-кишечного отдела. Если при чистке зубов неприятный запах не исчезает, то предполагаются гнойные поражения оболочек, в случае ощущения жжения, зуда и дискомфорта – воспалительные процессы.
Стоматит
Это одно из самых распространенных заболеваний слизистой оболочки рта. Он встречается в нескольких формах:
- Катаральный. Симптомы: покраснение слизистой. Возможно появление белого налета.
- Язвенный. Возникает, как правило, при заболеваниях желудка, кишечника. Наблюдается появление язвочек, гипертермия.
- Афтозный. Возникает, чаще всего, на фоне общих инфекционных болезней, аллергических проявлений. Сопровождается появлением афт и эрозии слизистой оболочки.
Инфекционные патологии
Могут возникать при передаче возбудителя носителем или при его проникновении на поврежденные слизистые покровы.
Воспалительные процессы на поверхности слизистой языка возникают при поражении стрептококковыми бактериями. В случае образования трещин в них могут проникать иные патогенные микроорганизмы – вместе с пищей. Поражение может образовываться из-за переохлаждения, ожогов или химических раздражителей – освежающих дыхание спреев, алкогольных и слабоалкогольных напитков.
- на начальных этапах – ощущение жжения и чувство инородного тела на органе;
- при дальнейшем развитии – гиперемированность слизистых и усиленное слюноотделение;
- при отсутствии необходимой терапии – изменения или снижение функциональности вкусовых рецепторов.
Четыре основных формы:
- катарального типа – определяется по возникновению зуда, в дальнейшем возникает отечность тканей десен и кровоточивость;
- язвенно-некротического варианта — вначале образуются небольшие изъязвления, потом происходит некротизирование участков слизистых покровов, при заболевании нет болезненных ощущений, отсутствие адекватной терапии приводит к увеличению лимфатических узлов (в худшем варианте – развитию злокачественных новообразований);
- гипертрофического – сопровождается небольшими болезненными ощущениями и увеличением сосочков десны, могут возникать нагноения и кровотечения – при попадании возбудителя;
- атрофического – организм болезненно реагирует на небольшие перепады температур в ротовой полости.
Происходит при поражении полости рта стрептококковыми и стафилококковыми инфекциями. Заболевание может развиваться на фоне переохлаждения или ожогов области гортани. Симптоматические проявления характеризуются:
- болезненными ощущениями в горле;
- постоянным першением;
- присутствующим дискомфортом.
Относится к стоматологическим заболеваниям. Болезнь чаще регистрируется в детском возрастном периоде, но может образоваться и у пожилых людей. Формирование аномального процесса проходит под влиянием инородных частиц или при проникновении патогенных микроорганизмов в поврежденные слизистые покровы ротовой полости.
При инородных телах начинаются воспалительные процессы, при инфекционном поражении – гнойные выделения. В обоих вариантах происходит формирование изъязвлений, покрытых пленочной оболочкой.
Негативный процесс происходит при нарушении правил защиты – в момент половых контактов. В результате заболевания регистрируются овальные изъязвления с ровными краями. Через 3-5 суток начинаются гнойные выделения.
Болезнь проходит без болезненных ощущений, опасность поражения заключается в затрудненном дыхании.
Кандидоз
Грибковое заболевание, возникающее вследствие общей слабости организма, снижения иммунитета, переохлаждения. Признаками кандидоза являются сухость слизистых оболочек рта, появление творожистых выделений, сильного жжения и др. При игнорировании этого состояния возможны осложнения в результате поражения грибком других органов и тканей.
Разновидностью кандидоза является молочница. Заболевание наблюдается у грудных детей вследствие заражения при кормлении грудью или через используемую посуду для кормления.
Народные средства
Средства народной медицины помогают обезвредить вирусы и устранить причину заболевания. Для обработки ран применяют отвары и настои из лекарственных растений. Использование средств нетрадиционной медицины должно быть согласовано с лечащим врачом.
Хорошо зарекомендовало себя использование настоев для полоскания со:
- зверобоем;
- облепихой;
- ромашкой аптечной;
- шалфеем;
- корой дуба;
- малиной;
- лапчаткой;
- листьями ежевики.
Для приготовления средства две чайные ложки сырья следует залить тремя стаканами горячей воды, настоять в течение нескольких часов и использовать для полоскания несколько раз в день. Продолжительность курса лечения – 10 дней.
Для лечения болезни применяют такие средства:
- одну столовую ложку аниса залить стаканом кипятка, настоять в течение 2 часов. Полученным отваром полоскать рот трижды в день;
- свежевыжатый сок алоэ, моркови или белокочанной капусты разбавить теплой кипяченой водой и использовать для протирания язвочек и ранок, а также полоскания полости рта;
- при тяжелых формах заболевания одну ампулу новокаина смешать с чайной ложкой оливкового масла, жидким медом и яичным белком. Средство обладает обезболивающими и ранозаживляющими свойствами.
Кариес
Данный недуг, в той или иной степени развития, встречается более чем у 75% всего населения. Точно установить причины возникновения кариеса в состоянии только специалист, так как на развитие заболевания оказывает влияние множество различных факторов: возраст пациента, его образ жизни, режим питания, привычки, наличие сопутствующих стоматологических патологий и других недугов.
Кариес развивается вследствие:
- Недостаточной гигиены полости рта. Лица, которые не проводят гигиенические процедуры полости рта после приема пищи, в 90% случаев сталкиваются с проблемой кариеса. При недостаточной или нерегулярной чистке зубов формируется стойкий налет на их поверхности, который со временем преобразуется в камень и приводит к потери микроэлементов из эмали.
- Нерационального питания. В результате соблюдения строгих диет с пониженным содержанием микроэлементов и белков, отсутствия в ежедневном рационе продуктов, в которых содержится кальций, изменяется качественный состав слюны, нарушается баланс микрофлоры полости рта и, как следствие, может начаться разрушение твердых тканей зубов.
- Патологии эмали. При неполноценном развитии тканей зуба в эмаль поступает недостаточное количество минералов из слюны, в результате зуб не имеет возможности нормально формироваться, развиваться и функционировать.
При осмотре ротовой полости стоматолог выберет наиболее подходящий способ лечения. Если кариес находится в стадии пятна, реминерализации (восстановления количества минерала) будет достаточно. В случае образования кариозной полости требуется пломбирование.
Профилактика болезней полости рта
Как известно, болезнь проще предупредить, чем лечить. Поэтому, вот, перечень необходимых профилактически правил:
- при первых признаках болезни следует своевременно посетить стоматологический кабинет;
- следить за состоянием зубов, зубных протезов;
- следить за правильным питанием. Оно должно включать микроэлементы, витамины, клетчатку. Нежелательно присутствие в пище большого количества углеводов;
- соблюдать ежедневные гигиенические процедуры. Индивидуально подобрать щетку и зубную пасту. Менять щетку нужно не реже одного раза в два месяца. Желательно пользоваться зубной нитью и межзубным ершиком;
Диагностика
При обнаружении первых признаков заболевания следует обратиться за квалифицированной медицинской помощью. Перед началом лечения врач должен установить, какие заболевания ротовой полости имеются у пациента.
В настоящее время не существует специальных тестов и анализов для выявления патологии. Обычно врач проводит визуальное обследование. Для детального изучения может потребоваться взятие образца поврежденных тканей, которое проводится под местной анестезией. При тяжелом течении дополнительно назначают общий анализ крови, анализ крови на лимфоциты, фолиевую кислоту и железо.
После того как установлена причина, специалист подскажет, как лечить заболевание.
Фото болезней полости рта
Осложнения
При правильном и своевременном лечении заболевание не вызывает осложнений. При попытке вылечить стоматит в домашних условиях болезнь может перейти в хроническую форму.
В запущенной форме патология может спровоцировать:
- образование язвочек на миндалинах;
- кровоточивость десен;
- выпадение зубов;
- развитие вторичной инфекции.
При отсутствии своевременного лечения грибковая форма стоматита вызывает инфицирование всего организма.
Какие бывают зубные боли
Одна из самых неприятных болей, это, однозначно, зубная. Зубных врачей боятся, как огня и взрослые и дети. В зависимости от заболевания разные бывают и боли. Иногда боль резкая, невыносимая, иногда ноющая, не дающая покоя. Попробуем выделить несколько из них:
- при кариесе зубная боль не слишком острая, она, то появляется, то исчезает. Возникает она в результате приема слишком холодной, горячей, острой, кислой пищи. Такая боль носит временный характер и быстро проходит;
- если образовался флюс – боль умеренного характера, проявляется при нажатии на больной зуб;
- если возникает такая болезнь, как периодонтит – боль острая, пульсирующая. Вы четко чувствуете больной зуб. Такая боль не проходит сама, облегчение наступает после приема обезболивающего.
Кариес – это процесс разрушения зубов из-за деминерализации и размягчения зубной эмали. В зубе появляется небольшое отверстие, со временем оно увеличивается и способно полностью разрушить зуб. Если не принять мер, болезнь распространяется на здоровые зубы. Возникает по причине нарушения pH баланса.
Причины этого нарушения таковы:
- кариесогенные микробы;
- неправильно подобранные гигиенические принадлежности;
- чрезмерное употребление углеводов;
- нарушения функций слюноотделения;
- недостаток фтора в организме;
- плохая гигиена полости рта.
Эта болезнь имеет стадии развития:
- стадия пятна. Появляется небольшое пятно на поверхности зуба. Болезнь никак не проявляет себя, протекает без симптомов. На начальной стадии пятно тяжело увидеть, и диагностируется стоматологом;
- поверхностная, средняя стадия. Характеризуется появлением более заметного пятна. Бактерии поражают не только эмаль, но уже и дентин;
- глубокий кариес. Образуется полость в зубе. Разрушаются эмаль, дентин, заболевание затрагивает пульпу.
Это воспалительный процесс в полости рта. Главной причиной возникновения считается отсутствие должной гигиены полости рта. Но гигиена не единственная причина. Среди основных выделяют следующие:
- кандидоз или грибковый стоматит. Словами народа – молочница. Появляется из-за действия грибковых бактерий Podacandida;
- стоматит герпетический – результат действия вируса герпеса;
- стоматит анафилактический. Вызывается аллергическими реакциями организма.
- температура поднимается до высоких отметок;
- плохой аппетит, раздражительность;
- если это ребенок, капризность, плохой сон;
- белый налет на слизистой рта;
- появление ранок во рту (язвочки).
Важно! Многие люди не обращают внимания на образование ранок во рту. Это недопустимо и ведет к таким осложнениям как кровоточивость десен, выпадение зубов и даже ларингит.
Флюс – одно из очень серьезных заболеваний в области стоматологии. Ведет к очень нежелательным последствиям, вплоть до заражения крови. Разберемся подробнее, какие основные причины флюса:
- перенесенные болезни, такие как, ангина и фурункулез, могут спровоцировать флюс;
- при повреждениях десны (твердой пищей, зубной щеткой, столовыми приборами) может появиться флюс десны;
- пломба, снятая не вовремя. Она раздражает пульпу и следствием является появление воспаления;
- занесение микробов, например, через укол.
Основные симптомы при возникновении заболевания: повышение температуры, сильная боль в области воспаления при жевании и надавливании на зуб. Сам флюс – это гнойная шишка на десне, ее можно легко увидеть. Она быстро разрастается и воспаляется, боль может передаваться в глаз, подбородок, ухо. В некоторых случаях сильно опухает щека, губа и подбородок.
Язвы могут быть как самостоятельным заболеванием, так и следствием других болезней. Рассмотрим случаи, в которых чаще всего появляются язвы:
- стоматит. В результате этого заболевания могут возникать ранки на поверхности языка. Сопровождаются эти неприятные явления болью и жжением;
- травмы языка. Каждый день на язык оказывается механическое воздействие. Причинами язвочки могут стать твердая пища, кости, прикусывание языка, повреждение протезом или брекетами, медицинские воздействия. В результате этих повреждений появляются ранки в виде язв или эрозий.
- в результате таких серьезных болезней как туберкулез, сифилис, также образовываются язвы во рту и языке;
- рак языка – образование на языке злокачественного характера.
Очень важно при появлении ранок на языке обратиться за консультацией к стоматологу. Своевременное лечение поможет предотвратить серьезные заболевания и сохранить ваше здоровье.
Как лечить эрозии во рту?
Стоматологические проблемы – тот случай, когда недопустимо заниматься самолечением и на основании статьи из интернета ставить диагноз. Информация носит ознакомительный характер и должна побудить читателя обратиться к грамотному специалисту при подозрении на наличие во рту эрозии. Во время диагностики врач проведет визуальный осмотр раздражения слизистой оболочки, назначит анализы, после чего подберет индивидуальную лекарственную терапию, а также порекомендует несколько сопутствующих народных рецептов.
Устранение воспаления во рту предполагает ликвидацию нескольких проблем разом: снятие болевого симптома и отека, избавление от причины, вызвавшей болезнь, предотвращение рецидива. Для этого используются лекарства в разных формах: таблетки для рассасывания, спреи, гели, мази.
Наиболее известные из них: Камистад, Каметон, Лидокаин. Не рекомендуется злоупотребление средствами с анестезирующим действием — они призваны устранять острую боль, но не подходят для постоянного применения.
Если воспаление вызвано аллергической реакцией организма, назначают антигистаминные препараты: Супрастин, Цетрин, Кларитин и др. В этом случае болезненные участки обрабатывают гелем Холисал, который имеет обезболивающее действие и практически не имеет противопоказаний, он назначается детям в период прорезывания зубов. Для восстановления после раздражения слизистой оболочки используют препарат Актовегин и др.
Вирусное и грибковое поражение
Воспаления ротовой полости объединяются во врачебной практике под термином стоматит и проявляются в виде покраснений, сыпи, язв и эрозий, примеры которых приводятся на фото.
Грибковые и вирусные инфекции, такие как герпес или молочница, различаются по характеру и локации высыпаний. После проведения анализа, назначаются специальные лечебные препараты наружного и внутреннего применения.
Рецидивы таких болезней возможны при ослаблении иммунитета и повторном заражении.

-
17 февраля 2010 4598
Стрептококковый фарингит и ангину диагностируют на основе культурального исследования слизи из зева/глотки и выявления стрептококкового антигена
Во время беременности, менструации, в период полового созревания, при применении противозачаточных средств частота развития гингивита возрастает. Кроме того, отмечено, что прием некоторых лекарственных препаратов (например, фенитоина, циклоспорина, нифедипина) нередко сопровождается явлениями гингивита. Гиперплазия ткани десен, вызываемая этими препаратами, затрудняет удаление зубного налета и способствует развитию воспаления. В подобных случаях необходима отмена лекарственного препарата, нередко и хирургическая коррекция (удаление гиперплазированной ткани).
Аналогичная ситуация наблюдается при идиопатическом наследственном фиброматозе десен.
Антибактериальная терапия снижает риск ревматизма, однако не влияет на частоту гломерулонефрита
Воздействие тяжелых металлов (висмут) также способно вызывать гингивит.
Симптомы простого гингивита включают покраснение и отечность десен, которые легко кровоточат во время еды и при контакте с зубной щеткой. Болевые ощущения обычно отсутствуют. Десны могут отставать от поверхности зуба. Формирование десневых абсцессов наиболее характерно для пациентов с декомпенсированным сахарным диабетом.
Гингивит на фоне гиповитаминоза С (цинга, скорбут) сопровождается выраженной кровоточивостью. Дефицит ниацина (пеллагра), помимо этого, характеризуется высокой наклонностью к развитию других инфекций полости рта.
Острый герпетический гингивит, стоматит протекает с очерченным болевым синдромом. Характерно наличие множественных поверхностных изъязвлений на слизистой оболочке полости рта.
Десквамативный гингивит, развивающийся в период менопаузы, характеризуется недостаточным образованием кератинсодержащих клеток эпителия десен, их повышенной ранимостью, появлением кровоточивости и болевых ощущений. Десквамации эпителия может предшествовать образование пузырьков. Заместительная терапия половыми гормонами приводит к стиханию явлений гингивита.
Подобная симптоматика может возникать при вульгарной пузырчатке и пемфигоиде, в части случаев как паранеопластического процесс. Лечение требует системного назначения кортикостероидных гормонов (при исключении онкологического заболевания).
Гингивит может выступать в качестве первого проявления лейкоза (до 25% случаев у детей). Он развивается в результате инфильтрации десен клетками опухоли, а также на фоне имеющегося иммунодефицита. Тромбоцитопения сопровождается выраженной кровоточивостью десен.
Общие правила лечения гингивитов включают удаление зубного налета, зубного камня, соблюдение правил гигиены полости рта, устранение других способствующих факторов. Лицам с повышенной предрасположенностью к воспалительным заболеваниям периодонта целесообразно профилактически производить очищение зубов от налета инструментально у стоматолога (от 2 раз в месяц до 2–4 раз в год), использовать препараты, способствующие местной защите слизистой ротовой полости (имудон).
Острый некротизирующий язвенный гингивит (ангина Винсента) сопровождается болью во рту, кровотечением, быстропрогрессирующим изъязвлением нередко обширных участков слизистой оболочки. Иногда протекает в гангреноподобной форме, напоминая ному (см. далее), с поражением как мягких тканей, так и костных структур. К развитию этой формы гингивита предрасполагают эмоциональное и физическое переутомление, истощение, особенно в условиях недостаточной гигиены полости рта, курение. Патогенез заболевания связывают с агрессивным влиянием анаэробных микроорганизмов – обитателей полости рта, таких как Prevotella intermedia, спирохеты. Нередко ангина Винсента является проявлением СПИДа. Начало болезни достаточно острое. Появляются неприятный запах изо рта, болевые ощущения в области десен, изъязвления межзубных десневых сосочков. Пораженная поверхность покрыта серым некротическим налетом, легко кровоточит. Этим проявлениям сопутствует субфебрильная лихорадка.
Лечебные мероприятия включают тщательное удаление некротизированной ткани и зубного налета в режиме максимального щажения, под местной анестезией. Больному необходимы режим отдыха, адекватное питание и восполнение жидкости.
Местно применяют антибактериальные средства и антисептики (например, смазывание гелем Метрогил Дента 2 раза в день, частое полоскание 1,5% раствором перекиси водорода). В течение первых суток назначают анальгетики.
При тяжелом течении (лихорадка, увеличение площади поражения) требуется системное применение антибиотиков, эффективных в отношении грамотрицательных анаэробов (пенициллин внутримышечно в дозе 500 мг 4 раза в день, эритромицин внутрь по 250 мг 4 раза в день или внутривенно по 0,5–1 г 3 раза в день, тетрациклин внутрь по 250 мг 4 раза в день, клиндамицин внутрь по 150–450 мг 4 раза в день или внутривенно по 0,6–0,9 г 3 раза в день; высокоэффективна комбинация пенициллина в той же дозе с метронидазолом внутрь в дозе по 500 мг 3 раза в день или внутривенно по 500 мг 3 раза в день).
Эффективно сочетание антибиотикотерапии с иммуностимулирующими препаратами, оказывающими действие в полости рта. К таким препаратам относится имудон, являющийся иммуностимулятором бактериального происхождения. Имудон активирует фагоцитоз, увеличивает содержание в слюне лизоцима, известного своей антибактериальной активностью. Имудон стимулирует иммунокомпетентные клетки, увеличивает количество секреторных IgA в слюне и замедляет окислительный метаболизм нейтрофилов. Оптимальная доза 6 – 8 т. в сутки. Противопоказанием к применению является повышенная чувствительность к препарату.
Симптомами периодонтита являются покраснение, кровоточивость и болезненность десен; образование глубоких десневых карманов. Рентгенография позволяет уточнить состояние костной ткани, окружающей корень зуба.
Локализованный ювенильный периодонтит, ассоциированный с Actinobacillus actinomycetemcomitans, Capnocytophaga, Eikenella corrodens, Wolinella recta и другими анаэробами, вызывает быстрое выраженное образование десневых карманов, разрушение костной ткани. Установлено, что в патогенезе этого заболевания принимают участие наследственные дефекты хемотаксиса нейтрофилов и повреждение тканей токсинами микроорганизмов (лейкотоксином, коллагеназой, эндотоксином). Периодонтит взрослых связывают с агрессивным воздействием Porphyromonas gingivalis, Prevotella intermedia, других грамотрицательных организмов на фоне снижения механизмов местной защиты.
Лечение периодонтита проводит специалист-стоматолог (очистка глубоких десневых карманов, подрезание отслоившихся десен). В случае формирования абсцессов может возникнуть необходимость местного и системного применения антибиотиков (смазывание гелем Метрогил Дента 2 раза в день, пенициллин V внутрь по 500 мг 4 раза в день, бензилпенициллин внутримышечно в дозе 500 мг 4 раза в день, эритромицин внутрь по 250 мг 4 раза в день, тетрациклин внутрь по 250 мг 4 раза в день, клиндамицин внутрь по 150–450 мг 4 раза в день или внутривенно по 0,6–0,9 г 3 раза в день; комбинация пенициллина с метронидазолом внутрь по 500 мг 3 раза в день или внутривенно по 500 мг 3 раза в день). Перспективно применение имудона в сочетании с антибиотиками.
Лечебные мероприятия носят симптоматический характер (местные анестетики, анальгетики, защитная паста с карбоксиметилцеллюлозой, нитрат серебра, CO2-лазер, суспензия тетрациклина). При распространенных поражениях, непрерывно рецидивирующем течении назначают преднизолон в начальной дозе 40 мг в сочетании с имудоном.
Ангина Людвига – целлюлит подъязычного или подчелюстного пространства, характеризующийся быстрым распространением. Обычно возникает как осложнение периодонтита нижних коренных зубов. Появляются фебрильная лихорадка, слюнотечение. Отек сублингвального пространства со смещением языка кверху и кзади может приводить к обструкции дыхательных путей. Лечебные хирургические мероприятия направлены на дренирование клетчатки полости рта. Назначают активные в отношении стрептококка и анаэробной микрофлоры полости рта антибиотики: ампициллин/сульбактам (по 1,5–3 г внутривенно или внутримышечно 4 раза в день) или пенициллин в высокой дозе внутримышечно или внутривенно в комбинации с метронидазолом (по 500 мг 3 раза в день внутривенно). В критических ситуациях возникает необходимость в проведении трахеостомии.
Нома – молниеносно протекающая гангрена тканей полости рта или лица, чаще развивающаяся у крайне ослабленных и истощенных пациентов или у детей. Рассматривается как очень тяжелая форма ангины Винсента. Этиологический фактор – анаэробы, обитающие в полости рта, особенно часто – фузоспирохеты (Fusobacterium nucleatum). Принципы лечения включают хирургическую обработку раны, назначение пенициллина в высокой дозе (по 500 мг 4 раза в день внутримышечно или внутривенно) в комбинации с метронидазолом (по 500 мг 3 раза в день внутривенно), коррекцию общего состояния пациента.
Кандидозный стоматит, вызываемый грибами рода Candida, развивается преимущественно в состоянии иммунодефицита (на фоне терапии иммуносупрессорами, ВИЧ-инфекции, тяжелого общего состояния) или в качестве осложнения антибиотикотерапии. На слизистой оболочке полости рта обнаруживаются пятна молочно-белого налета, при удалении которых обнажается эрозированная поверхность. Характерен металлический привкус во рту. Помимо устранения предрасполагающих к развитию кандидоза факторов, назначают противогрибковые средства местно (суспензия нистатина) или перорально флюконазол (200 мг в 1-й день, далее по 100 мг в день). Учитывая ведущую роль сапрофитной и условно-патогенной микрофлоры в патогенезе широкого спектра воспалительных заболеваний мягких тканей полости рта, десен и структур периодонта, для лечения и профилактики этих заболеваний разработан эффективный комбинированный препарат – гель Метрогил Дента. В его составе сочетаются метронидазол (оказывающий антипротозойное и антибактериальное действие против анаэробных простейших и анаэробных бактерий, вызывающих гингивит и периодонтит) и хлоргексидин (антисептик бактерицидного действия против широкого круга вегетативных форм грамотрицательных и грамположительных микроорганизмов, дрожжей).
При участии внутриклеточных транспортных белков анаэробных микроорганизмов и простейших происходит биохимическое восстановление 5-нитрогруппы метронидазола (производного нитроимидазола). При этом молекула метронидазола приобретает способность взаимодействовать с ДНК микроорганизмов, ингибируя синтез их нуклеиновых кислот, что в конечном итоге приводит к гибели возбудителей.
Соли хлоргексидина диссоциируют в физиологической среде, и освобождающиеся при этом катионы связываются с отрицательно заряженными оболочками бактерий. В низких концентрациях хлоргексидин способен вызывать нарушение осмотического равновесия бактериальных клеток, потерю ими калия и фосфора, что служит основой бактериостатического эффекта препарата. Хлоргексидин сохраняет свою активность и в присутствии крови и гноя.
Местное применение геля (на область десен 2 раза в день) обеспечивает высокую направленность действия с минимальными побочными явлениями, а также сокращением кратности назначения. При местной аппликации концентрация метронидазола в области десен значительно выше, чем при системном введении.
Применение Метрогила Дента показано при острых гингивитах, остром некротизирующем язвенном гингивите Винсента, хроническом гингивите (отечной, гиперпластической, атрофической/десквамативной форме), хроническом периодонтите, периодонтальном абсцессе, рецидивирующем афтозном стоматите, зубной боли инфекционного происхождения. После нанесения геля в течение 15 мин нельзя полоскать рот и принимать пищу.
Герпангина (инфекция вирусами Коксаки) сопровождается появлением везикулярных высыпаний на мягком небе между язычком и миндалинами и симптомами общей интоксикации.
Фарингит, вызванный вирусом простого герпеса, напоминает стрептококковую ангину тяжелого течения, сопровождается появлением везикул и эрозий на слизистой оболочке рта и глотки.
В группе воспалительных заболеваний зева и глотки бактериальной этиологии заслуживают отдельного рассмотрения фарингит и ангина (острый тонзиллит) на фоне инфекции стрептококками группы А (Streptococcus pyogenes). Стрептококковый фарингит изолированно встречается редко, обычно сочетаясь с тонзиллитом. Развитие заболевания нехарактерно для пациентов моложе 2 и старше 40 лет. Начало, как правило, острое, с появления лихорадки, выраженной боли в горле, усиливающейся при глотании и разговоре. Выявляются шейная лимфаденопатия, отечность и гиперемия глотки и миндалин, скопления гноя на их поверхности, лейкоцитоз в периферической крови. По тяжести течения различают легкую, средней тяжести и тяжелую ангину.
Стрептококковый фарингит и ангину диагностируют по результатам культурального исследования слизи из зева или с задней стенки глотки, а также недавно разработанных методик по выявлению стрептококкового антигена. Положительные результаты теста на антиген стрептококка по значимости приравниваются к положительным результатам посева слизи из зева; отрицательный же результат теста требует подтверждения отрицательным результатом посева.
Лечение проводят пенициллинами (ампициллин по 0,5–1 г 4 раза в день) или эритромицином (по 0,25–0,5 г 4 раза в день) per os в течение 10 дней либо путем однократного введения бензатинпенициллина внутримышечно (необходимая концентрация антибиотика в крови сохраняется до 3 нед); возможно применение других антибиотиков (амоксициллин внутрь по 0,5г 3 раза в день, цефалексин внутрь по 0,5 г 4 раза в день, цефуроксим внутривенно по 0,75–2 г 3 раза в день). Парацетамол назначают в качестве противовоспалительного средства. Необходимо соблюдение постельного режима, обильное питье, полоскание горла. Применение иммуностимуляторов (имудон) способствует усилению клинического эффекта антибиотиков.
Осложнения стрептококковой инфекции разделяют на гнойные (перитонзиллярный и ретрофарингеальный абсцесс) и негнойные (скарлатина, септический шок, ревматизм, острый гломерулонефрит). Антибактериальная терапия снижает риск ревматизма, однако не влияет на частоту развития гломерулонефрита, тяжесть и продолжительность ангины.
Фарингиты бактериальной природы также могут быть вызваны стрептококками групп C и G, Neisseria gonorrhoeae, Arcanobacterium hemolyticum, Yersinia enterocolitica, Corynebacterium difteriae, Mycoplasma pneumoniae, Chlamidia pneumoniae.
Перитонзиллярный абсцесс выступает как осложнение стрептококкового фарингита, тонзиллита. В его патогенезе могут также играть роль анаэробные микроорганизмы – обитатели полости рта. Боли в горле, выраженный односторонний отек и эритема в области зева с девиацией язычка являются наиболее характерными симптомами. Необходимо срочное дренирование абсцесса с назначением антибиотикотерапии: пенициллин в комбинации с метронидазолом (по 500 мг 3 раза в день внутрь или внутривенно), клиндамицин (внутрь по 150–450 мг 4 раза в день или внутривенно по 0,6–0,9 г 3 раза в день) или ампициллин/сульбактам (по 1,5–3 г внутривенно или внутримышечно 4 раза в день). После стихания острых воспалительных явлений рекомендуется тонзиллэктомия.
Парафарингеальный абсцесс – воспалительный процесс в парафарингеальном пространстве, распространяющемся от подъязычной кости до основания черепа, как правило, является осложнением инфекций полости рта (тонзиллита, фарингита, периодонтита) или паротита, мастоидита. Выражены симптомы общей интоксикации, лихорадка, боли в горле в покое и при глотании, защитное напряжение мышц шеи, нередко – тризм. При осмотре глотки отмечаются отечность ее боковой стенки, смещение миндалины. Диагноз подтверждает компьютерная томография с контрастированием. Лечение состоит из дренирования парафарингеальной клетчатки, применения антибиотиков (схема терапии аналогична таковой при перитонзиллярном абсцессе), контроля за состоянием дыхания. Крайне опасными осложнениями являются тромбофлебит яремных вен, аррозия сонной артерии, медиастинит, воспаление черепно-мозговых нервов. В их распознавании весьма информативна магнитно-резонансная томография.
Развитие позадиглоточного абсцесса может происходить как за счет прямого, так и лимфогенного распространения инфекции из близлежащих очагов. Боли в горле усиливаются, появляются симптомы общей интоксикации, одышка, затрудненяется речь (вплоть до стридора). При осмотре выявляют выбухание задней стенки глотки. Рентгенография с использованием мягкого излучения или компьютерная томография являются вспомогательными методами диагностики. Лечение включает проведение немедленного хирургического вмешательства (вскрытие и дренирование абсцесса), введение обладающих активностью в отношении стрептококка, золотистого стафилококка, H. influenzae антибиотиков (ампициллин/сульбактам по 1,5–3 г внутривенно или внутимышечно 4 раза в день; клиндамицин внутривенно по 0,6–0,9 г 3 раза в день в комбинации с цефтриаксоном по 1–2 г внутримышечно или внутривенно 1–2 раза в день).
Читайте также:


