Инфекции и шеечный цистит
Шеечный цистит – это одна из разновидностей заболевания мочевыводящей системы, особенностью которой является локализация воспаления в зоне шейки пораженного органа.
Встречается подобное явление редко, однако заставляет женщину испытать выраженное беспокойство. Воспаляется и то место, где пузырь заканчивается и начинается мочеиспускательный канал, и те мышцы (внутренний и наружный сфинктеры), которые отвечают за открытие и закрытие выхода. Именно это становится причиной недержания мочи и непроизвольного опорожнения больного органа.
В литературе можно встретить название тригонит. Так доктора характеризуют воспаление нижней части треугольника мочевого пузыря. Шеечный цистит – это разновидность тригонита.
Симптомы шеечного цистита

Среди признаков заболевания можно отметить следующие:
Выраженное недержание мочи. Когда человек здоров, он в состоянии контролировать этот процесс, его сфинктер раскрывается при волевом усилии. Если начинается воспаление, то произвольность действий утрачивается. В результате мышцы открываются самостоятельно, даже при незначительном давлении жидкости.
Человек постоянно испытывает позывы опорожнить больной орган. Иногда время перерыва составляет не более 10 минут. Этот признак особенно усиливается в ночные часы, что становится причиной нарушения сна. Позывы нередко заканчиваются тем, что моча либо отсутствует вовсе, либо выделяется несколько капель. Это обусловлено тем, что она не успевает набраться из-за частых походов в туалет.
Появляются болезненные ощущения, локализующиеся в области лобка с иррадиацией в промежность. Во время опорожнения больной испытывает жжение и зуд, особенно в конце акта. Интенсивность болей варьируется, иногда они бывают настолько мучительными, что заставляют человека обращаться за незамедлительной врачебной помощью.
Характер выделяемой жидкости меняется по составу. Анализ может показать присутствие бактерий, лейкоцитов, эритроцитов. Иногда в моче обнаруживается гной и кровь.
Причины шеечного цистита
Причинами развития болезни становится проникновение патологических микроорганизмов в орган. Это могут быть вирусы, бактерии, грибы и простейшие. Они попадают в мочевой пузырь различными путями: из почек, из половых органов, по крови или во время получения травмы органа (при проведении эндоскопического исследования или после операции).
Также имеются дополнительные пусковые механизмы, среди которых:
Снижение иммунных сил на фоне различных заболеваний.
Анальный половой акт и оральные ласки. Заражение происходит из-за высокой концентрации бактерий в этих зонах.
Начало половой жизни, частые смены партнеров.
Инфекционные болезни: генитальный туберкулез, гонорея, кандидоз и пр.
Климактерический период, который сопровождается недостаточной выработкой эстрогенов, что вызывает изменения мочевого пузыря.
Нарушения правил личной гигиены: неправильное подмывание, использование чужих средств интимной гигиены и пр.
Лечение шеечного цистита
Чтобы получить возможность осуществить полноценное лечение заболевания, необходимо установить его природу.
Когда доказано, что воспалительный процесс вызван бактериями, пациенту назначают приём антибиотиков:
Также может быть показано лечение с помощью инсталляций, когда в орган вводится определенное лекарственное вещество. Такие процедуры проводятся только врачом, в условиях клиники.

Среди наиболее популярных средств:
Чтобы избавиться от недержания мочи, больному назначают Детрузитол. Он оказывает действие по снижению тонуса мускулатуры мочевыводящих путей, влияет на рецепторы мочевого пузыря. Принимать средство следует не менее месяца, лишь в этом случае будет достигнут эффект.
Иммуностимулирующее воздействие можно получить от приема препарата Уроваксон. Он является отличным средством профилактики болезней мочеполовой сферы. Поэтому его часто назначают, чтобы избежать рецидивов заболевания. Курс лечения не может быть менее 10 дней. Возможно использованием в детском возрасте.
Снизить выраженные боли помогают спазмолитики, например, Но-шпа, Папаверин, Дротаверин. В качестве вспомогательных методов рекомендуют приём теплых ванн, прохождение электрофореза и выполнение комплексов лечебной гимнастики.
Диета и профилактика
Больному рекомендуют постельный режим и соблюдение диеты. Необходимо отказаться от острых, жирных, жареных и соленых блюд. Исключению подлежат все специи. Это обусловлено тем, что такая пища способствует дополнительному раздражению мочевого пузыря, вызывая обострение болезни. Из напитков под запрет попадают алкоголь, газировка, крепкий чай и кофе.
Больному необходимо увеличить объем выпиваемой жидкости (до 2000 мл). Это будет способствовать вымыванию патологических организмов из полости мочевого пузыря. Доказанный терапевтический эффект оказывает клюквенный морс. Этот напиток обладает мочегонным и уросептическим воздействием. На столе должны присутствовать минеральные воды без газов, щелочные напитки. (Подробнее о диете при цистите – что можно есть и что нельзя?
После постановки диагноза следует отказаться от ношения синтетического белья, так как оно является отличной средой для размножения бактерий. Предпочтение нужно отдавать хлопковым тканям, неплотно обтягивающим тело.
Не следует практиковать самостоятельное лечение воспаления, так как это может привести к пиелонефриту и к пузырчато-мочеточному рефлюксу. Это достаточно серьезные осложнения, которые тяжело поддаются лечению.
Основное мероприятие по профилактики болезни – это недопущение инфицирования органа, которое у женщин чаще всего происходит восходящим путем. Прогноз на выздоровление благоприятный, при условии своевременного обращения к доктору. Стоит знать, что избавиться от хронической формы шеечного цистита крайне сложно. Поэтому лечение должно быть своевременным.

Шеечный цистит — воспалительный процесс, локализующийся в области шейки мочевого пузыря. Отдел является местом сужения органа и состоит из трёх слоёв мышц, имеющих разное направление. Он выполняет функцию удержания мочи, а также контроля сфинктера для осуществления контроля над процессом мочеиспускания.
Заболевание является менее распространённой клинической формой, но может одинаково встречаться у лиц мужского и женского пола. Патологическая симптоматика вызывает нарушение самочувствия.
Основные разновидности болезни

Шеечный цистит может протекать в двух клинических формах. Каждая из них характеризуется длительностью течения, основными клиническими проявлениями, а также эффектом от приема лекарственных средств.
Заболевание характеризуется ярко выраженной клинической симптоматикой, а также быстро прогрессирующим воспалительным процессом. При острой или подострой форме проявляется в короткие сроки от проникновения возбудителя в область мочеиспускательного канала. Средняя продолжительность инкубационного периода составляет не более двух дней. Среди характерных признаков выделяют:
- Сильную слабость.
- Болевой синдром во время акта мочеиспускания.
- Постоянную сонливость.
- Болезненность с локализацией в области лобка.
При раннем начале лечения симптомы стихают через несколько дней. Средняя продолжительность заболевания составляет одну—две недели. При отсутствии терапии цистит переходит в хроническую стадию.
Данная форма заболевания связана с длительным отсутствием терапии, а также резистентностью к ней. Хронический шеечный цистит характеризуется периодами ремиссии и обострений.
При ремиссии у пациентов могут отсутствовать клинические проявления. Симптомы появляются во время обострения, также в данный период возможно подтвердить диагноз выполнив необходимые исследования. Степень их выраженности может быть незначительной, что зависит от состояния иммунных сил. Ремиссия у пациентов может продолжаться до двух месяцев.
Причины

Существуют две основных причины развития цистита:
- Воздействие инфекционных факторов. Среди инфекций, приводящих к развитию цистита выделяют грибки, бактерии, вирусные агенты, а также простейшие.
- К неинфекционным механизмам развития цистита относят:
- Токсическое воздействие из химических веществ, содержащихся в лекарственных препаратах, алкоголе, а также некоторых продуктах питания.
- Попадание на область мочевого пузыря облучения.
- Травмы при грубом механическом воздействии во время катетеризации, полового контакта или удара.
- Аллергии. Продукты питания, лекарственные препараты или средства бытовой химии приводят к запуску аллергической реакции.
- Интерстициальное поражение вызванное нарушением гормонального фона.
Симптомы воспаления

Основным признаком, характерным для шеечного цистита, является недержание мочи. Симптомы шеечного цистита связаны с вовлечением в патологический процесс сфинктеров, контролирующих процесс мочеиспускания.
К неспецифическим симптомам заболевания относят:
- Повышенную температуру тела, в некоторых случаях она может достигать 39—40 градусов.
- Развитие слабости и общего недомогания.
- Появление сонливости.
- Ломоту во всем теле.
- Периодическую головную боль.
К признакам, характерным для дизурического синдрома, относят:
- Появление постоянных позывов к мочеиспусканию.
- Выделение незначительного количества мочи во время акта мочеиспускания.
- Недостаточное опорожнение кишечника.
- Ощущение постоянной наполненности мочевого пузыря.
- Раздражение мочеиспускательного канала.
- Помутнение мочи с появлением в ней патологических примесей, гнойных масс или крови.
- Нетипичный запах от половых органов.
- Усиление болевого синдрома во время акта мочеиспускания и в течение непродолжительного времени после него.
Шеечный цистит симптомы которого ярко выражены характеризуются внезапным началом клинических проявлений и возможностью быстрого перехода заболевания из неинфекционного в инфекционный.
Как отличить от обычного цистита
Дифференцировать шеечный цистит от обычного бывает достаточно сложно. Это связано со сходством клинических симптомов и возможной слабой интенсивностью проявлений. Необходимо отметить, что для шеечного воспаления характерно поражение в канале, а не на стенках слизистой.
Среди признаков, позволяющих отличить заболевание, выделяют:
- Развитие недержания.
- Болевой синдром во время сексуального контакта.
- Появление примеси крови во время мочеиспускания.
- Развитие ложных позывов к мочеиспусканию.
Не выраженная симптоматика предусматривает проведение тщательной дифференциальной диагностики с получением точной картины патологического процесса и последующей установкой точного диагноза.
Диагностические мероприятия

От качества проведённой диагностики шеечного цистита будет зависеть дальнейший результат лечения и появления возможных осложнений. Подбор наиболее оптимальных методов проводится после консультации пациента врачом, выяснения основных жалоб, а также данных анамнеза. В некоторых случаях врачу может потребоваться помощь смежных специалистов. Среди основных диагностических методов выделяют:
- Выполнение общеклинического анализа мочи. Данный метод позволяет оценить характер воспалительной реакции.
- Общеклинический анализ крови. На основании полученных результатов можно выдвинуть предположение о возможной природе заболевания, так как в данном случае будет увеличено содержание лейкоцитов, а также повышение скорости оседания эритроцитов.
- Бактериологический посев мазка из уретры. Исследование позволяет не только выявить тип возбудителя, но и оценить его чувствительность к антибактериальным средствам.
- Ультразвуковое исследование мочевого пузыря, а также при необходимости органов половой системы. Метод позволяет выявить не только участок на котором локализовано воспаление, но и возможный деструктивный процесс.
- Мазок из уретры, исследуемый с помощью полимеразной цепной реакции, направленный на выявление инфекций передающихся половым путём.
Медикаментозная терапия

Применение лекарственных средств является основой терапии шеечного цистита. Самостоятельный выбор препаратов запрещён, их подбор осуществляется специалистом на основе данных анамнеза, чувствительности к антибиотикам, а также динамике состояния.
Среди основных групп лекарственных средств выделяют:
- Антибиотики с широким спектром действия. Их применение показано для лечения цистита на ранних стадиях развития. Предпочтение следует отдавать выбору препаратов на основе данных о чувствительности бактерий. Наиболее эффективными антибиотиками, применяемыми для цистита является группа цефалоспоринов, а также монурал или фурагин.
- Противогрибковые средства. Как правило, их назначают при воспалении грибковой этиологии, а также на фоне снижения иммунных сил. Среди них применяется Флуконазол, Нистатин и Амфотрецин.
- Нестероидные противовоспалительные препараты. Они не только комплексно воздействуют на воспалительный процесс, но и уменьшают болевой синдром с нормализацией температуры тела. К ним относят парацетамол, ибупрофен и диклофенак.
- Спазмолитические препараты, предназначенные для снятия тонуса с мышечных волокон, а также уменьшения боли. Наибольшую эффективность проявляют средства на основе дротаверина, папаверина или спазгана.
- Детрузитол. Средство предназначено для снятия избыточного напряжения в уретре, предотвращая непроизвольные акты мочеиспускания.
- Иммуномодуляторы. Препараты предназначены для усиления защитных сил организма, а также борьбы с инфекцией. Может применяться тималин, т-активин или имудон.
- Уросептические препараты. Они предназначены для оказания мочегонного, противовоспалительного, а также противомикробных эффектов. В клинической практике наиболее широко применяют канефрон, фитолизин, цистон или уролесан.
Совместно с медикаментозными могут применяться местные препараты. Они позволяют добиться усиления терапевтического эффекта.
Народная медицина

Лечение шеечного цистита народными средствами направлено на усиление терапевтического воздействия лекарственных средств. Данные методы применимы в комплексе с другими способами лечения.
Самостоятельный подбор наиболее оптимальных лекарственных трав запрещён, их употребление возможно только после консультации со специалистом.
К наиболее популярным рецептам относят:
- Отвар ромашки. Аптечную ромашку в объёме двух столовых ложек заливают двумя стаканами кипятка. Средняя продолжительность настаивания составляет 20—30 минут. После выдержки средства его процеживают и принимают лекарство в объёме 70—80 мл ежедневно до четырёх раз в сутки.
- Укроп.
- Отвар, включающий толокнянку и петрушку. Сухая смесь данных растительных компонентов в соотношении 3:2 используется в объёме одной столовой ложки. Заливать ее необходимо водой комнатной температуры. Длительность настаивания составляет не менее 6 часов, а в дальнейшем смесь кипятится на протяжении 5 минут. После остывания смесь процеживается и ее разрешено употреблять ежедневно.
- Отвар в который входят мочегонные травы. Для его приготовления используют тую, толокнянку, березовые почки, а также грыжник массой 5 грамм. Смесь заливается одним литром кипятка и кипятится на протяжении 5 минут, после чего она остужается и готова к применению.
- Сок клюквы.
- Тысячелистник в объёме одной столовой ложки заливается в 200 мл горячей воды и настаивается в течение получаса. После процеживается раствор употребляется четырёхкратно.
Диета и образ жизни

Пациенту в период ярко выраженной клинической симптоматики необходимо исключить физическую нагрузку, а также подобрать режим питания. Он должен быть направлен на снижение выраженности клинических проявлений, а также предотвратить переход в хроническую стадию течения. Среди продуктов, которые должны присутствовать в рационе, выделяют молоко и молочные изделия, фрукты и овощи. Необходимо увеличить объём выпитой жидкости с помощью чистой воды, соков, компотов и морсов. Средний объем потребляемой жидкости должен составлять не менее 2 литров. Следует исключить жареные и соленые изделия, а также продукты с высоким содержанием специй. Из напитков запрещено употреблять газированные продукты и алкоголь.
Возможные осложнения
При отсутствии своевременно проведённой терапии или подборе средств, которые не проявляют своей эффективности, а также регулярном воздействии патологических факторов происходит хронизация воспаления и формирование осложнений.
Наиболее часто шеечный цистит переходит на вышележащие отделы мочевыводящей системы с вовлечением мышечных волокон в воспалительный процесс. Данное состояние тяжело поддаётся лечению и переходит в хроническое течение. У пациента длительный процесс может вызвать недержание мочеиспускания, что приводит к нарушению качества жизни
Профилактические методы

Профилактические мероприятия направлены на предотвращение развития шеечного цистита. Среди них выделяют:
- Соблюдение гигиенических мероприятий, включающих регулярное подмывание половых органов после акта мочеиспускания без применения агрессивных средств.
- Подбор нижнего белья, изготовленного из натуральных материалов.
- Корректировка питания с исключением острых, соленых, а также копченых продуктов, которые могут агрессивно воздействовать на слизистую оболочку.
- Исключение потенциальных аллергенов.
- Ведение активного образа жизни.
- Отказ от вредных факторов окружающей среды, а также привычек, негативно отражающихся на состоянии здоровья пациента.
- Укрепление иммунных сил.
- Исключение стрессового воздействия.
- Употребление лекарственных средств в строгом назначении специалистом.
Своевременно начатая терапия позволит вылечить шеечный цистит и быстро избавить пациента от таких неприятных симптомов как дискомфорт при мочеиспускании и непроизвольное выделение урины.
Шеечный цистит — болезнь которая характеризуется воспалением слизистой оболочки, локализуется в области перехода мочевого пузыря в мочеиспускательный канал.
Причины и механизм развития
Причиной шеечного цистита мочевого пузыря является бактериальный фактор. Инфицирование происходит в таких случаях:
- Попадание инфекции через уретру. Инфекция попадает с наружных половых органов, ануса, полотенца, нижнего белья.
- Распространение инфекционного процесса из почек.
- Занесение бактерий из других очагов, которые имеют различную локализацию в организме.
- Во время катетеризации мочевого пузыря.
После попадания в просвет мочевого пузыря, бактерии закрепляются на слизистой оболочке, где начинают развиваться, размножаться. Во время жизнедеятельности выделяют токсины, которые вызывают воспаление. 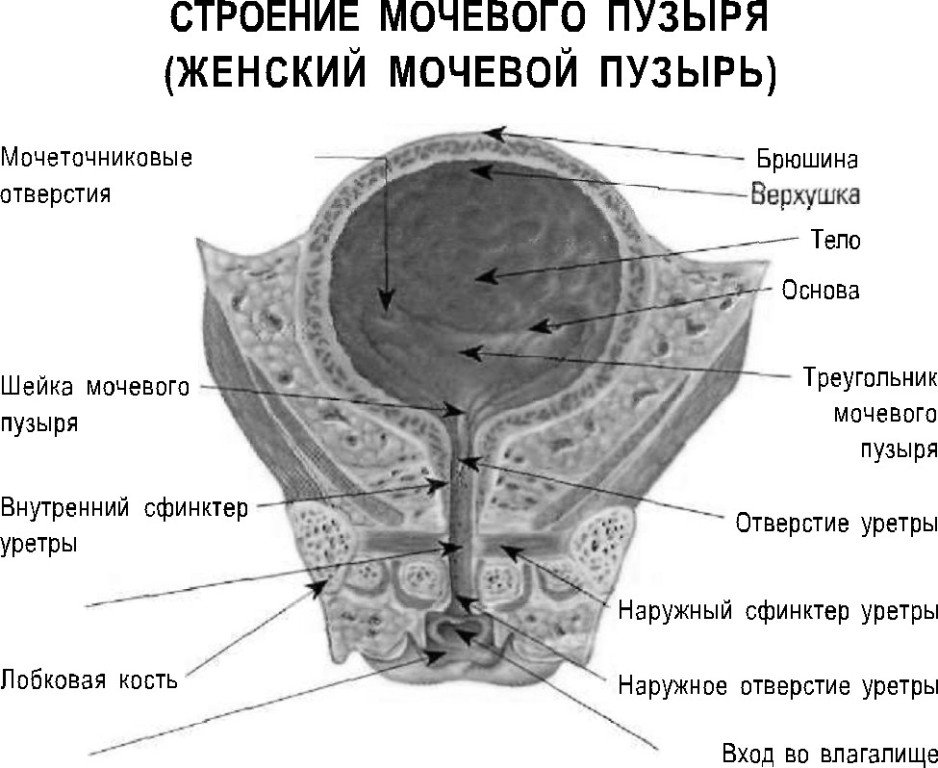
Кроме бактерий, цистит развивается как результат аутоиммунных процессов, вирусных поражений, травм.
Кроме этиологических факторов, выделяют провоцирующие факторы, к которым относят:
- Переохлаждения.
- Затяжные болезни.
- Снижения иммунной защиты.
- Операции.
- Частые венерические патологии.
Симптомы
Клиническая картина имеет одно отличие от обычного — выраженный симптом недержания мочи.
Это связано с тем, что в воспалительный процесс включаются сфинктеры, которые отвечают за контролируемые мочеиспускания.
Как результат воспаления возникает недостаточность, что приводит к непроизвольному выделению мочи. Болезнь сопровождается двумя синдромами: интоксикации и дизурический.
Дизурический синдром проявляется как частые, болезненные мочеиспускания. Количество мочи при посещении туалета мало, так как мочевой пузырь не наполняется полностью.
Это вызвано тем, что даже небольшое количество мочи раздражает воспаленные участки, рефлекторно возникает потребность посетить туалет. 
Цвет мочи изменяется, становится мутной, так как содержит гной, бактерии, лейкоциты. При гнойном процессе возможно появление неприятного запаха.
Если развивается геморрагическая форма, то в моче появляются примеси крови. Синдром интоксикации состоит из следующих проявлений:
- Повышенная температура тела. Это иммунный ответ на наличие возбудителя внутри организма. Отсутствие гипертермии свидетельствует о нарушении защитных механизмов организма.
- Повышенная утомляемость.
- Сонливость.
- Снижение аппетита.
- Ломота в теле.
- Головная боль.
Патология возникает остро. Первые симптомы пришеечного цистита проявляются уже в первые часы болезни.
Со временем нарастают, но иногда переходит в подострую форму. Стоит отметить, что встречается хронический шеечный цистит.
В период ремиссии симптоматика отсутствует. Обострение провоцирует переохлаждение, стрессовые ситуации.
Диагностика
Основой диагностики являются общие лабораторные анализы и ультразвуковое исследование мочевого пузыря.
Общий анализ крови и мочи необходим для оценки состояния организма и определения степени запущенности процесса.
УЗИ мочевого пузыря и почек проводится для уточнения локализации воспаления, выявления распространения процесса в почки.
Кроме того, УЗИ помогает определить тип воспаления. Некоторые бактерии и вирусы вызывают язвенные и некротические формы, которые требуют оперативного лечения.
Для определения возбудителя, проводится бактериологическое исследование мочи. В условиях бактериологической лаборатории выращивается культура из бактерий, которые имеются во взятом материале.
Одновременно с определением групповой принадлежности проводятся пробы на чувствительность к антибиотикам, для назначения лечения.
Лечение
Основа лечения — использование антибактериальных лекарственных средств. Зависимо от типа возбудителя, используют антибиотики — Ципрофлоксацин, Фуразидин, Норфлоксацин, Монурал, Цефиксим, или комбинированные препараты для терапии— Фитолизин, Канефрон, Цистон.
Эти препараты назначаются курсом не менее 7 дней. Это необходимо для того, чтобы уничтожить бактерии, а не только устранить проявление болезни. Пройденный курс лечения исключает переход болезни в хроническую форму. 
Наряду с этиотропной терапией используют препараты для устранения неприятных симптомов и укреплять организм.
Для этого назначают мочегонные средства — Фуросемид, Маннитол. Противовоспалительные препараты — Вольтарен, Диклофенак. Иммуностимуляторы и витаминные комплексы — Иммунал, Мульти Табс Иммуно Плюс.
Мочегонные препараты помогают выводить возбудителя из полости мочевого пузыря и снижают интенсивность синдрома интоксикации. Противовоспалительные средства устраняют болезненные ощущения.
Кроме медикаментозного лечения мочевого пузыря, соблюдают диету и постельный режим.
Профилактика
Для предупреждения развития рекомендуется избегать переохлаждений и соблюдать чистоту половых органов.
Эти меры предосторожности резко снижают риск заболеть циститом. Кроме того, придерживаются правил интимной жизни, так как венерические патологии часто осложняются воспалением мочевого пузыря. 
Шеечный цистит — неприятная болезнь, которая доставляет неудобства из-за недержания мочи. При своевременном и правильном лечении поддается терапии, а при соблюдении профилактических мер в будущем больше не проявится.
Шеечный цистит – это воспалительный процесс, который поражает слизистую оболочку мочевого пузыря в области шейки. Это одно из наиболее распространенных заболеваний мочеполовой системы. Обычно оно вызвано бактериальной флорой и требует лечения антибиотиками.
Этиология
Наиболее часто воспаление мочевого пузыря – это инфекционный процесс.
ВАЖНО! В международных исследованиях установлено, что в большинстве случаев болезнь вызывает кишечная палочка (75-90%). Из бактерий спровоцировать развитие шеечного цистита могут также стафилококки, протей и клебсиеллы.
На фоне иммунодефицитных состояний возможно и грибковое (кандидозное) поражение. Специфические воспалительные процессы (туберкулез) обнаруживаются редко.
Шеечный цистит также может быть реактивным на фоне онкологических заболеваний урогенитальной системы, прорастания метастазов, воздействия лучевого излучения, действия некоторых токсических веществ и медикаментов.
Почему часто диагностируется именно шеечный цистит? Это обусловлено анатомическими особенностями строения мочевика. Его нижняя стенка сужается и образует шейку мочевого пузыря, которая непосредственно переходит в уретру. Поскольку у женщин большинство урологических инфекций распространяется за восходящим направлением, то именно эта область часто первой вовлекается в воспалительный процесс.
Факторы риска
Было выделено несколько факторов риска развития шеечного цистита:
Симптомы
Начинается заболевание у женщин остро. На первый план выходят следующие клинические симптомы шеечного цистита:
Клиническая картина тригонита мочевого пузыря часто бывает стертой у женщин. Особенно на фоне хронизации заболевания, или у пациенток пожилого возраста (тогда ведущим признаком стает учащенное мочеиспускание).
Особенности протекания
Распространение воспалительного процесса происходит преимущественно восходящим путем (из уретры). Наиболее часто поражается нижний треугольник органа между выходами мочеточников и мочеиспускательного канала (тригонит мочевого пузыря).
Опасность цистита у женщин в том, что без своевременного назначения антибиотиков он часто переходит в хронический процесс. Болезнь характеризуется периодическими рецидивами воспаления (несколько раз в год) после половых сношений, на фоне нарушения личной гигиены или небольшого переохлаждения. Со временем бактерийная флора также становится более стойкой к антибактериальным препаратам, что усложняет лечение.
Инфекционный процесс при шеечном цистите может распространяться и на почки, вызывая развитие пиелонефрита.
Диагностика
Диагностику шеечного цистита начинают с расспроса жалоб у женщины. Необходимо обратить внимание на то, были ли перед этим эпизоды заболеваний мочевыводящих путей. При пальпации часто выявляется болезненность в надлобковой области. Затем женщину отправляют на лабораторную диагностику:
- общее исследование крови (часто возможен лейкоцитоз, нейтрофилез, повышение СОЭ);
- общее исследование мочи (повышение количества лейкоцитов, белка, часто она непрозрачная, мутная);
- бактериологический анализ мочи (для определения конкретного возбудителя) с изучением чувствительности флоры к антибиотикам – при хронической инфекции.
Из инструментальных методов диагностики при тригоните мочевого пузыря у женщин используют:
- Ультразвуковое исследование. Является рутинным методом визуализации мочеиспускательной системы. Наибольшую информативность УЗИ имеет при хроническом цистите, а также для выключения сопутствующих заболеваний. При проведении диагностики нужно, чтобы мочевой пузырь содержал как минимум 100 мл жидкости. Поэтому непосредственно перед УЗИ женщине нужно выпить около 1 л воды.
- Обзорная урография. В последние годы проводится реже. Показание – подозрение на наличие мочекаменной болезни у пациентки.
- Цистоскопия – эндоскопический метод диагностики, который позволяет врачу осмотреть стенки мочевого пузыря и уретры. В острый период шейного цистита не проводится. Обязательно назначается при наличии рецидивов заболевания. Дает возможность провести биопсию измененных участков слизистой оболочки. Забранная ткань отправляется на цитологическое исследование.
При наличии сопутствующих заболеваний у женщины (например, сахарного диабета) обязательно нужно уточнить степень их компенсации. При необходимости проводится консультация профильного специалиста и коррекция лечения.
Способы лечения
Лечение шеечного цистита у женщин должно быть комплексным. В фазу обострения заболевания нужно увеличить объем употребляемой жидкости до 2,5 л (если нет сопутствующей сердечной или почечной недостаточности). Из рациона питания исключают консервированные продукты.
Шеечный цистит мочевого пузыря, лечение которого нужно проводить своевременно, обязательно включает использование антибактериальных средств. Выбор препарата происходит исходя из клинической ситуации.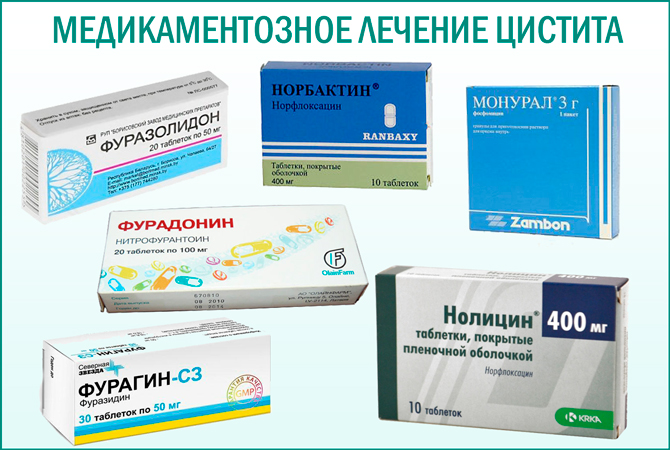
При неэффективности выше описанных лекарств или наличии противопоказаний к их использованию можно назначать другие антибиотики:
- фторхинолоны (норфлоксацин, левофлоксацин, ципрофлоксацин или офлоксацин);
- защищенные пенициллины (амоксициллин с клавулоновой кислотой);
- цефалоспорины третьего поколения (цефиксим, цефтибутен).
Стартовая длительность лечения составляет 3 дня. Но существует ряд ситуаций, когда курс терапии длится 7 суток:
- наличие сахарного диабета;
- пожилой возраст пациентки (старше 65 лет);
- хронический шеечный цистит.
Частота использования при пришеечном цистите триметоприма, который ранее очень активно назначался при инфекциях мочеиспускательной системы, значительно снизилась. Это обусловлено тем, что более трети штаммов кишечной палочки стали нечувствительными к препарату.
Эффективность проведенной терапии оценивается по клинической картине. Если все симптомы прошли, то шеечный цистит у женщин считается вылеченным. В спорных ситуациях необходимо повторить исследование мочи.
Хронический шеечный цистит мочевого пузыря часто требует повторного курса лечения. Смену препарата часто проводят на основе данных бактериологического исследования мочи с определением чувствительности возбудителя к антибиотикам. Второй курс обязательно должен длиться уже 7 дней.
Достаточно часто воспаление шейки диагностируется у женщин во время беременности. Тогда при выборе лечения нужно учитывать также возможное действие антибактериальных препаратов на плод. Поэтому назначение им фторхинолонов или фурагина категорически запрещено.
Препаратом выбора остается фосфомицин. Также можно назначать защищенные пенициллины или цефалоспорины, но курсом, который длится 7 дней.
Операция
Оперативное вмешательство показано, если у пациентки был обнаружен порок развития мочеиспускательной системы, который мог способствовать развитию шеечного цистита.
Еще одно показание к операции – обнаружение во время цистоскопии у женщины полипов на слизистой оболочке шейки. Тогда рекомендуют проведение их эндоскопического удаления.
Все операции при шеечном цистите являются малоинвазивными и хорошо переносятся. Обычно женщина после вмешательства остается в больнице на день-два, и после этого выписывается на амбулаторное лечение.
Профилактика
Создано немало рекомендаций касательно того, как предотвратить развитие шеечного цистита. Их можно объединить в несколько основных пунктов:
- Поскольку основным возбудителем инфекции является кишечная палочка, то женщине нужно максимально тщательно соблюдать гигиену половых органов и перианальной области.
- При высоком риске развития цистита возможен профилактический прием антибактериальных средств (триметоприма или нитрофуранов).
- Адекватное лечение сахарного диабета со снижением показателей глюкозы к нормативным показателям (ниже 6 ммоль/л).
- Использование гормональных препаратов (эстрогенсодержащих) только при наличии достаточных показаний.
- Своевременная терапия заболеваний урогенитальной системы согласно последним рекомендациям.
- Избегание переохлаждения в холодный сезон года.
- Мочевыводящий катетер нужно менять не реже, нежели каждые 5-7 дней.
- При появлении симптомов, характерных для пришеечного цистита, нельзя прибегать к народной или гомеопатической медицине с недоказанными эффектами, а нужно обратиться за квалифицированной медицинской помощью. Затягивание с началом адекватного лечения способствует хронизации болезни.
Заключение
В статье разобраны симптомы и лечение шеечного цистита – инфекционного процесса с поражением слизистой оболочки мочевого пузыря. Наиболее часто он вызван кишечной палочкой. Для диагностики обязательно необходимо пройти осмотр у врача и сдать общий анализ мочи. Лечится шеечный цистит преимущественно антибактериальными препаратами.
Читайте также:


