Хирургическое вмешательство инфекционного эндокардита
Роль хирургического вмешательства на сердце при лечении инфекции, не реагирующей на антибиотики, и при лечении внутрисердечных осложнений эндокардита все возрастает. Ретроспективные данные свидетельствуют, что при лечении только антибиотиками смертность неприемлемо высокая, в то время как комбинированная терапия (антибиотики плюс хирургическое вмешательство) снижает показатели смертности. Показания к операции составлены на основе экспериментальных данных.
а) Хроническая сердечная недостаточность (ХСН) после эндокардита. Смертность от эндокардита нативного клапана (ЭНК), который осложняется умеренной либо тяжелой (III и IV ФК NYHA) ХСН, связанной с новой дисфункцией клапанов или ухудшением предсушествующей, при терапии только лекарственными препаратами составляет от 50 до 90%. Выживаемость в аналогичной группе пациентов, получивших комбинированную терапию (антибиотики плюс хирургическое вмешательство на сердце), составила от 60 до 80%.
При анализе результатов лечения тяжелых больных с ЭНК было установлено, что хирургическое вмешательство у пациентов с ХСН от умеренной до тяжелой степени достоверно улучшало показатели выживаемости в течение 6 мес по сравнению с теми, кто получал только лекарственную терапию. Выживаемость после хирургического вмешательства пациентов с эндокардитом искусственного клапана (ЭИК), осложненным дисфункцией клапанов и ХСН, варьировала от 45 до 85%; напротив, лишь несколько пациентов с этими осложнениями на терапии только антибиотиками остаются живыми через 6 мес. Большинство пациентов, получивших хирургическое лечение, составили пациенты с дисфункцией АК, кроме того, им также понадобилось хирургическое лечение по неотложным показаниям при развитии у них ХСН.
При тяжелой дисфункции МК у пациента неизбежно развивалась ХСН, и возникала необходимость неотложного хирургического вмешательства. Значительная регургитация, установленная с помощью ЭхоКГ в течение первой недели лечения эндокардита, не является надежным предиктором необходимости замены клапана во время активного эндокардита. Напротив, несмотря на отсутствие существенной регургитации на исходной ЭхоКГ, выраженная ХСН может еще развиться. Таким образом, решение о хирургическом вмешательстве должно основываться на тщательном кардиальном мониторинге. Изредка очень большие вегетации на МК, особенно на искусственном, приводят к выраженной обструкции, что обусловливает необходимость хирургического вмешательства.
б) Нестабильность искусственного клапана при эндокардите. Несостоятельность инфицированного искусственного клапана проявляется параклапанной инфекцией и часто приводит к гемодинамически значимой дисфункции. Для пациентов с ЭИК и такими осложнениями рекомендуется хирургическое вмешательство. Риск инвазивной инфекции увеличен с начала возникновения ЭИК и в течение года после имплантации клапана, а также у пациентов с инфекцией искусственного АК. Эндокардит у этих пациентов часто вызывают инвазивные микроорганизмы, резистентные к антибиотикам, следовательно, возрастает положительный эффект комбинированного лечения (лекарство плюс операция).
Пациенты, которые кажутся клинически стабильными, но имеют явно нестабильный или гипермобильный протез клапана (расхождение клапана > 40% по окружности), нуждаются в на- 1955 блюдении и в случае прогрессирующей нестабильности клапана — в неотложном хирургическом вмешательстве. Очень редко пациенты с ЭИК, вызванным неинвазивными, высокочувствительными к антибиотикам микроорганизмами (например, стрептококками), несмотря на хорошее клиническое течение, имеют незначительное расхождение клапана без нестабильности протеза или гемодинамических нарушений. Хирургическое лечение таких пациентов можно отложить до тех пор, пока не появятся четкие показания.
в) Неконтролируемая ифекция или отсутствие эффекта антимикробной терапии инфекционного эндокардита (ИЭ). Хирургическое вмешательство улучшает прогноз инфекционного эндокардита (ИЭ), если не удается с помощью максимальной терапии антибиотиками уничтожить инфекцию. Хирургическое вмешательство рекомендуется при грибковом ЭНК или ЭИК, особенно с внутрисердечными осложнениями. При эндокардите, вызванном некоторыми грамотрицательными палочками (например, Р. aeruginosa, Burkholderia cepacia, Brucella spp.), которые не удается уничтожить максимальной терапией антибиотиками, для достижения излечения может понадобиться хирургическое иссечение инфицированной ткани. Хирургическое вмешательство рекомендуется при энтерококковом эндокардите, вызванном резистентным к синергично действующей бактерицидной терапии штаммом, и при рецидиве инфекционного эндокардита (ИЭ).
Параклапанная инвазивная инфекция в некоторых случаях является неликвидируемой инфекцией. Рецидив эндокардита искусственного клапана (ЭИК) после оптимальной антимикробной терапии свидетельствует об инвазивности заболевания и трудностях уничтожения инфекции, вовлекшей инородное устройство, и о качестве хирургического вмешательства. Напротив, пациентам с неосложненным ЭНК и рецидивом инфекции, вызванной не высокорезистентными микроорганизмами, часто вновь назначают продолжительную интенсивную антимикробную терапию.
г) Эндокардит искусственного клапана, вызванный Streptococcus aureus. Показатели смертности от эндокардита искусственного клапана (ЭИК), вызванного 5. aureus, после консервативной терапии варьируют от 48 до 73%, а для эндокардита, который лечили антибиотиками и хирургически, — от 28 до 48%. Стратегия лечения больного изменяется, т.к. большинство пациентов отказываются от хирургического вмешательства. При анализе 33 наблюдений ЭИК, вызванного S. aureus, с помощью многомерной модели для корректировки вмешивающихся факторов наличие внутрисердечных осложнений было связано с увеличением риска смерти в 13,7 раза, в то время как хирургическое вмешательство во время активного периода заболевания сопровождалось снижением смертности в 20 раз.
Эти данные свидетельствуют о том, что раннее хирургическое лечение может улучшить результаты лечения пациентов с эндокардитом искусственного клапана (ЭИК), вызванным S. aureus, и внутрисердечными осложнениями. Некоторых пациентов моложе 50 лет (с риском III согласно критериям American Society of Anesthesiologist), не имеющих ни внутрисердечных осложнений, ни осложнений со стороны ЦНС, успешно лечат консервативно.
д) Параклапанная инвазивная инфекция. Параклапанный абсцесс или образование внутрисердечной фистулы наблюдается у 10-14% пациентов с эндокардитом нативного клапана (ЭНК) и у 45-60% пациентов с ЭИК. Упорная, необъяснимая лихорадка, сохраняющаяся, несмотря на адекватную антимикробную терапию, или наличие перикардита у пациентов с эндокардитом АК, вероятно, обусловлены распространением инфекции за пределы створок клапана. Появившиеся или сохраняющиеся на ЭКГ при знаки нарушения проводимости не являются чувствительными показателями параклананной инфекции (чувствительность 28-53%), но являются относительно специфичными (специфичность 85-90%). При определении инвазивности инфекции у пациентов с ЭНК или ЭИК ЧПЭхоКГ обладает преимуществом перед ТТЭхоКГ. Допплерография и цветовая допплерография являются оптимальными методами выявления фистулы по сравнению с двухмерной ЭхоКГ. Подозреваемый абсцесс, но не определяемый при первой и повторной ЧПЭхоКГ, можно выявить с помощью КМРТ и МРА. Катетеризация сердца добавляет к этим визуализирующим исследованиям мало информации и не рекомендуется, если нет необходимости в КАГ.
Для вскрытия абсцесса следует рассматривать хирургическое вмешательство, позволяющее устранить неконтролируемую инфекцию и восстановить структуру сердца с улучшением гемодинамики и облегчением ХСН. Для некоторых пациентов с малыми, структурно несущественными абсцессами, полость которых открыта в циркуляторное русло, получающих консервативное лечение, обязателен закрытый серийный мониторинг.
е) Эндокардит левой половины сердца, вызванный Streptococcus aureus. Поскольку эта инфекция является трудноконтролируемой, высокодеструктивной и связана с высокой смертностью (25-47%), некоторые исследователи полагают, что у таких пациентов хирургическое лечение следует рассматривать, когда ответ организма на антимикробную терапию не является быстрым и полным. У пациентов с ЭНК левой половины сердца, вызванным S. aureus, и вегетациями, выявленными с помощью ТТЭхоКГ (вместо ЧПЭхоКГ) и свидетельствующими о повышенном риске артериальной эмболии и летальном исходе, необходимо рассмотреть хирургическое лечение. У инъекционных наркоманов с эндокардитом, вызванным 5. aureus, но ограниченным трехстворчатым клапаном или клапаном JIA, часто наблюдается длительная лихорадка во время антимикробной терапии, тем не менее в большинстве случаев терапия эффективна и в хирургическом лечении необходимости нет.
ж) Эндокардит с отрицательной культурой крови и неэффективной терапией. Для пациентов с эндокардитом и отрицательным результатом культурального теста, организм которых не отвечает на эмпирическую антимикробную терапию (особенно с ЭИК), следует рассмотреть возможность проведения хирургического вмешательства. Если эндокардит не является маранти-ческим, постоянная лихорадка, вероятно, — проявление либо нераспознанной параклапанной инфекции, либо неэффективной антимикробной терапии. У 40-70% таких пациентов в образцах из вегетаций можно обнаружить, культивировать или определить с помощью молекулярных методов этиологические микроорганизмы. Таким образом, хирургический метод терапии может помочь в выяснении этиологии и, соответственно, лечении.
з) Большие вегетации и профилактика системных эмболий. По данным небольшого количества наблюдений и метаанализа, системные эмболии чаще встречаются у пациентов с вегетациями > 10 мм, чем у пациентов с вегетациями меньших размеров или неопределяемыми вегетациями (33-37% vs 19%). Кроме того, риск эмболии выше при локализации вегетаций на МК. Возможно, существует связь между характеристиками вегетаций (размерами, подвижностью и протяженностью, т.е. количеством вовлеченных створок) и эмболическими осложнениями, тем не менее показания к хирургическому вмешательству неясны. Некоторые исследователи считают, что сам факт наличия вегетаций — достаточное основание для хирургического лечения, чтобы предупредить артериальную эмболию. Правильность такого утверждения сомнительна, т.к. хирургическое лечение рекомендуется после двух больших артериальных эмболий.
При решении вопроса о хирургическом вмешательстве для предупреждения артериальных эмболий нужно взвесить многие факторы. Частота системных или церебральных эмболий у пациентов с ЭНК и ЭИК уменьшается после эффективной антимикробной терапии. Снижает ли частоту системных эмболий замена клапана, неясно. Показатели заболеваемости и смертности в результате церебральных и коронарных эмболий (главных событий, которые нужно предотвратить) следует сравнивать с ближайшими и долгосрочными рисками трансплантации клапана или рисками вегетэктомии и восстановления клапана. Неблагоприятными исходами операции могут быть периоперационная смертность, рецидивирующий эндокардит протеза, тромбоэмболические осложнения и дисфункция клапана, для устранения которой нужно повторное хирургическое вмешательство. Дополнительно следует учесть опасность антикоагулянтной терапии варфарином и позднего ЭИК.
Совокупность клинических данных, риска эмболий и хирургически корректируемых внутрисердечных осложнений может стать достаточной для проведения хирургического вмешательства, несмотря на ближайшие и отдаленные последствия. В редких случаях только размер вегетаций или системные эмболии в анамнезе являются независимым показанием к хирургическому вмешательству.
[youtube.player]… инфекционный эндокардит продолжает представлять серьезную социальную проблему.
ВВЕДЕНИЕ
Инфекционный (бактериальный) эндокардит является тяжелым инфекционным процессом, который в отсутствие лечения всегда приводит к летальному исходу.
Современная лечебная программа инфекционного эндокардита включает антибактериальную, патогенетическую, симптоматическуютерапию и экстракорпоральную гемокоррекцию, также современная терапия инфекционного эндокардита не мыслима без своевременного оперативного лечения, которое при остром инфекционном эндокардите выполняется в ранние сроки при сохраняющейся лихорадке и бактериемии после непродолжительного курса антибактериальной терапии. Указанный подход позволяет снизить госпитальную летальность до 11,5%, увеличить пятилетнюю выживаемость больных с инфекционным эндокардитом до 76,8%.
Вообще же, всегда лучше вылечить инфекционный эндокардит антибиотиками, без протезирования клапана, однако клиническая ремиссия должна быть достигнута достаточно быстро. В противном случае наступает генерализация процесса, развитие общего сепсиса, и прибегать к хирургическому лечению становится слишком поздно.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Лечение инфекционного эндокардита невозможно без своевременной операции, которая выполняется в ранние сроки или по завершении 4-6-недельного курса антибактериальной терапии. Недостаточность кровообращения при современном инфекционном эндокардите чаще всего связана с быстрым разрушением клапанного аппарата, поэтому хирургическое лечение в последнее десятилетие применяется все чаще. Хирургическое вмешательство является эффективным методом восстановления внутрисердечной гемодинамики и санации полостей сердца, без чего больные погибали бы.
Хирургический метод лечения, как правило, заключается в удалении пораженного клапана и имплантации искусственного механического или биологического протеза. Новыми методами хирургического лечения являются применение криосохраненных аллографтов, ксенографтов и разработка реконструктивных вмешательств на клапанах сердца, что снижает частоту реинфекции.
По данным Ю.Л.Шевченко, Г.Г.Хубулава, Н.Н.Шихвердиева, С.А.Матвеева (Клиника хирургии усовершенствания врачей имени П.А. Куприянова Военно-медицинской академии): «… в основу хирургического лечения инфекционного эндокардита должна быть положена щадящая по своему характеру операция на сердце с целью санации его камер и радикальной коррекции нарушений внутрисердечной гемодинамики. Щадящий принцип операции продиктован особой тяжестью состояния таких больных и заключается в максимальном уменьшении всех видов лекарственной и общей хирургической агрессии по отношению к пациентам. Этот принцип начинает реализоваться уже с оперативного доступа. Несмотря на то, что во всем мире стандартным доступом к сердцу является срединная стернотомия, мы в клинике используем правостороннюю передне-боковую торакотомию. Как доказывает наш многолетний клинический опыт, этот доступ менее травматичен, лучше переносится больными и в последующем дает меньше осложнений. Из этого доступа возможно выполнение протезирования практически любого клапана сердца, которые пока остаются наиболее частыми вариантами коррекции нарушений внутрисердечной гемодинамики при инфекционном эндокардите.
Более выгодным для больного вариантом является клапаносохраняющая операция. Но пластические клапаносохраняющие операции требуют опыта, хороших мануальных навыков и творчества в их выполнении. Тем не менее, именно эти виды коррекции нарушений внутрисердечной гемодинамики (клапаносохраняющие операции) дают наиболее благоприятные результаты. Однако такие вмешательства, как правило, возможны у больных на относительно ранней стадии заболевания, когда клапанные разрушения еще не столь обширные. Чаще, чем при других локализациях, возможны пластические вмешательства при инфекционном поражении трикуспидального клапана.
В Национальном институте сердечно-сосудистой хирургии им. Н.М. Амосова АМН Украины выработаны такие подходы к хирургическому лечению инфекционного эндокардита: (1) раннее хирургическое вмешательство; (2) радикальное иссечение инфицированных тканей; (3) выполнение реконструктивных пластических операций; (4) использование аутотканей для реконструкции; (5) применение общей управляемой гипертермической перфузии.
Количество больных, нуждающихся в оперативном лечении, зависит от своевременной диагностики, эффективности антибактериальной терапии, осложнений, вида возбудителя. При стрептококковом инфекционном энокардите протезирование клапанов сердца выполняют 17% больных, при стафилококковом - 51,7-70%. Лечение инфекционного эндокардита на современном этапе состоит в расширении показаний к хирургическому вмешательству и, соответственно, уменьшении ограничений для его проведения.
Основными показаниями к проведению хирургического лечения при остром инфекционном эндокардите являются: (1) острая аортальная и митральная недостаточность; (2) деструкция клапанного аппарата (разрыв хорд, разрушение или отрыв створки, перфорации); (3) прогрессирующая сердечная недостаточность; (4) неконтролируемая инфекция, в том числе диагностика абсцесса фиброзного кольца; (5) также хирургическое вмешательство показано и тогда, когда течение эндокардита естественных клапанов осложняется повторными системными эмболиями, аневризмой синуса Вальсальвы, прогрессирующими нарушениями проводимости.
Согласно данным Шевченко Ю.Л., Хубулава Г.Г., 1995; Тюрина В.П. (1999) показаниями к хирургическому лечению инфекционного эндокардита являются: (1) прогрессирующая сердечная недостаточность (60-81%); (2) высокая активность инфекционного эндокардита, некупируемая медикаментозной терапией (10-19%); (3) грибковый эндокардит (75-86%), инфекционный эндокардит протеза клапана (11-26%); (4) эмболические осложнения или высокий риск рецидивов эмболий (3,4-14%); (5) быстрое разрушение аортального клапана (88-91%).
Показаниями для операции по поводу инфекционного эндокардита на фоне протезированного клапана считаются: (1) развитие инфекционного эндокардита менее чем через год после протезирования; (2) развитие осложнений с дисфункцией протеза – стенозирование или существенная регургитация; (3) персистирующая бактериемия, формирование абсцессов, нарушения проводимости и крупные вегетации, особенно если они вызваны стафилококком.
По данным Крикунова А. А. (кандидат медицинских наук, заведующий отделением хирургии инфекционного эндокардита Национального института сердечно-сосудистой хирургии им. Н.Н. Амосова АМН Украины): «… в настоящее время абсолютными показаниями к хирургическому лечению инфекционного эндокардита считаются: (1) отсутствие эффекта от проводимой антибиотикотерапии в течение двух недель; (2) развитие выраженных нарушений гемодинамики (хроническая недостаточность кровообращения, острая сердечная недостаточность, сепсис-индуцированная гипотензия); (3) наличие внутрисердечного абсцесса, микотических аневризм корня аорты; (4) повторные эмболии.
Эхокардиографические данные, указывающие на необходимость хирургического лечения: ЭхоКГ позволяет оценить гемодинамический статус и выявить внутрисердечные осложнения инфекционного эндокардита, что может быть важно при определении показаний к хирургическому лечению.
Основными моментами являются следующие: (1) количественная оценка степени регургитации через поврежденные клапаны, оценка функциональных возможностей левого желудочка; (2) мониторинг преждевременного закрытия клапана (до начала систолы), что является признаком острого переполнения левого желудочка и тяжелой декомпенсации сердца, указывает на необходимость хирургического лечения; (3) появление патологических фистул, указывающих на неклапанные поражения сердца; (4) трансэзофагеальная ЭхоКГ позволяет более точно выявлять абсцессы, расположенные около клапанов и в перегородке (перикардит является косвенным указанием на формирование абсцесса кольца аортального клапана); (5) обнаружение вегетаций, особенно значительного размера, может указывать на возможность массивной эмболии (во многих исследованиях показана прямая корреляционная зависимость между частотой обнаружения вегетаций и частотой сердечной недостаточности, тяжелых эмболических поражений; критическим является размер вегетаций более 10 мм в диаметре; подвижность вегетаций и их локализация также имеют определенное значение с точки зрения возможности эмболии).
Полный курс антимикробной терапии должен быть проведен в течение не менее 7–15 дней после оперативного вмешательства независимо от длительности терапии до операции.
Очень важным является время проведения оперативного вмешательства при остром инфекционном эндокардите: желательно провести какое-то время антибактериальную терапию с целью уменьшения микробного инфицирования ткани, куда будет имплантироваться клапан (и тем самым уменьшить риск реинфекции на протезе), а с другой стороны – при неэффективности медикаментозной терапии необходимо оперировать до развития полиорганной недостаточности. В современных условиях основной тенденцией в хирургическом лечении инфекционного эндокардита стало раннее проведение операции на сердце при минимальных внутрисердечных разрушениях, а порой и без них до развития других тяжелых осложнений. К сожалению, до сих пор доля таких операций невелика. Больше поступает больных с развившимися тяжелыми осложнениями.
Инфекционный эндокардит – заболевание, угрожающее жизни пациента. Поэтому, наличие онкологических заболеваний, внесердечных осложнений (эмболических инсультов, ишемий) при инфекционном эндокардите не являются противопоказанием к операции на сердце. При наличии экстракардиальных осложнений инфекционного эндокардита тактика лечения должна быть активной. В случае возникновения эмболии в сосуды головного мозга, например, операция на сердце может быть выполнена уже через две недели после возникновения данного эпизода (при отсутствии геморрагии в зоне поражения). Но даже в случаях развития геморрагического инсульта через два месяца возможно проведение операции в условиях искусственного кровообращения.
Развитие острой аортальной или митральной недостаточности является показанием к неотложному хирургическому вмешательству, а отсутствие эффекта от проводимой антибактериальной терапии в течение 10-14 дней (сохранение лихорадки, лейкоцитоза, бактериемии) диктуют необходимость раннего оперативного вмешательства до развития гнойных очагов других органах и тканях.
Также раннее хирургическое вмешательство может рассматриваться и при крупных вегетациях митрального клапана – более 10 мм; при продолжающемся росте вегетаций на фоне антибиотикотерапии и при наличии соприкасающихся вегетаций створок митрального клапана. Прогноз при инфекционном эндокардите правых отделов более благоприятен и хирургическое вмешательство требуется только при вегетациях размером более 20 мм и после повторных легочных эмболий.
В связи с этим лечение больных острым инфекционным эндокардитом должно проводиться совместно терапевтами (кардиологами, ревматологами) и кардиохирургами с целью выработки оптимальной тактики лечения.
Таким образом, инфекционный эндокардит в значительной степени является хирургической проблемой и требует для своего лечения интеграции усилий специалистов самых различных направлений: кардиологов, кардиохирургов, микробиологов, инфекционистов, специалистов по лучевой диагностике, реаниматологов и многих других. Основой успешного хирургического лечения этого тяжелого недуга является ранняя диагностика и ранняя операция. Поэтому необходимо расценивать инфекционный эндокардит как хирургическую патологию, включая рассмотрение этой нозологической формы во всех учебниках по общей хирургии, а также включить в программу подготовки врачей изучение инфекционного эндокардита на хирургических циклах.
Среди всех сердечно-сосудистых заболеваний одним из самых тяжелых считается эндокардит, вызванный инфекцией (ИЭ). При патологии воспаляется внутренняя соединительнотканная оболочка сердечной мышцы (эндокард), страдают также сердечные клапаны. Болезнь относится к числу редких. Она фиксируется у 3-10 людей из 100 000. При этом, чаще всего с патологией сталкиваются мужчины. Инфекционный эндокардит, лечение которого возможно только в условиях стационара, в случае несвоевременного обращения за медицинской помощью может закончиться летально.
Общая характеристика, виды и формы
По клинико-морфологической заболевание подразделяют на первичное и вторичное. В первом случае эндокардит возникает на здоровых (нативных) клапанах. Вторичная форма развивается на фоне различных патологий, делающих сердце с уязвимым к проникновению инфекций в сердце с искусственным клапаном. Это:
- атеросклероз,
- системный ревматизм,
- пороки сердца,
- перенесенный эндокардит в анамнезе.
Течение болезни может быть острым. В этом случае органы подвергаются быстрому разрушению. От инфицирования до появления угрожающей здоровью симптоматики проходит менее 2 месяцев. Данная форма заболевания является осложнением перенесенных травм и манипуляций на сосудах. Септические симптомы выражены, возбудитель относится к высокопатогенному виду.
Подострое течение, согласно врачебной классификации — длительное. О заболевании узнают спустя 2 и более месяцев после попадания бактерий или грибков на ткани. Является последствием недостаточного лечения острого эндокардита или разрушительного действия на организм хронических заболеваний. Подробная информация о заболевании (классификация, причины его возникновения, симптомы и методы лечения) представлена в видео:
Причины
Эндокард воспаляется под воздействием грамположительных или грамотрицательных бактерий. В 9 случаях из десяти причиной подострого и острого инфекционного эндокардита становятся стрептококки, стафилококки и энтерококки.
Реже провокаторами болезни становятся грибковые инфекции, риккетсии и хламидии. Попадает возбудитель в организм при оперативном вмешательстве, проведении стоматологических процедур и даже при обычной чистке зубов. Для закрепления бактерии или грибка достаточно входить в группу риска. Среди факторов, повышающих вероятность заболевания, можно отметить:
- пороки и аномалии строения сердца, как врожденные, так и приобретенные,
- искусственные клапаны,
- пролапсы клапана,
- инвазивные методы исследования,
- иммунодефицит,
- хирургические манипуляции, при которых могут быть затронуты слизистые оболочки ЖКТ, мочевыводящих и дыхательных путей.
Важно! Одной из причин развития ИЭ является инъекционный прием наркотических средств. В молодом возрасте стремительно прогрессирует поджелудочковая недостаточность, начинается деструктивное поражение легких.
Симптомы
Заболевание достаточно коварно и может долго не обнаруживать себя (при подостром течении). Отсутствие симптоматики чаще всего встречается у людей ослабленных или пожилых. К общим проявлением болезни относятся:
- высокая температура тела,
- озноб,
- одышка,
- слабость,
- усиление потливости,
- шумы в сердце,
- кровоизлияния (подслизистые и подкожные),
- потеря аппетита и, соответственно, веса,
- кровоизлияния в сетчатку глаза (пятна Ротта), которые обнаруживаются офтальмологом при обследовании глазного дна,
- петехии на слизистых оболочках рта и конъюктиве.
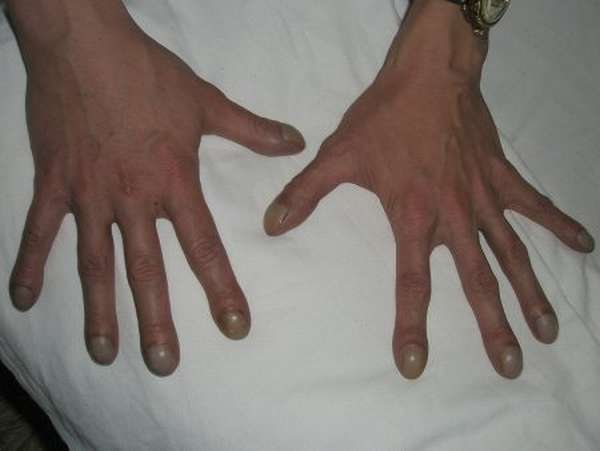
Другие явные внешние и скрытые симптомы зависят от вызванных заболеванием осложнений. Так, при гломерунефрите появляются отеки, объем мочи существенно уменьшается, а артериальное давление — повышается. Эмболия головного мозга сопровождается снижением чувствительности в конечностях, головокружением и потерей сознания. При тромбоэмболии легочных артерий к симптомам присоединяется боль в грудной клетке и нарушение дыхания, а эмболия селезенки сопровождается болью в верхней левой части живота.
Диагностика
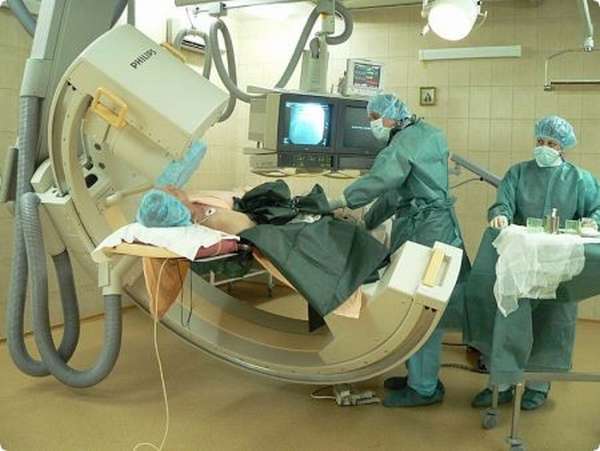
Лечение инфекционного эндокардита
После получения всех данных о состоянии пациента принимается решение об эффективной тактике лечения. В первую очередь приступают к борьбе с возбудителем, которого необходимо ликвидировать до начала операции, если есть показатели к ее назначению. В большинстве случаев хирургическое вмешательство является единственной возможностью сохранить жизнь человеку. О современных способах лечения можно узнать из видео:
Медикаментозная терапия включает в себя:
- Прием антибиотиков, которые быстро подавляют рост микроорганизмов. Выбор препарата основан на типе возбудителя, степени его чувствительности к антибактериальной терапии, наличии сопутствующих осложнений, состояния сердечно-сосудистой системы в частности и всего организма в целом.
- Препараты противогрибковой группы. Назначаются в случае, если провокаторами развития заболевания стали грибки.
- Глюкокортикоиды. Назначаются при реакциях, в которые вовлечена иммунная система (гломерулонефрите, артрите), васкулите.
- Антиагреганты. Эти препараты предупреждают свертывание крови благодаря способности нарушать склеивание тромбоцитов. Используются в качестве средства профилактики тромбозов.
Около 50% больных нуждаются в хирургическом вмешательстве. В их число входят пациенты с серьезными осложнениями — гнойными абсцессами в непосредственной близости от клапанов или разрушением клапанов. Операция может быть экстренной, срочной или отложенной. В первом случае пациент попадает на стол к хирургу в течение 24 часов после постановки диагноза. Срочная операция проводится через несколько дней медикаментозной терапии. Отложенное вмешательство применяется после лечения антибиотиками и антимикробными препаратами, подавляющими возбудителей — спустя несколько недель (от 2 до 
.
Целей у операции несколько. Это удаление содержащих опасный возбудитель тканей и восстановление поврежденных структур (протезирование) — сердечные клапаны, разрушенные болезнью, заменяют механическими или биологическими протезами.
Среди показаний к экстренному или срочному оперативному лечению такие особенности состояния больного:
- сердечная недостаточность,
- существенные изменения в сердце (абсцессы, сгустки крови, в которых находятся микроорганизмы, и т. д.),
- инфекции, не поддающиеся медикаментозному лечения, в том числе, выявленные возбудители, нечувствительные к антимикробным и антибактериальным препаратам,
- высокая температура на фоне выявления в крови 7-10 дней назад возбудителя инфекции.
Хирургические методики актуальны и в качестве профилактики эмболии. Операцию назначают пациентам с неблагоприятным прогнозом течения заболевания, эпизодов эмболии и при наличии крупных вегетаций (15 мм и более).
Важно! Определиться с оптимальной хирургической тактикой и увидеть все изменения пораженных инфекцией структур помогает эхокардиография чреспищеводная.
Прогноз, возможные осложнения
Своевременное лечение не всегда является залогом успешного выздоровления. Каждый десятый пациент умирает во время операции. Каждый третий пациент с ИЭ любой формы умирает. Стафилококковая инфекция, сопровождающая болезнь недостаточность сердца или абсцесс приводят к смерти 4 из 5 больных.
Высок риск и осложнений, которые могут быть вызваны, как самим заболеванием, так и его хирургическим лечением. Ранними осложнениями, проявляющимися во время нахождения больного в стационаре, являются:
- инсульт,
- сердечная и почечная недостаточность,
- септический шок,
- гломерулонефрит,
- абсцесс сердца.
После окончания лечения больные могут столкнуться с такими последствиями инфекции, как рецидив заболевания, нарушения функций клапанов, являющиеся показаниями к операции по его замене. Вероятность возникновения осложнений врач рассчитывает по нескольким факторам. В учет берутся: характеристики больного (возраст, образ жизни), наличие сердечных и других патологий, вид возбудителя.
Максимален риск нарушений во время и после операции. Больные могут столкнуться с:
- нарушенияим свертываемости крови,
- инсультом,
- сердечной недостаточностью,
- почечной недостаточностью,
- пневмонией,
- атривентрикулярной блокадой и т.д.
Самыми частыми осложнениями заболевания у взрослых и детей становятся: недостаточность сердца в хронической форме, тромбоэмболия и длительный инфекционный процесс.
При правожелудочковой, левожелудочковой и бевентикулярной хронической недостаточности, возникшей на фоне ИЭ, возникают следующие симптомы:
- одышка,
- отеки,
- учащение сердцебиения,
- ортопноэ,
- кашель.
На начальной стадии симптомы болезни маловыражены и обнаруживаются только при исследовании на эхокардиографе. На конечной стадии болезни возникают необратимые изменения состояния сердца и других органов мишеней.
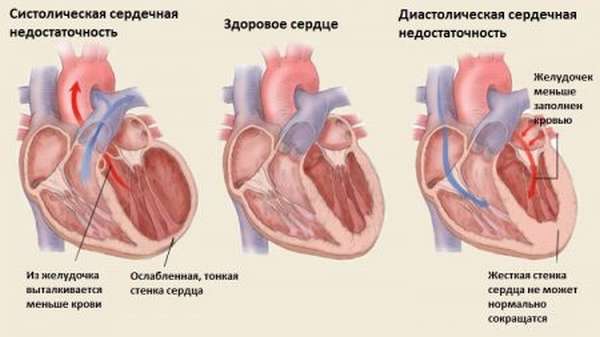
Повреждения эндокарда, в том числе инфекционного характера, приводят к эмболии сосудов, в том числе легочных артерий. В полости сердца образуется и отрывается тромб, который вызывает мерцательную аритмию, острую коронарную, цереброваскулярную и сосудистую недостаточность, острое легочное сердце. Данные патологии при несвоевременном лечении приводят к смерти пациента.
Длительное инфицирование приводит к необратимым изменениям клапанов, прогрессированию сопутствующих заболеваний. Чем раньше выявляют ИЭ и приступают к лечению болезни, тем выше шанс не просто выздороветь, а сохранить жизнь.
Важно! Если симптомы ИЭ вновь возникли в течение месяца после завершения лечения, это свидетельствует о рецидиве болезни. Если диагноз ставится через полтора месяца, то это не рецидив, а новая инфекция.
Профилактика
Для профилактики эндокардита больные, входящие в группу повышенного риска, принимают антибиотики, позволяющие предупредить инфицирование при проведении манипуляций повышенного риска, к которым относятся стоматологические процедуры. Обязателен тщательный подбор препаратов антибиотического ряда и при операциях на внутренних органах. Антибиотикопрофилактика назначается:
- людям с пороками сердца,
- пациентам с искусственными клапанами,
- больным, недавно переболевшим эндокардитом, вызванным инфекцией.

Заключение
Инфекционная форма эндокардита несет опасность для жизни, обычно диагностируется у пациентов с искусственным сердечным клапаном. В число подверженных развитию инфекции людей также входят наркоманы, больные ССС. Своевременное обращение за квалифицированной помощью позволяет избежать опасных для жизни осложнений.
[youtube.player]Читайте также:


