Хиб инфекция что это такое у детей
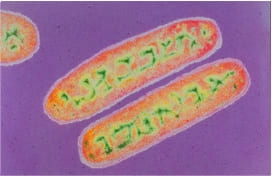
Гемофильная инфекция (ХИБ - инфекция) – группа острых инфекционных заболеваний, вызываемых палочкой Пфейффера (рисунок слева), с аэрогенным механизмом заражения, поражающая преимущественно детскую возрастную группу и характеризующуюся воспалительными процессами органов дыхания, центральной нервной системы с возможным образованием гнойных очагов в различных тканях и органах (сепсис).
Гемофильная инфекция – достаточно распространенное заболевание в детской возрастной группе. Заболеваемость гемофильной инфекцией высока, однако статистически полноценно вычислить ее сложно. Одной из причин является плохая регистрация, ведь клинически ОРЗ гемофильного происхождения мало отличается от, к примеру, пневмококковой или стафилококковой инфекции. Поэтому могут учитываться только тяжелые случаи с развитием пневмонии, менингита и других проявлений.
Возможность здорового носительства при гемофильной инфекции вызывает опасения, так как является неконтролируемым с эпидемиологической точки зрения процессом. В ряде стран частота носительства в детских дошкольных коллективах достигает 40%, что объясняет высокую заболеваемость ОРЗ в детских садах. Однако наличие специфической профилактики спасает данную ситуацию вплоть до снижения заболеваемости в виде единичных случаев в ряде Европейских стран. Например, в Великобритании введение плановой вакцинации позволило снизить уровень заболеваемости до 1-2х случаев в год. В нашей стране бесплатная вакцина введена в Национальный календарь прививок только для определенной категории детей (онкология, ВИЧ-инфекция, иммунодефициты, а также дети домов ребенка), поэтому прививочная компания остальных деток идет исключительно по инициативе родителей и зависит только от их осведомленности по данному вопросу.
Возбудитель гемофильной инфекции
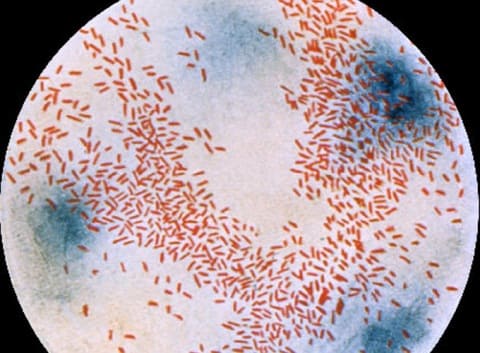
Гемофильная палочка после окраски по Грамму
Причины распространения гемофильной инфекции
Источником инфекции является больной клинически выраженной формой заболевания (от ОРЗ до воспаления легких, менингитов и сепсиса). Также источником инфекции являются здоровые носители гемофильной палочки. В очаге гемофильной инфекции частота носительства может достигать 70% у детей и 30-40% взрослых.
Механизм заражения – аэрогенный, а путь – воздушно-капельный (распространение возбудителя происходит при чихании, кашле, разговоре со слизью бронхиального дерева – мокротой, а также слизью рото- и носоглотки). Наибольшая вероятность инфицирования у лиц, находящихся в непосредственной близости с источником инфекции (3 метра и менее). Больной становится заразен с появлением симптомов болезни. Носитель внешне здоров, следовательно, с эпидемиологической стороны наиболее опасен, однако у таких людей выделяют наименее заразные типы гемофильной палочки. Дополнительный путь инфицирования – контактно-бытовой (через предметы обихода – полотенца, посуду, игрушки).
1) Возрастная группа детей с 6 мес до 2х лет.
2) Лица преклонного возраста старше 65 лет.
3) Дети, находящиеся на искусственном вскармливании.
4) Иммунодефициты (онкологические заболевания, заболевания крови, ВИЧ-инфекция и др.).
5) Лица после удаления селезенки.
6) Социальный иммунодефицит (хронический алкоголизм, наркомания).
7) Дети из закрытых учреждений (дома ребенка, детские дома).
Входные ворота инфекции – слизистая оболочка носоглотки, где возбудитель может находиться длительное время. Дальнейшее развитие процесса во многом зависит от местной сопротивляемости слизистой (снижение сопротивляемости могут вызвать частые простудные инфекции, переохлаждение, стрессы). При слабой сопротивляемости происходит размножение палочки, ее накопление и проникновение в кровь (бактериемия). А дальше инфекция распространяется по излюбленным органам и тканям (легкие, придаточные пазухи носа, костная система, центральная нервная система, и другие) с возможностью развития сепсиса (множественные гнойные очаги).
Симптомы гемофильной инфекции
Инкубационный период (с момента инфицирования до появления первых симптомов болезни) определить практически невозможно, ведь гемофильная палочка может длительно находиться на слизистой носоглотки, не вызывая никаких изменений (бессимптомное течение) и только при снижении защитных сил начинает размножаться.
Начало инфекции может быть схожим с острым респираторным заболеванием (ОРЗ), затем наступает генерализация процесса (палочка проникает в кровь и разносится по организму) и возникает одна из клинических форм.
1) Гнойный менингит (воспаление мягкой мозговой оболочки)
2) Острая пневмония (воспаление легких)
3) Сепсис, в частности одна из его форм – септицемия (системное заболевание)
4) Целлюлит или панникулит (воспаление подкожной клетчатки)
5) Эпиглоттит (поражение надгортанника)
6) Острый артрит (поражение суставов)
7) Более редкие формы (отиты, синуситы, перикардиты, поражения дыхательных путей и прочие).
Гнойный менингит гемофильной этиологии является самой частой причиной менингитов в детской возрастной группе от 6 мес до 4х лет. Чем моложе возраст пациента, тем тяжелее протекает болезнь. Процент неврологических осложнений высок - до 40%, летальность чуть больше 10%. Симптомы объединены в три синдрома:
- инфекционно-токсический синдром (особенностью является постепенное начало с ОРЗ, высокая температура до 38-39° и более, покраснение лиц и шеи);
- общемозговая симптоматика (головные боли выраженные, тошнота, рвота, часто повторная, повышенная чувствительность ко всем видам раздражителей);
- менингеальный синдром (ригидность затылочных мышц – невозможность пассивного сгибания головы в положении лежа, симптомы Кернига, Брудзинского). Течение гемофильного менингита длительное, волнообразное.
Особенности у детей первого года жизни:
При стойком сохранении симптомов менингита, а также присоединении судорог, второй волны лихорадки, психо-моторного возбуждения пациента нужно думать о присоединении вентрикулита (воспаления желудочков мозга), а также субдуральных нагноений.
Что должно заставить обратиться к врачу? Стойкая высокая температура, головная боль или постоянный плач ребенка, рвота или срыгивания, мышечные подергивания. Не нужно выжидать, срочно вызывайте скорую.
Острая пневмония. Одной из частых причин воспаления легких у детей является гемофильная палочка. Пневмония может быть очаговой или крупозной (с поражением доли легкого или нескольких долей), часто осложняется плевритом (воспаление плевры – оболочки легкого) – до 70% случаев у детей. У пациента высокая температура, слабость, вялость, кашель сначала сухой или малопродуктивный, а затем становится влажным (мокрота гнойная с желтоватым оттенком). Нередко нарушения дыхательной экскурсии, что проявляется одышкой. Течение пневмонии затяжное, трудно поддается лечению, может быть волнообразным.
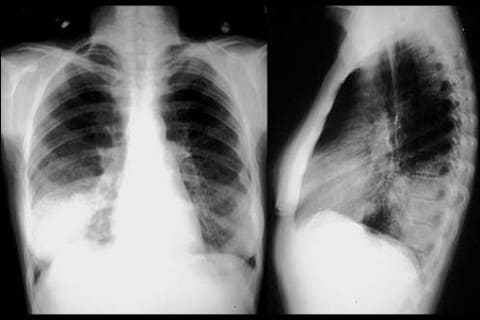
К врачу заставит обратиться: высокая лихорадка, вялость ребенка, отказ от еды, сонливость, срыгивание, кашель и рвота.
Что заставит обратиться к врачу? Высокая температура, вялость ребенка отказ от еды, сонливость, бледность кожных покровов, посинение губ, частое сердцебиение, появление кровоизлияний на коже от мелких до крупных, уменьшение частоты мочеиспусканий. Срочно вызывайте скорую.
Целлюлит чаще развивается у детей до года. На фоне картины ОРЗ появляется припухлость в пораженной области (чаще лицо, реже конечности). В зоне очага поражения покраснение кожи с синеватым оттенком, отек, болезненность при прощупывании. Иногда может сопровождаться и другими симптомами (например, воспалением среднего уха - отитом). Температура в большинстве случаев небольшая (37-37,5°).
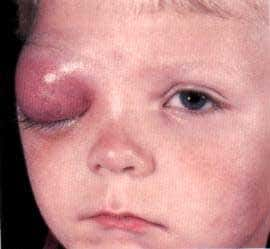
Гемофильный орбитальный целлюлит
Эпиглоттит в основном встречается у детей с 2х до 4-5 лет и характеризуется тяжелым течением. На фоне высокой температуры появляются сильнейшие боли в области горла, проблемы с глотанием, нарушения дыхания по причины сужения гортани в области воспаленного надгортанника. У пациента нарушение речи (дисфония), бледность кожных покровов, избыточное слюнотечение, запрокидывание головы. При осмотре горла и надавливании шпателем на корень языка можно увидеть ярко-красный надгортанник. При ларингоскопии – воспаление надгортанника, отек в подсвязочном пространстве. Если вовремя не оказать помощь, возможна полная закупорка гортани в области воспаления вплоть до потери сознания и летального исхода. Пациенту срочно необходима интубация или трахеостомия.
К врачу обратиться при: появлении сильной боли в горле и запрокидывании головы ребенка, одышки на этом фоне, невозможности проглотить глоток воды и произнести слово, высокой температуры.
Острый артрит – редко бывает изолированным. На фоне ОРЗ появляется поражение одного или нескольких суставов конечностей. Иногда артриты осложняются воспалением костной ткани (остеомиелит).
Осложнения гемофильной инфекции
- Отек головного мозга вследствие развития гемофильного менингита с синдромом вклинения миндалин мозжечка в большое затылочное отверстие и летальным исходом.
- Острая дыхательная недостаточность вследствие острой пневмонии.
- Асфиксия (непроходимость дыхательных путей) вследствие эпиглоттита с развитием дыхательной недостаточности и летального исхода.
- Септический шок вследствие септицемии с развитием нарушений гемодинамики, микроциркуляции и летальным исходом.
После перенесенной инфекции формируется стойкий продолжительный иммунитет. Повторные заболевания возможны только у иммуноскомпроментированных лиц.
Диагностика гемофильной инфекции

Предварительный диагноз ставится на основании возраста пациента (с 6 мес до 4х лет преимущественно), характерной симптоматики (появление на фоне ОРЗ наиболее часто встречаемых форм – менингита, пневмонии, сепсиса и др). Схожесть клинических симптомов практически со всеми бактериальными инфекциями сводит диагностику к скорейшему лабораторному подтверждению. В общем анализе крови – снижение эритроцитов (анемия), увеличение лейкоцитов, нейтрофилов, СОЭ.
Окончательный диагноз – после лабораторного исследования. Материалы для исследования – слизь носоглотки, мокрота, спинномозговая жидкость, кровь, гнойное содержимое очагов поражения. Методы:
- бактериологический (посев материала на кровяной агар, шоколадный агар);
- бактериоскопиеский (микроскопия окрашенных по Грамму препаратов);
- обнаружение капсульного антигена с помощью реакции встречного иммуноэлектрофореза;
- серологические исследования (реакция латекс-агглютинации, микропреципитации).
Лечение гемофильной инфекции
1. Организационно-режимные мероприятия (госпитализация детей с среднетяжелыми и тяжелыми формами инфекции в стационар, постельный режим на весь лихорадочный период, правильное питание с исключением сильно соленой пищи, обильное питье по показаниям)
2. Этиотропная антибактериальная терапия (назначается до результатов лабораторного исследования) с целью предупреждения тяжелых осложнений гемофильной инфекции. При тяжелой форме препараты выбора – цефалоспорины III и IV поколений, карбапенемы, ампициллин, аминогликозиды. При более легких формах – амоксициллин, цефаклор. При стойкости к ампициллину назначается левомицетин, однако назначается он реже. Длительность лечения зависит от клинической формы инфекции: от 7 до 14 дней. Назначает препарат только доктор. Самостоятельное домашнее назначение может привести к плачевным последствиям (осложнения).
3. Патогенетическая терапия проводится в стационаре и включает в себя восстановление нарушенных функций жизненно-важных органов и систем (дезинтоксикационная инфузионная терапия, профилактика осложнений).
4. Посиндромальная терапия
• жаропонижающие (панадол, нурофен, эффералган и прочие);
• сосудосуживающие капли в нос (аквамарис грудничкам, називин, назол, тизин, отривин и прочие);
• отхаркивающие (лазолван, амброксол, геделикс);
• при целлюлите и эпиглотите основа лечения – антибактериальная терапия.
Легкие формы болезни могут протекать под маской ОРЗ, однако в любом случае в дальнейшем проявится или синусит, или гайморит, или бронхит, или отит. То есть при обращении к врачу должны будут назначены антибиотики. Если этиотропного лечения не будет, то в большинстве случаев сформируется какая-то клиническая форма гемофильной инфекции, то есть прогноз будет с утяжелением заболевания.
Профилактика гемофильной инфекции

Существует специфическая профилактика – вакцина. В России зарегистрирована Акт-ХИБ (Франция). Вакцина содержит капсульный полисахарид гемофильной палочки типа b, совмещенный со столбнячным анатоксином с целью возможности введения ее и выработки иммунитета с 2хмесячного возраста жизни. Требуется 3хкратное введение.
Вакцинация в детских коллективах позволяет существенно снизить частоту гемофильной инфекции среди часто болеющих детей. Носительство в ходе вакцинации может снизиться с 40% до 3х%, что видно на примере вакцинации детей в Московской области. Аналогичные эффекты обнародованы и в других областях России.
Для составления ответов использовалась нормативная документация Российской Федерации и международные рекомендации.
Профилактика ХИБ инфекции – не тема для заочной консультации. Наилучшее решение – обращение к очному специалисту.
Что такое ХИБ инфекция?
Бактерия Haemophilus influenzae является причиной бактериальных инфекций, которые часто могут быть тяжелыми, особенно у детей.
Бактерия была впервые описана в 1892 году бактериологом Рихардом Пфейфером. Во время вспышки гриппа он обнаружил в мокроте больных бактерии и предположил наличие причинной связи между этой бактерией и заболеванием, называемым тогда инфлюэнца. В 1920 микроорганизм получил название Haemophilus. В 1933 году установлено, что грипп вызывается вирусом, а бактерия H. influenzae была причиной развития вторичной инфекции.
В 1930 году бактериолог Маргарет Питтман показала, что бактерия H. influenzae может быть выделена в капсульных и некапсульных формах. Она идентифицировала шесть капсульных типов (a, b, c, d, e, f), и отметила, что практически все штаммы, выделенные из спинномозговой жидкости (ликвора) и крови относились к капсульному типу b.
Гемофильная палочка типа b называется Haemophilus influenzae типb или сокращенно ХИБ (Hib). Инфекция, вызываемая этой бактерией, называется ХИБ-инфекция.
Чем отличается ХИБ от других гемофильных палочек?
Как написано выше, гемофильные палочки подразделяются на нетипируемые и типируемые. Типируемые разделяются на типы a, b, c, d, e, f. Из них гемофильная палочка типа b является самой патогенной, часто вызывающей тяжелейшие инфекции у маленьких детей.
Некапсульные и другие (не b) штаммы могут вызывать инвазивные заболевания, но, гораздо менее опасны, чем штамм b. Некапсульные штаммы редко становятся причинами серьезных инфекций у детей, но являются частой причиной отитов у детей и бронхита у взрослых.
Бактерии ХИБ попадают в организм через носоглотку, колонизируют её и могут оставаться там кратковременно или в течение нескольких месяцев при отсутствии клинических симптомов (бессимптомное носительство). Если в стране не проводится массовая вакцинация детей против ХИБ, то бактерия может быть выделена из носоглотки у 0,5-3% здоровых младенцев и детей, но редко встречается у взрослых.
У некоторых лиц ХИБ может вызывать инвазивные инфекции (пневмонию, менингит, сепсис). Фактором риска может быть предшествующая вирусная инфекции верхних дыхательных путей. Бактерии распространяются по крови в другие участки тела. Наиболее часто затрагиваются мозговые оболочки и развивается ХИБ-менингит.
Особенностью ХИБ-инфекции является восприимчивость, зависящая от возраста – частота заболеваемости не одинакова на протяжении первых 5 лет жизни, наиболее высока она у младенцев. Пик заболеваемости регистрируется в возрасте 6-7 мес, затем постепенно снижается к 5 годам. Поэтому, чтобы обеспечить детей иммунной защитой к этому возрасту, их начинают прививать против ХИБ-инфекции с возраста 2-3 мес, в некоторых странах – с возраста 6 недель.
Если в стране не проводится массовая вакцинация детей против ХИБ, большинство детей приобретают иммунитет к возрасту 5-6 лет за счет бессимптомной или клинически выраженной ХИБ-инфекции.
Клинические проявления ХИБ-инфекции
Инвазивные заболевания, вызванные ХИБ, могут затрагивать многие органы и системы. Наиболее распространенные типы инвазивных ХИБ-инфекций – гнойных ХИБ-менингит, эпиглоттит, пневмония, артрит, целлюлит (воспалительное поражение кожи).
Менингит является инфекцией оболочек мозга и является наиболее распространенным клиническим проявлением инвазивной ХИБ-инфекции, составляет по данным научных публикаций 50-65% от всех случаев инвазивных ХИБ-инфекций. Признаками ХИБ-менингита являются высокая температура, заторможенность, ригидность затылочных мышц (эти симптомы также возникают при менингитах, вызванных другими бактериями). Нарушение слуха или другие неврологические осложнения встречаются у 15-30% выживших после ХИБ-менингита пациентов. Летальность составляет 2-5%, несмотря на соответствующее антибактериальное лечение.
Эпиглоттит это инфекция и отек надгортанника. Эпиглоттит может привести к опасной для жизни обструкции дыхательных путей.
Септический артрит (инфекция сустава), целлюлит (быстро прогрессирующая инфекция кожи, которая обычно вовлекает лицо, голову или шею) и пневмония (которая может быть как легкой, так и очень тяжелой) являются частыми проявлениями инвазивной ХИБ-инфекции.
Остеомиелит (инфекция кости) и перикардит (воспаление оболочки сердца) – менее распространенные формы инвазивной ХИБ-инфекции.
Средний отит и острый бронхит, как правило, вызваны нетипируемыми штаммами гемофильной палочки, а не ХИБ. На ХИБ приходится около 5 -10% от гемофильных отитов среднего уха.
История применения вакцин против ХИБ-инфекции
ХИБ-вакцины первого поколения применялась в 1985-88 годах у детей с возраста 18 мес. Второе поколение – конъюгированные ХИБ-вакцины, лицензированы с 1987 года и широко применяются в календарях вакцинации в мире. Эти вакцины могут вводиться, начиная с возраста 6 недель.
ХИБ-вакцины являются высоко иммуногенными у младенцев. Более 95% детей вырабатывают защитный уровень антител после серии первичной вакцинации из трех или двух прививок (зависит от возраста начала вакцинации). Клиническая эффективность была оценена на уровне 95-100%. Инвазивные ХИБ-инфекции у полностью вакцинированных детей являются редкостью.
ХИБ-вакцины иммуногены также у пациентов с повышенным риском развития инвазивной инфекции, например, при серповидно-клеточной анемии, лейкозе, ВИЧ-инфекции, отсутствии селезенки.
Всем детям, в том числе недоношенным, показана вакцинация против ХИБ-инфекции. Серия первичной вакцинации состоит из трех прививок, при начале вакцинации в первом полугодии жизни. Ревакцинация проводится на втором году жизни.
В различных странах начало плановой вакцинации младенцев против ХИБ-инфекции осуществляется по различным графикам. В некоторых странах она начинается с возраста 6 недель, в других – с возраста 2 или 3 мес.
Каков график вакцинации детей против ХИБ-инфекции в общем?
Ранее невакцинированные дети в возрасте до 6 мес должны получить три дозы вакцины, введенные с интервалом не менее 1 мес друг от друга, затем проводится ревакцинация на втором году жизни, обычно одновременно с ревакцинацией против дифтерии-столбняка-коклюша-полиомиелита.
Непривитые ранее дети в возрасте от 7 до 11 мес должны получить две дозы вакцины, введенные с интервалом не менее 1 мес друг от друга, затем проводится ревакцинация на втором году жизни, обычно одновременно с ревакцинацией против дифтерии-столбняка-коклюша-полиомиелита.
Непривитые дети в возрасте с 12 месяц, должны получить одну дозу вакцины.
Взаимозаменяемы ли ХИБ-вакцины различных производителей?
Да. ХИБ-вакцины являются взаимозаменяемыми. Вакцинация, проведенная вакцинами разных производителей, вызывает выработку защитного уровня антител.
Какими документами регламентируется вакцинация против ХИБ-инфекции в мире (развивающихся и развитых странах)?
Какими документами регламентируется вакцинация против ХИБ-инфекции в РФ?
1. Федеральный закон от 17 сентября 1998 г. N 157-ФЗ "Об иммунопрофилактике инфекционных болезней"(с изменениями от 7 авг 2000 г., 10 янв 2003 г., 22 авг, 29 дек 2004 г., 30 июня 2006 г., 18 окт, 1 дек 2007 г., 23 июля, 25, 30 дек 2008 г., 24 ноя 2010 г)
Статья 9. Национальный календарь профилактических прививок - Национальный календарь профилактических прививок включает в себя профилактические прививки против гепатита В, дифтерии, коклюша, кори, краснухи, полиомиелита, столбняка, туберкулеза, эпидемического паротита, гемофильной инфекции и гриппа.
2. Приказ Министерства здравоохранения РФ от 21.03.2014 г. N 125н "Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям"
Курс плановой вакцинации против ХИБ инфекции начинается в возрасте 3 мес.
Дети, не привитые на первом году жизни против гемофильной инфекции могут прививаться и в более старшем возрасте
Изложены современные представления об инфекции, вызываемой бактерией вида Haemophilus influenzae типа b (Hib), и также называемой Hib-инфекцией. Рассмотрены эпидемиологические особенности Hib-инфекции, представлены данные о заболеваемости Hib-инфекцией в Российской Федерации и странах мира. Особое внимание уделено проблеме вакцинопрофилактики Hib-инфекции. Дана характеристика конъюгированных Hib-вакцин, рассмотрены медицинские показания и противопоказания к их применению, возможные побочные реакции, а также порядок проведения вакцинации этими препаратами.
Каков график вакцинации против ХИБ-инфекции в РФ?
Приказ Министерства здравоохранения РФ от 21.03.2014 г. №125н "Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям"
Вакцинация проводится детям, относящимся к группам риска (с иммунодефицитными состояниями или анатомическими дефектами, приводящими к резко повышенной опасности заболевания гемофильной инфекцией; с онкогематологическими заболеваниями и/или длительно получающим иммуносупрессивную терапию; детям, рожденным от матерей с ВИЧ-инфекцией; детям с ВИЧ-инфекцией; детям, находящимся в домах ребенка).
Курс вакцинации против гемофильной инфекции для детей в возрасте от 3 до 6 мес состоит из 3 инъекций по 0,5 мл с интервалом 1-1,5 мес.
Для детей, не получивших первую вакцинацию в 3 мес иммунизация проводится по следующей схеме:
- для детей в возрасте от 6 до 12 мес из 2 инъекций по 0,5 мл с интервалом в 1-1,5 мес;
- для детей от 1 года до 5 лет однократная инъекция 0,5 мл.
Почему в календаре РФ вакцинация против ХИБ-инфекции регламентирована только для детей из групп риска? Значит ли это, что остальным детям эта вакцинация не нужна?
Национальный календарь РФ является не только графиком прививок, но и финансовой гарантией государства – те прививки, которые входят в него всегда обеспечиваются для граждан бесплатно за государственный счет.
Остальные вакцины, которые зарегистрированы в РФ, но пока не входят в Национальный календарь прививок, не оплачиваются государством и могут быть проведены за счет личных средств, средств добровольного медицинского страхования или за счет региональных бюджетов (если регион выделяет деньги на закупку этих дополнительных вакцин, это надо узнавать в своем регионе).
Пока, видимо, у государства не выделено средств на вакцинацию всех детей первых лет жизни в РФ против ХИБ-инфекции, как это рекомендуется и проводится в мире. Пока указаны только некоторые контингенты детей:
- с иммунодефицитными состояниями или анатомическими дефектами, приводящими к резко повышенной опасности заболевания гемофильной инфекцией;
- с онкогематологическими заболеваниями и/или длительно получающим иммуносупрессивную терапию;
- детям, рожденным от матерей с ВИЧ-инфекцией;
- детям с ВИЧ-инфекцией;
- детям, находящимся в домах ребенка.
В настоящее время Федеральной службой Роспотребнадзора готовится обоснование для изменения Национального календаря прививок о целесообразности плановой ХИБ-вакцинации всех детей первых лет жизни.
Вакцинация детей старшего возраста и взрослых
В целом, ХИБ-вакцинация детей старше 59-месячного возраста не рекомендуется. Большинство детей к этому возрасту уже имеют иммунитет к ХИБ-инфекции, поэтому тяжелые формы ХИБ-инфекции у детей старшего возраста уже неактуальны.
Однако, некоторые дети старшего возраста и взрослые имеют повышенный риск инвазивных ХИБ-инфекций и могут быть вакцинированы, если они не были привиты в детстве. К ним относятся люди с функциональной или анатомической аспленией (например, серповидно-клеточная анемия, люди с удаленной селезенкой), иммуноглобулиновым иммунодефицитом, иммуносупрессией при химиотерапии онкологических заболеваний, ВИЧ-инфекции, а также с пересадкой гемопоэтических стволовых клеток. Ранее невакцинированных лиц старше 59 мес с одним из таких состояний рекомендуется прививать, по крайней мере, одной дозой любой вакцины против ХИБ.
В каких российских документах можно найти рекомендации ХИБ-вакцинации детей старше 5 лет и взрослых?
9. Селективная иммунизация против Hib
А) Дети и взрослые с иммунодефицитными состояниями или анатомическими дефектами, приводящими к резко повышенной опасности заболевания Hib-инфекцией.
В настоящий момент медицинское назначение Hib-вакцин взрослым не предусмотрено в российских инструкциях по применению данных вакцин.
Однако в "Политическом заявлении ВОЗ по конъюгированной вакцине против Hib-инфекции" указано: «…дети и взрослые должны быть вакцинированы в случае повышенного риска заболевания инвазивной формой инфекции при наличии соответствующих ресурсов.
Вакцины против ХИБ-инфекции, зарегистрированные в РФ
Одна вакцина российского и 2 вакцины зарубежного производства
Комбинированные вакцины, содержащие ХИБ-компонент, зарегистрированные в РФ
Пятикомпонентная вакцина против дифтерии-столбняка-коклюша-полиомиелита-ХИБ (производство Санофи Пастер),
Шестикомпонентная вакцина против дифтерии-столбняка-коклюша-полиомиелита-гепатита В-ХИБ (производство ГлаксоСмитКляйн)
Можно ли применять ХИБ-компонент комбинированной вакцины (флакончик с ХИБ-компонентом) как отдельную вакцину?
1. В соответствии с законодательством, иммунизация должна проводиться вакцинами отечественного и зарубежного производства, зарегистрированными и разрешенными к применению в установленном порядке. ХИБ-компонент комбинированной вакцины юридически не является отдельной вакциной, он не зарегистрирован как отдельная вакцина.
2. В соответствии с законодательством, подготовка вакцины к введению осуществляется в строгом соответствии с инструкцией по применению препарата. Перед использованием любой вакцины или растворителя к вакцине следует проверить в том числе соответствует ли выбранный растворитель данной вакцине. Для растворения ХИБ-компонента во флаконе используется компонент комбинированной вакцины в шприце. Этот компонент в шприце и является официальным растворителем. Использовать другие растворители для ХИБ-компонента нельзя, так как они не являются зарегистрированными для этого. Эффективность ХИБ-компонента вакцины изучалась только при использовании утвержденного растворителя, насколько эффективной будет введение ХИБ-компонента, растворенного в другом растворителе – неизвестно, это не изучалось.
Нам сказали, что детей старше 1 года против ХИБ не прививают, правда ли это?
Неправда, это какое-то заблуждение. Если ребенок на первом году жизни по каким-то причинам не привит против ХИБ, то с возраста 1 года ему рекомендуется сделать одну прививку против ХИБ-инфекции, которая обеспечит его защитой на дошкольный период. Ревакцинацию в таком случае проводить не нужно.
Вакцинация против ХИБ-инфекции рекомендуется всем детям до 5 лет.
Ребенку уже 4 года, третью прививку против ХИБ он получил в возрасте 6 мес, ревакцинация на втором году жизни не проводилась. Нужно ли провести ревакцинацию сейчас?
Детям в возрасте до 5 лет рекомендуется введение, по крайней мере, одной прививки против ХИБ-инфекции после их первого дня рождения для формирования длительной защиты.
Ребенок возрастом 7 лет не прививался против ХИБ-инфекции. Показана ли ему ХИБ-вакцинация в этом возрасте?
Нет рекомендаций прививать против ХИБ-инфекции обычных детей в возрасте старше 59 мес, даже если они ранее не были привиты.
Случаи, когда по состоянию здоровья старшие дети и взрослые могут быть привиты против ХИБ-инфекции, указаны выше.
Нужно ли делать прививку от ХИБ ребенку, который уже переболел, например, ХИБ-менингитом?
Официальных рекомендаций в РФ по этому поводу нет. Международные научные публикации говорят, что у детей, перенесших ХИБ-менингит, защитные антитела против ХИБ находят, в лучшем случае, у половины переболевших. В некоторых исследованиях вообще ни один переболевший не имел защитного иммунитета после ХИБ менингита. Введение ХИБ-вакцины таким детям, как описано в тех же исследованиях, позволяло получить иммунитет на защитном уровне.
Ни в отечественных, ни в зарубежных документах нигде не написано, что ХИБ-вакцинация в соответствии с возрастом таким детям противопоказана.
Противопоказания к ХИБ-вакцинации. Временный отвод.
ХИБ-вакцинация противопоказано лицам, которые имеют зарегистрированные перенесенные ранее тяжелые аллергические реакции (анафилаксии) на любой компонент вакцины или на предыдущую дозу вакцины.
ХИБ-вакцины не вводятся детям младше 6 недель в связи с возможностью развития иммунологической толерантности к ним в дальнейшем. (Иммунологическая толерантность - (лат. tolerantia терпение, выносливость) утрата или ослабление способности организма к иммунному ответу на данный антиген в результате предшествующего контакта с тем же антигеном.)
Вакцинация должна быть отложена у детей при наличии острого заболевания.
С подробной информацией можно ознакомиться в инструкции по применению конкретных вакцин.
Побочные реакции после проведения вакцинации.
Побочные реакции на введение ХИБ-вакцин случаются нечасто, описаны в инструкции по применению вакцин. Местные реакции в месте введения в виде припухлости, покраснения или боли были зарегистрированы в 5-30% случаев и исчезают в течение 12-24 час. Общие реакции, такие как повышение температуры тела выше 38ºС и раздражительность регистрируются редко. Серьезные побочные реакции встречаются редко. Имеющаяся информация о частоте побочных реакций показывает, что риск развития местных и общих реакций после введения комбинированных вакцин, содержащих ХИБ-компонент, аналогичен одновременному введению отдельных компонентов вакцины, и чаще всего связан с компонентом против дифтерии-столбняка-коклюша.
С подробной информацией можно ознакомиться в инструкции по применению конкретных вакцин.
Читайте также:


