Госпитальные инфекции болезни вызванные условно патогенными бактериями
Госпитальная инфекция представляют собой одну из самых сложных проблем, которая возникает во многих странах мира. Социальный и экономический ущерб, причиненный госпитальными патогенными микроорганизмами, огромен. Как ни парадоксально, несмотря на огромные достижения в области терапевтических и диагностических технологий и, в частности, стационарного лечения, данная проблема остается одной из самых острых.

Что такое ВБИ?
Внутрибольничная или госпитальная инфекция (ВБИ) — это заболевание микробной этиологии, которое возникает у пациентов во время их пребывания в больницах, или когда больные посещают лечебное учреждение с целью лечения. Они встречаются во всех странах мира и представляют собой серьезную проблему для медицинских и профилактических учреждений здравоохранения. Заболевания, которые связаны с оказанием медицинских услуг, обозначают термины ятрогения (от греч, iatros, врач) или нозокомиальные (от греч. nosokomeion, больница) инфекции.
Виды внутрибольничной инфекции (виды возбудителей)
Приблизительно 90% всех возбудителей госпитальных инфекций имеют бактериальное происхождение. Вирусы, грибы и простейшие, а также эктопаразиты встречаются реже. Группировка патогенных микроорганизмов с учетом эпидемиологии:
- Первая группа возбудителей традиционных инфекций — это те, которые не имеют особой характеристики (шигеллезы, краснуха, гепатиты, грипп, ВИЧ-инфекция, вирусные гепатиты и др.).
- Вторая группа или облигатные паразиты, патогенность которых в большей степени проявляется именно в условиях медучреждения (сальмонеллезы, колиэнтериты).
- Третья группа — условно-патогенные микроорганизмы, которые развиваются исключительно в госпитальных условиях (гнойно-септические инфекции).
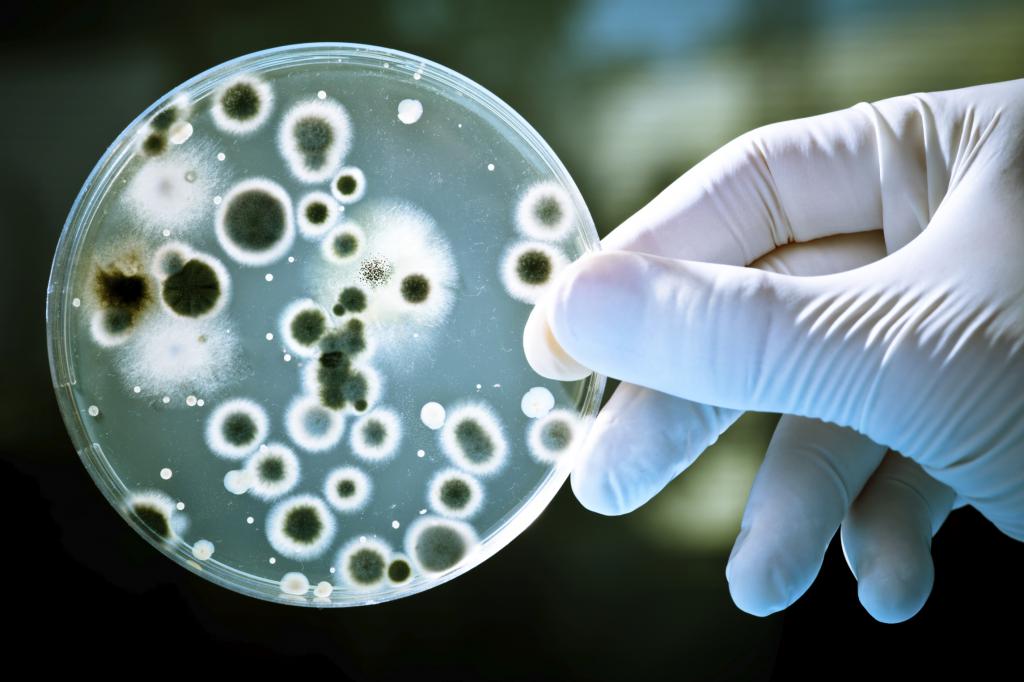
Госпитальные штампы
Кругооборот в больницах инфекционных агентов нозокомиальных инфекций постепенно формирует так называемые госпитальные штаммы, т. е. микроорганизмы, наиболее эффективно приспособленные к местным условиям конкретного отдела медучреждения.
Основной особенностью госпитальной инфекции является повышенная вирулентность, а также особенная приспособляемость к лекарственным средствам (антибиотики, антисептики, дезинфицирующие средства и т. д.).
Причины возникновения ВБИ
Причины разделяют на объективные, независимые от менеджеров и персонала медучреждения, и субъективные, зависящие от руководства и персонала профильного отделения, гигиенические принципы профилактики госпитальной инфекции, которые не соблюдаются.
Основными объективными причинами являются: отсутствие эффективного метода лечения, плохая обеспеченность лабораторий, широкое применение антибиотиков, увеличение количества пациентов с низким иммунитетом, недостаточное количество лабораторий. К субъективным причинам относят: отсутствие учета пациентов, низкое качество стерилизации инструментов, отсутствие контроля больниц со стороны СЕС, увеличение контактов между пациентами с инфекционными заболеваниями.

Микробиологическая диагностика
Госпитальная инфекция, вызванная патогенными микроорганизмами, диагностируется на основе клинической картины, эпиданамнеза, анализа контактов с больными, что проходят лечение на стационаре, и результатов анализов лабораторных тестов.
При обнаружении ВБИ, которые вызваны условно-патогенной флорой, учитывается продолжительность пребывания в больнице и все другие отягчающие факторы (возраст пациента, тяжесть основного заболевания, ухудшение общего состояния здоровья).
В бактериологической диагностике госпитальной инфекции, вызванной УПМ, важна массовость роста микроорганизмов повторного посева, а также изучение нескольких культур каждого вида. Достаточно трудно отличить внутрибольничные инфекции от инфекций, приобретенных во внешней среде. Это можно объяснить тем, что заболевание может возникать во время стационарного лечения, в то время, когда пациент уже инфицирован во внебольничных условиях.

Пути передачи внутрибольничной инфекции
В лечебных и профилактических учреждениях классическими путями передачи госпитальной инфекции являются:
- воздушно-капельный;
- фекально-оральный;
- контактное домашнее хозяйство.
В то же время передача ВБИ возможна на разных стадиях оказания медицинской помощи. Любое парентеральное вмешательство (инъекция, сбор анамнеза, вакцинация, хирургическое вмешательство и т. д.) с использованием медицинского оборудования, которое не было должным образом обработано, представляет угрозу заражения. Так может передаваться гепатит В, С, сифилис, дельта-инфекция, гнойно-воспалительные болезни, вызванные различными бактериальными агентами.
Поэтому необходимо максимально ограничить переливание крови, или же проводить их только по строгим показаниям. К передаче инфекции приводят различные медицинские процедуры, например, катетеризации кровеносных сосудов, мочевых путей. Были случаи заражения легионеллезом при принятии вихревых ванн и гигиенического душа. Большая вероятность того, что пациенты заражаются госпитальными инфекциями в больницах через жидкие лекарственные препараты (изотонический раствор, раствор глюкозы, альбукид и т. д.), в которых грамотрицательные бактерии быстро размножаются.
Источники передачи инфекций
Источниками заражения ВБИ могут быть:
- медсестры и посетители медицинского учреждения, страдающие от заболеваний инфекционного типа (грипп, диарея, гнойничковые поражения кожи, с мало выраженной симптоматикой), продолжающие находиться рядом с пациентами;
- пациенты со стертыми формами заболеваний;
- пациенты с обработанными антисептиками ранами, которые являются носителями бактерий вирулентных штаммов стафилококка;
- дети малого возраста с пневмонией, отитом, ветрянкой, ангиной и т. д., которые продуцируют патогенные штаммы Escherichia coli (кишечная палочка).
Внутрибольничная инфекция также может быть вызвана микробами, находящимися в окружающей среде, например, некоторыми типами грамотрицательных бактерий. В таких случаях источником инфекции является почва в вазонах с цветами, вода или любая влажная среда, в которой существуют условия для жизнедеятельности бактерий.
Факторы развития ВБИ
Непосредственно на развитие внутрибольничной инфекции оказывают влияние следующие факторы:
- ослабление организма пациента основным заболеванием, всевозможными диагностическими процедурами и хирургическими вмешательствами;
- продолжительность пребывания в больнице (70% таких инфекций появляется у пациентов, которые пребывают на стационарном лечении более 18-20 дней);
- чрезмерное использование антибиотиков, которые меняют биоценоз кишечника, снижают иммунную устойчивость организма, способствуют развитию устойчивых к антибиотикам штаммов (однократное введение лекарственных средств уменьшает содержание лизоцима, комплемента, пропердина и выработку антител);
- широкое использование ГКС, которое снижает сопротивляемость организма;
- госпитализация людей в преклонном возрасте, особенно с хроническими заболеваниями, которые являются источником ВБИ;
- нахождение на лечении детей в малом возрасте, а особенно до одного года;
- скопление большого количества людей, которые проходят лечение на стационаре в больницах.
Мероприятия по предотвращению заноса ВБИ
Профилактика госпитальной инфекции в больнице проводится всеми подразделениями. Еще до госпитализации пострадавшего врач, который назначает пациенту лечение, помимо осмотра и диагностики, выявляет следующие факторы риска развития ВБИ:
- наличие или отсутствие контактов с людьми, которые болеют инфекционными заболеваниями;
- ранее перенесенные инфекционные болезни, которые склонны к носительству (туберкулез, вирусные гепатиты, тифопаратифозные заболевания и т. д.);
- выявляют, был ли пациент за пределами своего места жительства.

Первым противоэпидемическим барьером системы профилактики и контроля госпитальной инфекции является приемный отдел. При поступлении пациента на стационарное лечение принимаются для предотвращения проникновения инфекции в отделение. Гигиенические принципы профилактики госпитальной инфекции:
- индивидуальный прием пациента;
- тщательный сбор эпидемиологической истории;
- осмотр человека, что включает в себя не только уточнение диагноза, но и своевременную идентификацию тех, кто болеет инфекционными заболеваниями, находясь в непосредственной близости с пациентом.
Условно-патогенные микробы — микробы, способные при снижении естественной резистентности макроорганизма вызывать заболевания, для к-рых характерно отсутствие нозологической специфичности.
Условно-патогенные микробы встречаются среди всех категорий микробов: бактерий (Staphylococcus, Corynebacterium, Clostridium, Escherichia, Erwinia, Pseudomonas, Proteus, Providencia, Serratia, Moraxella, Veillonella, Haemophilus и др.), микоплазм (Mycoplasma). грибков (Candida, Aspergillus), простейших (Trichomonas, Lamblia), а также вирусов (Herpes, Enterovirus и др.)- Как правило, Условно-патогенные микробы являются представителями нормальной микрофлоры человека (см.) не только ее факультативной части, не постоянно встречающейся в норме, но и облигатной (бактероиды, лактобациллы, энтерококки). В результате взаимодействия макроорганизма и окружающих его микробов произошел отбор определенных видов, заселивших соответствующие экологические ниши макроорганизма. Важным условием развития инфекционного процесса, вызванного У.-п. м., является преодоление ими колонизационной резистентности (см. Селективная деконтаминация), к-рую создают определенные сочетания представителей нормальной микрофлоры человека. При этом возбудителями инф. процесса могут быть как представители собственной микрофлоры макроорганизма, так и У.-п. м., попадающих в него извне.
Для заболеваний, вызванных Условно-патогенными микробами, характерен ряд особенностей: они развиваются у недоношенных и ослабленных детей, людей с пониженной иммунологической реактивностью в результате соматических заболеваний, оперативных вмешательств, применения лекарственных средств, обладающих иммунодепрессивным действием (гормоны, цитостатики и др.). Инф. процессы, вызванные У.-п. м., лишены нозологической специфичности: один и тот же вид микробов может вызвать воспалительные процессы различных органов и тканей, и, напротив, разные виды микробов способны вызывать гнойно-воспалительные процессы одного и того же органа или ткани. Плейотропность У.-п. м.. т. е. способность размножаться в различных органах и тканях, зависит от наличия у них большого числа факторов патогенности (см. Патогенность). К ним относят адгезины (напр., пили), способствующие прикреплению микробов к клеткам макроорганизма, капсулы, К- и О-антигены, белки наружной мембраны, сообщающие микробам устойчивость к фагоцитозу и бактерицидному действию нормальной сыворотки, ферменты, способствующие проникновению и распространению микробов, экзо- и эндотоксины, гемолизины, факторы колициногенности и др. (см. Вирулентность). Различные штаммы одного и того же вида У.-п. м. могут характеризоваться различной комбинацией признаков. Наблюдается относительная связь нек-рых признаков микробов с локализацией инф. процесса. Так, для штаммов E. coli (см. Кишечная палочка), выделенных при менингитах, характерно наличие антигена К1, специфического для менингококков группы В.
Условно-патогенные микробы способны вызывать заболевания в различных ассоциациях: бактерии разных видов, бактерии и вирусы, бактерии и микоплазмы и др. (см. Смешанные инфекции). При смешанных бактериальных инфекциях возможен синергизм возбудителей в случае их патогенного воздействия на организм. Так, слабо патогенные вейллонеллы могут прилипать к эпителию под влиянием внеклеточной глюкозотрансферазы, продуцируемой Streptococcus salivarius, аэробные бактерии, снижая окислительно-восстановительный потенциал тканей, могут способствовать размножению анаэробов.
Этиологическая структура заболеваний, вызванных У.-п. м., отличается динамичностью: происходит постоянная смена возбудителей гнойно-воспалительных процессов, определяющаяся факторами окружающей среды, а также изменчивостью биол. свойств микробов. Одним из основных факторов, влияющих на этиол. структуру этих инфекций, является применение антибиотиков. Резко возросшая роль У.-п. м. в инф. патологии человека связана с применением антибиотиков широкого спектра действия, к-рые вызвали нарушение экологического баланса (см. Дисбактериоз) и развитие множественной лекарственной устойчивости микроорганизмов (см.). У.-п. м. являются основными возбудителями внутрибольничных инфекций (см.). Основной причиной этого является их природная или приобретенная устойчивость к антибактериальным препаратам. Приобретенная устойчивость в большинстве случаев детерминируется R-плазмидами (см. R-фактор), к-рые обнаружены практически у всех видов У.-п.м. Особенно часто они присутствуют в госпитальных штаммах микробов, выделяемых в леч. учреждениях, где создаются благоприятные условия для распространения R-плазмид в результате селективного действия антибиотиков. Отмечается связь полирезистентности с определенным фаготипом (фаговаром) у госпитальных штаммов стафилококков, серотипом (сероваром) клебсиелл, псевдомонад и др. Возможна также коинтеграция (объединение) плазмид с факторами вирулентности, что повышает патогенный потенциал У.-п. м.
Очевидна относительность деления определенных видов микробов на патогенные и условно-патогенные. Так, Salmonella typhimurium является возбудителем зоонозов (см.) и пищевых токсикоинфекций (см. Токсикоинфекции пищевые). Сформированные резистентные к антибиотикам клоны сальмонелл должны рассматриваться как У.-п. м.: они вызывают внутрибольничные инфекции в педиатрических и родовспомогательных стационарах.
Резистентные к антибиотикам госпитальные штаммы микробов лучше выживают в окружающей среде и обладают повышенной способностью к колонизации (заселению), поэтому в условиях стационара они интенсивно распространяются и вызывают развитие тяжелых заболеваний у ослабленных людей. У здоровых людей, как правило, наблюдается формирование бактерионосительства (см. Носительство возбудителей инфекций).
Микробиологическая диагностика заболеваний, вызываемых У.-п. м., имеет особенности, обусловленные свойствами этой группы микробов и характером вызываемых ими процессов. Полимикробная этиология и отсутствие нозол. специфичности определяют необходимость выделять и изучать все виды микробов, содержащихся в патол. материале. Это отличает микробиол. исследования при заболеваниях, вызванных У.-п. м., от исследований при заболеваниях, вызванных истинно патогенными микробами, когда ведется поиск определенного (специфического) возбудителя. В связи с этим выделение возбудителей из клин, материала проводят на питательных средах, позволяющих выращивать максимальное число видов микробов. Дальнейшему изучению — идентификации и определению чувствительности к антибактериальным препаратам — подвергаются культуры, имеющие этиол. значение. Уровень идентификации микробов (см.) может быть различным. Для проведения соответствующей терапии идентификацию возбудителя достаточно проводить до рода или вида. При проведении эпидемиол. исследований — установлении источника возбудителей инфекции, путей распространения микробов в леч. учреждении — идентификацию выделенных культур проводят до штамма (см.).
Принадлежность У.-п. м. к нормальной микрофлоре макроорганизма затрудняет определение этиол. значимости этих микробов в инф. процессе. В связи с этим при микробиол. диагностике заболеваний, вызываемых У.-п. м., используют методы, позволяющие отличать контаминацию (загрязнение) исследуемого материала нормальной микрофлорой. К ним относятся количественные методы определения степени микробной обсемененности исследуемого материала. Установить этиол. роль У.-п. м. помогает повторное выделение культуры от больного и увеличение ее количества в исследуемом материале в процессе заболевания. Существенное значение имеет определение патогенных свойств у выделенных культур микробов, что свидетельствует об их этиол. значимости. При этом определяют принадлежность культуры возбудителя к определенным серотипам (сероварам), чувствительность к бактериофагам, колицинам и другие признаки, коррелирующие с патогенностью.
Серологические исследования (см.) очень важны для подтверждения этиол. значимости культур У.-и. м., выделенных от больных. Однако эти исследования менее информативны, чем при инфекциях, вызванных истинно патогенными микробами, что связано с медленным накоплением антител к У.-п. м. и невысоким титром антител. В связи с этим серологические исследования чаще проводят при хронических длительно текущих процессах, а также с целью ретроспективной диагностики острых заболеваний. Оптимальные результаты получают при исследовании процесса накопления антител в парных сыворотках, взятых от больного в динамике заболевания. При этом используют реакцию пассивной гемагглютинации (см. Гемагглютинация), метод иммунофлюоресценции (см. Иммунофлюоресценция) и другие методы.
Лечение заболеваний, вызванных У.-п. м., проводят с помощью антибиотиков, сульфаниламидов и других химиотерапевтических средств. Назначение их зависит от вида возбудителя и его чувствительности к лекарственным препаратам. Желательно применять препараты, не действующие на нормальную микрофлору (см. Селективная деконтаминация). Используют также препараты, повышающие защитные силы организма больного, напр, продигиозан (см.), а также бактериальные препараты, корректирующие состав нормальной микрофлоры, напр. колибактерин (см.), бифидумбактерин (см.) и др.
В профилактике заболеваний, вызванных Условно-патогенными микробами, значительная роль принадлежит соблюдению сан.-гиг. режима и правил профилактики в леч. учреждении (см. Внутрибольничные инфекции). Большое значение имеет рациональное использование антибиотиков (см.) в условиях стационара, уменьшающее распространение в госпитальной среде лекарственно-устойчивых штаммов У.-п. м.
Для специфической профилактики стафилококковой инфекции (см.) используют стафилококковый анатоксин. Разрабатываются вакцины против синегнойной и протейной инфекций.
Библиогр.: Беляков В. Д. и др. Госпитальная инфекция, Л., 1976; Каган Г. Я. О патогенных потенциях семейства Mycoplasmataceae, Журн. микр., эпид. и иммун., № И, с. 33, 1972; Кудлай Д. Г. Внехромосомные факторы наследственности бактерий и их значение в инфекционной патологии, М., 1977; Лошонци Д. Внутрибольничные инфекции, пер. с венгер., М., 1978; Петровская В. Г. О так называемых условно патогенных микроорганизмах, Журн. микр., эпид. и иммун., № 6, с. 94, 1974; Тимаков В. Д. и Петровская В. Г. Актуальные проблемы медицинской микробиологии: достижения, задачи и перспективы, там же, № 9, с. 3, 1977; Costerton J. W., Irvin R. Т. a. Cheng К. J. The bacterial glycocalyx in nature and disease, Ann. Rev. Microbiol., v. 35, p. 299, 1981; Microbial pathogenicity in man and animals, ed. by H. Smith a. J. H. Pearce, Cambridge, 1972; Mims C. A. The pathogenesis of infectious disease, L.— N. Y., 1976; Smith H. Microbial surfaces in relation of pathogenicity, Bact. Rev., v. 41, p. 475, 1977.
В. Г. Петровская; С. Д. Воропаева (диагноз, лечение, профилактика).
Граница между патогенными и непатогенными микроорганизмами четко не обозначена. Помимо микроорганизмов, которые практически всегда при минимальных инфицирующих дозах вызывают у человека инфекционное заболевание, и микроорганизмов, которые даже при больших инфицирующих дозах не вызывают болезни человека, существует множество микроорганизмов, занимающих промежуточное положение. Их нередко высевают при обследовании совершенно здорового человека, не предъявляющего никаких жалоб, и эти же микроорганизмы могут вызывать тяжелейшее заболевание человека нередко со смертельным исходом.
Многими учеными делались попытки провести четкие грани между патогенными, условно-патогенными, или микробами-оппортунистами, и непатогенными микроорганизмами, но эти грани настолько размыты и настолько важную роль играет состояние макроорганизма в возникновении инфекции, что на уровне современных знаний это вряд ли возможно.
Необоснованное назначение гормональных препаратов, антибиотиков может вызывать иммунодепрессивное состояние, не говоря о тех случаях, когда врач вынужден угнетать иммуногенез для предотвращения отторжения трансплантата (например, пересадка почки) или в других случаях. Большое количество иммунокомпромиссных хозяев находится в различных стационарах (хирургические отделения, ожоговые центры, отделения реанимации и интенсивной терапии, отделения недоношенных детей и т.п.). Поэтому оппортунистические инфекции обычно носят характер госпитальных инфекций. Обычно уровень заболеваемости госпитальными инфекциями колеблется от 5 до 500 на 10 000 госпитализированных. Поэтому оппортунистические инфекции представляют собой серьезную проблему современной клинической медицины во всем мире.
Распространению госпитальных инфекций немало способствуют антисанитарные условия пребывания больных в стационарах, погрешности медицинских работников в асептике и антисептике. Часто медицинский инструментарий и аппаратура не подвергаются достаточной дезинфекции и стерилизации, иногда условно-патогенные бактерии можно обнаружить даже на перевязочном и шовном материале, в готовых лекарственных формах. В некоторых случаях условно-патогенные микроорганизмы кон-таминируют (заселяют) больничную аппаратуру, служащую для обследования и лечения больных, или аптечные приборы, используемые для приготовления лекарственных форм.
Например, контаминация псевдомонадами дистиллятора приводит к тому, что дистиллированная вода, которую используют для приготовления многих лекарственных средств для больных, содержит P.aemginosa и вместе с лекарственным средством попадает в организм больного. Диагностика оппортунистических инфекций связана с многими трудностями из-за многообразия локализации воспалительных процессов и, следовательно, симптоматики заболеваний. Кроме того, обнаружение в гное или мокроте стафилококка не является доказательством того, что стафилококк вызвал это заболевание, так как стафилококк (как и большинство других условно-патогенных микроорганизмов) является представителем нормальной микрофлоры человеческого тела.
Для доказательства этиологической значимости выделенных микроорганизмов-оппортунистов необходимы количественные исследования, доказывающие высокую концентрацию данного микроорганизма в исследуемом субстрате. Другим доказательством этиологической значимости выделенной культуры может служить положительная сероконверсия: нарастание титров антител к данному микроорганизму при наблюдении за больным в течение 2-3 нед. Однократное исследование титра антител не может служить доказательством этиологической значимости, так как диагностические титры неизвестны из-за их вариабельности у разных людей.
Обычно титры антител к представителям нормальной микрофлоры человека очень низкие и не служат целям диагностики. Большинство клинических микробиологических лабораторий и лабораторий санитарно-эпидемиологических станций мало используют технику анаэробных посевов, поэтому редко обнаруживают в исследуемом материале облигатных анаэробных возбудителей гнойно-воспалительных заболеваний. Одни из наиболее распространенных нормальных обитателей кишечника человека бактерии рода Bacteroides нередко в сочетании с другими микробами-оппортунистами вызывают локальные абсцессы брюшной полости, полости малого таза, челюстно-лицевой области и др.
Условно-патогенные бактерии могут быть обнаружены не только в патологическом материале, взятом от больного, но и в смывах с предметов окружающей среды: халатов, рук персонала больницы или аптеки, инструментов, посуды, лабораторной аппаратуры, перевязочного и шовного материала, готовых лекарственных форм. Смывы производят стерильным тампоном, смоченным стерильным изотоническим раствором хлорида натрия, с последующим посевом на среды накопления, дифференциально-диагностические и элективные среды. Выделенные чистые культуры идентифицируют до вида. По требованию лечащих врачей-эпидемиологов лаборатория проводит дополнительные исследования по определению чувствительности выделенных бактерий к антибиотикам (антибиотикограмма) или фагам, бактериоцинам и другим маркерам для расшифровки эпидемиологической ситуации в стационаре.
В эту группу входят патогенные и условно-патогенные для человека круглые формы бактерий. Среди них есть строгие анаэробы (пептококки, пептострептококки, вейлонеллы), факультативные анаэробы и аэробы (стафилококки, стрептококки, нейс-серии). Все они могут вызывать у человека гнойно-воспалительные заболевания, различающиеся по локализации и тяжести.
Клеточная стенка содержит большое количество пептидогликана, связанных с ним тейхоевых кислот, протеин А. Стафилококки хорошо растут на простых средах (рН 7,0.7,5); факультативные анаэробы. На плотных средах образуют гладкие круглые выпуклые колонии с различным пигментом. Пигмент не имеет таксономического значения. Могут расти на агаре с высоким содержанием (8-10 %) NaCl. Продуцируют сахаролитические и протеолитические ферменты. Стафилококки вырабатывают гемолизины, фибринолизин, фосфатазу, р-лактамазу, бактериоцинины, энтеротоксины, коагулазу, ДНК-азу, лейкоцидины, лецитовителлазу и др.
Стафилококки очень пластичны: быстро вырабатывают устойчивость к антибактериальным препаратам. Существенную роль в этом играют плазмиды, передающиеся с помощью трансдуцирующих фагов от одной клетки к другой. R-плазмиды детерминируют устойчивость к одному или нескольким антибиотикам, в том числе и за счет экстрацеллюлярной продукции р-лактамазы – фермента, разрушающего пенициллин, разрывающего его р-лактамное кольцо.Антигенная структура стафилококков сложная и вариабельная. Известно около 30 антигенов, представляющих собой белки, полисахариды, тейхоевые кислоты.
Протеин А обладает свойством прочно связываться с Fc-фрагментом любой молекулы IgG. При этом Fab-фрагмент молекулы иммуноглобулина остается свободным и может соединяться со специфическим антигеном. В связи с этим свойством протеин А нашел применение в диагностических методах (коагглютинация). Большинство внеклеточных веществ, продуцируемых стафилококками, также обладает антигенной активностью. Чувствительность к бактериофагам (фаготип) является стабильной генетической характеристикой, базирующейся на поверхностных рецепторах. Многие штаммы стафилококков являются лизогенными. Из а-токсина (экзотоксин) можно приготовить анатоксин.
При микробиологической диагностике отнесение культуры к роду стафилококков основывается на типичной морфологии и окраске клеток, их взаимном расположении и анаэробной ферментации глюкозы. Для видовой идентификации используют в основном 3-4 теста: продукцию плазмокоагулазы, лецитовител-лазы, анаэробную ферментацию маннита и глюкозы. В сомнительных случаях проводят тесты на наличие ДНК-азы, а-токсина.Возбудителем стафилококковых инфекций чаще бывает S. aureus, несколько реже – S. epidermidis, очень редко – S. saprophyticus. Стафилококки являются представителями нормальной микрофлоры человеческого тела, поэтому микробиологическая диагностика стафилококковых инфекций не может ограничиться выделением и идентификацией возбудителей; необходимы количественные методы исследования, т. е. определение числа микроорганизмов в пробе.
Лечение стафилококковых инфекций обычно проводят антибиотиками и сульфаниламидными препаратами. В последние годы от больных часто выделяют стафилококки, резистентные к большинству химиотерапевтических препаратов. В таких случаях для лечения используют антитоксическую противостафилококковую плазму или иммуноглобулин, полученные из крови доноров, иммунизированных стафилококковым анатоксином. Для активной иммунизации (плановых хирургических больных, беременных женщин) может быть использован адсорбированный стафилококковый анатоксин.
Стрептококки . Отдел Firmicutes, семейство Streptococcaceae, род Streptococcus. В род Streptococcus входят более 20 видов, среди которых есть представители нормальной микрофлоры человеческого тела и возбудители тяжелых инфекционных эпидемических заболеваний человека. Стрептококки – мелкие (меньше 1 мкм) шаровидные клетки, располагающиеся цепочками или попарно, грамположительны, спор не образуют, неподвижны. Большинство штаммов стрептококков образуют капсулу, состоящую из гиалуроновой кислоты. Клеточная стенка содержит белки (М-, Т- и R-антигены), углеводы (группоспецифические) и пептидогликаны.
Стрептококки группы А вырабатывают более 20 внеклеточных веществ, обладающих антигенной активностью. Наибольшее значение в патогенезе стрептококковых инфекций имеют:
- А стрептокиназа (фибринолизин) – протеолитический фермент, расщепляющий фибрин и другие белки;
- А ДНК-аза – фермент, деполимеризующий ДНК. Смесь ДНК-азы и фибринолизина способна разжижать экссудаты, лизировать венозные тромбы, поэтому может быть использована для удаления гноя и некротизированных тканей из раны;
- А эритрогенин – токсин, продуцируемый р-гемолитическими стрептококками группы А, способными вызывать скарлатину. Выделяется только лизогенными культурами.
Стандартизованный разведенный эритрогенин используют при постановке внутрикожной пробы (проба Дика) для выявления чувствительности к этому токсину (восприимчивость к скарлатине).
Нейссерии . Отдел Gracilicutes, семейство Niesseriaceae, род Niesseria. Наиболее патогенные для человека виды нейссерий (N. gonorrhoeae и N. meningitidis) описаны в главах, посвященных инфекциям, передающимся контактным (гонорея) и респираторным (менингококковый менингит) путями.
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]Читайте также:


