Гиперкератоз губы что это такое лечение
Гиперкератозы — группа заболеваний, связанная с утолщением рогового слоя эпидермиса из-за большого содержания кератина или фибриллярного белка, делающего нашу кожу прочной (по прочности он уступает только хитину).
Из этого белка состоит цитоскелет клеток эпителия (верхнего слоя кожи и слизистых оболочек) и придатки кожи (волосы, ногти). Поэтому часто говорят о гиперкератозе кожи, гиперкератозе плоского эпителия шейки матки, гиперкератозе ногтей. Утолщение рогового слоя кожи и придатков лечит дерматолог, с гиперкератозом шейки матки нужно идти к гинекологу.
Причины появления
Общепринятой классификации гиперкератозов нет, потому что причины заболевания (этиология) и механизм его развития (патогенез) на сегодня до конца не изучены и во многих случаях остаются загадкой.
По причине болезни гиперкератозы обычно делят на:
Гиперкератоз — слово латинского происхождения и переводится как hyper – много, keratosis — кератинизация (много кератина или рогового вещества).
Рисунок 1. Строение кожи

Единственная причина болезни — утолщение рогового слоя эпидермиса или избыток кератина.
Факторы, способствующие развитию гиперкератоза, делят на эндогенные (внешние) и экзогенные (внутренние).
Это давление на ткани извне. Защитной реакцией клеток при повреждении и усиленном давление, является ускоренное деление. Так и образуется утолщение кожи. Всем людям знаком гиперкератоз стоп (смотрите фото).
Рисунок 2. Обычный гиперкератоз стоп

Его появление связано с большой нагрузкой на стопы (длительным давлением) при ходьбе и возрастным ослаблением микроциркуляции в этой зоне.
Рисунок 3. Выраженный гиперкератоз стоп (натоптыши)

К факторам, способствующим развитию гиперкератоза стоп, относят:
Выраженный гиперкератоз стоп часто называют натоптышами. Условно систематизировать причины проблем с роговым слоем на стопах можно систематизировать еще и способом, указанным в таблице.

Рисунок 5. Стопа Мортона

Гиперкератоз ладоней развивается при работе с инструментами, вызывающими давление или трение тканей (нож, топор, молоток). Именно так формируется утолщения рогового слоя на ладонной поверхности кисти.
Рисунок 6. Ладонный гиперкератоз (мозоли)

К ним относят системные заболевания с хроническим течением:
- псориаз;
- обменные патологии (сахарный диабет);
- неврологические болезни;
- ихтиоз;
- витаминная недостаточность (вит. А и вит. С).
Любые причины, влияющие на тактильную чувствительность кожи (полиневропатия), способствующие нарушению питания тканей эпидермиса (венозная недостаточность, капилляропатии) могут привести к развитию кератоза.
И отдельно выделяют гинекологическую патологию — гиперкератоз плоского эпителия, выстилающего шейку матки (цервикс).
Рисунок 7. Гиперкератоз плоского эпителия шейки матки

- ЗППП (хламидии, гонококки);
- вирусная инфекция (ВПЧ — папилломавирус);
- воспалительные процессы влагалища;
- травмы слизистой выстилки цервикса (при искусственном аборте, насилии, вследствие установки спирали, родов, крайне редко в результате инструментального осмотра шейки матки).
Утолщение слизистой выстилки цервикса один из признаков рака шейки матки. Провоцируют недуг стрессы и переохлаждения.
Симптомы
Симптомы гиперкиратозов зависят от клинической картины болезни. По клинике эту патологию принято дифференцировать (разделять) на кератозы:
- диффузный;
- фолликулярный;
- бородавчатый;
- многоформный;
- диссеминированный;
- лентикулярный (например, лентикулярный кератоз Флегеля);
- себорейный (старческие бородавки);
- кератодермии.
Первая группа заболеваний протекает с обширным поражением участков кожи по всему телу.
Рисунок 8. Диффузный гиперкератоз

Фолликулярные же, наоборот, характеризуются поражением очень участка кожи, как раз вокруг волосяного фолликула (отсюда и название болезни).
Рисунок 9. Фолликулярный гиперкератоз
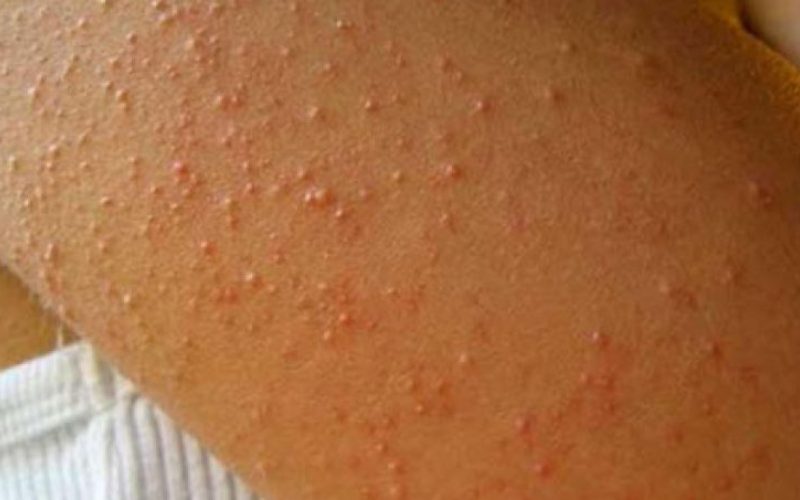
Бородавчатые кератозы — тоже имеют типичный внешний вид. Они очень похожи на бородавки.
Многоморфные кератозы развиваются на фоне поражений разных органов и системы и сочетаются с изменениями на слизистых и придатках кожи (волосах, зубах, ногтях).
Себорейный гиперкератоз выглядит как возвышающаяся над поверхностью кожи бородавка, темного цвета с шелушащейся поверхностью. Причины его развития неизвестны. Эти изменения кожи считают возрастными.
Рисунок 10. Себорейный гиперкератоз

Рисунок 11. Себорейный гиперкератоз (общая картина)

Диссеминированная форма болезни имеет хроническое течение. Причины болезни неизвестны, но обострения случаются при длительной инсоляции (солнечном облучении). На коже появляются элементы разной формы, напоминающие волоски (короткие и толстые).
Рисунок 12. Диссеминированная форма болезни

Многоморфный и лентикулярный кератозы обычно это врожденные или наследственные заболевания. Некоторые проявляются с первых дней жизни ребенка (врожденная пахионихия), другие в подростковом и юношеском возрасте и сохраняются на протяжении жизни. И могут сопровождаться изменением ногтевых пластин, нарушением зубов и костей. К этой же категории относят и наследственные кератодермии, чаще всего это заболевание является наследственным и характеризуется очень сильным ороговением тканей.
Рисунок 13. Кератодермия

Рисунок 14. Кератодермия у ребенка

Лентикулярный кератоз чаще возникает чаще у мужчин, которым за 30, у женщин гиперкератоз больше возрастной нормы развивается реже. Болезнь протекает с поражением тыльной стороны стопы, груди, спины, рук, реже роговые папулки обнаруживают на ушных раковинах и слизистой выстилки ротовой полости. Это желтовато-оранжевые грубые участки кожи диаметром 1-5 мм.
Встречается и врожденный ихтиоз.
Рисунок 15. Врожденный ихтиоз

Но это тема для отдельной статьи. Эти патологии имеют разные формы и, соответственно, разные симптомы.
В эту классификацию не включают актинический кератоз. Заболевание хроническое, развивается медленно. Считается, что по причине гиперинсоляции. Кожа как будто накапливает негативное влияние солнечной радиации, а затем трансформируется (изменяется).
Рисунок 16. Актинический кератоз

Вариантов этой болезни много. И симптомы могут отличаться, сохраняется лишь один важный признак — огрубение участка кожи.
По способу, которым медики дифференцируют гиперкератозы, пациенты обычно не ищут болезнь. А что вы спрашиваете? Это гиперкератоз:
- стоп (подошвенный или плантарный) и ногтей;
- кистей;
- красной каймы губ;
- лица;
- кожи головы;
- шеи, груди, спины, локтей, коленей;
- плоского эпителия цервикса.
Утолщение рогового слоя стоп — распространенная патология, которой редко придают должное значение на раннем этапе болезни. Первые признаки появляются в возрасте 20-30 лет и обычно считаются косметическим дефектом. Причины болезни как традиционные, так и специфические.
Рисунок 17. Выраженный гиперкератоз стоп на фоне сахарного диабета

Рисунок 18. Выраженный гиперкератоз при неправильном ухоже за пятками

На внутренней поверхности стопы огрубление кожи встречается при неправильном положении пятки (слабые мышцы или связки голеностопа). Если у вас каблук быстро снашивается с внутренней стороны, замените обувь, и вы избежите гиперкератоза.
Рисунок 19. Ногтевой гиперкератоз на фоне грибкового поражения ногтей

Развивается эта форма чаще на фоне наследственных и грибковых патологий, реже сопровождает обменные нарушения и травмы. Самостоятельно этот вид кератоза не встречается.
Подологи классифицируют плантарный (подошвенный) кератоз, включая в него и ногтевую форму:
- мозоли (мягкая, васкулярная, стержневая, сухая);
- подногтевая форма.
В международной практике мозоли классифицируют на 9 подвидов мозолей: твердая и мягкая сосудистая (васкулярная) и нейрососудтистая, папиллярная и нейрофиброзная, с ядром (шипом) и с белым угрем, и, наконец, подногтевая форма кератоза.
Сухая мозоль или по-латыни callus — это небольшой участок утолщения с ровными и четкими границами, желтого оттенка. Возникает в участках постоянного давления. Распространенный вариант.
Рисунок 20. Сухая мозоль

Папиллярная мозоль мало отличается от твердого варианта патологии. Но специалисты понимают, что сосочки дермы в этом случае увеличены. Ее контуры белые, и она болезненна.
Рисунок 21. Стержневая мозоль

Рисунок 22. Стержневая мозоль (схема)

Рисунок 23. Стержневая мозоль на фоне грибкового поражения стопы

Мягкая мозоль в народе часто называется водянкой и бывает она с серозным или кровянистым содержимым, часто локализуется между пальцами и в области ахиллесова сухожилия.
Рисунок 24. Мягкая мозоль

Рисунок 25. Мягкая мозоль

Такая мозоль образуется только на нежной коже без загрубления. То есть там, где верхний слой эпидермиса не пересыхает.
Нейрососудистый вариант мозоли появляется исключительно в области пальцев нижних конечностей, на самых их кончиках. Такая мозоль крайне болезненна, и ее трудно лечить. По виду это кто кератиновый клин, сосочки увеличены.
Нейрофиброзная мозоль имеет всего 2 отличия от нейрососудистой:
- она тверже;
- образуется на подошве (на плюсне).
Ее особенность — круглая форма с плоско вдавленными сосочками 2 слоя кожи (дермы).
Рисунок 26. Вид и характеристика мозоли

Это заболевание поражает и внешнюю и тыльную сторону кистей. Может развиваться после контакта с агрессивными химическими соединениями, вследствие гиповитаминозов и аллергий.
Рисунок 27. Гиперкератоз кистей

Диагностируется обычно совместно с другими видами кератозов.
Рисунок 28. Гиперкератоз кожи волосистой части головы

Рисунок 28. Гиперкератоз кожи лица

Неприятное явление, характеризуется появлением бугорков утолщенной кожи на лице и коже головы, которые часто инфицируются и доставляют массу неприятностей пациентам, в том числе психологический дискомфорт.
Рисунок 29. Гиперкератоз шеи

Рисунок 30. Гиперкератоз кожи в области груди

Это чаще возрастные изменения кожи или старческий гиперкератоз.
Может быть следствием профессиональной деятельности, связанной с давлением на эти области, авитаминозом и обменными нарушениями.
Рисунок 33. Гиперкератоз кожи локтей

Зона ороговения обычно не превышает 20 мм и располагается в области нижней губы. Область ороговения не выступает над поверхностью кожи и даже слегка западает. Может быть предраковым признаком (ограниченный предраковый гиперкератоз).
Лечение
Лечение гиперкератоза зависит от причин недуга и формы, которую она приняла. Например, фолликулярную форму болезни сегодня лечить нечем. Если причина болезни в поражении внутренних органов, лечение основного заболевания приводит к исчезновению симптомов гиперкератоза. Симптоматической терапией является мазь от гиперкератоза с содержанием фруктовых кислот либо на основе молочнокислых продуктов.
Ни скрабы, ни пилинги использовать нельзя! Это вызывает ухудшение состояния и присоединению бактериальной инфекции (развитию пиодермии).
За рубежом лечение гиперкератоза стоп принято проводит в кабинете врача-специалиста (подолога либо подиатора). Кроме лечения, врач рекомендует коррекцию причин, которые привели к патологии:
- подбирает обувь;
- рекомендует лечение грибковых поражений;
- и специальные индивидуальные ортопедические стельки.
В нашей стране мало подобных центров. Участки избыточного ороговения удаляют с помощью специальных медицинских инструментов и аппаратов (фрез, скальпелей). Пациентам рекомендуют специальные корректоры и даже протезы, помогающие иначе распределить нагрузку на стопы.
Дома рекомендуется регулярно удалять ороговение с помощью:
- пемзы;
- специальных щеточек;
- жестких мочалок;
- лезвия;
- пилингов и скрабов;
- солевых ванночек;
- местных средств на основе мочевины (Фореталь Плюс).
Существуют и специальные наружные средства для устранения гиперкератозов — крема-кератолитики, и бальзамы-увлажнители, пасты и гели, содержащие мочевину, салициловую или уксусную кислоту.
В кабинете врача-подолога могут использовать агрессивные средства — щелочи, лазерную и криокоагуляцию, кюретаж.
Лечение гиперкератозов длительное, если причину выяснить или устранить невозможно, терапия будет пожизненной.
В тяжелых случаях назначают гормональные мази, облегчающие отшелушивание рогового слоя и ускоряющие заживление, клобетазоловую или флуацинолоновую мази.
Гиперкератоз шейки матки лечится в основном с помощью аппаратных и хирургических методов:
- воздействие ультразвуком;
- холодовая терапия (криолечение);
- лазерная коррекция;
- конизация (электро- и с помощью скальпеля) — устранение измененной ткани;
- ампутация матки и шейки.
Внутрь и вагинально назначают пробиотики для поддержания нормального баланса микрофлоры влагалища. Витаминотерапия (А, В 9 и С).
Осложнения
Воспаление, боль, проникновение в ткани бактерий и их размножение — основные осложнения гиперкератозов. Некоторые формы могут перерождаться в злокачественные образования.
Профилактика
Профилактики врожденных и наследственных патологий нет. Для лечения приобретенных кератозов специалисты рекомендуют:
- избегать ношения тесной одежды и обуви;
- избегать контакта с агрессивными веществами и аллергенами;
- своевременно лечить повреждения, травмы и деформации стопы;
- использовать специальные вкладыши и ортопедические стельки при наличии врожденных деформаций стопы, вальгусной деформации голени или дисплазии тазобедренного сустава;
- своевременно лечить грибковые поражения кожи и ногтей.
Ортопеды рекомендуют менять обувь, не носить постоянно одну и ту же модель, чтобы избежать давления на одни и те же суставы и участки кожи.
При изучении анамнеза у больных раком губ удается выяснить, что у большей части из них появлению опухоли предшествовали длительные патологические процессы в виде ограниченных очагов уплотнения, изъязвления, рецидивирующих хейлитов, упорно не заживающих трещин. Всесоюзным комитетом по изучению опухолей головы и шеи рекомендована следующая классификация предопухолевых процессов красной каймы губ.
Классификация предопухолевых процессов красной каймы губ
I. С высокой частотой озлокачествления (облигатные).
- 1. Бородавчатый предрак.
- 2. Ограниченный гиперкератоз.
- 3. Хейлит Манганотти.
II. С меньшей частотой озлокачествления (факультативные).
- 1. Лейкоплакия (веррукозная форма).
- 2. Кератоакантома.
- 3. Кожный рог.
- 4. Папиллома.
- 5. Эрозивно-язвенная и гиперкератотическая формы красной волчанки и красного плоского лишая,
- 6. Постлучевой хейлит.
Гистологически бородавчатый предрак характеризуется локализованной пролиферацией эпителия с явлениями акантоза, дискомплексации и полиморфизма клеток шиловидного слоя, выраженного ороговения. Дерма обычно инфильтрирована, содержит большое количество плазматических клеток и лаброцитов.

Клиника. Развивается бородавчатый предрак, как правило, на нижней губе. При этом, кроме локального очага поражения, какие-либо другие изменения со стороны красной каймы могут отсутствовать. Очаг поражения представлен плотноватым на ощупь узелковым образованием диаметром до 0,7—1,0 см, которое возвышается над окружающими тканями, имеет четкие границы и бугристую поверхность серовато-бурого цвета (рис. 26). Иногда на поверхности образования имеются чешуйки, после удаления которых остается кровоточащая эрозия. Внешне бородавчатый предрак напоминает вульгарную бородавку и папиллому, но от первой его отличает отсутствие на поверхности нитевидных сосочков, а от второй — более широкое основание и локализация строго в области красной каймы или ближе к зоне перехода ее в кожу. Озлокачествление может произойти в ближайшие месяцы после появления очага поражения либо через несколько лет.
Ограниченный гиперкератоз патоморфологически характеризуется как процесс пролиферации всех слоев эпителия на относительно ограниченном участке с резко выраженными явлениями гиперкератоза.
Клиника. Очаг поражения при ограниченном гиперкератозе выглядит в виде слегка западающего участка красной каймы неправильной формы, покрытого чешуйками ороговевающего эпителия. Из-за резко выраженных явлений гиперкератоза поверхность очага поражения имеет серовато-белый цвет. При попытке удалить плотно фиксированные чешуйки возникает небольшое кровотечение. В отличие от красной волчанки и красного плоского лишая при ограниченном гиперкератозе явления воспаления в виде гиперемии и инфильтрации в зоне поражения и окружающих тканей отсутствуют. Озлокачествление при ограниченном гиперкератозе может наступить уже спустя 6—12 мес после появления первых признаков заболевания.
Хейлит Манганотти, или так называемый преканкрозный абразивный хейлит, характеризуется следующей гистологической картиной. Имеется дефект эпителия, заполненный соединительной тканью, обильно инфильтрированной клеточными элементами: лимфоцитами, гистиоцитами,плазматическими клетками илаброцитами. По краям дефекта наблюдается пролиферация эпителия, который в виде тяжей может проникать в ткань, заполняющую дефект. Отмечается дискомплексация и атипия клеток шиловидного слоя, в дерме — полнокровие сосудов, клеточная инфильтрация.

Клиника. Очаг поражения при хейлите Манганотти представлен одной или несколькими поверхностно расположенными эрозиями неправильной формы (рис. 27). Поверхность эрозии гладкая, красного цвета. Подлежащие ткани без выраженной инфильтрации. На поверхности эрозии могут образовываться корки, после удаления которых отмечается легкая кровоточивость. Под влиянием проводимого лечения или даже без него наступает эпителизация эрозии, но спустя тот или иной промежуток времени в зоне бывшего поражения либо по-соседству появляется новая эрозия. И так повторяются неоднократно. Признаки озлокачествления могут выявиться уже спустя 4—6 мес после появления первой эрозии, но часто этот период растягивается на несколько лет. Клиническими признаками озлокачествления при хейлите Манганотти являются: отсутствие тенденции к заживлению очередной эрозии, появление на поверхности эрозии сосочковых разрастаний, усиление инфильтрации подлежащих и окружающих тканей.
Патоморфологическая сущность и клинические проявления веррукозной формы лейкоплакии были изложены нами при описании клиники предопухолевых поражений слизистой оболочки полости рта.
Кератоакантома — сравнительно редко встречающаяся быстрорастущая эпителиальная опухоль. В центре опухоли, возвышающейся над поверхностью красной каймы, имеется кратерообразное углубление, заполненное роговыми массами. В эпителии, выстилающем дно кратера, при гистологическом исследовании обнаруживают явления акентоза. Отдельные тяжи эпителия могут глубоко проникать в подлежащие ткани. В строме имеются признаки воспаления со скоплением вокруг сосудов лимфоидных и плазматических клеток.

Клиника. В развитии кератоакантомы выделяют стадию роста, стадию расцвета (стабилизации) и стадию регресса. Очаг поражения на ранней стадии развития опухоли имеет вид полушаровидного узла. По мере роста опухоли поверхность ее приобретает серовато-красную окраску, а в центре появляется кратерообразное углубление, заполненное плотной роговой пробкой. После удаления роговых масс кровотечения обычно не наблюдается. За короткое время (4—6 нед) опухоль может достигнуть больших размеров — до 2 см в диаметре (рис. 28), после чего наблюдается самопроизвольная регрессия с образованием рубца на месте бывшего новообразования. Однако в ряде случаев наблюдается озлокачествление, признаком которого служит отсутствие тенденции к регрессии опухоли, появление уплотнения тканей в ее основании, возникновение кровотечения после удаления роговых масс.
Гистологически кожный рог может быть охарактеризован как ограниченная гиперплазия эпителия с резко выраженным гиперкератозом.
Клиника. Очаг поражения представлен плотным конусовидным возвышением на широком основании серовато-коричневого цвета. На окружающей красной кайме нередко могут выявляться и другие очаги поражения — лейкоплакия, красная волчанка. Растет образование медленно, периодически может наблюдаться самопроизвольное отторжение роговой массы. Признаками озлокачествления являются появление уплотнения в основании кожного рога, усиление процессов ороговения.
Патоморфологическая сущность и клинические проявления папиллом, эрозивно-язвенной формы красной волчанки и красного плоского лишая, а также постлучевого хейлита были изложены нами при описании клиники предопухолевых поражений слизистой оболочки полости рта.
Что же касается хронических диффузных воспалительных изменений красной каймы губ при метеорологическом и гландулярном хейлите, а также рубцовых изменений после травм и операций, то вероятность озлокачествления в подобных случаях невелика. В связи с этим указанные изменения следует расценивать лишь как фоновые.

Хирургическое лечение больных очаговыми предопухолевыми заболеваниями губ может быть осуществлено путем иссечения патологического очага, электрокоагуляции и криодеструкции. При небольших по площади очагах поражения красной каймы губ предпочтение следует отдать ножевому иссечению, так как при этом удаляемые ткани могут быть подвергнуты гистологическому исследованию, а после заживления операционной раны формируется малозаметный, нежный рубец. Направление проводимых разрезов зависит от размеров, формы и локализации очага поражения (рис. 29). Электрокоагуляция показана при папилломатозе и других формах множественного мелкоочагового поражения губ. Криодеструкцию целесообразно применять при поверхностном, но обширном по площади поражении красной каймы губ. Достоинством этого метода является бескровность и относительная простота вмешательства, а недостатком — длительность периода отторжения некротизированной ткани и эпителизации.
Кератоз (фото можно увидеть ниже) – это процесс ороговения клеток эпителия и эпидермиса. В норме этот процесс происходит только в клетках кожи, а слизистые организма не ороговевают. Появление на них роговых чешуек называется кератозом, а избыточное ороговение эпидермиса – гиперкератозом. Эти заболевания имеют схожую природу, но их причины и симптомы могут очень сильно различаться.

Гиперкератоз – это избыточное ороговение кожи
Причины возникновения
Процесс ороговения характерен для эпидермиса (многослойного ороговевающего эпителия). В норме клетки кожи постепенно перемещаются из нижнего слоя в верхний, в процессе накапливая кератин – вещество, которое делает их более прочными и устойчивыми к внешним воздействиям. Верхний слой кожи представляет собой полностью ороговевшие клетки – они теряют жизнеспособность, но защищают находящиеся под ними живые клетки от перепадов температур, механических повреждений, ультрафиолета и других неблагоприятных факторов.
Нарушение этого процесса называется гиперкератозом. У здоровых людей может развиться гиперкератоз стоп, реже – локтей или коленей. Причина в том, что неудобная обувь, длительная ходьба и другие виды давления вызывают защитную реакцию – кожа утолщается в тех местах, где механические воздействия на неё наиболее сильные. Ещё один пример подобного процесса – образование уплотнений на пальцах у гитаристов. Это считается вариантом нормы, если уплотнения не болезненны и не нарушают функцию конечности.
Патологические причины гиперкератоза:
- Нарушение обменных процессов в коже (сахарный диабет, патологии щитовидной железы и надпочечников);
- Наследственные кожные болезни (ихтиоз, кератодермия);
- Воспалительные заболевания (различные виды лишаев);
- Псориаз;
- Нарушение процесса регенерации на месте травм;
- Новообразования (доброкачественные и злокачественные).
Сам по себе гиперкератоз никогда не является самостоятельным заболеванием – он признак другой, более серьёзной патологии.
Классификация
По особенностям течения болезни выделяют фолликулярный гиперкератоз, лентикулярную и диссеминированную форму патологии.
Группы риска
Гиперкератоз стоп чаще возникает у людей с избыточным весом, плоскостопием, нарушением осанки и хромотой. Это связано с усилением или неравномерным распределением нагрузки на эпидермис. Патологический гиперкератоз чаще возникает у людей с серьёзными патологиями органов эндокринной системы, страдающих кожными болезнями. Прямой связи с особенностями личной гигиены нет – чистоплотные люди страдают гиперкератозом примерно с той же частотой, что и пренебрегающие регулярным мытьём. Лентикулярный гиперкератоз имеет определённую связь с избыточным пребыванием на солнце.
Симптомы
Основной симптом патологии – утолщение кожи в тех областях, где возникает сильное давление. Поражённые участки выглядят как уплотнения, чувствительность в них снижена, цвет кожи может быть изменён на более светлый или более тёмный. На ранней стадии кожа просто кажется более грубой, чем соседние ткани, затем появляется утолщение. Тяжёлая форма гиперкератоза стоп может нарушать походку.
Симптомы у детей
У детей эта патология обычно сопровождает другие детские проблемы с кожей, чаще всего атопический дерматит. Механизм развития достаточно прост – воспалённая кожа гораздо чувствительнее к внешним воздействиям, особенно если ребёнок постоянно чешет её. Именно поэтому поражения кожи характерны для мест расчёсов. После полового созревания и гормональной перестройки организма такая патология может пройти самостоятельно.
Лечение
Существует несколько способов избавиться от кератоза – косметический, медикаментозный и хирургический. Косметическое лечение подходит для ранних стадий, когда кожа только начинает огрубевать. Оно включает в себя использование питательных, увлажняющих и смягчающих кремов, ножных ванночек, распаривания ног и пемзы. Обязательно требуется подбор удобной обуви, которая не будет натирать. Хорошо зарекомендовали себя народные средства – ванночки с ромашкой, календулой, сосновой корой и хвоей. Они не только размягчают кожу, но и устраняют бактерии, которые поддерживают воспалительный процесс.
![]()
Гиперкератоз
Медикаментозное лечение требует комплексного подхода. Первое, что нужно сделать, это выяснить причины ороговения кожи и вылечить основное заболевание или добиться ремиссии. Из универсальных рекомендаций обычно советуют подобрать сбалансированную диету, нормализовать вес, принимать витаминные комплексы. Для облегчения самочувствия рекомендуется использовать эфирные масла лаванды, сосны или мелиссы.
Для борьбы непосредственно с кератозом используются кератолитические мази. Эти средства содержат компоненты, расщепляющие роговой слой и обладающие антисептическим действием. Дополнительно может быть добавлен противогрибковый или противовоспалительный компонент. В составе мазей присутствуют ферменты, едкие вещества (сера, мочевина, фенол), слабые кислоты или щёлочи.
Применение кератолитической мази происходит в несколько приёмов:
- Нужно вымыть поражённую часть тела, можно предварительно распарить кожу;
- Нанести мазь на чистую сухую или слегка влажную кожу;
- Подождать около 10 минут (точнее указано в инструкции к каждой мази);
- Мазь смыть, удалить ороговевшие участки кожи с помощью режущих инструментов.
Себорейный кератоз лечат с помощью нескольких типов мазей – используются кератолитики (мозолин, акридерм), средства с подсушивающим эффектом (салициловая кислота), антисептические препараты и средства, нормализующие жирность кожи. Обязательно подобрать правильный уход и соблюдать правила личной гигиены – только так кожа вернёт себе первозданный вид.
Тяжёлый гиперкератоз лечат хирургически. Показания – это крупные участки ороговения, которые причиняют боль, мешают ходить или нарушают внешний вид кожи, при этом не поддаются медикаментозному лечению. Для удаления поражённых участков используется жидкий азот, лазер либо радиохирургия. Особенно крупные участки удаляются скальпелем.
Чтобы вылечить фолликулярный кератоз на различных частях тела, используются пилинги – срединный или глубокий. В данном случае это не косметическая, а медицинская процедура, которая удаляет полностью верхний слой эпидермиса, после чего он восстанавливается заново. За кожей после пилинга требуется особый уход.
Осложнения и прогнозы
Наиболее частое осложнение гиперкератоза – мозоли. Это образование из ороговевшего слоя, который отторгается от кожи с воспалительной реакцией и образованием пузырька с жидкостью. С мозолями сталкивался каждый, и лечение таких процессов достаточно простое – необходимо проколоть пузырёк, выпустить из него жидкость и заклеить бактерицидным или кератолитическим пластырем. Опасности для жизни и здоровья мозоли не представляют.
![]()
Фолликулярный кератоз
Фолликулярный кератоз, который поражает определённый участок тела, может создать проблемы с внешним видом, особенно если он на лице. Это поправимо с помощью пилингов, так что прогноз для жизни и трудоспособности можно назвать благоприятным. Тем не менее, если болезнь постоянно рецидивирует, это снижает качество жизни пациента.
Себорейный кератоз, который чаще всего является признаком более серьёзной патологии, не оценивается как самостоятельное заболевание. Он может расширять зону поражения и ухудшать качество жизни из-за ухудшения внешнего вида. Тем не менее, прогноз собственно по кератозу благоприятен.
Единственный вид кератоза, которого стоит опасаться – бородавчатый. Особенно, если новообразование на коже покрывается трещинами, постоянно подвергается травмирующим воздействиям или внезапно изменило свой внешний вид. Бородавчатые кератозы склонны к перерождению в доброкачественные и злокачественные опухоли.
Профилактика
Чтобы профилактировать себорейный кератоз, следует уделить внимание уходу за кожей в целом, а также состоянию иммунной и эндокринной системы. Избежать такой патологии поможет регулярный душ, использование кремов и гелей для тела, нормализующих выработку кожного сала, а также здоровое питание с достаточным поступлением витаминов. Если же появилось шелушение кожи, следует обратиться к врачу, чтобы пройти обследование – возможно, причина в серьёзном заболевании.
Если появился бородавчатый гиперкератоз, следует немедленно начинать лечение, поскольку этот вид избыточного ороговения представляет опасность для здоровья. Избежать появления
Той патологии сложно, поскольку её причины неизвестны до конца.
Другие виды гиперкератоза – фолликулярный, старческий, лентикулярный – профилактировать сложно из-за отсутствия точных данных об их причинах.
Читайте также:


