Гигиена при генитальных инфекциях

Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что такое половые инфекции? Когда они появились?
В медицинской научной литературе под термином половые инфекции понимают совокупность инфекционных заболеваний, которые поражают органы мужской и женской половой системы и части мочевыводящего тракта (уретра, мочеточник, мочевой пузырь).
Как видно из определения, речь идет исключительно об инфекционных заболеваниях, которые вызываются определенным возбудителем – каким-либо патогенным микроорганизмом, поражающим мочеполовые органы, как мужчин, так и женщин. Довольно обширная группа половых инфекций включает в себя список заболеваний, передающихся половым путем (ЗППП), которые поражают те же органы. Инфекции, передающиеся половым путем, имеют синоним – венерические болезни.
Однако существенная разница между группой ЗППП и всеми половыми инфекциями заключается в том, что последние могут передаваться не только половым путем, но и контактным, и поражать другие органы и системы, кроме мочевыделительной системы (например, печень, иммунитет).
Поэтому довольно часто под половыми инфекциями подразумевают исключительно группу заболеваний, передающихся половым путем, что не совсем верно. Перечень половых инфекций достаточно широк, а возбудитель заболевания может передаваться как при половом контакте, так и при бытовом (например, несоблюдение личной гигиены, пренебрежение правилами стерильности в медицинских учреждениях, ранения и т.д.).
Время появления половых инфекций точно установить невозможно. Однако они известны с глубокой древности – еще врачи Китая, Рима, Греции, Египта и Индии описывали различные проявления данного вида заболеваний. Родиной многих половых инфекций считают Африку, где в дикой природе обнаруживаются микроорганизмы, генетически и морфологически сходные с патогенными возбудителями.
Возбудители половых инфекций – патогенные и условно-патогенные
микроорганизмы
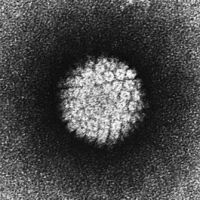
Возбудителем половой инфекции может быть патогенный, или условно-патогенный микроорганизм. Что это значит?
Патогенный микроорганизм никогда в норме не обнаруживается в составе микрофлоры того или иного органа человека, а при попадании в организм вызывает развитие инфекционно-воспалительного процесса с особенностями, свойственными данному возбудителю. К основным патогенным микроорганизмам, которые вызывают развитие половых инфекций, относят:
- Бледная трепонема (Treponema pallidum) – возбудитель сифилиса;
- Нейссерия гонорея (Neisseria gonorrhoeae) – возбудитель гонореи;
- Трихомонада (Trichomonas vaginalis) – возбудитель трихомониаза (трихомоноза);
- Хламидия (Chlamydia trachomatis) – возбудитель хламидиоза;
- Вирус герпеса (Human herpesvirus);
- Вирус папилломы человека (HPV — Human Papillomavirus) – возбудитель папиллом, кондилом, эрозии шейки матки.
Мы перечислили лишь ряд основных патогенных микроорганизмов, которые способны вызывать половые инфекции. Все патогенные микроорганизмы способны передаваться половым путем, но некоторые из них имеют также контактный путь распространения.
Условно-патогенные микроорганизмы вызывают инфекции половых путей, но данные заболевания не являются венерическими. Условно-патогенные микроорганизмы присутствуют в норме в составе микрофлоры того или иного органа. Когда нарушается нормальное соотношение количества микроорганизмов микрофлоры человека, эти бактерии способны вызвать инфекционно-воспалительный процесс, локализованный в мочеполовых органах. К условно-патогенным микроорганизмам относят дрожжевые грибки (Candida Albicans), стафилококки, стрептококки, гарднереллу и ряд других, менее значимых. Данные микроорганизмы вызывают кольпиты, бактериальные вагинозы, неспецифические уретриты и т.д.
Классификация
Какие заболевания относят к половым инфекциям?
| Бактериальные половые инфекции | Вирусные половые инфекции | Грибковые половые инфекции | Протозойные половые инфекции | Паразитарные половые инфекции |
| Донованоз | СПИД | Кандидозы | Трихомониаз | Чесотка |
| Мягкий шанкр | Генитальный герпес | Фтириаз | ||
| Сифилис (Люис) | Папилломы | |||
| Венерическая лимфогранулема | Кондиломы | |||
| Гонорея (триппер) | Цитомегаловирусная инфекция | |||
| Хламидиоз | Контагиозный моллюск | |||
| Уреаплазмоз | Саркома Капоши | |||
| Микоплазмоз | Гепатит |
Синдром приобретенного иммунодефицита (СПИД) и гепатит являются социально значимыми заболеваниями, которые включаются в различные классификации патологий. Поскольку СПИД и гепатит передаются половым путем, то их относят к группе ЗППП, включенной в более общую – половые инфекции.
Мужские и женские половые инфекции – общая характеристика
Многие люди предпринимают попытки разделить половые инфекции на мужские и женские, руководствуясь различными проявлениями заболевания. Однако такая попытка основана лишь на различии симптомов у мужчин и женщин, которыми проявляется одна и та же половая инфекция. В целом их невозможно разделить на мужские и женские, поскольку оба пола страдают одними и теми же заболеваниями, которые передаются чаще всего при любовных контактах. Половые инфекции, как у мужчин, так и у женщин вызываются одними и теми же возбудителями, но течение заболевания различается в связи с разным строением половой системы.
Возбудитель поражает различные органы репродуктивной системы у женщин и мужчин, всегда вызывая воспалительный процесс. Следует помнить, что половая инфекция характеризуется тем, что имеется определенный возбудитель (патогенный микроорганизм), который внедряется в слизистую различных органов половой системы, вызывая воспаление последних. Данный воспалительный процесс может протекать по-разному, в зависимости от состояния иммунной системы, наличия других инфекций и т.д. Чтобы не писать диагноз, например, "гонорейный уретрит", "гонорейный вагинит" или "гонорейный аднексит", врачи приняли решение именовать заболевание просто гонорея, с уточнением пораженного органа (например, гонорея, уретрит и т.д.). Таким же образом поступают и в случае с другими половыми инфекциями - то есть указывают в качестве основного диагноза наименование заболевания и уточняют, какой орган поражен.
Следует помнить, что половые инфекции могут поражать несколько органов мочеполового тракта одновременно. Или же сначала развивается поражение одного органа, а затем вовлекаются другие. В данном случае речь идет о генерализации патологического процесса (осложнении), то есть о вовлечении в воспалительную реакцию других органов.
На основании поражаемых органов все половые инфекции можно условно разделить на женские и мужские. Так, к чисто "мужским" патологиям можно отнести следующие нозологии, вызываемые возбудителем половой инфекции:
1. Воспаление полового члена (например, баланит, баланопостит).
2. Воспаление предстательной железы.
Чисто "женскими" являются следующие заболевания, вызванные возбудителями половых инфекций:
1. Воспаление яичников.
2. Воспаление матки.
3. Воспаление маточных труб.
4. Воспаление шейки матки.
5. Воспаление влагалища (вагинит).
Уретрит (воспаление мочеиспускательного канала), цистит (воспаление мочевого пузыря), а также воспаление почек или мочеточников являются универсальными заболеваниями, при заражении половой инфекцией одинаково часто поражающими как мужчин, так и женщин.
Воспалительные очаги половой инфекции могут располагаться во рту, влагалище, уретре, в анусе, прямой кишке или области промежности, как у мужчин, так и у женщин. В данной ситуации расположение воспалительного очага зависит от типа контакта, в результате которого произошло заражение. Например, оральный секс может привести к развитию гонореи ротовой полости, а анальный контакт, соответственно, вызовет гонорею ануса или прямой кишки, и т.д.
Мочеполовые инфекции – общая характеристика
Практически любая половая инфекция сочетается с мочеполовой, поскольку уретрит является одним из основных, и наиболее часто встречающихся признаков развития ЗППП. Заражение мочевыделительных органов возбудителями половых инфекций происходит ввиду их анатомической близости. Так, уретра (мочеиспускательный канал) расположена рядом с влагалищем у женщин и семявыносящим протоком у мужчин.
Уретрит у мужчин является состоянием, более сложным для лечения, чем у женщин, поскольку длина канала гораздо больше. Так, длина мужской уретры составляет 12-15 см, а женской – лишь 4-5 см. В данной ситуации уретрит у женщин легче подвергается излечению, однако риск развития осложнений также более высок, поскольку возбудителю для перехода в иные органы нужно преодолеть небольшое расстояние. У мужчин же уретрит излечивается сложнее, но риск и скорость развития осложнений несколько ниже, поскольку возбудителю необходимо преодолеть значительное расстояние до других органов.
Общие симптомы всех половых инфекций
Пути заражения
Поскольку возбудители половых инфекций не приспособлены к жизни в природных условиях, их передача от одного человека к другому возможна только при непосредственном контакте. Инфицирование чаще всего происходит при незащищенном половом контакте, от больного человека к здоровому. Инфицирование происходит при любом виде полового контакта – вагинальном, оральном или анальном. Следует помнить, что использование различных эротических приспособлений (фаллоимитаторы и т.д.) в ходе полового сношения с больным человеком также приводит к инфицированию.
Помимо полового пути передачи возбудитель может передаваться при наличии тесного бытового контакта, или с зараженными инструментами. Например, папилломавирус или трихомонада могут передаваться при использовании общих полотенец, губок и других предметов гигиены. Чесоточный клещ или лобковая вошь инфицирует здорового человека просто при бытовых контактах с больным, через постельное белье, дверные ручки и т.д. Ряд половых инфекций может передаваться от больных матери или отца к ребенку, например, при родах.
Отдельная группа путей передачи половых инфекций – это нестерильные медицинские инструменты. В этом случае происходит перенос возбудителя при использовании инструмента сначала для инфицированного человека, а потом, без надлежащей обработки – для здорового. СПИД и гепатит могут передаваться при переливании зараженной донорской крови, которая не прошла необходимую проверку.
Могут ли половые инфекции передаваться при оральном сексе - видео
Какими анализами можно выявить половые инфекции?
Экспресс-тесты можно применять в экстренных случаях, когда необходимо в срочном порядке определить наличие или отсутствие половой инфекции (например, перед операцией и т.д.). Данные тесты напоминают таковые для определения беременности. Однако точность и чувствительность экспресс-тестов невысокая, поэтому для полноценной диагностики их использовать нельзя.
Мазок отделяемого мочеполовых органов можно выполнить быстро, однако его надежность определяется квалификацией врача-лаборанта и правильностью взятия биологической пробы.
Иммуноферментный анализ, реакция иммунной флуоресценции, серологический метод имеют довольно высокую чувствительность, однако надежность полученных результатов зависит от вида патогенного возбудителя и уровня лаборатории. Некоторые инфекции можно диагностировать при помощи данных методов очень точно, а для выявления иных половых заболеваний они обладают недостаточной чувствительностью и специфичностью.
Самыми точными, чувствительными и специфичными методами для выявления любой половой инфекции являются бактериологический посев на среду и молекулярно-генетические анализы – лигазная или полимеразная цепная реакция (ЛЦР или ПЦР).
Провокационные пробы проводятся специально для выявления скрытой хронической половой инфекции. В этом случае химическими веществами или приемом пищи вызывают кратковременную стимуляцию работы иммунной системы, забирают биологический материал и производят определение возбудителя с помощью посева на среду или полимеразной цепной реакции.
Принципы профилактики
Препараты для лечения половых инфекций

Сегодня фармакология может предоставить широкий спектр препаратов, которые используются для лечения половых инфекций. Основные группы медикаментов, эффективных в лечении половых инфекций:
1.Антибиотики:
- пенициллины;
- макролиды;
- системные хинолоны;
- аминогликозиды;
- метронидазол и т.д.
- ацикловир;
- вамцикловир;
- алпизарин;
- мази Госсипол;
- Мегасин;
- Бонафтон;
- Алпизарин и т.д.
- Флуконазол;
- Ламизил;
- Нафтифин и т.д.
- свечи с йодом;
- спринцевания и ванночки с хлоргексидином, раствором марганцовки и т.д.
- Генферон;
- Виферон;
- Циклоферон и т.д.
Многие из перечисленных препаратов можно свободно купить в аптеке, а на различных форумах получить заочную консультацию по способам и схемам лечения. Однако не стоит заниматься самолечением - лучше обратиться к врачу за квалифицированной помощью. Врач сможет детально обследовать человека, лабораторные тесты выявят конкретного возбудителя, и появится возможность назначить эффективную терапию, которая будет подходить пациенту с учетом всех его особенностей.
Помните, что при выявлении половой инфекции у мужчины или женщины необходимо в обязательном порядке обследовать, а в случае необходимости пролечить и полового партнера.
Какой врач поможет диагностировать и вылечить половую инфекцию?
Половые инфекции и способность к воспроизводству
Любая половая инфекция поражает ключевые для деторождения и зачатия органы, как мужчин, так и женщин. В зависимости от органа поражения, состояния иммунитета, течения инфекции и индивидуальных особенностей мужчины или женщины, на фоне хронического заболевания может наступить беременность. Если хроническая половая инфекция имеется у женщины, то после наступления беременности ее течение будет неблагоприятным, повышается риск развития уродств у будущего ребенка, развивается угроза выкидыша и преждевременных родов, а также другие осложнения. Если мужчина страдает хронической половой инфекцией, но после полового контакта с женщиной у нее наступила беременность, то в этой ситуации партнерша получает "свежую" инфекцию с высоким риском внутриутробного инфицирования плода, или выкидыша на ранних сроках.
Женщина, страдающая половой инфекцией, которая не была вылечена до, или в течение беременности, в родах подвергает риску ребенка и себя. В родах ребенок может быть заражен при прохождении по половым путям. Воспаленные ткани родовых путей плохо растяжимы, что ведет к разрывам в родах, а это способствует проникновению патогенных возбудителей в кровь, и развитию генерализованного воспаления с угрозой смертельного исхода или иных осложнений. Швы, наложенные на воспалительно-измененные ткани, плохо заживают, гноятся и т.д.
Мужчина, страдающий хронической половой инфекцией, может инфицировать беременную партнершу, что также неблагоприятно для развития будущего ребенка и протекания родового акта.
Длительное или массированное течение половой инфекции у мужчины или женщины часто приводит к бесплодию, обусловленному хроническим воспалением, которое препятствует нормальному протеканию процесса оплодотворения, и последующего внедрению зародыша в стенку матки. Следует помнить, что половая инфекция, как у мужчины, так и у женщины может приводить к бесплодию. В подавляющем большинстве случаев для восстановления способности к размножению достаточно пролечить имеющуюся половую инфекцию, и пропить курс витаминов в сочетании с правильным питанием и общеукрепляющими мероприятиями.
Юридическая ответственность за заражение половыми инфекциями

В Российской Федерации установлена уголовная ответственность за умышленное заражение кого-либо венерическими заболеваниями. Метод заражения в данном случае в расчет не принимается. Под умышленным заражением половыми инфекциями понимают два вида действий:
1. Активное действие.
2. Преступное бездействие.
Под активным действием юристы подразумевают нарочитый отказ от использования презервативов, совместное питье или еда из одной посуды и прочее. То есть активные действия, направленные на тесный контакт, в ходе которого возбудитель половой инфекции передастся партнеру с высокой степенью вероятности. Под преступным бездействием юристы понимают молчание и непредупреждение полового партнера об имеющейся половой инфекции.
Урогенитальные инфекции – это большая группа инфекционных заболеваний органов мочевыделительной системы.
В результате развивается воспалительный процесс.
Возбудителями инфекционного процесса являются различные группы микроорганизмов, как патогенные формы, так и неспецифические.
В связи с тем, что заражение происходит посредством полового контакта, патология получила широкое распространение.
Воротами инфекции являются уретра и влагалище, которые у женщин располагаются поблизости.
Поэтому при отсутствии своевременного лечения инфекционный процесс распространяется на вышележащие отделы мочеполового тракта.
В отличие от мужчин, у женщин уретра более короткая и просвет ее шире.
Такая особенность строения позволяет инфекции с легкостью проникнуть в полость мочевого пузыря, являясь причиной цистита, который довольно часто развивается у женщин.
Проникнув во влагалище, возбудители инфекционного заболевания инфицируют:
- цервикальный канал, способствуя развитию цервицита
- слизистый слой матки, вызывая эндометрит
- маточные придатки, приводя к аднекситу, сальпингиту, оофориту
Большую угрозу инфекции несут развивающемуся плоду, если воспаление развивается у беременных женщин.

У мужчин уретра более тонкая и длинная, имеющая изгибы, поэтому распространение инфекции вверх в направлении мочевого пузыря затруднено. Но возбудители способны без труда инфицировать простату и яички.
При несвоевременном обращении к доктору заболевания принимают хроническое течение.
А при отсутствии терапии возникают серьезные осложнения, часто необратимого характера.
Виды урогенитальных инфекций
Возбудителями инфекций урогенитального тракта могут быть микроорганизмы, принадлежащие к любой из таксономических категорий.
Это могут быть представители бактериальной, грибковой, вирусной флоры, а также простейшие.
В большинстве случаев врачи имеют дело со смешанными или микст-инфекциями.
Например: гонорея соседствует с трихомониазом и уреаплазмой; микоплазмоз — с уреаплазменной инфекцией и др.
Развиваться смешанные инфекции могут на фоне лечения других патологий.
Если изначально лечатся бактериальные инфекции с помощью антибиотиков, и на фоне терапии развивается патогенная грибковая флора.
Если человек не обращается за медицинской помощью, то может возникать хроническая форма заболевания.
При этом заразность для окружающих никуда не исчезает.
По проявлению симптоматики инфекции подразделяют на:
- Специфические, то есть признаки воспаления, характерные для определенного возбудителя инфекции.
- Неспецифические. Данный вид воспаления не имеет специфических признаков.
Инфекции могут вызываться:
- патогенными микроорганизмами, способными изменять естественный биоценоз гениталий, приводя к развитию воспалительного процесса урогенитальной системы.
- условно-патогенной флорой. Это представители естественной микрофлоры, живущих в половых путях. При сохранении нормальной численности микроорганизмов воспалительный процесс не возникает.
Существует множество видов инфекций, вызывающих поражение урогенитального канала.
Список заболеваний довольно обширный, некоторые из них приведены ниже.
Симптомы урогенитальных инфекций
Наиболее часто встречающимися являются следующие виды инфекций: микоплазмоз, уреаплазмоз, хламидиоз, гонорея и другие.
Патология чаще встречается у женщин, нежели у представителей сильного пола.
Передача инфекции происходит при половом контакте.
Не исключается инфицирование малыша больной мамой в процессе его рождения.
Возбудитель способен поражать крайнюю плоть – у мужчин, влагалище, шейку и мочеиспускательный канал – у женщин.
Заболевание часто протекает бессимптомно у мужчины, а у женщины возникает боль во время секса и присутствуют обильные выделения в межменструальный период.
Инфекция чаще поражает молодежь.
В первую очередь от инфекции страдают девушки в возрасте до тридцати лет.
Путь инфицирования уреаплазмами – половой.
Заболевание, как и в предыдущем случае, может иметь бессимптомное течение.
Женщины могут предъявлять жалобы на дискомфорт во время мочеиспускания и болезненность внизу живота.

У мужчин поход в туалет может сопровождаться появлением жжения.
Болезнь передается во время половой близости при отсутствии средств защиты.
Инфекцию можно подхватить и контактно-бытовым путем, если пренебрегать правилами личной гигиены.
Чаще страдают от инфекции молодые женщины. Болезнь может проявляться на фоне венерических инфекций.
Для трихомониаза характерны следующие симптомы: наличие пенистых выделений желто-зеленого оттенка со специфическим ароматом протухшего мяса.
Может присутствовать зуд и жжение слизистой вульвы, а также дискомфорт во время полового контакта.
Хламидийная инфекция способна спровоцировать различные заболевания, нередко с вовлечением в воспалительный процесс внутренних органов и систем.
Коварность патологии в том, что хламидиоз протекает без видимых проявлений каких-либо симптомов.
Поэтому часто диагноз ставится на приеме у врача после стандартных обследований на наличие ИППП.
Заболевание имеет вирусное происхождение и широкое распространение.
Патология может передаваться со слюной, через кровь, а также при незащищенном сексе.
Признаки инфекции проявляются только при снижении защитных сил организма.
Больные жалуются на усталость, головные боли, наличие высокой температуры.
При осмотре у таких больных врачи выявляет увеличенные лимфатические узлы.
При инфицировании младенца во время беременности диагностируется на основании следующих признаков:
- увеличения размеров печени
- недостаточного веса
- желтушности кожных покровов и слизистых оболочек
- воспалительного процесса в легких
Патология характерна для женщин любого возраста.
Мужчины могут быть лишь носителями заболевания. Передача инфекции происходит при половом акте.
Симптомы заболевания:
- наличие выделений грязно белого цвета с наличием характерного запаха тухлой рыбы;
- жалобы на частые позывы к мочеиспусканию;
- может присутствовать чувство дискомфорта во влагалище.
Инфекция распространяется не только при сексуальном контакте, но и бытовым путем.
Инкубация заболевания зависит от состояния иммунной системы.
Проявляется заболевание появлением на гениталиях остроконечных кондилом, которые доставляют своим обладателям массу неудобств и болезненные ощущения.
Инфекция чаще поражает женщин.
Провоцируют активизацию грибков сдвиг кислотно-щелочного равновесия вагинальной флоры и снижение иммунитета.
Симптомы заболевания – наличие выделений творожистой консистенции с неприятным запахом скисшего молока.
Возможно появление сильного зуда и жжения.
Хроническая форма урогенитальных инфекций
Инфекции урогенитального тракта могут иметь хроническое течение.
Развиваются при отсутствии терапии или при позднем обращении к специалисту.
Чаще всего встречаются хроническое течение микоплазмоза, уреаплазменной инфекции, хламидиоза.
Эти патологические состояния нередко провоцируют эндоцервицит, простатит, цистит, неспособность к зачатию ребенка (бесплодие) не только у женщин, но и у сильного пола.
Осложнения, вызванные урогенитальными инфекциями
При инфицировании урогенитального тракта могут проявляться осложнения со стороны органов мочевыделительной системы:
- воспалительный процесс придатков яичек – эпидидимит
- поражение простаты – простатит

- воспаление головки пениса – баланит, если присоединяется воспаление крайней плоти, то развивается баланопостит
- поражение маточных труб – аднексит, слизистого слоя матки — эндометрит
- воспалительный процесс семенных пузырьков – везикулит
- если происходит поражение мочеиспускательного канала – развивается уретрит, при вовлечении в процесс мочевого пузыря — цистит
- поражение почек – пиелонефрит
Развитие воспалительного процесса гениталий при отсутствии терапии или несвоевременно начатом лечении, может привести к бесплодию.
Факторы, провоцирующие развитие урогенитальных инфекций
На возникновение инфекционного заболевания могут оказывать влияние следующие факторы, которые способствую снижению иммунной защиты организма:
- частые простудные заболевания
- перенесенные грипп и ОРВИ
- переохлаждение организма, в особенности нижней половины туловища
- отсутствие полноценного питания, недостаточное поступление в организм витаминов и минералов
- злоупотребление алкогольными напитками
- редкое пребывание на свежем воздухе
- пассивный образ жизни
- курение
- наркомания
Пути проникновения инфекции в организм
Урогенитальная патологи может развиваться в результате заражения патогенными микроорганизмами.
Пути проникновения инфекции в организм следующие:
- при половом контакте с инфицированным, если не соблюдаются элементарные меры профилактики и без использования презерватива. Заражение произойдет при любой форме сексуального контакта;
- контактно-бытовым путем. Если человек пренебрегает правилами личной гигиены, пользуется личными вещами больного, то велика вероятность инфицирования заразной болезнью;
- через кровь. Использование наркоманами нестерильных шприцов, переливание крови, использование медицинскими работниками нестерильных инструментов, трансплантация органов могут способствовать инфицированию.
Как проводится диагностика урогенитальных инфекций
Многие люди не всегда понимают куда обратиться, чтобы пройти обследование на наличие половых инфекций.
Если появились симптомы инфицирования, то не стоит ждать, когда болезнь пройдет сама или лечить патологию домашними методами.
Так как это бесполезное занятие.
А затягивание с началом лечения может привести к негативным последствиям.
Какой врач будет заниматься больным, зависит от половой принадлежности пациента, его возраста и места локализации симптомов.
Как правило, лечением венерических инфекций занимается врач венеролог, решением проблем у женщин – гинеколог, а у мужчин – уролог или андролог.
Если признаки заболевания у ребенка, то вначале следует посетить педиатра, а он направит ребенка к узкому специалисту, который лечит детей.
Целью диагностического исследования является выявление возбудителя, спровоцировавшего развитие патологии.
Чтобы врач смог подобрать для пациента правильное лечение, которое будет способствовать выздоровлению.
После сбора анамнеза доктор проведет осмотр, возьмет мазок на ИППП.
При необходимости направит биоматериал на исследование методом ПЦР или культуральный посев.
В некоторых случаях может потребоваться сдать анализ крови на ИФА.
- Микроскопическое исследование мазка позволит оценить состояние микрофлоры: ее состав, наличие признаков воспалительной реакции.
- С помощью бактериологического посева врач сможет уточнить вид возбудителя и подобрать для лечения такие препараты, которые будут оказывать губительное воздействие на патогенную флору.
- Взятие крови из вены позволяет провести скрининговое обследование. Также методика позволяет оценивать результаты проведенного терапевтического курса.
- ПЦР-диагностика позволяет провести идентификацию возбудителя по наличию его генетического материала в исследуемом образце. Методика относится к одной из достоверных и точных.
Возможно, доктору потребуются результаты УЗИ, КТ, уретроскопии, чтобы оценить степень разрушающего действия инфекции на органы.
При урогенитальных инфекциях могут поражаться не только мочеполовая, но и другие системы органов.
Поэтому обследованием больного и проведением лечения могут заниматься узкие специалисты различных направлений:
- уролог
- андролог
- гинеколог
- дерматовенеролог
- ЛОР
- стоматолог
- ревматолог
- инфекционист
- гастроэнтеролог
Для каждого пациента врач составляет индивидуальный план обследования с учетом изменчивости микроорганизмов и особенностей проявления иммунной защиты организма.
Особенности урогенитальных инфекций у беременных
Каждая женщина стремится благополучно выносить и родить здорового ребенка.
Так случается, что не всегда это возможно, потому что присоединение инфекции всегда грозит неприятными последствиями.
Поэтому беременная женщина должна уделять большое внимание своему здоровью.
Если появляются подозрения на наличие проблемы, необходимо сразу же ставит об этом врача в известность, чтобы он смог своевременно принять меры профилактики осложнений.
Проходить обследование лучше заранее на этапе планирования зачатия, чтобы избежать возможных сюрпризов.
Чаще женщины обращаются в женскую консультацию, когда беременность уже наступила.
При плановом обследовании беременной сдаются анализы на некоторые инфекции, но не на все.
Урогенитальная патология не всегда может проявляться симптоматически.
Болезнь может так и остаться нераспознанной, и тогда патология может представлять опасность для здоровья будущей мамы и ее ребенка.
Одной из распространенных инфекций, несущей опасность, является хламидиоз.
Такие патологии, как уреаплазмоз и микоплазмоз часто также остаются нераспознанными.
В том случае, когда у беременной обнаружена инфекция, даже если она никак не проявляется, лечить ее надо обязательно.
Инфицирование мочевыделительной системы может вызвать цистит и пиелонефрит.
Так как при беременности снижается эластичность стенок мочевыделительного канала и в связи с этим, затруднен отток мочи.
Принципы лечения урогенитального уреаплазмоза
После того, как будет поставлен правильный диагноз, лечащий врач сможет назначить корректное лечение.
Оно поможет справиться с инфекцией, избавиться от дискомфорта, повысить защитные силы организма.

Для проведения терапии урогенитальной патологии существуют определенная схема лечения:
- Этиотропное лечение, т.е. направленное на ликвидацию причины развития патологии. Чаще всего терапия урогенитальной инфекции проводится с использованием антибактериальных средств.
- Симптоматическое лечение способствует устранению дискомфорта.
- Иммунная терапия, подразумевает назначение лекарств, которые повысят иммунную защиту.
Больному назначается индивидуальная схема лечения, которая включает препараты системного и местного действия.
В случае поражения микоплазмами назначают:
- антибиотики внутрь
- в качестве местного антисептического лечения женщинам доктор прописывает ванночки, спринцевания, свечи, мази
- чтобы выровнять кислотность вагинальной среды, назначаются свечи Ацилакт, способствующие восстановлению микрофлоры
При хламидийной инфекции и патологии, спровоцированной уреаплазмой, больной должен принимать Доксициклин и Азитромицин.
В качестве стимуляции иммунитета назначают иммуномодуляторы.
Для лечения бактериального вагиноза и трихомониаза применяют противопротозойные препараты: Орнидазол, Тинидазол.
Местно назначаются свечи с противомикробным действием.
При ВПЧ проводится местное лечение кондилом, а также их удаление.
Внутрь назначаются иммуномодуляторы.
При грибках назначаются антимикотики и проводится иммуностимулирующая терапия.
Нельзя заниматься самолечением антибиотиками, так как можно спровоцировать развитие осложнений и побочные эффекты от неправильного приема препаратов.
Для полноценного выздоровления требуется проходить оздоровительные процедуры обоим половым партнерам.
Необходимо также соблюдать диету, исключить прием алкоголя и секс.
Последствия урогенитальных инфекций
Результатом перенесенного урогенитального воспаления могут стать различные негативные последствия.
Например:
- Микоплазменная инфекция может стать причиной бесплодия. Если произошло инфицирование беременной женщины, то инфекция может привести к выкидышу или преждевременным родам.
- Уреаплазмоз может способствовать снижению активности мужских половых клеток и нарушению созревания женских гамет, что приведет к невозможности зачатия ребенка. При поражении инфекцией во время беременности может произойти внутриутробное инфицирование плода, прерывание беременности, инфицирование младенца с развитием неврологической патологии.
- На фоне трихомониаза у мужчин развивается простатит, а женщина может потерять способность к зачатию. Инфицирование во время беременности может повлиять на развитие беременности, и даже стать причиной внутриутробной гибели.
Профилактика урогенитальных инфекций
Для того, чтобы избежать присоединения инфекции следует соблюдать несложные правила:
- не следует вступать в половую связь с малознакомыми людьми или лицами, в состоянии здоровья которых нет уверенности
- проходить своевременно медицинские осмотры, не реже одного раза в год
- соблюдать правила личной гигиены
- укреплять иммунитет
- при планировании беременности обращаться к врачу и проходить полное обследование. Причем диагностика необходима обоим партнерам
При подозрении на урогенитальные инфекции обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Читайте также:


