Гидрартроз что это такое
Гидрартроз – хроническое заболевание суставов невоспалительной этиологии. В его основе лежат нарушения процессов всасывания жидкости, ее выход из капилляров и накопление в синовиальном пространстве. В зависимости от объема патологического экссудата сустав может изменять свою форму и терять обычную двигательную активность.
В народе это заболевание получило название – суставная водянка. Она затрагивает, как правило, крупные сочленения (локтевое, коленное, тазобедренное, лучезапястное, голеностопное). В большинстве случаев гидрартроз поражает один сустав, реже – несколько.
Как и любая хроническая патология, болезнь протекает с периодами обострений и ремиссий. Чаще всего она манифестирует в осенне-зимний период и весной, при ослаблении организма под воздействием вирусных инфекций, в стрессовых ситуациях и при физическом переутомлении.
В детском возрасте водянка суставов практически не встречается (до 10-ти лет). Заболевание наиболее распространено у женщин 20-40 лет, мужчины страдают значительно реже, в основном в силу профессиональной деятельности. К гидрартрозу склонны спортсмены и люди, занятые на тяжелых физических производствах (шахтеры, нефтяники, грузчики).
Болезнь носит пожизненный характер, однако, известны случаи самоисцеления от недуга, когда его симптомы исчезали навсегда и без применения медикаментозного лечения.
Причины заболевания
Точный источник происхождения гидрартроза еще не выяснен наукой. Предположительно болезнь провоцируют:
- обменные или гормональные нарушения (гипо- или гипервитаминозы, ожирение, диабет, гипертиреоз, микседема и др.);
- аутоиммунные и наследственные болезни (Бехтерева, склеродермия, красная волчанка, гемофилия и т.д.);
- травмы суставов (микротрещины, ушибы, вывихи, растяжения, переломы);
- отдаленные последствия хирургических вмешательств;
- аллергии;
- опухоли или кисты опорно-двигательного аппарата;
- болезни системы крови;
- острые и хронические заболевания опорно-двигательного аппарата (артриты, артрозы, синовиты, бурситы, остеохондроз и т.д.);
- патологии периферического кровообращения;
- хронические стрессы;
- иммунодефицитные состояния;
- чрезмерные нагрузки на суставы, связанные с профессиональной или бытовой деятельностью.
Симптомы
Для гидрартроза характерно:
- внезапное развитие отека и болезненности пораженного сустава;
- отсутствие покраснения подкожной клетчатки и местной гипертермии (местного повышения температуры);
- сохранение хорошего общего самочувствия пациентов, без признаков интоксикации;
- болезненность и тугоподвижность в суставах (выраженность симптомов зависит от количества выпотной жидкости);
- исчезновение ярких признаков болезни спустя 5-14 дней от начала заболевания.
Рецидивы (возвращение признаков гидрартроза) могут повторяться от 1 до 3-х раз в год. У женщин атаки часто связаны с начальной фазой менструального цикла.
Диагностика
Гидрартроз по своему течению может напоминать ревматоидный артрит, артрозы или болезнь Бехтерева. Для дифференциальной диагностики используют рентгенологическое или ультразвуковое исследование. При этом на снимках обнаруживается резкое расширение суставной щели, большое скопление жидкости в синовиальном пространстве, перерастяжение суставной сумки и утолщение мягких тканей сустава.
Общие анализы и биохимия крови при данном заболевании – без патологий.
По показаниям назначается внутрисуставная пункция (артроцентез) с забором биоптата, в котором обнаруживается умеренное повышение уровня лейкоцитов.
Информативным при данной патологии является метод МРТ, это обследование применяют в случаях затруднения в постановке диагноза. Он позволяет точно определить объем выпота, увидеть участки с наибольшим скоплением жидкости и изменения в костной, хрящевой и мягкой тканях. Технику артроскопии (введения мини-камеры в полость сустава и детального ее осмотра) используют достаточно редко, по строгим показаниям, из-за того что она весьма болезненна для пациентов. Это обследование позволяет детально изучить все изменения в больных конечностях.
Лечение гидрартроза
Терапия гидрартроза заключается в:
- обеспечении покоя пораженному суставу, ограничении его двигательной активности, применении холодных компрессов и льда, фиксировании на время больных конечностей в приподнятом состоянии;
- удалении патологического выпота из синовиального пространства;
- приеме нестероидных противовоспалительных средств (Диклофенака, Ортафена, Мелоксикама, Ксефокама и др.), лекарства могут назначаться как в виде местного лечения (гелей, мазей), так и в виде внутримышечных или внутрисуставных инъекций;
- физиолечении (ультразвук, электрофорез, магнитотерапия);
- курсе препаратов золота;
- сеансах лучевого облучения;
- рефлексо- или гирудотерапии.
В сложных случаях и при отсутствии эффекта от консервативного лечения прибегают к хирургическому вмешательству – синовэктомии (удалению синовиальной оболочки). Однако, несмотря на такую радикальную терапию, атаки гидрартроза могут со временем возобновиться.
Чаще для лечения водянки суставов применяются артроскопические оперативные манипуляции (удаление жидкости через прокол в суставе, извлечение пораженных менисков и мягких тканей).
Народные способы лечения
Во избежание осложнений и аллергических реакций перед применением фитосредств необходимо проконсультироваться с лечащим врачом.
Для снятия чрезмерной отечности при гидрартрозе можно использовать:
- слегка отжатый капустный лист, который прикладывают к больному месту на 15-20 минут. Лучше использовать его после охлаждения в холодильнике – это усилит противоотечный эффект;
- измельченные в кашицу листья одуванчика, которыми наполняют марлевый мешочек, его помещают на пораженный участок и держат не менее получаса;
- натирания на основе растительного масла (30 мл.) с добавлением сока трав (чистотела – 10-12 капель, шалфея 20-25 капель, календулы 15-20 капель).
Для снятия симптомов боли можно использовать самомассаж. Поглаживающие движения пальцами в области больного сустава должны выполняться строго в направлении сверху вниз, это улучшит лимфодренаж и периферическое кровоснабжение конечности.
Профилактика
- Рациональное распределение физических нагрузок.
- Ведение здорового образа жизни.
- Своевременное лечение острых и хронических болезней опорно-двигательной системы.
Романовская Татьяна Владимировна
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!

Случаи заболевания наблюдаются среди разных возрастных групп и взрослых и детей. Но наиболее часто заболевание диагностируется у лиц в возрасте от 20 до 40 лет. Отмечено, что женщины заболевают интермиттирующим гидрартрозом чаще мужчин. Случаи интермиттирующего гидрартроза у детей до 7 лет не наблюдались.
Причины заболевания остаются неясными, существуют теории связи с эндокринными заболеваниями, есть предположение в аллергической предрасположенности, но нет подтверждения этих теорий. ИГ может предшевствовать за несколько лет развитию других РЗ или РА.
У многих пациентов с интермиттирующим гидрартрозом в анамнезе есть указания на перенесенные ранее аллергические заболевания: крапивницу, аллергический дерматит, отек Квинке и др. Однако аллергический или аутоиммунный характер интермиттирующего гидрартроза не подтверждается, поскольку попытки его лечения антигистаминными препаратами или глюкокортикостероидами в большинстве случаев не дают эффекта.


Симптомы интермиттирующего гидрартроза
Интермиттирующий гидрартроз всегда имеет острое начало с быстро прогрессирующими изменениями в суставе. Как правило, поражается лишь один крупный сустав. В некоторых случаях отмечались поражения двух и более суставов. Очень редким явлением для интермиттирующего гидрартроза является вовлечение в процесс двух симметрично расположенных суставов. Наиболее часто встречается поражение коленного сустава, но возможно появление гидрартроза в голеностопном, тазобедренном, лучезапястном или локтевом суставе.
Интермиттирующий гидрартроз проявляется быстро нарастающим увеличением в объеме сустава, это связано с накоплением в полости сустава избыточного количества суставной жидкости. Этот процесс сопровождается дискомфортом в суставе и прогрессирующей тугоподвижностью в нем. При этом воспалительные признаки (покраснение и повышение местной температуры в области сустава) отсутствуют. Не наблюдаются и общие симптомы: слабость, головная боль, повышение температуры тела и пр.
Острый приступ интермиттирующего гидрартроза самостоятельно разрешается в течение 3-5 дней от момента его появления. Избыток синовиальной жидкости резорбируется из сустава, не оставляя после себя никаких изменений.
При интермиттирующем гидрартрозе характерно рецидивирующее течение с приступами накопления жидкости в суставе от 1 недели до месяца У некоторых пациентов промежуток между атаками составляет несколько месяцев, в редких случаях приступы происходят лишь несколько раз в году. Периодически обостряясь, заболевание может протекать на протяжении длительного периода, иногда — всей жизни пациента. Причем для каждого больного характерен свой, всякий раз одинаковый, временной период между приступами.
Диагностика интермиттирующего гидрартроза
Предположить интермиттирующий гидрартроз позволяет достаточно характерная клиническая картина заболевания. Лечением пациентов с такими симптомами занимаются ревматологи. Для уточнения диагноза проводятся:
- клинические и биохимические исследования крови
- анализ синовиальной жидкости
- рентгенография и УЗИ сустава
- изучение биоптата синовиальной оболочки
В клиническом анализе крови у пациентов с интермиттирующим гидрартрозом может определяться незначительное ускорение СОЭ. Биохимический анализ крови, как правило, не выявляет никаких патологических изменений. Для взятия синовиальной жидкости на анализ производят диагностическую пункцию сустава. При ее исследовании наблюдается цитоз, содержание полинуклеаров в количестве 50% и более, увеличение числа лимфоцитов, повышение вязкости. Биопсия синовиальной оболочки при интермиттирующем гидрартрозе выявляет у 50% пациентов лимфоцитарную инфильтрацию и утолщение синовиальной оболочки.
Дифференциальную диагностику интермиттирующего гидрартроза проводят с ревматоидным артритом, болезнью Бехтерева, реактивным артритом, гидроксиапатитной артропатией, пигментным виллонодулярным синовиитом, палиндромным ревматизмом.
Лечение интермиттирующего гидрартроза
Терапия интермиттирующего гидрартроза проводится в основном нестероидными противовоспалительными препаратами (ибупрофен, диклофенак и др.). Многочисленные авторы отмечают неэффективность терапии глюкокортикостероидами при лечении интермиттирующего гидрартроза. Однако в литературе есть данные о случаях улучшения на фоне еженедельного внутрисуставного введения гидрокортизона. При выраженных и частых обострениях заболевания при неэффективности других методов лечения возможно применение лучевой терапии.
В отдельных случаях прибегают к хирургическому лечению — синовэктомии. Однако этот способ лечения обычно дает нестойкий результат и через некоторое время рецидивы интермиттирующего гидрартроза возобновляются.
Гидрартроз — это хроническое заболевание опорно-двигательного аппарата, которое проявляется увеличением суставов и снижением их подвижности. Из-за неясной этиологии заболевания его лечение является преимущественно симптоматическим.
Несмотря на благоприятный прогноз, частые рецидивы и несоблюдение ограничений во время обострения могут привести к тяжелым поражениям суставной ткани и потере трудоспособности.

Характеристика заболевания
При гидрартрозе в крупных суставах накапливается аномальное количество жидкости, которая вырабатывается клетками синовиальной оболочки. В норме эта густая эластичная масса облегчает скольжение суставных поверхностей, обеспечивает питание хряща и снижает риск травмы, выступая вспомогательным амортизатором.
Патологическое скопление синовиальной жидкости провоцирует увеличение сустава. Компрессия жидкости создает механическое препятствие скольжению головок костей, из-за чего снижается подвижность всей конечности. Признаки воспаления при этом отсутствуют или выражены незначительно.
Основной особенностью гидрартроза является чередование периодов ремиссии и обострения. Рецидивы имеют строгую периодичность, которая различается у каждого пациента. Из-за рецидивирующего характера заболевание называется интермиттирующим (перемежающимся).
Суставная водянка поражает преимущественно взрослых пациентов 20–40 лет. У детей младше 7 лет не диагностировано ни одного случая заболевания. Женщины имеют более высокий риск возникновения патологии.
Причины
Точная этиология заболевания неизвестна. Ревматологи выделяют следующие факторы, которые могут повысить риск гидрартроза:
- Наследственная предрасположенность. При развитии гидрартроза или ревматического поражения суставов у близких родственников вероятность развития суставной водянки существенно повышается. При отягощенном семейном анамнезе рекомендуется регулярно проходить осмотр у врача–ревматолога.
- Эндокринные нарушения и гормональные колебания, связанные с менструальным циклом. Эндокринные патологии (тиреотоксикоз, сахарный диабет, микседема и др.) негативно влияют на обменные процессы в суставе. Гормональные колебания, которые регулируют наступление менструаций, обуславливают более высокий риск возникновения водянки суставов у женщин.
- Травмы и инфекции опорно-двигательного аппарата. В некоторых случаях рецидивирующее накопление жидкости связано с последствиями воспалительных процессов и разрушения тканей. Предполагается, что болезнь также может провоцироваться кистами и опухолями опорно-двигательной системы.
- Нарушения периферического кровоснабжения и кроветворной системы. Эти патологии вызывают сбои в кровоснабжении суставов, что может вызвать атипичную реакцию вместо деструктивно–дистрофических изменений в хрящевой ткани.
- Аллергические реакции. В анамнезе пациентов с интермиттирующей водянкой часто присутствуют ангионевротический отек, крапивница, аллергический ринит, дерматит и другие болезни аллергической этиологии. Однако вследствие низкой эффективности антигистаминных препаратов связь аллергии и гидрартроза не подтверждается.
- Высокая нагрузка на сустав. Прыжки и бег, дающие нагрузку на крупные суставы ног (коленные, голеностопные), повышают вероятность развития болезни как прямо, так и косвенно — вследствие высокого риска травмы. Профессиональный фактор риска является характерным для мужчин: у шахтеров, грузчиков и других людей, занятых тяжелым физическим трудом, суставная водянка диагностируется чаще, чем у средней выборки пациентов.
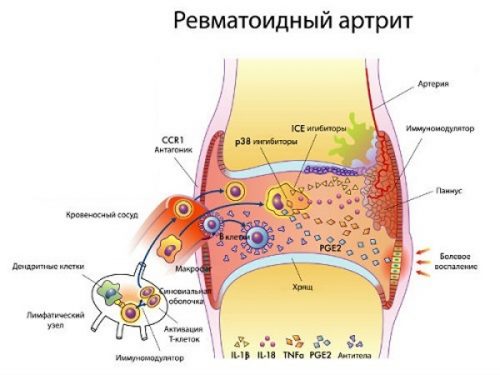
В некоторых случаях рецидивирующее накопление жидкости является продромальной стадией ревматической болезни (например, ревматоидного артрита). По гистологическим критериям (результатам анализа синовиальной жидкости и оболочки) водянка сустава имеет общие черты с хроническим синовитом.
Виды и характерные симптомы
Классификация гидрартроза проводится по локализации пораженного сочленения. Наиболее часто от болезни страдает оболочка коленного сустава. Более редким типом является водянка лучезапястного, локтевого, тазобедренного и голеностопного сустава.
Для гидрартроза нехарактерно поражение мелких суставов, которые чаще других страдают при ревматических заболеваниях.
В большинстве случаев накопление жидкости происходит в 1 суставе. Поражение нескольких сочленений диагностируется нечасто, а симметричная патология (например, 2 коленных или стопных сочленений) — исключительно редко.
Манифестация болезни происходит в осенний или весенний период, при переутомлении, хроническом стрессе или заболевании вирусными инфекциями. У женщин проявление патологии может совпадать с началом менструального цикла.

Характерными признаками гидрартроза являются:
- быстро нарастающий отек в области пораженного сустава;
- дискомфорт при ходьбе, снижение подвижности сочленения.
Покраснение кожи над пораженным суставом и местное повышение температуры отсутствуют. Общие признаки воспалительного процесса (головные боли, лихорадка, недомогание, слабость) также не проявляются.
Через 3–10 суток после образования выпота жидкость полностью рассасывается. Остаточные явления и дискомфорт отсутствуют в течение всего периода ремиссии. Средняя продолжительность ремиссии составляет 1 месяц. У некоторых пациентов частота атак не превышает 1–3 раз в год.
Методы диагностики
Для диагностики гидрартроза применяются следующие методы:
- общий анализ крови;
- ревматологические пробы;
- анализ синовиальной жидкости;
- УЗИ сустава;
- рентгенография пораженного сочленения;
- биопсия синовиальной оболочки.

Дифференциальная диагностика гидрартроза проводится с ревматоидным и реактивным артритом, подагрой, палиндромным ревматизмом, болезнью Бехтерева, хроническим синовитом и гидроксиапатитной артропатией.
Диагностическими критериями интермиттирующей водянки сустава являются:
- одностороннее поражение крупных сочленений (в большинстве случаев);
- отсутствие гиперемии, лихорадки и общей интоксикации;
- одинаковая продолжительность ремиссии;
- повышенное содержание нейтрофилов в синовиальной жидкости, лимфоцитарная инфильтрация суставной оболочки;
- отсутствие изменений в биохимических (ревматологических) пробах, незначительные отклонения результатов общего анализа крови (может наблюдаться небольшое повышение скорости оседания эритроцитов).
В период ремиссии изменения в суставе отсутствуют. Во время обострения болезни на УЗИ обнаруживается расширение суставной полости, большое количество жидкости и утолщение синовиальной оболочки.
На рентгенограмме наблюдается расширение щели сустава. За счет выпота и отека увеличивается тень в области околосуставных тканей. Контуры тени нечеткие, размытые.
При частых рецидивах или продолжительном течении болезни могут развиться стойкие рентгенологические изменения: краевые костные наросты (остеофиты) на поверхностях сочленения, сужение щели сустава и др.

Лечение
Терапия при гидрартрозе направлена на облегчение оттока жидкости из сустава и снижение дискомфорта пациента. Для лечения могут быть использованы следующие методы:
- наружное, внутрисуставное и внутримышечное введение НПВС (Диклофенак, Ибупрофен, Мелоксикам и др.);
- терапия препаратами золота;
- холодные компрессы на пораженную конечность;
- пункция сустава и удаление синовиальной жидкости из оболочки;
- физиопроцедуры (электрофорез, ультразвуковое и магнитное воздействие);
- лучевая терапия (при частых рецидивах и тяжелом течении болезни).
Глюкокортикостероиды, которые применяются при воспалениях и травмах суставов, не облегчают течение болезни, т.к. у гидрартроза отсутствует воспалительная составляющая. Однако некоторые ревматологи отмечают эффективность длительного применения Гидрокортизона в режиме 1 внутрисуставной инъекции в неделю.

В ряде случаев удается достигнуть стойкого улучшения комплексным применением Гидрокортизона (дозировка до 75 мг) и Циклофосфана (дозировка до 50 мг). Режим введения — 1 раз в неделю. Продолжительность курса составляет 4–5 инъекций.
При низкой эффективности медикаментозного лечения пациентам может быть назначена синовэктомия — частичное или полное удаление синовиальной оболочки. Преимуществом операции является быстрое излечение частых обострений патологии. К недостаткам хирургического метода относятся осложнения со стороны сустава, необходимость реабилитации и нестойкий результат. Через несколько месяцев происходит рецидив гидрартроза.

Народная медицина
Облегчить симптомы заболевания можно и с помощью народной медицины. Наиболее эффективными являются следующие методы:
- компресс из холодного капустного листа (продолжительность процедуры — 15 минут);
- маска из листьев одуванчика (кашица из растительного сырья, выложенная на марлю, накладывается на область больного сустава на 30 минут);
- растирания со смесью любого базового масла (1,5 ст.л.), масла календулы (20 капель), шалфея (20 капель) и чистотела (12 капель).
Массаж выполняется строго по лимфодренажным линиям. При поражении ног ладони должны двигаться снизу вверх от ступни к колену и от середины голени к его задней поверхности. От колена и выше следует массировать ноги снизу вверх под углом 40–45° к вертикальной оси бедра.
Перед тем как прибегнуть к лечению народными средствами, необходимо проконсультироваться с хирургом–ортопедом или ревматологом. Некоторые методы (компрессы, маски) являются условно безвредными и могут вызвать только аллергические реакции, а другие (например, неправильно выполненный массаж) — могут ухудшить состояние сустава.
Прогноз
В большинстве случаев прогноз при суставной водянке является благоприятным. Симптоматическая терапия и ограничение физической активности позволяют исключить тяжелые поражения суставов.
Последствия и осложнения
При частых рецидивах, длительных обострениях и отсутствии лечения гидрартроза могут возникнуть следующие осложнения:
- сужение щели сустава;
- остеофиты;
- остеосклероз;
- дегенеративно-дистрофические поражения хрящевой ткани.
В этих случаях наблюдается ограничение движения конечности, хронические боли в суставе и резкое снижение работоспособности.
Противопоказания и ограничения

Лечение гидрартроза предполагает полную или частичную иммобилизацию пораженного сустава. Необходимо ограничить подвижность конечности с помощью лангеты или повязки, а затем зафиксировать ее в приподнятом положении. Это позволит улучшить отток лимфы от места скопления жидкости.
В период обострения болезни обязательно ограничивается любая двигательная активность, в т.ч. бытовая. Людям с гидрартрозом в анамнезе рекомендуется отказаться от тяжелого физического труда и профессиональных занятий спортом.
Профилактика заболевания
Чтобы снизить риск развития гидрартроза, необходимо принимать следующие меры:
- своевременно лечить острые воспаления опорно-двигательной системы и купировать обострения хронических патологий;
- при инфекционно-воспалительных заболеваниях применять народные способы лечения только в дополнение к медикаментозным;
- при бактериальных инфекциях не прерывать курс приема антибиотиков самостоятельно;
- вести здоровый образ жизни;
- употреблять достаточно витаминов (А, В5, В6, В12, С, К и D3), минералов (селена, магния, кальция, марганца, меди и цинка) и омега-кислот;
- дозировать физическую нагрузку, обязательно выполнять разминку перед тренировкой или длительной прогулкой, а продолжительность занятия увеличивать плавно;
- регулярно проходить профилактический медицинский осмотр.
Заключение
Наследственные, гормональные, аллергические и другие факторы могут спровоцировать возникновение рецидивирующего гидрартроза. Несмотря на отсутствие воспалительного компонента, эта болезнь приносит дискомфорт пациенту, ограничивает двигательную активность и снижает качество жизни. При своевременном обращении к врачу-ревматологу можно купировать симптомы болезни и предупредить остаточные изменения структуры сустава.
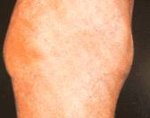
Интермиттирующий гидрартроз — хроническое постоянно рецидивирующее заболевание, проявляющееся острыми приступами гиперпродукции синовиальной жидкости с увеличением сустава в объеме, дискомфортом и тугоподвижностью в нем. Характерно поражение крупных суставов, чаще всего — коленного. Диагностика интермиттирующего гидрартроза включает исследование крови и синовиальной жидкости, УЗИ и рентгенографию сустава, гистологическое исследование биоптата синовиальной оболочки. Лечение осуществляется нестероидными противовоспалительными препаратами, в тяжелых случаях возможна рентгенотерапия или хирургическое лечение.
МКБ-10
Общие сведения
Случаи заболевания интермиттирующим гидрартрозом отмечаются как среди взрослых, так и среди детей. Но наиболее часто заболевание диагностируется у лиц в возрасте от 20 до 40 лет. Отмечено, что женщины заболевают интермиттирующим гидрартрозом чаще мужчин. Случаи интермиттирующего гидрартроза у детей до 7 лет не наблюдались.
Причины интермиттирующего гидрартроза
Современной ревматологии не известны причины развития интермиттирующего гидрартроза. Предполагается связь заболевания с травматическими факторами и эндокринными отклонениями. У женщин появление интермиттирующего гидрартроза зачастую связано с менструальным циклом. В некоторых случаях прослеживалась наследственная предрасположенность к возникновению заболевания.
У многих пациентов с интермиттирующим гидрартрозом в анамнезе есть указания на перенесенные ранее аллергические заболевания: крапивницу, аллергический дерматит, отек Квинке и др. Однако аллергический или аутоиммунный характер интермиттирующего гидрартроза не подтверждается, поскольку попытки его лечения антигистаминными препаратами или глюкокортикостероидами в большинстве случаев не дают эффекта.
Симптомы интермиттирующего гидрартроза
Интермиттирующий гидрартроз всегда имеет острое начало с быстро прогрессирующими изменениями в суставе. Как правило, поражается лишь один крупный сустав. В некоторых случаях отмечались поражения двух и более суставов. Очень редким явлением для интермиттирующего гидрартроза является вовлечение в процесс двух симметрично расположенных суставов. Наиболее часто встречается поражение коленного сустава, но возможно появление гидрартроза в голеностопном, тазобедренном, лучезапястном или локтевом суставе.
Интермиттирующий гидрартроз проявляется быстро нарастающим увеличением сустава в объеме, связанным со скоплением в его полости все возрастающего количества синовиальной жидкости. Этот процесс сопровождается дискомфортом в суставе и прогрессирующей тугоподвижностью в нем. При этом воспалительные признаки (покраснение и повышение местной температуры в области сустава) отсутствуют. Не наблюдаются и общие симптомы: слабость, головная боль, повышение температуры тела и пр.
Острый приступ интермиттирующего гидрартроза самостоятельно разрешается в течение 3-5 дней от момента его появления. Избыток синовиальной жидкости резорбируется из сустава, не оставляя после себя никаких изменений. Однако в период от 1 недели до месяца приступ интермиттирующего гидрартроза повторяется. У некоторых пациентов промежуток между атаками составляет несколько месяцев, в редких случаях приступы происходят лишь несколько раз в году. Периодически обостряясь, заболевание может протекать на протяжении длительного периода, иногда — всей жизни пациента. Причем для каждого больного характерен свой, всякий раз одинаковый, временной период между приступами.
Диагностика интермиттирующего гидрартроза
Предположить интермиттирующий гидрартроз позволяет достаточно характерная клиническая картина заболевания. Пациенты с подобными симптомами должны быть направлены на консультацию ревматолога. Для уточнения диагноза проводятся клинические и биохимические исследования крови, анализ синовиальной жидкости, рентгенография и УЗИ сустава, изучение биоптата синовиальной оболочки.
В клиническом анализе крови у пациентов с интермиттирующим гидрартрозом может определяться незначительное ускорение СОЭ. Биохимический анализ крови, как правило, не выявляет никаких патологических изменений. Для взятия синовиальной жидкости на анализ производят диагностическую пункцию сустава. При ее исследовании наблюдается цитоз, содержание полинуклеаров в количестве 50% и более, увеличение числа лимфоцитов, повышение вязкости. Биопсия синовиальной оболочки при интермиттирующем гидрартрозе выявляет у 50% пациентов лимфоцитарную инфильтрацию и утолщение синовиальной оболочки.
Лечение интермиттирующего гидрартроза
Терапия интермиттирующего гидрартроза проводится в основном нестероидными противовоспалительными препаратами (ибупрофен, диклофенак и др.). Многочисленные авторы отмечают неэффективность терапии глюкокортикостероидами при лечении интермиттирующего гидрартроза. Однако в литературе есть данные о случаях улучшения на фоне еженедельного внутрисуставного введения гидрокортизона. При выраженных и частых обострениях заболевания при неэффективности других методов лечения возможно применение лучевой терапии.
В отдельных случаях прибегают к хирургическому лечению — синовэктомии. Однако этот способ лечения обычно дает нестойкий результат и через некоторое время рецидивы интермиттирующего гидрартроза возобновляются.
Читайте также:


