Герпетическая инфекция органов мочеполовой системы
Урогенитальный герпес – это инфекционное заболевание вирусного происхождения, которое развивается в слизистых оболочках гениталий. При этом человек ощущает сильный дискомфорт в области половых органов. Иногда инфекция может сопровождаться интоксикационными признаками и увеличением лимфатических узлов. Урогенитальный герпес склонен к частым рецидивам. Чем чаще вирус будет активироваться, тем больше вероятность осложнений. Особенно опасна урогенитальная инфекция для беременных женщин.
Причины возникновения урогенитального герпеса
Виновником урогенитальной инфекции является вирус простого герпеса 1 и 2 типов. Именно эти микроорганизмы приводят к генитальным и оральным формам заболевания.
После попадания на слизистые оболочки половых органов герпесвирус проникает в кровь, а затем стремительно движется к нервным волокнам, где и сохраняется в спящем положении. Как только появятся условия для его активации (падение иммунитета) — на гениталиях возникнут характерные высыпания.
Заражение может произойти по разным причинам. Чаще всего это анальный и генитальный секс с инфицированным. Кроме того, вероятность заражения почти стопроцентная, если осуществлялся оральный контакт с человеком, у которого на губах обострился герпес.
Причинами инфицирования урогенитальным герпесом может стать общее использование личных вещей заражённого. Кроме того, болезнь передаётся от матери к ребёнку во время родоразрешения или в процессе беременности. Для детей, особенно новорождённых, эта болезнь представляет большую опасность. Именно поэтому очень важно пройти лечение ещё на этапе планирования беременности.
Передаётся урогенитальный герпес и воздушно капельным путём. Также возможно самозаражение при переносе инфекции с губ на половые органы.
Самый пик заболеваемости приходится на возраст 20-30 лет. Именно в этот период начинается активная половая жизнь. Большинство актов происходит без барьерной защиты.
Причины герпеса на половых органах
Кроме того, увеличивают вероятность урогенитального инфицирования у людей с:
- ослабленным иммунитетом;
- с заболеваниями, передающимися половым путём;
- у женщин при наличии внутриматочных спиралей;
- у девушек, прервавших беременность хирургическим путём.
Стоит отметить, что вероятность заражения урогенитальным герпесом намного больше у женщин, чем у мужчин.
Причинами проявления болезни (рецидивов) могут стать стрессы, неправильное питание, дефицит витаминов, перегрев, переохлаждение, частые ОРВИ, смена климата и т. д.
Симптомы
Симптомы урогенитального герпеса будут напрямую зависеть от формы заболевания. Инфекция бывает первичной и рецидивирующей. Симптомы у этих форм очень схожи. Отличие заключается лишь в интенсивности их проявления.
При первичном заражении наблюдается:
- небольшая отёчность, покраснение гениталий, болевые ощущения;
- через сутки появляются пузыри с бесцветной жидкость в полости;
- ещё через сутки-двое они лопаются — этот период самый болезненный, так как вскрытие прыщиков сопровождается сильной болью во время мочеиспускания, занятия сексом из-за формирования изъязвлённых участков.
Сыпь при урогенитальном герпесе
Появление элементов сыпи часто сопровождается болью в голове, мышцах, повышением температурных показателей, недомоганием. Заживление эрозивных участков происходит в течение 2 недель.
У женщин урогенитальный герпес поражает область половых губ, задний проход, уретральный канал, бедра с внутренней стороны. У мужчин наблюдается сыпь на головке полового члена, крайней плоти, в уретре. Нередко инфекция у последних сопровождается развитием простатита и герпетического уретрита.
Признаки урегенитального герпеса (рецидивирующего) такие же, но менее выраженные. Эта форма протекает в лёгкой (3 и менее рецидивов в год), средней (обострения наблюдаются от 4 до 6 раз в год) и тяжёлой степени (рецидивы происходят каждый месяц). Реактивация вируса осуществляется под воздействием факторов, снижающих иммунитет.
При частых рецидивах болезни у заражённого наблюдается сильная боль, сковывающая движения, не дающая нормально сходить в туалет, нарушающая сон. При этом психологическое состояние инфицированного может ухудшаться.
Симптомы генитального герпеса
Диагностика
Диагностика заболевания заключается в сдаче следующих лабораторных анализов:
- Вирусологические методы (соскоб из уретры, влагалища, шейки матки) заключаются в выращивании вируса простого герпеса на культуре ткани и последующем его изучении.
- ПЦР – на анализ берётся любая жидкость (мазок из влагалища, секрет простаты, кровь и моча). Выявляет генетический материал вируса.
- ИФА (анализ крови) – обнаруживаются антитела к вирусу к сыворотке крови (M, G).
Диагностика генитального герпеса
Лечение
Лечение урогенитального герпеса направлено на устранение симптоматики и сокращение количества рецидивов. Стоит отметить, что полностью устранить вирус из организма не представляется возможным. Медицина здесь бессильна.
Лечение герпеса на половых органах
Лечить урогенитальный герпес нужно с помощью противовирусных средств, основным компонентом которых является ацикловир. Такие препараты снизят интенсивность проявления болезни и увеличат продолжительность ремиссии. Назначаются лекарства в виде мазей, гелей или таблеток. Классическими антивирусными препаратами являются:
Препараты от генитального герпеса
Осложнения
Чем дальше урогенитальная инфекция продвигается по мочеполовой системе, тем хуже прогноз на выздоровление и тем больше вероятность осложнений. Тяжёлая форма болезни может привести к иммунодефицитному состоянию. У мужчин увеличиваются шансы на развитие хронического простатита, у женщин – рака шейки матки, герпетического уретрита, бесплодия, цистита.
Первичное заражение урогенитальным герпесом представляет опасность для беременных женщин, точнее, для плода. У будущего ребёнка нередко наблюдаются пороки развития. Кроме того, увеличивается вероятность самопроизвольного выкидыша, гибели плода, преждевременных родов.
Профилактика
Так как обострение урогенитального заболевания происходит по вине падения иммунитета, то следует придерживаться здорового образа жизни – правильно питаться, больше отдыхать, заниматься спортом, принимать витаминные препараты. Важно и соблюдение правил личной гигиены, гигиены половой жизни, своевременная терапия болезней, передающихся половым путём.
Для исключения самозаражения урогенитальной инфекцией следует чаще мыть руки, иметь разные полотенца (для лица, рук, тела, половых органов). Это сократит вероятность инфицирования других участков тела.
Урогенитальный герпес – заболевание, которое может приводить к серьёзным осложнениям. Поэтому при обнаружении сыпи на половых органах следует срочно обратиться к врачу для проведения обследования и назначения лечения. Самостоятельная терапия в данном случае неуместна.
Половая сфера у 40-60% взрослого населения к 40 годам инфицирована ВПГ (вирусом простого герпеса). Генитальный герпес - одно из самых распространенных инфекционных заболеваний мочеполовой системы. Причем у большинства людей генитальный герпес протекает бессимптомно, или имеет место нераспознанный герпес. Именно эти формы являются причиной повсеместного роста заболеваемости.
Одной из причин эпидемии, начавшейся в начале 70-х гг. ХХ века, а именно так расценивается эпидемиологическая ситуация, связанная с генитальным герпесом, явилась сексуальная революция, захлестнувшая северную Америку и страны западной Европы, и распространившаяся практика орального секса.
Типы генитального герпеса
Проявляется на слизистых оболочках половых органов и прилежащих участках кожи сгруппированных везикулезных элементов, возникающих на эритематозном фоне. Через 2-4 дня везикулы вскрываются, образуя мокнущие эрозии, реже - язвочки, эпителизирующиеся под коркой или без ее образования. Субъективно больных беспокоят зуд, жжение, болезненность в области очага поражения. У части больных отмечается повышение температуры тела до 38°С, болезненное увеличение паховых лимфатических узлов.
Приблизительно у 25-30% инфицированных развивается рецидивирующая форма. Характерно раннее вскрытие везикул с образованием эрозивных поверхностей, выраженной субъективной симптоматикой (боль, зуд, жжение в очаге). Рецидивирующий герпес отличается тяжелым течением: часто рецидивирующие формы болезни встречаются у 50-75% пациентов.
Часто рецидивирующий герпес
Типичный рецидивирующий герпес на коже и слизистых половых органов, обычно на одном и том же месте, субъективно: жжение, зуд проявляется повторяющимися пузырьковыми высыпаниями.
Атипичные формы рецидивирующего герпеса, в значительной мере осложняющие постановку диагноза.
При атипичных формах преобладает либо одна из стадий развития воспалительного процесса в очаге (эритема, образование пузырей), либо один из компонентов воспаления (отек, геморрагия, некроз), или субъективная симптоматика (зуд), которые и дают соответствующее название атипичной форме (эритематозная, буллезная, геморрагическая, некротическая, зудящая и т.д.).
Атипичные формы герпеса наружных гениталий у женщин встречаются чаще, чем у мужчин.
Субклиническая (малосимптомная) форма проявляется микросимптоматикой: кратковременным (менее суток) появлением одной или нескольких микротрещин, сопровождающихся незначительным зудом. Иногда субъективные ощущения отсутствуют, что снижает обращаемость больных в лечебные учреждения и затрудняет диагностику.
Субклиническая форма выявляется преимущественно при вирусологическом обследовании половых партнеров пациентов с какой-либо инфекцией, передаваемой половым путем, или при обследовании супружеских пар с нарушением фертильности.
Клинический диагноз при абортивном течении, атипичной и субклинической формах РГГ затруднен и может быть поставлен только при использовании вирусологических методов исследования.
Особенностью генитального герпеса является многоочаговость. В патологический процесс нередко вовлекаются нижний отдел мочеиспускательного канала, слизистая оболочка ануса и прямой кишки.
Органы мочеполовой системы у женщин и мужчин, которые могут поражаться:
- вход во влагалище;
- влагалище;
- влагалищная часть шейки матки;
- цервикальный канал;
- уретра;
- мочевой пузырь;
- анус;
- ампула прямой кишки;
- слизистая оболочка полости матки;
- тело матки;
- маточные трубы;
- яичники;
- предстательная железа;
- семенные пузырьки;
Клинические формы
- Типичная;
- Атипичная;
- с макросимптоматикой;
- с микросимптоматикой;
- Бессимптомная форма;
Установить реальную частоту поражения внутренних половых органов, как у женщин, так и у мужчин очень сложно, так как у 25-40%, а по некоторым данным, у 60% пациентов заболевание протекает без субъективных ощущений. Можно предположить, что эта патология встречается значительно чаще, чем диагностируется.
При герпесе внутренних гениталий могут отсутствовать какие-либо жалобы. Иногда они отмечают периодически появляющиеся необильные слизистые выделения из уретры и из влагалища. При лабораторном исследовании мазков отделяемого канала шейки матки, влагалища и уретры периодически отмечается повышенное количество лейкоцитов (30-40 в поле зрения отделяемом уретры, 200-250 и выше в поле зрения при исследовании мазков из влагалища), свидетельствующее о наличии воспалительного процесса.
Бессимптомная форма полового герпеса внутренних гениталий (бессимптомное выделение вируса) характеризуется отсутствием у больных каких-либо жалоб на половую сферу, объективных клинических данных, подтверждающих воспаление. При лабораторном исследовании отделяемого урогенитального тракта выделяется ВПГ, в то время как в мазках признаков воспаления (лейкоцитоза) нет. У 25-30% мужчин с идиопатическим (когда не ясна причина бесплодия) бесплодием из спермы выделяется ВПГ.
Известно, что герпес гениталий, в 70-80% случаев протекает в виде микробной ассоциации, в сочетании с хламидиями, уреа-, микоплазмой, стрепто-, стафилококками, грибковой флоры. Не исключено сочетанное поражение гениталий ВПГ, гонококком, бледной трепонемой, вирусными заболеваниями передающимися при половом контакте, что говорит о необходимости тщательного обследования пациентов для исключения ИППП, ВИЧ-инфекции.
Лечение генитального герпеса
от 2 200 руб
Выраженный терапевтический эффект более, чем у 90% пациентов при лечении достигается благодаря:
- Отработанному десятилетиями опыту лечения рецидивирующего герпеса;
- Комплексному подходу к терапии;
- Индивидуальному подбору противовирусного лечения (препаратов и схем) и иммуномодуляторов;
- Опыту противорецидивной терапии;
Результат лечения в значительной мере зависит от опыта и искусства врача, а также от терпения и тщательного выполнения пациентом рекомендаций врача. Применяемые нами методы лечения позволяют значительно сократить длительность лечения без потери качества и эффективности терапии.
МОЖНО, потому что существующий сегодня арсенал противовирусных и иммунных препаратов позволяет решить очень многие проблемы, возникающие у лиц, страдающих рецидивирующими формами (гениталий, лица, ягодиц и др.более редких локализаций).
Правильный методический подход к обследованию и терапии позволит:
- быстро купировать острые проявления болезни;
- провести эффективную иммунокоррекцию;
- уменьшить частоту и интенсивность клинических проявлений следующих рецидивов;
- значительно увеличить длительность межрецидивных периодов и добиться многомесячной клинической ремиссии;
НУЖНО, потому что своевременное лечение – это профилактика развития возможных осложнений герпетической инфекции:
- болевого синдрома, который развивается при вовлечении в инфекционный процесс нервной системы;
- распространения инфекции, когда в инфекционный процесс могут вовлекаться практически все системы органов;
- патологии беременности, плода и новорожденного;
Ваши гарантии – наш положительный 18-ти летний опыт работы с пациентами, страдающими тяжелыми осложненными формами. Мы знаем почти все о современных лекарственных препаратах (импортных и отечественных) и существующих методах лечения. Мы выявляем и устраняем причины, которые привели к развитию заболевания.
Наши сотрудники (дерматовенерологи, акушеры-гинекологи, урологи-андрологи) являются авторами методических рекомендаций, учебных пособий и курса лекций, по которым обучаются врачи России; принимают участие в международных испытаниях по проблемам герпеса.
Диагностика генитального герпеса
Методы лабораторной диагностики принципиально делятся на две группы:
- Для уменьшения вероятности ложно-отрицательного диагноза, особенно при генитальном герпесе и бессимптомных формах вируса, необходимо исследовать максимальное число образцов от одного пациента (отделяемое влагалища, канала шейки матки, уретры, сок простаты, сперму, мочу), т.к. вирус герпеса редко выявляется одновременно во всех средах.
- При подозрении на герпетическую инфекцию необходимо проводить многократное вирусологическое исследование отделяемого мочеполовой системы у пациентов, т.к. отрицательный результат однократного вирусологического исследования не может исключить полностью диагноз.
- Частота выделения вируса у женщин в значительной мере зависит от фазы менструального цикла. Более чем у 70% пациенток, страдающих герпесом, вирус выделяется в начале менструального цикла.
- Выявление специфических иммуноглобулинов IgM в отсутствии IgG или при 4-кратном увеличении титров специфических IgG в парных сыворотках крови, полученных от больного с интервалом 10-12 дней, свидетельствует о первичном заражении.
- Выявление специфических иммуноглобулинов IgM на фоне IgG при отсутствии достоверного роста титров IgG в парных сыворотках говорит об обострении хронической герпетической инфекции.
- Выявление титров IgG выше средних является показанием к дополнительному обследованию пациента и выявлению выделения вируса герпеса в средах.
Эпидемиология
Генитальный герпес, являясь частным случаем герпетической инфекции, относится к наиболее распространенным заболеваниям, передаваемым половым путем, и отличается от других болезней этой группы пожизненным носительством возбудителя в организме человека, что определяет высокий процент формирования рецидивирующих форм болезни.
Передача обычно осуществляется при тесном контакте с больным или вирусоносителем. Вирус проникает через слизистые оболочки половых органов, уретры, прямой кишки или микротрещины кожи.
В парах, где один из партнеров инфицирован, вероятность заражения второго партнера в течение года составляет 10%. В большинстве случаев заражение происходит, когда инфицированный партнер не имел клинически выраженного рецидива генитального герпеса. Важную роль в распространении вируса играют бессимптомные и нераспознанные формы инфекции. Вирус может выделяться со спермой, описаны случаи заражения женщин при искусственном оплодотворении. Говоря о путях передачи вируса, необходимо отметить важное эпидемиологическое значение орально-генитальных контактов, с которыми связывают увеличение частоты выделения герпеса 1 типа из органов мочеполовой системы.
Среди учащихся колледжа, антитела к вирусу герпеса II типа выявляются у 4% обследованных, среди студентов университета – у 9%, среди представителей средних слоев общества – у 25%; среди больных кожно–венерологических клиник с гетеросексуальной ориентацией – у 26%; среди гомосексуалистов и лесбиянок – у 46%, среди проституток – у 70–80%. Антитела к генитальному герпесу чаще выявляются у представителей негроидной расы, чем у белых. Женщины инфицируются чаще, чем мужчины, при одинаковом количестве половых партнеров в течение жизни. В развитых странах вирусом страдает 10–20% взрослого населения.
В многочисленных исследованиях на общей популяции показано, что уровень заболеваемости увеличивается с возрастом: единичные случаи выявляются в группе больных в возрасте 0–14 лет; самая высокая заболеваемость регистрируется в возрастной группе 20–29 лет; второй пик заболеваемости приходится на 35–40 лет.
Основными факторами риска развития вируса являются большое количество половых партнеров на протяжении жизни, раннее начало половой жизни, гомосексуализм у мужчин, принадлежность к черной расе, женский пол и наличие инфекций, передаваемых половым путем в анамнезе.
Обязательная регистрация генитального герпеса была введена в Российской Федерации в 1993 году. За период 1993 – 99 годы заболеваемость этим вирусом в России выросла с 8,5 случаев до 16,3 на 100 тыс. населения. Заболеваемость в Москве выросла с 11,0 до 74,8 случаев на 100 тыс. населения и практически достиг уровня европейских стран.
Клинические особенности герпетической инфекции у женщин
Герпетический уретрит у женщин субъективно проявляется болями и резями в начале мочеиспускания, частыми позывами к мочеиспусканию. При герпетическом цистите появляются гематурия, появление болей в конце мочеиспускания, кровь в моче, боли в области мочевого пузыря.
У женщины может быть первым и единственным признаком ВПГ-инфицирования мочеполовой сферы. Он нередко возникает в первые 1-3 месяца после начала половой жизни или смены полового партнера.
Очаг поражения в анальной области обычно представляет собой рецидивирующую трещину, что нередко является поводом для диагностических ошибок. Такие больные с ошибочным диагнозом "трещина заднего прохода" попадают к хирургам. Зудящая форма герпеса ануса и герпетическое поражение геморроидальных узлов, также трудны для диагностики.
Перечень заболеваний, этиологически связанных с ВПГ, постоянно увеличивается. Согласно данным литературы, у 3,6% женщин, страдающих не поддающимися терапии кольпитами и лейкоплакией шейки матки, ВПГ является одним из этиологических факторов заболевания. Описана новая форма латентной внутриматочной ВПГ–II– инфекции с локализацией патологического процесса в железистом эпителии эндометрия. Доказано, что ВПГ может быть причиной развития эндометрита и сальпингоофорита.
Бессимптомная форма герпеса внутренних гениталий выявляется у 20-40% женщин страдающих РГ ягодицы и бедра. Это важное обстоятельство необходимо учитывать при планировании беременности у женщин с этой формой РГ в связи с существующей вероятностью развития во время беременности осложнений ВПГ-инфекции.
Установлена этиопатогенетическая роль ВПГ при раке шейки матки. Изложенное подчеркивает растущую этиологическую роль ВПГ в структуре заболеваний органов малого таза у женщин.
Распространенность ВПГ среди беременных США составляет 22-36%, в Европе 14-19%. Вирусемия у женщин во время беременности может явиться причиной гибели плода, мертворождения, преждевременных родов. Герпесвирусы вызывают до 30% спонтанных абортов на ранних сроках беременности и свыше 50% поздних выкидышей, занимают второе место после вируса краснухи по тератогенности (развитие уродств плода).
Тяжелейшие формы неонатального герпеса развиваются при инфицировании новорожденного вирусом простого герпеса в родах. При первичном ГГ у матери инфицируется от 30% до 80% детей, при рецидивирующем герпесе – 3–5%. Инфицирование плода во время родоразрешения, если у матери в конце беременности имели место герпетические высыпания, происходит у 50% женщин, больных РГГ; при этом у 60–80% инфицированных детей развивается энцефалит.
Генитальный герпес у мужчин
Если изучению герпеса наружных гениталий и неблагоприятному влиянию герпетической инфекции на детородную функцию женщин уделяется пристальное внимание в течение многих лет, то сведения о вирус простого герпеса, как причина заболеваний органов мочеполовой системы (МПС), у мужчин весьма ограничены. Следует сказать, что оценить истинную роль вируса простого герпеса в развитии патологии органов МПС у мужчин, с учетом частого малосимптомного или бессимптомного течения инфекции, нередко оказывается весьма затруднительной задачей.
Субъективно герпес уретры проявляется болями в виде жжения, ощущения жара, гиперестезии по ходу уретры в состоянии покоя и при мочеиспускании, резями в начале мочеиспускания.
Органы МПС у мужчин находятся в тесной анатомической и физиологической взаимосвязи, что не позволяет механистически подходить к оценке результатов лабораторного исследования. Так, выявление вируса простого герпеса в моче или отделяемом уретры позволяет заподозрить возможность вовлечения в инфекционный процесс предстательной железы, даже если вирус простого герпеса в соке простаты не обнаружен, но имеются клинические данные о торпидно протекающем простатите.
Ведущими симптомами герпетического цистита являются появление болей в конце мочеиспускания, дизурические явления; гематурия - его характерное проявление. У больных отмечается расстройство мочеиспускания: изменяются частота, характер струи, количество мочи. Герпетический цистит у мужчин, как правило, вторичен и развивается, как осложнение при обострении хронического герпетического уретрита или простатита.
Герпетическое поражение анальной области и ампулы прямой кишки встречается как у гетеросексуальных мужчин, так и у гомосексуалистов. Очаг поражения обычно представляет собой рецидивирующую трещину.
При поражении сфинктера и слизистой оболочки ампулы прямой кишки (герпетический проктит) больных беспокоят зуд, чувство жжения и болезненность в очаге поражения, возникают мелкие эрозии в виде поверхностных трещин с фиксированной локализацией, кровоточащие при дефекации. Появление высыпаний может сопровождаться резкими распирающими болями в области сигмы, метеоризмом и тенезмами, что является симптомами раздражения тазового нервного сплетения.
По оценкам разных авторов, простатит вызывается или поддерживается вирусом простого герпеса в 2,9 - 21,8% случаев. Обычно хронический простатит отличается частым и упорно рецидивирующим характером.
В клинической практике диагноз хронического герпетического простатита ставится урологами редко. Причина, по-видимому, в том, что вирусологические методы диагностики не входят в стандарт обследования больных с хроническим простатитом. Срабатывает стереотип мышления врача, и пациентам традиционно проводится обследование на половые инфекции невирусной природы.
В клиническом течении простатитов отмечаются функциональные сдвиги - репродуктивные изменения, болевой (с иррадиацией в наружные половые органы, промежность, поясницу) и дизурический синдромы.
Нередко у больных рецидивирующим генитальным герпесом простатит протекает субклинически: у этих пациентов диагноз простатита ставится на основании появления лейкоцитоза в секрете простаты и уменьшения числа лецитиновых зерен.
Необходимо помнить, что герпетический простатит может существовать, как изолированная форма герпетической инфекции. В этом случае отсутствуют симптомы РГГ и ВПГ не определяется в отделяемом уретры. Этиологический диагноз основывается на обнаружении вируса простого герпеса в секрете предстательной железы, при этом патогенная флора в секрете и в третьей порции, мочи отсутствует.
Генитальный герпес при беременности (профилактика рисков, лечение)
Вирусная герпетическая инфекция в скрытой форме присутствует более чем у 80% населения планеты. Обнаружено и классифицировано 8 разновидностей патогена, из которых генитальную разновидность заболевания вызывают вирусы простого герпеса 1 и 2. Инфекция отличается высокой степенью заразности (контагиозности), а ослабление иммунных сил организма и пренебрежение правилами личной безопасности повышает риск развития болезни. Генитальный герпес относится к заболеваниям передающимся половым путем, включен в перечень заболеваний, находящихся в группе особого учета, а все впервые выявленные случаи и рецидивы регистрируются в статистической комиссии.
Причины
Основным путем распространения вируса простого герпеса является контактный способ передачи, но в раннем возрасте ребенок может заразиться воздушно-капельным путем и стать носителем. Последние клинические данные свидетельствуют о том, что получавшие специфическую профилактику дети и подростки, менее подвержены заражению в старшем возрасте при начале половой жизни. Встречаются случаи самозаражения при переносе вируса со слизистой оболочки губ на половые органы, а также восходящий путь распространения герпетической инфекции во время родов, хирургических операций или при вовлечении в патологический процесс органов мочеполовой системы. Тем не менее, чаще всего внедрение патогена случается во время интимного контакта, а заболевание входит в группу венерических болезней.
Проникнув в организм через травмированный эпителий слизистых оболочек и кожных покровов, инфекция способна длительное время оставаться незамеченной и не проявляться типичными симптомами, но сохраняется пожизненно и активизируется при любом ослаблении иммунной защиты:
- Причинами генитального герпеса считается несоблюдение норм личной гигиены, беспорядочные половые связи, незащищенные контакты, наличие нескольких половых партнеров, грубые или нетрадиционные виды секса, низкий социально-экономический статус и раннее начало интимной жизни. Венерологи отмечают негативное влияние провоцирующих факторов, которые повышают риск развития генитального герпеса.
- Слабый иммунитет. Специфические антитела к генитальному герпесу вырабатываются Т-лимфоцитами при нормальном функционировании защитных функций. Негативное влияние внешних факторов, частые простудные инфекции, аутоиммунные нарушения приводят в пониженной реакции на активность вируса герпеса, находящегося в организме человека в скрытой форме.
- Заболевания, передающиеся половым путем, также относятся к факторам риска. Разрыхление слизистых в результате большинства венерических инфекций становится входными воротами для внедрения вируса герпеса, а также провоцирует активный рост имеющихся патогенов на поврежденном эпителии.
- Половая принадлежность. Женщины более подвержены генитальному герпесу, а во время родов существует высокая вероятность заражения и передачи вируса ребенку. Мужчины чаще сталкиваются со скрытой формой болезни, а также высока вероятность распространения вирусного поражения внутренних органов мочеполовой системы.
- Хирургические вмешательства, аборты, медицинские манипуляции также могут стать источником проблемы, но в данном случае развитие генитального герпеса связано не с первичным занесением инфекции, а с ослаблением защиты и нарушением целостности кожных и слизистых покровов.
- Дополнительными факторами риска считают любые состояния, при которых страдает естественный иммунитет человека. Смена климата, наличие хронических заболеваний, стрессы, переохлаждение и перегрев, витаминная недостаточность могут стать причиной активизации вируса генитального герпеса.
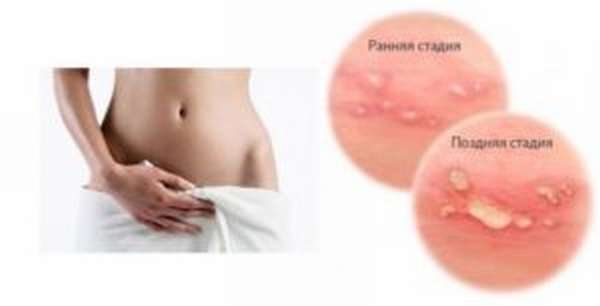
Характерные симптомы
Клиническая классификация определяет случаи первичного генитального герпеса, если заболевание установлено впервые в жизни, и последующие рецидивы, все последующие обострения имеющейся вирусной инфекции. Болезнь долго может находиться в латентной форме, встречаются случаи нетипичного проявления, а также полностью бессимптомное вирусоносительство:
Диагностика
Заболевание диагностируют по данным анамнеза, а также после первичного врачебного осмотра. Обнаружение ярко выраженных признаков и наличие факторов риска является достаточным для установления диагноза. Венерологам хорошо известна клиническая картина, сопровождающая течение генитального герпеса, поэтому к дополнительным лабораторно-диагностическим мероприятиям прибегают только при подозрении на скрытое или атипичное развитие патологического процесса.
Лабораторная диагностика проводится со взятием биологического материала для исследования: 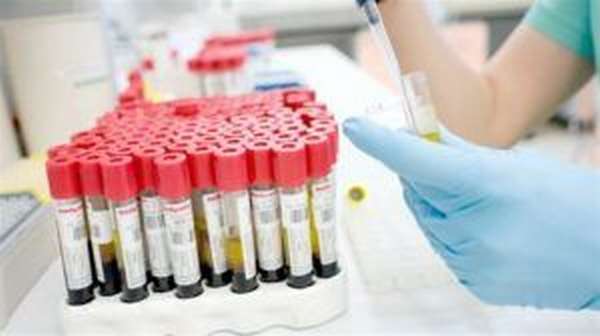
- Мазок из области поражения. Материал берут с места локализации герпетических высыпаний для обнаружения вирусного патогена при культивировании и выращивании на особой питательной среде. После микроскопического исследования устанавливают тип возбудителя и ставят окончательный диагноз. Точность диагностики по данному методу высока, при условии соблюдения техники взятия материала для исследования.
- Анализ крови. Выявить генитальный герпес в любом его проявлении помогает обнаружение специфических антител в кровяной сыворотке. Установить точный диагноз с помощью анализа крови удается даже в том случае, если нет типичной клинической картины инфекции. Найденные антитела помогают определить групповую принадлежность вирусного агента и назначить соответствующее лечение с учетом разновидности.
Обследование на герпес входит в обязательный комплекс при обнаружении любого венерического заболевания. Пути передачи и факторы риска схожи для многих мочеполовых инфекций, а опасность герпетического поражения требует своевременной диагностики и правильного лечения для уменьшения риска осложнений.
Успешное лечение генитального герпеса в понимании современной медицины сводится к снижению частоты рецидивов, поскольку полностью избавиться от вируса при использовании доступных в настоящее время средств невозможно. После установления диагноза и получения данных о типе возбудителя принимается решение о назначении специфических противовирусных препаратов, подавляющих активность репродуктивной системы вируса простого герпеса и замедляющего жизненный цикл патогена.
Проводимое лечение разбивают на несколько стадий, в зависимости от необходимости решения определенных терапевтических задач: 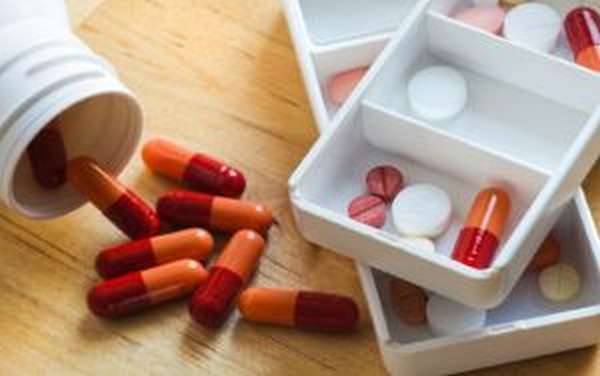
- Первый этап требует подавления вируса, что клинически проявляется снижением выраженности симптоматики. Хорошо зарекомендовали себя препараты из группы Ацикловира. Дополнительно назначают средства симптоматического лечения, местные средства для уменьшения дискомфорта, вводят специфический иммуноглобулин, проводят активную витаминизацию и укрепление защитных сил организма.
- Второй этап требует устранения последствий активного размножения вируса и восстановления целостности кожных и слизистых покровов. Применяют мази с антисептическим и отшелушивающим эффектом, местные противовирусные средства и продолжают меры по укреплению иммунитета.
- Третий этап лечения сводится к профилактике рецидива путем устранения влияния провоцирующих факторов.
Срок лечения при каждом обострении генитального герпеса зависит от состояния иммунной системы, а также от формы развития заболевания.
Методы нетрадиционной терапии при генитальном герпесе не приносят результата, поскольку специфического воздействия на вирусное заболевания добиться с помощью народных средств невозможно. В то же время в домашних условиях можно воспользоваться с помощью природных антисептиков, иммуностимуляторов и противовоспалительных веществ:
- Признанными народными средствами, облегчающими состояние при появлении герпетических высыпаний в области наружных половых органов, являются облепиховое и пихтовое масло, которые уменьшают болезненность и способствуют быстрому заживлению язвенных образований.
- Растворы Ромашки, Календулы и крапивы обладают антисептическими свойствами и помогают снизить риск распространения инфекции.
- Настойки Женьшеня и Элеутерококка обладают выраженными иммуностимулирующими свойствами, повышают сопротивляемость вирусу и усиливают эффект проводимой специфической терапии.

Выбор народного средства для лечения генитального герпеса в домашних условиях следует проводить совместно с врачом, поскольку некоторые натуральные компоненты вступают в отрицательную реакцию с противовирусными препаратами и могут снизить их эффективность.
Профилактика заболевания
Генитальный герпес является заразным заболеванием, опасность внедрения вируса высока, а существующие методы лечения дают возможность ликвидировать только симптомы болезни, оставив патоген в спящем состоянии. Попытки разработать эффективную вакцину ведутся несколько десятилетий, но, учитывая возросшее число случаев внутриутробного заражения, специфическая профилактика становится затруднительной.
Основываясь на данных ВОЗ о том, что носителем вирусного заболевания является каждый 3-й человек, следует особое внимание уделить мерам предосторожности: 
- Регулярные медицинские осмотры и профилактическая диагностика распространенных венерических болезней позволяет выявить носительство и принять меры по предотвращению развития герпеса.
- Соблюдение норм личной гигиены предупредит распространение имеющегося патогена и исключит возможность самозаражения. Поддержание нормальной микрофлоры и применение специальных интимных антибактериальных средств должно стать привычкой.
- Безопасный секс с использованием презервативов является нормой поведения в современном обществе, особенно при частой смене половых партнеров или при выявлении носительства у одного из людей в паре.
- Во время подготовки к беременности и в период вынашивания женщины несколько раз проходят тесты на наличие вируса герпеса. Своевременные меры предупреждения заражения плода дают возможность исключить вероятность врожденного заболевания.
- Активизация вируса герпеса происходит при ослаблении иммунитета. Поддержание высокого уровня готовности защитных сил является самым надежным способом предупредить первичное возникновение симптоматики и снижает риск перехода инфекции в хроническую форму.
Профилактика венерических болезней, укрепление иммунитета, активный образ жизни, прием витаминных и минеральных комплексов и соблюдение норм личной безопасности является единственным доступным и надежным средством борьбы с вирусом генитального герпеса.
Возможные осложнения
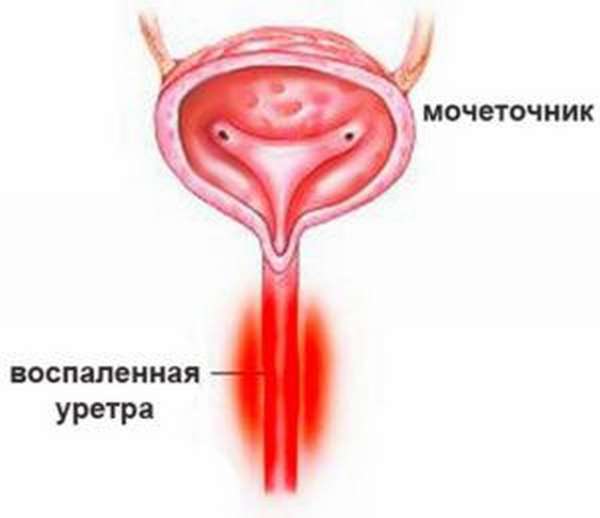
Вирусное заболевание опасно своими осложнениями, особенно это касается скрытой формы генитального герпеса и вирусоносительства, при котором отсутствует типичная симптоматика, но источник угрозы находится в организме. Возможно поражение органов мочеполовой системы, а также распространение вируса с током крови. Частыми последствиями герпетической инфекции у мужчин являются вирусный цистит, уретрит, простатит, а при определенных условиях возможно поражение прямой кишки и формирование проктита. Женщины нередко сталкиваются с такими последствиями генитального герпеса, как вульвиты, уретриты, циститы, воспаление матки и яичников. Представители обоих полов подвержены психическим расстройствам, встречаются случаи неадекватного поведения у больных герпесом, попытки суицида или агрессивное поведение в отношении окружающих людей.
При вынашивании беременности генитальный герпес представляет угрозу не только для женщины, но и может стать причиной внутриутробного заражения плода. Проникновение вируса происходит через плаценту, во время прохождения родовых путей, в таком случае ребенок с рождения становится носителем. Вирусные агенты нередко нарушают ход нормальной закладки органов у плода, поэтому могут появиться врожденные аномалии и деформации. Ослабление организма женщины и глубокое поражение органов мочеполовой системы становится причиной бесплодия, привычного выкидыша, кровотечений и замершей беременности.
Человек с выявленным вирусом генитального герпеса остается носителем всю жизнь, поэтому обязан следить за состоянием собственного здоровья и позаботиться о снижении риска передачи инфекции своему половому партнеру.
Читайте также:


