Герпетическая инфекция классификация ветряная оспа
Вирус вызывает два инфекционных заболевания: 1) ветряную оспу, возникающую преимущественно у детей в результате экзогенного заражения; 2) опоясывающий герпес (herpes zoster) – эндогенную инфекцию, развивающуюся чаще у взрослых, перенесших в детстве ветряную оспу. Заболевания различаются также по локализации пузырьковых высыпаний на коже и слизистых оболочках. Вирус открыт в 1911 г.
Таксономия. Вирус ветряной оспы и опоясывающего герпеса содержит ДНК, относится к семейству Herpesviridae (от греч. herpes – ползучая), роду Varicellavirus.
Морфология, химический состав, антигенная структура. Вирионы имеют овальную форму диаметром 120-179 нм, состоят из сердцевины, содержащей линейную двунитчатую ДНК, и наружной липопротеидной оболочки с шипиками гликопротеидной природы. Различают внутренние сердцевинные и наружные антигены. Антигенные варианты вируса не обнаружены.
Культивирование. Вирус репродуцируется в первичных и перевиваемых культурах клеток с цитопатическим эффектом (симпласты) и образованием внутриядерных включений.
Резистентность. Вирус малоустойчив в окружающей среде, термояабилен, чувствителен к жирорастворителям и обычным дезинфицирующим средствам.
Восприимчивость животных. Вирус непатогенен для лабораторных животных.
Эпидемиология. Ветряная оспа распространена повсеместно, восприимчивость к возбудителю очень высокая. Эпидемические вспышки отмечаются в осенне-зимний период, главным образом в организованных коллективах среди детей дошкольного возраста. Могут болеть взрослые.
Источник инфекции – только больной человек. Механизм передачи – аэрогенный. Выделение вирусов в окружающую среду происходит при нарушении целостности пузырьковых высыпаний. Опоясывающий герпес поражает в основном взрослых, носит спорадический характер, не имеет выраженной сезонности. Больные опоясывающим герпесом могут быть источником ветряной оспы у детей.
Патогенез и клиническая картина. Входными воротами для возбудителя является слизистая оболочка дыхательных путей, где вирусы размножаются, затем проникают в кровь, поражая эпителий кожи и слизистых оболочек (дерматотропизм). Инкубационный период при ветряной оспе составляет 14-21 день. Заболевание характеризуется повышением температуры тела и пузырьковой сыпью на теле и слизистых оболочках рта, зева, весьма похожей на высыпания при натуральной оспе (отсюда название болезни). После отпадения корок рубцы не остаются. Осложнения (пневмонии, энцефалиты и др.) бывают редко. Опоясывающий герпес возникает у людей, перенесших в детском возрасте ветряную оспу. Вирус может длительно сохраняться в нервных клетках межпозвоночных узлов и активизируется в результате заболеваний, травм и других факторов, ослабляющих иммунитет. Заболевание характеризуется лихорадкой, пузырьковыми высыпаниями в виде обруча по ходу пораженных (чаще межреберных) нервов, болевым синдромом.
Иммунитет. После перенесенной ветряной оспы формируется пожизненный иммунитет, который, однако, не препятствует сохранению вируса в организме и возникновению у некоторых людей рецидивов опоясывающего герпеса.
Лабораторная диагностика. Материалом для исследования является содержимое высыпаний, отделяемое носоглотки, кровь.Экспресс-диагностика заключается в обнаружении под световым микроскопом гигантских многоядерных клеток – симплас-тов с внутриядерными включениями в мазках-отпечатках из высыпаний, окрашенных по Романовскому-Гимзе, а также специфического антигена в РИФ с моноклональными антителами. Выделяют вирус в культуре клеток, идентифицируют с помощью РН и РИФ. Для серодиагностики используют РН, ИФА, РСК.
Специфическая профилактика и лечение. Активная иммунизация не проводится, хотя разработана живая вакцина. В очагах ветряной оспы ослабленным детям показано применение иммуноглобулина. Для лечения опоясывающего герпеса используют препараты ацикловира, интерфероны и иммуномодуляторы. Элементы сыпи обрабатывают бриллиантовым зеленым или перманганатом калия.
Не нашли то, что искали? Воспользуйтесь поиском:
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи. Возбудителем ветряной оспы является вирус крупных размеров
Возбудителем ветряной оспы является вирус крупных размеров (от 150 до 200 нм) из семейства Herpetosviridae. Этот вирус в большом количестве содержится в ветряночных пузырьках в первые 3-4 дня болезни, затем его количество быстро снижается, и после 7-го дня обнаружить его не удается.
В настоящее время установлена идентичность вируса, вызывающего опоясывающий герпес, и вируса ветряной оспы. Вирус имеет центральное ядро, липидную оболочку, содержит ДНК. Живет и размножается только в человеческом организме. К основным свойствам вируса относятся его летучесть и чрезвычайно малая устойчивость. Во внешней среде вирус быстро погибает, в капельках слизи, слюны сохраняется не более 10–15 мин; нагревание, солнечные лучи, УФ-излучение быстро инактивируют его.
Ветряная оспа встречается повсеместно и является чрезвычайно контагиозным заболеванием со 100-процентной восприимчивостью. Источник инфекции — больные ветряной оспой, иногда опоясывающим лишаем. Больные ветряной оспой становятся заразными в конце инкубационного периода (за 48 ч до появления сыпи) и продолжают представлять опасность для окружающих до 5-го дня с момента появления последнего элемента сыпи. Механизм передачи — воздушно-капельный, при этом вирус выделяется в огромном количестве при кашле, разговоре, чихании. Возможен вертикальный механизм передачи вируса плоду от матери, болевшей ветряной оспой в период беременности. Ветряной оспой болеют преимущественно дети в возрасте от 1 до 10 лет, причем пик заболеваемости приходится на 3-4 года.
Входными воротами инфекции является слизистая оболочка верхних дыхательных путей. Размножаясь на слизистых оболочках, вирус в конце инкубационного периода попадает в кровь, обусловливая вирусемию. С током крови он разносится по всему организму. Возбудитель фиксируется преимущественно в эпителии кожи и слизистых оболочек, где, размножаясь, приводит к появлению патогномоничной для ветряной оспы сыпи.
Вирус не только дерматотропен, но,в известной степени, и нейротропен, что проявляется в его способности вызывать поражения со стороны нервной системы. Пузырьки при ветряной оспе образуются в результате вакуолизации клеток с очень незначительной сетчатостью. На ранних стадиях ядра пораженных клеток содержат сферические эозинофильные включения (тельца Тиццера). В процессе дегенерации ядер эти тельца выходят в цитоплазму. Клеточные вакуоли быстро сливаются со смежными, образуя везикулу. Вначале везикула бывает многокамерной, состоит из маленьких полостей, отделяемых друг от друга клеточными тяжами, которые в дальнейшем быстро разрываются благодаря наполнению везикул жидкостью. Поражается в основном мальпигиевый слой. Изменения на слизистых оболочках носят тот же характер, что и в эпидермисе. Элементы сыпи на слизистых оболочках при ветряной оспе не оставляют после себя рубцов, так как некроз эпителия при ветряной оспе обычно не проникает глубже герминативного слоя.
В течении ветряной оспы выделяют 4 периода: инкубационный, продромальный, периоды высыпания и образования корочек. Инкубационный период составляет при ветряной оспе 10–21 день. Продромальные явления могут отмечаться в течение 1-2 сут до начала высыпания. При этом больной испытывает недомогание, снижается аппетит, возникают головная боль, тошнота, иногда рвота. Если продромальный период отсутствует, то заболевание начинается с появления сыпи. Период высыпания у большинства больных протекает без особых нарушений общего состояния. Лихорадка совпадает с периодом массового появления сыпи, при этом у взрослых она достигает значительных цифр. Высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
Первые элементы сыпи могут появиться на любом участке тела, но чаще на лице, волосистой части головы, спине, реже — на животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует.
Клинический пример: больной С.,23 года, студент, обратился к участковому врачу с жалобами на повышение температуры до 38,8°С , головную боль, слабость, недомогание, высыпания на лице, волосистой части головы, туловище и конечностях. Со слов пациента, он заболел два дня назад; возникли недомогание, слабость, температура повысилась до 37,4°С. На следующий день состояние ухудшилось, температура поднялась до 38,0°С, отмечалась головная боль, была однократно рвота. К вечеру появилась обильная сыпь (рис. 1).
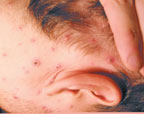 |
| Рисунок 1. Полиморфная сыпь при ветряной оспе на лице и волосистой части головы |
Объективно: состояние средней тяжести. Температура тела — 39,0°С. На коже лица, волосистой части головы, туловище, конечностях имеется обильная полиморфная сыпь. На одном участке можно встретить папулы, везикулы, пустулы. Беспокоит кожный зуд. Слизистая ротоглотки гиперемирована, на мягком небе и язычке отмечаются в небольшом количестве везикулы и эрозии. Пальпируются увеличенные болезненные лимфатические узлы шеи. В легких дыхание везикулярное, хрипов нет. ЧДД — 22/мин. Тоны сердца приглушены, ритм правильный. ЧСС — 92/мин. АД — 90/60 мм рт. ст. Язык сухой, обложен белым налетом. Живот при пальпации мягкий, безболезненный во всех отделах. Печень, селезенка не увеличены. Мочевыделение не нарушено. Менингеальной, очаговой неврологической симптоматики нет. В группе, где учится пациент, отмечались подобные случаи болезни.
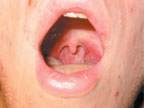 |
| Рисунок 2. Эрозия на слизистой ротоглотки |
В зависимости от течения различают следующие клинические формы ветряной оспы.
Типичные и атипичные. Среди атипичных, в свою очередь, различаются следующие формы: рудиментарная, геморрагическая, буллезная, гангренозная, генерализованная.
По тяжести формы заболевания могут быть легкие, средние и тяжелые. Последние бывают: а) с выраженной общей интоксикацией; б) с выраженными изменениями на коже.
При типичной форме общее состояние больного страдает редко, температура кратковременно повышается до 37-38°С, обычно в период массового высыпания. Полиморфизм сыпи хорошо выражен. Общая продолжительность высыпания при типичной форме составляет 3–5 дней. Энантема наблюдается в 70% случаев. Осложнения встречаются редко.
При атипичном течении ветряной оспы отклонения от обычного возможны как в стороны легких (рудиментарных), так и редко встречающихся тяжелых форм болезни с необычными кожными проявлениями, нередко с летальным исходом.
Рудиментарная форма протекает без сыпи или со скудным высыпанием, при этом элементы сыпи не достигают своего полного развития, ограничиваясь только появлением мелких красных пятнышек. Иногда сыпь может состоять всего лишь из нескольких папул и мелких, едва заметных пузырьков, при этом полиморфизм сыпи слабо выражен. Высыпания на слизистых также единичны.
При геморрагической форме на 2-3- день болезни высыпания наблюдается скопление геморрагического содержимого в пузырьках при одновременном появлении петехий и крупных кровоизлияний на коже и слизистых оболочках. Возможны кровотечения из десен, носа и желудочно-кишечного тракта. Корочка, образующаяся при этой форме, черного цвета, глубоко находящаяся в коже, нередко изъязвляется (рис. 3).
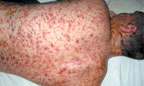 |
| Рисунок 3. Полиморфные высыпания с геморрагическим компонентом у больного ветряной оспой |
Эта форма болезни наблюдается у больных с предшествующими геморрагическими явлениями — при капилляротоксикозе, болезни Верльгофа.
При буллезной форме на коже наряду с типичными ветряночными пузырьками наблюдаются большие дряблые, тонкостенные пузырьки с желтовато-мутным содержимым, которые подсыхают медленнее, чем обычно, и образуют корочку или же, лопаясь, превращаются в длительно не заживающие мокнущие поверхности. При буллезной форме самостоятельно образованные пузырьки, быстро увеличиваясь по периферии, могут сливаться в большие пузыри.
Для гангренозной формы характерен прогрессирующий некроз. Через несколько дней после появления везикул вокруг некоторых из них появляются гангренозные ободки, распространяющиеся по периферии. Пузырьки круглые, крупные, диаметром в несколько сантиметров, наполненные гнойно-кровянистым содержимым. После вскрытия на их месте образуется некротический струп, при отторжении которого обнаруживаются долго не заживающие язвы различной глубины с подрытыми краями, с грязным гнойным дном. Для этой формы характерна выраженная интоксикация, высокая летальность. Гангренозная форма наблюдается редко, главным образом у детей со сниженной реактивностью организма.
Генерализованная (висцеральная) форма возникает при лечении стероидными гормонами, у людей, ослабленных тяжелыми заболеваниями. Характерно поражение внутренних органов. Течение болезни очень тяжелое, нередко с летальным исходом.
Ветряная оспа считается доброкачественным заболеванием, однако в ряде случаев могут развиться осложнения (примерно у 5% больных), иногда очень тяжелые.
Среди осложнений ветряной оспы наиболее часты различные гнойные поражения кожи — абсцессы, фурункулы, флегмоны. В основе гнойных осложнений кожи лежит суперинфекция стафилококками или стрептококками. Одной из частых причин инфицирования является расчесывание больным зудящих мест кожи. В большинстве случаев входными воротами гнойной инфекции становится поврежденный ветряночный пузырек.
Менее распространенные осложнения: энцефалит, миокардит, пневмония, кератит, нефрит, артрит, гепатит.
Клинически выраженная картина ветряночной пневмонии — одна из особенностей ветряной оспы взрослых. При этом непосредственно перед высыпанием, чаще одновременно с массовым высыпанием и повышением температуры, у больного появляются одышка, цианоз, кашель с кровянистой мокротой, боли в груди. Физикальные изменения часто отсутствуют или очень незначительны. На рентгенограмме видны обильные мелкие очажки на всем протяжении. Клинические проявления пневмонии наблюдаются в течение 7–10 дней, рентгенологические изменения — до 1-2 месяцев.
Поздние ветряночные энцефалиты появляются чаще во время угасания сыпи с 5–15-го дня болезни, но могут возникать и позже. Для поздних ветряночных энцефалитов обычны более плавное развитие и независимость от характера высыпания и тяжести течения ветряной оспы. Одновременно с кратковременными подъемами температуры у больных к концу ветряночного высыпания наблюдаются вялость, головная боль, рвота, а через несколько дней основные симптомы. Энцефалиты могут быть различной локализации: атактические формы, миелиты и энцефаломиелиты, энцефалиты с поражением психики, изолированное поражение нервов, менингоэнцефалиты, при этом чаще регистрируется атактический синдром. Наблюдались поздние ветряночные энцефалиты с парезом конечностей и полной временной потерей зрения. Среди энцефалитов, дающих менее благоприятный прогноз, можно упомянуть формы с поражениями подкорковых узлов. К исключительно редким последствиям ветряночных менингоэнцефалитов относится поражение психики с последующей идиотией. Для ветряночного энцефалита и других неврологических осложнений ветряной оспы характерна обратимость процесса.
Поражение почек — редкое осложнение. Нефрит при ветряной оспе чаще появляется на 2-й неделе к концу высыпания. Он начинается остро: с подъема температуры до высоких показателей, рвоты, головной боли и болей в животе. Изменения в моче бывают умеренными и выражаются в появлении незначительного количества белка, небольшой гематурии, единичных цилиндров. Это осложнение протекает легко и к 12–15-му дню болезни исчезает.
Ветряная оспа представляет значительную опасность для будущих матерей, особенно в первые месяцы беременности. Возможно патологическое влияние на развитие плода, иногда выкидыш, в поздние сроки могут возникнуть тяжелые висцеральные формы ветряной оспы у новорожденных, способные привести к летальному исходу.
Диагностика ветряной оспы в типичных случаях не представляет затруднений. Диагноз устанавливается, главным образом, на основании клиники, при этом учитываются данные эпидемиологического анамнеза. Из лабораторных методов используют вирусоскопический, вирусологический, молекулярно-биологический и серологический. Вирусоскопический метод заключается в окрашивании содержимого пузырька серебрением, вирус обнаруживается с помощью обычного светового микроскопа.
Основным вирусологическим методом можно считать ПЦР, так как она очень информативна. Этим способом определяют ДНК-вируса. Кроме того, можно выделить вирус в культуре тканей, но данный метод очень дорогостоящий и занимает много времени. Из серологических методов используют РСК, РИМФ и ИФА.
Ветряную оспу следует дифференцировать с натуральной оспой, опоясывающим герпесом, полиморфной экссудативной эритемой, импетиго, везикулезным риккетсиозом (табл. 1).
Большое место в терапии больного занимают гигиенические мероприятия, цель которых — предотвращение вторичной инфекции. В период высыпания и лихорадки требуется соблюдение постельного режима. Элементы сыпи смазывают раствором анилиновых красителей: 1-2% водным или спиртовым растворами бриллиантового зеленого, генцианового фиолетового, метиленового синего. Очень хорошо смазывать элементы сыпи водными растворами марганцовокислого калия в разведении 1:5000 или 2-3% йодной настойки. При поражении слизистых полости рта необходимо полоскание слабым раствором марганцовокислого калия. Афты смазывают раствором бриллиантового зеленого. Эффективна обработка 3% раствором перекиси водорода. Для уменьшения зуда кожу можно смазывать глицерином, обтирать водой с уксусом или спиртом. Показаны антигистаминные препараты (псило-бальзам, фенистил). При тяжелой форме заболевания с выраженными симптомами интоксикации проводится дезинтоксикационная терапия. Эффективны в отношении лечения ветряной оспы противовирусные препараты (ацикловир, видарабин) (табл. 2). Антибиотики при ветряной оспе назначают в случае присоединения вторичной бактериальной инфекции и гнойных осложнений.
Общая профилактика ветряной оспы заключается в своевременной диагностике, ранней изоляции больного с последующим проветриванием и влажной уборкой помещения. Изоляция больного прекращается через 5 дней после появления последнего свежего элемента сыпи. Дети до 7 лет, вступавшие в контакт с больными ветряной оспой, не болевшие и посещающие детские учреждения, изолируются до 21-го дня с момента контакта.
- Зубик Т. М. и др. Дифференциальная диагностика инфекционных болезней. - Л., 1991.
- Руководство по инфекционным болезням // Под ред. Ю. В. Лобзина. - СПб., 2001.
- Юнусова Х. А., Шамсиев Ф. С. Ветряная оспа. - М., 1999.
- Баран В. М., Талапин В. И. Фармакотерапия инфекционных болезней. - Минск, 1995.
- Детские инфекционные болезни // Под ред. В. В. Фомина. - Екатеринбург, 1992.
- Беренбейн Б. А. и др. Дифференциальная диагностика кожных болезней. - М., 1989.
- Соринсон С. Н. Неотложные состояния у инфекционных больных. - Л.: Медицина, 1990.
Т. К. Кускова, кандидат медицинских наук
Е. Г. Белова, кандидат медицинских наук
Т. Э. Мигманов, кандидат медицинских наук
Московский медико-стоматологический университет

Герпес 1 типа
В редких случаях ВПГ-1 – это основание для появления герпеса на половых органах. При снижении иммунитета HSV-1 он может появиться и на спине, животе, конечностях и груди. Нередко вирусные агенты поражают ЦНС, что становится причиной развития энцефалита.

Вызвать герпесвирус 2 типа способны:
- острая респираторно-вирусная инфекция, заболевания, вызванные переохлаждением;
- присутствие вирусных и бактериальных инфекций;
- стрессовые ситуации, усталость, нервные потрясения;
- месячные;
- ослабление защитных сил организма.
Важно! Причиной сыпи так же могут стать обычный поцелуй, интимная близость или пользование общими предметами гигиены (полотенца, зубная щётка).
Фазы вируса простого герпеса 1 типа:
- Латентная. Её называют скрытой, потому как при отсутствии благоприятных факторов – болезнь не даёт о себе знать.
- Манифестационная. Герпетические образования возникают 1 раз в 1-3 года.
- ощущения отравления;
- синдром хронической усталости (СХУ);
- головокружения;
- болевые ощущения в мускулах и суставах.
Для диагностики вирусного заболевания используют ПЦР-исследование спинномозговой жидкости и метод ИФА (иммунофлюоресцентный анализ герпесной жидкости в крови). Благодаря этим видам анализов можно определить:
- возбудителя (ВПГ-1 или ВПГ-2);
- стадию (латентная, острая или хроническая).

С 5 дня в лаборатории можно выявить IgM, со 2 недели уже способны узнать и IgG (Igg). Иммуноглобулин M находится в крови до 3 месяцев, G – присутствует на протяжении жизни. При беременности IgM не проникает в плаценту, в отличие от IgG.
Важно! Если анализы показали высокие титры IgG – это означает способность организма защититься от заражения этим возбудителем. Низкие титры свидетельствуют о скрытой фазе и ранее перенесенном заболевании.
Лечение HSV-1 невозможно. Существуют препараты, которые могут устранить болезненные и неприятные симптомы и подавить развитие вируса, но не уничтожить его. В основе терапии лежат лекарственные средства с активным компонентом ацикловир. В комплексе с противовирусными лекарствами (Зовиракс, Герпевир, Ацикловир) назначают иммуностимуляторы, витамины, а при необходимости успокоительные и жаропонижающие средства.
Герпес 2 типа
Вирус простого герпеса 2 типа (ВПГ-2, HSV-2, Herpes simplex virus 2, генитальный герпес). В разговорной речи и медицинской литературе его часто называют половым. Из названия понятно, что высыпания обычно локализованы на члене (у мужчин), половых губах (у женщин), их слизистых и в области анального отверстия.
- переохлаждение (в морозную или сырую погоду) или перегрев (на солнце, в сауне или в солярии);
- наличие заболеваний инфекционного происхождения;
- простуды;
- имеющиеся хронические болезни, которые подавляют и снижают иммунитет;
- приём гормональных и антибактериальных препаратов, нарушающих микрофлору и снижающих защитные функции.

Важно! Пути заражения HSV-2 – половой акт с инфицированным партнёром. По статистике 86% герпес 2 типа диагностируют у женщин.
Симптомы Herpes simplex virus 2:
- болезненность, кожа сильно чешется и жжёт в зоне образования болячки;
- появление пузырьков на месте воспаления;
- возможно повышение температуры;
- упадок сил.
Инфекции 2 вида возбуждает рецидив чаще, нежели вирус герпеса 1 типа.
Диагностика ВПГ-2 происходит подобно, как и ВПГ-1. Необходимо пройти анализ на наличие в организме антител IgG к данному вирусу.
Особенное внимание стоит уделить этому анализу тем парам, которые планируют зачать ребёнка. Своевременное обнаружение герпесвируса поможет предотвратить вероятные осложнения во время вынашивания ребёнка.
Для терапии HSV-2 используют:
- противовирусные препараты (для перорального и местного применения);
- иммуностимуляторы и БАДы для повышения иммунитета (Виферон, Протефлазид, Изопринозин).

Герпес 3 типа
Вирус герпеса 3 типа (ветряная оспа или опоясывающий лишай, ВВО-ОГ, Varicela Zoster, VZV, Human herpesvirus 3, HHV 3). Герпес Зостер у деток провоцирует ветрянку, у взрослого человека – опоясывающий лишай на теле, лице, руках и ногах.
Пути передачи HHV 3:
- через предметы общего пользования;
- при разговоре, кашле, чихании, зевании, поцелуе (даже дружеском).
Как проявляется ветряная оспа (симптомы):
- нестерпимо чешется кожа;
- повышается температура;
- везикулы по всему телу.
Сыпь распространяется по коже, где расположены поражённые нервы. Продолжительность болезни около 14 суток. Человек раз перенёсший ветрянку, становится носителем вируса на всю жизнь.
- по ходу нервных отростков человек ощущает зуд, жжение и сильные боли;
- повышается общая температура тела и появляется слабость;
- пораженные зоны на протяжении 3 дней воспалены;
- на 2-3 сутки на этом же месте образуются группа пузырьков.

Важно! Продолжительность болезни – примерно 2 недели. Одним из последствий опоясывающего лишая считается воспаление нервного узла или нескольких узлов (воспаление ганглиев).
Лечение больных ветряной оспой или опоясывающим лишаём проводят либо в стационарном отделении, либо в домашних условиях. Терапия основывается на приёме и применение противовирусных препаратов, иммуностимуляторов, витаминов. При ветрянке везикулы смазывают зелёнкой или Фукорцином.
Герпес 4 типа
Герпес 4 штамма также называют вирусом Эпштейн Барра, Epstein Barr virus и Human herpes virus type 4 (EBV или ВЭБ). Герпетическая инфекция – источник мононуклеоза. Инфекция поражает носоглотку, лимфоузлы, селезёнку и печень. Образования могут привезти к раковым образованиям. Последствиями перенесённого вируса Эпштейн Барра также являются отит, гайморит, поражение сердечных мышц, воспаление печени и головного мозга.
- воздушно-капельный;
- бытовой;
- половой контакт (в том числе оральные ласки).
Максимальное количество вируса выделяется при дыхании и кашле. Наиболее подвержены этой болезни дети подросткового возраста и молодые люди.
Длительность периода от попадания вируса в организм для его первых симптомов – от 5 суток до7 недель.

- гипертермия (повышение температуры тела);
- отёчность, воспаление и боль в области носоглотки и;
- болевые ощущения в мышцах и суставах;
- миндалины покрыты белым налётом;
- образование на коже и слизистых везикул;
- в крови повышается уровень лимфоцитов.
Диагностика Human herpes virus type 4 проводят с помощью ПЦР. При положительном анализе, больного наблюдают 3 специалиста (иммунолог, инфекционист и ЛОР).
Заболевание способно пройти самостоятельно, но лучше не дожидаться этого момента, так могут возникнуть осложнения и пройти необходимый курс лечения. Терапию мононуклеоза с лёгкой и средней тяжести формами проводят в домашних условиях, но больного изолирует от окружающих. Если случай тяжёлый, то понадобится госпитализация.
Определенной схемы лечения для герпеса 4 типа не существует. Терапия направлена на устранение симптомов.
Герпес 5 типа
Герпесвирус 5 штамма (Human herpesvirus 5, цитомегаловирус, HCMV-5) для него характерна скрытая форма. Симптоматика более ярко выражается при ослаблении иммунной системы. Мужчины могут не подозревать, что являются носителями HCMV-5 долгое время. Болезнь поражает печень, селезёнку, поджелудочную, центральную нервную систему и глаза.
Как происходит заражение и пути передачи:
- при грудном вскармливании (ГВ);
- в утробе матери;
- с кровью;
- со слюной (поцелуй);
- при половом акте.
Отрезок времени с попадания возбудителя в организм до проявления первичных симптомов – 60 дней.

Признаки герпеса 5 типа:
- повышенная температура;
- головные боли, болевые ощущения в суставах и в гортани.
Важно! Несмотря на значительную болезненность в горле, миндалины и лимфоузлы не поддаются воспалению.
Настоящую опасность заболевание представляет для ВИЧ-инфицированных людей, а также перенёсших трансплантацию органов, больных раком и принимающих цитостатические лекарственные средства.
Негативные последствия влечёт за собой цитомегаловирус и для беременных. Будущие матери могут родить ребёнка с врождёнными патологиями (дисфункцией головного мозга, органов слуха, зрения, дыхания и пищеварения, кожными проблемами и отсталым развитием). Возможно и мертворождение.
Чтобы выявить или исключить наличие цитомегаловируса у беременной, необходимо сделать УЗИ кровотока в сосудах пуповины и матки, определить патологически малое количество околоплодных вод, измерить частоту сердечных сокращений, обнаружить задержки развития плода и неправильное развитие внутренних органов. Также важно пройти лабораторные методы исследования (ПЦР, серологическая диагностика).
Цель лечения заключается в устранении симптомов заболевания, повышении и коррекции иммунитета.

Герпес 6 типа
Герпесвирус 6 штамма (HHV-6, ВГЧ-6) – ДНК-содержащий вирус.
Выделяют 2 подтипа ВГЧ-6:
Важно! При отсутствии должного лечения обоих подтипов – неизбежна инвалидность и изоляция от общества.
Признаки и симптомы:
- мелкие высыпания (что несвойственно другим типам, сыпь не обязательно сопровождается зудом, но также заболевание может протекать и в атипичной форме);
- гипертермия;
- отсутствие аппетита;
- апатия, депрессия;
- раздражительность;
- увеличение лимфоузлов;
- изменение походки (неустойчивость, сбой в координации, шаткость);
- диарея или запор;
- дисфункция органов зрения;
- проблемы с разговорной речью;
- резкие перемены в настроении;
- рассеянность;
- нарушенное восприятие и изменение чувствительности;
- судороги.

Если ребёнок переболел герпесом 6 типа хотя бы однажды, то вирус остаётся на всю жизнь в латентной форме и не проявляет себя. Рецидивы возможны при заметном снижении иммунитета, но без проявления внешних признаков.
Как передаётся HHV-6:
- чаще всего заражение происходит через слюну;
- иногда источником передачи являются нёбные миндалины (воздушно-капельным путём);
- при грудном вскармливании и внутриутробно (практически исключена возможность);
- ещё меньшая вероятность заражения при медицинском вмешательстве.
Чтобы диагностировать заболевания, кроме привычного осмотра врача и вопросов, важно пройти обследование. Для этого необходимо сдать на анализ на полимеразную цепную реакцию (ПЦР), пройти серодиагностику и исследование на вирусы.
Избавиться от герпесвируса 6 штамма невозможно, цель терапии – борьба с его проявлением. Для этого применяют препараты с разным фармакологическим действием (кортикостероиды, антиоксиданты, ангиопротекоры, противогерпетические средства, жаропонижающие, иммуностимуляторы).

Герпес 7 типа
Герпесвирус 7 типа (ВГЧ-7, HHV-7) – нередко протекает параллельно с вирусом 6 штамма, более того они очень схожи между собой. Вирус поражает Т-лимфоциты и моноциты, что приводит к СХУ и развитию раковых заболеваний лимфоидных тканей.
- основным источником является воздушно-капельный (так как локализация ВГЧ-7 – слюна);
- реже происходит заражение через кровь.
Главные отличия HHV-7 от HHV-6:
- вирус 7 штамма не передаётся внутриутробно;
- ВГЧ-7 поражает детей не младше года, а ВГЧ-6 – может дать о себе знать уже на 7 месяце после рождения.

- временное повышение температуры без высыпаний;
- непроизвольное, приступообразное сокращение мышц;
- воспаление головного мозга и его оболочек;
- мононуклеозный синдром;
- внезапная экзантема или детская розеола.
Чтобы выявить вирус герпеса 7 типа в организме, необходимо пройти ПЦР-диагностику, ИФА, исследование на вирус и сделать иммунограмму.
Медицинская помощь заключается в борьбе с проявившимися симптомами. Конкретных препаратов для лечения ВГЧ-7 на сегодняшний день не существует.
Герпес 8 типа
Герпесвирус 8 штамма (ВГЧ-8, HHV-8, KSHV) – последняя аббревиатура – это не опечатка и не случайность. Эти буквы появились из английской литературы, так как там заболевание носит название – Kaposhi Sarkoma Herpes Virus. Вирус поражает Т- и В-лимфоциты, относится к ДНК-содержащимся вирусам.
Вирус 8 штамма передаётся разными путями:
- секс с инфицированным;
- поцелуй;
- кровь (пересадка (приживление) органов или участков тканей, наркоманы часто подвергаются заражению при использовании одного шприца);
- незначительный процент отдаётся заражению внутриутробно.

Важно! В группу риска попадают люди, которые перенесли трансплантацию органов, облучение, гомосексуалисты и наркозависимые.
В зависимости от того, какая болезнь у пациента. Различают и симптомы.
- Саркома Капоши. Место локализации сосредоточено на коже, лимфоузлах, слизистые и внутренние органы. Выделяют 4 типа заболевания (классический, эндемический, иммуносупрсессивный, эпидемический), каждому из них свойственны свои характеристики.
- Первичная лимфома. Онкологическое заболевание, которое поражает центральную нервную систему, серозные оболочки.
- Многоочаговая болезнь Кастеламна (МБК, ангиофолликулярная гиперплазия лимфоузлов, многоочаговая гиперплазия лимфоузлов, ангиофолликулярная лимфома). Редкий вид онкологического заболевания, который активизируется на фоне ВИЧ-инфицирования. Вирус поражает лёгкие, лимфоузлы в брыжейке и подключичные лимфатические узлы.

Как и для других агентов герпетической инфекции – для ВГЧ-8 также не существует определённого лечения. Обычно назначают медикаментозную терапию с химиотерапией, облучение, косметологические процедуры (фотолечение), в редких случаях – хирургическое вмешательство.
Правильно определить тип вирусного заболевания, его этиологию и назначить лечение может только опытный специалист. Хотя на сегодняшний день ещё не создали препарата против герпетической инфекции, но патология требует особого внимания. Своевременное выявление вируса в организме поможет избавить человека от неприятных симптомов и последствий.
Материалы по теме
Читайте также:


