Гепатит в механизм передачи инфекции
При заражении инфекцией гепатита B происходит поражение гепатоцитов печени и развитие патологического процесса, начиная с вирусоносительства и заканчивая тяжелыми клиническими формами заболевания.
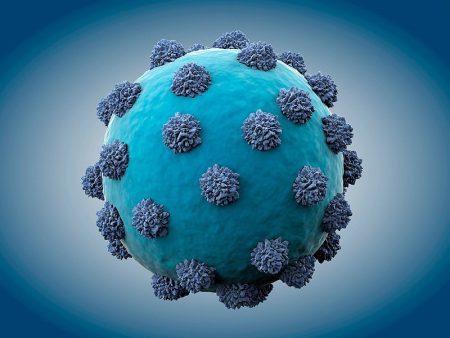
В крови циркулируют три морфологические формы вируса: целые вирионы — так называемые частицы Дейна, нитевидные и сферические элементы оболочек и сердцевины — антигены HBsAg и HBeAg.
Пути и механизмы передачи
Вирус гепатита B (Hepatitis B virus) относится к антропонозным инфекциям, то есть передается лишь от человека к человеку. Источником заражения являются больные острыми и хроническими формами, в том числе в инкубационном периоде, и вирусоносители. Гепатит B может передаваться уже с третьей недели после заражения.
Механизм инфицирования экзогенный, то есть возбудитель попадает извне. Другие определения гепатита B — сывороточный, шприцевой, посттрансфузионный — подчеркивают характерность парентерального пути заражения.
Вирус содержится во всех биологических жидкостях организма больного: крови, слюне, сперме, влагалищном секрете, грудном молоке, слезах.
Опаснее всего кровь больного. Инфицирующая доза чрезвычайно мала, для заражения достаточно 0,0005 мл крови — это в 100 раз меньше, чем при передаче ВИЧ.
В других жидкостях содержится меньше вируса, но сохраняется большой риск заразиться при попадании слюны или спермы на слизистые или поврежденную кожу.
Выделяют несколько путей инфицирования:
- искусственный (артифициальный) — при переливании препаратов крови, проведении различных медицинских процедур инвазивного характера, либо связанных с нарушением целостности кожного покрова и слизистых: инъекций, внутренних зондирований, гинекологических осмотров, стоматологических процедур;
- естественный путь — механизмы заражения контактно-бытовые: при половых контактах, тесном общении с носителем инфекции. Почти треть всех случаев заражения по статистике происходит половым путем. Причиной заражения может стать случайное попадание вируса с загрязненных предметов и поверхностей — полотенец, белья, посуды, бритвенных станков, маникюрных инструментов при условии нахождения на них частиц зараженной крови, даже микроскопических, высохших и внешне незаметных;
- вертикальный способ — передача вируса от матери ребенку при родах, трансплацентарно (заражение плода при пороках и разрывах плаценты), герминативно (оплодотворение яйцеклетки инфицированным спермотозоидом). Высокий риск передачи плоду гепатита B существует при наличии в крови беременной антигена HBeAg, который свидетельствует о высокой активности инфекции. Почти 90% заражения новорожденных происходит в родах, около 10% получают вирус внутриутробно.

Повышенная опасность заражения обусловлена высокой вирулентностью вируса и восприимчивостью организма — при отсутствии специфического иммунитета риск развития болезни возрастает до 100%.
Инфекцию легко можно подцепить при использовании чужой зубной щетки, мочалки, маникюрных принадлежностей или бритвы, вилки или ложки. Во всех случаях заражение будет парентеральным — при попадании на предметы выделений больного и занесения их в кровь через небольшие ссадины, порезы, царапины или расчесы. Гепатит б может передаваться при поцелуе, если на слизистой полости рта есть ранки, изъязвления, или присутствует примесь крови.
Подобный контактно-бытовой механизм заражения некоторое время вызывал предположение о возможности передачи инфекции фекально-оральным путем, подобно гепатиту A. Впоследствии эти опасения не подтвердились. Через рукопожатие и воздушно-капельным путем гепатит B не передается.
Много вопросов вызывает проблема грудного вскармливания новорожденных инфицированной матерью. Содержание вируса в грудном молоке ничтожно и не представляет опасности заражения. Риск возникает при возможном наличии кровяных включений в молоке из-за патологий грудных желез, травмирования сосков. Тогда вирус способен передаться ребенку через нежные мацерированные (разбухшие) слизистые оболочки ротовой полости. Вопрос о кормлении младенца решается индивидуально.
Вирус гепатита B стойко переносит многократное замораживание, воздействие дезинфицирующих средств. Кипячение убивает его лишь через час, при комнатной температуре он остается активным несколько месяцев. К дезактивации приводят лишь автоклавирование и прожарка в специальных камерах.
Группы риска
Факторами риска заражения гепатитом являются профессиональные особенности, состояние здоровья и образ жизни. Выделяют несколько категорий людей, наиболее подверженных опасности инфицирования:
- медицинские работники, особенно специалисты хирургических, инфекционных направлений, а также имеющие непосредственный контакт с кровью и ее препаратами;
- пациенты клиник, находящиеся на гемодиализе, те, кому регулярно требуется проведение различных внутренних обследований, переливаний крови;
- люди, имеющие беспорядочные половые связи или неразборчивых партнеров;
- инъекционные наркоманы;
- члены семей больных и инфицированных гепатитом B.
Человек, не принадлежащий к группе риска, не застрахован от случайного заражения.
Одной незащищенной половой связи, минутного контакта с загрязненным инструментом в поликлинике, салоне красоты, нечаянного укола зараженной иглой или острым осколком может быть достаточно для инфицирования.
Выявление заболевания
Полученная инфекция никак не проявляется долгое время, инкубационный период заболевания длится от одного месяца и более. Человек чувствует себя отлично, не зная, что заражен и способен заражать других.
Первые симптомы гепатита тоже редко вызывают подозрения о возможном инфицировании — недомогание, слабость, ноющие боли мышц и суставов, лихорадка и повышение температуры воспринимаются как признаки ОРВИ. Лишь появление характерных для гепатита симптомов — пожелтение кожи и слизистых, боли в области печени, сильная интоксикация — способны насторожить.
Признаки болезни могут быть стертыми или отсутствовать вообще. Длительное отсутствие симптомов заболевания характерно для хронических форм гепатита B при слабом иммунном ответе организма на проникновение инфекции либо вирусоносительстве.
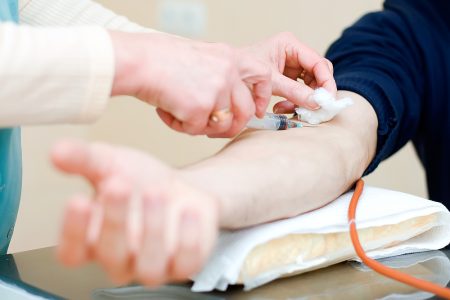
При малейшем подозрении на заражение гепатитом необходимо сдать анализ крови на наличие вируса. Любые странные симптомы и ощущения, тем более, если ранее имелись манипуляции медицинского или косметологического характера, случайная половая связь, должны стать поводом для обращения в лабораторию. Наиболее информативные методы выявления гепатита B — анализ ИФА и ПЦР. Найденные в крови антигены HBsAg или HBeAg, вирусные ДНК свидетельствуют о наличии инфекции.
По некоторым данным, механизм заражения, а также полученная инфекционная доза, напрямую связаны с опасностью изначального формирования хронической формы гепатита B. Чем меньше количество проникших в кровь вирусов, тем больше вероятность хронизации инфекции. Напротив, гемотрансфузионные механизмы заражения — переливание крови, инъекции — чаще вызывают манифестные (острые) формы заболевания с острыми клиническими проявлениями.
Профилактика заражений
В случае состоявшегося полового контакта с возможным носителем вируса или тесного бытового общения, при подозрении на заражение проводится постэкспозиционная серопрофилактика — срочно вводится доза иммуноглобулина, блокирующая вирус, затем проводится вакцинация от гепатита B по ускоренной или стандартной схеме. Иммуноглобулин при своевременном введении (до двух недель) полностью предотвращает развитие инфекции и обеспечивает кратковременную (около двух месяцев) защиту.
Подобная практика используется при спасении от инфицирования новорожденных — введением иммуноглобулина в первые сутки жизни удается предотвратить болезнь более чем у 90% детей, рожденных больной матерью. Кроме того все новорожденные вакцинируются от гепатита B по установленной схеме: 1 день — 1 месяц — 6 месяцев. Вырабатываемый иммунитет защищает организм 10–15 лет жизни.
Используют иммуноглобулин и для профилактики возможного грядущего заражения в случае предстоящих хирургических операций, контактирования с больными людьми.
Нельзя заразиться гепатитом B лишь в двух случаях:
- перенесения в прошлом острой формы заболевания с формированием пожизненного специфического иммунитета;
- наличия стойкой иммунной защиты после вакцинации.
Есть ли в крови защита от вируса, показывает количественный уровень анти-HBsAg. Решение о постэкспозиционных мерах при отсутствии сведений об иммунитете всегда принимается положительное — экстренная профилактика проводится, исходя из пессимистического варианта.
Вирус гепатита B постоянно изучается с целью поиска наиболее эффективных методов лечения. Хорошо известны его способности мутировать и создавать новые штаммы, наиболее опасные из которых — с изменениями антигена HBsAg, недосягаемые для иммунных антител организма. Предполагается, что эволюции инфекции способствует применение интерферонов и вакцинных препаратов — вирус вырабатывает способность обходить защитные силы и приспосабливается к лекарственным средствам.
Угроза распространения гепатита B требует принятия комплексных мер повышенной безопасности — при отборе доноров, подготовке донорской крови и препаратов из нее проводится тщательная проверка на наличие маркеров гепатита B. Тестирование обязательно при проведении трансплантаций, хирургических операций, гемодиализа.
Решающее значение имеет правильное обращение с медицинскими инструментами многоразового применения: тщательная предстерилизационная обработка, стерилизация в автоклавах.
В быту профилактика заражения предусматривает соблюдение общих правил безопасности: нужно избегать случайных половых контактов, пользоваться только одноразовыми медицинскими инструментами, индивидуальным бельем и предметами гигиены. Необходимо соблюдать осторожность при посещении косметологических салонов и стоматологических кабинетов — обращаться лишь в центры, использующие надежные методы стерилизации инструментария.
ВГВ — вирусная антропонозная инфекционная болезнь с контактным и вертикальным механизмами передачи возбудителя. Характеризуется циклически протекающим паренхиматозным гепатитом с наличием в части случаев желтухи и возможной хронизацией.
ВГВ имеет сферическую форму, оболочка состоит из фосфолипидного бислоя, в который погружены частицы поверхностного антигена.
Внутри HBV находится нуклеокапсид содержащее геном HBV, концевой белок и фермент ДНК-полимеразу.
Геном HBV представлен частично двухцепочечной молекулой ДНК, имеющей незамкнутую кольцевую форму.
- S-ген, кодирующий поверхностный антиген оболочки — HBS Ag;
- С-ген, кодирующий HBCAg;
- P-ген, кодирующий информацию о ферменте ДНК-полимеразе, обладающей функцией обратной транскриптазы;
- X-ген, несущий информацию о X-белке.
HBS Ag синтезируется в цитоплазме гепатоцита. Во время репликации вируса образуется значительный избыток HBS Ag, и, таким образом, в сыворотке крови больного преобладают частицы HBS Ag.
Против каждого антигена HBV в организме человека вырабатываются антитела.
У больных HBV-инфекцией HBS Ag и ДНК HBV обнаруживают в крови, моче, слюне, жёлчи, слёзах, фекалиях, грудном молоке, вагинальном секрете, сперме, цереброспинальной жидкости, крови пуповины.
Однако только кровь, сперма и, возможно, слюна представляют реальную эпидемиологическую опасность, так как в других жидкостях концентрация вируса очень мала.
Основной фактор передачи — кровь.
Пути передачи:
- Контактный,
- Вертикальный
- Артифициальный (парентеральные манипуляции, трансплантация органов) пути передачи.
- Половой путь передачи HBV.
- Парентеральный — внутривенное введение наркотиков.
- Возможно и при бытовом общении с больным или вирусоносителем при нарушении целостности слизистых оболочек и кожного покрова.
- Особое значение имеет передача HBV вертикальным путём от беременной к плоду или новорождённому.
— трансплацентарная передача вируса
— заражение в процессе родов при контакте новорождённого с инфицированными околоплодными водами, влагалищным секретом.
Риск инфицирования значительно увеличивается, если ОГВ развивается у женщины в III триместре беременности и роды происходят в период HBEAg-емии или ребёнка рожает женщина, больная ХГВ с наличием HBEAg в крови.
Попадание в кровь
Попадание в гепатоциты
Разрушение наружной оболочки вируса на поверхности гепатоцита
Проникновение нуклеокапсида внутрь клетки, а затем в ядро
В ядре гепатоцита синтезируется прегеномная РНК с помощью клеточной РНК-полимеразы
Прегеномная РНК переносится в цитоплазму и там упаковывается с белком Р
АГ вируса экспрессируются на клеточной оболочке, связываются с HLA и распознаются цитотоксическими Т-клетками ИС
Лизис пораженных клеток
Совместно с клеточным ИО, активируется и гуморальный ИО, который заключается в продукции специфических АТ к АГ ВГВ, их связывании с образованием ИК и дальнейшей элиминацией их организма.
В патогенезе ВГВ имеют значение и аутоиммунные механизмы. Иммунные комплексы с HBV обнаруживаются при ВГВ не только в печени, но и в эндотелии сосудов раз- личных органов, что приводит к патологическим изменениям в них с развитием гломерулонефрита, узелкового периартериита и другим внепечёночным проявлениям.
Течение и исход ВГВ зависят как от особенностей HBV, так и иммунногенетических особенностей пациентов.
Инкубационный период длится от 45 до 180 дней (обычно 2–4 мес).
- Клинические формы: желтушный, безжелтушный, субклинический варианты
- По длительности и цикличности течения.
— Острый (до 3 мес).
— Затяжной (более 3 мес).
— С рецидивами, обострениями (клиническими, ферментативными).
. • Осложнения: острая и подострая дистрофия печени с развитием печёночной энцефалопатии и печёночной комы.
ОГВ: выздоровление, ХГВ, летальный исход при развитии дистрофии печени.
ХГВ: выздоровление (спонтанная сероконверсия HBS Ag/anti-HBS ), неактивное носительство, цирроз печени, гепатоцеллюлярная карцинома.
В течении ОГВ выделяют преджелтушный, желтушный периоды и период реконвалесценции. Болезнь начинается мгновенно.
Преджелтушный период длится 1–5 нед.
Характерны астеновегетативный (слабость, утомляемость, разбитость) и диспепсический (ухудшение аппетита, снижение вкусовых ощущений, тошнота, иногда рвота, горечь во рту, тяжесть и тупые боли в правом подреберье) синдромы. Часты головная боль, нарушения сна.
Ещё до появления желтухи увеличивается печень (иногда и селезёнка), моча становится тёмной, в сыворотке крови повышается в 20–30 раз активность АЛТ и АСТ; в крови обнаруживают специфические маркёры HBV-инфекции (HBS Ag, HВE-антиген, анти-НВС IgM).
Преджелтушный период может отсутствовать, тогда потемнение мочи и желтушность склер служат первыми симптомами болезни.
Желтушный период.
С появлением желтухи самочувствие больных ухудшается: нарастает слабость, аппетит снижается вплоть до анорексии, отмечают постоянную тошноту, сухость и горечь во рту, нередко головную боль и головокружение и т.д., однако прекращается артралгия и нормализуется температура тела. В этот период печень обычно ещё более увеличивается: она мягкая, с гладкой поверхностью, чувствительна при пальпации. Желтуха нарастает постепенно, достигая своего максимума на 2–3-й неделе, интенсивность её может быть значительной. Моча становится тёмной, кал на высоте желтухи становится ахоличным.
Продолжительность желтушного периода варьирует от нескольких дней до нескольких месяцев, чаще составляет 2–6 нед. Гиперферментемию (с преимущественным повышением активности АЛТ в 30–50 раз) регистрируют в течение всего желтушного периода, затем происходит постепенное снижение её уровня. Белково-синтетическая функция печени при ВГВ нарушается при тяжёлом течении болезни, что проявляется снижением показателя сулемовой пробы, содержания альбумина, протромбинового индекса, активности β-липопротеидов. Показатель тимоловой пробы обычно не повышается. В периферической крови каких-либо существенных отклонений от нормы нет, количество лейкоцитов нормальное или понижено.
Период реконвалесценции
может продолжаться до полугода. Клинико- биохимические изменения исчезают медленно. Относительно быстро нормализуется содержание билирубина в сыворотке крови (в течение 2–4 нед), а повышенная активность ферментов сохраняется от 1 до 3 мес.
Одна из особенностей желтушного варианта ВГВ — выраженность холестатического синдрома. При этом интоксикация незначительная, основная жалоба пациентов — зуд кожи; желтуха интенсивная, с зеленоватым или серо- зелёным оттенком кожи, сохраняется длительно. Печень значительно увеличена, плотная. Кал ахоличный, моча тёмная в течение длительного времени. В сыворотке крови — высокая билирубинемия, повышенное содержание холестерина и активности ЩФ, а уровень гипералатемии относительно невысок (5–10 норм). Желтушный период может затягиваться до 2–4 мес, полная нормализация биохимических сдвигов происходит ещё позже.
Лечение
– щадящая диета (стол № 5);
– обильное питьё (до 2–3 л в сутки).
- Среднетяжёлая форма.
- Базисная терапия.
- Инфузионная дезинтоксикационная терапия: внутривенно капельно 5–10% раствор глюкозы или раствор Рингера 800–1200 мл/сут.
- Поливитаминные препараты.
- Тяжёлая и молниеносная формы
- Строгий постельный режим + диета 5
- Инфузионная дезинтоксикационная терапия: внутривенно капельно 5–10% раствор глюкозы или раствор Рингера 800–1200 мл/сут.
- Диурез форсируют фуросемидом 40 мг/сут.
- Гипербарическая оксигенация и плазмаферез.
- Показано введение криоплазмы до 200–600 мл/сут и/или 10–20% раствора альбумина 200–400 мл/сут.
- В случае нарастания интоксикации, появления признаков ОПЭ больных пере- водят в палату (отделение) интенсивной терапии.
Хронический гепатит В (ХГВ) — это исход ОГВ, обусловленный персистированием в организме вируса . Лечение ХГВ проводят препаратами интерферона или аналогами нуклеозидов. В России для лечения ХГВ зарегистрированы 2 типа препаратов интерферона (стандартный интерферон альфа, пегилированный интерферон альфа-2) и 3 ана- лога нуклеозидов: ламивудин, энтекавир и телбивудин.
По данным ВОЗ, исходящая от вирусных гепатитов угроза превосходит опасность таких патологий, как СПИД и туберкулез. Разнообразные пути передачи гепатита, и в соответствии с этим, специфические вирусы, его переносящие, требуют усиленных мер от всего мирового сообщества для предотвращения эпидемий. Как не допустить заражение, и распознать признаки заболевания должен знать каждый.

Понятие вирусного поражения железы
Вирусный гепатит — одно из самых распространенных патологий в мире.
Возбудители болезни
Вирусы, которые являются возбудителями, продолжают обнаруживать до сих пор. В достаточной мере изучены такие разновидности: A, B, C, D, E. Виды F, G, TTV, SEN все еще являются объектами изучения. Некоторые виды вирусов (к примеру, гепатит С) дополнительно подразделяют на типы или подтипы. Заболевание любого типа очень заразно.

Вирусы,которые приводят к гепатитам очень опасны и коварны.
На гепатит A приходится 40% острых вирусных форм, что связано с механизмом передачи инфекции. В странах, где затруднен доступ к чистой воде, скорость заражение вирусом может носить взрывной характер, из-за чего недуг известен как эпидемический гепатит.
Механизм передачи
В зависимости от того, какой механизм передачи используется, заболевание делят на две группы:
- Фекально-оральные (типы А и Е). Переносчики инфекции — это грязные руки, немытые овощи и фрукты, питьевая вода. Несоблюдение правил личной гигиены, отсутствие термической обработки пищи гарантировано обеспечивают передачу вируса.
- Парентеральные (штаммы В, С, D). Источник инфекции — кровь и другие биологические жидкости, которые становятся заразны после распространения вируса в организме. Способы передачи связаны с использованием непродезинфицированных инструментов, незащищенными половыми контактами. Специфический источник вирусного гепатита B — околоплодные воды, которые попадают к ребенку через плаценту или во время прохождения родовыми путями (вертикальная передача).
Не стоит отказываться от грудного вскармливания, т. к. возбудитель гепатита B и С не передается через грудное молоко, но важно следить за целостностью кожных покровов молочных желез.
Основной путь передачи гепатита С — через кровь. Малое количество вируса не может вызвать заражение при незащищенном половом контакте или вертикальной передаче. Но существуют факторы, способствующие заражению, в частности, бактерии и вирусы (в т. ч. ВИЧ). Они снижают иммунитет или вызывают повреждения кожи. Носитель гепатита С не заразен в бытовом общении.
Развитие болезни и симптомы
Клиническая картина у всех форм недуга различается, но для всех выделяют одинаковые стадии протекания:
- Инкубационная. Период от попадания вируса в организм до первых симптомов. Самый короткий — у гепатита А (от 15 до 30 дней), носитель гепатита B или С может не подозревать о заражении до шести месяцев. Зависит от количества вируса, попавшего в организм, типа вируса, состояния иммунитета человека.
- Преджелтушная. Для гепатита А характерно стремительное (5—7 дней) и острое протекание этой стадии, с повышением температуры тела до 38—39 °С. У парентеральных гепатитов длительность составляет 7—12 дней, симптомы слабо выражены:
- слабость,
- нарушение сна,
- лихорадка или озноб,
- потливость,
- зуд, сыпь.
- Желтушная. Длительность может составлять 7—15 дней (тип гепатита А), 1—3 недели (тип В). Для гепатита С характерно слабое проявление этой стадии. Симптомы:
- пожелтение слизистых оболочек, склер, кожи;
- потемнение мочи;
- осветление кала.
- Стадия выздоровления. Период от начала сокращения симптомов до полного их исчезновения и нормализации показателей крови. Важным является продолжение назначенной терапии, иначе может произойти рецидив или сформироваться вирусоносительство.
Диагностика
Огромную роль в диагностике играет внимание человека к сигналам своего организма. Опасно игнорировать появление безобидных на первый взгляд недомоганий: слабости, отсутствие аппетита, быстрой утомляемости, тошноты. Своевременное обращение к врачу позволит начать лечение, не допустив тяжелого протекания болезни и перехода в хроническую форму.
Лабораторные анализы на наличие патологии или его носительство:
- Анализы крови:
- общий — выявляет воспалительный процесс);
- биохимический — показывает нарушение в функционировании печени);
- иммуноферментный — идентифицирует возбудителя с помощью маркеров).
- Общие анализы мочи (определяет уровень билирубина) и кала (подтверждает отсутствие стрекобилина).
- Полимеразная цепная реакция. Определяет возбудителя по его генетическому материалу.
- УЗИ печени и желчевыводящих путей. Выявляет, как изменилась структура органов под влиянием вируса.
- Биопсия печени. Диагностирует активность протекания заболевания и возможные осложнения.
Лечение: что важно знать?
Применяются противовирусные, патогенетические и симптоматические средства. Терапевтические мероприятия направлены на запуск восстановительных процессов и выведение поврежденных клеток из печени. Лечение проводится по результатам обследования больного с учетом следующего:
- Используется минимум препаратов, снижая нагрузку на печень, структура которой уже повреждена вирусом.
- Лечение сопутствующих хронических патологий происходит после нормализации функции печени, если с их стороны нет угрозы для жизни.
- Постельный режим.
- Соблюдение диеты. Без нее заболевание не лечится.
Профилактика
Гепатиты — тяжелые патологии, зачастую переходящие в хроническую форму и дающие осложнения. Профилактика не соизмерима с мерами по восстановлению здоровья. Это известные с детства правила личной гигиены, термическая обработка пищи, тщательное мытье продуктов. Опасно использования чужие средства индивидуальной гигиены. При косметических процедурах в салоне обязательно поинтересуйтесь методами дезинфекции, попросите санитарную книжку. Носитель вируса может заразить через малейший порез нестерильным инструментом. Откажитесь от секса без презерватива и найдите возможность сделать прививки от вирусов А и В, они — самая надежная защита.
Развитие современной микробиологии позволило точно определять возбудителя, вызывающего различные заболевания. В двадцатом веке был выделен вирус, вызывающий гепатит В. Изучение вириона позволило выявить пути передачи вирусного гепатита В. На основании изученных данных разработаны методы лечения, профилактики.
О чем я узнаю? Содержание статьи.
Что такое гепатит Б?
Гепатит В – инфекционное заболевание, при котором происходит повреждение гепатоцитов печени. Вирион проникает через пути передачи гепатита, посредством кровеносной системы переносится в железу. Вирус встраивается в геном клеток паренхимы, иммунная система не распознает измененные гепатоциты, атакует как чужеродные.
Паренхиматозные клетки погибают, в местах повреждения активизируются клетки Ито, отвечающие за заживление раневых поверхностей с образованием фиброзных рубцов. Количество соединительнотканных участков постепенно увеличивается, что приводит к развитию цирроза.
Вирусный гепатит В протекает в двух формах – острой, хронической. При остром типе характерны симптомы.
- Головная боль.
- Повышение температуры тела.
- Ломота в суставах, костях тела.
- Диспепсические нарушения.
- Боли в правом подреберье.
- Желтизна кожи, слизистых, склер.
- Высветление кала, потемнение мочи.
Инкубационный период способен длиться до полугода. Встречаются клинически стертые виды, протекающие без признаков желтухи. Высока вероятность заразиться от пациента, не подозревающего о патологии. Острую форму завершает период реконвалесценции. Больной остается пожизненным носителем вируса.
При развитии хронического гепатита Б желтухи не наблюдается. Клинические признаки стерты.
- Астенический синдром.
- Нарушения сна.
- Тяжесть в правом подреберье.
- Субфебрильная температура.
- Постоянные головные боли.
- Ноющие суставы.
- Диспепсические нарушения.
Симптомы наблюдаются во время обострений. В периоды ремиссий проявления отсутствуют.
Возбудитель гепатита В
Возбудитель вирусного гепатита Б относится к гепаднавирусам – содержащим ДНК. Открыто десять генотипов возбудителя. Состоит из ядра – нуклеокапсида, белковой оболочки. Длина участка ДНК непостоянна, что позволяет встраиваться в геном гепатоцитов, где может размножаться.
Гепатит В, передача которого происходит от инфицированного человека, развивается при попадании вируса через входные ворота. В составе вируса несколько антигенов, нахождение которых в крови позволяет диагностировать патологию.
Вирион устойчив во внешней среде. Уничтожается при обработке трехпроцентным хлорамином в течение часа. Способен справиться с возбудителем сухожаровой шкаф при температуре 180 градусов, экспозиции 60 минут. Автоклавирование уничтожает вирус при давлении 2,2 атмосферы, температуре 132 градуса в течение двадцати минут. С помощью шестипроцентной перекиси водорода уничтожается в течение часа.
Группы риска
Механизм передачи заболевания позволил выделить круг лиц, рискующий заразиться в первую очередь.
- Люди, перенесшие переливание крови. Современная обработка плазмы позволяет избежать инфицирования – плазма карантинизируется в течение полугода, подвергается глубокой заморозке при температуре тридцать градусов ниже нуля. У донора, по истечении срока карантина, производят повторный забор анализов на маркеры, в случае отрицательного результата плазма допускается к переливанию больным.
Эритроцитарная масса не может карантинизироваться, замораживать ее нельзя. Несмотря на высокие технологии очистки, такие как снятие лейкотромбослоя, риск передачи гепатита остается. Связано с длительным инкубационным периодом.
- Медицинские работники. Трудовая деятельность в ЛПУ связана с контактированием с пациентами. Современные средства защиты, маски, перчатки, не дают гарантии сохранности кожных покровов. Перчатки повреждаются, прокалываются иглами, скальпелями. Если в этот момент происходит контакт с инфицированной кровью, возможна передача гепатита медику.
- Лица с гомосексуальными наклонностями. Специфические половые контакты ведут к образованию микроповреждений, через которые способен проникнуть вирион.
- Лица, пользующиеся наркотическими препаратами в инъекционной форме. Наркоманы используют один шприц на несколько человек, поэтому происходит передача инфекции.
- Младенцы, родившиеся у зараженных матерей. Во время беременности передача не происходит благодаря плацентарному барьеру. Инфицирование плода осуществляется во время прохождения родовыми путями.
- Лица, ведущие беспорядочную половую жизнь. Большое количество половых партнеров, секс без использования презервативов – риск передачи не только гепатита, но и других инфекций, передающихся половым путем.
- Семья вирусоносителя. Близкие контакты, пользование одной зубной щеткой, бритвой, сексуальные контакты повышают риск данной группы.
- Туристы, работники, выезжающие в эндемически осложненные страны.
Пути передачи вирусного гепатита В
Гепатит В имеет два основных пути передачи – парентеральный и непарентеральный. Максимальная концентрация вируса содержится в биологических жидкостях человека – крови, сперме, спинномозговой жидкости. Низкая концентрация в моче, кале, слюне, грудном молоке, слезных жидкостях.
Самый распространенный способ передачи – через кровь. Происходит во время медицинских манипуляций в лечебных учреждениях – гемодиализе, гемотрансфузиях, санировании полости рта, гинекологических осмотрах. Инъекционные заражения в больницах не происходят – повсеместно практикуется использование одноразового инструментария. Через шприц заражаются наркоманы. Инфицирование возможно при получении татуировки, в пирсинг-салонах.
- Гепатит Б передается половым путем при незащищенном сексе. Инфицирование возможно как при гетеросексуальных, так и при гомосексуальных контактах. Получение микротравм – входные ворота инфекции.
- Передача гепатита Б возможна от инфицированной матери во время родов.
- Бытовой способ инфицирования встречается редко, но вероятен – использование одной зубной щетки, бритвы, поцелуи при микротравмах слизистой оболочки губ, рта.
Мифы о заражении гепатитом В
Мнительные люди опасаются находиться рядом с носителями вируса. Их страхи безосновательны. В механизм заражения гепатитом В не входят такие способы передачи, как воздушно-капельный, через рукопожатия, при одновременном приеме пищи, при разговоре. Инфицирование происходит только через биологически активные жидкости, находиться рядом с больными можно спокойно.
Профилактика заражения
Лучшее средство защиты – профилактические прививки. Младенцев прививают с рождения, через двенадцать часов после появления на свет. Ревакцинация проводится в один месяц, полгода, год. Действует вакцина до восемнадцатилетнего возраста.
В обязательном порядке прививают медиков, для снижения риска заражения от больных. Вакцинация проводится трехкратно, через месяц, шесть месяцев. Действие – пять лет.
В качестве остальных мер профилактики рекомендуют.
- Использование презервативов при сексуальных контактах. Ограничение количества партнеров.
- Использование одноразового медицинского инструментария при выполнении инъекций, трансфузий, посещений гинекологов, стоматологов.
- Манипуляции в виде выполнения татуировок, прокола ушей проводить в сертифицированных салонах, соблюдающих санитарные нормы обработки.
Зная, каким путем передается вирус гепатита В, можно защитить себя, своих близких от возможного заражения. Лучшим средством профилактики являются прививки. Вакцинацию может пройти любой, обратившись в поликлинику по месту жительства.
Читайте также:


