Оглавление темы "Вирус герпеса. Цитомегаловирус. Поксвирусы.":
1. Диагностика инфекций вирусов простого герпеса. Лечение и профилактика инфекций вируса простого герпеса.
2. Вирус герпеса 3 типа. Вирус Varicella-Zoster. Эпидемиология, патогенез ветряной оспы и опоясывающего лишая.
3. Ветрянка. Клиника ветрянки. Опоясывающий лишай. Диагностика возбудителя ветряной оспы и опоясывающего лишая. Лечение и профилактика ветряной оспы и опоясывающего лишая.
4. Вирус Эпстайна-Барр. Вирус герпеса 4 типа. Клиника поражений вирусом Эпстайна-Барра. Патогенез инфекций вируса Эпстайн-Барра.
5. Цитомегалия. Цитомегаловирус. Эпидемиология цитомегаловирусной инфекции. Патогенез цитомегаловирусной инфекции.
6. Клиника цитомегаловирусной инфекции. Диагностика цитомегаловируса. Лечение и профилактика цитомегаловирусной инфекции.
7. Поксвирусы. Свойства поксвирусов. Семейство Poxviridae.
8. Натуральная оспа. Вирус натуральной оспы. Свойства вируса натуральной оспы.
9. Эпидемиология натуральной оспы. Патогенез поражений при натуральной оспе. Клиника натуральной оспы.
10. Диагностика вируса натуральной оспы. Лечение натуральной оспы. Профилактика натуральной оспы.
Цитомегалия. Цитомегаловирус. Эпидемиология цитомегаловирусной инфекции. Патогенез цитомегаловирусной инфекции.
Цитомегалия — вирусная инфекция с разнообразными клиническими проявлениями, выраженность которых зависит от иммунного статуса больного.
Инфицирование цитомегаловирусом распространено повсеместно (AT выявляют у 80% старше 30 лет), но клинические проявления наблюдают сравнительно редко.
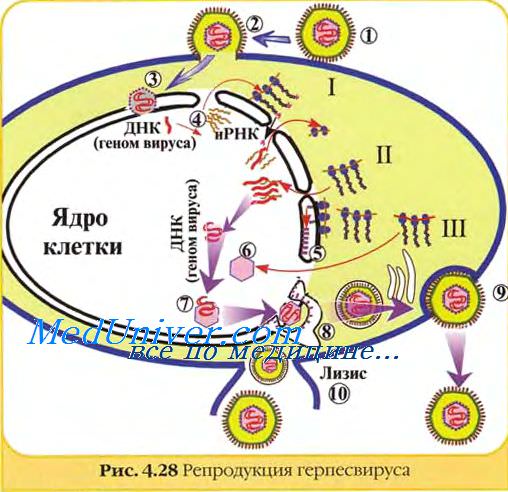
Резервуар цитомегаловирусной инфекции — инфицированный человек. Цитомегаловирус передаётся через плаценту, контактным путём (при прохождении плода через родовые пути), при кормлении, а также при гемотрансфузиях и при половых контактах.
Клинические проявления цитомегаловирусной инфекции обусловлены нарушениями или несостоятельностью иммунного реагирования. Заболевание регистрируют у детей в возрасте до 2 лет, пожилых, больных с неопластическими процессами, СПИДом, после трансплантации органов и пациентов, получающих глюкокортикоиды.
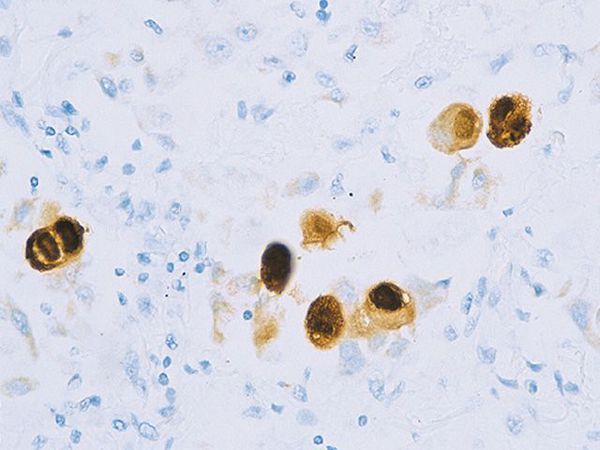
Цитомегаловирус поражает практически все органы и ткани, вызывая либо бессимптомное носительство, либо клинически выраженные состояния. Характерная особенность возбудителя — способность к образованию гигантских, или цитомегаличес-ких, клеток (25-40 мкм), содержащих тельца включений. При трансплацентарном заражении наблюдают поражения печени, селезёнки, глаз, ЦНС, дыхательного тракта и др. ЦМВ способен инфицировать иммунокомпетентные клетки и латентно в них персистировать.
Цитомегаловирусная инфекция (ЦМВ-инфекция) — антропонозная оппортунистическая инфекция, протекающая обычно латентно или легко. Представляет опасность при различных иммунодефицитных состояниях и беременности (вследствие риска внутриутробного заражения плода).
Краткие исторические сведения
Ещё в 1882 г. немецкий патологоанатом X. Рибберт обнаружил в почечных канальцах мертворождённого ребёнка своеобразные гигантские клетки с включениями в ядре. Впоследствии они получили название цитомегалических клеток (Гудпасчер Э. Тэлбот Ф. 1921). Позднее Л. Смит и У. Роу (1956) выделили вирус, вызывающий заболевание с развитием характерной цитомегалии. Он был назван цитомегаловирусом (ЦМВ), а само заболевание — цитомегаловирусной инфекцией.
Возбудитель — ДНК-геномный вирус рода Cytomegalovirus подсемейства Be-taherpesvirinae семейства Herpesviridae. Известно 3 штамма вируса: Davis, AD-169 и Кегг. Медленная репродукция вируса в клетке возможна без её повреждения. Вирус инактивируется при нагревании и замораживании, хорошо сохраняется при комнатной температуре. При — 90 °С сохраняется длительное время, сравнительно стабилен при рН 5,0-9,0 и быстро разрушается при рН 3,0.
Резервуар и источник инфекции — человек с острой или латентной формой заболевания. Вирус может находиться в различных биологических секретах: слюне, отделяемом носоглотки, слезах, моче, испражнениях, семенной жидкости, секрете шейки матки.
Механизмы передачи многообразны, пути передачи — воздушно-капельный, контактный (прямой и опосредованный — через предметы обихода) и трансплацентарный. Возможно заражение половым путём, при пересадке внутренних органов (почек или сердца) и переливании крови инфицированного донора. Интранатальное заражение ребёнка наблюдают гораздо чаще трансплацентарного. Наиболее опасно для плода инфицирование матери в I триместр беременности. В подобных ситуациях наиболее велика частота нарушений внутриутробного развития.
Естественная восприимчивость людей высокая, но широко распространена латентная инфекция. Клинические проявления инфекции, относимой к оппортунистическим заболеваниям, возможны в условиях первичного или вторичного иммунодефицита.
Основные эпидемиологические признаки. Болезнь регистрируют повсеместно, о её широком распространении свидетельствуют противовирусные AT, выявляемые у 50—80% взрослых. Многообразие путей заражения ЦМВ и полиморфность клинической картины определяют эпидемиологическую и социальную значимость ЦМВ-инфекции. Это заболевание играет важную роль в трансплантологии, гемотрансфузиологии, перинатальной патологии, может быть причиной недоношенности, мертворождений, врождённых дефектов развития. У взрослых ЦМВ-инфекцию встречают как сопутствующее заболевание при различных иммуно-дефицитных состояниях. Продолжающееся загрязнение окружающей среды, применение цитостатиков и иммунодепрессантов способствуют росту частоты ЦМВ-инфекции. В последние годы особенно актуальным стало её обострение у ВИЧ-инфицированных. У беременных с латентной ЦМВ-инфекцией поражение плода происходит далеко не всегда. Вероятность внутриутробного заражения значительно выше при первичном инфицировании женщины во время беременности. Сезонных или профессиональных особенностей заболеваемости не выявлено.
При различных путях передачи воротами инфекции могут быть слизистые оболочки верхних дыхательных путей, ЖКТ или половых органов. Вирус проникает в кровь; кратковременная вирусемия быстро завершается локализацией возбудителя при внедрении в лейкоциты и мононуклеарные фагоциты, где происходит его репликация. Инфицированные клетки увеличиваются в размерах (цитомега-лия), приобретают типичную морфологию с ядерными включениями, представляющими собой скопления вируса. Образование цитомегалических клеток сопровождается интерстициальной лимфогистиоцитарной инфильтрацией, развитием узелковых инфильтратов, кальцификатов и фиброза в различных органах (рис. 18, см. цв. вклейку), железистоподобных структур в головном мозге.
Вирус способен длительно и латентно персистировать в органах, богатых лимфоидной тканью, будучи защищенным от воздействия AT и ИФН. В то же время он может подавлять клеточный иммунитет прямым воздействием на Т-лимфоци-ты. При различных иммунодефицитных состояниях (в раннем детском возрасте, при беременности, применении цитостатиков и иммунодепрессантов, ВИЧ-инфекции) и прежде всего при нарушениях клеточного иммунитета, дополнительно усугублённых прямым воздействием вируса, возможны реактивация возбудителя и его гематогенная генерализация с поражением практически всех органов и систем. При этом большое значение имеет эпителиотропность вируса. Она особенно выражена по отношению к эпителию слюнных желёз, под воздействием вируса превращающемуся в цитомегалические клетки.
Активную ЦМВ-инфекцию рассматривают как индикатор дефектов клеточного иммунитета, она включена в группу СПИД-ассоциированных состояний.
Среди разнообразных вариантов течения ЦМВ-инфекции преобладают субклинические формы и латентное вирусоносительство. Клинически выраженной инфекция становится в условиях иммунодефицита. Единая клиническая классификация ЦМВ-инфекции не разработана. В соответствии с одной из классификаций (Казанцев А.П., Попова Н.И., 1980), выделяют врождённую ЦМВ-инфекцию в острой и хронической формах и приобретённую ЦМВ-инфекцию в латентной, острой мононуклеозной или генерализованной формах.
Врождённая ЦМВ-инфекция. В большинстве случаев клинически не проявляется на ранних этапах жизни ребёнка, однако на более поздних стадиях его развития выявляют разнообразную патологию: глухоту, хориоретинит с атрофией зрительных нервов, снижение интеллекта, нарушения речи. Вместе с тем в 10— 15% случаев при врождённой ЦМВ-инфекции развивается так называемый явный цитомегаловирусный синдром. Его проявления зависят от сроков заражения плода во время беременности.
• Острая врождённая ЦМВ-инфекция. — На ранних сроках беременности приводит к внутриутробной гибели плода или рождению ребёнка с разнообразными пороками развития: микроцефалией, микро- и макрогирией, гипоплазией лёгких, атрезией пищевода, аномалиями строения почек, дефектами межпредсердной и межжелудочковой перегородок, сужением лёгочного ствола и аорты и т.д.
— При заражении плода в поздние сроки беременности пороки развития не формируются, однако у новорождённых с первых дней жизни выявляют признаки разнообразных заболеваний: геморрагический синдром, гемолитическую анемию, желтухи различного генеза (вследствие врождённого гепатита, цирроза печени, атрезии жёлчных путей). Возможны разнообразные клинические проявления, свидетельствующие о поражении различных органов и систем: интерстициальная пневмония, энтериты и колиты, поликистоз поджелудочной железы, нефрит, менингоэнцефалит, гидроцефалия.
— Острая врождённая ЦМВ-инфекция при развитии явного цитомегалови-русного синдрома имеет склонность к генерализации, тяжёлому течению с присоединением вторичных инфекций. Часто неизбежен летальный исход в течение первых недель жизни ребёнка.
• Хроническая врождённая ЦМВ-инфекция. Характерны микрогирия, гидроцефа-
лия, микроцефалия, помутнение хрусталика и стекловидного тела. Приобретённая ЦМВ-инфекция.
• У взрослых и детей старшего возраста в большинстве случаев протекает латен-
тно в виде бессимптомного носительства или субклинической формы с хроническим течением.
• Острая форма приобретённой ЦМВ-инфекции. Часто может не иметь чёткой кли-
нической симптоматики, иногда по основным клиническим проявлениям сходна с гриппом, инфекционным мононуклеозом или вирусным гепатитом.
• У взрослых с иммунодефицитными состояниями различной выраженности (от
физиологической иммуносупрессии при беременности до ВИЧ-инфекции), а также у детей до 3 лет реактивация ЦМВ проявляется в виде генерализованной формы с разнообразными поражениями органов и систем. В процесс могут быть вовлечены ЦНС, лёгкие, печень, почки, ЖКТ, мочеполовая система и т.д. Наиболее часто диагностируют гепатит, интерстициальную пневмонию, энтероколиты, воспалительные процессы различных отделов половых органов (чаще у женщин), энцефалиты. При полиорганных поражениях заболевание отличает тяжёлое течение, оно может принимать черты сепсиса. Исход часто неблагоприятный.
Любые проявления ЦМВ-инфекции рассматривают как индикаторные в отношении ВИЧ-инфекции. В этом случае необходимо обследование больного на AT к ВИЧ.
Довольно затруднительна из-за отсутствия или разнообразия клинических проявлений.
Наиболее простые методы исследования — цитоскопия слюны и мочи, а также материала, полученного при биопсии и аутопсии для выявления специфических цитомегалических клеток. В исследуемых образцах с помощью ПЦР можно выявить вирусную ДНК (в настоящее время расценивают как наиболее достоверный диагностический тест).
Серологические методы (ИФА, РИА, РИФ и иммуноблоттинг) направлены на выявление AT различных классов. При первичной ЦМВ-инфекции обнаруживают IgM, при реактивации процесса — одновременно IgM и IgG. Поскольку при врождённой ЦМВ-инфекции титры IgM быстро снижаются, уже на втором году жизни ребёнка они могут отсутствовать.
Вирусологические методы (изоляция вируса на культуре фибробластов человека, определение Аг вируса в исследуемом материале с помощью моноклональных AT) в клинической практике не получили распространения из-за сложности.
Осложнения разнообразны и зависят от клинических вариантов течения заболевания.
Лечение представляет определённые трудности, так как ИФН и многие противовирусные средства (ацикловир, видарабин, виразол) оказались неэффективными, а в некоторых случаях их применение вызывает парадоксальные реакции. Ганцикловир замедляет развитие цитомегаловирусного ретинита, но мало результативен при поражениях лёгких, мозга, органов ЖКТ. Определённые перспективы имеет препарат фоскарнет. Возможно применение антицитомегаловирусного гипериммунного человеческого иммуноглобулина. Для лечения женщин с отягощенным акушерским анамнезом предложено назначать иммуномодуляторы (ле-вамизол, Т-активин).
Направлен на оценку широты распространённости инфекции среди населения, выявление групп и факторов риска инфицирования.
Специфическая профилактика не разработана. При переливании крови следует использовать кровь здоровых доноров, не содержащую AT к ЦМВ, то же относится и к пересадке внутренних органов. Показано применение с профилактической целью специфического гипериммунного иммуноглобулина в группах риска (реципиентам костного мозга, сердца, почек и печени; больным, получающим цитостатические препараты, беременным). В профилактике врождённой инфекции большое значение имеет предупреждение контактов беременных с больными, строгое соблюдение противоэпидемического режима в родовспомогательных учреждениях. Дети, родившиеся от матерей с ЦМВ-инфекцией и не имеющие признаков инфицирования, не подлежат грудному вскармливанию. В случае рождения ребёнка с ЦМВ-инфекцией повторную беременность можно рекомендовать не ранее чем через 2 года.
Что такое инфекция цитомегаловирусная? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Цитомегаловирусная болезнь (ЦМВИ, цитомегалия, вирусная болезнь слюнных желёз, болезнь с включениями) — это общее системное инфекционное заболевание, вызываемое вирусом семейства герпесов V типа — цитомегаловирусом, который специфически поражает лейкоциты и клетки различных органов (слюнных желёз, почек, лёгких, печени, головного мозга и другие).
Клинически характеризуется многообразием проявлений — от бессимптомного течения до генерализованных (распространённых) форм с поражением внутренних органов и центральной нервной системы, а также пожизненного пребывания в организме.
Вид — Cytomegalovirus hominis (открыт в 1956 году)
Является древним человеческим вирусом (предположительно с Кембрийского периода), который в ассоциации с другими герпесвирусами оказал значительное влияние на формирование иммунитета современного человека.
Внутривидовая структура неоднородна. Известно о трёх штаммах вируса: Davis, АД 169, Kerr и Towne. Они могут иметь различия в тропизме к тканям человека, различаться по степени вирулентности и патогенности.
Цитомегаловирус имеет внешнюю гликопротеиновую оболочку, в составе которой есть B и H звенья — к ним формируются антитела. Представляет собой двухцепочечный ДНК-содержащий крупный вирус с диаметром нуклеокпсида до 180 нм.
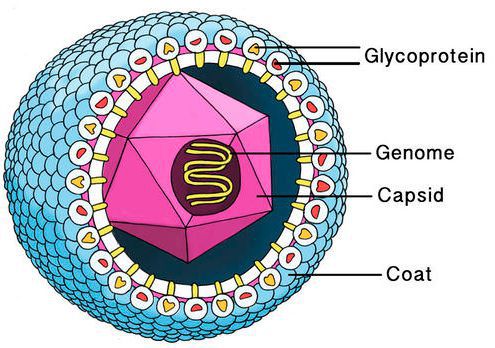
Вирус способен поражать практически любую ткань человеческого организма, т.е. обладает политропностью. При развитии в ядрах инфицированных клеток образует включения (незрелые вирионы), описываемые как "глаз совы".
Вызывает цитомегалию (увеличение) клеток, не приводя к их гибели. Способен при активном течении значительно снижать иммунитет. Возможна трансплацентарная передача вируса с развитием врождённой инфекции.
Культивируется на культуре фибробластов (клеток соединительной ткани) человека. Изменения хромосомного набора клеток не вызывает. Очень чувствительны к ЦМВ клетки плода и новорождённого.
Малоустойчив в окружающей среде, быстро погибает при повышении температуры до 56°С и действии дезинфицирующих средств, теряет заражающие свойства при замораживании. В условиях комнатной температуры способен сохраняться в течение нескольких дней. [1] [3] [4] [8]
Антропоноз. Источник инфекции — только человек (больной различными формами и носитель), причём выделение вируса возможно в течение всей жизни человека и зависит от его индивидуальных иммунологических особенностей. Возможно заражение различными штаммами ЦМВ, роль этого в изменении патологии и клинической картине пока не выяснена.
Механизмы передачи — воздушно-капельный (аэрозольный путь), контактный (контактно-бытовой и половой пути), гемоконтактный (парентеральный, при пересадке органов), вертикальный (от матери к плоду), фекально-оральный (алиментарный — через грудное молоко).
Факторами передачи вируса выступают слюна (преимущественно), моча, кровь, вагинальный секрет, слёзы, сперма, фекалии, грудное молоко.
Восприимчивость среди населения высокая, наибольшее количество заражённых выявляется в детском и подростковом возрасте, когда происходит повышение контактных взаимодействий между людьми. Во взрослом состоянии ЦМВ инфицировано до 95% населения планеты, которые являются пожизненными носителями вируса. [1] [2] [3] [8]
Симптомы цитомегаловирусной инфекции
Инкубационный период — от 15 дней до трёх месяцев (при манифестной, т. е. явно выраженной форме).
Чаще всего первичное инфицирование протекает или бессимптомно, или по типу ОРЗ нетяжёлого течения. Наблюдаются лёгкая слабость, субфебрилитет (температура 37,1-38,0°С), дискомфорт в мышцах, першение в горле, иногда насморк, увеличение лимфатических узлов шеи, увеличение и болезненность слюнных желёз.
Зачастую такие проявления не вызывают настороженности в плане ЦМВ и самостоятельно купируются в течение 1-2 недель — болезнь переходит в стадию латентного течения (носительство).
При инфицировании в более позднем возрасте (взрослые люди), а также у некоторых детей (с нарушением иммунитета) и ослабленных больных заболевание, как правило, протекает с явными морфофункциональными нарушениями и гораздо тяжелее, чем у первой группы лиц. Наблюдается:
- длительная лихорадка с повышением температуры тела до фебрильных цифр (37,5-38,0°С);
- выраженная слабость, недомогание, головные боли;
- дискомфорт и боли в животе в области правого и левого подреберий;
- увеличение и болезненность области слюнных желёз;
- увеличение и чувствительность шейных и углочелюстных лимфоузлов;
Синдром тонзиллита не характерен. Увеличивается печень и селезёнка, значимо изменяются показатели гемограммы и функциональных печёночных проб.
В зависимости от состояния иммунной системы и возможностей её коррекции клинически значимая первичная инфекция у данной группы людей продолжается в течение 1-3 месяцев и, как правило, завершается победой организма над вирусной экспансией с последующим формированием вирусоносительства без каких-либо явных клинических проявлений.
В некоторых случаях (ВИЧ-инфекция, онкологические заболевания, длительный приём цитостатических препаратов, генетические дефекты иммунной системы) может наблюдаться длительное волнообразное течение первичной инфекции или реактивация (обострение) имеющегося носительства вируса (латентной формы). В этом случае отмечается:
- длительная волнообразная лихорадка с повышением температуры тела от субфебрильных до фебрильных цифр;
- общее недомогание;
- чаще генерализованное увеличение всех групп лимфоузлов;
- широкий спектр органной патологии (исходя из пантропизма вируса и индивидуальных особенностей) в виде одиночного или чаще комбинированного поражения слюнных желёз (сиалоаденит), цитомегаловирусного гепатита, поражения глаз, пневмонии, поражения половых органов, пищевода, кишечника, сердца;
- увеличение печени и селезёнки, повышение АЛТ и АСТ, изменения периферической крови вирусного характера (почти всегда).
У беременных первичная инфекция может протекать бессимптомно или с ограниченными клиническими проявлениями (чаще всего). При заражении ребёнка (плода) до родов в зависимости от сроков первичного инфицирования женщины (иногда истинной реактивации ЦМВ при СПИДе) возможно развитие врождённой цитомегаловирусной инфекции.
Риск внутриутробной передачи — до 90% от всех случаев инфицирования на любом сроке беременности. Большинство детей после рождения имеют те или иные последствия цмв-инфекции.
При заражении в ранние сроки беременности высок риск самопроизвольного выкидыша, мертворождения или рождения детей с явными пороками развития (патологии лёгких, головного мозга, почек, сердца, сосудов, органа слуха, психоневрологическими нарушениями). При обследовании у такой группы больных сразу после рождения выявляются низкая масса тела, увеличение печени и селезёнки, желтуха, увеличение всех групп лимфоузлов, высыпания геморрагического характера, различные органные поражения, резкие изменения гемограммы и функциональных тестов. В крови, слюне и моче выявляется вирусная ДНК (в ряде случаев выделение вируса продолжается на протяжении нескольких лет).
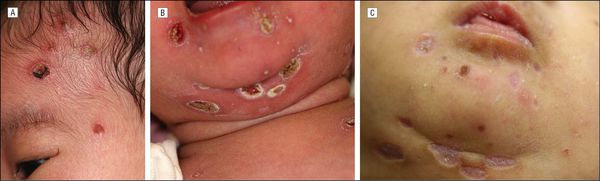
Прогноз серьёзен и зависит от тяжести поражения и объёма проводимых лечебных мероприятий. В более поздние сроки инфицирования беременной вероятность тяжёлых проявлений заболевания существенно ниже, и новорождённые, как правило, не имеют симптомов врождённой ЦМВ-инфекции на начальных этапах после родов, однако это не говорит о полном клиническом благополучии в будущем — возможно поражение нервной системы различной степени выраженности и нейросенсорная тугоухость. Поэтому такие дети нуждаются в обследовании и наблюдении профильных специалистов, а при необходимости — в лечении.
Интересной особенностью является влияние возраста беременной, на котором произошло первичное инфицирование, на частоту передачи инфекции: у женщин до 20 лет риск передачи в три раза выше и не зависит от сроков беременности, а после 20 лет риск внутриутробного инфицирования существенно ниже. [1] [2] [3] [5] [8] [10]
Патогенез цитомегаловирусной инфекции
Входные ворота — слизистая оболочка различных органов, преимущественно ротоглотки и верхних дыхательных путей (также желудочно-кишечного тракта, мочеполовой системы и других органов).
В месте внедрения никаких структурных и воспалительных изменений не наблюдается. После проникновения вируса в организм он атакует свои главные мишени — лимфо- и моноциты, эпителиальные клетки слюнных желёз, лёгких, почек и других органов.
Поражённые клетки увеличиваются в размерах в 3-4 раза (цитомегалия), в ядре клетки формируются включения (незрелые вирионы), в результате чего клетка приобретает вид "совиного глаза". При активном течении болезни развивается депрессия большинства звеньев иммунитета, в том чичле и белка ИНФ-α.
В дальнейшем в ответ на проникновение ЦМВ развивается защитная реакция в виде образования специфических антител различных классов, активации Т-киллеров и развития реакций гиперчувствительности замедленного типа, проявляющейся в поражённых органах образованием узелковых лимфомоноцитарных инфильтратов.
Однако инфицированные клетки не погибают, а продолжают функционировать и выделяют специальный слизисто-белковый секрет, который, обволакивая вирионы, обеспечивает маскировку вируса от иммунной системы человека. Это выражается в слабом иммунном ответе и переходу острого заболевания в длительный латентный процесс (носительство).
При слабой репликации и равновесных отношениях с иммунитетом вирус может длительно (пожизненно) сохранятся в организме в состоянии относительной стабильности, не вызывать никаких органных поражений и не причинять никаких неудобств человеку. Вирусную ДНК при таком состоянии в крови выявить не удаётся, однако в эпителии слюнных желёз и моче вирус можно обнаружить (обычно в незначительном количестве).
При значительном снижении иммунитета (ВИЧ, онкологические заболевания, пересадка органов, длительный приём цитостатиков) происходит активизация вирусной репликации, вирус попадает в кровь и вновь атакует различные органы. [1] [3] [10]
Классификация и стадии развития цитомегаловирусной инфекции
Общепринятой классификации не существует, она разнится в зависимости от особенностей медицинского подхода к проблематике заболевания.
Классификация по клинической форме:
1. Приобретённая ЦМВ:
- латентная — отсутствие клинических проявлений, постановка диагноза возможна только при выполнении лабораторных тестов;
- манифестная — с наличием клинических проявлений и изменением лабораторных показателей:
○ генерализованная (мононуклеозоподобная, лёгочная, церебральная и почечная, печёночный гепатит, с поражением ЖКТ, комбинированного вида);
2. Врождённая ЦМВ:
Отдельно выделяют цитомегаловирусную болезнь у ВИЧ-инфицированных.
Классификация по МКБ-10:
- P35.1 Врождённая цитомегаловирусная инфекция;
- B27.1 Цитомегаловирусный мононуклеоз;
- B25.0 Цитомегаловирусный пневмонит (J17.1*);
- B25.1 Цитомегаловирусный гепатит (K77.0*);
- B25.2 Цитомегаловирусный панкреатит (K87.1*);
- B25.8 Другие цитомегаловирусные болезни;
- B25.9 Цитомегаловирусная болезнь неуточненная.
Классификация по степени тяжести:
- лёгкая — нет явного поражения внутренних органов и изменения их функции;
- среднетяжёлая — умеренно выраженные поражения внутренних органов с нарушением функционирования без критичных сдвигов;
- тяжёлая — ярко выраженные поражения внутренних органов (генерализованный характер с катастрофичными функциональными провалами и развитие осложнений). [1][2][10]
Осложнения цитомегаловирусной инфекции
Осложнения при цитомегалии бывают специфическими неспецифическими.
Специфические осложнения:
- пневмония, плеврит (новое повышение температуры тела, кашель с мокротой и без, боли в груди при кашле, одышка, изменения на ФЛГ);
- миокардит (боли и дискомфорт в области сердца, ощущение перебоев в работе, тахикардия, колебания артериального давления, изменения на ЭКГ);
- артрит (дискомфорт и боли в различных суставах, повышение ревматологических показателей);
- энцефалит (синдромы поражения нервов, появление патологической очаговой симптоматики, нарушения психики);
- синдром Гийена — Барре (нарушения чувствительности и двигательных функций).
Неспецифические осложнения обусловлены наслоением вторичной бактериальной флоры. Это гнойные осложнения — повышение температуры тела до 41°С, соответствующие симптомы поражения определенных органов, нейтрофильный лейкоцитоз. [1] [3] [9] [10]
Диагностика цитомегаловирусной инфекции
Лабораторная диагностика:
- клинический анализ крови (лейкоцитоз или лейкопения, нейтропения, абсолютные лимфо- и моноцитоз, при остром течении — тромбоцитопения и повышение СОЭ);
- биохимический анализ крови (повышение трансаминаз, преимущественно АЛТ и АСТ, щелочной фосфатазы, ГГТ);
- иммуноферментный анализ крови (выявление антител классов М в острый период и при обострении и появление антител классов G в более поздний период, что свидетельствует о давнем заражении и авидности антител класса G);
- ПЦР диагностика (материал для исследования — кровь, моча, слюна, соскоб эпителия и другие, причём наиболее актуальные показатели при активной стадии даёт именно ПЦР крови, т.к. присутствие вируса в других средах может отражать фазу носительства);
Также проводится инструментальная диагностика:
- УЗИ, КТ и МРТ органов брюшной полости — появление внутренних увеличенных лимфоузлов, увеличение печени и селезёнки, периферических лимфоузлов, слюнных желёз и прочее;
- нейросонография;
- ЭЭГ, ЭКГ и ЭХО-КГ.
Дифференциальная диагностика:
- инфекционный мононуклеоз (ВЭБ-инфекция);
- вирусные гепатиты;
- ОРЗ затяжного течения;
- ВИЧ;
- токсоплазмоз;
- заболевания крови;
- другие герпесвирусные заболевания (герпесы 6,7 типов);
- листериоз, псевдотуберкулёз;
- эпидемический паротит. [1][2][3][6][7]
Лечение цитомегаловирусной инфекции
Лечения больных ЦМВ лёгкой степени тяжести осуществляется в амбулаторных условиях. Больные средней тяжести, тяжёлые пациенты и дети неонатального возраста подлежат стационарному обследованию, наблюдению и лечению.
Питание больных осуществляется согласно тяжести заболевания, проявлениям и возрастному фону. В общем показана диета №5 по Певзнеру с отказом от жирной, жареной, острой и раздражающей пищи, механически и химически щадящие питание.
Принципы терапии должны отвечать следующим требованиям:
- предупреждении прогрессии заболевания;
- предупреждение генерализации инфекции;
- предупреждение инвалидизации и остаточных явлений.
С учётом индивидуальных особенностей проводится этиотропная терапия, направленная на ослабление вируса, прекращение его генерализованной циркуляции (персистенции) и патогенного потенциала.
В зависимости от условий могут применяться специфические цитомегаловирусные иммуноглобулины, специфические противовирусные препараты прямого противоцитомегаловирусного действия (в основном в условиях реанимации и интенсивной терапии).
В целях повышения сопротивляемости организма показано назначение средств иммунокоррекции и иммунотерапии, патогенетическое и симптоматическое лекарственное обеспечение.
Важно отметить, что заболевание носит всеобщий характер и чаще всего не сопровождается сколько-нибудь значимыми отклонениями в жизнедеятельности человека, т.е. иммунная система среднестатистического жителя планеты способна самостоятельно найти достойный выход из ситуации. Это определяет основную лечебно-диагностическую тактику при выявлении активной (острой) ЦМВ-инфекции (при отсутствии тяжёлого течения и осложнений) — это здоровое питание, полноценный отдых и динамическое наблюдение. Лишь в случаях упорного течения и выраженных отклонений клинико-лабораторного характера следует подключать средства медикаментозного лечения.
После выписки за переболевшими устанавливается диспансерное наблюдение в течении 6-12 месяцев с периодическими осмотрами профильных специалистов и обследованием, объём и кратность которого определяется лечащим врачом. [1] [2] [5] [8] [10]
Прогноз. Профилактика
Прогноз, как правило, благоприятный (переход в неактивное носительство ).
Специальной профилактики заражения не существует.
В очаге заболевания противоэпидемические мероприятия не проводятся, карантина нет.
После клинического выздоровления дети допускаются в коллективы без ограничительных мероприятий.
В целях выявления источников повышенной опасности ЦМВ проводятся обследования донорам крови, органов и тканей, а также беременным женщинам. Если беременная не имеет специфических антител IgG к ЦМВ, за ней следует установить более тщательное наблюдение с трёхкратным обследованием на ЦМВ за время беременности. В это время ей следует по возможности минимизировать общение с детьми, не пользоваться чужой посудой и не целоваться с новыми людьми.
Рекомендовано назначение профилактического лечения больным СПИДом и после трансплантации органов препаратами прямого противовирусного действия.
Вакцина для предотвращения врождённого ЦМВ находится в стадии разработки. [1] [2] [9]
Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу. Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
| 