Есть лекарство от лихорадки эбола
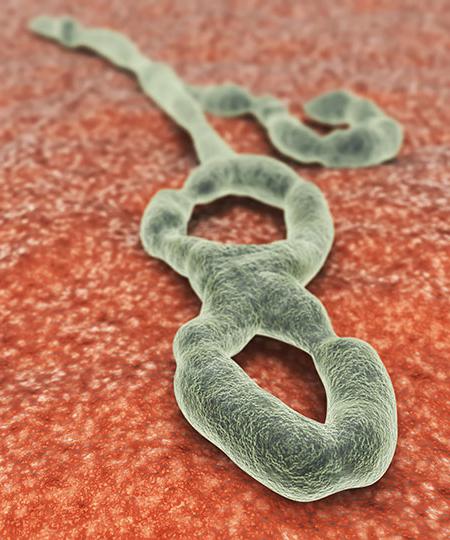
Что представляет собой Эбола?
Сказать наверняка, откуда взялся вирус и как впервые заразился им человек, не может никто. Но зародился он в Африке. Впервые о нем заговорили еще в 1976 году. Таким образом, это не новый вирус. В далеком 1976-м вспышки эпидемий были замечены в нескольких районах. Однако обнаружили вирус в Заире (сегодня - Конго) на побережье реки Эбола. Отсюда он и получил свое название.
Попав в организм, вирус вызывает заболевание, официальное название которого – геморрагическая лихорадка Эбола. Фото заразившихся людей просто ужасают! Коэффициент смертности доходит практически до 90%. И самое страшное, что жертвы Эболы не могут надеяться на спасительную вакцину. Ее просто не существует. Даже лечение под вопросом. Ведь официальных препаратов от лихорадки тоже нет.
Лихорадка-2014
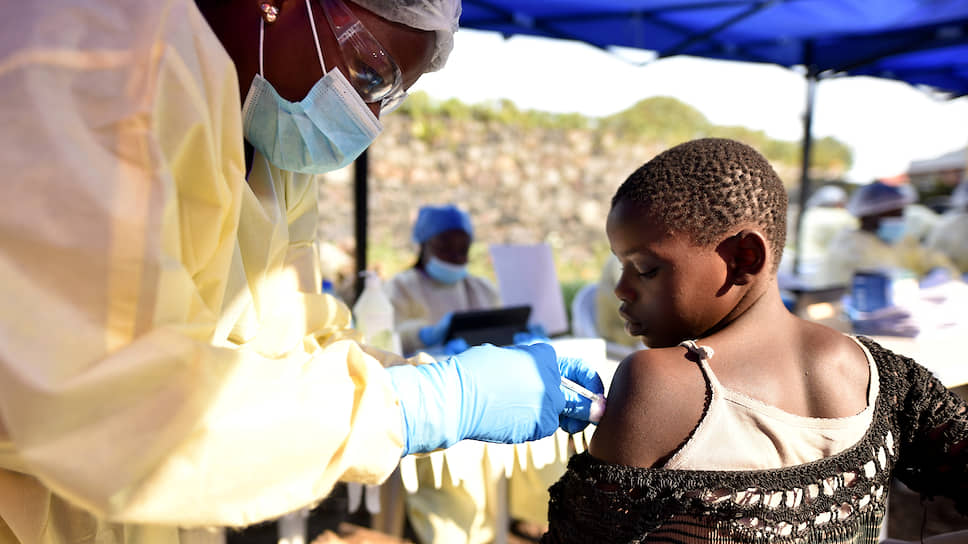
Новая вспышка зафиксирована в Гвинее в декабре 2013 года. Инфекция с высокой стремительностью стала распространяться в соседние страны. Больные Эболой фиксировались в Сьерра-Леоне, Либерии, Нигерии. За историю вируса это самая смертоносная вспышка.
Заразившиеся люди встречались уже не только в Западной Африке. Два американских врача-волонтера подцепили вирус в самом очаге лихорадки. В США это вызвало настоящую панику. Ведь достаточно одного больного, чтобы болезнь стремительно распространилась по всей стране.
На врачах-пациентах с их полного согласия испытали новый экспериментальный препарат. Лекарство против вируса Эбола – это разработка биотехнической компании в Сан-Диего. Как отреагирует организм человека на данный препарат, не знали даже создатели. Ведь все опыты проводились исключительно на обезьянах. Когда все признаки Эболы у бедолаг-врачей были налицо, им дали экспериментальный препарат. Спустя час симптомы лихорадки начали снижаться.
Как заражаются Эболой?
Как передается Эбола человеку? Изначально можно заразиться от животного. Вирус передается через выделения и слюну. Таким образом, если больная обезьяна оцарапала или укусила, то человек заразится. Кроме этого, в группу риска попадают охотники, разделывающие туши животных.
Как заражаются Эболой люди, не контактирующие с животными? К сожалению, достаточно одного человека, подцепившего смертельный вирус. А дальше он распространяется по цепочке. Передается вирус через кровь и все биологические жидкости. Таким образом, даже во время поцелуя можно получить смертельный недуг.
Иногда люди, даже знающие о том, как заражаются Эболой, заболевали сами. Порой, не заметив мельчайшей ранки, не видимой невооруженным глазом, они подхватывали вирус. Известно множество случаев заражения в Африке от умерших. Ведь даже тело покойника заразно. Распространиться вирус может и вследствие контакта с предметами, которые заражены были больным человеком.
Симптоматика недуга
Имея представление о том, как передается Эбола, можно вовремя распознать заболевание по характерным признакам.
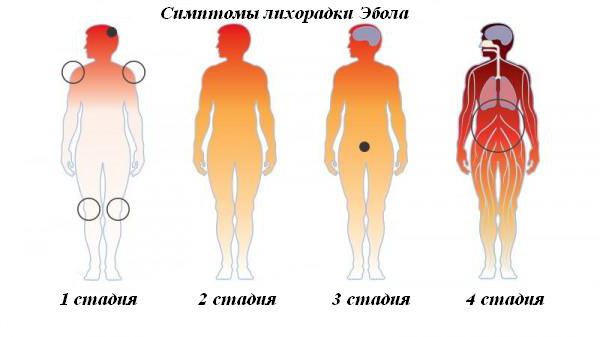
Итак, изначально недуг развивается как простудное заболевание. На начальной стадии характерны следующие признаки Эболы:
- головные боли;
- повышение температуры до 39-40 градусов;
- учащенное сердцебиение;
- мышечные боли;
- сухой кашель, першение горла;
- боль в груди;
- амимичность лица, запавшие глаза.
Дальнейшее прогрессирование недуга характеризуется новой симптоматикой. Она появляется на 2-е или 3-и сутки:
- рвота;
- боль в области живота;
- диарея с кровавыми примесями.
На третий, иногда четвертый день явно виден геморрагический синдром. В белках глаз наблюдается кровоизлияние. Кожные покровы, внутренние органы начинают кровоточить.
5-7-й день преподносит кореподобную сыпь. Визуально она выглядит как красные пятна. При этом зуда пациент не испытывает. Со временем на месте сыпи появляются шелушения. Наиболее подвержена поражению внутренняя сторона бедра и плеч. У больных наблюдается заторможенность, спутанное сознание. Иногда болезнь проявляется противоположным симптомом - психомоторным возбуждением.
На 8-9-й день обширные кровотечения, инфекционно-токсический шок приводят к резкому падению артериального давления. В это время может наступить смерть.
Если летального исхода удалось избежать, улучшение состояния наблюдается на 10-12-й день. У пациента нормализуется температура. Больной начинает идти на поправку. Такой процесс длится от 2 до 3 месяцев.
Инкубационный период
Очень важно понимать, в какой срок может проявиться заболевание. Большинство источников полагают, что такой недуг, как Эбола, инкубационный период имеет от 2 до 21 дня. В среднем интервал между процессом инфицирования и возникновением первых симптомов варьируется от 3 до 9 дней. Как правило, этого времени вполне достаточно, чтобы во всей неприглядности проявилась Эбола. Инкубационный период, следует понимать, все же длится до 21 дня. Поэтому проявиться недуг может в любой из этих дней.
Группа риска
Совершенно никто не может похвастаться защищенностью от страшного вируса. Однако есть категории населения, наиболее подверженные риску заражения:
- Медики, которые в силу профессии вынуждены лечить больных.
- Наверное, даже большему риску подвержены близкие инфицированных. Ведь на них возлагается миссия по уходу за больными.
- В особую категорию выделяются охотники.
Диагностика недуга
Изначально анализируется эпидемиологический анамнез. Другими словами, устанавливается факт нахождения пациента в неблагоприятном районе. Изучается вопрос о возможном контакте с инфицированным человеком. Если такая вероятность существует, то становится под вопросом диагноз "Эбола". Инкубационный период, как выше было замечено, составляет 21 день. На это время больного следует госпитализировать.
В данный период производятся следующие исследования:
- Тщательное изучение жалоб и анамнеза больного. Внимание уделяется времени повышения температуры, массивным кровотечениям, водянистому стулу с наличием крови и проч.
- Вирусологическая диагностика. Исследуются биологические жидкости. Из крови, слюны человека выделяют вирус и вводят его в организм лабораторного животного. За ним ведется наблюдение с целью выявить характерное развитие инфекционного процесса.
- Серологическая диагностика. При помощи антител распознают возбудитель вируса. В дальнейшем его стараются ликвидировать.
- Консультация инфекциониста.
Лечение лихорадки
Больные Эболой в обязательном порядке госпитализируются в специальные боксы. К лечению таких пациентов допускается только обученный персонал. К сожалению, не выработана четкая программа, позволяющая победить такой недуг, как Эбола. Лечение подразумевает следующее:
- прием противовирусных препаратов;
- введение в организм донорских иммуноглобулинов – защитные тела берутся у людей или лошадей, перенесших недуг, а следовательно, обладающих иммунитетом к вирусу.
Терапевтическое лечение сводится к борьбе с симптоматикой:
- постельный режим;
- употребление легкоусваиваемой, полужидкой пищи;
- введение глюкозы или солевых растворов, если у больного отмечаются сильная интоксикация и обезвоживание;
- витаминотерапия (аскорбиновая кислота, В6, РР);
- переливание тромбоцитов (донорских) для нормализации свертываемости крови;
- жаропонижающие лекарства;
- гемодиализ – очищение крови системой искусственной почки от токсинов, которые вырабатывает вирус;
- антибиотики при развитии осложнений бактериального характера.

Существует ли лекарство от Эболы?
Этот вопрос мучает не только самих пациентов. Его задают широкие массы народа, испытывая страх перед возможной эпидемией. Такую цель ставят перед собой ученые, стараясь защитить население перед угрозой опасности. И хотя сегодня достаточно сомнительны меры борьбы с таким недугом, как Эбола, лечение, предположительно, в скором времени будет найдено.
Несмотря на то что официальной вакцины еще не зарегистрировано, множество потенциальных препаратов уже изобретено. Ярким подтверждением тому служит экспериментальное лекарство, прошедшее испытание на американских врачах. Не отстала и канадская фармацевтическая корпорация, создавшая препарат, способный бороться с лихорадкой.
Таким образом, надеемся, что очень скоро уникальная вакцина от смертоносной лихорадки будет представлена широким массам населения.

Профилактика и рекомендации
Вопрос о защите населения от смертоносного вируса остро не поднимается. Ведь на сегодняшний день не зафиксировано ни единого подтвержденного случая инфицирования в нашей стране. Однако с целью профилактики следует ознакомиться с некоторыми рекомендациями. Они позволят правильно и своевременно предпринять все необходимые меры, чтобы не оказаться в роли жертвы Эболы.
- С целью предупредить возможность заражения лихорадкой лучше отказаться от посещения стран Западной и Центральной Африки.
- При необходимости поездки в вышеуказанные районы необходимо применять защитные маски. Следует стараться избегать мест скопления людей и по возможности не контактировать с заболевшим населением.
- С точки зрения профилактики следует постоянно проветривать помещение, производить влажную уборку, тщательно соблюдать правила гигиены. Не стоит осуществлять покупки в несанкционированных местах торговли.
- При подозрении на заболевание Эбола, следует надеть защитную маску и немедленно обратиться за помощью к врачу.
- Если по возвращении из поездки возникли симптомы, несколько напоминающие Эболу, нужно своевременно обратиться к специалисту. Доктору необходимо предоставить полную информацию о странах, в которых пребывали. Обязательно указать сроки поездки.

Заключение
Совсем недавно суть вируса Эбола была не понятна, а сама лихорадка казалась чем-то очень далеким: бушует где-то в Африке, предпримут меры, болезнь остановят. Но известия о больном из Великобритании, инфицированных врачах из Америки сделали вирус достаточно конкретной угрозой.
Эта вспышка инфекции - далеко не первая, однако нынешняя стала самой смертельной с момента выделения вируса. От нее уже скончались около 800 человек, еще более 1300 заражены, смертность достигает 90 процентов.
Всемирная организация здравоохранения (ВОЗ) предупредила о том, что последствия от дальнейшего распространения лихорадки Эбола могут быть катастрофичными. "Эта вспышка развивается быстрее, чем наши усилия по установлению контроля над ней, - сообщила в гвинейской столице генеральный директор ВОЗ Маргарет Чен. - Если ситуация продолжит ухудшаться, последствия могут быть катастрофичными с точки зрения потерянных жизней, а также серьезных социально-экономических потрясений и высокого риска распространения в другие страны".
Впервые вспышка лихорадки была зафиксирована в 1976 году в Заире в пойме реки Эбола, отсюда и название вируса. Тогда жертвами стали более 300 человек. Нынешняя вспышка стала первой в истории на западе континента, прежде он свирепствовал только в центре Африки. Вирус Эбола вызывает тяжелую геморрагическую (то есть вызывающую кровотечения - Ред.) лихорадку у человекообразных обезьян и людей. Заболевание начинается внезапно сильной слабостью, мышечными и головной болями, болью в горле. Затем присоединяются тяжелые поражения печени и почек, развиваются внутренние кровотечения. Вирус передается от человека человеку с кровью, выделениями и любыми другими жидкостями.
Сообщалось, что в Гвинею для помощи в борьбе с лихорадкой Эбола направлены ведущие российские специалисты-вирусологи академик Виктор Малеев и профессор Михаил Щелканов. Но сегодня мало кто знает, что смертельный вирус в 80-90 годы прошлого века изучали российские военные вирусологи. Имелись основания считать, что этот вирус, наряду с возбудителями не менее опасных лихорадок Марбург и Мачупо, может быть использован в качестве биологического оружия. Естественно, тогда во всех военных вирусологических лабораториях мира тщательно изучали все эти вирусы, пытаясь создать защиту от них. Самых больших успехов тогда добились российские ученые - в лабораториях Вирусологического центра НИИ микробиологии Министерства обороны России было создано средство экстренной профилактики - иммуноглобулин, который позволял сохранить жизнь инфицированного.
Эта работа потребовала не только больших знаний, но и недюжинного мужества. При изучении вируса Эбола заразился в лаборатории и умер сотрудник новосибирского ГНЦ вирусологии и биотехнологии "Вектор". Второй несчастный случай произошел в Вирусологическом научном центре Минобороны России. Женщина-лаборант в спешке случайно укололась одним из шприцев, которыми работали ученые. Побоявшись признаться, скрыла это от начальства. Через несколько дней почувствовала себя плохо, обратилась к врачу. Тот немедленно принял положенные меры, но помочь пострадавшей уже не смогли - созданный в центре препарат эффективен лишь в первые часы после заражения. Если бы лаборантка не скрыла этот факт, ей несомненно удалось бы помочь, до сих пор считают специалисты. Однако, предполагая худшее, она избегала тесного контакта с родными, посуду и белье обрабатывала дезраствором. Свою роль сыграли немедленно принятые карантинные меры - никто больше в закрытом поселке центра не пострадал. Но главная цель все-таки была достигнута - средство защиты было создано.
Группа ученых за это достижение в 1996 году была удостоена высоких правительственных наград. Конечно, работа специалистов в области потенциальной биологической угрозы по понятным причинам никогда не была публичной. Но эксперты, создававшие защиту от смертельной лихорадки, и сегодня активно занимаются наукой. Один из них - бывший начальник Вирусологического научного центра, генерал-майор в отставке, доктор медицинских наук, Герой России Александр Махлай. Ему "РГ" и задала вопрос: возможно ли сегодня быстро наработать большие партии иммуноглобулина для использования в районах эпидемии?
- Работа с этими вирусами чрезвычайно опасна, поэтому их использование для производства препарата осложняется тем, что в обычных условиях наработать вирусную массу и сохранить ее невозможно, требуются особые условия защиты, - пояснил профессор Александр Махлай. - К сожалению, насколько мне известно, база, на которой прежде велись подобные исследования, в период необдуманных военных реформ изрядно пострадала, и сегодня не готова к масштабным работам. Однако меры по ее восстановлению уже предпринимаются, и это абсолютно правильно. Особо опасные вирусы, в том числе и пока неизвестные, циркулируют в дикой природе Африки. Вмешиваясь в нее, человек постоянно рискует встретиться с новыми возбудителями. К этому надо быть готовыми и во всеоружии. Пока адекватных средств лечения, кроме нашего иммуноглобулина, нигде в мире не создано, насколько я знаю. Зато уже ясно, что высокий эффект дают карантинные мероприятия - благодаря им все известные вспышки этих инфекций удавалось довольно быстро локализовать. Пока в Африке, видимо, это сделать не удается.
По данным Минздрава Демократической Республики Конго, на начало декабря этого года в стране зарегистрировано 3201 подтвержденных случаев заболевания лихорадкой Эбола, 2209 заболевших умерли.
Сергей Нетёсов, доктор биологических наук, профессор, заведующий лабораторией биотехнологии и вирусологии факультета естественных наук Новосибирского государственного университета, член-корреспондент РАН
Африканский вирус оказался более актуальным, чем российские
Возбудитель лихорадки — вирус Эбола — впервые был обнаружен в 1976 году во время вспышки болезни в районе реки Эбола, протекающей между тогдашним Заиром (ныне Демократическая Республика Конго) и Суданом.
Если рассмотреть хронику создания вакцины против вируса Эбола и современное состояние дел в этой области в мире и в России, то становится понятным, как это поможет всем нам.
Вирус Эбола был впервые идентифицирован в 1976 году во время крупной вспышки вызванного им заболевания в Судане и тогдашнем Заире (теперь Демократическая Республика Конго; ДРК). Поскольку такие вспышки позднее случались не каждый год и их охват в несколько последующих лет был намного меньше, то ученые ограничились в те времена лишь разработкой иммуноферментных диагностикумов на ее маркеры.
Правда, основные фундаментальные исследования были проведены, в том числе секвенирование генома этого возбудителя, причем российские ученые здесь были одними из первых, включая вашего покорного слугу.
В 1990-е, а особенно в 2000-е годы масштаб и число вспышек заметно увеличились, и некоторые лаборатории в США и Канаде начали разработки и вакцинных препаратов, и средств лечения, а также диагностикумов нового типа на основе полимеразной цепной реакции. Однако для проведения полного цикла доклинических испытаний вакцинных препаратов необходимы весьма значительные средства, а с учетом особой опасности этой инфекции значительную часть таких работ необходимо проводить в лабораториях высшего, четвертого уровня биобезопасности. Ввиду этих причин полного цикла доклинических исследований перспективных, кандидатных, как говорят специалисты, вакцин против Эбола-вирусной инфекции до 2014 года так и не было завершено ни в одной из лабораторий мира.
По самым последним данным, природным резервуаром вируса Эбола вернее всего являются фруктоядные летучие мыши. Три вида таких мышей (Hypsignathus monstrosus, Epomops franqueti и Myonycteris torquata) могут быть носителями вируса без признаков заболевания. Из 24 видов растений и 19 видов позвоночных, экспериментально зараженных вирусом Эбола, удалось заразить только летучих мышей. Причем они не заболели, а просто несли в себе вирус в течение долгого времени. В обследовании в 2002–2003 годах 1030 животных, включая 679 летучих мышей из Габона и Республики Конго, только 13 фруктоядных мышей несли этот вирус. Кроме того, фрагменты вируса Эбола выделяли из тканей некоторых умерших западноафриканских равнинных горилл и центральноафриканских шимпанзе, которые иногда питаются фруктоядными летучими мышами. Что еще более важно, фрагменты РНК вируса Эбола были выявлены у клинически здоровых летучих мышей разных видов. Это означало, что летучие мыши могут быть носителями вируса без признаков заболевания, то есть хроническими носителями. А это и есть главное условие поддержания циркуляции вируса Эбола в природе.
Неожиданная по размаху, месту возникновения и продолжительности вспышка этого заболевания 2014 года в Гвинее, Сьерра-Леоне и Либерии сдвинула ситуацию с места. И уже в конце 2015 года несколько лабораторий и научно-исследовательских институтов в США, Канаде и некоторых других странах объявили о завершении доклинических испытаний нескольких кандидатных, вакцинных препаратов.
О создании прототипной вакцины объявили и у нас в России. Первыми были публикации группы ученых из НИИ эпидемиологии и микробиологии им. Н. Ф. Гамалеи Министерства здравоохранения России о разработке живой вакцины на основе рекомбинантного аденовируса. Однако к этому времени и сама вспышка закончилась, так что испытывать эти вакцины в полевых условиях реальной эпидемии стало негде.
В том же 2018 году, и опять неожиданно, началась вспышка Эбола-вирусной инфекции в ДРК. Как оказалось, один из вакцинных препаратов, разработанный на основе рекомбинантного живого вируса везикулярного стоматита, прошел к этому времени ограниченные клинические испытания в США.
От человека к человеку вирус передается при попадании вируссодержащих жидкостей от больных людей или инфицированных животных на слизистые оболочки или на микротравмы на коже. У больных и умерших концентрация этого вируса в крови и на слизистых оболочках необычайно велика и достигает 10 млн вирусных частиц на 1 мл. Поэтому близкое общение с больным с большой вероятностью приводит к заражению. Наконец, уже выздоровевший человек может нести в себе вирус (в семени мужчин, в грудном молоке женщин) до одного года после выздоровления.
Фото: Артем Геодакян / ТАСС
Производит сейчас этот препарат под названием Ervebo всемирно известный фармгигант MSD (Merck, Sharp and Dohme). Вследствие этого Всемирная организация здравоохранения совместно с правительством ДРК приняли решение о начале клинических испытаний данной вакцины прямо в очаге инфекции.
В настоящее время выявлено пять таксономических видов вируса Эбола, которые отличаются друг от друга процентом летальности. Штаммы вида Заир, которые и циркулируют сейчас в Демократической Республике Конго, самые опасные — со смертностью до 80%.
К настоящему времени, по данным сайта promedmail.org, этой вакциной привито уже более 250 тыс. человек из числа контактных лиц. По имеющимся данным, ни один из вакцинированных не заболел. Однако вспышку пока остановить не удалось, поскольку она развивается в зоне военного межплеменного конфликта, и даже просто находиться там опасно: были случаи убийств местных и иностранных врачей, да и противодействие вакцинации части населения тоже имеет место.
Между тем американская же компания Johnson & Johnson довела до клинических испытаний другую, двухкомпонентную вакцину на основе рекомбинантных аденовируса и вируса осповакцины, производящих при инъекции в организм антигенно значимые белки вируса Эбола. И в середине ноября эта вакцина также была разрешена ВОЗ для проведения полевых испытаний в ДРК, которые в ноябре же и начались.
В России за последнее десятилетие не было ни одного больного эболавирусной инфекцией. В то же время за эти же годы у нас в стране были десятки тысяч больных другими, домашними вирусными инфекциями (ветряная оспа, ротавирус, респираторно-синцитиальный вирус, метапневмовирус, вирусы парагриппа и другие) и сотни умерших от них.
Может, пора вспомнить про эти патогены и начать, наконец, разработки и производство вакцин против них, гораздо более актуальных для России инфекций?

Вирус лихорадки Эбола только под микроскопом выглядит не страшно. Такая загогулина, похожая на китайский иероглиф. Другое дело, когда ты держишь в руках ампулу с ним и понимаешь: ее достаточно, чтобы уничтожить половину человечества.
О том, что в секретной лаборатории Министерства обороны работают с самым опасным вирусом на планете, знал только узкий круг руководителей страны, да я, простой капитан, который оказался в этой лаборатории в силу цепочки странных и загадочных совпадений.
За окном стоял 1994 год. Уже отгремели в Москве выстрелы по Белому дому, но война в Чечне еще не началась. Саддам Хуссейн пока у власти, но санкции, которые приведут его на виселицу, уже введены. Уже ни для кого не секрет, что Ельцин пьет, а Клинтон гуляет, хотя в Барвихе рюмку еще не прячут, а роковое платье практикантки Белого дома даже и не куплено. Неинтересный был год, скучный. Одно делало его примечательным.
Смертельный вирус неизвестного происхождения за считанные недели выкосил в Африке несколько тысяч человек. Распространялся он от простого чиха. Умирал человек в течение двух недель. А медицина была бессильна.
Сегодня вирус лихорадки Эбола считается неизлечимым. А ведь мало кто знает, что лекарство от смертельного вируса — существует. И создано оно было в России. Еще двадцать лет назад.
А дело было так. Однажды волей случая я оказался в кабинете начальника одного из самых засекреченных Управлений Министерства Обороны, генерал-полковника Петрова. Мы пили чай. В углу сам с собой разговаривал телевизор. Шли новости о том, что в Африке никак не могут справиться с вирусом лихорадки Эбола, что мировая медицина бессильна. В общем, все плохо.
И тут Станислав Вениаминович как-то буднично мне и говорит:
— А знаешь, мои только что изобрели препарат против лихорадки Эбола.
— Не может быть! — изумился я.
— Может! — ответил генерал-полковник. — Клинические испытания на обезьянах провели.
Я понял — сейчас мне в руки идет настоящая мировая сенсация. Тогда почти шепотом, чтобы не спугнуть счастье, я ему и говорю:
— Это величайшее открытие! О нем должен немедленно узнать весь мир!
— Да какой там мир, — отмахнулся генерал-полковник. — У нас даже в ГРУ (Главное разведывательное управление. — Ред.) об этом не знают. Препарат совершено секретный.
— Не понимаю, — честно признался я. — Ваши люди изобрели препарат, который спасет от гибели человечество. А вы собираетесь молчать. Почему?
— Препарат против вируса лихорадки Эбола мы разработали не чтобы хвастаться, — мягко ответил генерал-полковник, — а на случай биологической атаки против нашей страны. Ты думаешь, чего американцы развели такую бадягу вокруг этого вируса Эбола? Это для гражданских медиков он неизлечимый вирус. А для военных — отличная находка: идеальный компонент для создания биологического оружия. Зарядил снаряд этим вирусом — и война окончена. Вот на этот случай мы и разработали препарат, — сказал генерал и выключил телевизор с новостями из Африки. — Ясно?
— Ясно, — про себя подумал я, — мировая сенсация отменяется.

И тогда я решился на отчаянный шаг.
— Товарищ генерал- полковник, ваше открытие, по-моему, не стоит выеденного яйца!
— Не понял? — от неожиданности генерал вроде как даже растерялся. — Почему?
Я ждал бури, но генерал молчал, а потом внезапно спросил:
— Что ты предлагаешь?
И тут я понял, что расчет сработал.

Вечером у меня дома раздался звонок. Это был Начальник Вирусологического Центра.
— Капитан, ты не представляешь, что ты сделал! — сказал мне самый засекреченный российский ученый. Только что Президент лично представил нас к Государственной премии. А наш препарат против вируса лихорадки Эбола отправляется в Нью-Йорк, во Всемирную Организацию здравоохранения.
За окном стоял 1994-й год. Через месяц оттуда придет весть о том, что препарат, разработанный в России, успешно прошел клинические испытания и направлен в зону эпидемии. Но через полгода начнется чеченская война и всем будет уже не до лихорадки Эбола.
Через двадцать лет в Киеве полыхнет Майдан, а в Африке — новая эпидемия. И тогда Президент США Барак Обама назовет лихорадку Эбола второй по значимости угрозой миру, первое место оставив за Россией.
Резонный вопрос: почему же тогда о существовании лекарства от вируса Эбола сейчас никто не помнит? Конечно, о нём все, кому надо, знают. Но кому сегодня интересно рассказывать о том, что его сделала именно Россия? Думаю, за прошедшее время на основе препарата появилось немало успешно работающих модификаций. Только рассказывать об этом тоже нет нужды, препарат ведь стратегический. Неслучайно заболевшие европейцы, все, насколько я знаю, были вылечены. При этом только в прошлом году от вируса Эбола погибло около десяти тысяч африканцев. Такое вот избирательное милосердие.
Мнение автора может не совпадать с позицией редакции
Причины возникновения лихорадки Эбола
Геморрагическая лихорадка Эбола - острая вирусная высоко-контагиозная природно-очаговая болезнь, которая характеризуется тяжелым течением, высокой летальностью, выраженной интоксикацией, обезвоживанием, поражением кровеносных сосудов многих органов с развитием геморрагического синдрома.
Из-за высокой контагиозности и летальности, множественных путей передачи инфекции от человека к человеку, риск больших вспышек, в том числе внутрибольничных, лихорадка Эбола принадлежит к тем инфекционным болезням, которые подпадают под регуляцию Международными медико-санитарными правилами 2005 года.
Полиморфизм клинических проявлений в первые дни болезни затрудняет раннюю ее диагностику. Вирусы геморрагической лихорадки Эбола можно использовать как биологическое оружие, поскольку они легко передаются воздушным путем и могут вызвать очень большое количество заражений и смертей. Ретроспективно выявлено, что лихорадка Эбола возникала у людей во время эпидемии желтой лихорадки в Эфиопии в 1961-1962 гг. В трупном материале умерших от неизвестной лихорадки в Заире в 1972 году тоже впоследствии были обнаружены антитела к вирусу Эбола.
Однако впервые вспышки лихорадки Эбола как конкретной инфекции зарегистрированы в 1976 году в сельских местностях на юге Судана (300 больных, среди которых умерло 151) и севере Заира (237 больных, среди которых умерло 211). Вирус был выделен от больного в поселении у реки Эбола в Заире К.Джонсоном и соавторами, откуда и происходит название лихорадки.
Случаи заболевания в этих районах Центральной Африки, а также в зоне тропических лесов Африки (Габон, Кот-д’Ивуар, Либерия, Конго) регистрировали и в последующие годы. Один из последних крупных вспышек лихорадки Эбола среди людей в Африке состоялась в 2007 году в Уганде в районе Бундибугио (93 заболевших, 22 умерших, из которых пятеро были работниками системы здравоохранения). За период 1990-2010 гг. регистрировались случаи завоза лихорадки Эбола в виде единичных случаев в Канаду, ЮАР. В 1989, 1992 и 1996 гг. в Италии зарегистрированы случаи болезни среди макак, завезенных из Филиппин, при этом люди не болели. В 2009 было сообщено, что лихорадкой Эбола болели свиньи на отдельных фермах Филиппин, однако работающие там люди при этом не заболевали.
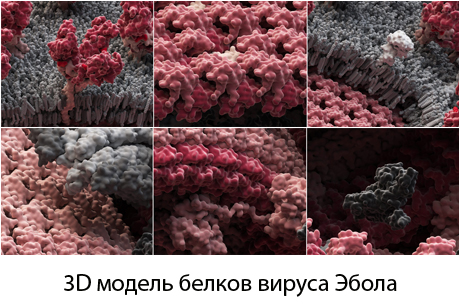
Возбудитель лихорадки Эбола - РНК-содержащий вирус, принадлежащий к семейству Filoviridac. По морфологическим свойствам близок к вирусу Марбург, но отличается по антигенам. В составе вируса является гликопротеин, который может высвобождаться в растворимой форме и вызывать резкое повышение проницаемости сосудов, массивные кровотечения. Вирус имеет пять различных подтипов: Заир, Судан, Кот-д'Ивуар, Бундибугио и Рестон. Человека поражают лишь четыре из них. Для подтипа Рестон характерно бессимптомно течение у людей; у них обнаруживают антитела к этому подтипу; на сегодня серьезных заболеваний или случаев смерти у людей не зарегистрировано. Крупные вспышки геморрагической лихорадки Эбола в Африке с высокой летальностью (до 90%) вызывают подтипы Заир, Судан и Бундибугио.
Природный очаг вируса Эбола, скорее всего, находится во влажных лесах африканского континента и районах Западной части Тихого океана. Скорее всего, источниками инфекции являются фруктоидные летучие мыши и, возможно, мелкие грызуны (на данный момент вирус выделен лишь из нескольких особей летучих мышей, мышей и бурозубок в Африке). Экспериментальные заражения летучих мышей не приводили к смерти, что дало основание называть их, хотя и менее чем при лихорадке Марбург, первичным источником инфекции.
В Кот-д'Ивуаре, ДР Конго и Габоне документально подтверждены случаи инфицирования людей вирусом Эбола в результате контакта с инфицированными шимпанзе, гориллами, лесными антилопами, дикобразами, как мертвыми, так и живыми. Из трупов этих животных вирус был выделен. Однако обезьяны, антилопы, дикобразы являются не первичным источником инфекции в природе, а случайным, поскольку у них, как и у людей, развивается острое заболевание, нередко с летальным исходом.
Получены также сообщения о передаче вируса подтипа Рестон при контакте людей с макаками и свиньями без возникновения клинического заболевания. В ячейках также обнаружено бессимптомное поражение определенного количества собак. Вирус Эбола передается между людьми при прямом контакте с кровью, выделениями, органами или другими жидкостями организма инфицированного человека.
Похоронные обряды, при которых присутствующие имеют прямой контакт с телом умершего, могут играть значительную роль в передаче вируса Эбола. Работники здравоохранения часто инфицируются вирусом Эбола во время ухода за пациентами в результате тесных контактов при отсутствии соответствующих мер инфекционного контроля и надлежащих барьерных методов ухода.
Вирус Эбола обнаруживают во многих жидкостях (крови, испражнениях, моче, слюне, выделениях из носовой части горла, сперме), что означает контактный и половой пути передачи. Индекс контагиозности достигает 95%. Больные с инфекцией в природных очагах, служат источником заражения в семьях и больницах, где при тесном контакте происходят повторные заражения. Болеют преимущественно взрослые. Вспышки инфекции часто имеют внутрибольничный характер с заражением, прежде всего, медицинского персонала, обслуживающего больных без использования надлежащей защиты. Передача инфекции происходит при прямом контакте с кровью, биологическими жидкостями и тканями зараженных.
Антитела к вирусу Эбола обнаружены у 7% населения Центральной Африки - жителей Камеруна, Нигерии, Гвинеи, Сенегала, Центрально-Африканской Республики, Сьерра-Леоне. Это свидетельствует о возможности случаев легкого и даже субклинического течения инфекции, которые остаются недиагностированными.
Входными воротами инфекции являются слизистые оболочки дыхательных путей и микротравмы на коже, но видимые изменения при этом не развиваются. Характерная быстрая генерализация инфекции с развитием общей интоксикации и тромбогеморрагичого синдрома. Острое начало заболевания с лихорадки происходит одновременно с развитием интенсивной вирусемии с полиорганной диссеминацией возбудителя. Поражение клеток и тканей различных органов, вероятно, обусловлено как прямым цитопатическим действием вируса, так и аутоиммунными реакциями. Есть обоснованное предположение, что вирус Эбола из-за ряда патофизиологических механизмов способен тормозить в ранней стадии иммунный ответ. Исследования показали, что у тех людей, у которых такой ответ происходил, смертельных последствий не было зафиксировано. Расстройства микроциркуляции и реологических свойств крови проявляются капиллярными токсикозами с геморрагическим синдромом, периваскулярными отеками, ДВС-синдромом. Диссеминированная внутрисосудистая коагуляция с ведущим синдромом выявляется гистологически. Патологические изменения в органах в виде очаговых некрозов и рассеянных геморрагий в клинической картине проявляются признаками гепатита, интерстициальной пневмонии, панкреатита, орхита т.д..
Инкубационный период болезни, вызванной вирусом Эбола, составляет от 4 до 21 дней (чаще 7-8 дней). В клинической картине лихорадка Эбола подобна лихорадке Марбург. Различная тяжесть болезни и частота летальных исходов при эпидемических вспышках в различных регионах обусловлена биологическими и антигенными различиями выделенных штаммов. Для лихорадки Эбола характерны острое начало с симптомами выраженной интоксикации:
- быстрое повышение температуры тела до 38-39 °С длительностью 5-7 дней,
- сильная головная боль,
- боль в суставах и мышцах,
- позже появляется сухой кашель,
- присоединяются сухость и першение в горле,
- колющая боль в грудной клетке.
На 2-3 день больных беспокоят боли в животе, тошнота, понос, вследствие чего возможно развитие дегидратации. В отдельных случаях может появляться пятнисто-папулезная сыпь на 5-й день болезни сначала на лице, затем на грудной клетке с распространением на другие части тела. Сыпь сохраняется до 10-14-го дня болезни, сопровождается шелушением кожи, которое также наблюдается на ладонях и подошвах.
Характерен внешний вид больного - инъекция сосудов конъюнктивы, глубоко запавшие глаза, неподвижное лицо, заторможенность. С 3-6-го дня болезни могут возникать гиперемия сосудов конъюнктивы, дисфагия и геморрагический синдром, который проявляется кожными и субконъюнктивальными кровоизлияниями, кровотечениями из десен, носа, появлением крови в рвотных массах и испражнениях, маточными кровотечениями, гематурией. Прогрессируя, болезнь приводит к сильному обезвоживанию и уменьшению массы тела.
В поздней стадии нередко поражается ЦНС, возникает сонливость, бред или кома. Смерть может наступить на 2-й неделе.
При благоприятном течении болезнь длится несколько недель, проявления ее исчезают постепенно.
Как лечить лихорадка Эбола?
Лечение лихорадки Эбола на сегодняшний день находится в состоянии разработки и усовершенствования. Этиотропную терапию не разработано. Применение рибавирина, эффективного в случае лихорадки Ласса, не дало желаемого эффекта.
Введение сыворотки переболевших людей редко дает профилактический и терапевтический эффект.
Основное значение имеет патогенетическая терапия: проводят комплекс мероприятий, направленных на борьбу с обезвоживанием и геморрагическим синдромом. Патогенетическое лечение направлено на уменьшение симптомов интоксикации, геморрагических проявлений, устранение расстройств гемодинамики, борьбу с геморрагическим шоком, отеком-набуханием головного мозга, другими проявлениями болезни.
В случае присоединения вторичной бактериальной инфекции назначают антибиотики.
Больных размещают в палатах интенсивной терапии с низким давлением и вытяжной индивидуальной вентиляцией, что предотвращает внутрибольничную передачу инфекции. Важно ограничить процедуры, во время которых можно травмировать кожу, не вводить препараты внутримышечно.
С какими заболеваниями может быть связано
Осложнения лихорадки Эбола это:
- кровотечения с развитием геморрагического шока,
- кровоизлияния в надпочечники с развитием острой недостаточности по типу синдрома Уотерхауза-Фридериксена,
- острая сердечная недостаточность,
- отек легких,
- отек-набухание головного мозга (ОНГМ),
- изредка острая почечная недостаточность.
Любое из выще перечисленных осложнений лихорадки может стать причиной смерти.
Может происходить активация или присоединения бактериальной инфекции. У беременных болезнь часто осложняется выкидышами, у мужчин - орхитом. Летальность госпитализированных больных составляет 60-90%, при внутрибольничных вспышках она достигает 100%.
Лечение лихорадки Эбола в домашних условиях
Лечение лихорадки Эбола в домашних условиях не просто противопоказано и опасно для жизни больного, но и для здоровья окружающих его людей. Множество случаев распространения вируса Эбола касается работников медицинских служб притом, что они в большей мере защищены соответствующей формой одежды и знанием мер предосторожности.
Лечение лихорадки Эбола происходит исключительно в палатах интенсивной терапии с низким давлением и вытяжной индивидуальной вентиляцией, что предотвращает внутрибольничную передачу инфекции. Туда больной доставляется при первых подозрениях на инфицирование. Реконвалсецентов выписывают не ранее 21-го дня в случае негативных результатов вирусологических исследований при условии полного клинического выздоровления.
Надлежащая медицинская изоляция больных и предотвращения контакта медицинских работников и других людей с вирусом - эффективное средство профилактики передачи болезни от человека к человеку. Больные лихорадкой Эбола подлегают немедленной госпитализации в боксы с сохранением строгого противоэпидемического режима, который рекомендуется при наличии болезней, подлежащим регуляции Международными медико-санитарными правилами 2005 года.
Медицинский персонал должен работать в специальной защитной одежде с сохранением суровых барьерных методов ухода. Следует также уделять особое внимание тщательному обеззараживанию медицинских отходов и биологических жидкостей больных.
Специфическую профилактику не разработано. В эпидемических ситуациях проводят усиленный надзор и активное выявление всех подозрительных и вероятных случаев с немедленной изоляцией больных, а также всех людей, контактировавших с ними, для ежедневного медицинского наблюдения. Зона надзора должно оставаться под контролем в течение двух инкубационных периодов после последнего летального случая или после выписки последнего больного
Важными профилактическими мероприятиями, исключающими завоз лихорадки с эндемических регионов, является осуществление Международной системы эпидемиологического надзора, проведение противоэпидемических мероприятий, предусмотренных Международными медико-санитарными правилами 2005 года.
Какими препаратами лечить лихорадка Эбола?
Этиотропную терапию лихорадки Эбола не разработано. В рамках лечения используются препараты для симптоматического лечения и поддерживающей терапии, что определяется в индивидуальном порядке.
Лечение лихорадки Эбола народными методами
Лечение лихорадки Эбола народными средствами, что наверняка применялось в странах африканского континента, откуда вирус и происходит, не показало никакой эффективности. Предполагается, что выздоровлению способствует наиболее ранний иммунный ответ организма на проникновение вируса, на что вряд ли могут оказывать влияние растительные экстракты.
Лечение лихорадки Эбола во время беременности
Вирус Эбола в организме беременной женщины в преобладающем числе случаев провоцирует выкидыш.
Поскольку лечение лихорадки Эбола на сегодняшний день находится на этапе разработки, то особых стратегий по отношению к беременным женщинам врачи не выделяют.
К каким докторам обращаться, если у Вас лихорадка Эбола
При установлении диагноза, прежде всего, учитывается факт пребывания пациента в эндемической местности, где можно ожидать инфицирования вирусом Эбола. Клинический анализ учитывает:
- острое, нередко внезапное начало заболевания,
- выраженный с первых дней болезни интоксикационный синдром,
- впоследствии появление тяжелых расстройств пищеварительного тракта и геморрагического синдрома, ДВС-синдрома,
- полиорганность поражений,
- наличие макулопапулезной сыпи с характерной локализацией и появлением шелушения.
Возбудитель лихорадки Эбола принадлежит к I группе особо опасных патогенов (Украина) или к IV группе риска по современным международным стандартам ВОЗ, работа с ним требует обеспечения максимального уровня защиты.
При исследовании крови наблюдают лейкопению, тромбоцитопению, анемию, увеличение СОЭ. Биохимические методы исследования выявляют гипокалиемию, гипонатриемию, снижение уровня белка в плазме крови, повышение активности печеночных ферментов, ацидоз, гипокоагуляцию. В анализе мочи - протеинурия, эритроцитурия, иногда гематурия.
Вирус можно обнаружить методом ПЦР в любом биологическом материале, взятом от человека в первые 14 дней заболевания. Большое количество вируса содержится в крови, а также в паренхиматозных органах умерших. Вирус культивируют и выделяют, заражая культуры клеток, морских свинок (внутрибрюшинное заражение) или новорожденных мышей (внутримозговое заражение). Высокое содержание вируса в крови и органах в острый период дает возможность установить диагноз с помощью электронно-микроскопического исследования. Для серологической диагностики наиболее информативны РНИФ и ИФА. При наличии специфической сыворотки метод РНИФ обеспечивает обнаружение антител в крови больных уже на 5-й день заболевания. ИФА позволяет отдельно определять антитела только на 2-й неделе болезни.
Лечение других заболеваний на букву - л
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Читайте также:


