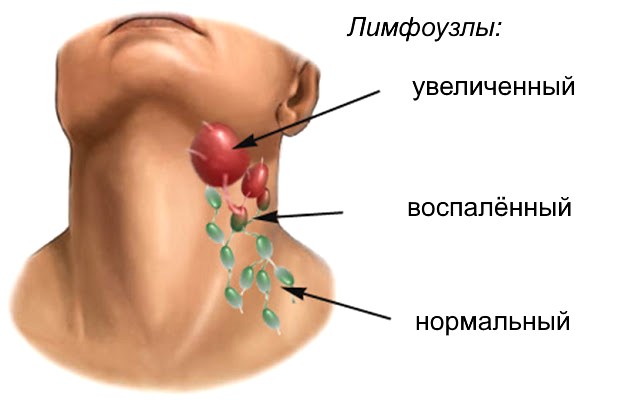
Если воспалились лимфоузлы это бактериальная инфекция
Воспаление лимфоузлов обычно происходит в результате воздействия бактерий или вирусов. Гораздо реже причиной этого являются раковые заболевания. Лимфоузлы играют очень важную роль в поддержании способности организма бороться с вирусами, бактериями и другими факторами, вызывающими различные заболеваниями. Чаще всего наблюдается воспаление лимфоузлов в шее, под подбородком, подмышками и в паху. Воспаление лимфоузлов также называется лимфаденит. Иногда для лечения достаточно теплых компрессов и безрецептурных препаратов; в некоторых случаях требуются рецептурные препараты.
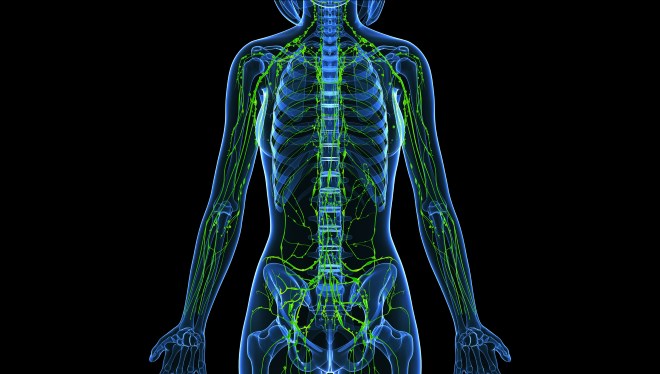
В лимфатическую систему входит множество органов, сосудов, а также многочисленные лимфоузлы, расположенные по всему телу. Большинство из них находится в голове и шее.
В зависимости от причины воспаления лимфоузлов, оно может сопровождаться следующими симптомами:
Насморк, боль в горле, жар и другие признаки инфекции верхних дыхательных путей
Воспаление лимфоузлов по всему телу, что может указывать на такие заболевания, как мононуклеоз, иммунные расстройства (например, волчанка или ревматоидный артрит) и даже ВИЧ
Опухшие конечности, что, вероятно, указывает на блокировку лимфатической системы, вызванную воспалением лимфоузлов, находящихся так глубоко под кожей, что они не прощупываются пальцами
Отвердевшие, быстро увеличивающиеся лимфоузлы, что может быть признаком опухоли, в том числе, злокачественной
Высокая температура
Повышенное потоотделение по ночам
Когда нужно обращаться к врачу
Иногда лимфоузлы сами возвращаются к нормальному размеру, когда вылечиваются вызвавшие их заболевания, например, незначительные инфекции. Обращайтесь к врачу, если:
Лимфоузлы продолжают увеличиваться или не принимают нормальный размер в течение двух недель и более
Лимфоузлы очень твердые
Воспаление лимфоузлов сопровождается стойким жаром, повышенным потоотделение во время сна и снижением веса, болями в горле, затрудненным глотанием и дыханием.
Лимфатический узел - это маленькое скопление клеток, покрытое соединительной тканью. Эти клетки - комбинация лимфоцитов (они производят белки и защищают организм от вторжения, например, вирусов), и макрофагов, которые уничтожают микроорганизмы, пойманные лимфоцитами. Таким образом, лимфоциты и макрофаги фильтруют лимфатическую жидкость.
Лимфоузлы расположены группами, каждая из которых очищает определенную часть организма. Чаще всего они воспаляются из-за вирусных инфекций, или из-за обычной простуды. Однако есть и другие инфекции, в том числе паразитарные и бактериальные, которые могут вызывать воспаление лимфоузлов.
Ангина
Корь
Ушные инфекции
Абсцесс зуба
Мононуклеоз
Целлюлит и рожистое воспаление
ВИЧ
Туберкулез
Некоторые заболевания, передающиеся половым путем, например, сифилис
Токсоплазмоз - паразитарная инфекция, которая возникает после контакта с фекалиями инфицированного животного или употребления плохо приготовленного мяса
Болезнь кошачьей царапины - бактериальная инфекция, возникающая после того, как вас укусила или поцарапала инфицированная кошка
Волчанка - хроническое воспалительное заболевание, которое поражает суставы, кожу, почки, клетки крови, сердце и легкие
Ревматоидный артрит - хроническое воспалительное заболевание, поражающее синовиальную оболочку (оболочку суставов)
Лимфома
Лейкемия
Другие разновидности рака
В редких случаях воспаление лимфоузлов вызывают некоторые медикаменты, например, лекарство против эпилепсии фенитоин и препараты, используемые для предотвращения малярии.
Если причиной воспаления лимфоузлов является инфекция, при отсутствии лечения могут возникать следующие осложнения:
Образование абсцесса. Абсцесс - это скопление гноя в одном месте, вызванное инфекцией. Гной, помимо жидкости, содержит белые кровяные тельца, частицы омертвевшей ткани, бактерии или другие микроорганизмы. Чтобы вылечить абсцесс, может понадобиться дренирование и прием антибиотиков. Если абсцесс затрагивает жизненно важные органы, он может нанести серьезный вред здоровью
Инфекция крови (бактеремия). Бактериальная инфекция в любой части организма может перерасти в сепсис - заражение крови. Сепсис при отсутствии лечения приводит к отказу жизненно важных органов, и смерти. Требуется госпитализация и лечение внутривенными антибиотиками.
Анализы и диагностика
Для выяснения причины воспаления лимфоузлов используются следующие методы:
Изучение анамнеза. Врач выясняет, чем пациент болел раньше и подробно расспрашивает его о развитии болезни.
Медицинский осмотр. Местонахождение воспаленных лимфоузлов, их размер, мягкость или твердость, помогают сделать предварительные предположения о причине их появления.
Анализ крови
Медицинская визуализация: рентген или компьютерная томография помогут обнаружить потенциальные источники инфекции или опухоли
Биопсия лимфоузлов. Если перечисленные методы не помогают поставить точный диагноз, может понадобиться биопсия - в ходе этой процедуры для анализов берут маленький образец ткани лимфоузлов.
Лечение
Выбор метода лечения зависит от того, что стало причиной воспаления лимфоузлов.
Инфекция. Самое распространенное лекарство при воспалении лимфоузлов, вызванном бактериальной инфекцией - антибиотики. Для снятия боли и жара используются такие безрецептурные препараты, как аспирин, ибупрофен и ацетаминофен.
Иммунное расстройство. Если лимфоузлы воспалены из-за таких расстройств, как волчанка или ревматоидный артрит, назначается специальное лечение от этих заболеваний.
Рак. В зависимости от типа и стадии рака, может понадобиться хирургическое вмешательство, радиолечение или химиотерапия.
Домашние методы лечения
Иногда при воспаленных лимфоузлах могут помочь простые теплые компрессы. Намочите чистый кусок ткани теплой водой и приложите его к коже там, где прощупывается увеличенный воспаленный лимфатический узел. Если воспаленные узлы болят и/или у вас повышена температура, примите безрецептурные обезболивающие.
Отдыхайте. Поскольку воспаление связано с болезнью, вам нужен достаточный отдых и здоровый сон, чтобы восстановить силы.
[youtube.player]Коронавирус: лимфоузлы, многие задаются вопросом, как себя ведут лимфоузлы при коронавирусе. И этот интерес вполне оправдан, ведь основной задачей лимфатических узлов является помощь организму в борьбе с заболеваниями. Лимфатические железы занимают ведущее значение в иммунной системе, обеспечивая выработку антител, перемещение лимфы и блокировку чужеродных веществ.
Воспаляются ли лимфоузлы при коронавирусе
Чтобы понять защитные механизмы организма , следует изучить особенности функционирования лимфатических желёз. А также, нужно разобраться в механизмах воздействия вируса на организм.
Лимфа – бесцветная жидкость, омывающая клетки и заполняющая межклеточное пространство. Важнейший элемент иммунной системы состоит из лимфоцитов, которые распознают возбудителя болезни. Протекая через лимфатические узлы, лимфа фильтруется. В них бактерии не только задерживаются, но и уничтожаются.
Воспаление лимфоузлов при коронавирусе развивается аналогично другим заболеваниям. Глубина ВП (воспалительного процесса) адекватна ИДС (иммуносупрессии). Проникновение любого вирус в организм происходит постепенно:
- Возбудитель попадает на слизистые оболочки с кожи или из внешней среды.
- Вирус встречается иммунными клетками и переносится в близлежащие лимфоузлы с целью выработки иммунного ответа.
- Далее, возбудитель проникает в кровь, откуда достигает печени, потом селезёнки и лёгкие.
Следовательно, поражение лёгких является самой глубокой степенью воспалительного процесса. Речь идёт о неспецифической форме лимфаденита, которая при несвоевременном обращении к врачу может стать причиной развития осложнений.
Происходит ли увеличение лимфоузлов при коронавирусе
Коронавирус является возбудителем ОРВИ (острой респираторной инфекции), которая проявляется поражением пищеварительной системы или респираторного тракта и интоксикационным синдромом. Патологический процесс протекает в форме гастроэнтерита или ринофарингита.
Коронавирус отличается доброкачественным течением. Только иногда заболевание даёт осложнение на лёгкие, поражая альвеолярный аппарат, что сопровождается развитием такого осложнения, как атипичная пневмония.
По статистике коронавирус определяется в 10% случаев от общего числа заболеваемости ОРВИ. Передаётся преимущественно контактным и воздушно-капельным путём. Имеет выраженную гриппоподобную симптоматику.
При отсутствии своевременной медикаментозной терапии осложняется стойкой респираторной недостаточностью. Смертельные случаи связаны с развитием атипичных пневмоний, что составляет от 10 до 15%.
Увеличение лимфоузлов при коронавирусе происходит не во всех случаях. Рассматривать данный симптом в качестве основного недопустимо. Возбудители коронавирусов – микробы сферической формы, которые содержат одноцепочную молекулу РНК. Проникая внутрь клетки, они начинают размножаться в цитоплазме, оседая на иммунокомпетентных структурах и используя их в качестве транспортного средства.
Стадии поражения коронавирусной инфекцией:
Как известно, коронавирус подавляет иммунитет, что сопровождается активацией бактериальной или грибковой флоры. Возбудитель провоцирует гастроэнтериты, поскольку тропен к эпителиоцитам ЖКТ.
Специфические симптомы не характерны для коронавируса. Болезнь имеет клиническую картину, схожую с другими инфекционными заболеваниями. Среди основных признаков можно рассматривать профузный ринит, который появляется на второй день болезни. Из носовых пазух отмечаются обильные выделения, которые в первые дни имеют водянисто-серозный характер, а потом становятся слизистыми.
Вирус ослабляет защитные силы организма, что приводит к присоединению бактериальной инфекции, для которой характерно слизисто-гнойное отделяемое из носовых пазух. У больных коронавирусом наблюдается воспаление слизистой оболочки гортани, и увеличение регионарных лимфоузлов.
У пациентов наблюдаются признаки отёка слизистой, что сопровождается ринореей, болью в горле и чиханием. Симптомы интоксикации практически незаметны и выражены ознобом, слабостью и ломотой в конечностях. Кожа становится бледной, слизистая носа краснеет и отекает, наблюдается гиперемия зева. На языке появляется белый налёт. Аускультативно определяется жёсткое дыхание без хрипов.
Выздоровление наступает через 5-7 суток. Только в запущенных случаях воспалительный процесс опускается на нижние отделы респираторного тракта. Это сопровождается сухим кашлем, одышкой и болью в груди. Характерная особенность – свистящие хрипы. У ослабленных пациентов и у маленьких детей наблюдается развитие бронхита или пневмонии в качестве осложнения.
Подробнее о COVID-2019 (штамм SARS-CoV-2)
Коронавирус SARS-CoV-2 представлен особыми молекулами, содержащими одну цепочку РНК, которая окружена липидно-белковой оболочкой. Снаружи патоген имеет своеобразные шипы, которые образуют подобие кроны, используемые для фиксации. Они ошибочно воспринимаются клетками за молекулы, необходимые для метаболизма. По этой причине наблюдается связь с ними, приводящая к беспрепятственному введению РНК в клетку. Новый вирус более заразен, но менее опасен.
При подозрении на заражение коронавирусом SARS-CoV-2 проводится диагностика, в которую включена:
1. Составление эпидемиологического анамнеза.
2. Проведение физикальной диагностики:
- оценка дыхательных путей;
- аускультация, перкуссия лёгких;
- пальпация лимфоузлов;
- определение размеров органов брюшины;
- измерение температуры тела.
3. Инструментальные исследования:
- электрокардиограмма сердца;
- КТ лёгких (если нет возможности в проведении рентгенографии).
4. Лабораторная диагностика:
- общая – биохимический и ОАК, пульсоксиметрия;
- специфическая – ПЦР для выявления РНК SARS-CoV-2.
Основная симптоматика: высокая температура тела, сухой кашель с выделением небольшого количества мокроты, одышка на 6-8 день, утомляемость и болезненность в мышцах, тяжесть в области грудной клетки. Среди клинических проявлений следует выделить лёгкое ОРВИ, пневмонию (с ОДН или без), ОРДС, сепсис и септический шок.
На основании представленной информации можно сделать вывод, что среди симптомов коронавируса рассматривается воспаление лимфоузлов. Но данный признак характерен не для всех пациентов.

Увеличены ли лимфоузлы при коронавирусе COVID-2019
Распространяясь через слизь по дыхательным путям коронавирус штамма SARS-CoV-2, вызывает большой выброс цитокинов (небольших пептидных информационных молекул), что сопровождается иммунным ответом организма. Но при этом количество лимфоцитов в крови резко снижается, в частности и Т-лимфоцитов.
Специалисты предполагают, что на борьбу с вирусом человеческий организм затрачивает большое количество агранулоцитов (главных клеток иммунной системы). При уменьшении их количества наблюдается снижение защитных способностей организма, что может спровоцировать обострение болезни.
Увеличенные лимфатические узлы рассматриваются в качестве симптома коронавируса. В результате воспалительного процесса возможно образование гноя. В местах поражения кожный покров становится горячим и появляется гиперемия.
При инфицировании в организме наблюдается повышенная секреция лимфоцитов. Но в случае с коронавирусом дела обстоят иначе, т. к. при проведении лабораторной диагностики количество иммунных клеток часто бывает заниженным. В основном лимфоузлы на шее при коронавирусе опухают при присоединении бактериальной инфекции на фоне снижения защитных сил организма.
В качестве дополнительного симптома коронавируса у человека следует рассматривать опухание лимфоузлов под подбородком, под челюстью, в районе ушей, с задней и передней стороны шеи и на затылке. Увеличенные железы могут достигать 7 см, поэтому становятся заметными невооружённым глазом. Консистенция и структура органа изменяется, он становится бугристым. В запущенных случаях появляются спайки с окружающими тканями.
Значительное воспаление лимфоузлов на шее при коронавирусе сопровождается выраженным дискомфортом в процесс глотания и поворота головы. Речь идёт о незначительной затруднённости или о болезненности.
Болеть лимфоузлы на шее при коронавирусе могут как у взрослых, так и у детей. Недопустимо оставлять этот признак воспалительного процесса без внимания, необходимо обратиться к врачу. Специалист проведёт объективный осмотр, назначит лабораторные и аппаратные исследования, а также биопсию.
Что делать если воспалились лимфоузлы при коронавирусе
Лечение лимфаденита назначается в соответствии со стадией и клиническими проявлениями основного заболевания. Медикаментозная терапия необходима только при катаральной форме воспалительного процесса. При вирусном поражении назначаются антивирусные препараты, при бактериальном – антибиотики.
Для начала специалисты принимают меры для устранения первопричины воспаления лимфатических узлов – коронавируса. После того как, пациент выздоравливает, лимфоузлы, как правило, возвращаются в нормальное состояние в течение 1-2 недель. Если этого не происходит, то возникает необходимость в проведении корректирующей терапии.
[youtube.player]Во время пальпации горла некоторые пациенты могут обнаружить неоднородные бугорки, которые при надавливании доставляют дискомфорт и даже боль. Эти симптомы чаще всего свидетельствуют об увеличении шейных лимфоузлов, что может возникнуть на фоне поражения какого-либо внутреннего органа или целой системы, поэтому при малейшем подозрении на лимфаденит постарайтесь сразу обратиться за медицинской помощью.
Причины патологии
Воспаление лимфатических узлов могут вызвать самые различные факторы.
- Аллергические процессы в организме, отек Квинке.
- Аутоиммунные реакции (СКВ, саркоидоз, синдром Шегрена, подагра, ревматизм, ревматоидный артрит и другие).
- Злокачественные опухоли внутренних органов и систем (особенно лимфомы).
- Поражения кровеносной системы, нарушения структуры крови и гемостаза, переливания в анамнезе, внутренние кровотечения.

Заболевания на фоне размножения патогенов (вирусов, грибков, бактерий, паразитов и т. д.). При этом на воспаление организм реагирует повышенной секрецией лимфоцитов, а это, в свою очередь, приводит к увеличению шейных лимфоузлов с одной стороны (или же обоих одновременно). Чаще всего лимфаденит провоцирует возбудитель сифилиса, гонореи, ВИЧ, трихомониаза, туберкулеза, мононуклеоза, а также бактериальные палочки (стрептококк, стафилококк, синегнойная), грибки и т. д.- Патологии верхних дыхательных путей. Отек узлов нередко возникает на фоне тонзиллита и ангины, синусита, гайморита, гриппа, фарингита, ОРЗВ и ОРВИ, отита.
- Стоматологические заболевания (остеомиелит, пульпит, стоматит, гингивит, глоссит, герпес, периодонтит, кандидоз и другие).
- Дерматозы и дерматиты (раны, гнойники, трофические язвы, аллергические высыпания, фурункулы и т. д.).
- Бруцеллез. Комплексное поражение ЦНС, опорно-двигательного аппарата и сердечнососудистой системы приводит к хронической форме лимфаденита.
- Злоупотребление токсинами в результате хронического алкоголизма, длительного курения или же бессистемного приема сильнодействующих лекарственных препаратов.
- Механические повреждения. Массовые ожоги, операции на лимфатической системе, травмы области шеи – все это может вызвать физиологический лимфаденит.
- Другие факторы. Иногда увеличение лимфоузлов на шее может возникнуть на фоне временного ослабления иммунитета. Это может спровоцировать как стресс, так и неправильный рацион или физическое перенапряжение. Иногда патологию вызывают вредные условия работы или плохая экология в регионе проживания.
Клиническая картина

При различных заболеваниях отек тканей может сопровождаться и другими симптомами. При инфекционном мононуклеозе лимфатические узлы могут набухать до 50 мм в диаметре, иметь неровные контуры и относительную неподвижность, плохую эластичность. Во время туберкулеза ткани могут отекать без характерной болезненности при пальпации.
Сильные боли, округлость и подвижность бугорков наблюдается при инфекционных заболевания горла и шеи, а также при воспалении соседних подчелюстных лимфоузлов.
В целом при лимфадените ткани увеличиваются в размере, отекают, становятся твердыми и менее подвижными. Наблюдаются болевые ощущения, которые усиливаются во время пальпации. Спазмы могу возникать и при глотании, общении, поворотах головы. Ткань также может краснеть и воспаляться, становиться более рыхлой, а местная ее температура повышается. Нередко наблюдается симметричное увеличение шейных лимфоузлов при ветрянке, кори и других инфекционных заболеваниях в острой форме.
В некоторых случаях при лимфадените растет температура, отмечается озноб, общая усталость, ломота в связках и мышцах, потеря аппетита, диспепсические нарушения.
Как лечить?

Само по себе подобное явление – это симптом другого, более серьезного заболевания, которое требует подтвержденного диагноза и симптоматического лечения. Исключение составляет гнойное поражение, которое без адекватной хирургической терапии может привести к сепсису – острому инфицированию крови.
Если лимфаденит имеет бактериальную природу, то назначаются антибиотики согласно виду палочки. При грибках назначаются пероральные таблетки – Кетоназол, Флуконазол, Клотримазол и другие.
Вирусные заболевания лечатся противовирусными препаратами плюс симптоматическая терапия (жаропонижающие средства, обезболивающие, препараты для облегчения дыхания или смягчения кашля, НПВС и т. д.). При герпесе прописывают Ацикловир в виде пилюль или крема, а также Герпевир или Зовиракс. А вот при мононуклеозе необходимы лекарства с интерфероном в составе. При аллергической природе болезни прописывают антигистамины, а также обеспечивается изоляция от раздражителя.
Помните, что при лимфадените категорически запрещено самолечение: прикладывания горячих компрессов, горчичников, а также массирование области. Доверьте ваше здоровье инфекционисту или терапевту.
[youtube.player]
Лимфатическая система - одна из самых сложных и хитро устроенных систем человека.
Ее основное предназначение состоит в том, чтобы своим напором смывать в лимфатические капилляры отмершие клетки организма, а также бактерии, вирусы и токсины, попавшие в организм с пищей, водой и воздухом.
Всегда на страже
В теле человека насчитывается более 500 лимфатических узлов.
Эти крохотные железы являются как бы промежуточными насосными станциями на пути движения лимфы и в то же время - фильтрующими элементами. Они выполняют обязанности часовых, самоотверженно охраняющих наш организм от посягательств различных вредоносных вирусов и бактерий.
В качестве санитаров этой системы выступают защитные белые тельца (лимфоциты), которые в огромном количестве хранятся в лимфоузлах и не пускают патогенные микроорганизмы, а также раковые клетки в кровеносную систему, сдерживая развитие болезни.
Если "врагов" оказывается слишком много и обычное число лимфоцитов с ними не справляется, белые кровяные тельца начинают активно размножаться, чтобы ликвидировать инфекцию. Такая нагрузка сказывается на состоянии лимфоузлов: они увеличиваются, твердеют, над ними появляется покраснение кожи и возникают болевые ощущения. На медицинском языке это явление называется лимфаденитом.
Так что воспаление лимфоузлов - это не самостоятельное заболевание, а сигнал тревоги, свидетельствующий о том, что в организме что-то не в порядке. Причем в зависимости от того, какие лимфатические узлы воспалены, можно достаточно точно определить, где и какой именно инфекционный процесс возникает.
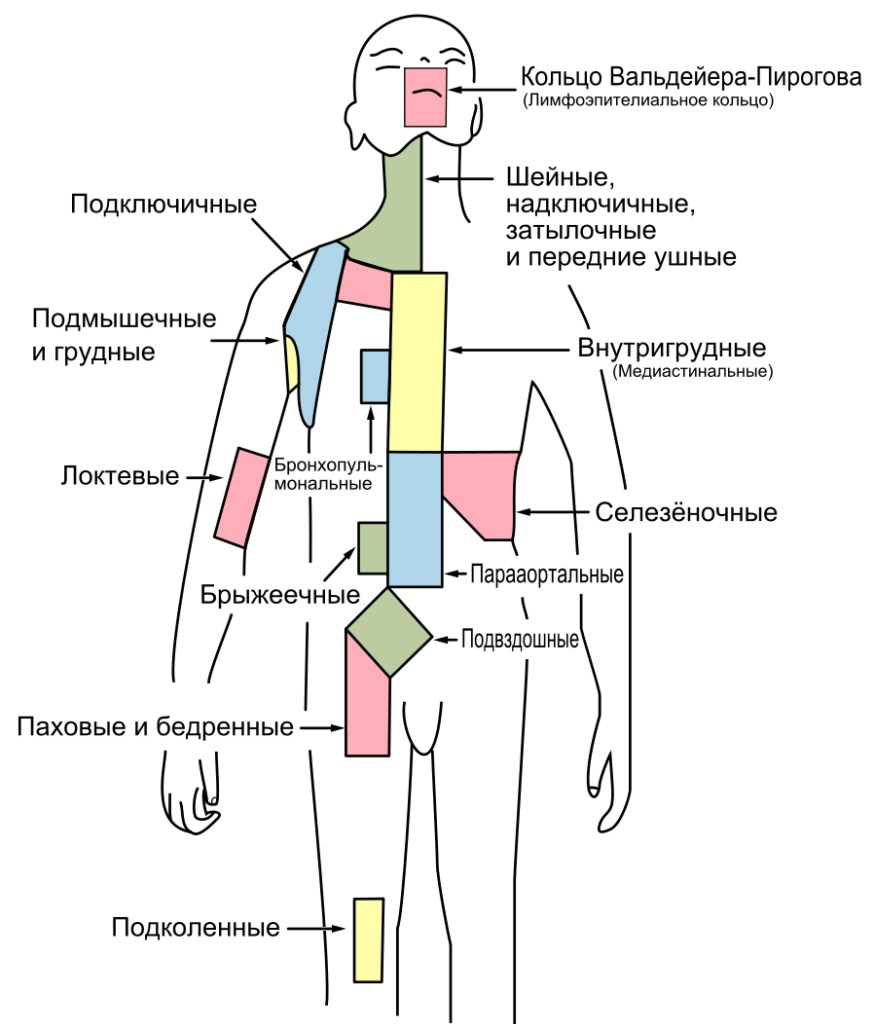
Дело в том, что лимфатические железы сконцентрированы группами в определенных областях тела и каждая группа отвечает за свои участки организма. Увеличение лимфатических узлов в том или ином месте свидетельствует о неблагополучии в той зоне, которую "обслуживает" узел. Вот что подсказывает нам это "узелковое письмо" организма:
Шейные и подчелюстные узлы набухают при простуде, гриппе, инфекционных заболеваниях горла и уха.
Воспаление нижнечелюстных лимфатических узлов может говорить о заболевании зубов или полости рта.
Увеличенные узлы на шее порой оказываются единственным симптомом токсоплазмоза - болезни, которой можно заразиться от зверей или при употреблении недоваренной свинины.
Бугорок, ощущаемый под мышкой, может свидетельствовать о воспалительном процессе в молочной железе.
Увеличение локтевых лимфатических узлов оказывается признаком инфекции на кисти или предплечье.
Узлы в области паха увеличиваются при воспалительном заболевании нижних конечностей, проблемах с желудочно-кишечным трактом, а также при воспалительных процессах в половых органах.
Реакция лимфатических узлов в брюшной полости может свидетельствовать об обострении аппендицита.
Есть инфекции, которые вызывают воспаление нескольких групп лимфоузлов. К ним относятся, например, туберкулез, тиф, некоторые заразные кожные заболевания, краснуха, ветрянка, инфекционный мононуклеоз, артрит, красная волчанка и другие.
По некоторым данным, СПИД также может являться одной из причин, провоцирующих комплексное воспаление лимфатических узлов.
Это явление может стать индивидуальным ответом организма у гиперчувствительных людей на некоторые медикаменты.
Чаще всего увеличение лимфоузлов связано с инфекцией, но иногда (пусть и в достаточно редких случаях) оно свидетельствует об опухолевом поражении. И уже одно это обстоятельство не должно позволять относиться к воспалению лимфатических узлов легкомысленно. Ведь диагностика онкологических заболеваний на ранней стадии может стать залогом успешного лечения. Каждый, даже самый маленький узелок, если он воспален больше, чем две недели, следует показать врачу. Если специалиста что-то насторожит, он назначит дополнительные исследования, чтобы поставить правильный диагноз.
Как правило, воспаление лимфоузлов сопровождается такими симптомами:
увеличение размеров (воспалившиеся узелки выпирают из-под кожи, достигая размеров горошины, маслины, а иногда и грецкого ореха);
болевые ощущения в лимфоузлах;
общее недомогание, слабость;
В таком состоянии лимфоузлы могут находиться от нескольких дней до нескольких недель.
После того как инфекция побеждена, они должны вернуться к нормальному состоянию, то есть стать незаметными и неощутимыми. Если же эти симптомы становятся более выраженными, кожа в районе лимфоузла краснеет, появляется сильная боль, значит, начался гнойный процесс.
В этом случае может понадобиться срочное хирургическое вмешательство, пока в гнойный процесс не вовлеклись соседние участки.
Как правило, воспаление лимфоузлов протекает тем тяжелее, чем ярче выражена вызвавшая его инфекция.
Однако нередко увеличение лимфатического узла может быть абсолютно безболезненным и внешне, казалось бы, совершенно не связанным с каким-либо заболеванием. Это свидетельствует о скрыто протекающей инфекции или о том, что лимфатический узел успел обезвредить вредоносного микроба до появления начальных признаков патологии.
Поскольку воспаление лимфоузлов - явление вторичное, а не самостоятельное заболевание, то нет особого смысла его лечить. Исключение составляют лишь гнойные лимфадениты.
Воспаленный лимфоузел нельзя греть, массажировать или воздействовать на него каким-либо другим способом. Прежде всего следует избавиться от первопричины, вызвавшей лимфаденит. Но не самостоятельно, а с помощью врача.
Появление заложенности носа, насморка и кашля - тоже показатель нагрузки на лимфу. Перед тем как попасть в кровь, она должна сбросить остатки токсинов и делает это через слизистые оболочки, кожу. Поэтому нельзя мешать ей, долго спасаясь от насморка сосудосуживающими каплями.
Может нарушить работу лимфоузлов и дезодорант, который перекрывает выход поту и ядам из организма. При постоянном применении таких средств яды будут скапливаться в этой зоне, постепенно пропитывая близлежащие ткани.
Печень, которая очищает организм от токсинов, полноценно включается в работу только в ночное время. Поэтому и не стоит много есть на ночь, чтобы не мешать организму обезвреживать яды, полученные днем.
Помогают улучшить работу лимфосистемы хорошо известные в народе процедуры: парная баня с веником и обильное питье чая со смородиновым листом.
[youtube.player]Увеличение лимфатических узлов всегда указывает на наличие в организме инфекции. Благоприятный прогноз возможен при своевременном выявлении воспалительного процесса и проведении курса терапии.
Лимфатическая система – это защитный барьер, препятствующий распространению бактериальной или вирусной инфекции по организму. При воспалении только одного лимфатического узла можно сказать о его защитной реакции в ответ на проникновение возбудителя, и значит, лимфоузел усиленно работает. При дальнейшем развитии болезни (если оно не было вовремя остановлено) может наблюдаться воспаление уже целой группы узлов, находящихся в анатомической близости с очагом заболевания – лимфаденит. Например, если источником будет ротовая область, то первыми отреагируют подчелюстные лимфатические узлы. А сигналом патологического процесса в области молочных желез будут служить изменения со стороны подмышечной группы.
Во многих случаях воспаление лимфатических узлов сопровождается воспалительным процессом в лимфатических сосудах. Острое воспаление лимфатических узлов может иметь три формы: катаральную (негнойную), геморрагическую (в очаге появляется кровяная примесь) и гнойную.
Катаральное воспаление редко сопровождается ухудшением общего состояния, расположенные в месте первоначального очага воспаления лимфоузлы болят и распухают.
Если пациент вовремя обратился к врачу, и сбой в работе лимфатических узлов было правильно диагностировано, лечение будет эффективным и несложным. Но если запустить болезнь и она перейдет в гнойную стадию, вполне возможно полное разрушение узла и образование на его месте участка соединительной ткани. В этом случае отток лимфы в данном месте нарушится, появятся постоянные отеки – заболевание перейдет в хроническую фазу.
При гнойном воспалении болезненные ощущения намного сильнее, кожа в очаге краснеет и воспаляется, лимфатические узлы становятся неподвижными, проявляются общие симптомы инфекционного процесса (слабость, повышенная температура, головная боль и т.п.)
При проведении диагностических мероприятий важно правильно установить основное заболевание, нет смысла лечить следствие без комплексного подхода к установлению причины патологического состояния.
Адекватный объем терапии может назначить только врач, руководствуясь результатами проведенного обследования. При серьезных воспалениях назначают пункционную биопсию узла, полученное содержимое является материалом для проведения исследования. Дозы препаратов, кратность и продолжительность их приема определяется в каждом конкретном случае индивидуально, в среднем лечение продолжается не менее 7 дней.
Антибактериальная терапия при наличии лимфаденита считается основной, так как оказывает патогенетическое влияние на причину развития болезни. Гнойный воспалительный процесс требует инъекционного применения лекарственных средств с последующим переходом на таблетированные препараты. В случае необходимости назначается комбинация из нескольких препаратов, что позволяет охватить более широкий спектр возможных возбудителей заболевания. В редких случаях может потребоваться хирургическое вмешательство.
Если лимфаденит протекает с явлениями интоксикации, то обязательно проводится в полном объеме дезинтоксикационная терапия, включающая назначение противовоспалительных, обезболивающих и жаропонижающих препаратов. Эффективность лечения можно оценить в течение первых 2-3 суток. Если сохраняются симптомы интоксикации, то препараты меняют.
Стоит отметить, что сбои в работе лимфатической системы никогда не случаются беспричинно. Поэтому при подозрении на увеличение узлов в любой области организма следует немедленно обращаться за медицинской помощью. Это поможет избежать развития осложненных вариантов течения заболевания, а также предотвратит переход болезни в хроническую форму.
Сбои в работе лимфатической системы хорошо поддаются лечению средствами народной медицины. Но только в качестве дополнительной терапии на начальных стадиях воспаления и после консультации с лечащим врачом. Самолечение в данном случае крайне опасно!
В чистой сухой емкости смешать три части ежевичных листьев, две части березовых листьев (повислой березы), одну часть корневищ пырея, одну часть травы будры, одну часть цветков бессмертника, две части зеленых стеблей ржи. 2 ст.л. сухой смеси залить 0,5 л воды, поставить на медленный огонь. Кипятить отвар в течение 2 часов. Процедить. Принимать по 1/3 стакана после еды 3 раза в день. Курс лечения 12 дней.
Небольшую луковицу мелко нарезать, обжарить на растительном масле. Растопить небольшой кусочек технической канифоли, всыпать лук и натертое на терке мыло (1 кусок). Перемешать все ингредиенты, чтобы получилась масса консистенции сметаны.
Ежедневно перед сном нанести обильный слой средства на воспаленную область, обернуть пищевой пленкой, наложить повязку, снять утром. Курс лечения – до полного выздоровления.
1 литр белого виноградного вина вылить в эмалированную кастрюлю, всыпать 1 ст.л. измельченных листьев кислого щавеля и прокипятить 5 минут. Снять с огня, накрыть крышкой и настаивать около получаса.
Опустить в теплую жидкость лоскут х/б ткани, отжать и приложить к больному месту. Наложить согревающую повязку. Спустя 2-3 часа снять. Повторять процедуру, пока не исчезнут симптомы воспаления.
Вскипятить 1,5 стакана воды, добавить 4 ст.л. сушеного корня эхинацеи (или 0,5 стакана свежего корня). Кипятить на медленном огне в течение 20 минут. Снять с огня. Всыпать 0,25 стакана свежей мяты перечной. Настаивать 5 минут. Процедить, подсластить медом.
Взрослым принимать по 1-2 ст.л. сиропа 3 раза в день до полного выздоровления. Доза для детей до 3 лет составляет 0,25 ч.л. 3 раза в день. Детям в возрасте до 10 лет принимать по 1 ч.л. 3 раза в день.
Совет: чтобы лимфатическая система качественно выполняла свои защитные функции, в ежедневном меню должны присутствовать продукты, богатые витамином С. Будьте здоровы!
Читайте также:


