Эписклериты склериты кератиты иридоциклиты увеиты
Эписклерит – это воспалительное заболевание глазного яблока, при котором поражается эписклеральная оболочка. Эписклера является поверхностным слоем склеральной капсулы глаза, имеет рыхлую структуру и богатое кровоснабжение (содержит две сосудистые сети – поверхностную и глубокую). Эписклерит может протекать в двух формах – простой и узелковой.
Системные заболевания соединительной ткани (не менее половины всех случаев склерита). Реализуется аутоиммунный механизм;
- острые инфекционные заболевания – гематогенная диссеминация, например, стафилококковой инфекции при сепсисе;
- хронические инфекции (туберкулез, сифилис). Реализуется токсико-аллергический механизм;
- нарушения обмена (подагра).
На склеру воспалительный процесс распространяется обычно из сосудистого тракта, в первую очередь из цилиарного тела.
Для диагностики эписклерита врач-офтальмолог также применяет следующие методы обследования: визуальный осмотр, визометрию, тонометрию, рефрактометрию, компьютерную периметрию. Из дополнительных методов назначают лабораторные исследования крови: специфические пробы (пробу Манту, реакцию Вассермана, анализ на ВИЧ-инфекцию), флюорографию, а также определяют иммунный статус. С учетом того, что эписклерит является осложнением различных заболеваний, для точной диагностики и лечения необходимы консультации других специалистов – ревматолога, инфекциониста, эндокринолога, аллерголога.
Лечение эписклерита консервативное, заключается в назначении нестероидных противовоспалительных препаратов, увлажняющих и антибактериальных капель. При отсутствии жалоб терапия не требуется. Прогноз благоприятный
Склерит – это воспалительное заболевание склеры, характеризующееся медленно прогрессирующим.течением.
Этиология склерита напрямую связана с системными заболеваниями в анамнезе. Триггерами поражения склеры являются ревматоидный артрит, гранулематоз Вегенера, ювенильный идиопатический, реактивный хламидийный или псориатический артрит, узелковый полиартрит, анкилозирующий спондилит и полихондрит, характеризующийся рецидивирующим течением. Реже данная патология развивается в послеоперационном периоде после оперативного удаления птеригиума или травматического повреждения. Описаны клинические случаи инфекционного склерита у пациентов с витреоретинальным хирургическим вмешательством в анамнезе.
К склериту инфекционной этиологии зачастую приводит диссеминация процесса с зоны изъязвления на роговой оболочке. Также источником инфекции может быть воспаление придаточных пазух носа. Наиболее распространенными возбудителями заболевания являются синегнойная палочка, вирус Варицелла-Зостер и золотистый стафилококк. В редких случаях склерит имеет грибковое происхождение. Медикаментозное поражение склеры чаще развивается при приеме митомицина С. Факторы риска – костно-суставные формытуберкулеза в анамнезе, системные воспалительные.
Диагностика склерита включает в себя проведение наружного осмотра, биомикроскопии, офтальмоскопии,визометрии, тонометрии, флуоресцентной ангиографии, ультразвукового исследования (УЗД) в В-режиме,компьютерной томографии.
Схема лечения склерита включает в себя местное использование глюкокортикоидных и антибактериальных капель для инстилляции. Если заболевание сопровождается повышенным внутриглазным давлением, то комплекс терапии необходимо дополнить топическими гипотензивными средствами. В курс лечения входит прием нестероидных противовоспалительных препаратов. При их непереносимости рекомендовано назначение медикаментов из группы глюкокортикостероидов. При склерите без некротического поражения глюкокортикоиды и антибактериальные препараты необходимо вводить в виде субконъюнктивальных инъекций. Альтернативой данному методу введения является прием пролонгированных форм глюкокортикоидов.
При развитии некроза склеры показана комбинированная терапия глюкокортикостероидами и иммунодепрессантами. В случаях возникновения аллергической реакции параллельно с данными лекарственными средствами применяются противоаллергические и десенсибилизирующие препараты. При гнойной форме склерита тактика лечения сводится к проведению массивной антибактериальной терапии. При этом используются пероральный и субконъюнктивальный пути введения препаратов из группы фторхинолонов, аминогликозидов и полусинтетических пенициллинов. Дополнительный способ введения – электрофорез. При отсутствии эффекта от медикаментозной терапии показано хирургическое вскрытие абсцесса. Также в схему лечения следует включить препараты для лечения основной патологии, на фоне которой развился склерит. Если этиологическим фактором являются микобактерии туберкулеза, противотуберкулезные средства для местного применения рассматриваются, как вспомогательные
Эта акция - для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб и Инстаграм! Если вы являетесь другом или подписчиком страницы клиники.
Консультация офтальмолога БЕСПЛАТНО при удалении халязиона, новообразований (папиллом) век, инородных тел роговиц и конъюнктивы! (цена .
Врач-офтальмолог, лазерный хирург
Кандидат медицинских наук
А знаете ли вы, что у нашего глаза есть защитный слой ткани, который предохраняет наше око от попадания туда различных микробов и инородных тел? К этой защитной оболочке прикрепляются нервные волокна и мышцы. Внешний, самый плотный слой ткани - конъюнктива, за ним следуют тонкая и прозрачная эписклера и внутренняя, менее плотная часть - склера (или белок глаза).
В случае поражения сосудистой оболочки нашего глаза туберкулемой, гранулемой и другой подобной инфекцией возможны заболевания верхних слоев склеры.
Склерит и эписклерит - воспаление поверхностных слоев наружной оболочки глаза.
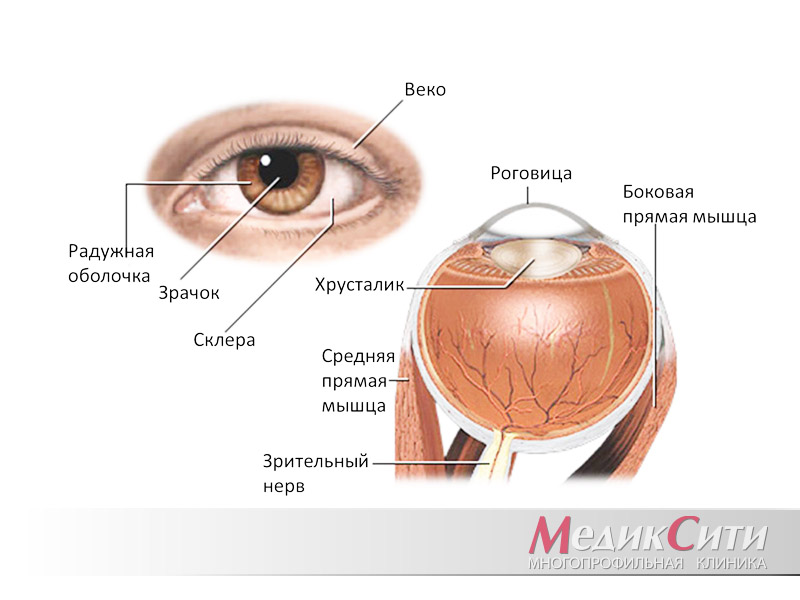
Строение глаза и глазного яблока


Эписклерит
При эписклерите возникает воспаление на оболочке эписклеры, сопровождающееся появлением красной с фиолетовым оттенком сосудистой сеточки, а также болью в глазу.
Внешне эписклерит может напоминать конъюнктивит, хорошо знакомый многим людям. Однако при воспалении эписклеры не бывает гнойных и водянистых выделений, которые встречаются при конъюнктивите.
Обычно эписклерит длится недолго и в большинстве случаев самостоятельно проходит без всякого лечения в течение 7-14 дней. Данная патология чаще всего встречается у пожилых людей, и, как правило, 70% заболевших - это женщины.
Несмотря на кажущуюся безобидность заболевания, при эписклерите возможны осложнения в виде воспалительного процесса роговицы и сосудистой оболочки глаза.
Чтобы не путать это заболевание с другой патологией глаза, постарайтесь запомнить следующие признаки эписклерита:
- нечеткое зрение;
- слезотечение из воспаленного глаза;
- повышенная чувствительность к свету;
- боль в глазу, увеличивающаяся при движениях глаза;
- выпуклые багровые или красные пятна, немного приподнятые над белком глаза.
Простой эписклерит встречается чаще всего. Характеризуется незначительным воспалением, покраснением и болезненностью в области глаза. Заболевание полностью проходит в течение 2-х недель.
Узелковый эписклерит. На склере по всему периметру глаза появляются заметные сосудистые узелки, которые рассасываются в течение месяца. После исчезновения узелка остается синеватое пятнышко. При рецидиве заболевания новые узелки появляются уже на других местах. Узелковый эписклерит не вызывает слезотечения и боязни света.
Мигрирующий эписклерит - неожиданное возникновение на белках глаз отечных красных или фиолетовых очагов, которые пропадают через несколько дней или часов. Болезнь сопровождается сильным отеком век и головной болью. Для мигрирующего эписклерита характерны периоды затухания и новые всплески заболевания.
Розацеа эписклерит проявляется такими симптомами, как сосудистые узелки, воспаление роговицы глаза и появление розовых угрей (розацеа) на коже лица.
Диагностика и лечение склерита

Диагностика и лечение склерита

Склерит
Некоторые люди считают, что эписклерит и склерит - одна и та же болезнь. На самом деле это разные заболевания, имеющие сходную симптоматику на ранних стадиях.
Склерит встречается реже, чем эписклерит, и протекает намного тяжелее. Обычно сочетается с основной аутоиммунной или системной болезнью. Чаще всего данной патологией страдают люди в возрасте 30-60 лет.
Склерит может привести к таким серьезным последствиям, как потеря зрения. Если лечение не проводится, воспаление переднего отдела сосудистой оболочки в некоторых случаях способно спровоцировать появление осложненной катаракты и вторичной глаукомы.
Воспаление начинается в верхнем слое склеры (как и при эписклерите), затем затрагивает глубокие структуры.
Можно выделить следующие общие симптомы склерита:
Поверхностный склерит характеризуется обширным повреждением склеры возле лимба. Часто воспаление охватывает сразу оба глаза. На поверхности склеры и конъюнктивы наблюдаются отек и гиперемия, а также боль в области глазного яблока. Слезотечения почти нет. Заболевание носит хронический характер, продолжаясь с периодами ремиссии несколько лет. Зрение не снижается.
Глубокий склерит может быть гнойным и гранулематозным.
При гранулематозном склерите происходит создание инфильтратов в глубоких слоях склеры. У пациентов появляется светобоязнь, боль в глазу и слезотечение. Часто переходит в хроническую форму. При воспалении радужной оболочки, ресничного тела, роговицы и склеры возникает кератосклероувеит.
Гнойный склерит отличается острым течением заболевания. При этой патологии формируется болезненный очаг в месте прохождения передних и задних ресничных артерий. Очаг воспаления - темно красного цвета с желтоватым оттенком, который через некоторое время становится мягким и вскрывается. Затем в этом месте может образоваться рубец, который в некоторых случаях самостоятельно рассасывается.
Причины эписклерита и склерита
Точная причина возникновения этих двух заболеваний неизвестна. Однако ученые предполагают, что появление склерита и эписклерита связано с системными заболеваниями (склеродермия, ревматоидный артрит, системная красная волчанка).
Кроме того, среди предполагаемых причин могут быть вирусные болезни, токсико-аллергическая реакция организма на укусы насекомых, химические травмы и воспалительные заболевания глаз.
Заболевания наружной оболочки глаза. Склерит и эписклерит. Диагностика и лечение

Заболевания наружной оболочки глаза. Склерит и эписклерит. Диагностика и лечение
Заболевания наружной оболочки глаза. Склерит и эписклерит. Диагностика и лечение
Диагностика склерита и эписклерита
Заболевания выявляются с помощью офтальмологического обследования, с применением офтальмоскопии, биомикроскопии глаза и метода бокового освещения.
Для диагностики глубоких форм склерита проводится цитологическое и вирусологическое изучение соскоба конъюнктива в месте инфильтрата.
Для исследования токсико-аллергического характера заболевания применяется иммунологическая методика очаговых проб, позволяющая проанализировать реакцию организма на введение различных аллергенов.
Лечение эписклерита и склерита
Лечение эписклерита назначается врачом-офтальмологом на основании осмотра.
Лечение склерита зависит от причин, вызвавших заболевание. Возможно, врач пропишет больному лечение антибиотиками, салицилатами, кортикостероидами, сульфаниламидами, цитостатиками, антигистаминными лекарствами, иммуномодуляторами и т.д.
Если склерит появился из-за нарушения обмена веществ, сначала проводится коррекция этих нарушений.
При гнойной форме склерита может быть проведено вскрытие абсцесса.
При появлении некроза склеры возможна склеропластика.
Эффективным считается применение физиотерапевтического лечения (УВЧ, магнитотерапия и т.д).
Медицинский справочник болезней
Заболевания сосудистой оболочки. Увеит, ирит, иридоциклит и др.
Патология сосудистой оболочки (увеального тракта) включающей радужку, ресничное тело и собственно сосудистую оболочку, встречается в виде врожденных аномалий, воспалительных заболеваний, травматических изменений, дистрофий и опухолей.
Врожденные аномалии сосудистой оболочки.
Эти аномалии могут быть выявлены сразу после рождения ребенка.
К ним относятся:
- аниридия (отсутствие радужки),
- поликория (наличие нескольких зрачков),
- эктопия (смещение зрачка),
- колобома (дефект) радужки или всех частей сосудистой оболочки.
Воспалительные заболевания сосудистой оболочки.
Увеиты.
Это довольно частая патология глаза, объясняющаяся тем, что сосудистая оболочка его состоит из большого количества сосудов, образующих густую сеть с очень медленным током крови.
Из-за медленного тока крови в сосудистой оболочке оседает много токсических и инфекционных агентов (бактерий, вирусов), вызывающих острые и хронические воспаления (увеиты). Если воспаляется вся сосудистая оболочка, то развивается панувеит.
Нередко вследствие того, что передний отдел ее (радужка и ресничное тело) и задний (хориоидея) имеют раздельное кровоснабжение, развивается воспаление только переднего — иридоциклит (передний увеит) или только заднего — хориоидит (задний увеит) отдела сосудистой оболочки. Иногда воспаляется одна радужка (ирит) или ресничное тело (циклит).
Причины.
Воспаления сосудистой оболочки могут встречаться при общих инфекционных заболеваниях (грипп, туберкулез, сифилис, токсоплазмоз и др.), при так называемых фокальных инфекциях (очаги воспалительных процессов в кариозных зубах, околоносовых пазухах, миндалинах и других органах), ревматизме, полиартрите, аллергических заболеваниях и др.
Обследование и лечение больных с увеитами проводят в офтальмологическом стационаре.
Ирит (воспаление радужки).
Ирит (воспаление радужки) обычно начинается с ломящих болей в глазу, которые могут распространяться на висок, всю половину головы на стороне больного глаза. Больному трудно смотреть на свет (светобоязнь, слезотечение, блефароспазм), ухудшается зрение больного глаза. Глаз краснеет (появляется розово-фиолетовый венчик вокруг лимба — перикорнеальная инъекция). В отличие от конъюнктивита, конъюнктивальная полость чистая, отделяемого нет, в отличие от кератита роговица остается блестящей, прозрачной. Радужка меняет свой цвет.
Если сравнить радужку здорового и больного глаза, то видно что на больном глазу радужка мутная, нет характерного рисунка углублений — крипт радужки, в ней видны расширенные сосуды. Вследствие отека ткани радужки происходит сужение зрачка, которое тоже особенно заметно при сравнении больного и здорового глаза.
Зрачок больного глаза значительно меньше и не так живо реагирует на свет, как у здорового. Этим ирит отличается от острого приступа глаукомы .
При остром приступе глаукомы зрачок на больном глазу шире, чем на здоровом, и не суживается при освещении глаза. Кроме того, от глаукомы ирит отличается тем, что при пальпации глаз кажется мягче, чем здоровый, а при остром приступе глаукомы — намного тверже.
Особенно своеобразным симптомом ирита являются так называемые спайки (синехии). Это спайки радужки с передней поверхностью хрусталика (задние спайки радужки) или роговицей (передние спайки радужки). Наиболее отчетливо они выявляются при закапывании в глаз лекарств, способных вызвать расширение зрачка (мидриатиков): 1 % раствора платифиллина, 1 % раствора гоматропина гидробромида, 0,25% раствора скополамина гидробромида или 1% раствора атропина сульфата.
Если закапывание этих растворов в конъюнктивальный мешок здорового глаза приводит к равномерному расширению зрачка, сохраняющего правильную круглую форму, то при наличии спаек радужки зрачок расширяется неравномерно и форма его становится неправильной. Мутнеет влага передней камеры, в «ей может появиться гной (гипопион).
Иридоциклит.
Иридоциклит — воспаление радужки и ресничного тела, характеризуется теми же клиническими симптомами, что и ирит, но еще более выраженными. Отмечаются боль в глазу и головные боли, снижение зрения, светобоязнь, слезотечение, меняются цвет и структура радужки, мутнеет влага передней камеры. Могут появиться отложения клеточных элементов на задней поверхности роговицы — преципитаты — разного цвета и размера.
Из-за того что экссудат попадает в стекловидное тело, оно мутнеет и при офтальмоскопии тускнеет рефлекс с глаз ного дна, в стекловидном теле выявляются плавающие полуфиксированные или фиксированные помутнения в виде нитей, тяжей, хлопьев.
Другим симптомом, характерным для циклита, являются боли в области ресничного тела, которые выявляются при пальпации глазного яблока через закрытые веки (так же, как это делается для определения внутриглазного давления.
Вследствие нарушения в ресничном теле образования водянистой влаги внутриглазное давление понижается, глаз при пальпации мягкий, гипотоничный. Если радужка на всем протяжении зрачкового края спаяна с хрусталиком (сращение зрачка) или весь зрачок зятянут экссудатом (окклюзия зрачка), то из-за нарушения оттока водянистой влаги внутриглазное давление может повыситься и глаз при пальпации будет твердым.
Хориоидит (задний увеит).
Хориоидит (задний увеит) почти всегда протекает без видимых изменений со стороны глаза. Вследствие того, что в хориоидее мало чувствительных рецепторов, больные не ощущают боли, отсутствуют покраснение, светобоязнь. Средний медицинский работник может только заподозрить процесс в хориоидее, если у больного с общим заболеванием (ревматизм, полиартрит), инфекционным процессом и др. резко снижается острота зрения, в поле зрения появляются мелькания и искры (фотопсии), искажения рассматриваемых букв и предметов (метамор-фопсии), плохое сумеречное зрение (гемералопия) или выпадения в поле зрения (скотомы).
Диагноз может установить только окулист, который при офтальмоскопии увидит характерные для хориоидита изменения на глазном дне.
Осложнения увеитов могут привести к существенному снижению остроты зрения. К ним относятся дегенерация роговицы, катаракта, вторичная глаукома, атрофия зрительного нерва.
Неотложная доврачебная помощь при ирите и иридоциклите заключается в первую очередь в предупреждении образования задних спаек радужки (синехий) или разрыве их, если они уже образовались.
Для этого применяются:
- повторные закапывания мидриатиков (0,25% раствор скополамина гидробромида, 1% раствор атропина сульфата). Мидриатики можно закапывать, если внутриглазное давление снижено (глаз при пальпации мягкий),
- если внутриглазное давление повышено (глаз при пальпации твердый), вместо закапывания атропина можно заложить за нижнее веко ватку, смоченную раствором 0,1 % адреналина или 1% мезатона, или закапать 1% раствор атропина и дать внутрь таблетку (0,25 г) диакарба (фонури
- Вслед за этим в глаз нужно многократно закапать раствор офтан-дексаматазона или суспензию гидрокортизона.
- Необходимо немедленно начать общую антибактериальную и неспецифическую противовоспалительную терапию: внутрь или внутримышечно антибиотик широкого спектра действия — тетрациклин, эритромицин, цепорин и др.,
- по таблетке анальгина -(0,5 г) и бутадиона (0,15
- фельдшер может ввести внутривенно 40% раствор глюкозы с аскорбиновой кислотой или 10% раствор хлорида натрия, если нет противопоказаний, — 40% раствор гекса метилентетрамина (уротропина).
- На глаз нужно наложить сухую согревающую повязку и направить больного на госпитализацию в глазное отделение больницы.
Лечение.
Лечение увеитов общее и местное.
Общее лечение зависит от этиологии увеитов.
- Больным с увеитом туберкулезной этиологии внутрь назначают фтивазид, изониазид (тубазид) и другие препараты специфического действия,
- внутримышечно — стрептомицин (не менее 20—30 г на курс).
- Одновременно назначают десенсибилизирующие средства.
- Токсоплазмозные увеиты лечат препаратами хлоридина (по 0,025 г 2 раза в день в течение 5 дней) и сульфадимезина (по 0,5 г 4 раза в день в течение 7 дней).
После 10-дневного перерыва курс лечения следует повторить 2—3 раза. - Лечение инфекционных увеитов, развивающихся после гриппа, ангины, ревматоидных и других инфекций, проводят сульфаниламидными препаратами и антибиотиками широкого спектра действия (бициллин, морфоциклин внутривенно, антибиотики тетрациклинового ряда внутрь), салицилатами, местно — кортикостероидами.
- Показана витаминотерапия (витамины группы В, С, поливитамины),
- осмотерапия (гексаметилентетрамин, глюкоза внутривенно).
Местно показано:
- назначение мидриатиков, которые создают покой радужке, уменьшают гиперемию, экссудацию, препятствуют образованию задних спаек радужки и возможному заращению зрачка.
- главным мидриатическим средством является 1% раствор атропина сульфата. Атропин часто назначают в сочетании с 0,1% раствором адреналина.
- показана отвлекающая терапия (пиявки на висок, горячие ножные ванны).
- при имеющихся уже задних спайках радужки эффективно введение фибринолизина, лекозина (папаин) и смеси мидриатиков путем электрофореза.
- для уменьшения воспалительных явлений проводят тепловые процедуры с помощью грелки, парафина, диатермии.
- применяют независимо от этиологии процесса противовоспалительные и противоаллергические средства — кортикостероиды (инсталляции 0,5% раствора кортизона ежедневно по 5—6 раз в день, парабульбарные или подконъюнктивальные инъекции 2,5% суспензии кортизона ацетата или гидрокортизона по 0,5—1 мл, дексаметазон).
- по мере стихания воспалительных явлений проводят рассасывающую терапию (инсталляции этилморфина гидрохлорида в повышающихся концентрациях, электрофорез экстракта алоэ, лидазы, тепловые процедуры).
- в ряде случаев при осложнениях увеитов (вторичная глаукома) проводят хирургическое лечение.
Уход за больными с увеитами проводится, как правило, в глазных стационарах, где они в зависимости от причины заболевания получают комплексное общее и местное лекарственное и физиотерапевтическое лечение, соответствующую диету.
В процессе лечения на фоне улучшения могут возникать обострения заболевания. В этом немаловажную роль играют нарушения больными режима питания и лечения, поэтому наблюдение и уход за ними должны быть длительными (2—3 мес). Необходимо следить за своевременным и. тщательным выполнением всех назначений врача: частым закапыванием капель, физиотерапевтическими процедурами, проведением внутримышечных инъекций и внутривенных вливаний.
Профилактика увеитов заключается в своевременном выявлении и лечении общих заболеваний, которые могут привести к увеитам (ревматизм, полиартрит, туберкулез), санации очагов хронической инфекции (лечение кариесов зубов, воспаления околоносовых пазух и др.), общем оздоровлении и закаливании организма.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Ревматизм и ревматоидные болезни занимают заметное место среди различных причин глазной патологии. Эписклериты и склериты при ревматизме встречаются чаще тепонитов и миозитов и поражают в основном людей молодого и зрелого возраста, одинаково часто мужчин и женщин. Заболевают один, реже оба глаза. Среди этиологических факторов первое место занимают ревматизм и ревматоидные заболевания, за которыми следуют подагра, аллергия, фокальная инфекция, туберкулез.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Симптомы ревматических эписклеритов и склеритов
В клинической картине какие-либо этиологические признаки отсутствуют, что затрудняет причинную диагностику. Развитие болезни склеры на фоне активного ревматизма или постстрепрептококковой инфекции, охлаждения, у больного с приобретенным клапанным пороком сердца свидетельствует о ее ревматической природе. При подозрении на ревматизм дтя уточнения этиологии требуются исключение других причин и противоревматическая терапия пробная. При ревматическом генезе такое лечение, как правило, дает хорошие результаты.
Клинические эписклериты и склериты проявляются обычно довольно четкими симптомами, что облегчает их нозологическое распознавание.
Болезнь развивается постепенно, протекает медленно и через несколько недель заканчивается рассасыванием инфильтрата без следа либо с оставлением малозаметного рубчика под конъюнктивой. Чаще поражается один глаз, а если заболевают оба глаза, то не всегда одновременно. Нередки рецидивы, особенно ревматических эписклеритов.
Более тяжелым поражением глаз являются склериты: передний узелковый анкулярный, гиперпластический, задний злокачественный и др. Ревматизму больше присущи две первые формы.
Узелковый склерит по клинике сходен с узелковым зписклеритом. но отличается от него более глубокой инфильтрацией склеры в пораженном участке (участках) и большей выраженностью всех симптомов болезни. Склеральные инфильтраты при этом страдании отличаются темно-красной с фиолетовым оттенком окраской, достигают размеров половины крупной горошины, нередко множественные, а при анкулярной форме кольцом окружают роговую оболочку. Гистологически в толще склеры и по ходу передних цилиарных сосудов обнаруживают некроз, мелококистозную моионуклеарную, лимфацитарную, реже лейкоцитарную инфильтрацию, а также Ашофф-талалаевские гранулемы. Течение болезни сильно ухудшает присоединяющееся почти ко всем склеритам воспаление переднего отдела сосудистого тракта, куда процесс распространяется со склеры по цилиарным сосудам. Наслоение серозно-пластичечкого или пластического увеита влечет за собой соответствующие субъективные и объективные симптомы: боль, светобоязнь, слезотечение, перикорнеальную инъекцию, преципитаты, задние синехии, взвесь в стекловидном теле и т. д.
При значительной выраженности увеита названные симптомы маскируют склерит и затрудняют его диагностику как основного первичного заболевания. В связи с этим при увеитах нельзя оставлять без внимания необычный для перикорнеальной или смешанной инъекции цвет отдельных участков поверхности глазного яблока, припухлость этих участков, похожие на узлы образования, их болезненность при пальпации и др. Диагностировав склерит, можно объяснить появление заболевания сосудистого тракта и уточнить его этиологию.
Кроме описанных форм заболевания склеры, при ревматизме могут проявляться как диффузные гранулематозные склериты, так и в виде перфорирующей склеромаляции. Последняя проявляется появлением на каком-то участке переднего глазного яблока размягчения склеры темного цвета. Раздражение и боли глаза могут быть выражены в различной степени. Несмотря на самые энергичные меры, вплоть до склеропластики, размягчение, захватив довольно большую зону, неуклонно распространяется в глубину и через какое-то время перфорирует стенку глаза. Болезнь завершается сто атрофией.
Наряду с передним отделом ревматоидные склериты могут поражать задний полюс глазного яблока. Хорошо известен, например, злокачественный склерит. Развиваясь вблизи диска зрительного нерва, он часто имитирует внутриглазную опухать и распознается лишь гистологически после энуклеации глаза. Несмотря на диагностическую ошибку, удаление глазного яблока у таких больных оправдано, поскольку болезнь инкурабельна и чревата тяжелыми последствиями. Однако такой склерит наблюдается очень редко.
Гораздо больший практический интерес могут представлять вяло и незаметно протекающие задние ревматические склериты. вызывающие, однако, ослабление склеры и ее растяжение с прогрессированием миопии, особенно у страдающих ревматизмом и детей.
Все формы склеритов у больных ревматизмом рассматривают как единое заболевание с различиями лишь в глубине поражения, локализации, протяженности по поверхности глаза, выраженности субъективных и других симптомов. Их считают проявлением истинного ревматическою процесса в богатой сосудами и мезенхимой эписклере, а также в ткани склеры и поэтому все эти болезни объединяют в единое понятие "ревматоидный склерит". Ведущее значение в его развитии придается аллерготиперрергическим реакциям типа инфекционной аллергии. Успешная терапия, в основном глюкокортикоидами, у большинства больных ревматоидным склеритом подтверждает обоснованность такого взгляда.
Читайте также:


