Эко при уреплазменная инфекция
Уреаплазменная инфекция - это заболевание, которое приводит к развитию хронических воспалительных заболеваний мочеполовой системы, а при лабораторной диагностике выявляется специфический возбудитель, а именно Ureaplasma urealyticum, при условии отсутствия других патогенных микроорганизмов. Ureaplasma urealyticum - это микроорганизмы мельчайших размеров, относящиеся к условно патогенной флоре. Уреаплазма отличается от остальных микроорганизмов способностью переработки мочевины в аммиак. Поскольку возбудитель относится к условно патогенной флоре,
то нередко возбудитель может обитать в организме человека бессимптомно, при условии наличия нормальной микрофлоры мочеполовой системы. Отсюда следует очевидный вывод, что самая надежная защита от уреаплазмоза - это наличие нормальной сбалансированной микрофлоры. Наличие уреаплазмы в организме еще не свидетельствует о патологии.
Считается, что передается данная инфекция половым путем. Однако, с развитие науки и медицины стало известно о существовании других механизмов передачи: от матери к ребенку внутриутробно, через предметы бытового назначения, вследствие наследственной предрасположенности, при трансплантации органов, во время инвазивных медицинских манипуляций.
Возможные причины возникновения инфекции
К причинам, которые могут спровоцировать манифестацию уреаплазменной инфекции, можно отнести: хронический инфекционный процесс в организме, гормональные перестройки (беременность, менструации, аборты, менопауза), климатические факторы, хронический стресс, антибактериальная терапия, нарушение правил личной гигиены.
Проявление у женщин
Уреаплазменная инфекция у женщин проявляется крайне не специфично. К симптомам инфекции можно отнести: болезненные ощущения при половом акте или при мочеиспускании, изменение количества и качества влагалищных выделений, боли внизу живота, которые усиливаются при менструации и коитусе, неприятные ощущения во влагалище, особенно во время полового сношения. Следует помнить, что неправильное лечение уреаплазменной инфекции может привести к бесплодию, поэтому стоит внимательно относиться к любым неприятным ощущениям в области половых органов.
Поскольку в период беременности гормональный фон женщины претерпевает изменений, то уреаплазменная инфекция частый спутник первого триместра беременности, что доставляет женщине крайне неприятные ощущения. Симптомы уреаплазмоза при беременности следующие:
- бесцветные слизистые выделения из половых путей;
- зуд;
- жжение в области влагалища или промежности;
- болезненные ощущения во время мочеиспускания или полового акта;
- повышение температуры тела.
Следует обратить особое внимание на то, что данная инфекция во время беременности является очень опасным состоянием, поскольку может спровоцировать выкидыш или невынашивание. Если же инфекция попадает от матери к плоду, это чревато развитием внутриутробной патологии у ребенка. В случае сохранении беременности достаточно высок риск преждевременных родов, вследствие размягчения шейки матки, что провоцирует её раннее раскрытие. При условии инфицирования ребенка в родах возможно развитие генерализованной инфекции.

Диагностика инфекции основывается на:
- Симптоматике заболевания.
- Самым информативным методом диагностики является мазок с бактериальным посевом, также этот метод позволяет определить чувствительность микроорганизмов к антибактериальным средствам.
- ПЦР-диагностика.
- Серологические исследования крови пациентки.
Как лечить уреаплазмоз во время беременности
Лечение уреаплазменной инфекции во время беременности стоит начинать при наличии угрозы прерывания беременности, риска инфицирования плода или развитие осложнений у самой женщины. Если же таковых рисков нет, то следует наблюдать такую пациентку в динамике. Такая тактика обусловлена тем, что для лечения уреаплазменной инфекции препаратами первой линии являются антибиотики, а многие из них запрещены в период вынашивания малыша. Из этого следует вывод, что подобная терапия должна быть подобрана индивидуально, а также по строгим показаниям и по назначению квалифицированного специалиста.
По возможности терапия должна быть начата не ранее 20 недели беременности. После 20-22 недели беременности следует начать незамедлительную терапию, поскольку высок риск инфицирования ребенка. Помимо антибактериальных препаратов могут быть использованы иммуномодулирующие средства, а также витамины А и Е. При необходимости могут быть использованы противовоспалительные и противогрибковые препараты, особенно в случае присоединения грибкового поражения половой системы женщины.


ЭКО и уреаплазма парвум является достаточно серьезной темой потому, что любые инфекции, передающиеся половым путем, могут создавать препятствия на пути к успешному протоколу.
Уреаплазма стала известна в середине ХХ века, по некоторым данным у больного с уретритом негонококковой этиологии. На данный момент возбудитель принято считать условно-патогенным микроорганизмом, который активизируется при благоприятных условиях. Считается, что из 60% женщин, которые ведут активную половую жизнь, являются носительницами бактерии. По некоторым данным уреаплазмы определяются у женщин с бесплодием. Хотя уреаплазмоз до сих пор не выделяют, как отдельное заболевание и не имеет шифра в Международной Классификацииатогенез заболевания заключается в том, что при попадании в организм, уреаплазма проникает в клетки слизистых оболочек и разрастается в них. Бактерия уреаплазма вырабатывает фермент, ко Болезней. Уреаплазмоз относят к инфекционным заболеваниям, передающимся половым путем. Существует два вида возбудителя: Ureaplasma urealyticum, а также Ureaplasma parvum. Учитывая данные большинства источников, то Ureaplasma parvum в норме находится в микрофлоре здорового человека и не вызывает по сути никаких проявлений. А вот Ureaplasma urealyticum хоть и считается участником здоровой микрофлоры в организме, но при воздействии неблагоприятных условий может вызывать развитие заболевания, поражающее в основном половые органы и органы мочевой системы. В основном существование данного заболевания никак не проявляется, имея бессимптомное течение, не нанося вред организму женщины. Но так бывает не во всех случаях. Толчком в развитии уреаплазмоза могут быть как воздействие внутренних, так и внешних факторов.
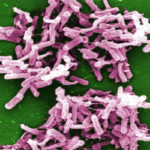
Уреаплазма это бактерия из семейства микоплазм, вызывающая воспалительный процесс в слизистых оболочках органов мочеполовой системы. Этот процесс называется уреаплазмозом.
- нарушения гормонального фона. Уреаплазма может активироваться при возникновении нарушений в работе яичников, к которым привели эндокринные заболевания. В некоторых случаях проявляется на фоне менструации.
- снижение защитных функций организма, а именно снижение иммунитета. Часто проявляется заболевание на фоне лечения иммуносупрессивными препаратами. Ослабленный организм в результате переживания частых стрессовых ситуаций.
- сдвиг в нормальной микрофлоре влагалища, изменение рН среды во влагалище из-за бесконтрольного приема антибиотиков, что приводит к такому заболеванию как вагиноз. На фоне этого заболевания активируются вирусы уреаплазмы.
- на фоне инструментальных лечебно-диагностических процедур. Например, при лечении эрозии шейки матки. После проведения гистероскопии или цистоскопии.
- чрезмерная активность половой жизни с частой сменой половых партнеров. Заболевание активируется из-за проникшей инфекции при незащищенном половом акте. У каждого мужчины имеется свой условно-патогенный источник бактерий, которые влияют на микрофлору женских половых путей.

Таким образом, у женщин проявляется:
- выделения из цервикального канала имеют желтый цвет иногда желто-зеленый с неприятным запахом, что говорит о наличии воспалительного процесса.
- периодические болезненные режущие ощущения в нижней части живота, могут говорить о том, что воспалительный процесс в полости матки и яичниках вызван уреаплазмой.
- проявляется болевыми ощущениями при мочеиспускании, которые больше похожи на чувство жжения и частые позывы к мочеиспусканию.
- неприятные болевые ощущения во время полового акта. Ощущение дискомфорта после полового контакта.
- при затрагивании яичников бактерией уреаплазма появляется болевой синдром в области поясницы, иррадиирущий в область внутренней стороны бедер.
ЭКО и уреаплазма парвум - СИМПТОМЫ
У мужчин симптоматика уреаплазмоза выглядит так:
Уреаплазма при эко - КЛАССИФИКАЦИЯ
Классификация выделяет такие формы:
- носительство. Эта форма проявляется тем, что отсутствуют какие-либо признаки заболевания, выявляется только при исследованиях.
- острое течение. В практике встречается в редких случаях, но проявляется выраженным поражением мочеполовой системы.
- хроническое течение. Возникает вследствие отсутствия лечения острого течения или неправильной тактики лечения, что приводит к хронизации процесса.

Для достоверного получения результатов проводят сразу несколько методов:
- бактериологический метод диагностики. Для этого исследования необходимо взять мазки из влагалища и шейки матки, а так же мочеиспускательного канала. Затем это отделяемое выращивают в специальных средах. Это позволит определить количество бактерий. Таким образом, врач определяет: требуется ли лечение и какой именно препарат необходим.
- метод полимеразной цепной реакции, отличается своей скоростью ответа. Результат можно получить в течение 4-5 часов. С помощью ПЦР можно определить только наличие или отсутствие бактерий, но не их количество. Это, в свою очередь, не дает возможности определения тактики лечения. Этот метод при положительном результате дает толчок к дальнейшему исследованию, но не является методом для проверки эффективности лечения.
- важным исследованием перед ЭКО является серологический метод. Этот метод позволяет определить антитела к антигенам уреаплазм, что очень важно в определении причины бесплодия и предыдущих неудачных ЭКО.
- иногда применяется метод ИФА, но точность в этом методе не велика. Поэтому этот метод не принимают за достоверный и не всегда опираются на его результаты.
Тактика лечения подбирается лечащим врачом строго индивидуально с учетом всех показателей. Лечение должны проходить вдвоем в обязательном порядке. Это необходимо для абсолютного исключения носительства заболевания.
Уреаплазма – это паразит, обитающий на слизистых оболочках мочеполовых путей. На сегодня науке известно свыше 14 видов данных микроорганизмов, однако обычно речь идет о Ureaplasm urealyticum.
Уреаплазма паразит условно патогенный, под этим следует понимать, что она может существовать с нормальной микрофлорой половых органов, не причиняя проблем своему носителю.
Однако при возникновении определенных условий увеличивается уровень микроорганизмов, естественная флора уже не способна противостоять паразитам. В результате развивается воспалительный процесс, заболевание уреаплазмоз.
Наибольшая трудность заключается в том, что патология часто протекает скрыто, не провоцируя симптоматику. Если же пациент замечает симптомы нарушения здоровья, связать их именно с проявлениями уреаплазмоза достаточно сложно, так как симптомы:
- неспецифичные;
- ничем особенным не отличаются;
- могут быть вариантом нормы.
Также такие признаки могут быть симптомами иных патологических состояний. Характерный симптом – слизистые бесцветные выделения из влагалища, они часто не вызывают подозрения на наличие проблем со здоровьем.
В чем опасность уреаплазмы
Носители уреаплазмы – мужчины, при условии здорового образа жизни они через некоторое время полностью исцеляются от инфекции. А вот для женщины заболевание может стать настоящей трагедией, поскольку оно вызывает проблемы с зачатием ребенка.
В самом начале заболевания женщина может отметить первые признаки инфекции в организме, это может быть:
- сильный зуд и жжение в области половых органов;
- дискомфортные ощущения во время полового акта;
- острая боль в брюшной полости, которая носит симптоматический характер;
- выделения со специфическим запахом.
Без лечения патология переходит в хронику, от нее крайне сложно избавиться навсегда. Если своевременно не выявить паразита, он активно размножается, осваивает все больше тканей мочеполовой системы. В запущенных случаях это станет причиной спаек на матке и бесплодия у женщин.
Даже если беременность наступает, очень часто она прерывается выкидышами, заканчивается преждевременными родами. Поэтому когда бесплодная женщина решает делать ЭКО (искусственное оплодотворение), вероятность успешной беременности минимальна, тем более что данная методика при хорошем раскладе дает шанс стать матерью только в 30% случаев.
Перед проведением процедуры ЭКО оба будущих родителя должны пройти полную диагностику организма, сдать комплекс анализов. Если во время обследования у женщины обнаружат высокий уровень паразитов, оплодотворение откладывается, так как уреаплазма и ЭКО вещи несовместимые. Практически в 100% случаев партнеры потеряют плод.
Не исключено, что после комплексного лечения от паразитов многие пары станут родителями даже без помощи современной медицины и науки.
Бывает, что истинная причина бесплодия заключается в уреаплазме, устранив паразитов, удается решить проблему бесплодия.
Способы лечения и профилактики
При уреаплазме применение рецептов нетрадиционной медицины – это сомнительный способ избавления от заболевания. Для получения стойкого положительного результата в обязательном порядке необходимо:
- прибегать к помощи врачей;
- четко следовать их рекомендациям.

Лечение проводят различными методами, в первую очередь применяют антибиотики. Для правильного назначения подобных препаратов следует сдать анализы на степень чувствительности к лекарствам при помощи метода ПЦР.
Обычно врач назначает один из вариантов терапии: вагинальные свечи, спринцевание, курс витаминов, иммуностимуляцию.
Очень хорошо, если во время терапии пациентка придерживается правильного питания, отказывается от вредных привычек, исключает тяжелые физические нагрузки, соблюдает половой покой.
Длительность лечения примерно 14 дней, затем женщина сдает анализ на наличие паразитов, а спустя 3 месяца проводят контрольное исследование.
Даже после прохождения полного курса лечения пара, желающая сделать ЭКО, должна соблюдать меры предосторожности. Необходимо помнить, что уреаплазма передается половым путем, поэтому основные профилактические меры:
- постоянный половой партнер;
- безопасный секс;
- разборчивость в связях.
Уреаплазма при беременности

Случаются ситуации, когда паразитов обнаруживают после наступления беременности. В таких случаях схема терапии проста и универсальна. Однако сложность в том, что лечение далеко не всегда необходимо и эффективно, может принести вред.
Некоторые медики предпочитают не придавать инфекции большого значения. Примечательно, что во многих развитых странах уреаплазмоз не лечат, не считают его заболеванием. Однако, стоит признать крайне негативное влияние уреаплазмы на организм.
Помимо этого, курс лечения сокращает численность паразитов только на некоторое время, через пару месяцев анализы вновь покажут изначальный результат.
Есть мнение, что гарантированно определить, повлияет ли уреаплазма на будущего ребенка и течение беременности невозможно. Медики склоняются к тому, что эти микроорганизмы опасны для женщины лишь при условии сочетания с иными паразитами:
Данный факт объясняется тем, что только в такой комбинации инфекция может подниматься вверх к плоду, провоцируя выкидыш и преждевременные роды. Вопрос о необходимости лечения уреаплазмоза при беременности до сих пор открыт, он всегда должен решаться в индивидуальном порядке, принимая во внимание состояние женщины. Как уреаплазма влияет на беременность расскажет специалист в видео в этой статье.


Уреаплазма: что это за болезнь
Многие семейные пары не имеют детей по причине уреаплазмы, хотя сами этого не знают. Маленькие микроорганизмы населяют мочеполовую систему и могут создать множество проблем, одна из которых бесплодие.
- Parvum – является внутриклеточным паразитом и локализуется преимущественно на слизистой оболочке органов мочеполовой системы;
- Urealyticum – мембранный паразит, играет роль в развитии воспалительных изменений вульвы, влагалища, матки, почек.
Чаще всего бактерии никак себя не проявляют и не беспокоят свою носительницу, ведь в большинстве случаев их обнаруживают в организме вполне здоровой и ни на что не жалующейся женщины.

Часто наличие заболевания диагностируют во время подготовки к ЭКО. Обнаружить внешние признаки уреаплазмы можно в следующих случаях:
- когда есть проблемы с иммунитетом;
- женщина изнуряет себя диетами и физическими нагрузками;
- когда вредные привычки становятся частью жизни;
- пациентка страдает венерическими заболеваниями.
Мужчины выступают в роли носителей бактерий. При здоровом образе жизни через небольшое количество времени микроорганизм самоликвидируется и мужской организм полностью исцеляется.
Уреплазма в большинстве случаев становится проблемой женского бесплодия, а невозможность иметь детей у мужчин от этих микроорганизмов встречается очень редко.
Заболевание передается половым путем. Бытовой путь переноса бактерий почти исключён, так как микроорганизмы погибают в течение сорока восьми часов, покидая организм человека.
Симптомы заболевания
- зуд и жжение в области половых органов;
- выделения, имеющие специфический запах;
- острые боли в области брюшной полости, которые имеют симптоматический характер;
- неприятные ощущения во время полового акта.
Болезнь в запущенной стадии может перейти в хроническую форму, которая плохо поддаётся полному излечению. Часто женщины путают эти симптомы с воспалительным процессом, что приводит потом к бесплодию и, как к следствию, к ЭКО.
Чем опасна уреаплазма

Вовремя не вылеченная инфекция даёт возможность уреаплазме размножаться в мочеполовой системе. Это может привести к следующим проблемам:
- появляются спайки на матке, они могут стать причиной бесплодия;
- если беременность происходит, то она часто прерывается выкидышами;
- также это может привести к преждевременным родам.
Бактерии могут спровоцировать развитие некоторых заболеваний, например,
- пиелонефрит;
- цистит;
- воспаление маточных труб;
- эндометрит.
Уреаплазма может вызывать гибель сперматозоидов, что является ещё одной причиной бесплодия.
Искусственное оплодотворение и микроорганизмы
Перед ЭКО оба будущих родителя проходят комплекс анализов. Если после обследования в организме женщины находят микроорганизмы уреаплазмы, то процедура практически всегда откладывается. Проводить искусственное оплодотворение при наличии бактерий нет смысла, так как это все равно может привести к потере плода.
Лечение проходят оба партнёра. Бывают случаи, что после правильного и комплексного лечения многие пары становятся родителями без помощи науки и медицины. Причина в том, что их бесплодие заключалось только в этом заболевании. Нет уреаплазмы —нет причины бесплодия.
Методы лечения и профилактики
Нетрадиционная медицина достаточно сомнительный метод лечения в этом случае. Поэтому для положительного результата лучше всего воспользоваться помощью специалиста и следовать его чётким предписаниям.

Курс лечения проводится следующими методами:
- лечение антибиотиками, но этот способ терапии применяется только в случае, если пациентка ещё не беременна. Для правильного назначения женщина сдает анализ на чувствительность к антибиотикам методом ПЦР.
- спринцевание;
- иммуностимуляция препаратами;
- вагинальные свечи;
- курс витаминов.
Желательно при лечении придерживаться диеты и исключить вредные привычки. Тяжёлые физические нагрузки придётся тоже отложить на этот период. Рекомендован половой покой.
Курс лечения длится примерно около полумесяца, после чего сдается анализ на наличие инфекции. Через 3 месяца сдается контрольный анализ.
Даже после лечения необходимо соблюдать меры осторожности. Основными методами профилактики заболевания являются:
- безопасный секс;
- постоянный партнёр;
- разборчивость в связях.
Несмотря на то, что порой заболевание никак себя внешне не проявляет, впоследствии оно может стать причиной многих проблем со здоровьем и привести к дорогостоящей процедуре ЭКО.
Уреплазма при ЭКО беременности представляет серьезный риск для будущего ребенка.
Иногда она становится причиной выкидыша. Лечение недуга должно быть своевременным и корректным.
Что такое уреаплазма
Уреаплазма представляет собой микроорганизм, относящийся к мембранным паразитам. По своим параметрам она помещается между вирусами и одноклеточными организмами.

Если человек здоров, уреплазма, обитающая на слизистых, не причиняет ему вреда. Но на фоне снижения иммунитета она стремительно размножается и распространяется. Это приводит к развитию уреаплазмоза.
Женщина, планирующая стать матерью, обязана пройти полное обследование на обнаружение ИППП.
В организм уреаплазма попадает следующими путями:
- Половым.
- Вертикальным.
- Контактным.
- Гемотрансплантационным.
Заражение от животных невозможно. Возбудитель передается только между людьми.
Возбудитель передается на фоне соприкосновения биологической жидкости одного человека со слизистой другого.
Вероятность заражения таким путем снижается, если половые партнеры используют средства химической или барьерной контрацепции.
Передача инфекции осуществляется через кровь. Плод может заразиться от матери во время внутриутробного развития.
Это возможно, если в организме женщины находится генерализованная уреаплазменная инфекция. Возбудитель беспрепятственно проходит сквозь гематоплацентарный барьер.
Он может быть реализован посредством предметов обихода или личной гигиены.
Для заражения нужен контакт человека с вещью, на которую попала биологическая жидкость носителя инфекции.
Передача инфекции осуществляется на фоне пересаживания реципиенту пораженных микроорганизмом органов донора. Также это происходит в результате переливания крови.
Это возможно на фоне нарушения карантинного режима. Еще одной причиной является недостаточное обследование органа, предназначающегося для пересадки.
Уреаплазма и беременность — вещи несовместимые. Но протекает патология обычно бессимптомно.
У многих будущих мам недуг выявляется только после лабораторного обследования.
Иногда заболевание проявляет себя:
- жжением;
- зудом;
- болевым синдромом во время мочеотделения;
- небольшим повышением общей температуры;
- дискомфортом внизу живота.
Недуг может быть острым или хроническим. В зависимости от того, какой именно орган был инфицирован, появляются специфические симптомы.
При сочетании уреаплазмоз и беременность последствия могут быть непредсказуемыми.

Воспаления в матке при заражении уреаплазмой
Опасность для матери заключается в:
- Угрозе выкидыша.
- Инфицировании плодной оболочки.
- Риске преждевременного разрешения от бремени.
- Инфицировании влагалища.
- Угрозе маточного воспаления.
- Развитии серьезных послеродовых осложнений.
Если у матери развилась уреаплазма при беременности последствия для ребенка также могут быть плачевными. Плод подвергается инфицированию. Микроорганизм проникает посредством слизистых родовых путей.

Инфицирование плодовой оболочки из-за уреаплазмы
Это приводит к поражению внутренних органов и систем ребенка. Чаще у новорожденного диагностируется воспаление дыхательных путей.
Уреаплазма и ЭКО плохо сочетаются. Успешная беременность маловероятна. Поэтому перед процедурой отец и мать будущего ребенка обязаны пройти комплексное обследование.
Если уровень паразитов в женском организме достаточно высок, ЭКО откладывается. В ином случае плод будет потерян.
Для выявления заболевания медики прибегают к:
- ПЦР.
- Серологии.
- Бактериологическому исследованию.
ПЦР помогает выявить наличие опасных элементов и оставленных ими в микрофлоре следов. Серология применяется с целью выявления антител к уреаплазмам. Этот способ помогает выявить первопричину выкидыша либо бесплодия.

Анализ ПЦР для обнаружения уреаплазмы
Бактериологическое исследование помогает установить, в какой степени находится патология, и определиться с терапией.
Сочетание уреаплазма и беременность последствия имеет неблагоприятные. Поэтому диагностика должна проводиться сразу после обнаружения первых признаков недуга.
Лечение уреплазмозы должно быть комплексным.
Женщине назначается применение:
- Иммуностимуляторов.
- Пробиотиков.
- Антибиотиков.
На время терапии будущая мама должна придерживаться особой диеты.
Лечиться должны оба родителя. От полового акта в это время нужно отказаться.
Начало терапии зависит от сроков беременности и особенностей ее протекания. Многие гинекологи полагают, что немедленно приниматься лечить патологию следует только при угрозе выкидыша.
Если беременность протекает спокойно, лечение начинается по истечении 30 недели. Это дает гарантию того, что при прохождении через родовые пути ребенок не заразится уреаплазмами.
По мнению других гинекологов, терапию желательно начинать с 20-22 седмицы.
К этому времени у ребенка уже формируются жизненно важные органы.
Врач, поставив диагноз уреаплазма лечение при беременности назначает по индивидуальной схеме.
Антибиотики назначаются только тогда, когда у будущей матери развиваются такие осложнения уреаплазмоза, как гестоз и фето-плацентарная недостаточность.
Женщине прописываются средства, способствующие восстановлению нормальной кишечниковой и влагалищной микрофлоры. Также она обязуется принимать медикаменты, сопутствующие улучшению питания плода и повышению иммунитета.
При лечении этой патологии назначаются антибиотические препараты 3 групп:
- Тетрациклины.
- Фторхинолоны.
- Макролиды.
Тетрациклины сегодня почти не используются. На фоне бесконтрольного использования, чувствительность инфекционных возбудителей к этим медикаментам понизилась.

Тетрациклин для лечения уреаплазмы
По мнению гинекологов, они способствуют возникновению опасных осложнений.
Будущей маме назначаются макролиды. Наилучшим эффектом обладают такие препараты, как Вильпрафен, Сумамед и Азитромицин.
Если воспаление распространяется на мочевыводящие пути, почки или внутренние половые органы, женщине назначаются 2 препарата одновременно.
Ослабленный иммунитет женщины восстанавливается при помощи пребиотиков и пробиотиков. В состав этих медикаментов входят колонии бактерий, которые являются представителями нормальной кишечниковой микрофлоры. Также препараты включают в себя элементы, способствующие жизнедеятельности этих бактерий.
Лучшими пробиотиками считаются Бифибумбактерин, Колибактерин. Из пребиотиков мощным эффектом обладает Лактусан.

Пробиотик Лактусан для избавления от уреаплазмы
Гинеколог может назначить применение гепатопротекторов или антигрибковых лекарственных средств. Прописывается прием Хофитола, Гепабене.
Если воспаление протекает очень остро, местное лечение не назначается.
Когда недуг приобретает хроническую форму, женщине разрешается использовать вагинальные свечи и ванночки, которые обладают противовоспалительным эффектом.
Медикаментозное лечение уреаплазмоз при беременности может быть дополнено народными средствами. Бесконтрольно использовать их во время беременности нельзя, поскольку это может усугубить ситуацию. Перед применением нужно получить консультацию гинеколога.
Средство изготавливается следующим образом:
- залить 4 столовые ложки сухого сырья 4 стаканами только что закипевшей воды;
- накрыть плотно крышкой, обернуть полотенцем, выждать 45 минут;
- хорошо отфильтровать.
Средство выпивается в течение суток. Оптимальная дозировка — 1/2 стакана, четырежды в день. Длительность курса — 21 сутки.
Отвар готовится так:
- смешать 2 чайные ложки травы с таким же количеством боровой матки;
- добавить 2 чайные ложки грушанки;
- 1 чайную ложку залить 3 стаканами только что закипевшей воды;
- проварить 6 минут;
- остудить под крышкой;
- хорошо отфильтровать.
Весь объем выпивается на протяжении 24 ч. Длительность курса — 21 день.
Это средство используется для спринцеваний. Главными показаниями следует считать зуд и жжение. Для приготовления отвара необходимо:
- 4 столовые ложки коры соединить с 2 столовыми ложками боровой матки;
- добавить 2 столовые ложки курильского чая;
- 2 чайные ложки залить 2000 мл остуженного кипятка;
- дождаться закипания, потомить под крышкой 17 минут;
- охладить, отфильтровать.
Этого объема хватает на 4 процедуры. Облегчение наступает уже после второго спринцевания.
Магазинным сладостям во время беременности рекомендуется предпочесть бананы, персики, абрикосы, а также сухофрукты. Большую пользу будущим мамам приносит инжир. Его можно есть как в свежем, так и в засушенном виде.
Количество употребляемого молока желательно снизить. А кисломолочной продукции, сопутствующей восстановлению нормальной кишечниковой микрофлоры, надо есть как можно больше.
Купировать риск рецидива можно, придерживаясь профилактических рекомендаций. Не менее 2 раз в год нужно посещать гинеколога. Это касается обоих половых партнеров.
Читайте также:


