Дисковидный кератит что это такое

Герпетический кератит
Герпетический кератит распространен повсеместно, и заболеваемость им растет во всем мире. С каждым годом отмечается все больше случаев тяжелого течения герпетической инфекции с преимущественным поражением детей и молодых людей. Среди всех воспалительных процессов роговицы на долю герпетического кератита приходится 70%. Такая частота, а также тяжелое течение этой болезни связаны с широким применением кортикостероидов.
Регулярно возникающие эпидемии гриппа, активизирующие латентные инфекции, тоже вносят свою лепту в герпетические заболевания глаз. Вирус простого герпеса (herpes simplex) относится к фильтрующимся нейродермотропным вирусам, которые попадают в организм человека воздушно-капельным , и контактно-бытовым путем, а чаще с детства присутствуют в организме. Об инфицированности вирусом герпеса можно судить по высокому титру специфических антител. Большая часть детей приобретает эти антитела от матери при рождении. Но в течение первого полугода жизни ребенка они исчезают, вследствие чего чувствительность к вирусу герпеса резко повышается. Установлено, что более половины всех детей инфицируются вирусом простого герпеса в возрасте до 5 лет. Почти все взрослые люди являются здоровыми носителями вируса и тем самым могут быть источником заражения. Специфические антитела к часто встречающимся видам вируса герпеса присутствуют почти у каждого шестого здорового ребенка. Вирус по мере усиления его вирулентности вызывает заболевания. Это состояние провоцируют переохлаждения, разнообразные инфекции, нейроэндокринные сдвиги, облучения ультрафиолетом, вакцинации, нервные стрессы и т. д. В таких условиях даже небольшой травмы глаза (так называемой микротравмы) с эрозией эпителия* бывает достаточно для распространения вируса в роговице конъюнктивального мешка. Заболевание нередко имеет характер системного поражения (т. е. патологическим процессом Одновременно затрагиваются различные органы, ткани и системы — кожа, слизистая оболочка, центральная и периферическая нервная система, печень, глаза и др.).
Клинически заболевание может проявляться в виде двух форм: первичного герпеса роговицы, при котором антитела к данному вирусу не вырабатываются, и послепервичного герпеса (что встречается чаще), когда инфицирование уже произошло и образовалось некоторое количество антител. В тех случаях, когда у ребенка имеются роговичный синдром, перикорнеальная или смешанная инъекция глазного яблока, тщательному осмотру в первую очередь подлежит роговая оболочка. Иногда при боковом освещении в поверхностных слоях роговицы видны инфильтраты округлой формы; эпителий над ними может быть приподнят в виде пузырьков, на месте отдельных лопнувших пузырьков обнаруживают поверхностные эрозии, которые хорошо окрашиваются флюоресцеином. В свете щелевой лампы видно, что помутнения расположены субэпителиально, сосудов в роговице нет. Чувствительность оказывается сниженной. Изменений в передней камере и радужной оболочке нет. Эта клиническая картина характерна для герпетического пузырькового кератита (herpes corneae simplex). В отдельных случаях наблюдают поверхностные инфильтраты, соединенные между собой трещинами эпителия в виде ветви дерева (соответственно ходу нервных волокон в роговице). При этом иногда бывает изменен цвет радужки, стушеван ее рисунок, зрачок сужен; имеются спайки радужки с передней поверхностью хрусталика и небольшая гипотония глаза, что указывает на вовлечение в процесс сосудистого тракта. Проба с флюоресцеином особенно четко выявляет дефект эпителия в области инфильтратов; чувствительность роговицы значительно снижена. Этот симптомокомплекс характеризует древовидный герпетический кератит (keratitis discifomis). Нередко соответственно этому помутнению Отмечаются складки десцеметовой оболочки и отложения преципитатов. Поверхность роговицы представляется истыканной, но флюоресцеином не окрашивается. Чувствительность ее снижена. Цвет радужки изменен, зрачок узковат.
Для всех перечисленных форм кератитов характерен незначительный корнеальный синдром, свидетельствующий о нейрогенном характере поражения. На него указывают снижение чувствительности роговицы, морфологические изменения эпителиального покрова и нервов роговицы, отсутствие или небольшая васкуляризация роговицы. У детей одного-полутора лет, а иногда и в более старшем возрасте заболевание может протекать по типу первичного герпеса, который, как и предыдущие формы, тоже часто начинается после лихорадочного состояния ребенка. Иногда этому предшествуют герпетические высыпания на коже и слизистых оболочках. Процесс протекает остро, с болевым синдромом и блефароспазмом. Помутнения в роговице могут быть диффузного характера, с выраженной инфильтрацией не только поверхностных и средних, но и глубоких слоев роговицы. Эпителий, как правило, слущен на большом протяжении. Уже в раннем периоде заболевания в свете щелевой лампы отмечается большое количество новообразованных поверхностных и глубоких сосудов в роговице. Динамическое наблюдение показывает, что процесс, начинаясь в одном сегменте, постоянно, несмотря на лечение, распространяется по всей роговице. Чувствительность ее снижена не только на больном, но и на здоровом глазу. Отмечается поражение сосудистого тракта. Течение длительное, в исходе остаются значительные рубцовые изменения роговицы. Кроме клинической картины и анамнеза, диагноз может быть подтвержден данными серологических исследований (отсутствие или очень низкий титр специфических антител в крови, на что указывает реакция нейтрализации вируса), а также результатами кожной пробы с герпетическим полиантигеном (отрицательные ее показатели при типичной клинической картине помогают поставить диагноз первичного герпеса роговицы). Послепервичный герпес глаза встречается чаще у детей после 3 лет жизни, а у взрослых — на фоне слабого противогерпетического иммунитета, что накладывает отпечаток на клиническую картину процесса. Послепервичный герпетический кератит имеет подострое течение. Инфильтраты преимущественно древовидные или метагерпетические. Корнеальный синдром выражен незначительно, отделяемое чаще серозно-слизистое и скудное. Течение процесса более благоприятное и менее длительное (2—3 недели). Возможны рецидивы, но ремиссии продолжаются до года. При всех видах по-слепервичного герпетического кератита кожная проба с полиантигеном бывает положительной.
Везикулезный кератит
При везикулезном кератите на роговице могут возникнуть проминирующие серые пузырьки, которые лопаются с появлением язвочек. Это происходит из-за отслоения эпителия. В результате чувствительность роговицы понижается. Из-за нарушения трофики регенерация эпителия идет медленно. Заболевание, как правило, одностороннее, но часто рецидивирует. Почти всегда после кератита остается помутнение роговицы.
Древовидный кератит
Древовидный кератит проявляется в образовании серых борозд на месте слившихся пузырьков герпеса. Возникают трещины в эпителии, напоминающие ветви дерева. Такая картина обусловлена распространением процесса по ходу нервных веточек. Заболевание наблюдается более чем в половине всех случаев герпеса. Носит затяжной и вялотекущий характер, возможны осложнения иридоциклитом и иритом. Из-за этого инфекция распространяется глубоко, снижая зрение и оставляя роговицу замутненной.
Метагерпетический кератит Метагерпетический кератит отличается от первых двух поверхностных тем, что это глубокая форма герпеса, возникающая на почве древовидного кератита. Воспалительные процессы в таких случаях охватывают большую площадь и находятся глубоко в строме роговицы. Она, в свою очередь, мутно-серого окраса с многочисленными эрозиями, с белыми рубцующимися изменениями и очертаниями, напоминающими древовидные. Возможны изменения в сосудистой оболочке в виде иридоциклита (переднего увеита), а иногда и заднего увеита с изменениями на глазном дне (отек сетчатки, папиллит). Васкуляризации роговицы не отмечается, или она минимальна. Имеются светобоязнь, боли в области ресниц, блефароспазм. Зрение снижается. Побочным эффектом заболевания всегда являются грубые помутнения роговицы.
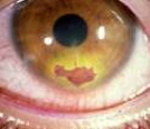
Дисковидный кератит
При нем наблюдается нарастание инфильтрации в виде диска в центре роговицы. Вокруг инфильтрата имеется зона отека.
Происходит изменение инфильтрата в соединительную ткань, без сопутствующих появлений язвочек.
Зрение резко теряет остроту. Бывают рецидивы. Несмотря на многообразие разновидностей герпеса глаза, все они имеют схожие симптомы, что является решающим фактором в дифференциальной диагностике с другими кератитами. Клинико-лаборатор-ная диагностика предполагает взятие соскоба эпителия конъюнктивы и роговицы, где может быть выделен вирус простого герпеса. Кожные пробы с герпетическим полиантигеном положительны при послепервичном и отрицательны при первичном герпесе.
Первая врачебная помощь, как и при других кератитах, направлена на снятие корне-ального синдрома (новокаин, димексид), блокирование воспаления (микродозы кортикостероидов, амидопирин, сульфаниламиды), улучшение трофики (витамины, дибазол и др.).
Лечение в условиях стационара, направлено в основном на задержку развития возбудителя, повышение местного и общего иммунитета, улучшение трофики и регенерацию роговицы. Используют прежде всего противовирусные средства в виде форсированных инстилляций (через каждые 5—10 мин): Отдельно или в комбинации друг с другом растворы идоксуридина (керецид), 0,1%-ный раствор дезоксирибонуклеазы в 0,03%-ном растворе сульфата магния. В дальнейшем по мере стихания острых явлений частоту инстилляций уменьшают до 6—8 раз в день. Интерферон в каплях применяют 4—5 раз вдень (150—200 ЕД), 0,25—0,5%-ную фло-реналевую, 0,5%-ную теброфеновую или 0,25%-ную оксолиновую мази 2—3 раза вдень. Если в течение 7—10 дней улучшения не наступает, то противовирусный препарат меняют. Полезно лечение иммуномо-дуляторами: пирогенал в виде глазных капель (100—300 МПД/мл) и инъекций под конъюнктиву, инстилляций полиакриламида и полудана 3—4 раза в день. Назначают ми-дриатические средства, а в случае присоединения вторичной инфекции — антибиотики (1%-ная тетрациклиновая или эритромициновая мазь) и сульфаниламидные препараты (30%-ный раствор сульфацил-натрия, 10%-ный раствор сульфапиридазина). Обязательно назначают витамины А, С, группы В и никотиновую кислоту, применяют новокаин, дибазол, салицилаты, супрастин, димедрол, тавегил и др. Эффективны также аутогемоте-рапия, бета-глобулин (вводят внутримышечно и под конъюнктиву), герпетический полиантиген. Для предупреждения распространения процесса соскабливают эпителий и прижигают эфиром, спиртом или йодом, выполняют электрокоагуляцию, невротомию (трепаном или ножом), частичную послойную кератопластику, назначают лечение лучами Буши, а в последнее время и лазеркОагуляцию (Краснов М.М., 1977). Осуществляют комплекс воздействий, способствующих рассасыванию помутнений: электро- (фоно-) форез гидрохлорида этилморфина, хлорида кальция, лидазы, цистеина, амидопирина, йодида калия, лекозима, алоэ, стекловидного тела; кислородная терапия и др.

Дисковидный кератит (keratitis disculosus) характеризуется образованием глубокой инфильтрации в виде диска, располагающегося в центре роговицы. Роговица в этой области утолщена, появляются складки задней пограничной пластинки, пузыревидные отслоения эпителия. Вокруг инфильтрата имеется зона отека (рис. 94). Инфильтрат обычно не изъязвляется, но постепенно замещается соединительной тканью. Резко снижается зрение, отмечаются рецидивы.
Несмотря на многообразие разновидностей герпеса глаза, их объединяет ряд характерных признаков, являющихся решающими в дифференциальной диагностике с другими видами кератитов:
- характерным элементом является пузырек, а форма инфильтрации чаще древовидная или ландкартообразная;
- цвет инфильтрации серый;
- чувствительность роговицы на обоих глазах снижена или отсутствует, но имеется тригеминальная невралгия;
- васкуляризация роговицы, как правило, отсутствует (после первичный герпес);
- течение кератита упорное, длительное, с обострениями и ремиссиями;
- поражается один глаз преимущественно;
- возникновение кератита чаще связано с перенесенными общими заболеваниями и повреждениями глаза;
- из соскоба с эпителия выделяют вирус простого герпеса;
- возбудитель заболевания резистентен к антибиотикам и сульфаниламидным препаратам;
- имеются внутриклеточные специфические антитела (после первичный герпес);
- кожные пробы с герпетическим полиантигеном положительные при послепервичном и отрицательные при первичном герпесе.
Лечение офтальмогерпеса предусматривает воздействие на еще не поврежденные вирусом ткани в целях их защиты; ткани, поврежденные вирусом; сопутствующую воспалительную реакцию; коллагеновый некроз стромы роговицы; рубцовые изменения поврежденных тканей; специфические защитные факторы; факторы неспецифической резистентности.
Выбор метода лечения определяется клинической формой и стадией заболевания с учетом предшествующего лечения, общего состояния организма и наличия сопутствующих заболеваний. Из нуклеозидов эффективны аденинарабинозид (АРА-А), 5-бромуридин, а также оксолин, теброфен, флореналь, госсипол.
С целью пролонгирования действия лекарственных средств создана новая оригинальная лекарственная форма — растворимые глазные лекарственные пленки (ГЛП) с противовирусными препаратами.
Значительный прогресс в лечении офтальмогерпеса связан с применением в клинической практике отечественными офтальмологами высокоактивных препаратов — концентрированного лейкоцитарного интерферона и его индукторов. Использование интерфероногенов для лечения наиболее тяжелых форм офтальмогерпеса имеет значительные преимущества по сравнению с лечением противовирусными химиопрепаратами (йоддезоксиуридин, оксолин, теброфен и др.).
Терапевтический эффект отмечен при внутримышечном введении продигиозана по 50—100 мкг 1 раз в 3 дня, пирогенала в дозе 50—100 мкг/мл по схеме: в 1-й день ОД мл, в последующие 9 дней увеличивают дозу на 0,1 мл, затем 10 дней по 1,0.
В комплексном лечении офтальмогерпеса с успехом применяют физические методы: рентгенотерапию, микроволновую терапию, ультразвук, диадинамотерапия, лекарственный электрофорез, фонофорез.
Положительное влияние на течение тяжелого офтальмогерпеса оказывает магнитотерапия. При воздействии переменного магнитного поля значительно уменьшаются боль и светобоязнь, улучшается трофика роговицы.
В последние годы наметилась тенденция к комплексному использованию средств противовирусной терапии и микрохирургических методов. Предложен метод аргонлазеркоагуляции для лечения герпетического кератита, позволяющий строго дозировать интенсивность воздействия на патологический очаг.
Левамизол может быть рекомендован для лечения больных с тяжелыми хроническими вялотекущими формами герпетических поражений на фоне сниженной иммунореактивности по схеме: 2,5 мг на 1 кг массы тела, суточная доза 2—4 драже (одно драже 50 мг), 2 дня подряд еженедельно до стихания клинических проявлений заболевания. С целью профилактики рецидивов левамизол назначают в дозе 2—4 драже 1 раз в неделю.
Хорошие результаты получены при системном применении нестероидных противовоспалительных средств (бутадион, метацил, индометацин и др.). В случае выраженного аллергического компонента эффективна терапия фенкаролом, перитолом или другими противоаллергическими препаратами. При уменьшении образования интерферона показано системное применение или введение под конъюнктиву индукторов интерферонообразования: продигиозана, пирогенала, полудана.
Обязательно назначают средства, улучшающие трофику витамины А, группы В, С и РР, новокаин, дибазол, салицилаты, хинин, супрастин (димедрол, тавегил и др.). Используют средства, повышающие иммунитет: у-глобулин, инактивированную вакцину, герпетический полиантиген, проводят аутогемотерапию.
Проводят вмешательства, направленные на предотвращение распространения процесса: соскоб эпителия и прижигание эфиром, спиртом, спиртовым раствором йода; гальванокаутеризацию, нейротомию (трепаном или ножом), частичную послойную кератопластику, воздействие лучами Букки, а в последнее время и лазерко-агуляцию.
Осуществляют комплекс воздействия, способствующих рассасыванию помутнений: электро(фоно)форез дионина, хлорида кальция, лидазы, цистеина, амидопирина, йодида калия, алоэ, стекловидного тела; оксигенотерапии и др.
Больные, страдающие рецидивирующим офтальмогерпесом, должны находиться под диспансерным наблюдением. Необходимо упорядочить режим труда этих больных, по возможности исключить факторы, способствующие возникновению рецидивов болезни, проводить общее клиническое обследование для выявления сопутствующих заболеваний, а при возникновении опасности повторного обострения осуществлять специальные профилактические мероприятия.
Вирусный кератит – воспалительное поражение роговицы глаза, вызванное вирусной инфекцией. Вирусный кератит проявляется пузырьковыми высыпаниями, отеком и покраснением глаза, роговичным синдромом, изъязвлением и помутнением роговицы, снижением зрения, невралгическими болями. С целью диагностики вирусного кератита проводят биомикроскопию, конфокальную и эндотелиальную микроскопию, пахиметрию и кератометрию, проверку остроты зрения, определение чувствительности роговицы, культуральное, ПЦР, ИФА исследования. Для лечения вирусного кератита назначают противовирусные, иммуномодулирующие, антибактериальные средства, анальгетики, НПВС, антиоксиданты, витамины, физиотерапию; при необходимости выполняют соскабливание пораженного эпителия или кератопластику.
Общие сведения
Вирусный кератит является одним из проявлений общей вирусной инфекции; чаще поражает детей и людей молодого возраста. Воспалительный процесс при вирусном кератите может быть поверхностным (затрагивать только эпителий и верхние слои стромы) или глубоким (захватывать всю строму). Вирусный кератит сопровождается уменьшением прозрачности роговицы и понижением остроты зрения, может осложняться развитием некроза роговицы, абсцессов и изъязвлений.

Классификация вирусных кератитов
Воспаление роговой оболочки глаза чаще развивается и тяжелее протекает при ее поражении вирусами простого (ВПГ) и опоясывающего герпеса, относящимися к фильтрующим нейродермотропным вирусам.
Выделяют несколько видов вирусного кератита герпетической природы: первичный (первичное инфицирование) и постпервичный (активация латентного вируса). Герпетическая инфекция длительный период может находиться в неактивном состоянии, ее резервуаром является эпителий конъюнктивы и ганглий тройничного нерва.
По вариантам клинического течения в офтальмологии различают вирусный кератит точечный, везикулезный, древовидный, метагерпетический, дисковидный и диффузный кератоувеит.
Причины вирусного кератита
Причиной вирусного кератита является заражение аденовирусной, герпетической инфекцией, вирусами ветряной оспы, кори, эпидемического паротита. Развитию вирусного кератита может способствовать отсутствие своевременной терапии аденовирусного конъюнктивита.
Предрасполагающими факторами возникновения вирусного кератита являются повышение проницаемости или нарушение целостности роговицы глаза, ослабление общего и местного иммунитета, частые эмоциональные стрессы, переохлаждение организма.
Герпетический кератит может быть спровоцирован другими ОРВИ и гриппом, способствующими снижению иммунной защиты и активации возбудителя латентной инфекции.
Симптомы вирусного кератита
Для вирусного кератита характерно длительное течение заболевания с частыми рецидивами; наличие пузырьковых высыпаний, инфильтратов неправильной или древовидной формы; снижение чувствительности роговицы; сопутствующая невралгия тройничного нерва.
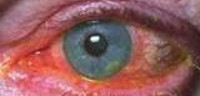
Первичный герпесвирусный кератит проявляется остро; протекает с высыпаниями на губах, слизистых, крыльях носа, веках. При этом отмечаются светобоязнь, слезотечение, покраснение глаз, болевые ощущения, отек и помутнение роговицы, развитие вторичной инфекции, лимфаденопатия. При вскрытии пузырьков развиваются эрозии и язвочки.
Послепервичный герпесвирусный кератит наблюдается у детей, ранее переболевших ветряной оспой, и у взрослых на фоне ослабления иммунитета. Течение заболевания – подострое, продолжительность – 2-3 недели. Выделения из глаза - незначительные, серозно-слизистые, роговичный синдром слабо выраженный. С каждым последующим обострением вирусного кератита продолжительность заболевания увеличивается, развивается более глубокое поражение роговицы и более резкое снижение зрения.
Точечный вирусный кератит протекает без выраженной клиники, характеризуется точечными помутнениями роговицы. При везикулезном вирусном кератите на роговице наблюдаются мелкие, полупрозрачные пузырьки, которые довольно быстро лопаются с образованием язвочек.
При древовидном вирусном кератите наблюдаются мелкие инфильтраты в эпителии и передних слоях стромы; на месте изъязвленных и слившихся вместе герпетических пузырьков отмечаются характерные серые линии в виде ветвей дерева, идущие по ходу поверхностных роговичных нервов. Древовидный кератит протекает вяло, но упорно, обычно сопровождается развитием поверхностной язвы размером 1-1,5 мм и невралгическими болями.
Метагерпетический кератит характеризуется длительным течением с тяжелым поражением стромы роговицы, выраженным роговичным синдромом, образованием глубоких воспалительных инфильтратов и массивных эрозий. Роговица разбухает и приобретает серо-мутный оттенок; после затухания остроты процесса на ней остается грубое помутнение, значительно нарушающее зрение, возможна перфорация. Метагерпетический вирусный кератит сочетается с передним увеитом (иридоциклитом), отеком сетчатки.
Для дисковидного вирусного кератита типично образование в центральной зоне роговицы серовато-белого очага в виде диска, сопровождающееся выраженным отеком и воспалением роговицы, конъюнктивы и век, повышением внутриглазного давления, значительным снижением чувствительности роговицы. Дисковидный кератит может продолжаться от нескольких месяцев до года, его исход – глубокое помутнение роговицы и резкое понижение остроты зрения.
Нейрогенный кератит возникает при поражении первой ветви тройничного нерва и обычно сопровождается герпетическими высыпаниями и сильными невралгическими болями по ходу его разветвления, иногда - склеритом, невритом зрительного нерва или параличом глазных мышц, развитием вторичной глаукомы.
Диагностика вирусного кератита
Диагностика вирусного кератита основывается на изучении симптомов и особенностей течения заболевания, его связи с перенесенной вирусной инфекцией; данных наружного осмотра, визометрии, лабораторных и инструментальных исследований.
Оценить состояние роговицы помогает проведение биомикроскопии глаза, конфокальной и эндотелиальной микроскопии роговицы, пахиметрии и кератометрии, определение чувствительности роговицы. Для обнаружения эрозий и язв роговицы выполняется флюоресцеиновая инстилляционная проба.
Выявление и идентификация возбудителя вирусного кератита проводится при помощи культурального исследования, ПЦР мазка с конъюнктивы и роговицы. Титр вирусоспецифических антител в сыворотке крови определяют методом ИФА. Вирусный кератит дифференцируют с другими видами кератита: грибковым и бактериальным кератитом.
Лечение вирусного кератита
Лечение вирусного кератита проводится комплексно; терапия направлена на подавление вирусной инфекции, стимуляцию местного и общего иммунитета, регенеративного потенциала роговицы.
В рамках этиотропной терапии вирусного кератита назначают инсталляции противовирусных препаратов (интерферона, ацикловира, дезоксирибонуклеазы) и индукторов интерферона, закладывание теброфеновой, бонафторовой и оксалиновой мазей. При тяжелом вирусном кератите также показан пероральный прием больших доз противовирусных средств (ацикловира). Для коррекции иммунного статуса применяются левамизол, экстракты вилочковой железы, внутримышечные инъекции неспецифического гамма-глобулина.
С целью профилактики вторичной инфекции при вирусном кератите местно могут быть назначены растворы антисептиков (сульфацетамид), антибактериальные мази (тетрациклиновая или эритромициновая).
В курсе лечения вирусного кератита используют обезболивающие (новокаин, анальгин), антигистаминные препараты (хлоропирамин, дифенгидрамин), НПВС (фенилбутазон, индометацин), ингибиторы ферментов протеолиза (апротинин), мидриатики (атропин, циклопентолат), антиоксиданты (витамин E, метилэтилпиридинол), витамины (A, С, PP, группы B).
При герпетических язвах проводят криоаппликацию, лазерную коагуляцию; для улучшения кровоснабжения и трофики роговицы - диатермию, диадинамические токи, лекарственный электрофорез, стимуляцию регенерации гелий-неоновым лазером. Кортикостероиды при вирусном кератите могут применяться только в очень малых дозах в виде капель при полной эпителизации роговицы в регрессивном периоде заболевания.
В случае отсутствия результатов медикаментозного лечения вирусного кератита и прогрессирования изъязвления роговицы показано хирургическое вмешательство: при поверхностных формах – соскабливание пораженного эпителия, при глубоких формах - послойная или сквозная кератопластика с последующей реабилитационной и противорецидивной терапией.
При частых обострениях вирусного кератита (офтальмогерпеса) необходима вакцинация противогерпетической вакциной.
Прогноз и профилактика вирусного кератита
Глубокие вирусные кератиты, протекающие с изъязвлением роговицы, приводят к стойкому интенсивному помутнению роговой оболочки глаза, резко снижающему остроту зрения.
Среди многих заболеваний роговицы одно из первых мест по частоте и тяжести течения в настоящее время занимают герпетические кератиты. Они часто поражают людей молодого возраста и детей.
Герпес стал одной из наиболее частых инвалидизирующих инфекций переднего отдела глаза. По клиническому течению различают несколько форм герпетического кератита: точечный, везикулезный, древовидный, метагерпетический, дисковидный и глубокий диффузный увеокератит.
Часто наблюдается переход более легкой поверхностной формы в тяжелую глубокую. Заболевание может начаться в радужке или в цилиарном теле, а затем перейти на роговицу.
Все виды герпетического поражения роговицы объединяют общие признаки:
- Частая связь с предшествующими общими инфекционными болезнями.
- Нейротрофический характер болезни — понижение чувствительности роговицы обоих глаз.
- Невралгические боли.
- Замедленная регенерация и рецидивирование.
- Заметные изменения видимых нервов роговицы.
Герпес относится к числу фильтрующихся нейродермотропных вирусов. Входными воротами при внедрении вируса в организм человека являются кожа и слизистые оболочки ротовой и носовой полости, глотки и мочеполовых органов, а также конъюнктива.
Эпителий покровных тканей служит также резервуаром, где хранится в неактивном состоянии вирус герпеса. Для попадания вируса в организм требуется хотя бы небольшое нарушение целостности покровов или повышение их проницаемости. Инокуляция вируса чаще происходит в раннем детском возрасте. Заражение может произойти во время родов, когда вирус попадает из зараженных половых путей матери в верхние дыхательные пути или конъюнктиву новорожденного. Позднее вирус в организм ребенка попадает при поцелуе, сосании, при кормлении с ложечки, побывавшей во рту матери и т.д.
Вирус может попасть также воздушно-капельным и гематогенным путем. Герпетическая инфекция длительное время, а иногда всю жизнь может оставаться латентной. Среди факторов, провоцирующих герпес, на первом месте стоят лихорадочные заболевания. В провокации герпетического кератита играют роль микротравмы роговицы. Герпетические заболевания могут возникнуть после переохлаждения, длительного пребывания на солнце. Способствуют развитию заболевания также авитаминозы, особенно B1. Из эндокринных факторов, провоцирующих герпес, следует указать на менструальный цикл, климактерический период, беременность.
Везикулезный кератит относится к поверхностным формам герпеса. Он характеризуется тем, что на роговице в любом ее отделе появляются мелкие, полупрозрачные пузырьки, приподнимающие поверхность эпителия. Пузырьки довольно быстро лопаются и образуются язвочки. Чувствительность роговицы резко снижается. Регенерирует эпителий очень медленно.
Если присоединяется вторичная инфекция, то приобретается гнойный характер инфильтрата с соответствующими последствиями. Если герпес не осложнен, то в случае вовлечения в процесс боуменовой оболочки, после заживления остается нежное помутнение роговицы.
Древовидный кератит обычно сопровождается, кроме свойственной кератитам симптоматики, невралгическими болями. Невралгия. в области первой или второй ветви тройничного нерва может быть весьма выраженной даже тогда, когда явления раздражения не очень сильны. После слущивания эпителия воспалительный очаг превращается в поверхностную язву шириной в один-полтора миллиметра. Древовидный кератит протекает вяло и упорно, часто сопровождается иритом или иридоциклитом.
Не так редко древовидный кератит распространяется на глубокие слои стромы, трансформируясь в дисковидный, в диффузный интерстициальный или в метагерпетический кератит. Переход древовидного кератита в метагерпетический особенно часто стал наблюдаться в связи с широким применением кортикостероидов.
В результате образования метагерпетического кератита на поверхности роговицы образуется обширная эрозия, появляются свежие очаги. Очаг изъязвления имеет ландкартообразные очертания, напоминающие амебу. Почти вся роговица вокруг отечна.
Клиническая картина довольно пестрая: местами очаг рубцуется, местами видны эпителиальные вздутия, пузырьки, свежие древовидные образования. Кератит сопровождается иридоциклитом, иногда даже гнойным. Процесс длится месяцами, может давать кратковременные ремиссии. Через длительные промежутки времени могут наступать разной тяжести рецидивы. В исходе всегда остаются грубые помутнения роговицы.
Дисковидный кератит — полиэтиологичен. Он наблюдается также при herpes zoster, натуральной оспе и осповакцине, ветряной оспе, эпидемическом паротите, аденовирусной инфекции и др. Но
эти инфекции поражают глаз реже. В типичных случаях болезнь начинается с отека эпителия в центральной или парацентральной зоне роговицы. Отек довольно быстро распространяется на строму, которая значительно утолщается, затем в толще формируется серовато-белый круглый очаг, размером 3-6 мм, нередко с насыщенно белым небольшим пятнышком в центре. Могут быть складки десцеметовой оболочки, в области очага на задней поверхности роговицы — преципитаты.
Диффузные интерстициальные кератиты приходится дифференцировать с паренхиматозным кератитом туберкулезной и люэтической этиологии (чаще у маленьких детей).
Диагностическое значение имеют вирусологические исследования роговичных соскобов. Наиболее эффективным методом лабораторной диагностики является обнаружение антигена в соскобах конъюнктивы методом флуоресцирующих антител. Цитологический метод позволяет установить особенности клеточной реакции.
Опоясывающий лишай роговицы — herpes corneae zoster, как и herpes zoster век наблюдается при поражении первой ветви тройничного нерва. Роговица поражается только тогда, когда в процесс вовлекается n. nasociliaris. Высыпанию герпеса предшествуют обычно невралгические боли в области разветвления первой ветви тройничного нерва. На роговице появляются пузырьки такие же, как на коже век, лба, лица, губ. Они довольно крупные, располагаются глубже, чем при простом герпесе, поэтому после заживления остается более интенсивное помутнение. Чувствительность роговицы всегда отсутствует, часто в процесс вовлекаются радужка и цилиарное тело.
Могут быть склериты, невриты зрительного нерва и параличи глазодвигательных мышц. При этом заболевании долго держатся невралгические боли.
После перенесенного заболевания остается стойкий иммунитет. Вызывается заболевание вирусом, по своей природе идентичным вирусу ветряной оспы. Встречается преимущественно у взрослых и людей пожилого возраста, у детей — редко и обычно в возрасте 10-15 лет. У них процесс протекает более остро, но разрешается болезнь быстрее, чем у взрослых.
должно быть направлено на борьбу с вирусом герпеса, на усиление сопротивляемости организма, стимуляцию регенеративной способности роговицы. Применяются препараты, которые нарушают синтез нуклеиновых кислот и тем самым подавляют размножение вируса.
К таким препаратам относится диоксуридин (0,1% керецид), который закапывают 6-10 раз в течение 10-14 дней, но не более, так как оказывает токсическое влияние на конъюнктиву и роговицу. Противовирусной активностью обладает оксолиновая мазь 0,25-0,5%, взаимодействующая с вирусными частицами в фазе внеклеточного существования.
Применяются: теброфеновая мазь 0,25-1% 3-4 раза в день, 0,5% водный раствор бромуридина 6 раз в день или в виде ГЛП, 0,1-0,5% раствор глудантана, 0,5-1% флореналь в виде мази, капель и ГЛП.
Наиболее эффективна 0,05% бонафтоновая мазь, которая закладывается 3 раза в день; при вирусемии бонафтон назначают внутрь по 50 мг 4 раза в день. Ацикловир в виде 3% мази хорошо сочетается с интерфероном. Лейкоцитарный интерферон можно вводить под конъюнктиву по 0,3-0,5 (при глубоких кератитах), закапывать в конъюнктивальный мешок 6-8 раз в день.
Применяются индукторы интерферонообразования(пирогенал-мукополисахарид бактериального происхождения, 100 МПД в 1 мл физиологического раствора 4-6 раз в день, доза 100-300 МПД, а также полиглюкин, полиакриламид, полудан в каплях 5-6 раз в день, парабульбарно в концентрации 100 мг в 1 мл № 5-10).
Закапывают в глаз фермент дезоксирибонуклеазу (0,1% раствор), приготовленную на 0,3% растворе сульфата магния 4-5 раз в день. Форма, тяжесть и течение заболевания связаны с изменениями в иммунологическом статусе больных, поэтому применяются иммуностимуляторы и иммуномодуляторы — левамизол по 150 мг ежедневно 3 дня подряд в неделю в течение 1 месяца. Через 3-6 месяцев — повторный курс. Вакцина внутрикожно по 0,2 (№ 5) с интервалом 1-2 дня между ними.
Неспецифический гамма-глобулин в виде капель, подконъюнктивальных инъекций по 0,3 1 раз в 2-3 дня № 5 и внутримышечно 5 мл 1 раз в 2-3 дня № 5, гипериммунная сыворотка реконвалесцентов, сухая донорская плазма. В качестве иммунокорректора применяется нуклеиновая кислота или нуклеиновокислый натрий в дозе 0,4 до 1,0 г в сутки в 3-5 приемов ежедневно 10-30 дней и 3% 3 раза в день в виде капель.
Для борьбы со вторичной инфекцией и ее предупреждением инстилляция 30% раствора сульфацила натрия, 10% раствора сульфапиридазина, а также антибиотики в виде мазей (1% тетрациклиновая, дибиомициновая, эритромициновая).
Для лечения герпетических язв применяется корнеопласт — размельченная деэпителизированная, силиковысушенная или свеже консервированная по Филатову В.П. нативная роговая оболочка глаз человека и животных (крупный рогатый скот, свинья, овца и др.)
В нем имеется коллаген и высокоспецифичный кератинсульфат, который определяет функциональные тканевые свойства и содержится только в роговице, поэтому обладает хорошим лечебным эффектом. Для улучшения метаболических процессов в тканях глаза и организма применяют внутримышечно инъекции витаминов В1, В6, А, аскорбиновую кислоту, местно 0,5% тиаминовую мазь, капли с рибофлавином, цитралем, аскорбиновой кислотой, глюкозой.
Для терапии различных форм герпетических кератитов применяется пчелиный яд, мед, рентгеновские лучи Букки, криотерапия, лазеркоагуляция, диатермокоагуляция, ультразвуковая терапия, диатермия, которые улучшают кровоснабжение и трофику, диадинамические токи, электрофорез с различными лекарственными веществами, стимуляция гелий-неоновым лазером. При болях анальгетики (анальгин, амидопирин) и периорбитальные новокаиновые блокады.
Для профилактики и лечения иридоциклита — мидриатики. В случае повышения внутриглазного давления — диакарб по 0,1-0,25 2 раза в день, глицероаскорбат.
После стихания острых процессов применяются кортикостероиды в малых и очень малых дозах. Соскабливание инфильтрата и туширование герпетической эрозии 5% йодной настойкой или 20% сернокислым цинком или эфиром, или раствором перекиси водорода. Можно повторять до 2-3 раз. После этих манипуляций в глаз закапывают дезинфицирующие капли и мази.
При отсутствии эффекта от медикаментозной терапии и прогрессировании язвенного процесса показана лечебная послойная или сквозная кератопластика. Далее проводится диспансеризация с реабилитационной терапией и противорецидивным лечением. В качестве реабилитационной терапии применяют полиакриламид, полиглюкин, мягкие контактные линзы, солкосерил, цитраль, 5-10% масляный раствор токоферола.
При буллезной кератопатии — глазные ванночки с 10 или 20% раствором глюкозы с закладыванием 0,5% тиаминовой мази. ГЛП прополис 1 раз в сутки в течение 7-10 дней. Коллализин в дозе 10 КЕ в виде капель и субконъюнктивально ежедневно 1 раз в концентрации 10 КЕ в 0,5% растворе новокаина № 10-15.
Противорецидивное лечение начинают в холодном периоде через 3-4 недели после полного исчезновения клинических признаков воспаления — иммунокоррекция Т-активином по 50 мг через день № 9 каждые — 6 месяцев, левамизолом по 150 мг 1 раз в неделю в течение 2-3 месяцев. Курс можно повторять 2 раза в год. Вакцинотерапия при частых обострениях офтальмогерпеса.
Читайте также:


