Дисбактериоз отсутствие лакто и бифидобактерий
По телевизору часто можно увидеть рекламу о всевозможных средствах против такого страшного недуга, как дисбактериоз. Однако в международной классификации болезней такого диагноза не существует. Но кто из нас не сталкивался с вздутием живота, метеоризмом или дискомфортом после еды? Как же так получилось что симптомы есть, а болезни нет?
Рассмотрим подробнее, что представляет собой дисбактериоз кишечника, симптомы и причины этого патологического состояния, а также нужно ли его лечить или оно проходит самостоятельно.
Что такое микрофлора кишечника и зачем она нужна
Самое большое количество микроорганизмов находится в кишечнике. Это различные лакто- и бифидобактерии, кишечные палочки, дрожжи и энтерококки. Некоторые из них являются полезными для организма, а некоторые — условно патогенными, то есть способными при определенных обстоятельствах привести к заболеванию.
Но пока баланс между ними сохраняется, организм человека от своих носителей получает ряд полезных функций. Это укрепление иммунной системы, уничтожение токсинов и канцерогенов, обеспечение клеток дополнительной энергией, выработка некоторых витаминов.
Лакто- и бифидобактерии относятся к полезным микроорганизмам. Их цель — борьба с патогенными микробами и сдерживание роста их численности.
Чем опасна патогенная микрофлора
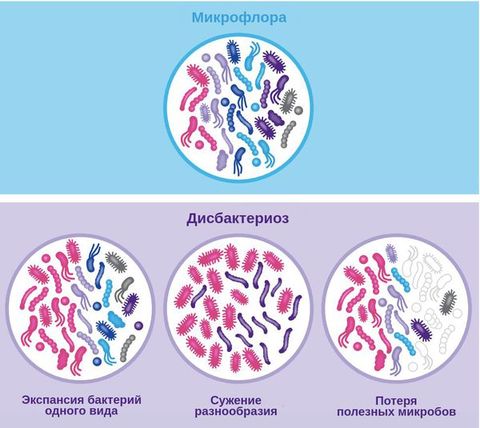
Баланс в кишечнике является стимулятором иммунной системы. При дисбактериозе иммунитет угнетается, что приводит к частым простудным заболеваниям, а также к обострению хронических патологий.
Длительное господство патогенных микроорганизмов в кишечнике может приводить к воспалительным процессам слизистой оболочки. Это увеличивает риск развития различных патологических новообразований.
Микробный дисбаланс также способен приводить к неполному усвоению полезных веществ из продуктов питания. Недостаток микроэлементов и витаминов приводит к анемии, авитаминозу и другим дефицитным состояниям.
Нередко проблемы с кишечником провоцируют кожные заболевания, Например, угревая сыпь в зрелом возрасте является частым спутником дисбактериоза.
Поэтому, несмотря на то, что этот синдром не является болезнью, обращение к врачу и лечение все же необходимо.
Основные причины дисбактериоза
Привести к патологическому состоянию кишечника могут самые разные факторы. Но самой главной причиной является прием антибиотиков. Антибактериальные препараты, даже при правильном подборе дозы, действуют негативно на положительные микроорганизмы. Поэтому совместно с такими лекарствами всегда нужно принимать препараты, которые направлены на защиту микрофлоры кишечника.
К другим причинам врачи относят:
- заболевания ЖКТ (синдром раздраженного кишечника, колит, кишечные инфекции);
- паразитарное заражение;
- иммунодефицитные состояния (после химиотерапии, ВИЧ);
- пороки развития системы пищеварения.
Микрофлора кишечника очень чувствительна, и привести к дисбалансу могут самые разные причины. Это также может быть перемена климата, неправильное питание, жесткие диеты, частые стрессы, еда на ходу.
Как проявляется патология

Признаки дисбактериоза зависят от индивидуальных особенностей организма. Их можно разделить на местные и общие.
- метеоризм;
- дискомфорт в животе;
- бледность кожи;
- запоры;
- отеки;
- вздутие живота.
- интоксикация;
- анемия;
- обезвоживание;
- снижение массы тела;
- нарушение обмена веществ.
Если возник дисбактериоз, симптомы у взрослых могут проявляться в снижении работоспособности, ухудшении общего самочувствия, а также пищевой аллергии на некоторые продукты.
Формы и стадии дисбактериоза
Это болезненное состояние развивается поэтапно, поэтому симптоматика на начальных стадиях либо отсутствует, либо незначительная.
Характеризуется незначительным снижением количества эшерихий (кишечная палочка). Они борются с гнилостными микроорганизмами, а также участвуют в водно-солевом и липидном обмене. Количество бифидо- и лактобактерий остается в норме.
Количество кишечных палочек уменьшается. В результате начинается рост патогенной флоры. Возникает дефицит лакто- и бифидобактерий.
Количество полезных бактерий значительно снижается. Возникает дисбаланс. Патогенные микроорганизмы начинают оказывать негативное влияние на работу ЖКТ.
Полностью отсутствуют лакто- и/или бифидобактерии. Патогенная микрофлора приводит к деструктивным процессам в кишечнике.
Дисбактериоз может развиваться как в тонкой, так и в толстой кишке. Такое патологическое состояние может возникать не только в кишечнике. Существует еще вагинальный дисбактериоз, который возникает во влагалище женщины. Привести к нему могут гормональные изменения, злоупотребление местными антисептическими средствами, прием антибиотиков и иммуномодуляторов.
Прием у врача и диагностика

При возникновении неприятных симптомов со стороны кишечника, а также при общем плохом самочувствии нужно обратиться на прием к гастроэнтерологу. Если нарушение микрофлоры возникло в результате инфекционного заболевания, то рекомендуется консультация врача-инфекциониста.
Предварительное обследование и лабораторная диагностика позволит определить истинную причину, которая привела к патологическому изменению микрофлоры.
Важно! Дисбактериоз имеет общие симптомы с другими нарушениями ЖКТ, поэтому только по симптомам трудно правильно поставить диагноз.
Для этого нужно пройти следующие исследования:
- УЗИ органов брюшной полости.
- Сдать копрограмму и биохимический анализ кала.
- Общие анализы крови и мочи.
- ГХ/МС (газовая хроматография) — определение количества водорода в выдыхаемом воздухе.
При подозрении на наличие вагиноза нужно обратиться к гинекологу. Помимо осмотра врач назначит вагинальный бакпосев.
Как лечить дисбактериоз кишечника
Терапия подбирается индивидуально, исходя из результатов анализов. Общая схема включает в себя:
- Уменьшение избыточного количества патогенных микроорганизмов.
- Восстановление полезной микрофлоры.
- Улучшение работы кишечника.
Все препараты обязательно назначаются с учетом анализов, иначе лечение будет неэффективным.
Также в терапию может входить прием пребиотиков. Эти средства направлены на усиление роста собственной полезной микрофлоры Они улучшают процессы пищеварения, укрепляют иммунитет, способствуют снижению образования газов в кишечнике.
Также эффективно использование эубиотиков.
При выявлении гельминтов проводится антипаразитарная терапия.
Антибиотики при лечении дисбактериоза должны подбираться врачом и только в исключительных случаях. Например, их прием оправдан при стремительном росте патогенной флоры, а также если выявлены серьезные нарушения процессов всасывания и переваривания пищи.
В других случаях прием антибактериальных препаратов приведет к ухудшению состояния микрофлоры.
Во время микробного дисбаланса происходит угнетение иммунной системы, поэтому на завершающей стадии лечения врач может рекомендовать прием такие препараты для повышения местного иммунитета.
Самостоятельное их назначение и прием запрещены. Правильное применение иммуномодуляторов благотворно влияет на результат лечения. Помогает уменьшить риск рецидива патологии.
Восстановление микрофлоры при помощи питания
Важным этапом восстановления баланса в кишечнике является соблюдение принципов правильного питания.
Пища должна быть богата пищевыми волокнами и клетчаткой. Это каши, ржаной хлеб. После консультации с врачом можно включить в рацион БАДы с пищевыми волокнами.
Полезны будут все кисломолочные продукты, которые обогащены полезными пробиотиками. Фрукты и овощи должны быть свежими.
Питаться следует часто, но небольшими порциями. Исключить все продукты, которые могут привести к метеоризму. Это бобовые, газированные напитки, сладости.
К списку запрещенных продуктов относятся:
- жирные бульоны;
- колбасы, сосиски;
- макаронные изделия;
- алкоголь;
- кофе;
- грибы;
- выпечка;
- консервация, маринады.
Пить следует спустя 1—2 часа после приема пищи. Такая диета рекомендуется в течение месяца после лечения.
Народная терапия дисбактериоза
Также улучшить состояние кишечника поможет фитотерапия. Некоторые виды трав помогают мягко справиться с нарушениями стула, улучшить перистальтику кишечника, обладают успокаивающим и противовоспалительным действием.
Часто дисбактериоз возникает из-за частых стрессов и эмоциональных нагрузок. Настои ромашки, валерианы или мяты помогает снять напряжение, не оказывая на ЖКТ негативного влияния.
Также для устранения дискомфорта в животе хорошо себя зарекомендовали следующие фитосборы:
- укроп, эвкалипт и мята способствуют уменьшению вздутия и газообразования;
- семена льна, подорожник, одуванчик помогают справиться с запором;
- мелисса, зверобой окажут антисептическое действие и уменьшат болевые ощущения;
- корень дуба, зверобой и черемуха рекомендуют применять для закрепления стула.
Принимать нужно только свежий отвар. Для этого 1-2 ст. ложки заваривают кипятком, дают настояться. Лучше это делать в небольшом термосе. Напиток нужно употребить в течение дня в равных пропорциях.
Профилактика

Задумываться о формировании нормальной микрофлоры нужно сразу же после рождения ребенка. Грудное вскармливание способствует обогащению микрофлоры кишечника полезными микроорганизмами, а также укрепляет местный иммунитет. Впоследствии кишечник становится менее восприимчивым к неблагоприятным факторам.
Для поддержания микробного баланса в организме нужно придерживаться здорового образа жизни. Стараться не злоупотреблять фастфудом, а также алкоголем. Стройность тела поддерживайте физической активностью, а не диетами и голоданием.
Обогащайте свой рацион кисломолочными продуктами. Не забывайте про каши (овсянка, перловка). Они содержат полезные микроэлементы для ЖКТ.
Своевременно пролечивать все заболевания, так как дисбактериоз часто возникает как следствие других болезней. Не игнорировать малейшие негативные изменения в самочувствии. Женщинам рекомендуется посещать гинеколога ежегодно.
Также соблюдайте общие правила:
- Постарайтесь правильно организовать рабочий график. Отдых — это неотъемлемая часть хорошего самочувствия.
- Избегайте стрессов, укрепляйте нервную систему при помощи спорта, витаминов.
- Не занимайтесь самолечением. Антибиотики должен назначать только врач, при наличии показаний. Если вам назначен курс антибактериальных средств, то обязательно после него пропейте курс пробиотиков.
Это – первая статья из серии, посвященной дисбактериозу кишечника (дисбиозу) и пробиотикам, в основном, лактобактериям и бифидобактериям.
В этой статье речь пойдет о микроорганизмах, населяющих тело здорового человека, о дисбактериозе (болезнь? диагноз?), о пробиотиках и предъявляемых к ним требованиях, а также о болезнях и состояниях у взрослых и детей, польза приема пробиотиков при которых доказана медицинской наукой.
Иногда мне придется употреблять некоторые специальные понятия и термины, без которых при изложении данной информации просто не обойтись. Надеюсь на понимание.
Все микробы кишечника по их способности вызывать заболевания макроорганизма (человека) можно разделить на 3 группы – сапрофитные, условно-патогенные и патогенные.
Патогенные микробы – те, которых в кишечнике здорового человека быть не должно. Они всегда ведут к развитию заболевания, как, например, сальмонелла или дизентерийная палочка. О них мы говорить не будем.
Понятно, что изменения, затрагивающие сообщество из нескольких десятков триллионов живых бактериальных клеток кишечника, не могут не отразиться на состоянии макроорганизма. Поэтому неслучайно к проблеме дисбактериоза кишечника, особенно в последнее время, приковано внимание медицинской общественности всего мира.
Первоначально предполагалось, что ПР, введенные извне, чисто механически вытесняют УПБ, но оказалось, что все гораздо сложнее. Сегодня известно, что пробиотические бактерии конкурируют в кишечнике с условно-патогенными за источники питания, плюс, производят антимикробные, противовирусные и противогрибковые вещества, уничтожающие вредные микробы, и стимулируют иммунную систему (местный и общий иммунитет) независимо от того, что явилось причиной иммунодефицита. Кроме того, они производят витамины (B1, B2, B6, В9, B12, никотиновую кислоту, биотин и витамин К), играют важную роль в переваривании пищи, времени ее прохождения по кишечнику и т.д..
Основные требования, предъявляемые к бактериям – пробиотикам, следующие :
- они должны быть живыми, потому что только живые бактерии могут оказать полезные эффекты на здоровье человека
- их должно быть достаточное количество
Кроме того, они должны быть
- безопасными, то есть непатогенными (не должны вызывать заболеваний),
- способными к адгезии (прикреплению) к клеткам кишечного эпителия,
- способными к колонизации (заселению) кишечника (хотя бы временно) и
- должны быть человеческого происхождения.
И что очень важно – их эффективность должна быть ДОКАЗАНА клиническими исследованиями (исследованиями на людях)!
При каких же заболеваниях польза пробиотических бактерий наукой доказана? Чтобы надолго не занимать Ваше внимание, я их только перечислю.
Для взрослых:
- профилактика антибиотик ассоциированной диареи (вызванной приемом антибиотиков) и ее лечение;
- дополнительное (к традиционному) лечение при эрадикации (уничтожении) хеликобактера пилори (Helicobacter pylori, H. pylori) – возбудителя язвенной болезни желудка и двенадцатиперстной кишки;
- неалкогольная жировая болезнь печени. Прием ПР значительно улучшал уровни печеночных ферментов АСТ и АЛТ, которые являются индикаторами повреждения печени.
- неалкогольный стеатогепатит - воспалительный процесс печени на фоне её жирового перерождения;
- cиндром раздраженного кишечника с преобладанием запоров. Прием ПР нормализовал частоту опорожнения кишечника, уменьшал дискомфорт, частоту и выраженность болей в животе, вздутие (метеоризм) и повышенное газообразование.
- неосложненная дивертикулярная болезнь. Прием ПР в сочетании с противовоспалительными препаратами значительно сокращал число рецидивов (обострений) болезни.
- повреждение тонкого кишечника в результате лечения нестероидными противовоспалительными препаратами (НСПВ);
- профилактика и лечение поухита – воспаления оставшейся части кишечника у людей, у которых кишечник частично удален. Пробиотики, используемые сразу после оперативного вмешательства с удалением части кишечника, показали, что они способны полностью предотвратить развитие этого осложнения.
- язвенный колит (перевод в стадию ремиссии (бессимптомное течение) и поддержание ремиссии);
- лактозная непереносимость (уменьшение выраженности симптомов);
- хронические запоры (опорожнение кишечника 2- 4 раза в неделю или реже), но без синдрома раздраженного кишечника;
- вздутие и боли в животе при отсутствии каких либо заболеваний желудочно-кишечного тракта.
В детской практике:
- лечение острых гастроэнтеритов;
- предупреждение риска возникновения экземы у детей, матери которых, будучи беременными, принимали пробиотики;
- профилактика развития некротического энтероколита – опасного и угрожающего жизни заболевания, развивающегося у 10% недоношенных детей. Уменьшение детской смертности по этой причине. Обычно она около 50%;
- хеликобактерная инфекция (уменьшение риска развития побочных эффектов лечения и уменьшение уровня инфицирования возбудителем);
- лечение и профилактика колик и срыгиваний у новорожденных, находящихся на грудном вскармливании;
- боли в животе, связанные с желудочно-кишечными расстройствами;
- профилактика антибиотик –ассоциированной диареи;
- профилактика внутрибольничной диареи;
- перевод неспецифического язвенного колита в стадию ремиссии;
Полезная микрофлора кишечника может повлиять и на заболевания, не связанные напрямую с желудочно-кишечным трактом. Например,
- ведет к сокращению продолжительности простуды и ОРВИ у взрослых, длительно принимавших пробиотики;
- значительно уменьшает глубину десневых карманов вокруг пораженных зубов при лечении хронического пародонтита при использование пробиотиков в составе комплексного лечения;
- при бактериальном вагинозе получены положительные эффекты при использовании пробиотиков в виде БАДов или суппозиториев, если их прием не сочетался с использованием атибиотиков;
- cочетание лечения антибиотиками с приемом пробиотических препаратов дали самые лучшие результаты по снижению риска рецидива хронического бактериального простатита (воспаления предстательной железы), поскольку он чаще развивается у мужчин с проблемами желудочно-кишечного тракта, например, с синдромом раздраженного кишечника;
- пробиотики могут быть эффективны без диет и физических упражнений для нормализации массы тела (особенно у женщин) или для перераспеределения жировой ткани. Отмечалось уменьшение ИМТ (индекса массы тела) и объема талии у мужчин и женщин, принимавших ПР на протяжении 12 недель. Кроме того, доказано, что ПР вместе с диетой на основе подсчета калорий приводят к бОльшему уменьшению объема талии, чем одна диета.
- пробиотики в больших дозах, принимаемые людьми не менее двух месяцев, снижали давление по сравнению с теми, кто их не принимал;
- ПР снижали на 18% уровень триглицеридов у людей, принимавших их в течение трех месяцев;
- принятые в течение 30 дней ПР, демонстрировали с каждым днем уменьшение гнева, тревожности, депрессии и снижение уровня гормона стресса – кортизола;
- взрослые с аллергией на пыльцу трав, которые ежедневно принимали противоаллергические препараты, при добавлении ПР отмечали улучшение качества жизни;
- полезные бактерии могут улучшить иммунный ответ на вакцинацию;
- прием пробиотиков значительно увеличил скорость восстановления после переломов костей в течение первых четырех месяцев и уменьшил болевые ощущения у пожилых людей;
- ПР были потенциально полезны для лечения устойчивых к антибиотикам бактериальных инфекций;
- предупреждение развития полиорганной недостаточности у пациентов в критическом состоянии;
- улучшение качества сна у пожилых людей.
Предварительное исследование в Финляндии показало, что прием ПР беременными женщинами за 4 недели до предполагаемых родов и затем в течение 6 месяцев после родов (при грудном вскармливании) или прием пробиотиков младенцами (при искусственном вскармливании), привел к значительному сокращению развития у детей на протяжении последующих 13 лет синдрома дефицита внимания и гиперактивности, а также синдрома Аспергера.
Новозеландское исследование 2017 года доказало, что прием пробиотиков беременными женщинами может снизить риск развития гестационного (связанного с беременностью) диабета.
Некоторые пробиотические штаммы, согласно результатам исследования испанских ученых, оказались эффективными при маститах (бактериальное воспаление молочной железы у кормящих женщин). Исследования показали, что те женщины, кто в течение трех недель принимал пробиотики в капсулах, отмечали значительное снижение боли в груди, более низкое содержание бактерий и бОльшую скорость полного выздоровления, чем женщины, принимавшие антибиотики. Кроме того, у женщин, принимавших пробиотики, в три – четыре раза реже возникали рецидивы (повторы) заболевания.
При лечении антибиотиками инфекций уха и горла у детей (но не взрослых) прием пробиотиков снижал риск возникновения антибиотик-ассоциированной диареи.
Смесь пробиотиков, ежедневно даваемая финским младенцам, значительно снижала риск развития острого среднего отита и рецидивирующих инфекций дыхательных путей в течение первого года жизни малышей.
Пробиотики, принимаемые итальянскими детьми на протяжение трех месяцев, снизили заболеваемость вирусными заболеваниями горла у детей на 80%, а стрептококковой инфекцией на 96%.
А у длительно принимавших пробиотики детей снижались частота кашля, насморка и температуры и в два раза сокращалась продолжительность этих симптомов. Даже непродолжительный (двухнедельный) прием пробиотиков детьми с ОРВИ уменьшал тяжесть симптомов этого заболевания.
Все вышеперечисленные эффекты пробиотиков подтверждены учеными в клинических исследованиях с разной степенью доказанности.
Еще раз подчеркну, что все эти результаты были получены при использовании ОПРЕДЕЛЕННЫХ ШТАММОВ бактерий (или их определенных смесей) в ОПРЕДЕЛЕННЫХ ДОЗАХ и при использовании в течение ОПРЕДЕЛЕННОГО периода ВРЕМЕНИ.
Из следующей статьи "Лечение дисбактериоза. Какой он "лучший пробиотик"? Какой пробиотик лучше? Как правильно выбирать" Вы узнаете о лечении дисбактериоза, о "хороших" пробиотиках и о том, как правильно выбрать лучший пробиотик, то есть о критериях выбора пробиотика.
P.S. Информация на данном сайте основана на мнении автора и предоставляется только для образовательных целей. Она не предназначена для замены профессиональной врачебной консультации. Автор призывает читателей принимать собственные решения, касающиеся здоровья, основанные на сотрудничестве с квалифицированными специалистами здравоохранения.
Поделитесь этой статьей с теми, кому Вы искренне желаете добра!
Бифидобактерии представляют разновидность полезных микроорганизмов, занимающих важное место в кишечной флоре. Во многом контролируют состояние внутренней среды и отвечают за важные биологические процессы. Участвуют в расщеплении поступающей извне пищи до молекул, необходимых для биосинтеза, создающего здоровую основу жизнедеятельности. Снижение здоровой микрофлоры не может быть не замеченным, свободное место занимает другая флора, не всегда полезная для человека.

Функции бифидоорганизмов в кишечнике
Бифидобактерии для кишечника – необходимое условие для нормальной работы пищеварительной системы. какие же функции находятся под контролем данных анаэробов:
- выработка органических кислот. Нормальное функционирование кишечника обеспечивается кисломолочной средой (уксусная и молочная кислота). При изменении кислотного фона возможны нарушения пищеварения, сопровождающие неприятными симптомами брожения, а при более серьезных нарушениях и гниением поглощаемой пищи;
- защитная функция основана на контроле за размножением различных бактерий и вирусов в желудочно-кишечном тракте. Бифидобактерии препятствуют размножению опасной флоры, создавая надежный барьер;
- пищеварительная функция. Полезные микроорганизмы расщепляют пищевые волокна до молекул пригодных в использовании организмом: белков, жиров, углеводов аминокислот и витаминов. Без ферментативного расщепления пища не может быть усвоена;
- влияние на перистальтику. Полезная микрофлора вырабатывает витамины В и Д, влияющие на работу центральной нервной системы, препятствуют нарушению целостности внутренней среды, борются с аллергенами внешней среды;
- иммунная функция. Хороший иммунитет – это главное условие полноценного существования организма. Формирование и активация иммуноглобулинов и лимфатических элементов происходит в кишечнике под влиянием полезной микрофлоры. При нарушении этого этапа снижение иммунитета неизбежно.
Дефицит полезной флоры
Первым делом при снижении бифидобактерий страдает перистальтика, что приводит к запорам, длительный застой в свою очередь способствует инфицированию патогенной флорой, что находит выражение в кишечных инфекциях.
Дисбактериоз можно распознать по следующим признакам:
- понос;
- отрыжка кислым и тухлым;
- неприятные ощущения в животе (тяжесть и боль);
- повышенный метеоризм;
- быстрая утомляемость и снижение работоспособности.
Наиболее частой причиной изменения микрофлоры кишечника будет неконтролируемое лечение антибиотиками, НПВС или гормонов. Остальные причины встречаются реже:
- нарушение режима питания;
- болезни пищеварительной системы;
- изменение гормонального фона во время беременности;
- снижение защитных функций организма;
- инфекции пищеварительного тракта;
- сильные стрессы или длительное нервное перенапряжение;
- низкая двигательная активность на протяжении длительного времени;
- искусственное вскармливание новорожденных;
- различные формы алкоголизма.

Дисбаланс бактериальной формы приводит к возникновению различных негативных явлений для организма.
Снижение уровня бифидобактерий приводит к росту патогенной флоры, которая при быстром росте приводит к инфекциям желудочно-кишечного тракта. Помимо этого, даже незначительное понижение живых бифидобактерий приводит к нарушению пищеварения и интоксикации организма. Кроме снижения усвоения пищи больного ожидают следующие последствия:
- снижение иммунных сил организма;
- ОКИ (кишечные инфекции);
- развитие гастрита;
- повышается чувствительность к различным аллергенам;
- чаще возникают вирусные инфекции;
- высокая утомляемость;
- появляется и возрастает общая слабость;
- внимание становится рассеянным;
- появляется психологический дискомфорт.

Как восстановить микрофлору кишечника
Восстановить нормальную микрофлору кишечника при нарушении нормального соотношения полезных и вредных бактерий – первостепенная задача для улучшения самочувствия. Условия нормализации флоры:
- сбалансированное питание создает условия для роста Bifidobacterium;
- повышение двигательной активности;
- прием лекарственных препаратов содержащих необходимую флору;
- методы народной медицины.
Совокупность перечисленных мер позволяет избавиться от бактериоза.
Медикаментозное лечение
Выбор препаратов для лечения дисбактериоза должен осуществлять врач, ориентируясь на причину заболевания, диагностические данные и общее состояние организма больного.
Бифидопрепараты подбираются 2 видов: содержащие живую культуру и создающие благоприятные условия к формированию полезной микрофлоры.
Пробиотики
Препараты, содержащие живую культуру – пробиотики, могут выпускаться с разным составом (имеющие только 1 культуру или сочетающие несколько видов).
- Содержащие только 1 компонент – монокомпонентные (Бифидумбактерин);
- Включающие несколько культур – симбиотики (Линекс);
- Препараты, содержащие пробиотики и пребиотики (Альгибиф).
Бифидумбактерин выпускается в виде порошка, расфасованного в пакетики, применяется в терапии взрослых и детей. Подбор дозировки и продолжительности курса лечения должен осуществлять врач. В среднем назначается прием 6 доз за сутки, разделенный на 3 раза.
Препарат относится к дешевым, но имеет ряд недостатков:
- содержит только 1 культуру;
- кислая среда желудка и применение антибиотиков негативно отражаются на усвояемости.

Применять препарат следует за 30 минут до еды и отдельно от других лекарственных средств.
В жидкой форме живые бифидобактерии и питательная среда. Такой препарат не требует разведения и лучше усваивается организмом. Прием антибактериальных препаратов влияет несущественно. Однако 30% культуры погибает до попадания в кишечник.
Живые культуры надежно защищает капсула до попадания в желудок. Хорошее усвоение препарата, прием лекарственного средства не зависит от питания, можно использовать совместно с антибиотиками. В состав капсулы входит несколько видов живых культур. Однако ценовой уровень доступен не каждому.

Препараты лактобактерий и бифидобактерий могут выпускаться в виде ректальных свечей. Один из препаратов этой формы: Лактобактерин. Средство используется местно для восстановления микрофлоры кишечника. Применяются дважды в день.
Помимо различных форм выпуска пробиотики могут содержать бифидобактерии или лактобактерии, препараты по-разному влияют на организм:
При сочетании лакто и бифидобактерий в одном препарате учитывается их соотношение в организме. К препаратам, содержащим оба вида культур относятся:

Линекс применяется в любом возрасте и не зависимо от лечения антибиотиками, возможно лечение дисбактериоза беременных.
Важно. Выбор препарата должен осуществлять врач. При самостоятельном лечении следует внимательно изучать инструкцию и учитывать личную непереносимость отдельных компонентов. Возможны негативные последствия при неадекватном применении. Учитывая, что эубиотики содержат в составе лактозу, нельзя принимать людям с непереносимостью молока.
Пребиотики
Пребиотики создают необходимые условия для развития полезной микрофлоры кишечника. Действие пребиотиков:
- укрепление иммунитета;
- активация развития пребиотиков;
- снижение патогенной флоры кишечника;
- улучшение моторики кишечника;
препараты выпускаются в разнообразной форме: капсулы, свечи, таблетки, сиропы. Самые распространенные в лечении пребиотики (Дюфалак, Максилак, Фильтрум).
Важно. При дисбактериозе эффективнее применять препараты, содержащие пробиотики и пребиотики одновременно.
Помимо лекарственных средств пребиотики можно получить из натуральных продуктов: бананы, отруби, мука пшеничная, лук, чеснок, топинамбур.
Народные средства при дисбактериозе
Самое эффективное и экономически выгодное средство от дисбактериоза – чеснок. Требуется употреблять по зубчику чеснока дважды в сутки. Утром натощак и вечером, спустя пару часов после ужина.
Для детей хороший эффект оказывает прием кефира или бифидока.
Дисбактериоз грудничков
Дети грудного возраста подвержены сбоям микрофлоры кишечника в силу не сформировавшегося в полной мере иммунитета. Если малыш находится на естественном вскармливании – лучшее средство для профилактики и лечения будет грудное молоко матери (при нормальной флоре).
Детям на искусственном питании необходимо применять смеси, содержащие бифидокультуры и полностью соответствующие возрасту крохи.
При невозможности восстановить уровень бифидобактерий путем нормализации кормления прибегают к приему пробиотиков и пребиотиков. Лечение назначает педиатр после исследования кала на микрофлору.
О пользе бифидобактерий:
Читайте также:


