Дезинфекция при геморрагических лихорадках
Значение термина Заключительная дезинфекция при геморрагических лихорадках в Энциклопедии Научной Библиотеки
Заключительная дезинфекция при геморрагических лихорадках - Геморрагические лихорадки. В эту группу заболеваний входят инфекционные болезни, вызываемые вирусами Мачупо (боливийская геморрагическая лихорадка), Хунин (аргентинская геморрагическая лихорадка), Ласса (лихорадка Ласса), Марбург (лихорадка геморрагическая церкопитеновая). Инфекции сходны по клиническим, патофизиологическим и эпидемиологическим проявлениям.
Область распространения их пока четко не очерчена. Предполагалось, что вся Африка к югу от Сахары составляет эндемичную зону.
В Советский Союз инфекции могут проникнуть только при завозе больных авиатранспортом.
Источник инфекции не обнаружен, но имеются данные о прямой передаче этих заболеваний от человека к человеку при тесном контакте с больным, его экскрементами, а также пищевым путем. Подтверждена и эпидемическая роль мышевидных грызунов.
Сложность клинической и лабораторной диагностики геморрагических лихорадок, отсутствие надежных методов специфической профилактики, включая контагиозность, возможность множественных путей передачи некоторых из них (контактно-бытовой, воздушно-капельный и пищевой) диктуют необходимость проведения дезинфекционных мероприятий.
Больного госпитализируют бригады в составе врача или среднего медицинского работника и сестер-эвакуаторов на санитарном транспорте. Эвакуацию осуществляют не позднее чем через 3 ч с момента получения заявки от лица, выявившего больного. Госпитализацию контактировавших с больным лиц осуществляют в специальные изоляторы в течение 6 ч с момента получения заявки. Бригада эвакуаторов работает в противочумном костюме I типа. После доставки больного в стационар (контактных в изолятор) бригада эвакуаторов проходит полную санитарную обработку. Подвергают обеззараживанию санитарный транспорт.
Заключительную дезинфекцию осуществляет бригада в составе врача, дезинструктора и двух дезинфекторов. Дезинфекционная бригада, включая шофера, работает в очаге в противочумном костюме I типа. Дезинфектор непосредственно в машине или в подходящем помещении (вне очага) готовит рабочие дезинфицирующие растворы из предварительно расфасованных средств.
Для проведения дезинфекции в помещение очага входит врач, дезинструктор и дезинфектор, второй дезинфектор остается у машины, в его обязанности входит: приготовление растворов, прием и отправка вещей для камерного обеззараживания, осуществление связи между дезинфекционной бригадой и СЭС или ДС. Врач определяет объем, очередность и методику обеззараживания помещений и вещей, исходя из конкретных местных условий. Вещи, с которыми больной не мог иметь контакта
(находящиеся в чемоданах, шкафах вне комнат больного, книги в закрытых шкафах), не дезинфицируют.
Обеззараживание очага начинают с входной двери в квартиру, орошают пол и стены, обеззараживают выделения и посуду для них, закрывают комнату на 1 ч. Затем собирают все мягкие вещи, белье больного, книги, документы в мешки, предварительно увлажненные дезинфицирующим раствором, для отправки в дезинфекционную камеру. Потом проводят повторную обработку путем обильного орошения пола, стен и предметов обстановки из расчета 500 мл раствора на 1 м 2 обрабатываемого пола. При наличии мягкой мебели чехлы с нее снимают и отправляют в камеру. В местах общего пользования (ванные, туалетные, кухни, коридоры) орошают пол и стены. После окончания всех работ комнату или квартиру больного запирают на 2 ч, затем проводят уборку. Если больного эвакуировали из очага на лифте, внутренние поверхности лифта обеззараживают двукратным протиранием ветошью, смоченной 3% раствором хлорамина или 0,5 % активированным раствором хлорамина, и отключают лифт на 1 ч.
Обеззараживание выделений проводят путем их смешивания с хлорной известью (400 г препарата на 1 кг выделений) или с ДТС ГК - 200г/кг; выдержка 2 ч. Для обеззараживания поверхностей и предметов используют растворы 5% хлорамина или 5% осветленной извести, 2,5 ДТС ГК, 8% лизола А. Посуду для еды, игрушки и другие предметы, которые не портятся от кипячения, кипятят в 2% растворе карбоната натрия в течение 30 мин. Для обеззараживания белья (при отсутствии камер) используют кипячение в течение 30 мин или белье погружают в вышеназванные растворы' на 2 ч. Таким же образом дезинфицируют предметы ухода за больным, подкладные клеенки, ветошь. Надворные выгребные установки дезинфицируют одним из растворов: 10% хлорной извести, 5% ДТС ГК, 8% лизола. Перед выходом из очага дезбригада обеззараживает обувь, резиновые фартуки, перчатки в дезинфицирующем растворе, снимает противочумные костюмы и меняет халаты. Противочумные костюмы направляют в дезинфекционную камеру. По возвращении из очага и окончании работы бригада снимает с себя всю одежду, укладывает ее в мешки для камерной дезинфекции и проходит полную санитарную обработку.
Роспотребнадзор (стенд)
(памятка для населения)
ГЛПС - природно-очаговая инфекция. Это означает, что болезнь распространяется в отдельных местностях, а именно там, где живут определенные виды мышевидных грызунов, являющихся носителями вируса в природе.
Инфекция у человека протекает как лихорадочное заболевание, в клинике которого ведущим является своеобразное поражение кровеносных сосудов и почек, выраженное в различной степени, с возможным смертельным исходом.
От человека к человеку заболевание не передается, поэтому больной человек для окружающих не опасен.
Источником заражения людей вирусом ГЛПС являются мышевидные грызуны - хронические носители вируса. Инфекция у грызунов протекает бессимптомно и длительно. Во внешнюю среду вирус попадает со слюной, мочой, кровью, испражнениями грызунов. Основными хозяевами вируса в природе на территории области являются рыжая и обыкновенная полевки, лесная, полевая, желтогорлая и домовая мышь.
Заражение человека ГЛПС происходит как при прямом, так и косвенном контакте с грызунами, то есть при непосредственном соприкосновении с предметами и продуктами, загрязненными выделениями мышевидных грызунов, а также при вдыхании пыли содержащей продукты жизнедеятельности больных зверьков.
Заражение человека наиболее часто происходит при проведении сельскохозяйственных и дачных работ, во время рыбалки, отдыха, охоты.
При первом после зимнего перерыва посещении садов и дач необходимо помнить, что длительно непосещаемые людьми постройки, как правило, заселяются грызунами. Первым делом нужно хорошо проветрить помещения, желательно, в отсутствии людей. Затем, обязательно защитив органы дыхания респиратором или ватно-марлевой повязкой и надев резиновые перчатки, провести тщательную влажную уборку с добавлением дезинфицирующих средств, при их отсутствии — тёплым мыльно-содовым раствором. Постельные принадлежности можно просушить на солнце в течение 3–5 часов.
Для ГЛПС отсутствуют меры специфической профилактики, то есть не существует вакцины или специфического иммуноглобулина против этой болезни. Предупреждение заболеваний ГЛПС сводится к общесанитарным мероприятиям и борьбе с грызунами.
В целях профилактики:
- во время работы при большом количестве пыли (снос старых строений, погрузка сена, соломы, травы, разборка штабелей досок, брёвен, куч хвороста, уборка помещений и т. п.) необходимо использовать рукавицы и респиратор или ватно-марлевую повязку;
- уборка помещений должна проводиться только влажным способом;
- продукты должны быть недоступными для грызунов, храниться в металлической, плотно закрывающейся таре. Поврежденные грызунами пищевые продукты нельзя использовать в пищу без термической обработки;
- строго запрещается курить и принимать пищу немытыми руками;
- ни в коем случае нельзя прикасаться к живым или мертвым грызунам без рукавиц или резиновых перчаток.
С момента заражения до появления первых признаков заболевания проходит 7—10 дней (максимально до 40 дней). Начало заболевания похоже на обычную острую респираторную инфекцию — повышается температура, появляются головная боль, боли в мышцах, общая слабость, потеря аппетита, иногда тошнота и рвота. У некоторых больных отмечаются катаральные явления (заложенность носа, сухой кашель, гиперемия зева), кратковременное ухудшение зрения (туман в глазах). На 45 день к перечисленным симптомам присоединяются боли в пояснице и животе, иногда на коже появляется сыпь. Нарушается функция почек, беспокоит жажда, сухость во рту, икота. Возникают кровотечения — почечные, желудочные, носовые и др.
Горожанам, проживающим в частном секторе, имеющим дачные и садовые участки, весной и осенью необходимо:
- обеспечить грызунонепроницаемость в домах, загородных домах и сооружениях в целях исключения условий для проникновения и обитания в них грызунов;
- проводить постоянное истребление грызунов. Для проведения дератизационных (истребительных) работ следует обращаться к услугам специализированной организации, которая занимается истреблением грызунов профессионально. Двукратно, весной и осенью проводить барьерную и сплошную дератизацию на территории всего садово-дачного участка.
Заключительная дезинфекция в очагах особо опасных вирусных геморрагических лихорадок проводится немедленно после отправки больного в больницу или трупа в морг.
Дезинфекционная бригада, состоящая из врача, дезинструктора, 2 дезинфекторов и шофера, работает в очаге в противочумных костюмах 1 типа. В обязанности врача входит проверка (перед тем, как войти в очаг) правильности надевания противочумных костюмов каждым членом дезинфекционной бригады. Приготовление дезинфицирующих растворов осуществляется непосредственно в машине или в подходящем помещении (вне очага) из расфасованных препаратов (табл. 11).
В помещение очага, где был выявлен больной вирусной особо опасной вирусной геморрагической лихорадкой, для проведения заключительной дезинфекции входят врач, дезинструктор и дезинфектор. Второй дезинфектор остается у машины, в обязанности которого входит приготовление дезинфицирующего раствора, прием и отправка вещей для камерного обеззараживания, осуществление необходимой связи между дезинфекционной бригадой и центром гигиены и эпидемиологии.
В очаге врачом определяется объем и порядок обработки помещений, исходя из конкретных местных условий. Вещи, с которыми больной не мог иметь контакта (находящиеся в чемоданах, шкафах вне комнат больного, книги в закрытых шкафах), дезинфекции не подвергают.
Дезинфекцию помещения, из которого был удален больной особо опасной вирусной геморрагической лихорадкой, проводят в определенной последовательности. Сначала от входной двери в квартиру распыляют из гидропульта или автомакса дезинфицирующий раствор, орошают пол и стены, обеззараживают посуду, выделения и закрывают комнату на 1 час. По истечении 1 часа, собирают все мягкие вещи, белье больного, а также книги и документы в мешки, предварительно увлажненные дезинфицирующим раствором для отправки в дезинфекционную камеру. Потом проводят повторную обработку путем обильного орошения пола, стен и предметов обстановки. При наличии мягкой мебели чехлы с нее отправляют в камеру. По завершении дезинфекционных работ в очаге особо опасной вирусной геморрагической лихорадки комнату больного запирают на 2 часа, после чего производят тщательную уборку.
В случаях, когда для эвакуации больного использовался лифт, все внутренние поверхности лифта подвергают дезинфекции путем двукратного протирания ветошью, смоченной 3% раствором хлорамина или 0,5% активированным раствором хлорамина. Лифт отключают на 1 час.
Химические средства дезинфекции при особо опасных вирусных
| Наименование | Хлорамин | Хлорная известь | ДТСГК | Лизол | ||||
| объекта | Конц (%) | Эксп (мин) | Конц (%) | Эксп (мин) | Конц (%) | Эксп (мин) | Конц (%) | Эксп (мин) |
| Выделения боль- ного (мокрота, кал, моча) | 400 г/кг | 120¢ | 200 г/кг | 120¢ | ||||
| Посуда из-под выделений | 30¢ | 30¢ | 2,5 | 30¢ | 30¢ | |||
| Белье больного и лиц, соприкасав- шихся с ним | 120¢ | |||||||
| Изделия из синтетических тканей | 120¢ | |||||||
| Посуда для еды | 30¢ | 30¢ | 1,5 | 30¢ | ||||
| Остатки пищи | 400 г/кг | 120¢ | 200 г/кг | 120¢ | ||||
| Помещение, ме- бель, предметы обстановки | 120¢ | 120¢ | ||||||
| Места общего пользования | 120¢ | 120¢ | ||||||
| Игрушки (металл. деревянн., резин. | 120¢ | 120¢ | ||||||
| Ванна, смывные воды | 120¢ | 2,5 | 120¢ | |||||
| Надворные вы- гребн. установки, мусорные ящики | ||||||||
| Транспорт | 120¢ | 120¢ |
Перед выходом из очага дезинфекционная бригада обеззараживает обувь, резиновые фартуки, перчатки в дезинфицирующем растворе, снимает противочумный костюм и меняет халат. Противочумный костюм складывают в мешки для камерной дезинфекции. По возвращении из очага и окончания работы бригада снимает с себя всю одежду, укладывает ее в мешки для отправки в дезинфекционную камеру и проходит полную санитарную обработку в санпропускнике. Дезинфектор - связной дезинфекционной бригады и водитель автомашины сдают мешки с вещами из очага в камерное отделение, снимают одежду, сдают ее для камерного обеззараживания и проходят санитарную обработку. За дезинфекционной бригадой устанавливают медицинское наблюдение на срок инкубации (21 день) по месту работы или жительства [41].
Описторхоз
Определение.Описторхоз- гельминтоз, поражающий преимущественно гепатобилиарную систему и поджелудочную железу, отличающийся длительным течением, протекающий с частыми обострениями, способствующий возникновению первичного рака печени и поджелудочной железы.
Этиология.Возбудителями описторхоза являются два вида трематод: Орisthorchis felineus(двуустка кошачья, или сибирская) и О. vivenini(двуустка виверовая). В России распространен О. felineus,который имеет плоское тело длиной 4-13 мм и шириной 1-3,5 мм. Ротовая присоска расположена у переднего конца тела, брюшная - на границе первой и второй четвертей тела. Яйца бледно-желтой окраски, с нежной двухконтурной оболочкой, с крышечкой на одном полюсе и утолщением скорлупы на противоположном конце; их размер 0,010-0,019 х 0,023-0,034 мм.
Биология.Развитие описторхов происходит со сменой трех хозяев. В организме окончательного хозяина половозрелые описторхи паразитирует во внутри- и внепеченочных желчных протоках, в желчном пузыре, протоках поджелудочной железы человека, кошки, собаки, лисицы, песца и некоторых других плотоядных животных семейства виверовых. Промежуточные хозяева гельминта - моллюски рода Codiella, дополнительные хозяева - пресноводные карповые рыбы.
Жизненный цикл.Инвазирование человека происходит при употреблении в пищу зараженной рыбы, не прошедшей требуемой кулинарной и технологической обработки. Под воздействием желудочного сока происходит рассасывание оболочки капсулы, и личинка выходит в желудок или кишечник. Впоследствии она проникает в желчные протоки печени, желчный пузырь и поджелудочную железу, где проходит ее окончательное развитие, и где она превращается во взрослую особь. Взрослый паразит имеет полупрозрачное, удлиненно-овальное тело длиной 7-12 мм и 2 мм в ширину. В организме человека описторхи могут жить более 20 лет. В организме окончательного хозяина взрослая особь паразита продуцирует яйца, которые с фекалиями выходят наружу. Выделяющиеся с калом яйца гельминтов при попадании в пресноводные водоемы заглатываются моллюсками, в которых происходит развитие и бесполое размножение личиночных поколений описторхов, заканчивающееся выходом в воду личинок - церкарий. Церкарии активно проникают в карповых рыб (язя, ельца, плотву и др.). Через 2-3 дня проникшая в мускулатуру и другие органы рыбы личинка паразита инцистируется в подкожной клетчатке и мышцах, превращаясь в метацеркария. В течение шести недель она развивается внутри капсулы. По истечении этого срока личинка становится инвазионной. Заражение человека (так же как и других окончательных хозяев) происходит при употреблении в пищу рыбы с живыми метацеркариями. После употребления зараженной рыбы личинки в кишечнике человека выходят из окружающих их оболочек и по общему желчному и панкреатическому протокам проникают в печень, желчный пузырь и поджелудочную железу, где через 2 нед. достигают половой зрелости и через месяц начинают откладывать яйца (рис. 16.6).
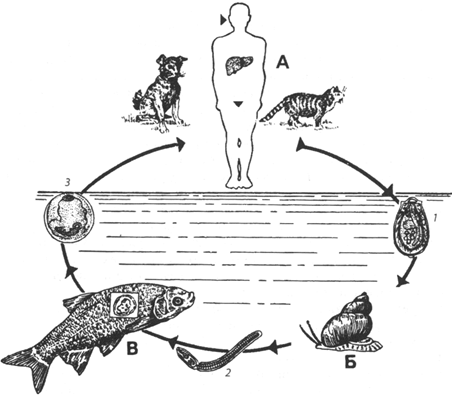
Рис. 16.6. Схема жизненного цикла Opisthorchis felineus(по Скрябину с изменениями): А - окончательные хозяева: человек и рыбоядные животные; Б - промежуточный хозяин - пресноводные моллюски рода Codiella; В - дополнительный хозяин - рыбы семейства карповых; 1 - яйцо с личинкой гельминта - мирацидием; 2 - подвижная личинка гельминта - церкарий, активно заражающий рыбу; 3 - инвазионная личинка гельминта - метацеркарий, попадающая в организм окончательного хозяина вместе с поедаемой рыбой
Резервуар инвазии- в эндемичных районах рыбы семейства карповых и окончательные хозяева - рыбоядные млекопитающие.
Источник инвазиидля человека - рыба, зараженная метацеркариями.
Механизм передачи- фекально-оральный.
Пути и факторы передачи.Фактор передачи - пищевой. Человек заражается при употреблении в пищу сырой, недостаточно прожаренной и слабопросоленной рыбы с метацеркариями гельминта.
Инкубационный периодсоставляет 1 мес.
Диагностикаописторхоза по клинической картине заболевания затруднительна из-за полиморфизма симптомов, характерных не только для данной болезни. Диагноз устанавливается не ранее чем через месяц после заражения, когда гельминты начинают откладывать яйца, которые выявляются при лабораторном исследовании кала и дуоденального сока больного. На ранней стадии описторхоз можно заподозрить у новоселов в интенсивном очаге описторхоза, проявляющийся лихорадкой, увеличением печени, наличием эозинофилии.
Дифференциальная диагностика.Описторхоз необходимо дифференцировать от ОРЗ, пневмонии, тифо-паратифозных заболеваний, вирусных гепатитов, острых кишечных заболеваний, заболеваний крови, острых хирургических заболеваний.
Лечение.Проводится комплексная этиотропная терапия, используются противогельминтные и желчегонные средства, ферментные препараты, средства, влияющие на тонус и моторику желудочно-кишечного тракта. Единственное средство для специфической терапии описторхоза - празиквантел (бильтрицид, азинокс). Препарат принимают в суточной дозе 40-75 мг/кг, назначаемой в 2-3 приема (принимается с интервалом в 6 ч в течение одного дня).
Лечение сопровождается назначением желчегонных препаратов, чтобы накапливающийся в желчных путях празиквантел легче выделялся в кишечник вместе с парализованными описторхисами. Через 3-6 мес. после лечения проводится контроль его эффективности - повторный анализ кала и исследование дуоденального содержимого.
Прогнозпри своевременной терапии - благополучный. При хронических формах и осложнениях заболевания - серьезный.
Осложненияописторхоза: гнойный холангит, разрыв кистозно-расширенных желчных протоков с последующим развитием желчного перитонита, острый панкреатит. На фоне описторхоза в 12 раз чаще формируется хроническое брюшнотифозное носительство, плохо поддаются лечению другие заболевания, в частности туберкулез. Описторхи признаны канцерогенами человека. Длительное паразитирование в протоках печени может привести к холангиокарциноме.
Восприимчивость и иммунитет.Естественная восприимчивость человека к инвазии высокая. Иммунитет нестойкий, возможны повторные заражения.
Факторы риска:поедание сырой, недостаточно просоленной или плохо термически обработанной (недоваренной, недожаренной) рыбы с метацерка- риями гельминта.
Проявления эпидемического процесса.Описторхоз - природноочаговая болезнь. Описторхоз, вызываемый О. felineus,часто встречается у населения бассейнов Оби и Иртыша (Западная Сибирь, Казахская Республика), Камы (Пермская обл.), Днепра, зарегистрирован в бассейнах Волги, Дона, Донца, Северной Двины, Немана. Таким образом, весь нозологический ареал мирового описторхоза (вызываемого О. felineus) находится на территории бывшего СССР. Главным очагом описторхоза О. viverriniявляется Таиланд, зарегистрирован этот гельминтоз в Индии и на острове Тайвань.
- Геморрагические лихорадки. В эту группу заболеваний входят инфекционные болезни, вызываемые вирусами Мачупо (боливийская геморрагическая лихорадка), Хунин (аргентинская геморрагическая лихорадка), Ласса (лихорадка Ласса), Марбург (лихорадка геморрагическая церкопитеновая). Инфекции сходны по клиническим, патофизиологическим и эпидемиологическим проявлениям.
Область распространения их пока четко не очерчена. Предполагалось, что вся Африка к югу от Сахары составляет эндемичную зону.
В Советский Союз инфекции могут проникнуть только при завозе больных авиатранспортом.
Источник инфекции не обнаружен, но имеются данные о прямой передаче этих заболеваний от человека к человеку при тесном контакте с больным, его экскрементами, а также пищевым путем. Подтверждена и эпидемическая роль мышевидных грызунов.
Сложность клинической и лабораторной диагностики геморрагических лихорадок, отсутствие надежных методов специфической профилактики, включая контагиозность, возможность множественных путей передачи некоторых из них (контактно-бытовой, воздушно-капельный и пищевой) диктуют необходимость проведения дезинфекционных мероприятий.
Больного госпитализируют бригады в составе врача или среднего медицинского работника и сестер-эвакуаторов на санитарном транспорте. Эвакуацию осуществляют не позднее чем через 3 ч с момента получения заявки от лица, выявившего больного. Госпитализацию контактировавших с больным лиц осуществляют в специальные изоляторы в течение 6 ч с момента получения заявки. Бригада эвакуаторов работает в противочумном костюме I типа. После доставки больного в стационар (контактных в изолятор) бригада эвакуаторов проходит полную санитарную обработку. Подвергают обеззараживанию санитарный транспорт.
Заключительную дезинфекцию осуществляет бригада в составе врача, дезинструктора и двух дезинфекторов. Дезинфекционная бригада, включая шофера, работает в очаге в противочумном костюме I типа. Дезинфектор непосредственно в машине или в подходящем помещении (вне очага) готовит рабочие дезинфицирующие растворы из предварительно расфасованных средств.
Для проведения дезинфекции в помещение очага входит врач, дезинструктор и дезинфектор, второй дезинфектор остается у машины, в его обязанности входит: приготовление растворов, прием и отправка вещей для камерного обеззараживания, осуществление связи между дезинфекционной бригадой и СЭС или ДС. Врач определяет объем, очередность и методику обеззараживания помещений и вещей, исходя из конкретных местных условий. Вещи, с которыми больной не мог иметь контакта
(находящиеся в чемоданах, шкафах вне комнат больного, книги в закрытых шкафах), не дезинфицируют.
Обеззараживание очага начинают с входной двери в квартиру, орошают пол и стены, обеззараживают выделения и посуду для них, закрывают комнату на 1 ч. Затем собирают все мягкие вещи, белье больного, книги, документы в мешки, предварительно увлажненные дезинфицирующим раствором, для отправки в дезинфекционную камеру. Потом проводят повторную обработку путем обильного орошения пола, стен и предметов обстановки из расчета 500 мл раствора на 1 м 2 обрабатываемого пола. При наличии мягкой мебели чехлы с нее снимают и отправляют в камеру. В местах общего пользования (ванные, туалетные, кухни, коридоры) орошают пол и стены. После окончания всех работ комнату или квартиру больного запирают на 2 ч, затем проводят уборку. Если больного эвакуировали из очага на лифте, внутренние поверхности лифта обеззараживают двукратным протиранием ветошью, смоченной 3% раствором хлорамина или 0,5 % активированным раствором хлорамина, и отключают лифт на 1 ч.
Обеззараживание выделений проводят путем их смешивания с хлорной известью (400 г препарата на 1 кг выделений) или с ДТС ГК - 200г/кг; выдержка 2 ч. Для обеззараживания поверхностей и предметов используют растворы 5% хлорамина или 5% осветленной извести, 2,5 ДТС ГК, 8% лизола А. Посуду для еды, игрушки и другие предметы, которые не портятся от кипячения, кипятят в 2% растворе карбоната натрия в течение 30 мин. Для обеззараживания белья (при отсутствии камер) используют кипячение в течение 30 мин или белье погружают в вышеназванные растворы' на 2 ч. Таким же образом дезинфицируют предметы ухода за больным, подкладные клеенки, ветошь. Надворные выгребные установки дезинфицируют одним из растворов: 10% хлорной извести, 5% ДТС ГК, 8% лизола. Перед выходом из очага дезбригада обеззараживает обувь, резиновые фартуки, перчатки в дезинфицирующем растворе, снимает противочумные костюмы и меняет халаты. Противочумные костюмы направляют в дезинфекционную камеру. По возвращении из очага и окончании работы бригада снимает с себя всю одежду, укладывает ее в мешки для камерной дезинфекции и проходит полную санитарную обработку.
За дезинфекционной бригадой и бригадой эвакуаторов устанавливают медицинское наблюдение на срок инкубации (21 день) по месту работы или жительства.
Геморрагических лихорадках
Методы и средства дезинфекции при особоопасных вирусных
Примечание: допускается применение других дезинфицирующих средств, разрешенных к применению в Республике Казахстан:
Ø В каждом случае заболевания дерматомикозами должна проводиться текущая и заключительная дезинфекция.
Ø Текущая дезинфекция в домашних очагах дерматомикозов должна проводиться самим больным или ухаживающим за ним лицом, под руководством медицинского работника медицинской организации кожно-венерологического профиля до госпитализации, выздоровления или отмены диагноза.
Ø В целях максимальной изоляции от окружающих больному должна выделяться отдельная комната или часть ее, больной должен обеспечиваться отдельной постелью и предметами ухода (расческа, мыло, мочалка, губка, щетка для чистки одежды, таз для мытья, ножницы, носки, обувь). Для хранения верхней одежды, головного убора и предметов, которыми пользуется больной, должно отводиться место, отдельное от места хранения вещей здоровых членов семьи. Сбор грязного белья больного и хранение до дезинфекции должны проводиться отдельно от белья живущих с ним других лиц. Не допускается сдавать белье в прачечную. В комнате должны оставляться необходимые вещи, легко поддающиеся мытью, чистке и дезинфекции.
Ø При поражении волосистой части головы, в период лечения, больной должен носить белый плотно прилегающий к голове защитный колпак или косынку из легко стирающейся ткани, закрывающую всю волосистую часть головы.
Ø Дезинфекционными подразделениями государственных органов санитарно-эпидемиологической службы должен осуществляться контроль за качеством текущей дезинфекции. Центрами санитарно-эпидемиологической экспертизы на соответствующих территориях – заключительная дезинфекция во всех очагах микроспории, трихофитии и фавуса с момента изоляции больного по заявкам дерматологов, участковых врачей или паразитологов (эпидемиологов).
Ø Методы и средства дезинфекции при дерматомикозах приведены в приложении к настоящим Правилам.
¨ Методы обеззараживания в очагах (допускается применение дезинфицирующих средств, разрешенных к применению в Республике Казахстан):
1) помещение, предметы обстановки протирают или орошают дезинфицирующим средством, из расчета 150-200 миллилитров на квадратный метр;
2) предметы ухода за больными погружают в дезинфицирующий раствор или тщательно протирают дезинфицирующим раствором. После окончания дезинфекции тщательно промывают водой;
3) белье (постельное, нательное), полотенца, косынки, халаты, носки, колготки, перевязочный материал погружают в дезинфицирующие растворы из расчета четыре литра на один килограмм сухого белья. По окончании дезинфекции белье стирают и прополаскивают;
4) постельные принадлежности, верхняя одежда, меховые головные уборы, ковры, книги, мягкие игрушки подвергают камерной дезинфекции;
5) обувь, кожаные перчатки подвергают камерной дезинфекции; при текущей дезинфекции внутренние поверхности обрабатывают 25 % раствором формалина или 40% раствором уксусной кислоты до полного увлажнения внутренней поверхности и помещают в полиэтиленовый пакет на двое суток, после чего вынимают и проветривают в течение 10-12 часов до исчезновения запаха препарата.
¨ Дезинфекционные мероприятия при дерматомикозах, проводимые в микологических кабинетах и стационарах:
1) после осмотра каждого больного в смотровом кабинете, приемной все предметы, в том числе и предметы по уходу с которыми соприкасался больной, подвергают влажной дезинфекции по режимам;
2) одежда и другие личные вещи больного при поступлении его в стационар направляют для обеззараживания в дезинфекционную камеру, после чего эти вещи хранят до выписки больного в чехлах на вешалках или стеллажах;
3) использованное белье больного (постельное, нательное, полотенца, чулки, носки), а также халаты и полотенца персонала собирают в специальный бак, целлофановый или клеенчатый мешок в отдельном изолированном помещении для грязного белья и сдают в больничную прачечную для обеззараживания и стирки. При этой работе персонал надевает второй халат, резиновые перчатки, марлевую повязку или респиратор, которые после каждого использования подвергают дезинфекции. Порядок обеззараживания и стирки мешков для транспортировки белья такой же, как и белья;
4) мочалки для мытья больных в приемном отделении после каждого использования обеззараживают кипячением или дезинфицирующим раствором и содержат в маркированной таре для чистых мочалок; ванны после купания каждого больного обеззараживают растворами дезинфицирующих средств;
5) больным детям допускают пользование только легко моющимися и поддающимися обеззараживанию игрушками (пластмассовые, резиновые);
6) использованный перевязочный материал (бинты, вата, марлевые тампоны, салфетки), а также грибковый патологический материал (обломки волос, ногтей, чешуйки кожи) обеззараживают кипячением, автоклавированием или в растворах дезинфицирующих средств;
7) предметные стекла с патологическим материалом после использования обеззараживают кипячением в течение 15 минут в 1% мыльно-содовом растворе или погружением в дезинфицирующий раствор;
8) столики (инструментальные и рабочие) в конце смены протирают ветошью, смоченной в дезинфицирующем растворе;
9) помещения и мебель (в том числе кушетки, полки медицинских шкафов и др.) после каждой смены подвергают влажной уборке теплой водой с мылом, содой и другими моющими средствами;
10) в рентгеновских кабинетах подголовные подушки должны покрываться чехлами, подлежащими обеззараживанию раствором дезинфицирующих средств;
11) уборочный инвентарь обеззараживают кипячением или дезинфицирующим раствором;
12) постельные принадлежности (подушки, матрацы, одеяла и другие) обеззараживают в дезинфекционных камерах после выписки каждого больного;
13) не допускают выдачу родственникам больных вещей больного, не прошедших обеззараживание;
14) использованные медицинский и лабораторный инструментарий (из металлов, пластмасс, стекла, резины, полимерных материалов) обеззараживают рекомендованными дезинфицирующими растворами.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Читайте также:


