Дельта инфекция может быть у кого
- Что такое Острая дельта-суперинфекция у вирусоносителей гепатита В
- Симптомы Острой дельта-суперинфекции у вирусоносителей гепатита В
- Диагностика Острой дельта-суперинфекции у вирусоносителей гепатита В
- Лечение Острой дельта-суперинфекции у вирусоносителей гепатита В
- К каким докторам следует обращаться если у Вас Острая дельта-суперинфекция у вирусоносителей гепатита В
Что такое Острая дельта-суперинфекция у вирусоносителей гепатита В
Вирус гепатита В (HBV) относится к гепаднавирусам. Похожие вирусы вызывают гепатит у сурков, сусликов и китайских уток, что позволяет использовать этих животных в качестве экспериментальных моделей при разработке лекарственных препаратов и вакцин.
Вирус гепатита В очень устойчив во внешней среде, обладает высокой инфекционностью. При сохранном иммунном ответе у переболевшего гепатитом В человека формируется стойкий пожизненный иммунитет.
Во внешей среде вирус гепатита В может сохраняться около недели - даже в засохшем и незаметном пятне крови, на лезвии бритвы, конце иглы.
Особенности клинических проявлений. При суперинфекции гепатит имеет прогрессирующее течение, возможно развитие фульминантных форм заболевания.
Острый гепатит D - суперинфекция HDV на HBV - протекает более тяжело, чем коинфекция, и развивается чаще на фоне ХВГВ Для этого гепатита характерен более коротий инкубационный период, чем при вирусном гепатите В, и более короткий преджелтушный период с высокой лихорадкой, с наличием диспептических симптомов, болевого синдрома в области печени, астеновегетативными проявлениями, повторными обострениями и возможным развитием фульминантных форм.
Течение болезни часто прогредиентное с формированием хронического гепатита.
Преджелтушный период составляет от 3 до 5 дней. Характерно острое начало с появлением астеновегетативных, диспепсических симптомов, интенсивных болей в правом подреберье, рвоты, артралгйИ, лихорадки. Может наблюдаться появление отечно-асцитического синД' рома.
В желтушном периоде имеет место лихорадка длительностью от 3 Д° 5 дней с выраженной интоксикацией, тяжесть в правом подреберье отеки на голенях, асцит. Практически в 100 % случаев выявляете епатоспленомегалия. При острой дельта-инфекции наблюдается ранняя хронизация процесса. Имеет место многоволновой характер болезни с повторными клинико-лабораторными обострениями, сопровождающимися гипертермией в течение 1-2 дней, отечно-асцитическим синдромом и желтухой, появлением сыпи на коже. У ряда больных выраженность клинических симптомов может регрессировать с каждой новой волной, у других - принимает непрерывно прогрессирующий характер, при этом возможно развитие подострой дистрофии печени с наступлением летального исхода.
При манифестных формах наблюдается прогрессирующее течение с клиническими проявлениями, напоминающими симптомы реплика-тивной фазы ВГВ У больных появляются слабость, быстрая утомляемость, снижение трудоспособности, диспепсические симптомы, тяжесть и/или боли в правом подреберье, потеря в весе, гепатолиенальный синдром, анемия, тромбоцитопения, лейкопения. Желтуха не является постоянным симптомом данной формы заболевания. Рано развиваются отечно-асцитический синдром, вторичные печеночные знаки (паль-марная эритема, сосудистые "звездочки", "лакированные" губы). Довольно быстро, иногда через несколько месяцев, появляются признаки цирроза печени. Заболевание в целом характеризуется волнообразным течением, периодическими обострениями и неполными ремиссиями.
Особенности диагностики. Наблюдается нарушение белково-син-тетической функции печени (снижение сулемового титра, альбуминов сыворотки крови при значительной гипергаммаглобулинемии) в ранние сроки желтушного периода. Значимо повышаются тимоловый тест, активность АсАТ и АлАТ. В сыворотке крови отсутствуют маркеры острой HBV-инфекции (HBsAb IgM, HBeAg), он ределяются HBsAg, HBcAb IgG, HBeAb, HDV RNA, HDAg и/или HDAb IgM, далее HDAb IgG. В пунктатах печени определяется HDAg.
Инаппарантные и субклинические формы встречаются реже, чем ПРИ ГВ, и диагностируются обнаружением в крови HD V, повышением активности АлАТ. О прекращении активной репликации HDV могут свидетельствовать наличие HDVAb IgG и суммарных HDVAb, отрицательные результаты индукции HDVAb IgM и HDV RNA при нормальных показателях активности АлАТ.
Особенности лечения острой суперинфекции дельта-вирусом. Применение интерферонов замедляет скорость прогрессирования заболевания в цирроз печени. Курс терапии должен составлять не менее 12 мес.
Данным ряда авторов, лечение интерферонами, как умеренными дозами (3 млн ME) 3 раза в неделю, так и более высокими дозами (10 млн ME) в течение 6-12 мес, не дает устойчивого эффекта.
При тяжелом течении ВГО и быстром развитии цирроза печени целесообразно проведение трансплантации печени.
Прогноз. Выздоровление при этой форме дельта-инфекции наступает крайне редко. Как правило, исходы неблагоприятны: летальный исход (20 %), формирование хронического гепатита D (70-80 %) с высокой активностью процесса и быстрый переход в цирротическую стадию заболевания.
НДV- инфекция широко распространена. Интенсивность циркуляции НДV в различных регионах мира значительно колеблется, но в целом повторяет ситуацию при ВГВ, хотя и не абсолютно точно. При острых гепатитах антитела к НДV выделяются в различных регионах у 2-7 % больных, а при хронических гепатитах - у 9-50 % больных. На территории бывшего СССР среди "здоровых" носителей HBsAg наибольшая частота (10-20 %) обнаружения антител к НДV выявлена в Молдове, Казахстане, Средней Азии, Туве, то есть в районах, гиперэндемичных по ВГВ. В европейской части России частота выявления антител к НДV составляет 1,2-5,5 %.
Источником инфекции являются больные острым и хроническим ВГД, вирусоносители, а также носители антиНДV, так как известно, что у лиц с антиНДV одновременно можно обнаружить РНК- НДV. Передача НДV происходит так же, как и при ВГВ (парентеральным, половым путем, от матери плоду). К дельта -инфекции восприимчивы лица, не болевшие ВГВ (тоесть не имеющие антиНВs), а также носители НВ- вируса (здоровые носители HBsAg и больные хроническим ВГВ). Дельта- инфекция возникает как спорадически, так и в виде вспышек.
Инфекционный процесс, обусловленный НДV, проявляется прежде всего появлением НД-Ag в крови. Дельта -антигемия может быть кратковременной или продолжительной в зависимости от того, как происходило инфицирование и имеется ли интегрирование НВ- вируса в геном гепатоцита. Различают острое, затяжное и хроническое течение дельта - инфекции. Характер ее течения лимитируется продолжительностью НВs- антигенемии: по мере ее истощения прекращается и синтез НДV, и завершается дельта- зависимый патологический процесс.
Дельта - инфекция развивается в виде коинфекции или суперинфекции. При коинфекции происходит одновременное заражение НВV + НДV у лиц, не болевших ранее НВV - инфекцией ( не имеющих до инфицирования маркеров НВV - инфекции). В этом случае развивается острый ВГВ+ВГД- гепатит с появлением серологических маркеров сразу двух острых инфекций. При коиинфекции репликация НВV чаще всего ВГВ+ВГД - гепатита обычно бывает острым и заканчивается выздоровлением.
При суперинфекции НДV - инфекция наслаивается на текущую НВV- инфекцию у здоровых носителей HBsAg, у реконвалесцентов основного ВГВ, у больных хроническим ВГВ. При этом развивается клиника острого вирусного гепатита дельта, сопровождающегося появлением антител к дельта- антигену. При суперинфекции течение дельта - инфекции определяется продолжительностью персистенции НВV. Поскольку при хронической НВV - инфекции ( у носителей HBsAg, больных хроническим ВГВ) в клетках печени постоянно нарабатывается большое количество HBsAg, вирус гепатита Д попадает в очень благоприятные условия для своей репликации. Такое течение болезни приобретает особую опасность и непредсказуемость. Во-первых, в этих условиях высока вероятность возникновения фульминантного гепатита, так как при диффузном поражении гепатоцитов НВ- вирусом наслоившийся дельта- вирус может быстро поразить всю паренхиму печени с развитием массивного некроза печени в результате прямого цитопатического действия НДV на гепатоциты. Во-вторых, у больных хроническим ВГВ при наслоении НДV очень велика вероятность прогрессирования патологического процесса в печени с быстрым развитием хронического активного гепатита и цирроза печени. При суперинфекции выявляют маркеры острой НДV - инфекции и маркеры НВV- инфекции в зависимости от ее стадии. Следует отметить, что дельта- вирус может оказывать супрессивное (подавляющее) действие на репликацию НВV, поэтому титр HBsAg и других маркеров НВV - инфекции может снижаться, в том числе и до не выявляемого с помощью используемых в практическом здравоохранении методов уровня.
Принято считать ,что все случаи острого ВГД клинически выражены и протекают тяжелее, чем ВГВ. Инкубационный период при коинфекции может составлять всего 4-5 дней, при суперинфекции он длится 3-7 недель. Клинические проявления преджелтушного периода при ВГД подобны ВГВ, но он обычно короче, чем при ВГВ, и протекает более остро и бурно. При суперинфекции и преджелтушном периоде могут быть проявления отечно-асцитического синдрома. Желтушный период характеризуется нарастанием симптомов интоксикации, значительным (в результате массивного цитолизе гепатоцитов) повышением активности трансаминаз, гипербилирубинемией. Для острого ВГВ+ВГД - гепатита, то есть для коинфекции, характерно, биофазное течение заболевания с двумя пиками повышения уровня трансаминаз, билирубина и клиническим ухудшением. Первая волна связана с активной репликацией и экспрессией НВ- вируса (англ. Replication - копирование, воспроизведение; лат. Expressio - выдавливание). Вторая волна связана с началом репликации НДV. Интервал между этими волнами составляет 15-32 дня. Соответственно первая волна будет сопровождаться появлением маркеров активной репликации НВ- вируса, вторая волна - маркерами репликации НД- вируса. При остром ВГД, развивающемся у носителей HBV, то есть при суперинфекции, симптоматика желтушного периода подобна ВГВ, что создает трудности в клинической диагностике. Но характерны гепатоспленомегалия, ранние признаки хронизации, нарушение белково-синтетической функции печени. Период реконвалесценции длительнее, чем при ВГВ. В течение нескольких месяцев сохраняются слабость, утомляемость.
развитие хронического ВГД у 70-80 % переболевших с быстрым прогрессированием в ХАГ и цирроз; развитие фульминантного гепатита (в отличие от ВГВ+ВГД-гепатита развитие печеночной комы при этом не всегда приводит к летальному исходу); полное выздоровление (редко).
Хроническая дельта-гепатит не имеет клинических симптомов, строго характерных только для этого заболевания. Основные симптомы - выраженная слабость, вторичные печеночные знаки (крупные "звездочки" на лице, спине, плечевом поясе, пальмарная эритема), увеличение печени и селезенки (часто в большей степени, чем печени). Характерным для хронической НДV - инфекции являются "немотивированные" ознобы с повышением температуры до 38-39ё С в течение 1-3 дней без катаральных явлений, с ферментативным обострением и умеренной желтухой, частый отечно-асцитический синдром. Заболевание имеет волнообразное течение с чередованием периодов обострений и ремиссий, что заставляет пациента часто обращаться к врачу. У 15 % дольных хронический ВГД быстро (в течение 1,5-2 лет) прогрессирует в ХАГ и цирроз медленно. У части больных возможна длительная клинико-лабораторная стабилизация процесса.
Имеются различия в течении и исходах хронического гепатита дельта в зависимости от уровня репликации НДV и HBV. У больных с активной репликацией НДV и отсутствием или низким уровнем репликации НВV (в крови тестируется HBsAg, анти НДV IgM, антиНВе) чаще развивается тяжелое поражение печени - ХАГ с выраженной степенью активности или ХАГ с формированием цирроза. У лиц с активной репликацией НДV и HBV (в крови тестируется HBsAg, антиНДV IgM, анти НВс IgM, HBeAg) преобладает ХАГ с умеренной степенью активности. Неблагоприятный исход хронического ВГД наблюдается значительно реже у лиц, в крови которых тестируются маркеры активной репликации только НДV, в отличие от лиц с одновременной активной репликацией НДV и HBV.
Как указывалось, во время дельта - инфекции титр HBsAg не редко снижается. Это связывают со стабилизирующим воздействием дельта -антигена на выработку интерферона, в результате чего происходит супрессия HBsAg. Однако титр маркеров НВV- инфекции может и не изменяться.
Причиной летальных исходов при хроническом ВГД являются декомпенсация цирроза печени с развитием поздней печеночной комы, кровотечение из варикозно расширенных вен, цирроз-рак.
Гепатит дельта (ГD) – высокоактивный воспалительно-дистрофический процесс в печени, характеризуется средне-тяжелым и тяжелым течением, нередко заканчивается развитием фульминантного или хронического гепатита и цирроза печени.
Этиология и эпидемиология. Заболевание вызывается РНК – содержащим вирусом. Источником заболевания являются больные острой или хронической дельта-инфекцией, а также здоровые носители как дельта-вируса, так и носители анти-дельта. Передача осуществляется исключительно парентеральным путем, материалом для заражения служит HВsAg – положительная кровь или ее препараты, содержащие дельта-агент, возможна трансплацентарная передача от матери к плоду. Наибольшая восприимчивость отмечается у детей раннего возраста и у лиц с хроническим гепатитом В.
Патогенез. Входными воротами инфекции являются кровеносные сосуды, поврежденная кожа и слизистые оболочки. Вирус ГD обладает прямым цитотоксическим действием на гепатоциты.
Заболевание может протекать в двух вариантах. В случае развития коинфекциии и суперинфекции.
Острый гепатит дельта может протекать в 2-х формах:
1. HDV/HBV – коинфекция – основная клиническая форма, проявления которой не отличимы от острого ГВ. Преджелтушный период болезни часто более обозначен, чем при ГВ, и характеризуется высокой лихорадкой (38°–39°С), адинамией, снижением аппетита, тошнотой, рвотой, болями в животе, гепатолиенальным синдромом, мигрирующими артралгиями. При появлении желтухи состояние больных не улучшается, интоксикация нарастает, температура снижается до субфебрильной, а спустя 2–3 недели от начала заболевания возникает обострение с клиническими проявлениями или ограничивающееся только повышением АЛТ.
Течение коинфекции чаще циклическое, заканчивается выздоровлением спустя 1,5–3 мес., у части детей возможно развитие затяжных форм, у детей первых месяцев жизни нередко возникает фульминантная форма с летальным исходом. Формирования хронического гепатита при HDV/HBV – коинфекции не происходит.
2. HDV/HBV – суперинфекция возникает при наслоении дельта инфекции на хронический гепатит В или здоровое носительство HВsAg. Инкубационный период составляет 3–4 недели. Для ГD – суперинфекции характерно острое начало, высокая температура тела 38°–39° С, боли в правом подреберье, тошнота, рвота, общая слабость, увеличение не только размеров печени, но и селезенки. Через 2–3 дня появляется темная моча, обесцвеченный кал, желтушное прокрашивание кожи и склер. Желтуха интенсивная, сочетается с выраженными проявлениями интоксикации.
Течение болезни преимущественно тяжелое, нередко с переходом в фульминантный гепатит, часты повторные обострения, иногда превышающие по тяжести первую волну заболевания или прогредиентное с формированием хронической дельта-инфекции с высокой активностью процесса.
Основные диагностические признаки ГD
1. Эпиданамнез характерный для ГВ.
2. Для HDV/HBV – коинфекции характерен короткий преджелтушный период с выраженной температурной реакцией, снижением аппетита, рвотой, болями в животе, увеличением размеров печени и селезенки.
3. При HDV/HBV – суперинфекции в анамнезе имеются указания на перенесенный гепатит В или носительство HBsAg.
4. Ухудшение состояния при появлении желтухи характерно для обеих форм.
5. Более неблагоприятное течение ГD отмечается при суперинфекции, которая характеризуется развитием тяжелой, злокачественной формы или формированием хронической дельта-инфекции с высокой активностью процесса.
6. Характерны выраженные и длительные гипербилирубинемия и активация печеночно-клеточных ферментов.
7. У детей до 1 года при HDV/HBV – коинфекции инкубационный период короткий, с появлением желтухи состояние резко ухудшается, а болезнь часто принимает черты злокачественной формы.
Диагноз дельта-инфекции ставится только на основании обнаружения маркеров вируса дельта:
– HDVAg – обнаруживается в крови вначале заболевания и при суперинфекции;
– анти-HDV(IgM) – свидетельствуют об острой активной репликации вируса, обнаруживаются как при супер-, так и коинфекции. Одновременное выявление анти-НВсIgM подтверждает коинфекцию, тогда как для суперинфекции характерно присутствие анти-НВе;
– анти-HDV – указывает на встречу с HDV в прошлом.
Клиническая картина и лечение совпадают с гепатитом B

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Вирус гепатита D (HDV) вызывает воспаление печеночной ткани и выступает “сателлитом” вируса гепатита B. В мире 15 миллионов людей заражены инфекцией HDV и HBV. Риску подвержены люди, инфицированные HBV и те, кто не имеет иммунитета к этому вирусу.
О чем я узнаю? Содержание статьи.
Что такое гепатит дельта?
Гепатит дельта (D) – инфекционное заболевание, вызываемое вирусом гепатита дельта и прогрессирующее при заражении человека гепатитом В. Инфицирование развивается на фоне HBV и при одновременном заражении этими вирусами.
Это обуславливает скорое развитие печёночной недостаточности, цирроза печени и гепатоцеллюлярной карциномы.
Как передается вирус гепатита дельта?
РНК HDV подобен вириодоподобным РНК растений. Поскольку вирус гепатита дельта использует белковую капсулу у вируса гепатита B для построения своего генома, его размножение без инфицирования HBV невозможно.
Заражение вирусом осуществляется половым путем, но может происходить через контакт человека с биологическими жидкостями (кровь) и контактно (через кожу). Попадая в кровеносное русло, а затем в печень, вирус вызывает развитие острого воспалительного процесса.
Существует 2 основных механизма развития инфекции:
- суперинфекция подразумевает под собой уже имеющийся хронический процесс течения гепатита B, который усугубляется присоединением гепатита D;
- коинфекция – одновременное заражение вирусом гепатита B и D.
Вертикальный способ передачи (от матери к ребенку) встречается относительно редко.
Симптомы
Заболевание протекает чаще остро, крайне редко развиваются хронические формы и, как показывает статистика, они не составляют более 5%. Симптоматика при гепатите дельта выражена ярче, чем при гепатите B и обусловлена развитием иммунного ответа организма на попавший в него антиген. Кроме того, при HDV риск развития цирроза печени больше.
Развитие гепатоцеллюлярной карциномы происходит при изменении вирусными белками структур, находящихся в клетках печени и их злокачественном перерождении.
Клиническая картина имеет несколько периодов.
- Преджелтушный период длится не более одной недели.
- Период желтухи при гепатите D выражен сильнее.
Также к симптомам заболевания относят развитие отечности (вплоть до асцита), появление признаков интоксикации и лабораторных изменений.
Диагностика
Диагностика гепатита дельта заключается в нескольких методах. Возможно проведение серологического анализа, направленного на выявление антител к вирусу (анти-HDV). В острую фазу заболевания первыми, как правило, появляются IgM, далее возрастает титр иммуноглобулинов класса G.
К лабораторным методам также относят проведение биохимического анализа крови, в котором особую диагностическую значимость имеют печеночные ферменты (АСТ и АЛТ) и билирубин (непрямая и прямая фракции).
ПЦР-анализ направлен на обнаружение РНК вируса.
Среди инструментальных методов активно используют УЗИ органов брюшной полости. Это исследование позволяет оценить структурные изменения в печени и при котором может быть выявлена гепато- и спленомегалия, скопление жидкости (асцит) в брюшной полости.
Биопсия печени не относится к рутинным методам, однако позволяет выявить изменения в структуре печени уже на ранних стадиях.
Тенденция такова, что доступ к диагностике HDV ограничен в своем распространении. Это определяет меры профилактики заболевания.
Лечение гепатита дельта
Лечение гепатита неспецифично и проходит тяжелее лечения других поражений печеночной ткани. Оправдано использование интерфероновой терапии, но при прекращении использования интерферона-альфа период ремиссии вновь сменяется обострением заболевания.
Лечить вирусную инфекцию можно с помощью противовирусных препаратов. Такая терапия предполагает применение ингибиторов обратной транскриптазы вируса гепатита B.
Недавно клинические испытания прошел препарат “мирклудекс”, механизм действия которого основан на ингибировании проникновения вирусных частиц в печеночные клетки.
Продолжительность лечения не имеет четких границ и в некоторых случаях может составлять более 1 года. После прекращения терапии у пациентов зачастую возникают рецидивы, что связано с отсутствием длительно действующего иммунного ответа против вирусной инфекции.
Оправдано и использование симптоматической терапии:
- гепатопротекторные препараты (эссенциале форте, гептрал) оказывают регенерирующий эффект и защищают клетки печени от повреждения;
- активная инфузионная терапия с целью дезинтоксикации организма (физиологический раствор, раствор глюкозы);
- нестероидные анальгетики (НПВС) и спазмолитики используются для снятия болевого синдрома;
- НПВС, а в тяжелых случаях глюкокортикостероиды, применяются для подавления воспалительного процесса;
- витаминотерапия для укрепления иммунитета;
- желчегонные средства для улучшения прохождения желчи по желчевыводящим путям.
Немедикаментозное лечение подразумевает соблюдение диеты – используют лечебный стол №5:
- из рациона питания исключаются алкогольные напитки, жирная, жареная и соленая пища, а также газировки и мучные изделия;
- рекомендуется употреблять вареную или приготовленную на пару пищу;
- каши на воде, нежирные молочные продукты, нежирное мясо, супы;
Питаться рекомендуется маленькими порциями 5-6 раз в день. Употребление жидкости в сутки должно составлять не менее 1,5 л.
Профилактика
Меры профилактики, используемые для предотвращения поражения ткани печени, направлены на коррекцию образа жизни человека, устранение факторов риска повторного инфицирования и улучшение качества здоровья и жизни пациента.
- ограничение незащищенных половых контактов как у женщин, так и у мужчин;
- использование контрацепции;
- борьба с наркоманией;
- безопасное проведение инвазивных манипуляций достигается с помощью использования одноразового материала (иглы, шприцы) не только в условиях лечебного учреждения, но и в других организациях (студия тату, косметологический кабинет);
- использование средств личной гигиены;
- улучшение методов проверки образцов переливаемой крови;
- вакцинация против HBV обеспечивает защиту и от гепатита D (особенно иммунизация важна у детей);
- витаминотерапия;
- улучшение социально-бытовых и жилищных условий.
Прогноз
Вирус гепатита дельта, в отличие от гепатита B, имеет более выраженную способность к цирротическому повреждению печени. У подавляющего количества вирусоносителей цирроз печени выявляется уже в течение 5 лет от момента первичного инфицирования.
При отсутствии полноценного лечения у больных развивается печеночная энцефалопатия и печеночная недостаточность.
Повышенный риск развития скоротечного воспаления печени и смертельного исхода отмечается в районах Амазонки и в некоторых частях Тихого океана.
HDV – заболевание печени, протекающее в острой и в хронической формах. Инфицирование этим вирусом реализуется непосредственно в присутствии HBV. И поэтому единственным эффективным способом профилактики признана вакцинация от гепатита B.
Наибольшую значимость имеет микст-инфекция гепатита В и гепатита D, так как имеется этиопатогенетическая связь этих двух инфекций, а сочетанное инфицирование ведет к неблагоприятным исходам.
Вирусный гепатит D (ВГD, hepatitis Delta) – острое или хроническое инфекционно-воспалительное заболевание печени, вызываемое первично-гепатотропным вирусом-сателлитом – Дельта-вирусом (HDV), требующим для репликации присутствия НВ-вируса, которое представляет ко– или суперинфекцию и характеризуется тяжелым течением часто с неблагоприятным исходом.
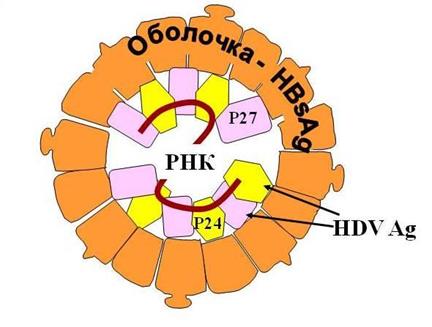
Рис. Схема строения вируса гепатита D.
Известно, по мнению разных автров, от 3-х до 7-ми генотипов HDV (обозначаемых римскими цифрами). HDV устойчив к нагреванию и действию кислот. Денатурация достигается обработкой щелочами и протеазами.
Эпидемиология. Источником инфекции являются больные острыми и хроническими формами ВГD, в том числе с инаппарантной формой процесса. Кровь потенциально опасна во всех фазах ВГD, однако при острой форме – преимущественно в конце инкубационного периода и в начале периода клинических проявлений. Передача HDV происходит главным образом парентеральным путем при гемотрансфузиях, использовании инструментов, контаминированных кровью. Возможен половой путь передачи. Может быть инфицирование плода от матери (вертикальный путь).
К HDV восприимчивы все лица, инфицированные ВГВ. Заболевание регистрируется повсеместно. Особенно восприимчиво население территорий гиперэндемического распространения ВГВ. В группу риска входят больные гемофилией, наркоманы.
Патогенез и патологоанатомическая картина. Изучены недостаточно полно. При проникновении в организм HDV заносится током крови в печень, являющуюся, по-видимому, первичным и единственным местом его репликации. Антиген локализуется в ядрах гепатоцитов. Механизм повреждающего действия HDV на гепатоциты не изучен, предполагается наличие у него цитопатических свойств. Репликация HDV в гепатоцитах оказывает супрессивное действие на синтез HВV. Известно существование двух вариантов инфекции: коинфекция (одновременное заражение HВV и HDV) и суперинфекция (заражение НВsАg–позитивных пациентов). Сочетание ВГВ и HDV-инфекции сопровождается развитием более тяжелых форм, патологического процесса, что определяется главным образом действием HDV.
По мере выздоровления при остром ВГD происходят элиминация вируса из печени и исчезновение анти- HDV IgМ при персистировании анти- HDV IgG в крови с постепенным снижением их титра в течение нескольких месяцев. При хронизации процесса наблюдается персистирование HВV в ткани печени и анти- HDV IgМ в высоком титре в крови.
Наиболее типичными морфологическими изменениями являются некроз и дистрофия паренхимы печени.
Клиническая картина.
При коинфекции ВГВ+D (одновременном инфицировании HВV и HDV) инфекция, как правило, протекает в острой форме, часто с двухволновым течением. Инкубационный период длится 1,5–3 месяца. Основные клинико-биохимические проявления смешанной инфекции не отличаются от таковых при остром ВГВ, вместе с тем смешанная инфекция характеризуется преобладанием тяжелых форм заболевания. Высокий процент смешанной HВV– и HDV–инфекции отмечают при фульминантной форме гепатита (от 5–10% до 35-75%).
При HDV-суперинфекции (присоединение ВГD к ХГВ) закономерно приводит к прогрессированию патологического процесса в печени, резкому ухудшению состояния больных, формированию хронического активного гепатита с признаками печеночной недостаточности и быстропрогрессирующего цирроза печени (75-80% случаев).
Прогноз. Часто неблагоприятный.
ВИРУСНЫЙ ГЕПАТИТ С.
Вирусный гепатит С (ВГС) –гепатит с парентеральным механизмом передачи, отличающийся полиморфизмом клинических форм – от бессимптомного носительства до фульминантных форм, хронического гепатита, цирроза печени и первичной гепатоцеллюлярной карциномы.
Этиология. Вирус гепатита С (HСV, Hepatitis С virus) – мелкий РНК-содержащий вирус, относящийся к семейству флавивирусов.

Рис. Схема строения вируса гепатита С.
Согласно существующим классификациям выделяют не менее шести, а возможно одинадцати, генотипов HСV и более 100 его субтипов. Наиболее распространена классификация по P. Simmonds.
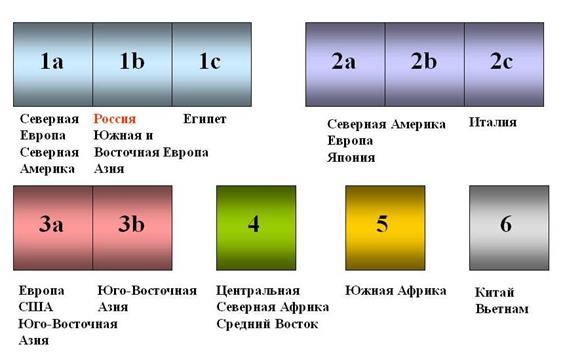
Рис. Генотипы вируса гепатита С (по P. Simmonds, 1993).
Установлены существенные географические различия в их распространенности. В России чаще всего обнаруживаются генотипы: 1 (а и b), 2а и 3а. С генотипом 1b большинство исследователей связывают случаи заболеваний с высоким уровнем виремии и низким ответом на интерферонотерапию.
Эпидемиология. Источники инфекции, механизм и пути передачи во многом соответствуют ВГВ. Источники ВГС – больные хроническими и острыми формами инфекции. Наибольшее эпидемиологическое значение имеет парентеральный путь передачи. Чаще всего заражение HСV происходит при переливании крови и ее препаратов. Считают, что возбудитель ВГС является одним из основных этиологических факторов посттрансфузионного гепатита. Нередко инфекция встречается у больных гемофилией. Тестирование доноров, консервированной крови и ее дериватов на HСV является обязательным. Особое значение ВГС имеет у наркоманов, использующих наркотики парентерально. В настоящее время это одна из самых многочисленных и эпидемиологически значимых групп риска инфицирования HСV. В разных регионах России обнаружение анти-HCV среди внутривенных пользователей наркотиков составляет 75-83%.
Передача возбудителя в быту при гетеро- и гомосексуальных контактах, от инфицированной матери к новорожденному может иметь место, но реализуется значительно реже, чем при ВГВ.
Клиника. Инкубационный период от 2 до 26 недель (в среднем – 6-8 недель). В течении ВГС выделяют острую и хроническую стадии болезни. Последняя включает две фазы: латентную и реактивации.
Острая стадия ВГС чаще всего протекает в бессимптомной (инаппарантный и субклинический варианты) форме. Своевременная диагностика ее значительно затруднена. Диагноз может быть верифицирован путем индикации РНК HCV методом ПЦР при наличии серьезных эпидемиологических предпосылок. Манифестное течение острой стадии ВГС наблюдается лишь в 10-20% случаев.
Для продромального периода характерны диспепсический синдром (снижение аппетита, тошнота), нередко слабость, недомогание. В периоде разгара желтуха часто отсутствует, а если и развивается, то она умеренно выражена, интоксикация незначительная. Острый ВГС протекает гораздо легче, чем ВГВ и даже ВГА, преимущественно в легкой, редко в среднетяжелой форме, с умеренным повышением активности аминотрансфераз (в 5-20 раз). Однако имеются сведения о фульминантном течении инфекции, особенно у хронических носителей HBsAg. Описаны случаи ВГС, осложнившиеся апластической анемией. Острая стадия ВГС может закончиться выздоровлением со стабильным исчезновением РНК HCV. Однако у большинства больных (в 75-80%) развивается хроническая стадия ВГС, при которой латентная фаза чаще всего предшествует фазе реактивации. Продолжительность латентной фазы составляет 10-20 лет. В этот период какие-либо объективные признаки хронического гепатита отсутствуют. В крови больных обнаруживают анти-HCVcore IgG, анти-HCV NS, периодически – РНК HCV.
Фаза реактивации обусловлена повышением репликативной активности ВГС и клинически соответствует манифестному течению острой стадии болезни. У больных отмечают признаки астеновегетативного синдрома, нередко субфебрилитет. Определяются гепатоспленомегалия, волнообразное 2-5-кратное повышение активности аминотрансфераз сыворотки крови и в ряде случаев с внепеченочными проявлениями. Течение фазы реактивации характеризуется повторными, умеренно выраженными клинико-биохимическими обострениями. В крови определяются IgM и IgG Anti–HCVcore (с преобладанием IgM), Anti–HCV NS и РНК HCV. Так же, как и HВV, HCV играет роль в формировании цирроза печени и возникновении гепатоцеллюлярной карциномы.
ВИРУСНЫЙ ГЕПАТИТ G.
Вирусный гепатит G (ВГG) –гепатит с парентеральным механизмом передачи, протекающий как в виде острого, преимущественно атипичного,
реже типичных лёгких и среднетяжёлых форм, с нередким исходом в хронический гепатит. Для гепатита G характерна частая коинфекция с гепатитом С, реже с гепатитом В.
История изучения. Источником, из которого был клонирован HGV, послужила плазма (из серологического банка Центра по контролю за заболеваемостью, США) человека, у которого имелся хронический гепатит “ни А, ни B”. Этой плазмой заражали обезьян тамаринов, что приводило к развитию у них гепатита. Серологическое тестирование показало, что плазма пациента и сыворотки зараженных обезьян были отрицательными на вирусы гепатитов А, В, Д, С и Е. Следующим был этап поиска генетического аппарата нового гепатотропного агента. На основании сложных методических подходов, т.н. библиотечного конструирования и иммуноскрининга, было установлено, что в плазме данного больного присутствуют иммунореактивные клоны, имеющие родство с нуклеотидными последовательностями HG-вируса, и в то же время обладающие несколькими нуклеотидными вариантами, которых нет в данных Генетического банка.
Далее было показано, что геном HGV представлен РНК. Последующая наработка иммунореактивного клона комплиментарной ДНК позволила получить полный геном вируса (состоящий из 9392 нуклеотидов), кодирующих полипротеин из 2873 аминокислот.
Параллельно другой группой исследователей из США был клонирован неизвестный еще гепатотропный агент GB- вирус (HGBV-C). Источником этого вируса послужила хранящаяся в серологическом банке плазма крови хирурга с инициалами GB, болевшего гепатитом в 60-е годы. В связи с этим новый гипотетический вирус гепатита был обозначен как HGBV.
При заражении этой плазмой обезьян тамаринов у последних развивался гепатит. Далее 11-й пассаж сыворотки болевших обезьян был использован для клонирования предполагаемого вируса. В результате клонирования были получены три варианта HGB-агента. При этом HGBV-A и HGBV-B представляли вирусы обезьяны тамарина, а HGVB-C – вирус человека. Последний был идентифицирован с помощью генной амплификации с праймерами, образованными от совместных нуклеотидных последовательностей вирусов HGBV-A, HGBV-B и HGBV-C (HGV).
На следующем этапе было показано, что последовательности HGV и HGBV-C обладали гомологичностью более чем на 95%, что позволило считать их тесно связанными (идентичными) изолятами одного вируса. В результате огромной работы по анализу нуклеотидных, аминокислотных последовательностей удалось установить, что HGV и его аналог HGBV-C наряду с HCV образует группу гепатит – ассоциированных вирусов внутри семейства флавивирусов (Flaviviridae).
Этиология.
Вирус гепатита G (HGV, Hepatitis G virus) относится к семейству флавивирусов. Геном вируса представлен одноцепочечной РНК “+” нитью, состоящей из примерно 9400 нуклеотидов. РНК HGV построена по схеме, характерной для всего семейства флавивирусов: на 5`конце находится зона, кодирующая структурные белки, на 3`конце - зона, кодирующая неструктурные белки.

NCR - некодирующий участок (non-coding region)
С - core (белок сердцевины)
E1, E2 - поверхностные (envelope) белки
NS - неструктурные (non-structural) белки: NS2 - цинк-протеаза, NS3 - геликаза, NS4 - кофактор NS3-зависимого протеолиза, NS5 - РНК-зависимая РНК-полимераза.
Рис. Структура генома HGV.
Вирус генетически неоднороден; существует множество субтипов и изолятов HGV. Вместе с тем отдельные авторы считают, что существуют различные генотипы HGV: 1 - западно-африканский, 2 - европейский, американский и восточно-африканский, 3 - южно-азиатский и, возможно, 4 - южно-африканский
Эпидемиология.
HGV имеет повсеместное распространение в человеческой популяции без значимых возрастных и половых различий. Источники инфекции, механизм и пути передачи во многом соответствуют ВГС.
Передача вируса осуществляется исключительно парентеральным механизмом, который реализуется при переливании препаратов крови, оперативных вмешательствах, использовании аппаратуры для проведения гемодиализа, парентеральном применении наркотиков и т.п. Имеются свидетельства существования полового (как гомо-, так и гетеросексуального) пути передачи инфекции. Кроме того, инфицирование может происходить вертикальным путем.
Патогенез.
Попадая в организм парентеральным путем, вирус циркулирует в крови. РНК HGV начинает выявляться в сыворотке крови в сроки от 1 недели до 6 месяцев после переливания инфицированных компонентов крови. Гепатотропность HGV подтверждается определением РНК в гепатоцитах; кроме того вирус обнаруживается в периферических мононуклеарах, селезенке, костном мозге, слюне, сперме.
Гуморальный иммунный ответ, возникающий при инфицировании HGV, выражается в синтезе антител к структурным и неструктурным белкам вируса. Считается, что циркулирующие анти-E2 антитела оказывают защитное действие, предохраняя от последующего инфицирования HGV.
Патоморфология.
Экспериментальная инфекция у приматов приводит к возникновению внутридольковых некрозо-воспалительных изменений и воспалительной инфильтрации портальных трактов. У больных ХГG изменения в ткани печени проявляются дистрофией и некрозами гепатоцитов, лимфогистиоцитарной инфильтраций по ходу портальных трактов и в дольках, а также разрастанием соединительной ткани вплоть до формирования цирроза печени.
Клиника. Выделяют острый, хронический гепатит G и вирусоносительство.
Острый гепатит G.
Протекает в основном в виде атипичных (безжелтушных, стертых, бессимптомных, инаппарантных) и, реже, типичных (чаще легких) форм. Первоначальные сообщения о том, что HGV является причиной развития злокачественных форм гепатита не нашли убедительного подтверждения. Острый гепатит может заканчиваться выздоровлением или принимать хроническое течение.
Лабораторная диагностика. Маркером текущей HGV-инфекции является РНК HGV, определяемая методом ПЦР. Анти-Е2-антитела, детектируемые методом ИФА, появляются после исчезновения РНК HGV из сыворотки крови и свидетельствуют о выздоровлении и формировании иммунитета к HGV.
Читайте также:


