Действия медсестры при анаэробной инфекции
Анаэробная инфекция- это тяжелая токсическая раневая инфекция, вызванная анаэробными микроорганизмами, с пре имущественным поражением соединительной и мышечной ткани.
Анаэробную инфекцию часто называют анаэробной гангреной, газовой гангреной, газовой инфекцией.
Все эти бактерии являются анаэробными спороносными палочками .Патогенные анаэробы распространены в природе, сапрофитируют в кишечнике млекопитающих, с фекалиями попадают в почву. Вместе с землей они могут попасть в рану. Возбудители устойчивы к термическим и химическим факторам.
Анаэробные бактерии выделяют сильные токсины, вызывающие некроз соединительной ткани и мышц. Также они вызывают гемолиз тромбоз сосудов, поражение миокарда, печени, почек. Для развития анаэробной инфекции имеет большое значение отсутствие свободного доступа кислорода с нарушением кровообращения в травмированных тканях.
- обширные повреждения мышц и костей;
- глубокий закрытый раневой канал;
- наличие раневой полости, плохо сообщающейся с внешней средой;
- нарушение кровообращения ткани из-за повреждения сосудов;
- большие некротизированные участки с плохой оксигенацией.
Клиника: Клинические формы:
Состояние пациента тяжелое, прогрессирует интоксикация (слабость, тошнота, рвота, плохой ;сон, заторможенность., бред) кожные покровы бледные с желтушным оттенком, заострившиеся черты лица. Пульс значительно учащен, и -не соответствует температуре, артериальное давление снижено, температура тела от субфебрильной до высокой. При исследовании крови определяется анемия, высокий лейкоцитоз со сдвигом лейкоцитарной формулы влево. Диурез снижен, в моче определяются лейкоциты, цилиндры и белок.
В области раны пациент отмечает появление сильных распирающих болей. Кожа вокруг раны цианотична, холодная на ощупь, с расширенными синюшными венами. Конечность отечна, при пальпации определяется крепитация мягких тканей (из-за наличия в них воздуха). При перевязках или вскрытиях раны из нее выделяется скудное отделяемое с неприятным запахом и пузырьками воздуха. При рентгенологическом исследовании видны участки скопления газа, расслаивающиеся мышцы.
Для уточнения диагноза необходимо проводить бактериологическое исследование.
Лечение анаэробной инфекции должно быть комплексным. Пациента экстренно госпитализируют в гнойно-септическое отделение хирургического стационара в отдельный бокс.
После постановки диагноза проводится оперативное вмешательство -широкое и глубокое вскрытие раны, иссечение некротизированной ткани и дренирование. При ухудшении общего состояния и нарастании местных симптомов прибегают к радикальной операции — ампутации конечности.
Общее лечение включает в себя применение смесей противогангренозных сывороток, инфузионная терапия, переливание крови, плазмы и кровезаместителей, антибактериальная терапия, высококалорийное питание, симптоматическое лечение.
Для профилактики анаэробной инфекции необходимо: ft ранняя и радикальная первичная хирургическая обработка ран;
-дренирование размозженных, загрязненных, огнестрельных и нагноившихся ран;
-хорошая транспортная и лечебная иммобилизация на конечность с поврежденными тканями; I
-ранняя антибиотикотерапия при обширных ранах.
Уход за пациентом с анаэробной инфекцией. Пациента госпитализируют в специализированный бокс с выделением особого медицинского персонала для ухода за ним. При входе в палату сестра переодевается в чистый халат, косынку, маску, бахилы и резиновые перчатки. Перевязки делают отдельными инструментами только для данного пациента, которые потом погружают в дезинфицирующий раствор. Перевязочный материал после дезинфекции сжигают. Палату убирают 2—3 раза в день с применением 6% раствора перекиси водорода и .0,5% раствора моющего средства, после чего включают бактерицидный облучатель. Постельное и нательное белье дезинфецируют в 2% растворе кальцинированной соды с последующим кипячением и отправлением в прачечную.
Посуду после использования дезинфецируют в 2% растворе гидрокарбоната натрия, кипятят и промывают в проточной воде.
Сестра в первые сутки ежечасно, а в последующие — 3-4 раза в день контролирует состояние пациента: измеряет артериальное давление, температуру тела, подсчитывает пульс, частоту дыхания. Под пораженную конечность подкладывается клеенка с пеленкой, которые меняют как можно чаще. Рану с дренажами оставляют открытой. При сильном промокании ее кровью, при появлении распирающей боли, немедленно сообщают врачу.
Не нашли то, что искали? Воспользуйтесь поиском:



Н.М. Гординская, А.М.Дука, Н.З.Акмайкина
Опыт работы и особенности организации и проведения противоэпидемиологических мероприятий при подозрении на анаэробную инфекцию в стационарах.
Анаэробная инфекция занимает особое место среди хирургических заболеваний. Ежегодно регистрируется до 10 % случаев анаэробной инфекции от общего количества внутрибольничной инфекции, которая зачастую приводит к летальному исходу и внутрибольничному распространению, что вызывает определенные трудности как в лечении этого заболевания, так и проведении противоэпидемических мероприятий.
Классификация анаэробной инфекции:
По характеру микрофлоры
По источнику инфекции
клостридиальные (образующие споры)
моноинфекция-вызванная одним видом анаэроба
экзогенная (столбняк, клостридиальный мионекроз, газовая гангрена и др.)
неклостридиальные(не образующие споры)
полиинфекция-вызванная 2 или несколькими анаэробами
Эндогенная инфекция (послеоперационная ползучая флегмона, гангрена Фурнье и др.)
смешанная инфекция-вызванная ассоциацией анаэроба и аэроба
Бактериологическая картина флоры при анаэробной инфекции полиморфна, чаще полианаэробна, наравне с присутствием аэробной флоры (чаще стафилококков и стрептококков). Возникновению и развитию анаэробной инфекции способствует множество причин: физическое состояние больного, характер травмы, кровопотери, шок, своевременность и качество хирургической помощи, местность где произошла травма, состояние одежды и белья пострадавшего.
Анаэробный процесс чаще развивается при травмах конечностей, особенно нижних (80% случаев).
Профилактика анаэробной газовой инфекции складывается из мероприятий, направленных на прямые причины, вызвавшие инфекцию и косвенные, способствующие дальнейшему развитию процесса и включает:
1) Борьба с шоком и кровопотерей, первичная хирургическая обработка раны
2) Общие санитарные мероприятия (личная гигиена больных, санитарное состояние территорий)
3) Пассивная иммунизация – поливалентной противогангренозной сывороткой.
4) Медикаментозная профилактика – антисептики, антибиотики.
Исходя из изложенного с целью оказания практической помощи госпитальным эпидемиологам нами разработан алгоритм действий в стационаре и поликлинике при выявлении больного с подозрением на анаэробную инфекцию.
Алгоритм действий медицинского персонала при выявлении больного с подозрением на анаэробную инфекцию в стационаре и поликлинике
2. Больного немедленно изолируют в отдельную палату:
- если больной находился в палате: данного больного оставляют на месте, выводят контактных больных в отдельную палату для наблюдения.
3. Зав. отделением или дежурный администратор по больнице немедленно сообщает зам. главного врача по медицинской части, эпидемиологу
больницы, главной медсестре.
4. Зав. отделением (в рабочее время) или дежурный администратор (с 16.00 до 8.00 и в выходные дни) немедленно перекрывает отделение, в котором выявлен больной с подозрением на анаэробную инфекцию.
5. В палате, где изолирован больной, выставляется отдельный сестринский пост.
6. Палата оснащается индивидуальными емкостями для дезинфекции предметов ухода за больными и медицинских инструментов.
7. Лечащий врач берет посев из раны или кусочек ткани из раны на микробиологическое исследование в стерильную пробирку или в стерильный пакет и решается вопрос о доставке пробы в бактериологическую лабораторию. Если данный случай произошел с 16.00 до 8.00 – проба становится в холодильник в процедурной. Если в выходной или праздничный день – проба становится в морозильную камеру холодильника в процедурной.
8. Больному назначается лечебная доза противогангренозной сыворотки.
9. Контактных больных переписывают, за ними устанавливается наблюдение. Контактным больным с открытыми повреждениями назначается противогангренозная сыворотка с профилактической целью (по назначению лечащего врача).
10. Перед поступлением и после выписки больного кровать, прикроватную тумбочку протирают ветошью, обильно смоченной 6% раствором перекиси водорода с 0,5 % раствором моющего средства. Кровать заправляют постельными принадлежностями, прошедшими камерную обработку по режиму для споровых форм бактерий.
11. Грязное белье перед стиркой обеззараживают путем замачивания и последующего кипячения в 2% растворе кальцинированной соды и моющего средства в течение 120 минут с момента закипания или применяют другие дезинфицирующие растворы, указанные в п.18.
12. Для мытья рук и туалета больных используют мыло в мелкой расфасовке.
13. Посуду после использования освобождают от остатков пищи, замачивают в 2% растворе соды и кипятят в течение 90 минут, затем моют под проточной водой и хранят в закрытом шкафу.
14. Уборку палат производят не реже двух раз в день влажным способом с применением 6% раствора перекиси водорода с 0,5% раствором моющего средства.
15. Уборочный инвентарь (ведра, тазы, ветошь и т.д.) выделяют на индивидуальный пост. После использования автоклавируют в течение 20 минут.
16. Лечащий врач, врачи – консультанты, медицинская сестра перед входом в палату одевают маску, бахилы, халат. Во время операции или перевязки надевают клеенчатый фартук, который после перевязки протирают ветошью, обильно смоченной в 6% р-ре перекиси водорода с 0,5%р-ром моющего средства.
17. После проведения операции, перевязки весь инструмент медицинского назначения погружают в 6% раствор перекиси водорода с 0,5% раствором моющего средства на 60 минут.
19. Дальнейшие мероприятия, ограничения согласовываются с эпидемиологом больницы и специалистами эпидемиологического отдела Управления Роспотребнадзора.
В качестве примера приводим эпидемиологические расследования случаев подозрения на анаэробную инфекцию:
1. Больная О., 53 г., поступила в реанимационное отделение с диагнозом: Открытый (I A) оскольчатый перелом обеих костей левой голени со смещением отломков. Сразу же проведено скелетное вытяжение. На 8 сутки после оказания оперативной помощи у больной на нижней трети левой голени появилась синюшность мягких тканей, эпидермальные пузыри, гнилостный запах. Учитывая клинические проявления заболевания, возникло подозрение на развитие анаэробной инфекции. Было проведено эпидемиологическое расследование, составлен план противоэпидемиологических мероприятий, согласно вышеуказанного алгоритма. Несмотря на проводимую этиотропную и специфическую терапию, больная умерла. Установлен окончательный диагноз: Открытый (I A) оскольчатый перелом обеих костей левой голени со смещением отломков. Гнилостная инфекция левой голени и бедра. Диагноз подтвержден результатами бактериологического обследования из раны у больной ,в палате и перевязочной с объектов внешней среды выделена Cl. Perfringens. Контактных случаев заражения не было.
2. Больной Г., 1951 г. р., поступил в колопроктологическое отделение с диагнозом: Перфорация нисходящего отдела сигмовидной кишки инородным телом (рыбная кость). Перитонит. В анамнезе: болен 6 –е сутки. Накануне заболевания ел рыбу. На следующий день повысилась температура до 39 о и появилась боль в области заднего прохода. На вторые сутки больной самостоятельно извлек из заднего прохода рыбную кость длинной 2см. В приемном покое врачом – колопроктологом заподозрена анаэробная инфекция и больной госпитализирован в палату – изолятор. Введен комплекс противоэпидемиологических мероприятий согласно алгоритма действий при возникновении анаэробной инфекции. При взятии материала из операционной раны и объектов внешней среды в палате, где находился больной, выделена Cl. Perfringens. Повторных случаев заболевания в отделении не было.
Предлагаемый алгоритм проведения профилактических и противоэпидемиологических мероприятий при выявлении анаэробной инфекции в отделениях ЛПУ является эффективным, что подтверждается отсутствием контактных случаев заражения и может быть рекомендован для использования в практике госпитальных эпидемиологов.
Как минимум в половине клинических наблюдений воспаление вызывают анаэробы. Среди них наибольшую опасность представляют клостридиальные (спорообразующие) возбудители, которые образуют вегетативную форму – спору, чрезвычайно устойчивую в окружающей среде к внешним воздействиям, например, к высокой температуре. В связи с этим достаточно трудно добиться нужного эффекта при дезинфекции с помощью обычных мероприятий.
Во-вторых, анаэробы являются обитателями желудочно-кишечного тракта, и инфицирование может развиться при попадании микроорганизмов вследствие нарушения целостности кишечника при его травме или во время оперативного вмешательства. Кроме того, часто бактерии попадают в рану контактно-бытовым путем при несоблюдении элементарных правил личной гигиены. И, наконец, анаэробы в ряде случаев вызывают крайне тяжелые формы воспалительного процесса, которые нередко заканчиваются летальным исходом.
При воспалении, вызванном анаэробами, наблюдается характерная клиническая картина. Чаще всего они возникают в областях тела, близких к естественным местам обитания анаэробов. В зависимости от формы инфекции преобладают признаки газообразования в мягких тканях или выраженный и быстро прогрессирующий отек. Отделяемое из раны скудное буроватого цвета со зловонным запахом. Он обусловлен газообразными веществами, которые вырабатывают анаэробы. В ране - некрозы грязно-серого цвета, гиперемия кожи не выражена.
При анаэробной инфекции больного изолируют в отдельной палате для ограничения контакта с другими пациентами. Предпринимают меры предупреждения вторичного инфицирования раны, поскольку сочетание анаэробных и аэробных микробов благоприятно с точки зрения их размножения, а течение заболевания в этом случае становится особенно тяжелым. Перед помещением больного в палату мебель и пол обрабатывают раствором 6% перекиси водорода с моющими средствами. В дальнейшем убирают палату 2 раза в день. Средства маркируют и после использования стерилизуют 20 минут в автоклаве при давлении в 2 атм (температура – 132° С). Для больного выделяют предметы ухода и посуду, которую после еды замачивают в 2% растворе натрия бикарбоната и кипятят в течение 90 минут, затем моют ее проточной водой и хранят в шкафу в этой же палате.
Перевязки у таких больных выполняют в последнюю очередь. Участники процедуры надевают второй халат, поверх него - клеёнчатый фартук, его периодически протирают ветошью, смоченной дезраствором. На руки надевают прочные стерильные перчатки. Перевязку производят аподактильно, строго соблюдая асептику. Для обработки раны используют антисептики из группы окислителей (3% перекись водорода или перманганат калия), обладающие дезодорирующими свойствами. Использованный материал собирают в специальную ёмкость, стерилизуют 30 минут в автоклаве при давлении в 2 атм (температура – 132° С) и сжигают.
Инструменты, операционное бельё, фартуки, клеёнки подвергают обработке в дезрастворе и только после этого автоклавируют или стирают обычным способом. После выполнения перевязки помещение дезинфицируют, в том числе используя ультрафиолетовое облучение воздуха, и обеззараживают все средства для уборки. При обработке всего, что связано с лечением и уходом за больными с анаэробной инфекцией пользуются раствором 6% перекиси водорода с 0,5% раствором моющих средств..
ВИДЫ ОМЕРТВЕНИЯ:
1. пролежни; 2.гангрены; 3.инфаркты.
Инфарктом называется некроз части органа в результате закрытия просвета концевых артериальных сосудов (спазм, тромбоз, эмболия). Наиболее часто инфаркт наблюдается в сердечной мышце, легких, почках. Клиника инфаркта характеризуется нарушением деятельности пострадавшего органа.
Пролежни — некроз кожи и подлежащих тканей, вызванный сдавленней собственной массой тела. Пролежни обычно развиваются на спине, крестце и копчике, пятках у тяжелобольных различными заболеваниями или у больных с повреждением спинного мозга. Вначале в зоне сдавления появляется покраснение кожи, нарушение чувствительности, в дальнейшем наступают экскориация кожи, ее мумификация, отторжение, присоединившаяся инфекция расплавляет подлежащие ткани.
Гангре́на (лат. Necrosis, mortificatio, mumuficatio) — некроз тканей живого организма чёрного или очень тёмного цвета, развивающийся в тканях, прямо или через анатомические каналы связанных с внешней средой (кожа, лёгкие, кишечник и др.). Тёмный цвет обусловлен сульфидом железа, образующимся из железа гемоглобина в присутствии сероводорода воздуха. Гангрену классифицируютпо консистенции погибшей ткани (сухая, влажная), этиологии (инфекционная, аллергическая, токсическая и др.), патогенезу (молниеносная, газовая, госпитальная). Причины, вызывающие гангрену тканей, делятся на три группы: остановка местного кровообращения, механические и химические влияния и физические влияния.
Слайд №4. Гангрена развивается при прекращении или резком ограничении поступления к тканям кислорода; встречается обычно в местах, наиболее удалённых от сердца (например, в пальцах конечностей), или очагах с местным нарушением кровообращения (например, в сердечной мышце или лёгком при инфаркте).
| | | следующая лекция ==> | |
| Уход за пациентами с гнойными ранами | | | Гангрена может быть вызвана внешними и внутренними причинами |
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
С Е П С И С.
Сепсис - это общее неспецифическое инфекционное заболевание нециклического типа, возникающее в условиях нарушенной резистентности (устойчивости) организма из-за снижения иммунитета, при постоянном или периодическом поступлении из местного очага инфекции в кровеносное русло микроорганизмов или их токсинов с развитием синдрома интоксикации. Из определения понятно, что основными моментами забо-левания являются: состояние первичного очага, иммунитета больного и резистности организма. Сепсис является вторичным заболеванием и должен относиться к осложнениям основного гнойно-септического процесса. Первичный сепсис (крип-тогенный), когда не выявлен первичный очаг, отмечается редко. История вопроса очень длительная и сложная. Заболевание было известно еще до Гиппократа и называлось "гнилокровием". Но причины его развития объяснялись химическими и физическими факторами. Только в 19 веке, с развититем микробиологии, определилась бактериологическая концепция этого заболевания (H. Schottmuller). Но она, в отрыве от состояния макроорганизма, оказалась несостоятельной, поэтому И.В. Давыдовским предложена макробиологическая концепция, т.е. состояние организма больного, его устойчивость (резистентность), активность иммунной системы. Хотя, по результатам изучения этой проблемы последнего времени, имеет место сочетание того и другого факторов (наличие суперинфекции с высоким ее напряжением в первичном очаге, достаточным для ее проникновения в кровеносное русло), разрушение элементов отграничения (например,грануляций при грубых перевязках), выраженный иммунодефицит, авитаминоз, сахарный диабет и др.
Классификация сепсиса:
1. По виду возбудителя:
2. По расположению входных ворот:
3. По наличию или отсутствию видимого очага инфекции:
- первичный (криптогенный - первичный очаг не выявлен),
4. По времени возникновения:
- ранний (до 14 дней с момента появления первичного очага),
- поздний (после 14 дней с момента появления первичного очага).
5. По клиническому течению:
- молниеносный - все симптомы развиваются за несколько часов, очень высокая летальность,
- острый - за несколько дней,
- подострый - за несколько недель, исход чаще благоприятный,
- хронический - течет годами с обострениями и ремиссиями.
6. По наличию или отсутствию гнойных метастазов:
- септицемия - сепсис без метастазов - характерно массивное поступление в кровь токсинов, тяжелая интоксикация, в крови могут обнаруживаться бактерии,
- септикопиемия - характерны бактериемия и гнойные метастазы в различных органах. Чаще из крови высеиваются стафилококки.
Симптомы: Для сепсиса характерна высокая t тела 40-41 гр. При септикопиемии - гектическая кривая, при септицемии, постоянно высокая t кривая. Отмечаются потрясающие ознобы, проливные поты, быстро наступает обезвоживание, истощение. Черты лица заостряются, кожа сухая с землистым оттенком или желтушная. Поведение больных неодинаково: одни вялые, апатичные, другие - возбужденные. Головная боль, бессонница, раздражительность. Язык сухой с белым налетом, печень и селезенка увеличены, тахикардия, снижения АД. Одышка, дыхание поверхностное. Запоры, в тяжелых случаях - поносы. Тошнота, рвота. Кровоизлияния на коже и слизистых, иногда - кровотечения из раны. Нередко развивается пневмония, микроинфаркты в селезенке, почках и других органах. Прогрессируют пролежни. В ОАК лейкоцитоз, лимфопения, СОЭ увеличено, эритропения, Нв снижен, гипопротеинемия. В крови высевается бактерии. В ране - грануляции вялые, серые, легко кровоточат, отделяемое скудное
. раневая поверхность увеличивается. Гибель наступает из-за тяжелой интоксикации и гнойных очагов в организме.
Самое тяжелое осложнение сепсиса - септический шок. Симптомы септического шока яркие и возникают внезапно:
- падение АД ниже 70-80 мм. рт.ст.,
- появление одышки, тахикардии более 90 ударов в мин,
- снижение диуреза до 500 мл в сутки,
- появление нервно-психических расстройств,
- появление диспепсических расстройств,
- аллергическая реакция кожи (петехии, сыпи).
Уход за больным: больному необходимо выделить специальную палату. Исключительное значение имеет уход за полостью рта, кожей, дыхательная и лечебная гимнастика, смена белья, кварцевание и уборка палаты, полноценное питание каждые 3 часа (высококалорийная пища с большим содержанием белков, витаминов).
1. Активное хирургическое лечение первичного и вторичного гнойных очагов.
2. Общая интенсивная терапия, включающая АБ-ую терапию, борьбу с интоксикацией, восполнение энтеропотерь.
3.Специфическая иммунизация, коррекция системы свертывания крови.
4. Поддержание ССС, функции дыхания, печени, почек.
Особенности сестринского ухода за больными с аэробной хирургической инфекцией:
1. Идеальная чистота в палатах.
2. Охранительный режим.
3. Точное соблюдение сан-эпид. режима.
4. Соблюдение правил асептики.
5. Соответствующая требованиям обработка инструментов и перевязочного материала.
6. Проветривание палат, применение дез. средств при их уборке.
8. Точное выполнение назначений врача.
9. Уметь защитить себя от микробного инфицирования (спец. одежда, маски, перчатки, антисептические средства).
10 Комплекс мероприятий по обеспечению ухода за постелью больного, предметами ухода.
Анаэробная инфекция -тяжелая токсическая раневая инфекция с преимущественным поражением мышечной и соединительной ткани, вызванная анаэробными микроорганизмами. Анаэробы размножаются без доступа кислорода и вызывают клиническую картину без признаков типичной воспалительной реакции организма на инфекцию.
Различают следующие виды анаэробной инфекции:
1) клостридиальная, вызываемая клостридиями, особыми бактериями, имеющими споры и очень устойчивыми к термическим и химическим факторам (столбняк, газовая гангрена).
2) неклостридиальная, вызываемая неклостридиальной группой анаэробов, не образующих спор. Это представители обычной аутомикробной флоры человека (гнилостная хирургическая инфекция).
Газовая гангрена.
Летальность 10-90%. Чаще при ранениях нижних конечностей, сильном загрязнении раны землей. Ослабленность организма, кровопотеря, нарушение кровообращения способствуют развитию заболевания. Инкубационный период 4-14 суток.
1. Эмфизематозная (классическая) - выражено газообразование.
2. Отёчно-токсическая - превалирует отек, газообразование недостаточное.
3. Флегмонозная - мене бурное течение, ограничивается каким-нибудь участком.
4. Путридная (гнилостная) - развивается очень бурно, сопровождается быстрым распадом тканей.
Общие симптомы: тяжелая интоксикация организма. Поступление токсинов в кровь (токсемия) приводит к развитию инфекционно-токсического шока. Первоначальное возбуждение сменяется глубокой заторможенностью, возможна потеря сознания. t 39-40 гр., тахикардия, падение АД, дыхание учащенное, поверхностное. Язык сухой, жажда, рвота. В ОАК - лейкоцитоз со сдвигом влево, СОЭ увеличено, Нв падает, эритропения. Развивается олигурия, затем анурия. В ОАМ - белок, эритроциты. При несвоевременном лечении - смерть в течение 2-3 суток.
Профилактика:
а) специфическая - введение 30000 ЕД противогангренозной сыворотки и противогангренозного бактериофага (при обширных грязных ранах).
б) неспецифическая - ранняя радикальная ПХО с иссечением нежизнеспособных тканей. При подозрительном состоянии вести наблюдение за раной, не накладывая первичных швов. АБ - терапия, хорошая иммобилизация.
Лечение:
1.Оперативное: как можно раньше! Производят глубокие (до кости) разрезы по всей длине пораженных участков (лампасные разрезы) от 2 до 5. Суставы не пересекают, не нарушают целостность круглых сосудов. Удаляют гематомы, некротизированные мышцы, вскрывают полости. Рану оставляют открытой, повязки с перекисью водорода - рыхло, поверхностно. По жизненным показаниям - ампутация конечности.
2. Специфическое: в/в капельно медленно (1мл/мин) вводят поливалентную противогангренозную сыворотку ( при установленном возбудители - моновалентную) 150 000 - 200 000 ЕД в теплом изотоническом растворе NaCl.
3. Общее лечение:инфузионная терапия до 4 литров в сутки (гемодез, полидез, реополиглюкин, белковые кровезаменители), барокамера, переливание крови, АБ, витамины, посиндромная терапия, диетическое питание.
Сестринский процесс при уходе за больными с газовой гангреной:
1. Отдельная палата.
2. Индивидуальный пост м/с и врача.
3. Бельё, инструменты, халаты проходят специальную обработку отдельно.
4. Все перевязки - в перчатках и фартуке.
5. Уборка палат 2 раза в день с использованием 6% раствора перекиси водорода и 1% моющего средства. Весь уборочный инвентарь автоклавируется 20 мин при 2 атм.
6. Используемый перевязочный материал собирают в закрытую ёмкость и затем сжигают.
7. Стерилизация инструментов дробная (повторная) с целью уничтожения микробов.
Столбняк.
Острое общее инфекционное заболевание, вызываемое анаэробной спороносной палочкой (Clostridium tetani) и осложняющее течение раневого процесса. Столбнячная палочка широко распространена в природе, её споры встречаются на поверхности тела, в кишечнике человека и животных. Входные ворота - любая рана. Необходимым условием для развития столбняка являются:
- наличие мертвых тканей,
- отсутствие аэрации раны,
- снижение сопротивляемости организма.
Инкубационный период от 2 суток до 3 недель и более.
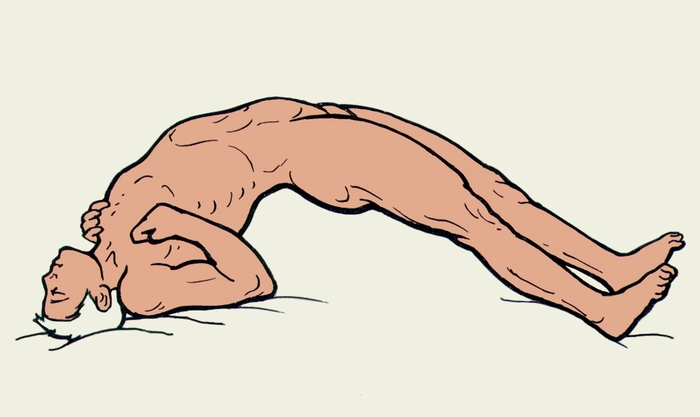
Возбудители столбняка выделяют токсины нейротропного действия, чем и обусловлена клиника заболевания. В продромальном периоде - общее недомогание, головная боль, подергивание и судорожные сокращения мышц вокруг раны, иногда повышение t , светобоязнь, ригидность, мышечная гипертония.
При восходящей форме ригидность возникает в поврежденной конечности, при нисходящей - начинается с жевательной мускулатуры (тризм), что затрудняет открытие рта. Затем присоединяются судорожные сокращения мимических мышц (сардоническая улыбка). Потом в процесс вовлекаются затылочные мышцы и мышцы спины, брюшной стенки. Развиваются клонические судороги всей скелетной мускулатуры. Голова больного запрокидывается назад, позвоночник изгибается к кпереди, больной как бы опирается на затылок и пятки (опистотонус). Сознание сохранено. Самые незначительные раздражения приводят к приступу судорог (световые, звуковые, механические), продолжающемуся 1-2 мин и повторяющемуся через 30мин - 1 час. Возникает спазм мышц гортани, глотки, диафрагмы, межреберных мышц, всё это затрудняет дыхание, возможна его остановка. При сильных судорогах могут происходить переломы костей (чаще позвоночника, ребер), разрывы мышц и полых органов. Отмечается подъём t до 40-42 гр., тахикардия, одышка, обильный пот.
Профилактика:
Плановая профилактика:
- введение АКДС с детского возраста по прививочному календарю,
- ревакцинация людей определенных профессий, где высок риск заболевания столбняком.
Экстренная профилактика:
- специфическая: введение 3000 МЕ ПСС или 400 МЕ противостолбнячного иммуноглобулина по Безредке.
- неспецифическая: раннее и радикальное проведение ПХО
Местное лечение:
- оперативное - это ПХО, при этом удаляют некротизированные ткани и обеспечивают доступ воздуха в глубину раны,
- протеолитические ферменты, которые очищают рану и ускоряют её заживление.
- введение ПСС в дозе 150 - 200 000 МЕ, 1 мл СА,
- насыщение организма кислородом с помощью барокамеры,
- применение АБ широкого спектра действия,
Роль медицинской сестры в уходе за больными столбняком.
1. Создать полный покой, оградив от любых раздражителей (на окнах - шторы, тишина и т.д.).
2. Изолированная палата, индивидуальный пост среднего и младшего медицинского персонала в палате (приступ - в любую минуту).
3. При спазме уретры - мочу выпускают 2 раза в сутки резиновым катетером, судно - резиновое, предварительно анестезия.
4. Проветривание палаты, предупреждение переохлаждения больного.
5. Борьба с запорами - очистительная клизма.
6. Обработка полости рта, гигиенический уход за кожей, подмывание больного - производить аккуратно, во избежание судорожного припадка.
7. Питание через назо-гастральный зонд. Пища должна быть механически обработанной, жидкой, высококалорийной, легкоусвояемой, с большим содержанием витаминов.
Дата добавления: 2016-06-15 ; просмотров: 13875 ;
Читайте также:


