Чума туляремия сибирская язва инфекционные болезни
РОСПОТРЕБНАДЗОР по РТ
Бешенство, сибирская язва, туляремия, клещевой энцефалит. – ЗАЩИТА ЕСТЬ!
В своей активной профессиональной, хозяйственной, экономической и культурной деятельности, сферах отдыха, туризма и увлечений современный человек все чаще оказывается один на один с природой и вынужден контактировать в природных условиях с различными насекомыми и животными. К сожалению, в природных очагах для человека существуют риски заражения рядом инфекционных болезней, приуроченных к ландшафтным и зоогеографическим территориям. Это так называемые природно-очаговые заболевания – возбудители которых постоянно циркулируют на определенной территории среди определенных видов диких животных (для человека и домашних животных наибольшее значение имеют птицы и млекопитающие); распространяются членистоногими переносчиками (трансмиссивные заболевания), а также могут попасть в организм человека при употреблении воды из открытых водоемов, ягод и других дикорастущих растений, обсемененных больными животными, или при непосредственных контактах с животными (например, при снятии шкурок).
К природно-очаговым заболеваниям человека относят: бешенство, туляремию, клещевой энцефалит, лептоспирозы, геморрагические лихорадки, чуму и др. Возбудители природно-очаговых заболеваний обладают значительной устойчивостью к воздействию различных факторов, длительное время циркулируют в дикой природе и обеспечивают длительное существование природных очагов.
Нельзя не упомянуть и о сибирской язве, природным резервуаром возбудителя которой служит почва, где образуются споры и микроорганизм приобретает исключительную устойчивость и длительно сохраняется во внешней среде.
Защита от туляремии, сибирской язвы, бешенства и клещевого энцефалита есть! Это иммунизация!
Прививкам против данных инфекций подлежат лица, относящиеся к группам риска по данным заболеваниям.
Особенно показана иммунизация лицам, чья профессиональная деятельность связана с риском заболевания.
Вниманию юридическим лицам и индивидуальным предпринимателям! Если у Ваших сотрудников есть риск заболевания бешенством, туляремией, сибирской язвой и клещевым энцефалитом – Вы обязаны организовать и провести иммунизацию.
Наименование профилактической прививки
Категории граждан, подлежащих обязательной вакцинации
- лица, проживающие на энзоотичных по туляремии территориях, а также прибывшие на эти территории лица, выполняющие следующие работы: сельскохозяйственные, гидромелиоративные, строительные, другие работы по выемке и перемещению грунта, заготовительные, промысловые, геологические, изыскательские, экспедиционные, дератизационные и дезинсекционные; работы по лесозаготовке, расчистке и благоустройству леса, зон оздоровления и отдыха населения.
- лица, работающие с живыми культурами возбудителя туляремии
Против сибирской язвы
- зооветработники и другие лица, профессионально занятые предубойным содержанием скота, а также убоем, снятием шкур и разделкой туш;
- лица, осуществляющие сбор, хранение, транспортировку и первичную обработку сырья животного происхождения;
- лица, занятые в проведении сельскохозяйственных, гидромелиоративных, строительных работ, участвующие в выемке и перемещение грунта;
- лица, осуществляющие заготовительные, промысловые, геологические, изыскательские, экспедиционные работы на энзоотичных по сибирской язве территориях;
- лица, работающие с материалом, подозрительным на инфицирование возбудителем сибирской язвы (сотрудники лабораторий и др.)
С профилактической целью вакцинируют лиц, имеющих высокий риск заражения бешенством:
- ветеринарные работники; егери, охотники, лесники;
лица, выполняющие работы по отлову и содержанию животных;
- работники научно-исследовательских институтов и диагностических лабораторий, проводящих исследования на бешенство; работники вивариев и других учреждений, работающих с животными.
Против клещевого вирусного энцефалита
- лица, проживающие на эндемичных по клещевому вирусному энцефалиту территориях;
лица, выезжающие на эндемичные по клещевому вирусному энцефалиту территории, а также прибывшие на эти территории лица, выполняющие следующие работы: сельскохозяйственные, гидромелиоративные, строительные, по выемке и перемещению грунта, заготовительные, промысловые, геологические, изыскательские, экспедиционные, дератизационные и дезинсекционные; по лесозаготовке, расчистке и благоустройству леса, зон оздоровления и отдыха населения.
-лица, работающие с живыми культурами возбудителя клещевого энцефалита.
Управление Роспотребнадзора по Республике Татарстан информирует, что энзоотичными по туляремии являются 19 территорий: Высокогорский, Зеленодольский, Лаишевский, Пестречинский, Рыбно-Слободский, Тетюшский, Агрызский, Актанышский, Алексеевский, Елабужский, Мамадышский,Менделеевский, Мензелинский, Нижнекамский, Спасский, Тукаевский,Чистопольский, Альметьевский, Верхнеуслонский районы.
Эндемичными по клещевому энцефалиту являются 26 районов: Агрызский, Азнакаевский, Аксубаевский, Актанышский, Алькеевский, Алексеевский, Альметьевский, Бавлинский, Бугульминский, Елабужский, Заинский, Лениногорский, Менделеевский, Мензелинский, Муслюмовский, Нижнекамский, Новошешменский, Нурлатский, Сабинский, Спасский, Тукаевский, Тюлячинский, Чистопольский, Черемшанский, Ютазинский, г.Набережные Челны.
Более подробную информацию об иммунизации, сроках ее проведения Вы можете узнать в Управлении Роспотребнадзора по Республике Татарстан и его территориальных отделах, а также в медицинских организациях республики.

Особо опасные инфекции (ООИ) или инфекционные заболевания — болезни, которым свойственна высокая степень заражаемости. Они внезапно появляются и быстро распространяются, отличаются тяжелой клинической картиной и высокой степенью летальности.
К особо опасным инфекциям относят условную группу острых заразных болезней человека, которые соответствуют двум характеристикам:
- могут появиться внезапно, быстро и массово распространиться;
- тяжело протекают и предполагают высокую летальность.
Список ООИ впервые был представлен на 22-й сессии Всемирной Организации Здравоохранения (ВОЗ) 26 июля 1969 года. Помимо перечня, ассамблея также установила Международные медико-санитарные правила (ММСП). Они были обновлены в 2005 году на 58-й сессии ВОЗ. Согласно новым поправкам, ассамблея имеет права делать выводы о состоянии с теми или иными болезнями в стране и по официальным отчетам государства, и по сообщениям из СМИ.

ВОЗ получила значительные полномочия по медицинскому регулированию инфекционной заболеваемости, спровоцированной ООИ.
Перечень ООИ
Всемирной Организацией Здравоохранения был составлен целый список из более ста болезней, способных быстро и массово распространяться среди населения. Изначально, по данным на 1969 год, в этот список входило всего 3 заболевания:
Однако позднее список был значительно расширен и все патологии, которые в него вошли, условно были разделены на 2 группы:
1. Заболевания, которые носят необычный характер и могут повлиять на здоровье населения. К ним относят:
- оспу;
- грипп человека;
- полиомиелит;
- тяжелый острый респираторный синдром.
2. Заболевания, любое проявление которых оценивается как угроза, поскольку эти инфекции способны оказывать серьезное влияние на здоровье населения и быстро распространиться в международных масштабах. Сюда же относят заболевания, которые представляют региональную или национальную проблему. К ним относят:
- холеру;
- легочную форму чумы;
- желтую лихорадку;
- геморрагические лихорадки (Ласса, Марбург, Эбола, лихорадка Западного Нила);
- лихорадку денге;
- лихорадку Рифт-Валли;
- менингококковую инфекцию.
В России к этим болезням добавлены еще две инфекции — сибирская язва и туляремия.
Все эти патологии характеризуются тяжелым протеканием, высоким риском смертности и, как правило, составляют базу для биологического оружия массового поражения.
Классификация особо опасных инфекций
Все ООИ классифицируют на три типа:
- Конвенционные заболевания. На такие инфекции распространяются международные санитарные правила. Это:
- бактериальные патологии (чума и холера);
- вирусные заболевания (оспа обезьян, геморрагические вирусные лихорадки).
- Инфекции, которые требуют международного надзора, но не подлежат проведению совместных мероприятий:
- бактериальные (сыпной и возвратный тифы, ботулизм, столбняк);
- вирусные (ВИЧ, полиомиелит, грипп, бешенство, ящур);
- протозойные (малярия).
- Не подлежат надзору ВОЗ, находятся под регионарным контролем:
- сибирская язва;
- туляремия;
- бруцеллез.
Самые распространенные ООИ
Наиболее часто встречаемые опасные инфекции:
Чума
Острое особо опасное заболевание, которое относится к зоонозным инфекциям. Источником и распространителем инфекции являются грызуны (в основном, крысы и мыши), а возбудителем — чумная палочка, устойчивая к условиям внешней среды. Чума передается преимущественно трансмиссивным путем через укусы блох. Уже с начала проявления болезни она протекает в острой форме и сопровождается общей интоксикацией организма.
К отличительным симптомам можно отнести:
- сильный жар (температура может подниматься до 40°С);
- невыносимая головная боль;
- язык покрывается белым налетом;
- гиперемия лица;
- бред (в запущенных случаях, когда болезнь не лечится правильным образом);
- выражение страдания и ужаса на лице;
- геморрагические высыпания.
Лечится чума антибиотиками (стрептомицином, террамицином). Легочная форма всегда заканчивается летальным исходом, так как возникает острая дыхательная недостаточность — больной погибает в течение 3-4 часов.
Холера
Острая кишечная инфекция с тяжелой клинической картиной, высоким процентом летальности и повышенной степенью распространяемости. Возбудитель — холерный вибрион. Заражение происходит в основном через зараженную воду.
- внезапный обильный понос;
- обильная рвота;
- уменьшение мочевыделения вследствие обезвоживания;
- сухость языка и слизистой оболочки рта;
- понижение температуры тела.
Успех терапии во многом зависит от своевременности поставленного диагноза. Лечение подразумевает прием антибиотиков (тетрациклина) и внутривенное обильное введение специальных растворов, чтобы восполнить дефицит воды и солей в организме больного.
Черная оспа
Одна из самых высоко заразных инфекций на планете. Относится к антропонозным инфекциям, болеют ею исключительно люди. Механизм передачи — воздушно-капельный. Источником вируса натуральной оспы считается зараженный человек. Инфекция передается и от зараженной матери плоду.
С 1977 года не зарегистрировано ни одного случая заражения оспой! Однако вирусы черной оспы до сих пор хранятся в бактериологических лабораториях США и России.
- внезапное повышение температуры тела;
- резкие боли в области поясницы и крестца;
- сыпь на внутренней поверхности бедер, нижней части живота.
Лечение оспы начинается с немедленной изоляции больного, основа терапии — гамма-глобулин.
Желтая лихорадка
Острая геморрагическая трансмиссивная инфекция. Источник — обезьяны, грызуны. Переносчиками являются комары. Распространена в странах Африки и Южной Америки.
Симптомы протекания болезни:
- покраснение кожи лица и шеи на первой стадии болезни;
- отек век и губ;
- утолщение языка;
- слезотечение;
- боль в печени и селезенке, увеличение размеров этих органов;
- покраснение сменяется желтушностью кожи и слизистых.
Если несвоевременно поставлен диагноз, самочувствие больного ухудшается с каждым днем, отмечается кровоточивость из носа, десен и желудка. Возможен летальный исход от полиорганной недостаточности. Заболевание легче предотвратить, чем лечить, поэтому проводится вакцинация населения в районах, где часты случаи патологии.
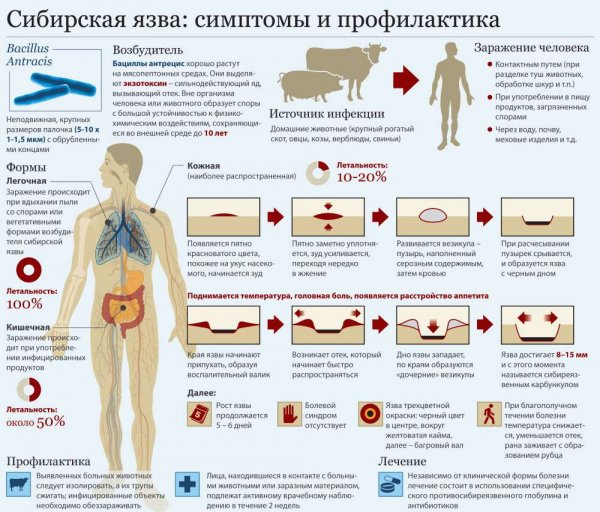
Сибирская язва
Инфекция зоонозного характера, рассматривается как оружие массового поражения. Возбудитель — неподвижная палочка-бацилла, которая обитает в почве, откуда и заражаются животные. Основным переносчиком болезни считается крупный рогатый скот. Пути заражения человека — воздушно-капельный и алиментарный. Выделяют 3 вида заболевания, отчего и будет зависеть симптоматика:
- Кожный. У больного образуется на коже пятно, которое со временем превращается в язву. Болезнь носит тяжелый характер, возможен летальный исход.
- Желудочно-кишечный. Отмечаются такие признаки: внезапное повышение температуры тела, кровавая рвота, боли в животе, кровавый понос. Как правило, данная форма носит летальный характер.
- Легочный.Протекает самым тяжелым образом. Отмечается высокая температура, кровавый кашель, нарушения в функционировании сердечно-сосудистой системы. Через несколько дней больной умирает.
Лечение заключается в приеме антибиотиков, но важнее — введение вакцины, которая препятствует заражению.
Туляремия
Бактериальная зоонозная инфекция. Источник — грызуны, крупный рогатый скот, овцы. Возбудитель — грамотрицательная палочка. Механизм проникновения в организм человека — контактный, алиментарный, аэрозольный, трансмиссивный.
- высокая температура;
- общее недомогание;
- боли в пояснице и икроножных мышцах;
- гиперемия кожи;
- поражение лимфоузлов;
- пятнистая или петехиальная сыпь.
По сравнению с другими ООИ, туляремия поддается лечению в 99% случаев.
Грипп
К перечню ООИ относят птичий грипп — тяжелую инфекцию вирусного характера. Источник инфекции — перелетные водоплавающие птицы. Человек может заболеть при неправильном уходе за зараженными птицами или при употреблении мяса зараженной птицы в пищу.
- высокая температура (может держаться до нескольких недель);
- катаральный синдром;
- вирусная пневмония, от которой и погибает больной в 80% случаев.
Карантинные инфекции
Это условная группа инфекционных заболеваний, при которой накладывают карантин той или иной степени. Она не равнозначна с ООИ, но в обе группы попадают многие инфекции, которые требуют накладывания строго государственного карантина с привлечением военных сил, чтобы ограничить передвижения потенциально зараженных людей, оградить очаги поражения и т. п. К таковым инфекциям относятся, например, оспа и легочная чума.
Стоит отметить, что в последнее время ВОЗ сделала несколько заявлений о том, что нецелесообразно накладывать строгий карантин при возникновении в той или иной стране холеры.
Методы диагностики ООИ
Выделяют следующие методы диагностики ООИ:
- Классические:
- микроскопия — изучение микроскопических объектов под микроскопом;
- полимеразная цепная реакция (ПЦР);
- реакция агглютинации (РА);
- реакция иммунофлюоресценции (РИФ, метод Кунса);
- проба с бактериофагом;
- биопроба на подопытном животном, иммунитет которого снижен искусственно.
- Ускоренные:
- индикация возбудителя;
- антигены возбудителя (АГ);
- реакция обратной пассивной гемагглютинации (РОПГА);
- реакция коагглютинации (РКА);
- иммуноферментный анализ (ИФА).

Профилактика
Профилактика ООИ проводится на самом высоком уровне, чтобы предотвратить распространение заболеваний по территории государства. В комплекс первичных профилактических мероприятий входит:
- временная изоляция зараженного с дальнейшей госпитализацией;
- постановка диагноза, созыв консилиума;
- сбор анамнеза;
- оказание больному первой помощи;
- забор материала для лабораторного исследования;
- выявление контактных лиц, их регистрация;
- временная изоляция контактных лиц до момента исключения их заражения;
- проведение текущей и заключительной дезинфекции.
В зависимости от типа инфекции, профилактические мероприятия могут различаться:
- Чума. В природных очагах распространения проводятся наблюдения за численностью грызунов, их обследование и дератизация. В прилегающих районах проводится вакцинация населения сухой живой вакциной подкожно или накожно.
- Холера. Профилактика включает в себя также работу с очагами распространения инфекции. Проводится выявление больных, их изоляция, а также изоляция всех лиц, контактирующих с зараженным. Осуществляется госпитализация всех подозрительных больных с кишечными инфекциями, проводится дезинфекция. К тому же требуется контроль на данной территории за качеством воды и продуктов питания. Если существует реальная угроза, вводится карантин. При угрозе распространения проводится иммунизация населения.
- Сибирская язва. Осуществляется выявление больных животных с назначением карантина, дезинфекция меховой одежды при подозрении на заражение, проведение иммунизации по эпидемическим показателям.
- Оспа. Методы профилактики заключаются в вакцинации всех детей, начиная с 2-х лет, с последующей ревакцинацией. Эта мера практически исключает возникновение оспы.
- Желтая лихорадка. Также осуществляется вакцинация населения. Детям показано введение вакцины с 9-месячного возраста.
Итак, особо опасные инфекции — это смертельные инфекции, которые обладают высокой степенью заразности. За кратчайшие сроки они способны поразить большую часть населению, поэтому крайне важно соблюдать все меры предосторожности в работе с зараженными животными и птицами, а также своевременно проводить вакцинацию.
ЛЕКЦИЯ № 20. Бактериальные зоонозы: бруцеллез, сибирская язва, туляремия, чума, орнитоз, иерсиниоз. Этиология, эпидемиология, патогенез, клиника, диагностика, лечение
Зоонозное инфекционно-аллергическое заболевание, с проявлением общей интоксикации, поражением опорно-двигательного аппарата, нервной и половой систем.
Этиология. В настоящее время известны шесть видов бруцелл. Основными носителями являются козы, овцы, крупный рогатый скот, свиньи. Бруцеллы – это микроорганизмы, которые имеют шаровидную форму, их размеры 0,3—0,6 нм. Грамотрицательные и растут на обычных питательных средах. Под влиянием антибиотиков способны трансформироваться в L-формы. Бруцеллы характеризуются высокой способностью к инвазии и внутриклеточному паразитированию. При их разрушении выделяется эндотоксин. Характерна устойчивость возбудителя во внешней среде, а также в пищевых продуктах (молоке, брынзе). Высокие температуры приводят к гибели при кипячении. Низкие температуры способствуют сохранению длительное время. Быстро погибают под воздействием прямых солнечных лучей и обычных дезинфицирующих веществ.
Эпидемиология. Очагом инфекции является крупный и мелкий рогатый скот. Для заражения характерен алиментарный или контактный путь. Иммунитет ненапряженный и непродолжительный, в среднем длится 6—9 месяцев, не является строго специфическим.
Патогенез. Для заражения характерен алиментарный путь или микроповреждения кожи (во время помощи при отелах, ягнении и т. д.). Распространение возбудителя происходит по всему организму гематогенным путем, что является причиной аллергопатии и формирования очагов в различных органах и системах.
Клиника. Продолжительность инкубационного периода составляет от 6 до 30 дней. Для бруцеллеза характерен полиморфизм клинических проявлений. У некоторых инфицированных возникает первично-латентная форма без клинических симптомов, проявление которых характеризуется иммунологическими реакциями. Для других течение заболевания происходит в острой (остросептической) или в хронических (первично-хронической метастатической и вторично-хронической метастатической) формах. С момента исчезновения клинических симптомов (при сохранении бруцелл в организме) происходит переход заболевания во вторично-латентную форму, которая может вновь повлечь за собой обострение и снова перейти в одну из хронических форм при ослаблении организма. Острая форма бруцеллеза характеризуется высокой лихорадкой (до 40 °С), во время которой больные чувствуют себя хорошо (иногда они даже сохраняют трудоспособность). Имеет место умеренная головная боль, повторные познабливания, повышенная потливость, утомляемость. Умеренно увеличены все группы периферических лимфатических узлов (микрополиаденит), печень, селезенка. В конце продромального периода симптомы интоксикации нарастают, и в разгар заболевания бывает температура ремитирующего типа с подъемом во второй половине дня или в вечерние часы. По мере развития токсико-септического процесса выявляются такие изменения со стороны органов дыхания, как катаральное воспаление верхних дыхательных путей, бронхиты, бронхопневмонии, бронхоадениты. При поражении нервной системы в разгар острой формы заболевания присутствуют головные боли, раздражительность, эмоциональная неустойчивость, нарушение сна. В тяжелых случаях наблюдаются расстройства психики, явления менингизма и менингита. Течение менингита вялое, без выраженных общемозговых и менингиальных симптомов. В случае хронических форм на фоне субфебрильной (реже фебрильной) температуры и ретикулоэндотелиоза (микрополиаденита, увеличения печени и селезенки) появляются различные органные изменения. Нередко происходит поражение крупных суставов (периартриты, артриты), мышц (миозиты), периферическая нервной системы (моно– и полинев-риты, радикулиты, плекситы), половой системы (орхиты, оофориты, эндометриты, самопроизвольные аборты). Течение хронических форм бруцеллеза длительное, обострения сменяются ремиссиями. У некоторых больных и после санации организма от бруцелл могут быть стойкие остаточные явления (резидуальный бруцеллез).
Диагностика проводится на основании эпидемиологических данных и характерных клинических проявлений.
Дифференциальный диагноз необходимо осуществлять с сепсисом, малярией, туберкулезом, ревматоидным артритом. К специфическим реакциям, которые используются, относятся реакции Райта, Хеддлсона, внутрикожную аллергическую пробу с бруцеллином (проба Бюрне).
Лечение. При остросептической форме основной является этиотропная терапия, продолжительность которой составляет до 3—4 недель. Прописывают антибиотики тетрациклиновой группы, стрептомицин, левомицетин, рифампицин. При хронических формах осуществляют комплекс общеукрепляющих терапевтических мероприятий одновременно с вакцинотерапией. С целью иммунокоррекции назначают различные иммуномодуляторы. Санаторно-курортное лечение можно проводить не ранее 6 месяцев после исчезновения клинических симптомов бруцеллеза.
Прогноз для жизни благоприятный, однако часто болезнь является причиной частичной потери трудоспособности.
Профилактика. Борьба с бруцеллезом сельскохозяйственных животных. Специфическая профилактика достигается применением живой противобруцеллезной вакцины, которая обеспечи-вает иммунитет на 1—2 года. Вакцинацию проводят в районах, где имеется заболеваемость бруцеллезом среди животных. Иммунопрофилактике подлежат лица из группы риска (ухаживающие за сельскохозяйственными животными и работники предприятий по обработке продуктов животноводства).
Данный текст является ознакомительным фрагментом.
Чума
Сибирская язва
Чума(pesbis) — острейшее инфекционное заболевание из группы паразитивных (конвенционных) болезней.
Этиология. Вызывается палочкой чумы (Yersinia pestis), которая является анаэробом и факультативом анаэробии. Она может выделять фибриномугии и гиануронидазу, персистирует в полиморфно-ядерных нейроцитах и макрофагах.
Эпидемиология и патогенез.
Чума — типичный антропозоопоз. Источник заражения и резервуар возбудителя чумы являются дикие животные, грызуны, домашние животные — кошки, верблюды. Для чумы характерны эпидемии и лапдемии. Возможны 2 пути заражения человека: чаще от больных грызунов при укусе блох (бубонная или кожно-бубонная чума), реже — воздушно-капельным путем от больного человека с чумной пневмонии (первично-легочная чума).
Инкубационный период длится от нескольких часов до 6 суток. От места заражения возбудитель распространяется лимфогенно, вызывает лимфацепит (первичный чумный бубон первого порядка). Потом при распространении появляются первичные бубоны второго, третьего порядка и т. д. Характерна гематомная генерализация возбудителя, чума течет, как сепсис, так как не хватает эндоцитобиоза и гуморального иммунитета. Наблюдается особый характер и динамика тканевых изменений — серозно-
геморрагическое воспаление сменяется геморрагически-некротическим и игойном, как реакция на некроз.
Патологическая анатомия. Различают бубонную, костно-бубонную (полную), первично-легочную и первично-септическую формы чумы.
Бубонная чума характеризуется увеличением регионарных лимфатических узлов (первичных чумных бубонов первого порядка). Лимфатические узлы спаяны, тестоватой консистенции, неподвижны, на разрезе темно-красного цвета с очагами некроза.
При микроскопическом исследовании: острейший серозно-геморрагический нилфаденит. Ткань йнфектического узла пропитана кровью и серозной жидкостью, очаги некроза, лимфаденит становится геморрагически-некротическим. Могут появляться язвы, которые впоследствии рубцуются.
При лимфогенном распространении появляются новые бубоны (первичные бубоны второго, третьего порядка и т. д.). Гематогенное распространение ведет к развитию чумной бактериями и септицемии, которые проявляются сыпью, множественными геморрагиями, вторичной чумной пневмонией, дистрофией и некрозом паренхиматозных органов.
Сыпь представлена пустулами, папулами, эритемой, но с обязательными геморрагическими и некротическими компонентами.
Дистрофические и некротические изменения касаются многих паренсиматозных органов — сердца, печени, почек и т. д.
Кожно-бубонная (кожная) форма чумы отмечается развитием первичного аффекта и чумной фиктемой (либо чумным геморрагическим карбункулом). На месте карбункула отмечается отек, уплотнение кожи, в дальнейшем карбункул изъязвляется.
Для установления диагноза чумы у секционного стола обязательны бактериоскопическое и последующее бактериологическое исследование с высевом палочки чумы.
Осложнения при чуме смертельны. Это септицемия, интоксикация, легочные осложнения.
Сибирская язва.
Сибирская язва — острое инфекционное заболевание из группы бактериальных антропозоскозов.
Этиология. Заболевание вызывается спороуосной и устойчивой во внешней среде сибиреязвенной палочкой (Вас. anbhracis), выделяют Р. Кохом (1876).
Эпидемиология и патогенез. Заражение происходит различными путями. Если заражение осуществляется через кожу, возникает
Цкожная форма, антисанитарным путем — кишечная форма, а при вдыхании воздуха, содержащего споры возбудителя сибирской язвы, — первично-легочная форма заболевания.
Инкубационный период составляет 2—3 суток. После проникновения в организм сибиреязвенная бактерия образует капсулу, что препятствует фагоцитозу и становлению иммунитета. Инфекция распространяется сначала лимфогенно с накоплением инфекта в регионарных лимфатических узлах, затем гематогенно, что ведет к бактериям и сепсису.
Патологическая анатомия. Различают кожную, кишечную, первично-легочную и первично-септическую формы сибирской язвы. На месте внедрения образуется красное пятно, в центре которого образуется пузырек с серозно-гемаррагической жидкостью. Вскоре центральная часть его некротизируется, становится черной — образуется сибиреязвенный карбункул. Развивается регионарный серозно-геморрагический лимфаденит.
Конъюнктивальная форма развивается при попадании спор в конъюнктиву и сопровождается серозно-геморрагическим воспалением тканей глаза (офтальнит), оттоком окружающей его клетчатки.
При мышечной форме болезни в нижнем отделе подвздошной кишки появляются обширные участки геморрагической инфильтрации и язвы, развивается серозно-геморрагическое воспаление к ней.
Первично-легочная форма характеризуется геморрагическим трахеитом, бронхитом и серозно-геморрагической очаговой или сливной пневмонией.
Для первично-септической формы характерны общие проявления инфекции при отсутствии мышечных изменений.
При гистологическом исследовании обнаруживают серозно-геморрагическое воспаление оболочек и ткани мозга с разрушением стенок мелких сосудов, разрывом их, скоплением в просвете сосудов огромного числа сибиреязвенных микробов.
Смерть больных сибирской язвы наступает от сепсиса.
| | | следующая лекция ==> | |
| Лекция 70 ЭПИДЕМИЧЕСКИЙ СЫПНОЙ ТИФ И ТУЛЯРЕМИЯ | | | Патогенетическая анатомия. |
Дата добавления: 2017-12-05 ; просмотров: 1139 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Малярия(болотная лихорадка) – антропоноз, проявляющийся приступом лихорадки, анемией в результате гемолиза эритроцитов, ГСМ.
Возбудитель – плазмодий 4-х видов: Plasmodium vivax, malariae, ovale, falciparum (тропическая форма - самая тяжелая).
Переносчик – крупный комар рода Anopheles – сидит под углом 45 градусов.
Источник инфекции – больной, носитель. Пути передачи – трансмиссивный, трансфузионный.
Плазмодий проходит 2 пути развития – в эпителии кишечника комара – половой, бесполый – в эритроцитах человека (митоз).
Большой выброс белков (антигена) и всех продуктов распада в кровь. Клиника определяется стадией бесполого развития плазмодия.
1. Температура внезапно поднимается, озноб, жажда, пот, бледность, примерно 3-6 часов, затем больной засыпает. Через 3-4 приступа у больного развивается анемия.
Сыпной тиф (вшивый, голодный) - системный эндоваскулит (поражение мелких сосудов). Болезнь сопровождает бедствия страны.
Возбудитель – риккетсия Провачека (Rickettsia prowazekii).
Характеризуется острым ИТС.
1. Циклическая лихорадка с тремя врезами (подъемами температуры).
Путь передачи – через укусы вшей.
Источник инфекции – больной человек, больной болезнью Брилля.
Инкубационный период – 6-25 дней (стандартно 14).
1. 1-2 день температура растет
2. ИТС нарастает – тифоидный статус – головная боль, нарушение сна, потеря сознания.
Бородавчатый эндоваскулит - происходит десквамация эндотелия, тромбозы, разрушение стенки сосуда.
Интоксикация – головная боль, сниженное АД, экзантема.
Температура – 4-7 день.
Болезнь Брилля – эндогенный (хронический) сыпной тиф, возникающий в результате незавершенного иммунного ответа (риккетсия сохраняется в эндотелии сосудов).
Провоцирующие факторы (холод, голод, стресс) вызывают вялотекущую клинику сыпного тифа.
Геморрагическая лихорадка с почечным синдромом (ГЛПС) – зооантропоноз, вызывается арбовирусом, имеющим тропизм к эндотелию сосудов с развитием геморрагического капилляротоксикоза и тропизм к клеткам НС (шейный вегетативный нервный узел).
Источник инфекции – грызуны - рыжая полевка, маньчжурская, серая мышь.
Пути передачи – воздушно-пылевой, контактный, алиментарный.
Сезонность – 5-й-12-й месяц.
Инкубационный период – 11-23 дня (в среднем 2 недели).
Зоонозы имеют общую характеристику:
1. Нет органа мишени (персистирует в крови)
2. Максимально выражены лихорадка и ИТС
4. Всегда почечный синдром
1.Температура 39-40 остро
1. Лихорадка – 6 дней
2. Олигурия – 7-й день
3. Полиурия – с 9 по 12-й день
Болеют, в основном, мужчины – до 90%. Очаги на Балканах, в Крыму, степные районы.
Клещевой энцефалит – острая нейроинфекция, передается клещами, поражает ЦНС, ареалы – Сибирь, Восток, Урал, Западная Европа.
Возбудитель – вирус. Переносчик – клещ. Пути передачи – трансмиссивный, алиментарный (молоко коров), воздушно-капельный (лаборанты НИИ).
Источник инфекции – птицы, грызуны, хищники.
Инкубационный период – 7-14 дней.
Протекает в 3-х формах.
ИТС - озноб, резкая головная боль, тошнота, разбитость, нарушение сна, боли в теле, гиперемия лица, шеи, груди (ВНС), в зеве инъекция сосудов, глухие тоны, брадикардия, низкое давление. Длительность 3-14 дней в зависимости от тяжести.
Боррелиоз (болезнь Лайма) – доброкачественный лимфоретикулез.Трансмиссивное природноочаговое забоелвание. Характеризуется поражением кожи, суставов, НС, сердца, нередко протекает хронически.
Возбудитель – спирохета рода Borrelia.
Источник инфекции – дикие животные – олени, птицы, грызуны, возможны домашние животные. Переносчик – клещ. Засоренный лес является источником инфекции.
Пути передачи – трансмиссивный, контактный (с фекалиями клещей через кожу – первичный аффект).
Сезонность – теплое время года – май, июнь, октябрь. Заболевание встречается в 3-4 раза чаще клещевого энцефалита.
Инкубационный период – 2 дня – 1 месяц.
ИТС с поражением кожи.
1. Температура – 37,5-40
2. Слабость, головная боль, озноб, боль в мышцах, артралгия.
3. Эритема – 10-60 мм, горячая на ощупь, болезненная, овальной формы 2-3 дня – 2-3 недели.
Лабораторная диагностика если укус клеща не сопровождался эритемой. Опасен для беременных.
Чума – ООИ, острое ИЗ, вызываемое бактерией Yersinia pestis, зооноз. Карантинная инфекция. Регистрируется в районе Аральского моря, в Америке.
Источник инфекции – крысы – серая, монгольская, рыжая, китайская.
Формы чумы – бубонная, кожная, кожно-бубонная, генерализованные - септическая, легочная.
Пути передачи – трансмиссивный, контактный, алиментарный, воздушно-пылевой.
Инкубационный период – 9 дней (стандартно 6). Может быть в течение нескольких часов – короткий.
1. Выраженный ИТС
2. Поражение лимфатической системы, лёгких и других систем.
3. Геморрагически-серозное воспаление
4. Температура – 40-41, озноб, страх, беспокойство, желание бежать, атаксия (неровная походка), отсутствие головной боли.
ИТС переходит в ДВС (синдром диссеминированного внутрисосудистого свёртывания).
Температура контактным измеряется 2 раза в день.
Сильная боль вместе укуса (не двинуть рукой), процесс длится около 6 часов на фоне ИТС. Регионарный лимфаденит. Эпид. процесс длится 6-8 часов. 50% локализованных форм сопровождается кровавым поносом.
Локализованные формы лечатся. Этиотропная терапия.
Дыхательная недостаточность с обильной мокротой. Смерть наступает на 3-й день.
Туляремия – зооноз, протекающий у человека с поражением лимфоузлов (бубон), лихорадкой и выраженным ИТС.
Возбудитель – Francisella tularensis – мелкий полиморфный м.о. Пути передачи – контактный, алиментарный, аспирационный (в поле, зерно, фураж), трансмиссивное – кровососущие насекомые (слепни).
Источник инфекции – грызуны – водяные крысы, полевки, мыши; степные животные - зайцы.
Длительно сохраняется в почве. Замерзший грызун заразен в течение 6 месяцев. Эффективны дезрастворы и кипячение.
Инкубационный период - 3-7 день – завит от путей передачи.
Острый подъем температуры – 38,5-40, головная боль, нарушение сна, галлюцинации, бред, миалгия.
Обнаруживается лимфоузел с горошину/грецкий орех, малоболезненный. В 50% случаев вскрывается с густым беловатым содержимым.
Генерализованные формы редки.
ВГВ, ВГD, ВГС – парентеральные гепатиты. Острое или хроническое воспаление печени с общими клин6ико-эпидемическими параметрами. Возбудитель – вирус.
Пути передачи – вертикальный, половой, парентеральный, бытовой – при длительном (7-8 лет) общении с HBsAg-носителем.
Вирус очень вариабелен, способен поражать все возраста, включая эмбрион (аборт до 3-х месяцев показан).
Источник инфекции – больной человек, носитель HBsAg (0,0001 дозы в крови достаточно для инфицирования – высококонтагиозен).
Субклиническая (скрытая) форма
Инкубационный период – 6 месяцев (зависит от дозы).
1. Температура – 37,2, жар
2. ИТС по диспептическому типу – потеря аппетита, рвота редкая, печеночная лень, астеновегетативный синдром. Артралгический синдром.
Преджелтушный период – около 9 дней.
3. Орган-мишень – ГМ на 1,5 см.
4. Желтуха – цитолиз гепатоцитов – холестаз, гепатопривный синдром – острая печеночная недостаточность.
Группы риска – акушеры-гинекологи, хирурги, гематологи, процедурные сестры, лаборанты.
В результате цитолиза гепатоцитов нарушаются все виды обмена веществ – углеводный, жировой, белковый, минеральный, водный.
В результате нарушения множественного обмена возникает синдром эцефалопатии –нестаточность функции печени.
ИТС – тахикардия, яркая желтуха, неадекватное поведение, страшные сновидения, бессонница ночью, сонливость днем.
Ранний синдром энцефалопатии – прекома 1 и прекома 2.
ВГС –кратковременное отсутствие аппетита 1-2 дня, как правило, безжелтушная форма, хронический гепатит (ласковый, гепатит-убийца).
ВГD – парентеральный гепатит, ареал – Черное море, микст-инфекция B+D – исход благоприятен (без цирроза).
Эпид. анамнез – Кто рядом болел гепатитом В?
Сибирская язва – ООИ, зооноз, характеризуется развитием специфического карбункула, поражением лимфоузлов, внутренних органов с возможным развитием сепсиса.
Источник инфекции – домашние животные.
Пути передачи – контактный – вода, воздух, алиментарный – мясо, воздушно-пылевой – шкура и шерсть, трансмиссивный.
Возбудитель – крупная бацилла Bacillus anthracis, споры крупные, в почве сохраняются десятилетиями (скотомогильники). В автоклаве погибают через 40 минут.
Бактерии попадают в организм через поврежденную кожу.
Инкубационный период – 2-14 дней
2 формы – локализованный процесс с ИТС и генерализованная форма.
Локализованная форма – плотное красное зудящее пятно в месте инфицирования, за сутки увеличивается, чувство жжения, боль, пузырек с желтым, затем темно-красным содержимым, превращается в язву с черным дном – все это на фоне высокой температуры.
Головная боль, расстройство сна.
Местный процесс развивается очень быстро – в окружности появляются дочерние фурункулы (пузырьки).
Процесс длится 5-6 дней.
Сибиреязвенный карбункул, дно язвы (зона некроза) безболезненно.
Генерализованная (септическая) форма – 1% от всех язв – геморрагические плевропневмония, энтероколит, менингоэнцефлит. Смерть наступает в результате ИТШ и кровотечения.
Бешенство (рабиес, гидрофобия) – острое вирусное заболевание, после укуса инфицированным животным.
Характеризуется длительным инкубационным периодом, различной тяжести энцефалитом со смертельным исходом.
Возбудитель – рабдовирус (Rabies virus).
Существует 2 очага бешенства – наземные и рукокрылые животные. Самые древние – волки. Инфекцию поддерживают кошки и собаки. До 80-х годов источником инфекции были - собаки 60%, кошки 10%, лисы 25%. Сегодня лисы 75%.
Инфицирование происходит через укусы – ослюнение раны.
Инкубационный период – 7 мес – 1 год.
За 7-8 дней до клиники вирус выделяется в ОС со слюной.
1. Температура субфебрильная
Нарастает возбуждение, галлюцинации, саливация, потоотделение.
ИТС ССС, паралич дыхательного центра, смерть.
Диагностика – анамнез обследование погибшего животного.
Профилактика – борьба с бешенством животных. Промывание водой с мылом укушенной раны, обработка спиртом и йодом. Подкожно вокруг раны местно антирабический гаммаглобулин.
Лечение патогенетическое. Проводится в инкубационном периоде. 40 уколов. Антитела появляются на 10-11 день. Абсолютные показания – бешеные, неизвестные животные, условные – 10 дней карантина животному.
Укус головы, лица, пальцев рук очень опасен.
Бруцеллез - зоонозное инфекционно-аллергическое заболевание бактериальной природы, характеризующееся длительной лихорадкой; поражением опорно-двигательного аппарата (крупные суставы); нервной, мочеполовой и сердечнососудистой систем; склонностью к тяжелому и хроническому течению.
Возбудитель – бактерия рода Brucella abortus melitensis, bovis, canis, suis. Источник инфекции - домашние животные: овцы, козы, коровы, свиньи, реже собаки; особенно опасны для человека больные овцы и козы. Пути передачи: алиментарный, контактный, воздушно-капельный.
Заболевают в основном лица трудоспособного возраста (18-50 лет), профессиональная предрасположенность.
Лептоспироз (болезнь Васильева — Вейля) - острая зоонозная инфекционная болезнь, возбудитель - бактерия рода Leptospira.
Болезнь характеризуется поражением капилляров, часто поражением печени, почек, мышц, явлениями интоксикации, сопровождается волнообразной лихорадкой. ГСМ, желтуха, нефрит.
Источники инфекции: грызуны (крысы, мыши), сурки, крупный рогатый скот, собаки, свиньи, лошади. Пути передачи: контактный - через повреждённые слизистые и кожу, при купании в водоёмах со стоячей водой, алиментарный - употребление сырой воды из природных источников, молока, мяса.
Желтушная форма — инкубациыонный период 1—2 недели. Начало острое, температура до 40, общая слабость, склеры инъецированы. Со 2—3 дня ГМ (ГСМ), иктеричность склер, кожи и мышечные боли (в икроножных мышцах). С 4—5 дня возникает олигурия, затем анурия. Со стороны ССС - тахикардия, может быть инфекционный миокардит. Также есть геморрагический синдром (чаще во внутренние органы) — и, следовательно, анемия.
Безжелтушная форма — инкубационный период 4—10 дней. Поднимается температура, слабость, появляются менингеальные симптомы, олигоанурия, ДВС-синдром, увеличение печени.
Последнее изменение этой страницы: 2016-08-16; Нарушение авторского права страницы
Читайте также:


