Чума инкубационный период источник инфекции пути передачи клиника
Чума– острая зоонозная природно-очаговая инфекционная болезнь с преимущественно трансмиссивным механизмом передачи возбудителя, характеризующаяся поражением лимфатических узлов, кожи и легких, тяжейшей интоксикацией и нередко развитием сепсиса. Относится к особо опасным инфекциям.
Этиология: Yersinia pestis - Гр- палочка, факторы патогенности – эндо- и экзотоксины, ряд ферментов (коагулаза, гемолизин и др.)
Эпидемиология: основные источники (резервуар) - различные грызуны и зайцеобразные (среди людей эпидемии обусловлены миграцией крыс); механизмы передачи – трансмиссивный (во время укуса заразившаяся при кровососании грызунов блоха срыгивает содержимое желудка с большим количеством чумных палочек в кровь нового хозяина), аэрозольный (особенно от больных чумной пневмонией), контактный (через поврежденную кожу при уходе за больным и т.д.), алиментарный (при употреблении мяса больных животных)
Патогенез: внедрение МБ в организм через кожу, слизистые дыхательного и пищеварительного трактов --> миграция по лимфатическим сосудам без лимфангиита в регионарные л.у. --> интенсивное размножение в л.у. с развитием лимфаденита с резким увеличением л.у., их слиянием и образованием конгломератов (бубонная форма чумы) --> геморрагический некроз л.у. --> прорыв большого количества МБ в кровь --> бактериемия (септическая форма чумы) --> формирование вторичных очагов в различных органах (особенно опасна быстропрогрессирующая чумная пневмония с геморрагическим некрозом), массивная интоксикация вследствие распада МБ и выделения эндотоксина
Клиническая картина чумы:
- инкубационный период в среднем 3-5 сут (от нескольких часов до 10 сут)
- острое начало с быстрого повышения температуры до 39 °С и выше, резко выраженного озноба, интенсивной головной боли, боли в позвоночнике, мышцах и суставах, мышечной слабости, иногда рвоты с примесью крови или цвета кофейной гущи или жидкого с примесью слизи и крови стула
- резко нарушается кровообращение и дыхание, характерны тахикардия, глухие тоны сердца, нитевидный пульс, прогрессирующая гипотензия, тахипноэ
- живот вздут, печень и селезенко увеличены, при тяжелом состоянии учащаются позывы к дефекации (до 6-12 раз/сут), испражнения становятся неоформленными, содержат примесь крови и слизи
- резко уменьшается диурез, в моче выявляется белок
- остальные проявления зависят от клинической формы чумы:
1) преимущественно-локальные формы:
а) кожная форма – наблюдается редко, в месте укуса блохи появляется пятно, затем папула, везикула и пустула; пустула окружена зоной гиперемии, расположена на твердом основании, наполнена серозно-геморрагическим содержимым, отличается значительной болезненностью, резко усиливающейся при надавливании; когда пустула лопается, образуется язва, дно которой покрыто темным струпом, она медленно заживает с образованием рубца.
б) бубонная форма – встречается наиболее часто, бубоны развиваются в тех местах, где кожа обычно подвергается укусу блох (паховые, реже аксиллярные и шейные л.у.)
- первый признак развивающегося бубона – сильные боли, что затрудняет движения конечностей, шеи, заставляет больных принимать вынужденные позы (согнутая нога, шея, отведенная в сторону рука)
- вначале пальпаторно определяются отдельные болезненные л.у., затем воспалительный процесс быстро нарастает, узлы спаиваются между собой, образуя конгломерат, в воспалительный процесс вовлекаются окружающие ткани (периаденит) и кожа – образуется кожный бубон; кожа над бубоном горячая на ощупь, багрово-синюшная
- вначале бубон хрящевидной консистенции, затем появляется флуктуация и на 6-8-й день бубон вскрывается с выделением густого зеленовато-желтого гноя, в котором может содержаться возбудитель; на месте вскрывшихся бубонов возможно образование обширных изъязвлений
- после вскрытия бубона общее состояние начинает улучшаться, медленно идет заживление бубонов
- возможно формирование вторичных бубонов как результата гематогенного заноса возбудителя, однако в этих случаях процесс обычно не доходит до нагноения
- наиболее опасны аксиллярные (т.к. часто развивается вторичная легочная чума) и шейные бубоны (т.к. сопровождаются отеком слизистых зева и гортани)
в) кожно-бубонная форма – сочетание двух предыдущих форм
2) генерализованные формы:
б) легочная форма, или чумная пневмония (первично-легочная – при аэрозольном механизме инфицирования и вторично-легочная – развивается на фоне бубонов) – наиболее тяжелая форма болезни:
- начинается сверхостро с сильных ознобов, быстрого повышения температуры тела, резкой головной боли, головокружения, неоднократной рвоты, ломоты в мышцах и суставах
- через несколько часов появляются боли в грудной клетке при дыхании, сухой кашель, одышка, затем кашель становится продуктивным; мокрота вначале вязкая, слизистая, затем она становится жидкой, пенистой, кровянистой, содержит огромное количество чумных палочек
- физикально небольшое укорочение легочного звука над пораженной долей, аускультативно необильные мелкопузырчатые хрипы
- состояние больных прогрессивно ухудшается, нарастает нейротоксикоз, смерть наступает от сердечно-сосудистой и дыхательной недостаточности
1) эпидемиологический анамнез (пребывание в эндемичных районах, проживание в местах, где наблюдается падеж животных или уже зарегистрированы случаи болезни) и характерная клиника
2) бактериоскопическое (обнаружение Гр- биполярно окрашенных палочек возможно в течение 1 ч) и бактериологическое (идентификация культуры возможна в течение 3-5 сут) исследование пунктата или отделяемого вскрывшихся бубонов, содержимого кожных элементов, мокроты, крови, рвотных масс, испражнений, мочи
3) биологическая проба на животных
4) серологические методы диагностики (РНГА, РСК, реакция непрямой иммунофлуоресценции и др.)
Дифференциальная диагностика бубонной чумы проводится с:
а) с бубонной формой туляремии – в отличие от чумы формирование бубона при туляремии не сопровождается резким болевым синдромом, л.у. не образуют конгломерата, нагноение происходит в поздние сроки болезни
б) с инфекционным мононуклеозом – в отличие от чумы характерна генерализованная лимфаденопатия, выявляемая с первых дней болезни, пальпаторно л.у. эластической консистенции, чувствительные или болезненные, увеличены умеренно, формирование бубонов и нагноения л.у. не происходит, характерны гепатоспленомегалия, тонзиллит и специфические изменения в периферической крови (появление мононуклеаров), положительны реакции Пауля-Буннеля и Гоффа-Бауера
в) с ВИЧ – в отличие от чумы характерна генерализованная лимфаденопатия, увеличенные л.у. умеренной плотности, чувствительные или болезненные при пальпации, не спаянные между собой и с окружающими тканями, контуры их ровные, характерны прогрессирующие слабость, снижение работоспособности, потеря массы тела, в дальнейшем присоединяются многочисленные инфекционные осложнения
Тактика врача при подозрении на карантинную инфекцию:
При выявлении больного, подозрительного на заболевание карантинной инфекцией, все первичные противоэпидемические мероприятия проводятся при установлении предварительного диагноза на основании клинико-эпидемиологических данных и включают следующие этапы:
1. выявление больного и информация о выявленном больном – первичная сигнализация о выявлении больного особо опасной инфекции (ООИ) проводится в три основных инстанции: 1) главному врачу ЛПУ; 2) станции скорой медицинской помощи; 3) главному врачу территориального ЦГиЭ. Главный врач ЦГиЭ приводит в действие план противоэпидемических мероприятий, информирует о случае заболевания соответствующие учреждения и организации
2. уточнение диагноза, изоляция больного с последующей его госпитализацией и лечением
3. обсервационные, карантинные и другие ограничительные мероприятия – проводятся с учетом инкубационного периода ООИ (при чуме – 6 дней, при холере – 5 дней, лихорадка Ласса, Эбола – 21 день)
4. выявление, изоляция, проведение экстренной профилактики лицам, контактировавшим с больным – при выявлении больных холерой контактными считаются только те лица, которые общались с ними в период клинических проявлений болезни; медицинские работники, бывшие в контакте с больными чумой, геморрагическими лихорадками, подлежат изоляции до установления окончательного диагноза или на срок, равный инкубационному периоду
5. провизорная госпитализация больных с подозрением на ООИ
6. выявление умерших от неизвестных причин, патологоанатомическое вскрытие трупа с забором материала для лабораторного исследования, правильная транспортировка и захоронение трупов
7. дезинфекционные мероприятия
8. экстренная профилактика населения с последующим наблюдением за ним
9. санитарный контроль за внешней средой (лабораторное исследование возможных факторов передачи инфекции, наблюдение за численностью грызунов и их блох, проведение эпизоотологического обследования и др.)
10. санитарное просвещение
Мероприятия проводятся местными органами и учреждениями здравоохранения совместно с противочумными и др. учреждениями, осуществляющими методическое руководство, консультативную и практическую помощь.
Лечебные мероприятия при чуме:
1. При подозрении на чуму больные госпитализируются на специальном транспорте в особые охраняемые госпитали.
2. Этиотропная терапия начинается немедленно, не ожидая лабораторного подтверждения диагноза: аминогликозиды (стрептомицин 3-5 г/сут, гентамицин до 240 мг/сут), тетрациклин 4-6 г/сут, левомицетин до 6 г/сут парентерально 7-10 дней; одновременно с АБТ проводят интенсивную дезинтоксикацию, т.к. бурный бактериолизис может привести к инфекционно-токсическому шоку.
3. Патогенетическая терапия: дезинтоксикационные средства (коллоиды и кристаллоиды в/в + фуросемид / лазикс – формированный диурез) и по показаниям противошоковая терапия, коррекция дыхательной недостаточности, при наличии геморрагий - купирование ДВС синдрома (свежезамороженная плазма, гепарин), плазмаферез и др.
4. Местное лечение бубонов не показано пока не появляется флюктуация или не происходит спонтанное дренирование бубона: введение антистафилоккоковых АБ (оксациллин, метициллин) в бубоны.
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]На самом деле сегодня в мире есть очаги чумы. По информации ВОЗ в прошлом году на Мадагаскаре возникло осложнение ситуации по чуме, число заболевших составило свыше 2 тыс., в 70% легочной формы; 165 человек погибли.
На территории России расположены 11 природных очагов чумы.
Чума – это особо-опасное природно-очаговое заболевание с высоким уровнем летальности. Именно по этой причине чума относится к карантинным инфекциям.
В естественных условиях чумой болеют грызуны (крысы, сурки, полевки).

Основной переносчик чумы в городских условиях – крысы.
Паразитирующие на них блохи обеспечивают постоянную передачу возбудителя от больных зверьков здоровым, поддерживая постоянство природных очагов.

Возбудитель инфекции – Yersinia Pestis. В организме больного бактерии образуют капсулу.
Наиболее частый путь передачи возбудителя чумы от грызунов человеку – укус чумной блохи.
Второй путь передачи инфекции – прямой контакт с инфицированными животными.
Чумой могут болеть волки, лисы, кошки, барсуки.
Некоторые грызуны (сурки, суслики) являются объектами охотничьего промысла. Во время разделки тушки зверька или снятия шкурки человек может испачкать руки их кровью. Не исключено, что среди добытых зверьков могут быть больные чумой.
Источниками инфекции может быть и человек.
В этом случае передача инфекции может происходить двумя путями:
1. Блохами жилища человека.
2. При переходе бубонной формы чумы в легочную. При такой форме заболевания больной человек выделяет в окружающую среду огромное количество чумных микробов, которые передаются окружающим в результате контакта с инфицированными предметами или через воздух.
В зависимости от того, каким путем возбудитель попал в организм человека, развивается та или иная клиническая форма болезни, имеющая свои особенности течения.
Различают следующие формы заболевания:
Основное место размножения возбудителя – лимфатические узлы. Недостаточная барьерная функция лимфоузлов приводит к развитию первично-септической формы чумы.
Вторично-септическая форма развивается на фоне бубонной или легочной форм.
Инкубационный период при чуме обычно не превышает 3-5 дней, в некоторых случаях длится 1-2 дня.
Болезнь начинается внезапно с озноба, головной боли. Температура тела поднимается за несколько часов до 39-40 0 С.
Позже у больных могут наблюдаться нарушения со стороны нервной системы: бессонница, бред, невнятная сбивчивая речь, нарушение координации движений (шаткая походка). Лицо – часто покрасневшее, отечное, губы сухие.
Больной испытывает жажду, язык обложен белым налетом.
В зависимости от характера заражения в дальнейшем развивается клиническая картина с присущими ей признаками заболевания.
Возбудитель попадает через кожу. На 2-3 день появляется очень болезненный бубон – сильно увеличенный воспалившийся лимфатический узел. В зависимости от места внедрения возбудителя бубон может развиваться на паховых, подмышечных, бедренных, подмышечных, шейных или подчелюстных зонах.

Воспалительный процесс в лимфатическом узле продолжается 6-8 дней, после чего он рассасывается или нагнаивается.
Септическая форма чумы развивается в случае попадания возбудителя в кровь больного, где активно размножается.
Такая форма чумы начинается с внезапного подъема температуры, больной неподвижен, отмечается буйный бред. Спустя 2-4 суток при отсутствии лечения больной погибает.
Бубонная или септическая форма заболевания не опасны для окружающих, если они не осложняются вторичной чумной пневмонией.
После перенесенного заболевания остается прочный продолжительный иммунитет.

Меры профилактики чумы предполагают предупреждение завоза инфекции из других стран и предупреждение возникновения заболевания в неблагополучных по чуме территориях.
При обнаружении распространения инфекции в пределах определенного региона, противочумные учреждения проводят дератизационные (уничтожение грызунов) и дезинсекционные (уничтожение насекомых) мероприятия.

В зависимости от эпидемической обстановки принимается решение о профилактической иммунизации населения.
Вакцинация по эпидемическим показаниям проводится лицам, проживающим на неблагополучных по чуме территориях, а также лицам, работающим с живыми культурами чумы.
Все лечебно-профилактические учреждения должны иметь определённый запас медикаментов и средств личной защиты и профилактики на случай выявления больного чумой.
При выявлении больных бубонной формой чумы в очаге вводятся ограничительные мероприятия, при выявлении больных легочной формой чумы вводится карантин.
[youtube.player]
Чума – это высококонтагиозная бактериальная инфекция с множественными путями передачи и эпидемическим распространением, протекающая с лихорадочно-интоксикационным синдромом, поражением лимфоузлов, легких и кожи. Клиническому течению различных форм чумы свойственна высокая лихорадка, тяжелая интоксикация, возбуждение, мучительная жажда, рвота, регионарный лимфаденит, геморрагическая сыпь, ДВС-синдром, а также свои специфические симптомы (некротические язвы, чумные бубоны, ИТШ, кровохарканье). Диагностика чумы осуществляется лабораторными методами (бакпосев, ИФА, РНГА, ПЦР). Лечение проводится в условиях строгой изоляции: показаны тетрациклиновые антибиотики, дезинтоксикация, патогенетическая и симптоматическая терапия.
МКБ-10
Общие сведения
Чума представляет собой острое инфекционное заболевание, передающееся преимущественно по трансмиссивному механизму, проявляющееся воспалением лимфоузлов, легких, других органов, имеющим серозно-геморрагический характер, либо протекающее в септической форме. Чума относится к группе особо опасных инфекций.

Причины чумы
Yersinia pestis представляет собой неподвижную факультативно-анаэробную грамотрицательную палочковидную бактерию из рода энтеробактерий. Чумная палочка может длительно сохранять жизнеспособность в отделяемом больных людей, трупах (в бубонном гное иерсинии живут до 20-30 дней, в трупах людей и павших животных – до 60 дней), переносит замораживание. К факторам внешней среды (солнечные лучи, атмосферный кислород, нагревание, изменение кислотности среды, дезинфекция) эта бактерия довольно чувствительна.
Резервуар и источник чумы – дикие грызуны (сурки, полевки, песчанки, пищухи). В различных природных очагах резервуаром могут служить разные виды грызунов, в городских условиях – преимущественно крысы. Резистентные к человеческой чуме собаки могут служить источником возбудителя для блох. В редких случаях (при легочной форме чумы, либо при непосредственном соприкосновении с бубонным гноем) источником инфекции может стать человек, блохи также могут получать возбудителя от больных септической формой чумы. Нередко заражение происходит непосредственно от чумных трупов.
Чума передается при помощи разнообразных механизмов, ведущее место среди которых занимает трансмиссивный. Переносчиками возбудителя чумы являются блохи и клещи некоторых видов. Блохи заражают животных, которые переносят возбудителя с миграцией, распространяя также блох. Люди заражаются при втирании в кожу при расчесах экскрементов блох. Насекомые сохраняют заразность около 7 недель (имеются данные о контагиозности блох на протяжении года).
Заражение чумой также может происходить контактным путем (через поврежденные кожные покровы при взаимодействии с мертвым животными, разделке туш, заготовке шкур и др.), алиментарно (при употреблении мяса больных животных в пищу).
Люди обладают абсолютной естественной восприимчивостью к инфекции, заболевание развивается при заражении любым путем и в любом возрасте. Постинфекционный иммунитет относительный, от повторного заражения не защищает, однако повторные случаи чумы обычно протекают в более легкой форме.
Классификация
Чума классифицируется по клиническим формам в зависимости от преимущественной симптоматики. Различают локальные, генерализованные и внешнедиссеминированные формы:
- Локальная чума подразделяется на кожную, бубонную и кожно-бубонную.
- Генерализованная чума бывает первично- и вторично-септической.
- Внешнедиссеминированная форма подразделяется на первично- и вторично- легочную, а также – кишечную.
Симптомы чумы
Инкубационный период чумы в среднем занимает около 3-6 суток (максимально до 9 дней). При массовых эпидемиях или в случае генерализованных форм инкубационный период может укорачиваться до одного – двух дней. Начало заболевания острое, характеризуется быстрым развитием лихорадки, сопровождающейся потрясающим ознобом, выраженным интоксикационным синдромом.
Больные могут жаловаться на боль в мышцах, суставах, крестцовой области. Появляется рвота (часто – с кровью), жажда (мучительная). С первых же часов больные пребывают в возбужденном состоянии, могут отмечаться расстройства восприятия (бред, галлюцинации). Нарушается координация, теряется внятность речи. Заметно реже возникают вялость и апатия, больные ослабевают вплоть до невозможности подняться с постели.
Проявляется в виде карбункула в области внедрения возбудителя. Карбункул прогрессирует, проходя последовательно следующие стадии: сначала на гиперемированной, отечной коже образуется пустула (выражено болезненная, наполнена геморрагическим содержимым), которая после вскрытия оставляет язву с приподнятыми краями и желтоватым дном. Язва склонна увеличиваться. Вскоре в ее центра образуется некротический черный струп, быстро заполняющий все дно язвы. После отторжения струпа карбункул заживает, оставляя грубый рубец.
Является наиболее распространенной формой чумы. Бубонами называют специфически измененные лимфатические узлы. Таким образом, при этой форме инфекции преимущественным клиническим проявлением выступает регионарный в отношении области внедрения возбудителя гнойный лимфаденит. Бубоны, как правило, единичны, в некоторых случаях могут быть множественными. Первоначально в области лимфоузла отмечается болезненность, спустя 1-2 дня при пальпации обнаруживаются увеличенные болезненные лимфатические узлы, сначала плотные, при прогрессировании процесса размягчающиеся до тестообразной консистенции, сливаясь в единый спаянный с окружающими тканями конгломерат. Дальнейшее течение бубона может вести как к его самостоятельному рассасыванию, так и к формированию язвы, области склерозирования или некроза. Разгар заболевания продолжается с течение недели, затем наступает период реконвалесценции, и клиническая симптоматика постепенно стихает.
Характеризуется сочетанием кожных проявлений с лимфаденопатией. Локальные формы чумы могут прогрессировать во вторично-септическую и вторично-легочную форму. Клиническое течение этих форм не отличается от их первичных аналогов.
Развивается молниеносно, после укороченной инкубации (1-2 дня), характеризуется быстрым нарастанием тяжелой интоксикации, выраженным геморрагическим синдромом (многочисленными геморрагиями в кожных покровах, слизистых оболочках, конъюнктиве, кишечными и почечными кровотечениями), скорым развитием инфекционно-токсического шока. Септическая форма чумы без должной своевременной медицинской помощи заканчивается смертью.
Возникает в случае аэрогенного пути заражения, инкубационный период при этом также сокращается, может составлять несколько часов или продолжаться о двух дней. Начало острое, характерное для всех форм чумы – нарастающая интоксикация, лихорадка. Легочная симптоматика проявляется ко второму – третьему дню заболевания: отмечается сильный изнуряющий кашель, сначала с прозрачной стекловидной, позднее - с пенистой кровянистой мокротой, имеет место боль в груди, затруднение дыхания. Прогрессирующая интоксикация способствует развитию острой сердечно-сосудистой недостаточности. Исходом этого состояния может стать сопор и последующая кома.
Характеризуется интенсивными резкими болями в животе при тяжелой общей интоксикации и лихорадке, вскоре присоединяется частая рвота, диарея. Стул обильный, с примесями слизи и крови. Нередко – тенезмы (мучительные позывы к дефекации). Учитывая широкое распространение других кишечных инфекций, в настоящее время так и не решен вопрос: является ли кишечная чума самостоятельной формой заболевания, развившейся в результате попадания микроорганизмов в кишечник, или она связана с активизацией кишечной флоры.
Диагностика
Ввиду особой опасности инфекции и крайне высокой восприимчивости к микроорганизму, выделение возбудителя производится в условиях специально оборудованных лабораторий. Забор материала производят из бубонов, карбункулов, язв, мокроты и слизи из ротоглотки. Возможно выделение возбудителя из крови. Специфическую бактериологическую диагностику производят для подтверждения клинического диагноза, либо, при продолжительной интенсивной лихорадке у больных, в эпидемиологическом очаге.
Серологическая диагностика чумы может производиться с помощью РНГА, ИФА, РНАТ, РНАГ и РТПГА. Возможно выделение ДНК чумной палочки с помощью ПЦР. Неспецифические методы диагностики - анализ крови, мочи (отмечается картина острого бактериального поражения), при легочной форме - рентгенография легких (отмечаются признаки пневмонии).
Лечение чумы
Лечение производится в специализированных инфекционных отделениях стационара, в условиях строгой изоляции. Этиотропная терапия проводится антибактериальными средствами в соответствии с клинической формой заболевания. Продолжительность курса занимает 7-10 дней.
- Специфическая терапия. При кожной форме назначают ко-тримоксазол, при бубонной – внутривенно хлорамфеникол со стрептомицином. Можно также применять антибиотики тетрациклинового ряда. Тетрациклином или доксициклином дополняется комплекс хлорамфеникола со стрептомицином при чумной пневмонии и сепсисе.
- Неспецифическая терапия. Включает комплекс дезинтоксикационных мероприятий (внутривенная инфузия солевых р-ров, декстрана, альбумина, плазмы) в сочетании с форсированием диуреза, средства, способствующие улучшению микроциркуляции (пентоксифиллин). При необходимости назначаются сердечно-сосудистые, бронхолитические средства, жаропонижающие препараты.
Прогноз
В настоящее время в условиях современных стационаров при применении антибактериальных средств смертность от чумы довольно низка – не боле 5-10%. Ранняя медицинская помощь, предотвращение генерализации способствуют выздоровлению без выраженных последствий. В редких случаях развивается скоротечный чумной сепсис (молниеносная форма чумы), плохо поддающийся диагностированию и терапии, нередко заканчивающийся скорым летальным исходом.
Профилактика
В настоящее время в развитых странах инфекция практически отсутствует, поэтому основные профилактические мероприятия направлены на исключение завоза возбудителя из эпидемиологически опасных регионов и санацию природных очагов. Специфическая профилактика заключается в вакцинации живой чумной вакциной, производится населению в районах с неблагоприятной эпидемиологической обстановкой (распространенность чумы среди грызунов, случаи заражения домашних животных) и лицам, отправляющимся в регионы с повышенной опасностью заражения.
Выявления больного чумой является показанием к принятию срочных мер по его изолированию. При вынужденных контактах с больными используют средства индивидуальной профилактики – противочумные костюмы. Контактные лица наблюдаются в течение 6 дней, в случае контакта с больным легочной формой чумы производится профилактическая антибиотикотерапия. Выписка больных из стационара производится не ранее 4 недель после клинического выздоровления и отрицательных тестов на бактериовыделительство (при легочной форме – после 6 недель).
[youtube.player]Более половины населения Европы в Средние века (XIV век) выкосила чума, известная как черная смерть. Ужас этих эпидемий остался в памяти людей по прошествии нескольких веков и даже запечатлен в полотнах художников. Далее чума неоднократно посещала Европу и уносила человеческие жизни, пусть и не в таких количествах.
В настоящее время заболевание чума остается особо опасной инфекцией. Около 2 тыс. человек заражается ежегодно. Из них большая часть умирает. Большинство случаев заражения отмечается в северных регионах Китая и странах Центральной Азии. По мнению специалистов для появления черной смерти сегодня нет причин и условий.
Возбудитель чумы был открыт в 1894 году. Изучая эпидемии заболевания, русские ученые разработали принципы развития заболевания, его диагностику и лечение, была создана противочумная вакцина.
Симптомы чумы зависят от формы заболевания. При поражении легких больные становятся высокозаразными, так как инфекция распространяется в окружающую среду воздушно-капельным путем. При бубонной форме чумы больные малозаразны или не заразны вовсе. В выделениях пораженных лимфоузлов возбудители отсутствуют, либо их совсем мало.
Лечение чумы стало значительно эффективнее с появлением современных антибактериальных препаратов. Смертность от чумы с этого времени снизилась до 70%.
Профилактика чумы включает в себя целый ряд мероприятий, ограничивающих распространение инфекции.
Чума является острым инфекционным зоонозным трансмиссивным заболеванием, которое в странах СНГ вместе с такими заболеваниями, как холера, сибирская язва, желтая лихорадка, туляремия и натуральная оспа считается особо опасной инфекцией (ООИ).
Возбудитель чумы
В 1878 г. Г. Н. Минх и в 1894 г. А. Йерсен и Ш. Китазато, независимо друг от друга открыли возбудитель чумы. Впоследствии русские ученые изучили механизм развития заболевания, принципы диагностики и лечения, создали противочумную вакцину.
- Возбудитель заболевания (Yersinia pestis) представляет собой биполярную неподвижную коккобациллу, которая имеет нежную капсулу и никогда не образует спор. Способность образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно бороться с возбудителем, в результате чего он быстро размножается в органах и тканях человека и животного, распространяясь с током крови и по лимфатическим путям по всему организму.
- Возбудители чумы выделяют экзотоксины и эндотоксины. Экзо- и эндотоксины содержаться в телах и капсулах бактерий.
- Ферменты агрессии бактерий (гиалуронидаза, коагулаза, фибринолизин, гемолизин) облегчают их проникновение в организм. Палочка способна проникать даже через неповрежденные кожные покровы.
- В грунте чумная палочка не теряет свою жизнеспособность до нескольких месяцев. В трупах животных и грызунов выживает до одного месяца.
- Бактерии устойчивы к низким температурам и замораживанию.
- Возбудители чумы чувствительны к высоким температурам, кислой реакции среды и солнечным лучам, которые убивают их только за 2 — 3 часа.
- До 30 дней возбудители сохраняются в гное, до 3 месяцев — в молоке, до 50 дней — в воде.
- Дезинфицирующие вещества уничтожают чумную палочку за несколько минут.
- Возбудители чумы вызывают заболевание у 250 видов животных. Среди них составляют большинство грызуны. Подвержены заболеванию верблюды, лисицы, кошки и другие животные.
Рис. 2. На фото чумная палочка — бактерия, вызывающая чуму — Yersinia pestis.
Рис. 3. На фото возбудители чумы. Интенсивность окраски анилиновыми красителями наибольшая на полюсах бактерий.
Рис. 4. На фото возбудители чумы — рост на плотной среде колонии. Вначале колонии похожи на битое стекло. Далее их центральная часть уплотняется, а периферия напоминает кружева.
Эпидемиология
Легко восприимчивы к чумной палочке грызуны (тарбаганы, сурки, песчанки, суслики, крысы и домовые мыши) и животные (верблюды, кошки, лисицы, зайцы, ежи и др). Из лабораторных животных подвержены инфекции белые мыши, морские свинки, кролики и обезьяны.
Собаки никогда не болеют чумой, но передают возбудитель через укусы кровососущих насекомых — блох. Погибшее от заболевания животное перестает быть источником инфекции. Если грызуны, инфицированные чумными палочками, впали в спячку, то заболевание у них приобретает латентное течение, а после спячки они вновь становятся распространителями возбудителей. Всего насчитывается до 250 видов животных, которые болеют, а значит являются источником и резервуаром инфекции.
Рис. 5. Грызуны — резервуар и источник возбудителя чумы.
Рис. 6. На фото признаки чумы у грызунов: увеличенные лимфоузлы и множественные кровоизлияния под кожей.
Рис. 7. На фото малый тушканчик — переносчик заболевания чумой в Средней Азии.
Рис. 8. На фото черная крыса — переносчик не только чумы, но и лептоспироза, лейшманиоза, сальмонеллеза, трихинеллеза и др.
- Основной путь передачи возбудителей — через укусы блох (трансмиссивный путь).
- Инфекция может попасть в организм человека при работе с больными животными: убой, снятие и разделка шкуры (контактный путь).
- Возбудители могут попасть в организм человека с зараженными продуктами питания, в результате их недостаточной термической обработки.
- От больного с легочной формой чумы инфекция распространяется воздушно-капельным путем.
Рис. 9. На фото блоха на коже человека.
Рис. 10. На фото момент укуса блохи.
Рис. 11. Момент укуса блохи.
- Переносчиками возбудителей являются блохи (в природе существует более 100 видов этих членистоногих насекомых),
- Переносчиками возбудителей являются некоторые виды клещей.
Рис. 12. На фото блоха – основной переносчик чумы. В природе существует более 100 видов этих насекомых.
Рис. 13. На фото сусликовая блоха – основной переносчик чумы.
Как происходит заражение
Рис. 14. На фото вид укуса блохи – пуликозное раздражение.
Рис. 15. На фото характерная серия укусов блохи.
Рис. 16. Вид голени при укусах блох.
Рис. 17. Вид бедра при укусах блох.
- При поражении легких больные становятся высокозаразными. Инфекция распространяется в окружающую среду воздушно-капельным путем.
- При бубонной форме чумы больные малозаразны или не заразны вовсе. В выделениях пораженных лимфоузлов возбудители отсутствуют, либо их совсем мало.
Механизмы развития чумы
Способность чумной палочки образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно с ней бороться, в результате чего возбудитель быстро размножается в органах и тканях человека и животного.
- Возбудители чумы через поврежденные кожные покровы и далее по лимфатическим путям проникают в лимфатические узлы, которые воспаляются и образуют конгломераты, (бубоны). На месте укуса насекомого развивается воспаление.
- Проникновение возбудителя в кровяное русло и его массивное размножение приводит к развитию бактериального сепсиса.
- От больного с легочной формой чумы инфекция распространяется воздушно-капельным путем. Бактерии попадают в альвеолы и вызывают тяжелую пневмонию.
- В ответ на массивное размножение бактерий организм больного вырабатывает огромное число медиаторов воспаления. Развивается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.
Рис. 18. На фото бубонная чума. Типичное увеличение лимфатического узла в подмышечной зоне.
Симптомы чумы
Болезнь проявляется после проникновения возбудителя в организм на 3 – 6 сутки (редко, но отмечены случаи проявления заболевания на 9 сутки). При попадании инфекции в кровь инкубационный период составляет несколько часов.
Клиническая картина начального периода
Рис. 19. На фото помощь больному чумой оказывается медиками, одетыми в противочумные костюмы.
Формы заболевания чумой
На месте укуса блохи или контакта с инфицированным животным на кожных покровах появляется папула, которая быстро изъязвляется. Далее появляется черный струп и рубец. Чаще всего кожные проявления являются первыми признаками более грозных проявлений чумы.
Самая частая форма проявления заболевания. Увеличение лимфоузлов проявляется вблизи места укуса насекомого (паховые, подмышечные, шейные). Чаще воспаляется один лимфоузел, реже – несколько. При воспалении сразу нескольких лимфоузлов образуется болезненный бубон. Вначале лимфоузел твердой консистенции, болезненный при пальпации. Постепенно он размягчается, приобретая тестообразную консистенцию. Далее лимфоузел либо рассасывается, либо изъязвляется и склерозируется. Из пораженного лимфатического узла инфекция может попасть в кровяное русло, с последующим развитием бактериального сепсиса. Острая фаза бубонной формы чумы длится около недели.
Рис. 20. На фото пораженные шейные лимфоузлы (бубоны). Множественные кровоизлияния кожных покровов.
Рис. 21. На фото бубонная форма чумы — поражение шейных лимфоузлов. Множественные кровоизлияния в кожных покровах.
Рис. 22. На фото бубонная форма чумы.
При попадании возбудителя в кровяное русло развиваются распространенные (генерализованные) формы чумы.
Если инфекция, минуя лимфоузлы, сразу попадает в кровь, то развивается первично-септическая форма заболевания. Молниеносно развивается интоксикация. При массивном размножении возбудителей в организме больного вырабатывается огромное число медиаторов воспаления. Это приводит к развитию синдрома диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.
При распространении инфекции за пределы пораженных лимфоузлов и попадании возбудителей заболевания в кровяное русло развивается инфекционный сепсис, что проявляется резким ухудшением состояния больного, усилением симптомов интоксикации и развитием ДВС-синдрома. Развившийся инфекционно-токсический шок становится причиной гибели больного.
Рис. 23. На фото септическая форма чумы — последствия ДВС-синдрома.
Рис. 24. На фото септическая форма чумы — последствия ДВС-синдрома.
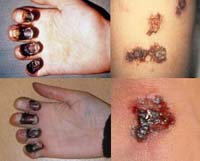
Рис. 25. 59-летний Пол Гэйлорд (житель города Портленд, штат Орегон, США). Бактерии чумы попали в его организм от бродячей кошки. В результате развившейся вторично-септической формы заболевания ему были ампутированы пальцы на руках и ногах.
Рис. 26. Последствия ДВС-синдрома.
Легочная форма чумы является самой тяжелой и опасной формой заболевания. Инфекция проникает в альвеолы воздушно-капельным путем. Поражение легочной ткани сопровождается кашлем и одышкой. Повышение температуры тела протекает с сильными ознобами. Мокрота вначале заболевания густая и прозрачная (стекловидная), потом становится жидкой и пенистой, с примесью крови. Скудные данные физикальных исследований не соответствуют тяжести заболевания. Развивается ДВС-синдром. Поражаются внутренние органы. Особую опасность для организма представляют кровоизлияния в сердечную мышцу и надпочечники. Смерть больного наступает от инфекционно-токсического шока.
При поражении легких больные становятся высокозаразными. Они формируют вокруг себя очаг особо опасного инфекционного заболевания.
Является крайне опасной и тяжелой формой заболевания. Возбудители проникают в легочную ткань из пораженных лимфоузлов или с током крови при бактериальном сепсисе. Клиника и исход заболевания, как при первично-легочной форме.
Существование данной формы заболевания считается спорным. Предполагается, что заражение возникает с употреблением инфицированных продуктов. Вначале на фоне интоксикационного синдрома появляются боли в животе и рвота. Далее присоединяется понос и многочисленные позывы (тенезмы). Стул обильный слизисто-кровянистый.
Рис. 27. Фото противочумного костюма — особая экипировка медицинских работников при ликвидации очага особо опасного инфекционного заболевания.
Лабораторная диагностика чумы
Основой диагностики чумы является быстрое обнаружение чумной палочки. Вначале проводится бактериоскопия мазков. Далее выделяется культура возбудителя, которой заражаются подопытные животные.
Материалом для исследования служит содержимое бубона, мокрота, кровь, кал, кусочки ткани органов умерших и трупов животных.
Возбудителем чумы (Yersinia pestis) является палочковидная биполярная коккобацилла. Анализ на обнаружение чумной палочки методом прямой бактериоскопии является наиболее простым и быстрым способом. Время ожидания результата составляет не более 2-х часов.
Культура возбудителя чумы выделяется в специализированных режимных лабораториях, предназначенных для работы с особо опасными инфекциями. Время роста культуры возбудителя составляет двое суток. Далее проводится тест на чувствительность к антибиотикам.
Применение серологических методов позволяет определить наличие и рост антител в сыворотке крови больного к возбудителю чумы. Время получения результата составляет 7 дней.
Рис. 28. Диагностика чумы проводится в специальных режимных лабораториях.
Рис. 29. На фото возбудители чумы. Флюоросцентная микроскопия.
Рис. 30. На фото культура Yersinia pestis.
Иммунитет при чуме
Антитела на внедрение возбудителя чумы образуются в достаточно поздние сроки развития заболевания. Иммунитет после перенесенного заболевания не длительный и не напряженный. Отмечаются повторные случаи заболевания, которые протекают так же тяжело, как и первые.
Лечение чумы
До начала лечения больной госпитализируется в отдельный бокс. Медицинский персонал, обслуживающий больного, одевается в специальный противочумный костюм.
Антибактериальное лечение начинается при первых признаках и проявлениях заболевания. Из антибиотиков предпочтение отдается антибактериальным препаратам группы аминогликозидов (стрептомицин), группы тетрациклинов (вибромицин, морфоциклин), группы фторхинолонов (ципрофлоксацин), группы ансамицинов (рифампицин). Хорошо зарекомендовал себя при лечении кожной формы заболевания антибиотик группы амфениколов (кортримоксазол). При септических формах заболевания рекомендуется комбинация антибиотиков. Курс антибактериальной терапии составляет не менее 7 – 10 дней.
Цель патогенетической терапии – снизить интоксикационный синдром путем выведения токсинов из крови больного.
- Показано введение свежезамороженной плазмы, белковых препаратов, реополиглюкина и других препаратов в сочетании с форсированным диурезом.
- Улучшение микроциркуляции достигается при применении трентала в сочетании с салкосерилом или пикамилоном.
- При развитии геморрагий немедленно проводится плазма-ферез с целью купирования синдрома диссеминированного внутрисосудистого свертывания.
- При падении давления назначается допамид. Это состояние говорит о генерализации инфекционного процесса и развитии сепсиса.
Симптоматическое лечение нацелено на подавление и устранение проявлений (симптомов) чумы и, как следствие, облегчение страданий больного. Оно направлено на устранение боли, кашля, одышки, удушья, тахикардии и др.
Больной считается здоровым, если исчезли все симптомы заболевания и получено 3 отрицательных результата бактериологического исследования.
Противоэпидемические мероприятия
Выявление больного чумой является сигналом к незамедлительному проведению противоэпидемических мероприятий, которые включают в себя:
- проведение карантинных мероприятий;
- немедленная изоляция больного и проведение профилактического антибактериального лечения обслуживающего персонала;
- дезинфекция в очаге возникновения заболевания;
- вакцинация лиц, контактирующих с больным.
После прививки противочумной вакциной иммунитет сохраняется в течение года. Повторно прививаются через 6 мес. лица, которым угрожает повторное заражение: пастухи, охотники, работники сельского хозяйства и сотрудники противочумных учреждений.
Рис. 31. На фото бригада медиков одета в противочумные костюмы.
Прогноз заболевания
Прогноз заболевания чумой зависит от следующих факторов:
- формы заболевания,
- своевременности начатого лечения,
- наличия всего арсенала медикаментозного и немедикаментозного видов лечения.
Наиболее благоприятный прогноз у больных с поражением лимфоузлов. Смертность при этой форме заболевания достигает 5%. При септической форме заболевания показатель смертности достигает 95%.
Чума является особо опасной инфекцией и даже при применении всех необходимых лекарственных препаратов и манипуляций болезнь зачастую заканчивается смертью больного. Возбудители чумы постоянно циркулирует в природе и не поддается полному уничтожению и контролю. Симптомы чумы разнообразны и зависят от формы заболевания. Бубонная форма чумы является самой распространенной.
[youtube.player]Читайте также:


