Что за заболевание ганглион
Ганглион, по-другому – гигрома, является редким видом интраневральной неопухолевой кисты. Внешне выглядит как уплотнение в форме шишки. Внутри содержится очень густая жидкость, называемая муцинозной, является клеточным секретом. Стенки покрыты фиброзной тканью. Располагается на руках в местах сухожилий или суставов, чаще в районе кисти. Может появиться в районе коленного сустава, локтя или стопы. Злокачественным новообразованием не является.
Причины возникновения и предрасполагающие факторы
Точная причина возникновения интраневральных кист не известна. Есть предположения о факторах, способствующих её возникновению, это:
- частое механическое давление на определенный участок;
- постоянные однообразные движения;
- сильная физическая нагрузка на определенный участок тела с неправильным распределением этой нагрузки;
- кровоизлияние в суставную сумку;
- проникновение в суставную щель инфекционного возбудителя;
- острое травмирование.
У людей, занимающихся активными видами спорта, предрасполагающим фактором возникновения ганглия могут быть частые повторяющиеся движения во время спортивных нагрузок, тренировок. Также из-за частой монотонной работы ганглион может возникнуть у швей, компьютерщиков, токарей, строителей, стенографисток, гитаристов.
Симптоматика
Ганглион выглядит очень некрасиво, особенно в открытом месте на запястье, поэтому за медицинской помощью обращаются в первую очередь из-за косметического дефекта на коже. Боль также может присутствовать, чаще во время пальпации. Возможно появление слабости конечности и нарушение чувствительности. Парестезия отмечается редко. При появлении ганглиона под коленным суставом возможно небольшое опухание колена и затрудненность в передвижениях.
Наибольший дискомфорт и нарушения двигательной активности представляет собой новообразование, которое появляется под мышкой: человеку неудобно и больно совершать рукой движения, опускать руку полностью вниз, выполнять механическую работу.
Иногда ганглион появляется в форме маленького уплотнения, затем постепенно, на протяжении нескольких месяцев, становится больше, увеличиваясь в размерах. Точно так же может постепенно и персистировать. Есть случаи, когда новообразование появляется быстро и достаточного большого размера.
Важно! Категорически запрещается самостоятельно пытаться избавиться от данного образования каким-либо способом. Устранить гигрому без вреда для здоровья, занесения инфекции и прочих осложнений возможно только в условиях хирургического отделения клиники.
В педиатрической практике известны многочисленные случаи, когда гигрома исчезала внезапно и спонтанно. Иногда человек даже не замечал момент её исчезновения.
Внешний вид ганглиона, классификация
Располагается данный вид новообразования сверху над кожей. Размеры имеет различные. У одних она в диаметре 4 мм, у других больше 6 мм. Имеет округлую форму с четкими краями.
Внутренняя консистенция эластичная, подвижность ганглиона ограниченная. При пальпации может смещаться, вдавливаясь внутрь. Болезненные ощущения и дискомфорт могут нарастать из-за его увеличения, маленьких размеров ганглион никак себя не проявляет.
Гигромы различаются по количеству внутренних камер и соответственно могут быть как однокамерными, так и многокамерными.
Виды ганглиона:
- клапанный;
- соустный;
- изолированный.
Диагностика
Обычно для диагностирования достаточно простого осмотра и пальпации данного образования. Выполняется ультразвуковое исследование, в отдельных случаях назначается биопсия.
Иногда необходима дифференциальная диагностика для отделения кистозного поражения от экстраневрального процесса. В последнем случае наблюдается опухолевое поражение с компрессией нерва. Такие случаи часты при возникновении ганглия под коленной ямкой. Дело в том, что в этом месте иногда развиваются самые различные новообразования, например, киста Бейкера, которая при хорошем терапевтическом своевременном лечении также может исчезнуть сама, без хирургического вмешательства.
Современная медицина обладает на сегодня более четкими исследовательскими механизмами. В отличие от ультразвукового исследования наиболее информационными исследованиями мягких тканей, новообразований, является компьютерная и магнитно-резонансная томография (КТ и МРТ). Однако, в случае небольшого размера ганглиона и расположения её под косым углом к томографическим срезам, исследование будет более сложным.
Также зачастую необходим общий и биохимический анализ крови. Лабораторные анализы проводятся для дифференциальной диагностики ганглиона от раковых опухолей. В крови фиксируется наличие и количество кальция, креатинина, других важных показателей.
Возможные осложнения
Хоть и очень редко, однако процесс малигнизации (переход в злокачественную форму образования) возможен.
Сильное разрастание образования чрезмерно отягощает функциональную подвижность конечности, способствуя нарушению работоспособности.
Лечение ганглиона
При небольшом размере образования назначаются консервативные методы лечения. В них входит:
- назначение специальных рассасывающих препаратов;
- лечебный массаж новообразования;
- метод механического раздавливания;
- пункция содержимого.
Лекарственные препараты вводятся внутрь ганглия. Правильно проведенный лечебный массаж способствует значительному уменьшению образования в размерах и дальнейшему исчезновению.
Метод механического раздавливания применяется сегодня крайне редко, потому что возможны осложнения (нагноение и воспаление) с дальнейшим рецидивом.
При помощи пункции очищается пространство ганглия, затем туда вводится специальный лекарственный раствор, сверху накладывается давящая повязка сроком примерно на неделю. Повязка необходима для того, чтобы предотвратить образование синовиальной жидкости. Если она будет собираться, ганглион распухнет, присоединится боль и пункцию придется проводить снова.
При больших размерах ганглиона и сильных болях проводится хирургическое лечение (бурсэктомия) с полным удалением ганглия, его содержимого и всех прочих оболочек. Операция проводится под местной анестезией и длится около получаса, иногда час. После в пораженное место вводятся препараты-кортикостероиды.
Народные средства
В случае, если гигрома небольшого размера и мягкой консистенции, можно попробовать ежедневное прикладывание листьев свежей капусты. Капуста снимает воспаление и часто способствует рассасыванию содержимого. При этом метод очень прост и не имеет побочных эффектов.
Можно приготовить лечебную смесь из меда, алоэ и ржаной муки. Для приготовления смеси алоэ нужно измельчить до кашеобразного состояния, добавить такое же количество меда, размешать, потом всыпать ржаной муки столько, чтобы образовалась средней консистенции лепешка. Её и прикладывают ежедневно на гигрому, можно на всю ночь. Сверху прикладывают целлофан и заматывают конечность.
Оба рецепта можно чередовать: днем капустный лист, на ночь лепешку.
Профилактика развития ганглиона
Сводится к дозированным физическим нагрузкам и их правильному распределению. Не допускается выполнение одной и той же конечностью руки однотонной тяжелой работы в течение долгого периода времени. В таких случаях всегда важны перерывы, хорошо помогает расслаблению легкий простой массаж.
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!

- Атрофия мышц
- Болевой синдром
- Высыпания на коже
- Зуд кожи в месте поражения
- Недомогание
- Ограничение подвижности сустава
- Отек век
- Отечность в пораженном месте
- Отечность лица
- Повышенная температура
- Повышенная чувствительность кожи
- Повышенное слюноотделение
- Покраснение кожи в месте поражения
- Потливость
- Светобоязнь
- Слабость
- Слезоточивость
- Слизистые выделения из носа
- Чувство разбитости
- Шум в ушах
Ганглионит – это развитие воспалительного процесса в одном ганглии, который представляет собой скопление нервных узлов. Одновременное поражение нескольких подобных сегментов носит название полиганглионит. Зачастую провоцирующим фактором выступает протекание в человеческом организме какой-либо инфекции. В несколько раз реже провокаторами являются травмы, нарушение обмена веществ, опухоли и передозировка медикаментами.
Клиническая картина будет отличаться в зависимости от локализации патологического процесса, однако при любом варианте протекания недуга встречается болевой синдром, зуд и отечность пораженного участка кожи, а также обильное потоотделение.
Поставить правильный диагноз можно благодаря специфической клинической картине, а также информации полученной в ходе физикального осмотра и инструментальных обследований пациента. Самостоятельно нельзя сопоставлять симптомы и лечение.
Лечение такого заболевания зачастую сводится к применению консервативных методик, например, к приему лекарственных препаратов и прохождению физиотерапевтических процедур. Вопрос об операции решается индивидуально с каждым больным.
Этиология
Воспалительное поражение ганглий не развивается спонтанно или без видимой на то причины. В подавляющем большинстве случаев провоцирующими факторами служат следующие инфекции:
Также причины ганглионита могут быть представлены:
- широким спектром травм;
- тяжелыми интоксикациями организма, имеющими токсическую, наркотическую, алкогольную или медикаментозную природу;
- длительным применением кортикостероидов;
- доброкачественными или злокачественными новообразованиями в независимости от этиологии и места локализации;
- воспалением тканей органов половой системы у представительниц женского пола;
- протеканием остеохондроза, гепатита и радикулита;
- хроническим течением ринита или синусита, фарингита или отита, а также тонзиллита;
- нарушением обмена веществ, например, при сахарном диабете.
Крайне редкими провокаторами такой болезни выступают:
- метеорологические условия;
- климатические факторы;
- травмы ЦНС;
- психические расстройства.
Классификация
Основное разделение болезни подразумевает существование нескольких вариантов протекания ганглионита, отличающихся по месту локализации очага воспаления. Таким образом, недуг поражает:
- крылонебный узел;
- ресничный узел – второе название синдром Оппенгейма;
- коленчатый узел, что также называется синдромом Рамсея Ханта (ганглионит коленчатого узла);
- ушной узел или синдром Фрея;
- поднижнечелюстной узел;
- подъязычный узел;
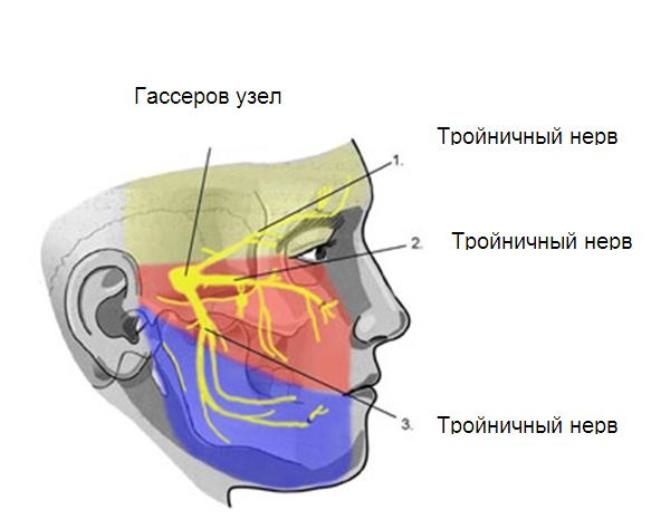
- тригеминальный или Гассеров узел (ганглионит гассерова узла);
- верхний шейный узел;
- звездчатый узел.
Опираясь на этиологический фактор различают:
- герпетический ганглионит;
- интоксикационный;
- травматический;
- инфекционный;
- опухолевый.
Симптоматика
Наличие и степень выраженности симптоматики будет диктоваться местом локализации воспалительного процесса. Однако общими для всех форм недуга принято считать такие клинические проявления:
- ярко выраженная приступообразная боль;
- сильнейший зуд кожи, расположенной над пораженным узлом;
- отечность и покраснение участка кожного покрова;
- повышенная чувствительность к внешним раздражителям;
- обильное потоотделение;
- локальное и общее возрастание температурных показателей;
- недомогание, слабость и разбитость;
- атрофия мышц и ограничение подвижности суставов.
Ганглионит крылонебного узла выражается в:
- распространении болей в глазницы, на челюсти, носовую полость и виски, ушную раковину и затылок, предплечье и кисть;
- отечности лица;
- повышенном слюноотделении и слезоточивости;
- выделении слизи из ноздри, соответствующей стороне поражения.
Приступ яркого проявления симптомов может продолжаться от 10 минут до нескольких дней. Также пациенты предъявляют жалобы на усиление интенсивности признаков в ночное время суток.
Ганглионит ушного узла представлен такими признаками:
- приступообразными болями, распространяющимися на виски и затылок, шею и грудную клетку, предплечье и верхнюю конечность;
- шумом и звоном в больном ухе;
- обильное слюнотечение.
Воспалительное поражение ресничного узла характеризуется:
Симптомами формы недуга Гассерова узла могут выступать:
- светобоязнь и кератит;
- возрастание температуры тела;
- парестезии;
- мышечная слабость;
- ломота в теле;
- появление высыпаний по типу везикул;
- отеки глаз.

При воспалении звездчатого узла наблюдается:
- нарушение ЧСС;
- сердечные боли;
- онемение верхней конечности.
Поднижнечелюстной и подъязычный вид имеет такие признаки:
- локализация болей в языке с распространением на нижнюю челюсть, затылок, шею и виски;
- невозможность двигать челюстью;
- дискомфорт во время потребления пищи;
- увеличение секреции слюны;
- обложенность языка налетом белого оттенка;
- отеки мягких тканей.
При шейном ганглионите пациенты предъявляют жалобы на:
- бледность кожи;
- заложенность носа;
- тканевую гипертрофию;
- возрастание численности мелких морщин;
- покраснение глазного яблока и части лица с больной стороны;
- ноющие боли в области шеи, затылка и надплечья.
Клиническими проявлениями патологии коленчатого узла могут выступать:
- общее недомогание;
- герпетические высыпания вокруг ушной раковины;
- приступы сильного головокружения;
- снижение остроты слуха;
- парез лицевого или тройничного нерва;
- формирование герпетических папул на миндалинах и мягком небе;
- горизонтальный нистагм;
- парез мимических мышц.
Также стоит отметить, что мышцы, расположенные вблизи пораженного узла начинают атрофироваться и утрачивают свою мобильность.
Диагностика
- ознакомление с историей болезни – это укажет на этиологический фактор, обладающий патологической основой;
- сбор и изучение жизненного анамнеза – указывает на влияние наиболее редких причин воспаления ганглиев;
- тщательный осмотр и пальпация пораженного участка;
- оценивание состояния кожных покровов и слизистых;
- измерение показателей ЧСС и температуры;
- детальный опрос больного – для определения степени выраженности клинических проявлений.
В качестве дополнительных диагностических мероприятий выступают:

Лечение
Вылечить такое заболевание можно при помощи консервативных методов терапии, которые основываются на приеме таких лекарственных препаратов:
- анальгетиков и спазмолитиков;
- ганглиоблокаторов и противовирусных веществ;
- антибиотиков и сульфаниламидов;
- десенсибилизаторов и иммуномодуляторов;
- нейролептиков и антидепрессантов;
- ноотропных лекарств и витаминов;
- холинолитиков и биогенных стимуляторов.
Медикаментозное лечение также включает в себя инъекционное введение глюкокортикостероидов в проекцию больного узла, а также осуществление новокаиновых блокад.
Не менее эффективными являются физиотерапевтические процедуры, среди которых:
- диадинамотерапия;
- лекарственный электрофорез;
- флюктуоризация;
- дарсонвализация;
- УВЧ;
- азотные, сероводородные, радоновые и скипидарные ванны;
- амплипульстерапия;
- вибровакуумтерапия;
- талассотерапия;
- интерференцтерапия.

В случаях неэффективности консервативных методик обращаются к хирургическому вмешательству, направленному на иссечение больного узла.
Профилактика и прогноз
Снизить вероятность возникновения болезни могут такие профилактические мероприятия:
- здоровый и активный образ жизни;
- правильное и полноценное питание;
- избегание любых травм;
- регулярное прохождение полного осмотра в медицинском учреждении – для раннего выявления недугов, которые могут привести к развитию такого воспалительного процесса.
Что касается прогноза, то недуг не несет угрозы для жизни пациентов, однако стоит учитывать – каждый базовый недуг может привести к формированию собственных осложнений, что значительно ухудшает исход воспалительного поражения ганглиев.


Описание
Ганглий – в медицине рассматривается не только в качестве нервного узла, но также имеет определение опухолевого образования.
Размер образования колеблется от некрупной горошины до габаритов грецкого ореха. Встречается и более крупные экземпляры. Все они хорошо просматриваются, выпячиваясь над поверхностью руки или ноги. Сверху гигрома всегда покрыта кожей. Форма образования чаще всего округлая или вытянутая. Увеличение размеров образования происходит очень медленно. Не редко процесс роста останавливается на несколько лет. Известны случае, когда патология исчезала самопроизвольно. Однако стоит отметить, что данные случаи хоть и встречались в медицине, но крайне редко, поэтому не нужно на них полагаться, а необходимо сразу же обращаться за помощью к врачу.
Симптомы
В первую очередь человек обращает внимание на появление подкожной шишки, с чем и обращаются за помощью к врачу. В большинстве случаев образование по своей консистенции мягкое, реже встречается плотная консистенция, имеет гладкую поверхность. Размер колеблется в среднем от 3 до 5 см. Обычно гигрома кроме косметического дискомфорта не приносит никакого беспокойства, в том числе отсутствует боль. При увеличении образования в размерах ощущается небольшое сдавление, которое вызывает дискомфорт. Болевые ощущения возникают при воздействии гигромы на близлежащие нервы. Если образование располагается на суставе, отмечается незначительные нарушения подвижности в данном суставе.
Чаще других встречается гигрома на запястье (в основном на тыльной стороне, реже поражает боковую сторону запястья). Если гигрома располагается под связкой, человек не сразу заметит появившееся образование, так как обнаружить его можно только при сильном сгибании кисти. Поэтому зачастую гигрома запястья протекает бессимптомно и не вызывает никакого дискомфорта. Образование спаяно с подлежащими тканями, но не с кожей. Поэтому кожа остается подвижной по отношению к образованию. При локализации гигромы на ладонной поверхности могут возникать болевые ощущения. Это связано с большими размерами образования, которые на тыльной поверхности менее выражены, что приводит к сдавлению рядом расположенных нервов.
Реже можно обнаружить образование на пальцах рук. В таких случаях излюбленной локализацией являются дистальные фаланги пальца. Данные образования достигают небольших размеров, кожа над ним натянута и истончена. Болезненность зачастую отсутствует, может возникать лишь при натирании данного участка.
Также встречается гигрома стопы. Частая локализация – тыльная поверхность стопы или передне-наружная поверхность голеностопного сустава. Учитывая, что обувь является сильным травмирующим фактором по отношению к образованию, часто возникают болевые ощущения. Также появление боли может быть связано с воздействием на рядом расположенные нервы. Это случается при достижении гигромы значительных размеров.
Диагностика
Диагностика ганглия, как правило, не вызывает затруднений. Однако, если ганглий имеет небольшой размер и расположен глубоко под связкой, он может долгое время не диагностироваться или приниматься за другое заболевание. Иногда боль появляется до того, как возникла характерная для ганглия припухлость, что также может привести к диагностической ошибке.
На приеме врач опрашивает пациента об истории болезни, ее симптомах и выполняет осмотр. Большинство ганглиев распознается на основании внешнего вида и локализации. Иногда для постановки точного диагноза осмотра недостаточно. В таком случае у врача есть довольно широкий простор для выбора метода диагностики. Он может назначить следующие исследования:
- рентгенологическое исследование. Этот метод позволяет определить природу новообразования и провести дифференциальную диагностику с другими похожими патологиями;
- УЗИ опухоли и прилегающих тканей производится для того, чтобы отличить некостную опухоль от кисты. При этом есть возможность определить, какая это киста: состоящая из одной камеры или из многих;
- КТ. Это самый совершенный из рентгенологических методов, позволяющий определить связь опухоли с костью, синовиальным влагалищем или суставом. Самым точным следует признать метод с применением контрастного вещества. Он позволяет выявить степень васкуляризации новообразования. Известно, что высокая васкуляризация является признаком злокачественности новообразования;
- пункция - откачивание жидкости из полости ганглия с помощью особой иглы, после чего полученный материал отправляется в лабораторию для гистологического исследования. Данные гистологического исследования необходимы для того, чтобы отличить гигрому от других похожих на нее доброкачественных и злокачественных опухолей.В ряде случаев эвакуация жидкости является одним из вариантов лечения, приводящее к выздоровлению.
Наиболее часто гигрома нуждается в дифференциальной диагностике с липомой (жировиком), атеромой и лимфаденитом. Для того, чтобы не допустить ошибки и выставить правильный диагноз, важно выполнить выше перечисленные исследования, которые помогут разобраться в той или иной ситуации. Поэтому важно сразу же, как Вы обнаружили у себя образование, обратиться за помощью к врачу, который произведет необходимый спектр обследований и назначит соответствующее лечение.
Лечение
Существуют консервативные методы лечения гигромы. К ним относятся:
- механическое раздавливание. Применяется при небольших размерах гигромы. Сопровождается болезненностью, большой вероятностью повторного появления гигромы, риском развития воспалительного процесса. Дело в том, что при раздавливании содержимое гигромы изливается в окружающие ткани, что в дальнейшем может привести даже к нагноению. Кроме того, поврежденная оболочка способна через некоторое время восстановиться, что может привести к возникновению новой гигромы;
- пункция гигромы. Суть метода заключается в откачивание жидкости из полости гигромы, после чего полость заполняется специальными препаратами, которые способствуют склерозированию капсулы гигромы. Применяется метод как с лечебной целью, если по каким-либо причинам невозможно выполнить хирургическое удаление, так и с диагностической (содержимое ганглия, полученное с помощью пункции, отправляется для исследования).
Данные методы лечения в настоящее время не используются, так как сопровождаются большим риском рецидива. Доказано, что в результате лечения консервативным методом в 75% случаев спустя некоторое время человек снова обращается за помощью в лечебное учреждение в связи с возникновением новой гигромы. Стоит отметить, что и хирургическое удаление не во всех случаях способно избавить от беспокоящей проблемы полностью, однако при этом риск рецидива значительно снижается и составляет 15%. Несмотря на то, что в настоящее время отказались от консервативного метода лечения гигромы, в некоторых случаях они все же используются. Например, при абсолютном отказе пациента от хирургического вмешательства.
Во время операции происходит удаление ганглия и всех его оболочек. Операция в большинстве случаев проводится под местной анестезией, которая заключается в введении местного анестетика в окружающие ткани возле гигромы. Длительность операции приблизительно составляет 30 минут. По окончанию накладываются швы. Время заживления колеблется от 10 до 15 дней. Чтобы снизить риск повторного появления гигромы, которого очень боятся пациенты, накладывается гипсовая лонгета. Это необходимо для твердой фиксации прооперированного участка конечности, потому что нельзя допускать движения конечности в той области, где был ганглий. Гипсовая лонгета снимается спустя 2 недели, за это время формируется рубец.
С некоторых пор при удалении гигромы произошла замена скальпеля лазерным лучом, что имеет ряд преимуществ:
- лазер наносит меньше травм, чем скальпель, он не травмирует окружающие ткани;
- сокращение времени операции;
- сокращение времени реабилитации после операции;
- профилактика кровотечений – лазер запаивает капилляры;
- лазер дезинфицирует операционное поле;
- эстетический эффект. Луч лазера точен и не оставляет шрамов.
Лекарства
Учитывая, что основным методом лечения ганглия является хирургическое вмешательство, лекарственные средства практически не используются. Могут назначаться обезболивающие препараты (анальгин, диклофенак) в послеоперационных период, если присутствуют болевые ощущения. Кроме того, они оказывают противовоспалительный эффект, который также немаловажен в послеоперационном периоде.
Также некоторые пациенты очень сильно переживают перед предстоящей операцией, несмотря на небольшой объем операции. В таком случае можно посоветовать использовать седативные средства на основе растительного компонента. Это препараты, которые способствуют снижению повышенной раздражительности и оказывают выраженное общее успокаивающее действие. Препарат из валерианы является наиболее распространенным представителем данной группы среди населения. Седативный эффект достигается благодаря тормозящему влиянию на ЦНС, вследствие чего происходит угнетение процессов возбуждения. Важно отметить, что седативный эффект при использовании валерианы проявляется медленно, достаточно стабильно и полностью развивается при систематическом и длительном курсовом лечении. Побочные эффекты, возникающие на фоне приема препарата, появляются очень редко. Возможно развитие аллергической реакции в виде кожной сыпи, зуда, гиперемии и отека кожи вследствие индивидуальной непереносимости валерианы. Использование больших доз препарата может привести к развитию брадикардии (уменьшение частоты сердечных сокращений), а также к запору, который возникает вследствие снижения моторики кишечника.
Народные средства
Как говорилось раннее, наиболее эффективным способом лечения гигромы является хирургическое удаление, которое значительно предотвращает человека от повторной встречи с данной проблемой. На просторах интернета можно найти различные народные рецепты, обещающие навсегда избавить от беспокоящей проблемы. Но не стоит им верить, лучше своевременно обратиться к врачу, который подскажет наиболее эффективный способ лечения.
Ганглионит — процесс, характеризующийся воспалением симпатического нервного узла, или ганглия на фоне сопутствующей болезни в организме. Чаще всего провоцирующим фактором выступает инфекция, реже — травма, интоксикация, опухоль. При дальнейшем прогрессировании в воспалительный процесс могут вовлекаться несколько нервных узлов и их периферийных корешков. Установить диагноз может только опытный врач, так как картина во многом схожа с другими заболеваниями.
Особенности и виды заболевания
Существует несколько видов ганглионита в зависимости от расположения воспалённого участка:
- Поднижнечелюстной, подъязычный. Болезненность ощущается в языке и отдаёт в шею, затылок, виски. Больному с трудом удаётся двигать челюстями. При этом выработка слюны значительно увеличивается, появляется отёчность языка и подъязычных тканей. Чувствительность их возрастает, что доставляет определённый дискомфорт.
- Шейный. Провоцирующим заболеванием выступает остеохондроз, в редких случаях — хроническая инфекция или отравление. Болезненность ощущается только в области поражённого нервного узла. Помимо этого наблюдается заложенность носа, изменение оттенка кожного покрова, гиперемия (покраснение) глазного яблока. Характерным симптомом является наличие множества мелких морщин на лице со стороны воспаления. Если процесс спровоцирован обострением тонзиллита, то боль отдаёт в область шеи, затылка и при прощупывании значительно усиливается в районе выхода затылочных нервов.
- Воспаление крылонебного узла. Процесс локализуется в районе основной и гайморовой пазух. Провоцирующим фактором выступают инфекционные заболевания верхних дыхательных путей и зубов. Боли могут ощущаться в области глазниц, ушных раковин, затылка, виска, кисти, предплечья. Это связано с большим количеством анастомозов (соединений между двумя сосудами, кровеносными или лимфатическими). Неприятные ощущения усиливаются ночью, они могут продолжаться несколько минут или суток.
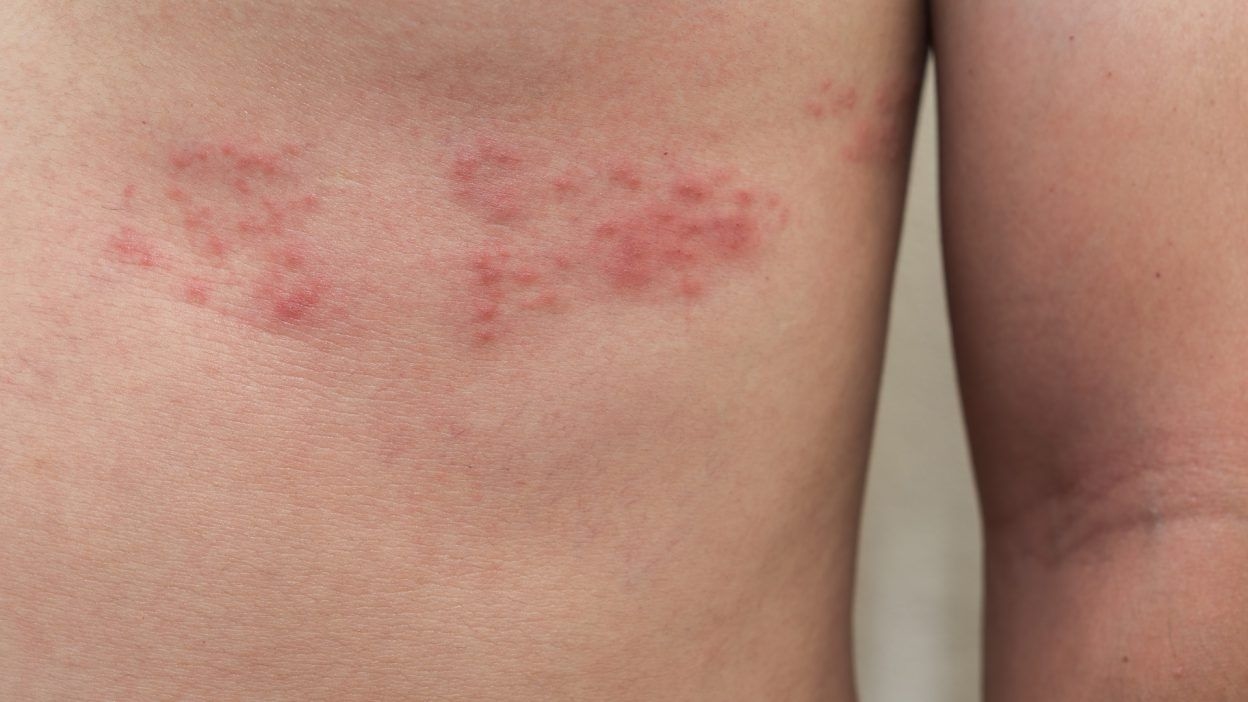
- Поражение ганглий в Гассеровом узле. Воспаление прогрессирует из-за иммунной недостаточности на фоне герпеса. Чаще всего этот вид диагностируется у людей возрастом старше 50 лет. Боль и характерная сыпь появляются в зоне первой ветви тройничного нерва.
![]()
Изначально у больного проявляется светобоязнь, кератит, общая слабость, повышенная температура, а спустя 2-3 суток — высыпания и отёчность. - Воспаление звездчатого узла. Болезненность в этом случае проявляется в верхней части грудины. У больного также ощущается ложная стенокардия.
- Синдром Рамсея-Ханта. Редкий вид ганглионита, характерным отличием которого является сыпь в районе ушной раковины. Провоцирующим фактором выступает герпес. Изначально у больного ощущается боль в ухе и появляются приступы головокружения. Впоследствии наблюдается неполный паралич лицевого нерва и снижение слуха. Герпетические высыпания также появляются на миндалинах и нёбе. Частично пропадает чувствительность языка со стороны воспалённого узла.
- Воспаление ресничного узла. Процесс может быть обусловлен герпесом или хронической формой синусита. У пациента проявляются приступообразные боли в области глазниц, лба, висков и нёба.
- Поражение ушного узла. Провоцирующим фактором является паротит, кариес, сиалоаденит. Неприятные ощущения проявляются в районе висков, ушей, нижней челюсти и могут затрагивать грудину, шею, затылок. На фоне спазма слуховой трубы появляется шум в ухе, а также возможно повышенное слюноотделение.
Любой из видов ганглионита приводит к нарушению проводимости нервных узлов, что неблагоприятно отражается на работе внутренних органов.
Провоцирующие факторы развития
Основные причины развития ганглионита:
- инфекция;
- вирус;
- воспалительные заболевания репродуктивных органов;
- интоксикация организма;
- травма;
- опухоль;
- остеохондроз.
На процесс развития влияют стрессы, метеорологические и климатические условия, хроническая усталость, недосыпание, алкоголизм. Это значительно осложняет течение заболевание и отражается на длительности лечения.
Общие симптомы

Основной симптом — приступообразная боль
Каждый вид ганглионита характеризуется определёнными признаками, по которым можно установить область поражённого нервного узла. Специалисты выделяют и общие симптомы, что присущи этому состоянию:
- приступообразные сильные боли;
- постоянный зуд в области поражённого узла;
- нарушение терморегуляции;
- ощущение покалывания или онемения;
- усиленное потоотделение;
- частичная потеря чувствительности;
- отёк подкожной клетчатки;
- ухудшение рефлексов;
- снижение подвижности суставов;
- ослабленный тонус мышц, прилегающих к воспалённому участку;
- изменение оттенка кожного покрова над поражённым узлом.
Если воспаление локализуется в верхней части, то нарушается лицевая мимика и больной с трудом может повернуть голову. Герпетический ганглионит можно распознать по массовым высыпаниям вдоль воспалённых нервных узлов.
Диагностика
При появлении характерных симптомов больной должен обратиться к невропатологу. В процессе диагностики проводится сбор информации о наличии хронических заболеваний у больного и недавно перенесённых вирусных или бактериальных инфекций.
Основные виды диагностических методов:
- рентген, ультрасонография;
- общий, биохимический анализы крови;
- исследование на наличие половых, вирусных инфекций;
- ЭКГ.
Для подтверждения диагноза необходима дополнительная консультация таких профильных специалистов, как:
Основные методы лечения
Схема лечения напрямую зависит от первопричины, вызвавшей воспаление нервного узла. Устранить неприятные симптомы можно при комплексном воздействии на болезнь.
Стандартное лечение включает в себя следующие виды лекарств:
- антибактериальные, противовирусные средства (Интерферон) — оказывают направленное действие на подавление активности основного возбудителя заболевания;
- десенсибилизирующие препараты (Тавегил, Диазолин) — ослабляют симптоматику на фоне общей интоксикации или аллергической реакции;
- анальгетики (Катадалон, Анальгин, Диклофенак) — устраняют болевой синдром;
- иммуномодуляторы (Дибазол, Декарис) — повышают защитный барьер организма;
- ганглиоблокаторы (Ганглерон, Пенталгин) — снижают чувствительность воспалённых нервных узлов;
- витаминотерапия компонентами группы В.
По усмотрению лечащего врача могут назначаться антидепрессанты, помогающие нормализовать эмоциональный фон пациента. Иногда применяются новокаиновые блокады и глюкокортикостероиды.
Весьма эффективна физиотерапия. Подбор специальных лечебных процедур делает лечащий врач на основании индивидуальных особенностей больного.
Основные методы физиотерапии, которые применяются для лечения ганглионита.
- Электрофорез. Лечение проводится с помощью специального прибора, через который происходит подача слабого электрического тока. Через эти импульсы через кожу поступают лекарственные препараты, преобразующие в положительные или отрицательные заряженные частицы, воздействуя непосредственно на очаг воспаления. Продолжительность процедуры — 20 мин. Применяется курсом по 10-12 сеансов.
- СУФ-облучение. Оно подразумевает использование средневолнового ультрафиолетового излучения на воспалённый участок. Возникающий в месте воздействия эффект распространяется на прилегающие ткани и тем самым блокирует болевые импульсы. Процедура проводится курсом по 3-4 сеанса. При необходимости терапию можно повторить через 3 месяца.
- КУФ-облучение. Этот метод лечения назначается для подавления инфекции или вируса. Коротковолновые ультрафиолетовые волны воздействуют на ДНК возбудителя, что приводит к его гибели. Одновременно с этим активизируются внутренние защитные механизмы в области облучения. Курс терапии составляет 3-5 процедур.
- Аэроионотерапия. Метод лечения основан на воздействии ионизированного воздуха, в котором содержатся мельчайшие частицы, имеющие электрический заряд. В результате снижаются болевые импульсы из поражённого участка, нормализуются обменные процессы и усиливается кровоток. Отрицательно заряженные ионы угнетающе воздействуют на возбудителя инфекции или вируса. Длительность 1 сеанса — 15 мин. Полный курс — 10 процедур с повторением через 30 дней.
- Азотные ванны. Азот активизирует функцию передней доли гипофиза и надпочечников, тормозит выработку гистамина. Метод относится к противоаллергическим видам лечения. Концентрация лечебного компонента составляет 20 мг/л, а температура воды — 36 °C. Продолжительность 1 сеанса — 10-15 мин, полный курс — 10-15 процедур с повторением через 2 месяца.
- Интерференцтерапия. Этот видотносится к трофостимулирующему методу лечения. Благодаря воздействию интерференционных токов блокируются болевые импульсы, усиливается кровообращение, движение лимфы и микроциркуляция. Длительность процедуры составляет 10 мин. Лечение проводится курсом — 10 лечебных сеансов. При необходимости возможно повторное проведение через 4 недели.
В случае малой эффективности консервативных методов лечения назначается хирургическая операция. При её проведении проводится частичное или полное иссечение поражённого нервного узла.
Применение народных средств не только не поможет исправить ситуацию, но и способно спровоцировать её ухудшение, поэтому врачи категорически запрещают их.
Прогноз и возможные осложнения
Поражение нервных узлов не несёт прямой угрозы жизни человека, но игнорирование симптомов негативно отражается на здоровье.
- постгерпетическая невралгия;
- синдром Гийена-Барре;
- зостерные миелиты, энцефалиты.
При своевременном обращении к врачу прогноз благоприятный. Причём выздоровление наступает быстро и человек полностью восстанавливается. В случае игнорирования процесс прогрессирует и для его устранения требуется более длительная терапия на протяжении нескольких месяцев. Отдельные виды заболевания могут проявляться остаточными признаками в течение 2-3 лет.
При тяжёлой форме болезни прогноз заметно ухудшается. У больного может развиться частичный паралич лицевых мышц, бесплодие. Иногда наступает инвалидность.
Профилактика рецидивов
Предотвратить повторное развитие ганглионита позволит здоровый образ жизни и сбалансированное питание с повышенным содержанием овощей и фруктов. Важно укреплять защитную функцию организма с помощью закаливания и регулярных прогулок на свежем воздухе.
Ганглионит относится к категории заболеваний, которые не несут прямой угрозы жизни, но доставляют серьёзный дискомфорт. Изначально продолжительность неприятных ощущений составляет несколько минут, но по мере развития ситуация ухудшается и больной ощущает характерные симптомы на протяжении 2-3 дней.
Читайте также: