Что видно на мрт при энцефалите
а) Определения:
• Диффузное воспаление мозговой ткани, вызываемое различными патогенами (преимущественно вирусами)
• Локализация зависит от этиологии
1. Общие характеристики вирусного энцефалита:
• Лучший диагностический критерий
о Повышение интенсивности сигнала на Т2 - ВИ от серого вещества (СВ) ± белого вещества (БВ) или глубоких ядер
о Часто встречаются крупные плохо очерченные зоны поражения ± участки кровоизлияний
о Картина при визуализации часто неспецифична
• Локализация:
о Вирус простого герпеса 1 типа (ВПГ1): лимбическая система
о Цитомегаловирус (ЦМВ): глубокое перивентрикулярное белое вещество
о Вирус Эпштейн-Барр (ВЭБ):
- Мультифокальное, диффузное поражение головного и спинного мозга
- Валик мозолистого тела
о Вирус Варицелла-Зостер (ВВЗ):
- Ветряная оспа: возможно наличие мультифокальных поражений коры больших полушарий
- Опоясывающий лишай: ствол мозга/кортикальное СВ, черепные нервы
о Церебеллит: двустороннее поражение полушарий мозжечка
о Восточный лошадиный энцефалит (ВЛЭ): БГ италамус
о Энтеровирусный энцефаломиелит:
- Энтеровирус (ЭВ) 71: задние отделы продолговатого мозга, мост, средний мозг, зубчатые ядра, спинной мозг
- Вирусы полиомиелита, Коксаки: средний мозг, передние отделы спинного мозга
о Хантавирус: кровоизлияние в гипофиз
о ВИЧ-1: БВ головного мозга, ствол мозга, таламус, БГ
о Японский энцефалит: двустороннее поражение таламуса, ствола мозга, мозжечка, спинного мозга, коры больших полушарий
о Энцефалит долины Муррея (ЭДМ): двустороннее поражение таламуса; возможно поражение среднего мозга, шейного отдела спинного мозга
о Вирусный энцефалит Нипах: мультифокальное поражение БВ
о Энцефалит при бешенстве: ствол мозга, гиппокамп, гипоталамус, БВ, СВ
о Ромбэнцефалит: ствол мозга и мозжечок
о Энцефалит Сент-Луис: черная субстанция
о Вирус Западного Нила (ВЗН): БГ и/или таламус; возможно поражение ствола мозга, БВ головного мозга, черной субстанции, мозжечка, спинного мозга
2. КТ признаки вирусного энцефалита:
• Бесконтрастная КТ: у большинства пациентов на начальных стадиях заболевания изменениий не наблюдаются:
о Японский энцефалит: возможно кровоизлияние в таламус
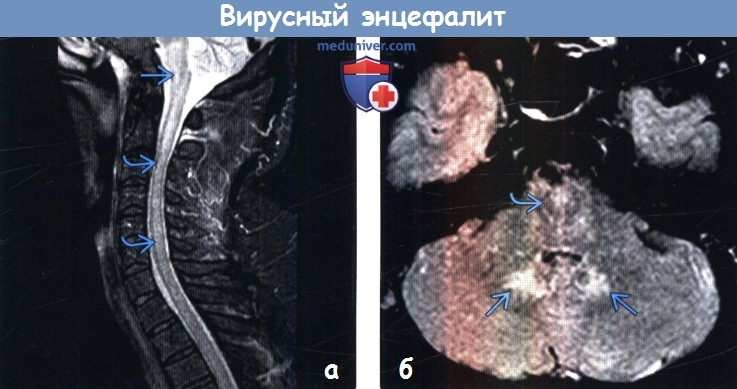
(а) МРТ, STIR, сагиттальный срез: у пациента с острым энтеровирусным энцефалитом определяется протяженное повышение интенсивности сигнала от продолговатого мозга и шейного отдела спинного мозга.
(б) MPT, FLAIR, аксиальный срез: у того же пациента определяется гиперинтенсивный сигнал от продолговатого мозга и зубчатых ядер. При энтеровирус-ном энцефалите возможно поражение моста, продолговатого мозга, среднего мозга, зубчатых ядер, таламуса, базальных ганглиев и шейного отдела спинного мозга. Группа энтеровирусов включает вирусы Коксаки, вирус полиомиелита, эховирусы и энтеровирусы типов 68-71.
3. МРТ признаки вирусного энцефалита:
• Т1-ВИ:
о Японский энцефалит: очаги гипоинтенсивного сигнала в БВ, стволе мозга, БГ таламусе билатерально
о Энцефалит при бешенстве: двустороннее повышение интенсивности сигнала от БГ (редко)
• Т2-ВИ:
о ЦМВ: фрагментарное повышение интенсивности сигнала от глубокого перивентрикулярного БВ
о ВЭБ: гиперинтенсивный сигнал от БГ, таламуса, коры больших полушарий
о Ветряная оспа: мультифокальное повышения интенсивности сигнала от коры
о Опоясывающий лишай: гиперинтенсивный сигнал от ствола мозга, коры
о Церебеллит: гиперинтенсивный сигнал от мозжечка
о ВЛЭ: гиперинтенсивный сигнал от БГ и таламуса; возможно поражение ствола мозга, коры больших полушарий, перивентрикулярного БВ
о Энтеровирусный энцефаломиелит (ЭВ71): гиперинтенсивные поражения, локализованные в заднем отделе продолговатого мозга, мосте, среднем мозге, зубчатых ядрах мозжечка:
- Реже: шейный отдел спинного мозга, таламус, скорлупа
о Японский энцефалит: очаги повышения интенсивности сигнала в БВ, стволе мозга, БГ таламусе билатерально
о ЭДМ: повышение интенсивности сигнала отталамусов билатерально; возможно поражение среднего мозга, ножек мозжечка
о Вирусный энцефалит Нипах: мультифокальное повышение интенсивности сигнала от БВ; возможно поражение СВ
о Энцефалит при бешенстве: плохо очерченные зоны слабого повышения интенсивности сигнала в стволе мозга, гиппокампе, таламусе, БВ, БГ:
- Паралитическое бешенство: повышение интенсивности сигнала от продолговатого и спинного мозга
о Ромбэнцефалит: фрагментарное повышение интенсивности сигнала от моста, продолговатого и среднего мозга
о Энцефалит Сент-Луи: возможно повышение интенсивности сигнала от черной субстанции, часто наблюдается нормальная картина
о ВЗН: повышение интенсивности сигнала в области глубоких ядер ± БВ больших полушарий
• FLAIR:
о Энцефалит Нипах: дискретные очаги поражения с высокой интенсивностью сигнала в субкортикальном, глубоком БВ ± СВ:
- При рецидивирующем и поздно развивающемся энцефалите наблюдаются сливные поражения коры больших полушарий
• T2*GRE:
о Японский энцефалит: кровоизлияния в таламус
• ДВИ: часто наблюдается ограничение диффузии
• Постконтрастное Т1-ВИ: вариабельный характер накопления контраста, от его отсутствия до его интенсивной степени:
о Может наблюдаться контрастирование мозговых оболочек
о Ушная форма опоясывающего лишая (синдром Рамсея-Хантера): контрастирование ЧН VII, ЧН VIII, перепончатого лабиринта
• МР-спектроскопия может быть полезна в дифференциальной диагностике энцефалита от инсульта
3. Рекомендации по визуализации:
• Советы по протоколу исследования
о Мультипланарная МРТ с контрастным усилением, FLAIR, ДВИ
в) Дифференциальная диагностика:
1. Острая ишемия:
• Соответствие типичным бассейнам кровоснабжения, ограничение диффузии на ДВИ
2. Аутоиммунный энцефалит:
• Часто обусловлен наличием антител к рецепторам NMDA; субкортикальное белое вещество
3. Герпетический энцефалит:
• Поражение лимбической системы и височных долей
4. Эпилептический статус:
• Активные судорожные приступы с гиперперфузией головного мозга, нарушением ГЭБ, что обусловливает изменения сигнала и патологическое контрастирование
5. Токсические/метаболические поражения:
• Часто наблюдается симметричное поражение БГ или таламуса
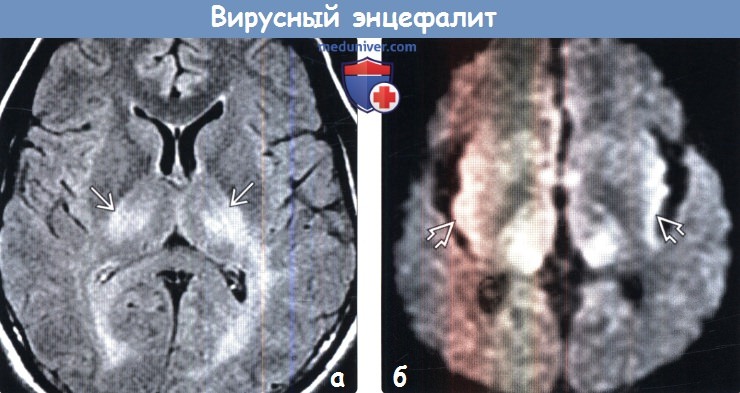
(а) MPT, FLAIR, аксиальный срез: у данного пациента с инфекционным мононуклеозом в анамнезе отмечается симметричное повышение интенсивности сигнала от таламуса билатерально. При ВЭБ обычно поражаются базальные ганглии, таламус, кора и/или ствол мозга.
(б) МРТ, ДВИ, аксиальный срез: у данного пациента с энцефалитом Западного Нила отмечается симметричное ограничение диффузии в области таламуса и коры островковых долей. Для энцефалита Западного Нила характерно поражение таламуса и базальных ганглиев. Д Патологические изменения на ДВИ могут определяться раньше, чем на традиционных МРТ-методиках
1. Общие характеристики вирусного энцефалита:
• Этиология:
о В большинстве случаев (но не во всех) имеет вирусную этиологию:
- Вирусы служат облигатными внутриклеточными паразитами
- Реплицируются в клетках кожи, слизистых оболочек респираторного и пищеварительного тракта
- Проникает в ЦНС гематогенным или неврогенным путем
- В некоторых случаях-no ходу ЦНС (например, ВПГ1 проникает в ядро тройничного нерва через язычный нерв)
- Возможна реактивация латентной инфекции с распространением по оболочечным ветвям
о Вирусы герпеса: ВПГ1, ВПГ2, ЦМВ, ВЭБ, ВВЗ, В-вирус, ВПГб, ВПГ7:
- ВПГ2: энцефалит новорожденных
о Ветряная оспа: менингоэнцефалит, мозжечковая атаксия, асептический менингит (у 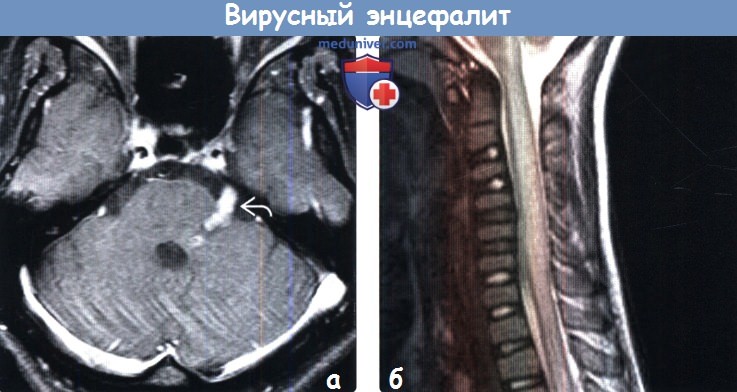
(а) МРТ, постконтрастное Т1 -ВИ, аксиальный срез: у пациента с невралгией тройничного нерва определяется контрастирование цистернального сегмента ЧН V и зоны входа его корешка, а также средней ножки мозжечка.
При опоясывающем лишае наиболее часто поражается зрительная ветвь (V1) нерва. У иммунокомпетентных пациентов при опоясывающем лишае часто поражаются черепные нервы. Энцефалит, вызванный ВВЗ, встречается редко.
(б) МРТ, Т2-ВИ, сагиттальный срез: у пациента с паралитическим бешенством определяется диффузное утолщение шейного отдела спинного мозга и повышение интенсивности сигнала от него. При паралитическом бешенстве часто поражается продолговатый и спинной мозг.
д) Клиническая картина:
1. Проявления вирусного энцефалита:
• Наиболее частые признаки/симптомы:
о Широкий спектр: от легких менингеальных симптомов до тяжелых энцефалических ± лихорадка, продромальный период
о Ветряная оспа и опоясывающий лишай: различные клинические проявления при инфекции одним вирусом (ВВЗ)
Ветряночный энцефалит: лихорадка, головная боль, рвота, судорожные приступы, изменения психического состояния через дни-недели после возникновения (ветряночной) сыпи Опоясывающий лишай: параличи ЧН и периферических нервов в дерматомах, соответствующих поражениям кожи, у иммунокомпетентных пациентов:
Наиболее часто поражается глазная ветвь ЧН V (офтальмический герпес Зостер)
о Опоясывающий лишай: лихорадка, менингизм, изменения психического состояния у пациентов с иммунодефицитом
о Церебеллит: внезапное появление атаксии конечностей и/или атаксическая походка после продромального периода
о Энтеровирусный энцефалит (ЭВ 71):
- Энтеровирусный везикулярный стоматит с экзантемой: лихорадка, везикулы на руках, ступнях, локтях, коленях, губах
- Невропатия черепных нервов, нарушения зрения, диспноэ, тахикардия при поражении ствола мозга
о Вирус Чипах: лихорадка, головная боль, сонливость, рвота; сегментарная миоклония, арефлексия, гипотония, гипертензия
о ЭДМ: лихорадка, головная боль, спутанность сознания, тремор; состояние может прогрессировать до паралича, комы, дыхательной недостаточности
о Бешенство (энцефалит): лихорадка, недомогание, изменения психического состояния, дисфункция лимбической системы, стимуляция автономной нервной системы:
- Паралитическая форма: мышечная слабость во всех конечностях
о Ромбэнцефалит: арефлексия, атаксия, офтальмоплегия
о Энцефалит Сент-Луи: тремор, лихорадка
2. Демография:
• Эпидемиология:
о Герпес: наиболее частая причина спорадического (неэпидемического) вирусного энцефалита
о Японский энцефалит: наиболее частый эндемический энцефалит в Азии
о Поражение ЦНС при ВЭБ встречается нечасто (
Редактор: Искандер Милевски. Дата публикации: 15.4.2019
Сейчас уже невозможно представить диагностику заболеваний центральной нервной системы без методов визуализации. Даже в тех немногих случаях, где клиническая симптоматика очень типична, лучевые методы вносят дополнительную информацию о распространенности и степени выраженности процесса, а также позволяют судить о прогнозе.
Сейчас уже невозможно представить диагностику заболеваний центральной нервной системы без методов визуализации. Даже в тех немногих случаях, где клиническая симптоматика очень типична, лучевые методы вносят дополнительную информацию о распространенности и степени выраженности процесса, а также позволяют судить о прогнозе.
В большинстве случаев методы нейрорентгенологии имеют решающее значение для постановки диагноза и, соответственно, для выбора тактики лечения.
Магнитнорезонансная томография – один из самых перспективных и быстро совершенствующихся методов современной нейровизуализации. За последнее десятилетие он стал рутинным диагностическим методом. Из всех лучевых методов магнитно-резонансная томография дает картину, в наибольшей степени приближенную к патологоанатомической.
Однако в ряде случаев даже совокупность анамнестических, клинико-неврологических,лабораторных и рентгенологических данных зачастую оставляет широкий дифференциально-диагностический диапазон заболеваний и широкую зону топики поражения.
Одно из таких наблюдений мы и хотим представить вашему вниманию.
В ноябре 2002 г. в клинику нервных болезней поступила больная С., 15 лет, с жалобами на приступы системного головокружения, шум в ушах, неприятные ощущения перед глазами в виде световых зигзагообразных вспышек,пульсирующие головные боли (продолжительностью 2–3 ч), преимущественно височной локализации, сопровождающиеся тошнотой и рвотой, зрительные и слуховые галлюцинации.
Из анамнеза известно, что приступы развивались с 12 лет с частотой примерно раз в месяц.
Нарушений поведения, памяти, внимания не отмечалось.
С 13-летнего возраста приступы участились до 4–5 раз в месяц, к вышеописанным ощущениям присоединились онемение всей левой руки, которое в виде джексоновского марша перешло на левую стопу, поднялось вверх по левой ноге, распространилось на туловище,левую половину лица. Одновременно с онемением появилась слабость и парастезии в конечностях слева – девочка не могла завязать шнурки, застегнуть пальто, прихрамывала при ходьбе. Имели место клонические подергивания в пальцах левой руки, непроизвольные сгибание, супинация и приведение левой руки и непроизвольные сгибание и приведение к туловищу левой ноги, вынужденный поворот головы влево. Подобные эпизоды сопровождались потерей сознания на 2–3 мин. Был период субфебрильного повышения температуры длительностью 4 мес, в анализах крови выявлялись воспалительные изменения. Был проведен курс внутримышечных инъекций циклоферона с положительным эффектом.
Девочка была обследована в стационарах поместу жительства: в нейрохирургическом отделении республиканской больницы и
Уральском межрегионарном нейрохирургическомцентре. При вирусологическом исследовании достоверно высокого титра антител к нейротропным вирусам не выявлено.
По данным проведенной в 2000 г. КТ в правой височной, затылочной и теменной долях определялась обширная гиподенсивная зона смикропетрификатами, расположенными преимущественно по периферии зоны измененной плотности, без объемного воздействия на окружающие структуры. Дифференциальный диагноз проводился между артериовенозной мальформацией, опухолью, очаговым энцефалитом.
В нашей клинике больной было проведено исследование вызванных потенциалов: выявлено поражение афферентации с левой половины тела на фоне эпилептиформных изменений; дефект зрительных волокон, несущих информацию с левой половины поля зрения (тип изменений не характерен для демиелинизирующего процесса); дефект соматосенсорных волокон с левых конечностей и левой половины лица (характер изменений указывал на дефект преимущественно быстро проводящих волокон с лица, всех видов волокон с конеч ностей). Эпилептиформные изменения преобладали в правой гемисфере, наиболее отчетливо с ног.
При ЭЭГ: на фоне диффузных изменений электрической активности выявлялся очаг патологической активности в височнозатылочнотеменной области справа, при гипервентиляции – эпилептиформные изменения с преобладанием в центральнолобной области справа.
При ЭхоЭГ было выявлено смещение Мэха слева направо на 2–2,5 мм, регистрировались дополнительные эхосигналы.
При осмотре окулиста выявлена практически полная левосторонняя гемианопсия.При КТ с внутривенным контрастированием накопления препарата не выявлено.
При проведении каротидной и вертебральной ангиографии данных за артериовенозную мальформацию не получено.
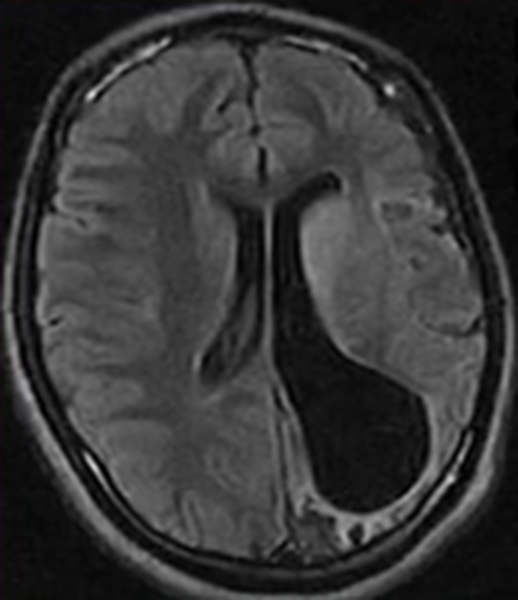
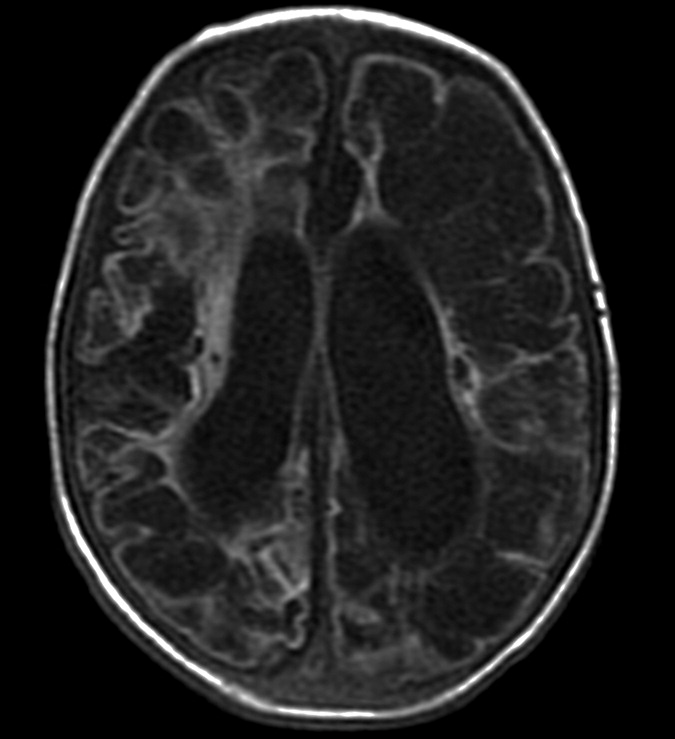
Была выполнена МРТ головного мозга на аппарате “Opart” фирмы Toshiba, напряженностью магнитного поля 0,35 Тл, которая выявила обширную зону гиперинтенсивного МРсигнала на Т2взвешенных изображениях(рис. 1, 2) и изоинтенсивного на Т1взвешен ных изображениях (рис. 3).
Выявлено поражение как белого, так и серого вещества головного мозга затылочной, теменной и височной долей правого полушария. После внутривенного контрастирования “Магневистом” признаков его накопления в зоне поражения выявлено не было.
Однозначно судить о природе поражения не представлялось возможным, таким образом в дифференциальный ряд были включены следующие заболевания: опухоль (глиального ряда), лейкодистрофия, энцефалит, демиелинизирующий процесс.
Учитывая нетипичность МРкартины (локализацию и обширность поражения с вовлечением как белого, так и серого вещества головного мозга, а также отсутствие отрицательной динамики в течение 1,5 лет с момента первых МР и КТисследований головного мозга),предположение о демиелинизирующей, а так же опухолевой природе изменений было снято.
Гипотеза об Хсцепленной адренолейкодистрофии была исключена как несоответствием визуальных характеристик, так и лабораторными методами (для окончательной диагностики прибегают к определению содержания в плазме крови одной из жирных кислот с очень длинными цепями – гексазоновой, также определяют концентрацию бегеновой кислоты и вычисляют их соотношение), мы получили отрицательный ответ на наличие этих кислот.
Наиболее вероятным был сочтен диагноз хронического очагового энцефалита, несмотря на отрицательные серологические реакции, повидимому, вирусной природы.
Пациентка была проконсультирована в Институте нейрохирургии им. академикаН.Н. Бурденко РАМН, где диагноз был подтвержден.
Энцефалитами называют группу патологических состояний, сопровождающихся воспалением вещества головного мозга. Болезнь чаще выявляют у маленьких детей, пожилых людей, лиц с ослабленным иммунитетом и хроническими инфекционными заболеваниями. Диагноз ставят на основе данных анамнеза, результатов лабораторных исследований и нейровизуализационной диагностики. Энцефалит на МРТ в 90% случаев виден на ранних стадиях, что позволяет врачам вовремя назначить правильное лечение. По результатам контрольных сканирований отслеживают эффективность терапии.
Что такое энцефалит?
Воспаление головного мозга способны вызывать бактерии, грибки, вирусы, паразиты. Реже поражение возникает на фоне аутоиммунных, аллергических реакций, интоксикаций. Инфекция способна проникать в мозг через кровь, нервные волокна, при непосредственном контакте с воспаленными тканями других областей (при гайморите и пр.).
Энцефалит может протекать с вовлечением в патологический процесс белого вещества, стволовых, кортикальных структур, мозжечка. Проявления зависят от локализации воспаления, типа возбудителя, формы течения заболевания. Классическими симптомами считаются:
- лихорадка;
- головная боль;
- тошнота, рвота;
- нарушения сознания;
- речевые расстройства;
- светобоязнь;
- непривычное поведение;
- гиперемия кожи лица;
- расстройство сна;
- нарушения дыхания, работы органов желудочно-кишечного тракта;
- очаговые неврологические симптомы (парезы, параличи и пр.);
- эпилептические припадки.
Прогноз для пациента зависит от формы заболевания и своевременности оказания помощи. Лечение на ранних стадиях предотвращает неблагоприятные последствия в виде утраты памяти, потери когнитивных функций, нарушений речи, движений и чувствительности. Воспаление может протекать сверхостро, когда за короткое время развивается отек мозга, гнойные и некротические изменения, пациент впадает в кому и умирает.
Виды энцефалита
По распространенности процесса выделяют воспаление структур головного мозга с преимущественным вовлечением белого или серого вещества. Это лейкоэнцефалиты и полиоэнцефалиты соответственно. Чаще дифференцировки по вовлечению белого и серого вещества не происходит. Диффузное поражение тканей называется панэнцефалитом. Если в воспалительный процесс вовлекается и спинной мозг, возникает энцефаломиелит.
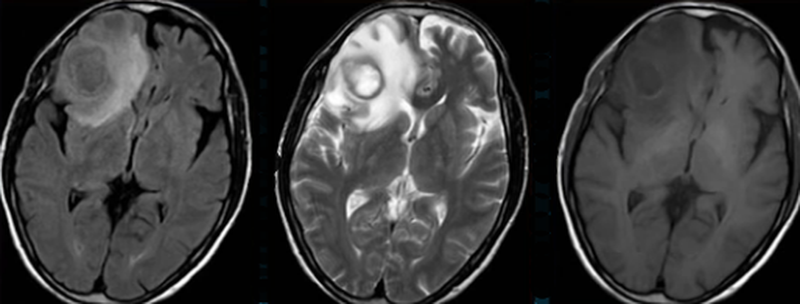
Абсцесс головного мозга на МРТ
В зависимости от зоны поражения, воспаление бывает диффузным и очаговыми. По характеру экссудата — гнойным, серозным и геморрагическим.
Первичный энцефалит ― результат заражения нейротропными инфекциями, бывает вирусным и микробным. Данный вариант часто развивается после укусов иксодовыми клещами, комарами. Вторичный энцефалит может быть:
- вирусным — провоцируется возбудителями гриппа, кори, герпесвирусами и др. как осложнение основного заболевания. Сопровождается выраженными отечными и геморрагическими изменениями;
- бактериальным — вызывают стафилококки, стрептококки, гемофильная палочка, менингококк и т.п. Приводит к образованию абсцессов;
- паразитарным или грибковым. Встречаются редко, в основном у лиц с системными инфекционными заболеваниями на фоне ослабленного иммунитета;
- поствакцинальным — развивается после введения прививки (АКДС, антирабическая и пр.).
Отдельно выделяют энцефалит Расмуссена. Это хроническая патология мозга аутоиммунной природы, сопровождающаяся атрофическими изменениями одного из полушарий. Бывают энцефалиты на фоне медленных инфекций, прионных заболеваний и паранеопластических процессов в организме человека.
Энцефалит Расмуссена на МРТ
Лечение заболевания направлено на устранение причины его развития (этиотропная терапия) и патологических изменений мозга (патогенетическая). В типировании энцефалита важное место занимает МРТ-диагностика и лабораторные исследования, пункция спинномозговой жидкости или биопсия мозга.
Нейровизуализационные методы наиболее информативны в первые двое суток развития заболевания.
Покажет ли МРТ энцефалит?
Магнитно-резонансная томография отражает изменения, характерные для воспалительных, гнойных и некротических процессов. Процедура МРТ при энцефалите (поражении вещества головного мозга) ― это вспомогательное диагностическое мероприятие. Её используют для контроля изменений и оценки динамики патологических нарушений.
При вирусном воспалении выявляют признаки цитотоксического отека головного мозга (асимметричный, билатеральный) с вовлечением серого и белого веществ, не соответствующие бассейну кровоснабжения артерий головного мозга. Специалисты обнаруживают нарушения диффузии в местах патологических изменений.
Для герпетического энцефалита характерны МРТ-признаки некроза тканей, кровоизлияний, накопление контрастного препарата. С помощью сканирования обнаруживают поствоспалительные изменения (последствия энцефалита). Чаще это кистозно-глиозные перестройки.
Поражения мозга бактериальной, грибковой и паразитарной природы приводят к формированию абсцессов. Изменения протекают в 4 стадии, каждую из которых можно обнаружить при МРТ:
- церебрит — неограниченный участок (неинкапсулированный очаг) воспалительных изменений с перифокальным отеком и деструкцией вещества головного мозга. Формируется в первые трое суток;
- поздний церебрит — в центре области образуется полость, заполненная жидким гноем. Формируется на 4-9 сутки;
- первичная капсула — состоит из слоя фибробластов с ободком неоваскуляризации и реактивным астроглиозом. Возникает на 10-13 сутки заболевания;
- сформированная капсула — оболочка уплотняется реактивным коллагеном; формируется после двух недель.
На диффузионно-взвешенных изображениях четко прослеживается наличие гноя, окруженного капсулой, что позволяет отличить абсцесс от опухоли. Оболочка накапливает контрастное вещество, что заметно на снимках. Абсцесс имеет четкие и гладкие контуры.
Для паразитарного энцефалита характерны диффузные кистозные образования в виде множественных очагов повышенного МР-сигнала, незаметных при режиме диффузии. Контраст обычно накапливается по кольцевому типу.
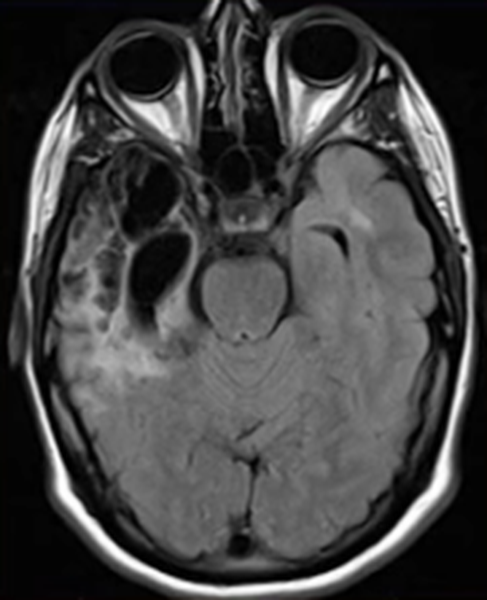
Поствоспалительные изменения на МРТ головного мозга
Результаты магнитно-резонансной томографии дополняют данные анамнеза и лабораторных исследований. МРТ позволяет выявить вирусный энцефалит, бактериальный и другие типы. Такая диагностика является важнейшим источником информации для составления прогнозов и отслеживания последствий воспалительных заболеваний мозга.

МРТ головного мозга

Показания к МРТ головного мозга

МРТ головы

МРТ недорого

МРТ головы цены в СПб
Вирусный энцефалит — это поражение паренхимы мозга вирусом, которое может сочетаться с воспалением мозговых оболочек (менингоэнцефалит) или с поражением спинного мозга (энцефаломиелит).
Лучевая диагностика критически важна в ведении пациентов с энцефалитом. Данные визуализационных методик помогают определить диагноз (и имеют особую ценность в ранней диагностике), обнаружить осложнения основного процесса (например, масс-эффект), предположить этиологию заболевания, отслеживать ответ на проведенную терапию и проводить динамическое наблюдение в случае перехода процесса в хроническую форму.
Нельзя сказать, что энцефалит, вызванный определенным возбудителем, имеет специфическую клиническую и лучевую картину, однако существуют характерные признаки, знание которых поможет быстрее направить диагностический поиск в нужное русло.
Энцефалит, вызванный герпесвирусами
В первую очередь подразумевается вызванный вирусом простого герпеса (ВПГ) герпетический энцефалит, однако позже мы поговорим в том числе и о цитомегаловирусном и варицелловирусном энцефалитах.
Серопревалентность (наличие антител) к вирусу простого герпеса первого и/или второго типов в разных странах мира оценивается в пределах 60–95 % у взрослых, однако энцефалит — редкий вариант инфекционного поражения ВПГ.
Попадание в ЦНС обеспечивает ретроаксональный путь передачи; данные, полученные с использованием экспериментальных моделей (кролики, мыши) показали возможность передачи по волокнам обонятельного пути. Считается также, что у взрослых ВПГ-1 энцефалиты вызываются реактивацией латентной инфекции в тройничном ганглии с распространением по ветвям V пары черепных нервов на оболочки передней и средней черепных ямок.
Герпетический энцефалит стал одним из первых инфекционных заболеваний, диагностируемых с использованием методов молекулярной биологии (ПЦР для обнаружения ДНК ВПГ в цереброспинальной жидкости) и одной из первых вирусных инфекций, в лечении которых была успешно применена противовирусная химиотерапия. В США ВПГ является наиболее распространенной причиной неэпидемического острого энцефалита.
Наиболее частые клинические признаки: высокая (более 38°С) температура, головная боль, дезориентация, афазия, угнетение сознания, судороги, нарушения поведения, тошнота и рвота.
Для данной патологии не характерна сезонность. Можно выделить два основных паттерна:
- герпетический энцефалит у детей и взрослых (чаще — ВПГ 1 типа);
- неонатальный герпетический энцефалит (в большинстве случаев обусловленный ВПГ 2 типа).
ВПГ-энцефалит у взрослых
Протекает с неспецифическими симптомами угнетения сознания, лихорадкой, головной болью и очаговой неврологической симптоматикой. Анализ ЦСЖ неспецифичен, часто удается выделить ДНК вируса методом ПЦР.
У иммунокомпетентных взрослых ВПГ обычно приводит к поражению:
- медиобазальных отделов полушарий: очаги некроза и кровоизлияний наблюдаются в височных областях, орбитальной поверхности лобных долей;
- островковых долей;
- могут поражаться также задние отделы затылочной коры;
- вовлечение теменных областей более характерно у детей, чем у взрослых;
- базальные ганглии обычно интактны (что при визуализации помогает дифференциировать энцефалит от ОНМК в бассейне средней мозговой артерии);
Иммуноскомпроментированные пациенты демонстрируют более диффузное поражение с распространением на стволовые структуры мозга.
Лучевые проявления
КТ
МРТ
Гораздо чувствительнее на ранней стадии как к непосредственным, так и к косвенным (отек мозга) признакам энцефалита.
Лучевые симптомы в разных МР-последовательностях:
Т1
- может демонстрировать неспецифические признаки отека в пораженном регионе в виде сглаженности извилин и признаков масс-эффекта;
- очаги острого/подострого кровоизлияния проявят себя областями повышенного сигнала.
Т2
DWI/ADC (ИКД)
- часто демонстрирует ограничение диффузии вследствие цитотоксического отека.
GRE/SWI
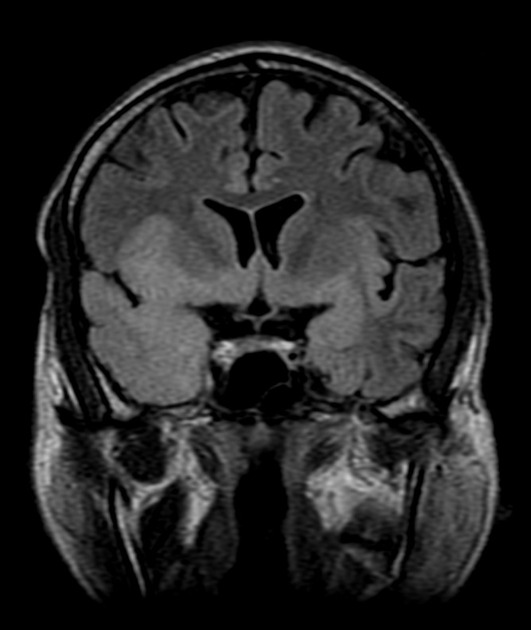
Рисунок 1 | Асимметричные области патологически повышенного МР сигнала в медиальных отделах обеих височных долей, больше выраженные в корковом веществе
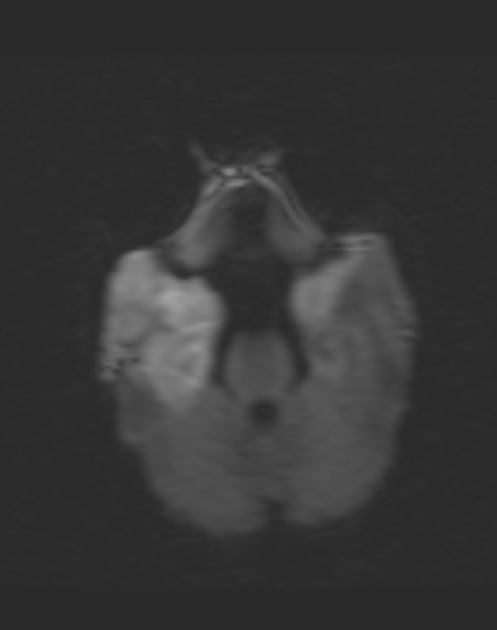
Рисунок 2 | В последовательности DWI у того же пациента определяются области повышения сигнала в обоих лобно-височных областях. ИДК подтвердила ограничение диффузии
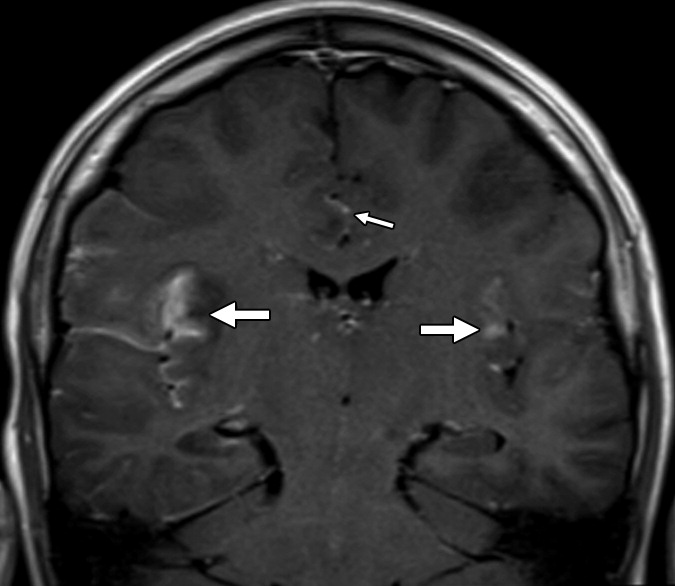
Неонатальный герпетический энцефалит
Как уже было сказано, чаще вызывается ВПГ 2 типа.
Развитие неонатального герпеса может происходить при контакте новорожденного с ВПГ в половых путях во время родов. Это заболевание является редким, составляя примерно 10 случаев на 100 000 деторождений в мире. Смертность при данной форме энцефалита достигает 50 %, также около 50 % выживших будут иметь тяжелые неврологические нарушения. Риск развития неонатального герпеса особенно высок, если первичное инфицирование матери ВПГ происходит на поздних сроках беременности. У женщин, перенесших генитальный герпес до беременности, риск передачи ВПГ детям крайне низок.
В клинической картине преобладают сонливость, лихорадка или гипотермия, судороги; менее частыми проявлениями являются апноэ, потеря веса, раздражительность, выпуклый передний родничок, везикулярная сыпь в области лба, фокальные клонические судороги конечностей.
Лучевые признаки
Герпетический энцефалит у младенцев характеризуется более диффузным поражением, причем эти изменения сложнее заметить на фоне незавершенной миелинизации; поражение типично затрагивает кору полушарий, глубокие слои белого вещества, включая перивентрикулярные области и таламусы. Медиальные области височных и нижние области лобных долей часто интактны. Геморрагии встречаются реже и появляются в более поздних стадиях.
КТ
- на ранней стадии изменения могут отсутствовать;
- в более поздних сроках определяются обширные зоны гиподенсивности (отвечающие отеку и/или некрозу) коры и белого вещества;
- при контрастировании чаще наблюдается гириформное контрастное усиление.
МРТ
Сигнальные характеристики аналогичны энцефалиту у взрослых:
В группе пациентов, у которых развился неонатальный герпетический энцефалит в течение 28 дней после рождения, основными признаками при использовании DWI-последовательности были кортикальные поражения. Двустороннее поражение глубоких слоев коры и белого вещества мозга, визуализируемые на 7-й день, были предикторами плохого прогноза и высокой вероятности развития двигательных и когнитивных расстройств.
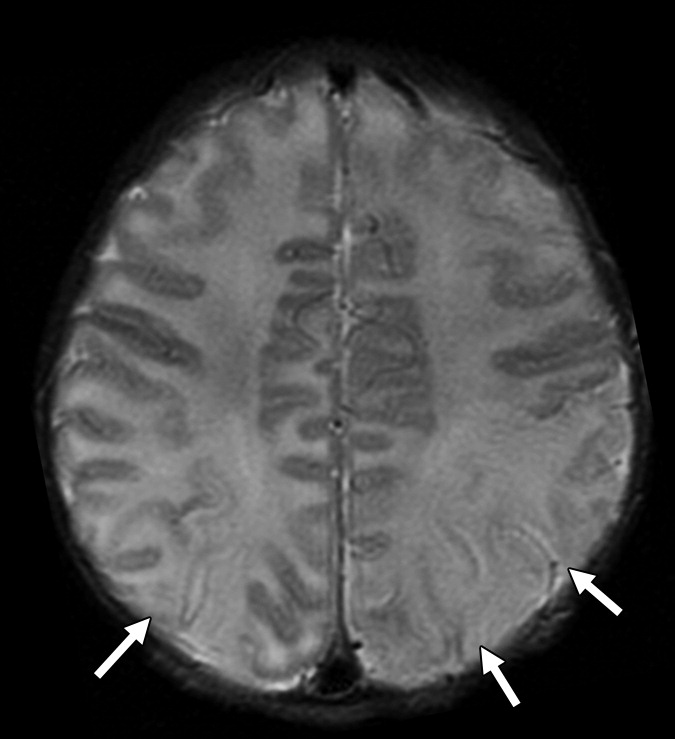
Современные методики МРТ не ограничиваются классической томографией. Все чаще для диагностики герпетического энцефалита используется протонная МР-резонансная спектроскопия. Сообщается о снижении пика NAA (N-ацетиласпартата) по отношению к холину через 7–14 недель после первых симптомов заболевания; в некоторых случаях наблюдается повышенный пик холина. Иногда может быть повышен пик лактата. Считается, что уменьшение пика NAA отражает повреждение нейронов. Было отмечено, что восстановление нормальных значений NAA происходит одновременно с клинически значимым улучшением состояния пациента.
Источники:
- КОРНИЕНКО, В. Н.; ПРОНИН, И. Н. Диагностическая нейрорадиология: 2 изд. в 3-х т. М.: ИП Андреева, 2008, 1: 445.
- KENNEDY, P. G. E. Viral encephalitis: causes, differential diagnosis, and management. Journal of Neurology, Neurosurgery & Psychiatry, 2004, 75.suppl 1: i10-i15.
- CHAUDHURI, A.; KENNEDY, P. G. E. Diagnosis and treatment of viral encephalitis. Postgraduate medical journal, 2002, 78.924: 575-583.
- RIANCHO, Javier, et al. Herpes simplex encephalitis: clinical presentation, neurological sequelae and new prognostic factors. Ten years of experience. Neurological Sciences, 2013, 34.10: 1879-1881.
- TOTH, Cory; HARDER, Sheri; YAGER, Jerome. Neonatal herpes encephalitis: a case series and review of clinical presentation. Canadian journal of neurological sciences, 2003, 30.1: 36-40.
- STEINER, I., et al. Viral encephalitis: a review of diagnostic methods and guidelines for management. European journal of Neurology, 2005, 12.5: 331-343.
- KUMAR, Vinay, et al. Robbins and Cotran pathologic basis of disease, professional edition e-book. elsevier health sciences, 2014.
- GRANEROD, J., et al. Neuroimaging in encephalitis: analysis of imaging findings and interobserver agreement. Clinical radiology, 2016, 71.10: 1050-1058.
- Soares, B. P., & Provenzale, J. M. (2016). Imaging of herpesvirus infections of the CNS. American Journal of Roentgenology, 206(1), 39-48.
Читайте также:


