Что такое одонтогенная и не одонтогенная инфекция
Нередко после лечения зубов у пациентов возникают одонтогенные инфекции. Что это такое? После неудачной терапии кариеса, пародонтита или пульпита бактерии могут попасть в другие органы и вызвать воспалительный процесс. Это отмечается и при запущенных стадиях стоматологических заболеваний, если больной не обращается к врачу и не занимается лечением. Такие патологии довольно опасны и в тяжелых случаях могут стать причиной заражения крови - сепсиса.
Классификация
Выделяют несколько видов бактериальных заболеваний, первопричиной которых становится попадание микробов в полость зуба:
- В первую группу входят истинно одонтогенные инфекции. Что это такое? К этому виду патологий относятся воспаления, развивающиеся непосредственно в полости зуба. К ним относится кариес и пульпит.
- Во вторую группу входят болезни, развивающиеся в близлежащих тканях: полости рта и периодонте. К таким патологиям относится гингивит, стоматит, периодонтит.
- В третью группу входят болезни горла и придаточных пазух носа, а также тканей шеи, лимфоузлов, мозга и костей. Воспалительный процесс образуется в довольно отдаленных органах. В этих случаях бывает очень трудно определить этиологию одонтогенных инфекций. Пути распространения бактерий проходят по лимфатическим и кровеносным сосудам. Вместе с током крови или лимфы инфекция попадает в другие органы и вызывает воспаление.
Причины
В больном зубе образуется первичный одонтогенный очаг инфекции. Возникает местное воспаление. Это является причиной таких болезней, как кариес, пульпит, пародонтит.
Если пациент откладывает визит к стоматологу, то инфекция распространяется на близлежащие ткани. Также бактерии могут попасть через кровь и лимфу в отдаленные органы. Чаще всего причиной хронических и острых одонтогенных инфекций являются запущенные болезни зубов.

Воспаления в различных органах могут развиться и при некачественном лечении зубов. Неудачно проведенное пломбирование или удаление больного зуба может спровоцировать инфекционный процесс в других тканях. В этом случае врачам бывает очень сложно определить этиологию болезни. Необходимо тщательно изучать анамнез пациента, чтобы выявить все перенесенные стоматологические процедуры.
Группы риска
Острые и хронические одонтогенные инфекции чаще всего развиваются у больных со сниженным иммунитетом. В группу риска входят следующие категории пациентов:
- дети;
- люди старше 60 лет;
- больные со злокачественными опухолями (особенно после химиотерапии);
- пациенты, принимающие цитостатики и кортикостероиды (эти препараты снижают иммунитет);
- люди с тяжелыми внутренними болезнями (сахарным диабетом, патологиями печени, почек и сердца);
- больные с гепатитом и ВИЧ-инфекцией.
Всем вышеперечисленным группам больных необходимо своевременно посещать стоматолога. Запускать болезни зубов при сниженном иммунитете очень опасно.
Возбудители
Врачи нередко сталкиваются с высокой устойчивостью возбудителей одонтогенных инфекций. Что это такое? Со временем бактерии вырабатывают невосприимчивость к многим видам антибиотиков. Это создает большие трудности при лечении таких заболеваний. Поэтому очень важно назначить наиболее эффективный антибактериальный препарат. Обычно в терапии используют антибиотики, воздействующие на широкий круг бактерий.
Чаще всего возбудителями патологий одонтогенного происхождения являются следующие бактерии:
- стрептококки;
- золотистый стафилококк;
- пневмококки;
- фузобактерии;
- энтеробактерии.
Кроме этого, одонтогенные воспаления могут быть вызваны грибковыми микроорганизмами (актиномицетами) или простейшими. В этом случае возникает тяжелое поражение лимфоузлов.
Чаще всего отмечается комбинированное происхождение одонтогенных инфекций. Что это такое? Воспалительный процесс может быть вызван не одним микроорганизмом, а сразу несколькими. Ведь, как известно, в полости рта обитает большое количество бактерий. В большинстве своем они являются условно-патогенными, они приводят к воспалению только при сильном снижении иммунитета.

Возможные заболевания
К возникновению одонтогенных инфекций обычно приводят нагноения в полости рта. Например, если в результате нелеченного кариеса у пациента возникает флюс (нагноение надкостницы), то такая патология очень часто приводит к появлению вторичных очагов воспаления. У пациентов могут диагностироваться следующие заболевания:
- флегмона тканей лица и шеи;
- воспаление мягких тканей дна ротовой полости (ангина Людвига);
- менингоэнцефалит;
- тромбофлебит лицевых сосудов;
- гнойное воспаление лимфоузлов;
- медиастинит (воспаление средостения);
- остеомиелит костей;
- гайморит.

Самым тяжелым осложнением зубных инфекций является сепсис. При этом заболевании бактерии постоянно циркулируют в кровотоке, поражая разные органы. Одонтогенный сепсис нередко становится причиной летального исхода.
Симптоматика
Симптоматика одонтогенных инфекций может быть разнообразной. Клинические проявления зависят от разновидности патологии. Однако можно выделить общие признаки таких заболеваний:
- Лихорадка. При тяжелых гнойных воспалениях температура может повышаться до +40 градусов.
- Общая интоксикация организма. У пациента резко ухудшается самочувствие. возникает озноб, недомогание, ломота в суставах, головная боль.
- Болевой синдром. Возникает боль в пораженной области, при скоплении гноя появляется ощущение пульсации.
- Отек. Пораженная область припухает и краснеет.

Признаки воспалительной реакции в других органах нередко сопровождаются усилением боли в причинном зубе. Отмечается покраснение и припухлость десен, окружающих зубную ткань.
Если воспаление локализуется в области горла или полости рта, то у пациента нередко отекает язык и гортань. Человеку становится трудно говорить и дышать. Такая клиническая картина наблюдается, например, при ангине Людвига.
Диагностика
Как уже упоминалось, одонтогенные заболевания бывает сложно диагностировать. Поэтому врачу необходимо обращать внимание на состояние зубов больного. Нужно также тщательно изучать медицинскую карту пациента. Это поможет установить: проходил ли пациент стоматологическое лечение в недавнем прошлом.
Пациенту назначают клинические исследования крови и мочи. По анализам можно установить наличие воспаления. При инфекциях одонтогенного происхождения у больных увеличиваются показатели лейкоцитов и СОЭ.
Дополнительно проводят УЗИ и МРТ очага воспаления. Эти исследования особенно полезны при диагностике воспалительных процессов в области средостения. Такая патология практически незаметна при внешнем осмотре и пальпации.
Очень важно провести анализы на бактериологический посев. При этом важно не только выявить возбудителя, но и определить его чувствительность к антибактериальным лекарствам. Это поможет подобрать наиболее эффективный антибиотик.
Лечение
Лечение одонтогенных инфекций начинают с санации полости рта. Необходимо провести терапию первичного очага инфекции. Причинный зуб удаляют или пломбируют.
Затем проводят санацию вторичных гнойных полостей в других органах. Под анестезией проводят вскрытие абсцесса или флегмоны. В настоящее время такие операции делают эндоскопическим путем под ультразвуковым контролем. После надреза абсцесса гной удаляют, а воспаленную полость промывают асептическими растворами. При необходимости устанавливают дренажи для выведения экссудата.
После хирургического вмешательства приступают к антибактериальной терапии одонтогенных инфекций. Антибиотики назначают после получения результатов исследования биоматериала на бакпосев.Чаще всего назначают следующие препараты:
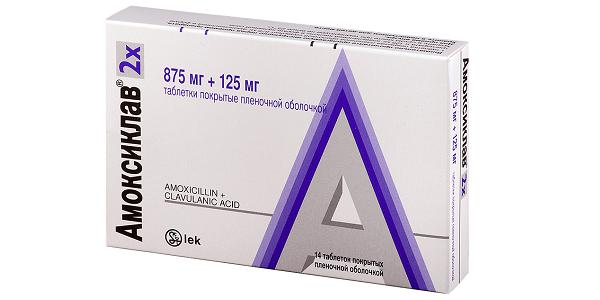
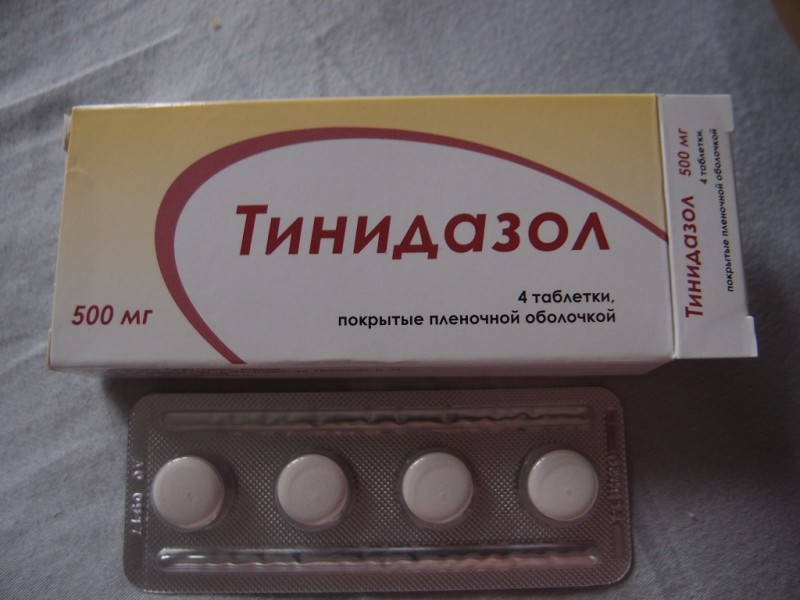
Эти антибиотики способны воздействовать на различные виды микроорганизмов. При необходимости в схему лечения включают антипротозойные препараты: "Трихопол", "Тинидазол", "Ко-тримаксазол". Они эффективны при воспалениях, вызванных простейшими и грибками.
Профилактика
Как предотвратить развитие одонтогенных инфекций? Необходимо вовремя проводить качественное лечение зубных патологий. Даже при небольшой боли в зубах нужно незамедлительно обращаться к стоматологу. Также нужно не менее 1 раза в год проходить профилактические осмотры полости рта.
При склонности к кариесу и пульпиту нужно регулярно очищать зубы от остатков еды. Зубную щетку следует заменять не реже 1 раза в месяц, иначе на ней могут скопиться бактерии.
Важно помнить, что порой даже небольшой кариес может привести к таким тяжелым осложнениям, как заражение крови и менингоэнцефалит. Ведь зубы находятся в непосредственной близости от головного мозга.
ИНФЕКЦИИ ПОЛОСТИ РТА И ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
КЛАССИФИКАЦИЯ
Одонтогенные инфекции (инфекции полости рта), в зависимости от анатомической локализации, подразделяются на истинно одонтогенные, связанные с поражением тканей зуба (кариес, пульпит); пародонтальные, связанные с поражением периодонта (периодонтит) и десны (гингивит, перикоронит), окружающих тканей (надкостницы, костной, мягких тканей лица и шеи, верхнечелюстного синуса, лимфоузлов); неодонтогенные, связанные с поражением слизистых оболочек (стоматит) и воспалением больших слюнных желез.
Данные виды инфекции могут быть причиной серьезных угрожающих жизни осложнений со стороны полости черепа, ретрофарингеальных, медиастинальных и других локализаций, а также диссеминированных гематогенным путем поражений клапанного аппарата сердца, сепсиса.
Гнойная инфекция лица и шеи может быть неодонтогенного происхождения и включает фолликулит, фурункул, карбункул, лимфаденит, рожистое воспаление, гематогенный остеомиелит челюстей.
В челюстно-лицевой области также могут наблюдаться специфические инфекции (актиномикоз, туберкулез, сифилис, ВИЧ).
ОСНОВНЫЕ ВОЗБУДИТЕЛИ
Инфекции полости рта ассоциируются с постоянно присутствующей здесь микрофлорой. Обычно это смешанная флора, включающая более 3-5 микроорганизмов.
При истинно одонтогенной инфекции, наряду с факультативными бактериями, прежде всего зеле-нящими стрептококками, в частности (S.mutans, S.milleri), выделяется анаэробная флора: Peptostreptococcus spp., Fusobacterium spp., Actinomyces spp.
При пародонтальной инфекции наиболее часто выделяют пять основных возбудителей: P.gingivalis, P.intermedia, E.corrodens, F.nucleatum, A.аctinomycetemcomitans, реже Capnocytophaga spp.
В зависимости от локализации и тяжести инфекции, возраста пациента и сопутствующей патологии, возможны изменения в микробном спектре возбудителей. Так, тяжелые гнойные поражения ассоциируются с факультативной грамотрицательной флорой (Enterobacteriaceae spp.) и S.aureus. У пациентов пожилого возраста и госпитализированных в стационар также преобладают Enterobacteriaceae spp.
В условиях отечественных бактериологических лабораторий достаточно сложно выделить специфического возбудителя определенной одонтогенной инфекции. Тем не менее, представляется возможным локализовать возбудителей, играющих основную роль в развитии инфекции полости рта, в наддесневом и поддесневом налете.
ПРИНЦИПЫ ЛЕЧЕНИЯ ИНФЕКЦИЙ ПОЛОСТИ РТА И ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
Лечение одонтогенной инфекции часто ограничивается местной терапией, включающей стандартные стоматологические манипуляции.
Системная антибактериальная терапия проводится только при распространении одонтогенной инфекции за пределы пародонта (под надкостницу, в кости, мягкие ткани лица и шеи), при наличии повышенной температуры тела, регионарного лимфаденита, интоксикации.
При выборе антимикробной терапии в условиях стационара, в случаях тяжелой гнойной инфекции, необходимо учитывать возможность присутствия резистентных штаммов среди таких анаэробов как Prevotella spp., F.nucleatum к пенициллину, что определяет назначение препаратов широкого спектра действия, амоксициллина/клавуланата в монотерапии или комбинации фторхинолона с метронидазолом. В связи с ростом уровня резистентности Streptococcus spp. к тетрациклину и эритромицину, данные препараты могут использоваться только как альтернативные. Так как отмечается умеренная активность метронидазола в отношении анаэробных кокков (Peptostreptococcus spp.), для повышения эффективности необходимо одновременное назначение β-лактамных антибиотиков.
Профилактическое системное применение АМП при выполнении стоматологических манипуляций в полости рта или периодонте не гарантирует уменьшения частоты инфекционных осложнений у соматически здоровых пациентов. Убедительных данных о достаточной эффективности местного применения антибиотиков при инфекциях полости рта не получено. В то же время бактерии полости рта являются резервуаром детерминант резистентности к АМП. Избыточное и неоправданное применение антибиотиков способствует их появлению и развитию резистентности патогенной микрофлоры.
ОДОНТОГЕННАЯ И ПАРОДОНТАЛЬНАЯ ИНФЕКЦИЯ
ПУЛЬПИТ
Основные возбудители
Зеленящие стрептококки (S.milleri), неспорообразующие анаэробы: Peptococcus spp., Peptostreptococcus spp., Actinomyces spp.
Выбор антимикробных препаратов
Антимикробная терапия показана только в случае недостаточной эффективности стоматологических манипуляций или распространения инфекции в окружающие ткани (периодонт, периост и др.).
Препараты выбора: феноксиметилпенициллин или пенициллин (в зависимости от тяжести течения).
Длительность применения: в зависимости от тяжести течения (не менее 5 дней).
ПЕРИОДОНТИТ
Основные возбудители
В структуре периодонта микрофлора выявляется редко и обычно это S.sanguis, S.oralis, Actinomyces spp.
При периодонтите у взрослых преобладают грамотрицательные анаэробы и спирохеты. P.gingivalis, B.forsythus, A.аctinomycetemcomitans и T.denticola выделяются наиболее часто.
В ювенильном возрасте наблюдается быстрое вовлечение в процесс костной ткани, при этом обычными возбудителями являются A.аctinomycetemcomitans и Capnocytophaga spp. P.gingivalis выделяется редко.
У пациентов с лейкемией и нейтропенией после химиотерапии наряду с A.actinomycetemcomitans выделяется C.micros, а в препубертатном возрасте - Fusobacterium spp.
Выбор антимикробных препаратов
Длительность терапии: 5-7 дней.
Длительность терапии: в зависимости от тяжести течения, но не менее 10-14 дней.
ПЕРИОСТИТ И ОСТЕОМИЕЛИТ ЧЕЛЮСТЕЙ
Основные возбудители
При развитии одонтогенного периостита и остеомиелита в 50% случаев выделяется S.aureus, а также Streptococcus spp., и, как правило, превалирует анаэробная флора: P.niger, Peptostreptococcus spp., Bacteroides spp. Реже выявляются специфические возбудители: A.israelii, T.pallidum.
Травматический остеомиелит чаще обусловлен наличием S.aureus, а также Enterobacteriaceae spp., P.aeruginosa.
Выбор антимикробных препаратов
Альтернативные препараты: линкозамиды, цефуроксим. При выделении P.aeruginosa - антисинегнойные препараты (цефтазидим, фторхинолоны).
Длительность терапии: не менее 4 нед.
ОДОНТОГЕННЫЙ ВЕРХНЕЧЕЛЮСТНОЙ СИНУСИТ
Основные возбудители
Возбудителями одонтогенного верхнечелюстного синусита являются: неспорообразующие анаэробы - Peptostreptococcus spp., Bacteroides spp., а также H.influenzae, S.pneumoniae, реже S.intermedius, M.сatarrhalis, S.pyogenes. Выделение S.aureus из синуса характерно для нозокомиального синусита.
Выбор антимикробных препаратов
Длительность терапии: 10 дней.
ГНОЙНАЯ ИНФЕКЦИЯ МЯГКИХ ТКАНЕЙ ЛИЦА И ШЕИ
Основные возбудители
Гнойная одонтогенная инфекция мягких тканей лица и шеи, клетчатки глубоких фасциальных пространств ассоциируется с выделением полимикробной флоры: F.nucleatum, пигментированными Bacteroides, Peptostreptococcus spp., Actinomyces spp., Streptococcus spp.
АБСЦЕССЫ, ФЛЕГМОНЫ ЛИЦА И ШЕИ
Основные возбудители
При абсцессе в области орбиты у взрослых выделяется смешанная флора: Peptostreptococcus spp., Bacteroides spp., Enterobacteriaceae spp., Veillonella spp., Streptococcus spp., Staphylococcus spp., Eikenella spp.. У детей превалируют Streptococcus spp., Staphylococcus spp.
Возбудителями абсцессов и флегмон неодонтогенного происхождения, чаще обусловленных мелкими повреждениями кожи, являются S.aureus, S.pyogenes.
При гнилостно-некротической флегмоне дна полости рта выделяется полимикробная флора, включающая F.nucleatum, Bacteroides spp., Peptostreptococcus spp., Streptococcus spp., Actinomyces spp. Кроме названных, у пациентов с тяжелым течением могут быть выделены грамотрицательные бактерии и S.aureus (чаще у пациентов, страдающих сахарным диабетом и алкоголизмом).
Выбор антимикробных препаратов
Длительность терапии: не менее 10-14 дней.
БУККАЛЬНЫЙ ЦЕЛЛЮЛИТ
Основные возбудители
Обычно наблюдается у детей в возрасте до 3-5 лет. Основным возбудителем является H.influenzae тип В и S.pneumoniae. У детей в возрасте до 2 лет H.influenzae - основной возбудитель, при этом, как правило, наблюдается бактериемия.
Выбор антимикробных препаратов
Длительность терапии: в зависимости от тяжести течения, но не менее 7-10 дней.
ЛИМФАДЕНИТ ЛИЦА И ШЕИ
Основные возбудители
Регионарный лимфаденит в области лица и шеи наблюдается при инфекции в полости рта и лица. Локализация лимфаденита в поднижнечелюстной области, по передней и задней поверхности шеи у детей в возрасте 1-4 лет, как правило, связана с вирусной инфекцией.
Абсцедирование лимфоузлов обычно обусловлено присоединением бактериальной инфекции. При одностороннем лимфадените по боковой поверхности шеи у детей старше 4 лет в 70-80% выделяются БГСА и S.aureus. Анаэробные возбудители, такие как Bacteroides spp., Peptococcus spp., Peptostreptococcus spp., F.nucleatum, P.acnes, могут быть причиной развития одонтогенного лимфаденита или воспалительных заболеваниях слизистой оболочки полости рта (гингивит, стоматит), целлюлита.
Выбор антимикробных препаратов
Препараты выбора: АМП, соответствующие этиологии первичного очага инфекции.
НЕОДОНТОГЕННАЯ И СПЕЦИФИЧЕСКАЯ ИНФЕКЦИЯ
НЕКРОТИЧЕСКИЙ СТОМАТИТ
(ЯЗВЕННО-НЕКРОТИЧЕСКИЙ ГИНГИВОСТОМАТИТ ВЕНСАНА)
Основные возбудители
В десневой бороздке концентрируются Fusobacterium, пигментированные Bacteroides, анаэробные спирохеты. При некротическом стоматите имеется тенденция к быстрому распространению инфекции в окружающие ткани.
Возбудителями являются F.nucleatum, T.vinsentii, P.melaninogenica, P.gingivalis и P.intermedia. У пациентов со СПИДом частым возбудителем гингивита является C.rectus.
Выбор антимикробных препаратов
Длительность терапии: в зависимости от тяжести течения.
АКТИНОМИКОЗ
Основные возбудители
Основным возбудителем актиномикоза является A.israelii, также возможна ассоциация с грамотрицательными бактериями A.actinomycetemcomitans и H.aphrophilus, которые устойчивы к пенициллину, но чувствительны к тетрациклинам.
Выбор антимикробных препаратов
Препараты выбора: пенициллин в дозе 18-24 млн ЕД/сут, при положительной динамике - переход на ступенчатую терапию (феноксиметилпенициллин 2 г/сут или амоксициллин по 3-4 г/сут).
Альтернативные препараты: доксициклин 0,2 г/сут, пероральные препараты - тетрациклин 3 г/сут, эритромицин 2 г/сут.
Длительность терапии: пенициллин 3-6 нед в/в, препараты для приема внутрь - 6-12 мес.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ИНФЕКЦИЙ ПОЛОСТИ РТА И ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ ПРИ БЕРЕМЕННОСТИ И КОРМЛЕНИИ ГРУДЬЮ
При выборе антимикробной терапии при беременности и кормлении грудью необходимо учитывать ее безопасность для плода и новорожденного.
Фторхинолоны и тетрациклины противопоказаны на протяжении всей беременности и при кормлении грудью. Ко-тримоксазол противопоказан в I и III триместре, метронидазол - в I триместре беременности и в течение первых 2 мес кормления грудью.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ИНФЕКЦИЙ ПОЛОСТИ РТА И ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ У ДЕТЕЙ
Фторхинолоны и тетрациклины противопоказаны детям до 8 лет, ко-тримоксазол - до 2 мес, клиндамицин - новорожденным.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ИНФЕКЦИЙ ПОЛОСТИ РТА И ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ У ЛЮДЕЙ ПОЖИЛОГО ВОЗРАСТА
В пожилом возрасте повышается риск развития НР, что определяет необходимость коррекции дозы АМП и длительности курса терапии. Метронидазол рекомендуется назначать в меньшей дозе при нарушении функции печени. Повышается риск развития НР при длительном применении ко-тримоксазола. При понижении выделительной функции почек дозы имипенема, ко-тримоксазола, β-лактамов, ципрофлоксацина корригируют с учетом клиренса креатинина.
3\ Остеомиелит челюсти.
4\ Одонтогенный сепсис,
Peri - вокруг; odus, odontos - зуб; itis - воспаление. Воспаление периодонта \син. перицементит\.
Этиология: инфекция; травма; токсины \в т. ч. лекарства\.
Патогенез: аллергия периодонта после сенсибилизации стрептококками, микробными токсинами, продуктами распада пульпы.
Пути проникновения повреждающих факторов:
1\ через кариозную полость;
2\ контактно из очагов воспаления челюсти, гайморовой пазухи, пародонтальных карманов.
Инфекция. Это: грамм положительные кокки \стрептококки, стафилококки\; лактобактерии, каринобактерии, дрожжеподобные грибки, а также ассоциации микроорганизмов.
Травма. Она может быть связана с ударами по зубочелюстной системе во время драки, проведения спортивных игр \бокс, дзюдо, самбо\, ошибками при лечении стоматологической патологии, неправильно изготовленными протезами, пломбами, инородными телами. При этом периодонтит чаще развивается в области резцов и клыков.
Токсины. Чаще ими являются материалы, которые используются при лечении болезней зубочелюстной системы. Это: мышьяк, формалин, фенол, кислоты, пломбировочный материал.
Клинико-патоморфологическая характеристика периодонтита.
Классификации периодонтита основываются на 3 принципах.
1\ Локализация патологии.
2\ Характер воспаления.
3\ Степень распространения.
По локализации выделяют 2 типа периодонтита:
1\ верхушечный \периапикальный\;
2\ краевой \маргинальный\.
По характеру воспаления выделяют 2 типа периодонтита:
Острый периодонтит подразделяется на 2 варианта:
2\ гнойный. Хронический периодонтит - на 4 варианта:
4\ обострившийся хронический.
По степени распространения выделяют 2 типа периодонтита:
Патоморфологическая характеристика периодонтита. ВЕРХУШЕЧНЫЙ /ПЕРИАПИКАЛЬНЬ1Й/ ПЕРИОДОНТИТ.
Это острое или хроническое воспаление
периодонта \периодонтальной связки\ с заполнением экссудатом или
инфильтратом щели между корнем зуба и стенкой зубной альвеолы.
Серозный периодонтит. Проявления:
- набухание и покраснение периодонта;
- гиперемия и отек;
- серозный экссудат вокруг сосудов.
Гнойный периодонтит. Возникает при переходе серозного воспаления в гнойное воспаление. Проявления:
- желтоватые гнойные очажки;
- обнажение корня зуба и скопление гноя в периодонте;
- гиперемия, отек надкостницы альвеолярного отростка и слизистой
десны;
- микроскопическая картина гнойного воспаления \ мощные скопления
лейкоцитов, микроабсцессы, крупные абсцессы \;
- зона перифокального серозного воспаления вокруг абсцесса;
- распространение воспаления на костную ткань.
Хронический гранулирующий периодонтит.
Главный отличительный признак: зона воспаления представлена диффузной грануляционной тканью.
Макроскопическая картина. Признаки:
- сочная тёмнокрасного цвета гранулирущая ткань;
- узуры в корне зуба.
Микроскопическая картина. Признаки:
- разрастания грануляционной ткани различной степени зрелости;
- резорбция цемента, дентина, кости;
- прорастание грануляционной ткани в кости челюсти и окружающую
мягкую ткань;
- очаги экссудативного воспаления и остеофиброза по краю
грануляционной ткани.
Хронический гранулематозный периодонтит.
Главный отличительный признак: зона воспаления представлена отграниченной грануляционной тканью. В сущности - это гранулема! Выделяют 3 вида гранулем:
1\ простая зубная гранулема;
2\ сложная зубная гранулема;
3\ кистогранулема \околокорневая или радикулярная киста\.
Локализация зубных гранулем: верхушка зуба!
Макроскопические формы гранулем: шар или овоид. Снаружи они отграничены плотной фиброзной капсулой с гладкой поверхностью светложелтого или тёмнокрасного цвета. Они припаяны к корню зуба и извлекаются вместе с ним в виде маленькой горошины.
Микроскопическая характеристика гранулем.
Простая гранулема. Включает 2 компонента:
1\ грануляционную ткань;
2\ фиброзную капсулу вокруг грануляционной ткани.
Сложная гранулема. Включает 3 компонента:
1\ грануляционную ткань;
2\ островки эпителия в массе грануляционной ткани;
3\ фиброзную капсулу.
Кистогранулема \ околокорневая или радикулярная киста \.
Включает 4 компонента:
1\ полость, заполненную жироподобной массой;
2\ слой эпителия, выстилающий полость;
3\ грануляционная ткань вокруг эпителия;
4\ фиброзная капсула.
Хронический фиброзный периодонтит.
Макроскопическая картина характеризуется утолщением периодонта, которое чаще отграничивается областью верхушки, реже диффузно распространяется на весь периодонт.
Микроскопическая картина представлена:
- фиброзной \ рубцовой \ тканью;
- воспалительной \ лимфоцитарной, гистиоцитарной \ инфильтрацией;
- немногочисленными сосудами с утолщенными склерозированными
стенками и суженными просветами;
- большими скоплениями цемента.
Хронический обострившийся периодонтит.
Отличается тем, что на фоне хронического воспаления и фиброза появляются очаги острого воспаления. Динамика его характеризуется сменой экссудативного воспаления гнойным и распространением процесса на мягкие ткани и кости челюсти.
КРАЕВОЙ \МАРГИНАЛЬНЫЙ\ ПЕРИОДОНТИТ.
Отличительный признак: первичная локализация находится в зоне верхнего края периодонта в непосредственной близости к десне.
В последующем воспалительный процесс \острый или хронический\ распространяется вниз по всему периодонту к верхушке зуба.
В ходе воспаления происходит разрушение зубодесневого соединения, деструкция опорного аппарата зуба \периодонтальной связки\, резорбция костной ткани в стенке зубной альвеолы.
Клинические проявления периодонтита. Верхушечнй тип.
Острый серозный периодонтит. Проявления:
- болезненность при накусывании и перкуссии;
- наличие зубного кариеса при неизмененной десне;
- безболезненность при зондировании;
- увеличение регионарных лимфатических узлов.
Острый гнойныйпериодонтит. Проявления:
- нарастающие боли с иррадиацией в соседние зоны;
- ощущение выросшего зуба при накусывании;
- отек, гиперемия тканей и болезненность при пальпации;
- изменения формулы крови.
2\ остеомиелит челюсти;
3\ флегмоны и абсцессы челюстно-
4\ одонтогенный гайморит;
6\ одонтогенный сепсис.
Хронический гранулирующий периодонтит.
Протекает часто бессимптомно. Но может иногда отмечаться небольшая болезненность. Возможно образование гнойных свищей в области верхушки зуба.
Хронический гранулематозный периодонтит.
Клинические проявления почти такие же, как при гранулирующем варианте.
Хронический фиброзный периодонтит.
По клинике относится к самому благоприятному варианту болезни. Симптомы болезни слабо выражены.
Обострившийся хронический периодонтит. Клиника зависит от характера воспаления. При гнойном воспалении болезнь отличатся тяжестью течения и грозными осложнениями.
Краевой \маргинальный \ тип.
Острые варианты болезни характеризуются примерно такими же симптомами, что и верхушечные варианты болезни. При этом чаще отмечается переход в хронические формы патологии.
При хронических вариантах болезни часто наблюдаются: атрофия десневого края, камни, пародонтальные карманы, обнажение шейки зубов, гиперстезии.
Диагноз периодонтита (у П.А. -пародонтоза)базируется на данных клиники, морфологии и рентгенологических обследований.
Лечение периодонтита (пародонтоза). Комплексное с учетом специфики патологии. Прогноз. При адекватном лечении благоприятный.
Профилактика. Своевременное и активное лечение кариеса.
Особенности пародонтоза у детей:
1\ обычно отмечается первичный гранулирующий вариант;
2\ чаще поражаются многокорневые зубы;
3\ в процесс вовлекаются и постоянные зубы.
Все это нужно учитывать при терапии данной патологии. Например, у детей, перенесших пародонтоз, надо лечить постоянные зубы после окончания их формирования.
2\ПЕРИОСТИТ Воспаление надкостницы. Клинические варианты: 1\ острый; 2\ подострый; 3\ хронический.
Патоморфологические \этиологические\ варианты.
1\ Простой \ вульгарный \. устар. название серозного периостита.
4\ Альбуминозный \слизистый, серозный\.
Одонтогенному периоститу обычно предшествуют пульпит, периодонтит, пародонтоз.
В остром варианте он чаще бывает простым или гнойным.
В хроническом варианте - фиброзным, оссифицирующем, альбуминозным.
Острый простой периостит.
Локализуется вблизи воспалительного очага и патоморфологически проявляется как серозное воспаление.
Острый гнойный периостит.
Встречается довольно часто. В развитии его прослеживается следующая динамика: серозное воспаление - фибринозное воспаление - гнойное воспаление. Возбудителем его является обычно кокковая микрофлора.
Макроскопическая картина при этом весьма характерна. Надкостница пропитана желтоватым гноем . Гнойные массы скапливаются поднадкостнично. Нередко развиваются субпериостальный абсцесс, отслоение периоста, нарушения трофики костной ткани, поверхностный некроз и остеомиелит, а также флегмона мягких тканей.
Микроскопическая картина представляет собой типичное гнойное
воспаление.
Клинические проявления очень выражены и проявляются:
- в повышении температуры до 39 градусов и ознобе;
- изменении формулы крови;
- сильном болевом синдроме;
- флюктуации в области воспаления.
В случаях присоединения гнилостной инфекции развивается злокачественный острейший периостит с характерным для ихорозного воспаления гнилостным запахом и быстрым распространением процесса.
Макроскопическая картина. Мозолистое фиброзное утолщение и поверхностное разрушение костной ткани в зоне воспаления..
Микроскопическая картина. Фиброзирующаяся грануляционная ткань плюс очаги воспалительной инфильтрации.
Хронический оссифицирующий периостит.
Морфологическое строение: грануляционная ткань и диффузная \утолщение кости\ или локальная оссификация \наличие остеофитов\ в надкостнице в зоне патологии. + выраженные явления остеогенеза.
Хронический альбуминозный периостит.
Фон: грануляционная ткань.
Особенности: поднадкостничное скопление серозно-слизистого экссудата, в состав которого входят фибрин, эритроциты, пигмент, нейтрофилы, жировые капли.
В зоне патологии часто отмечаются кисты, разрушение кости, мелкие костные секвестры. Нередко присоединяется гнойное воспаление.
Этиология: разнообразная микрофлора, в том числе и палочка туберкулеза.
Прогноз и лечения. Зависят от формы периостита.
З\ ОСТЕОМИЕЛИТ ЧЕЛЮСТИ.
В этой лекции мы рассмотрим одонтогенную форму остеомиелита челюсти.
Варианты болезни: 1\ острый; 2\ хронический.
Острый гнойный одонтогенный остеомиелит.
Динамика: пульпит - пародонтит - периостит - остеомиелит.
Особенности болезни : бурное развитие клиники, высокая температура, озноб, изменения в крови, болезненность при пальпации и жевании, нарушение иннервации, выраженный отек лица, деструкция кости \ рентгенологическое исследование \.
Патоморфологиеческие проявления: гнойный остеомиелит, некроз кости, секвестрация костной ткани.
Хронический одонтогенный остеомиелит.
Это переход острого воспаления в хроническое воспаление.
Варианты: 1\ деструктивный;
Хронический деструктивный вариант. При нем преобладают процессы разрушения костной ткани.
Хронический гиперпластический вариант. Отличительные особенности: новообразование неполноценной костной ткани на фоне гранулирующего процесса. Чаще встречается у детей.
Клиническое течение хронического остеомиелита характеризуется длительностью и волнообразностью \смена периодов обострения и затухания\.
Возможно также образование свищей с выходом через них гноя и мелких секвестров кости. Это сопровождается уменьшением температуры, инфильтрации и отека.
При нарушении оттока гноя через свищи происходит увеличение температуры, отека и инфильтрации, ухудшение общего состояния.
В отличие от гематогенного остеомиелита для одонтогенного характерна очаговость процесса, поскольку первичный очаг располагается в зубочелюстной области и воспаление переходит на костную ткань путем непосредственного контакта.
Лечение остеомиелита должно быть активным и комплексным. Надо сочетать оперативные и консервативные \антибактериальная и противовоспалительная терапия\ методы.
Профилактика. Эффективная санация болезней зубочелюстной системы.
Осложнения. Много вариантов. Но самым грозным варинтом является одонтогенный сепсис.
4/ ОДОНТОГЕННЫЙ \ротовой, стоматогенный\ СЕПСИС.
1\ верхушечный периодонтит;
2\ хронический пульпит;
3\ околокорневые гранулемы;
4\ патологические зубодесневые карманы
5\ остеомиелит челюсти.
Динамика процесса: очаг инфекции - сенсибилизация - инфекционно-аллергичесский процесс - сепсис!
Течение: 1\ острое; 2\ хроническое.
Острый одонтогенный сепсис.
Динамика: септицемия - септикопиемия - распространение гнойного воспаления на мягкие ткани шеи, средостение, плевру, перикард.
Больной погибает при явлениях тяжелого гнойного плеврита \скопление в полости плевры до 3- 5 литров гноя\, перикардита, выраженных дистрофических изменений в органах.
Хронический одонтогенный сепсис. Течение: длительное, рецидивирующее.
Проявления: поражение сердца, почек, суставов и других органов, напоминающие изменения при ревматических болезнях.
Сердце: миокардит, пороки клапанов.
Почки: гломерулонефрит, пиелонефрит.
Суставы: хронический артрит.
Лечение. Активная общая и местная терапия.
Профилактика. Эффективная санация воспалительной патологии
Не нашли то, что искали? Воспользуйтесь поиском:
Читайте также:
- Инфекционные заболевания среди людей выходящие за границы одного государства
- Клюжев в м акимкин в г внутрибольничные инфекции и роль медицинского персонала в их профилактике
- Прививка от гнойных инфекций комаровский
- Детская вакцина от клещевого энцефалита энцепур
- Как лечить инфекционный бронхит у взрослых


