Что такое инфекционное заболевание костей
Как известно, скелет является опорой для всего организма. Без костной системы мы не могли бы не только выполнять различные движения, но даже стоять. Поэтому опорная функция скелета является одной из важнейших способностей, необходимых для жизнедеятельности.
К сожалению, заболевания костей довольно распространены. Чаще всего они сопряжены с патологиями суставов. В большинстве случаев проблемы с опорно-двигательным аппаратом начинают появляться в пожилом возрасте. Особенно часто они развиваются у женщин, находящихся в периоде менопаузы. Тем не менее костные патологии встречаются у людей всех возрастов. Не исключение – дети и новорожденные.
Патологии костной системы: описание
Заболевания костей и суставов характеризуются нарушениями опорно-двигательной функции, которые отражаются такими симптомами, как изменение походки, невозможность совершить наклон или поворот, деформация конечности или позвоночника. Патологии могут быть как врожденными (генетически заложенными), так и приобретёнными в течение жизни. Заболевания делятся на локализованные (охватывают одну или несколько костей) и распространённые, которые поражают всю опорно-двигательную систему. Патологии могут иметь воспалительный, генетический (врождённые аномалии), опухолевый характер. Также к поражениям опорно-двигательного аппарата относят переломы, вывихи суставов, деформации и контрактуры при системных патологиях организма. Заболевания костей человека имеют одинаковую распространённость во всём мире. Чаще они встречаются среди женского населения. Тем не менее процент мужчин, имеющих патологии опорно-двигательной системы, тоже велик.
Заболевание костей и суставов: разновидности
Этиология костно-суставных патологий различна. Она зависит от того, какая разновидность заболеваний имеет место в конкретном случае. Исходя из этого, патологии подразделяются на следующие группы:
- Дистрофические поражения. К ним относят рахит в детском возрасте и остеопороз, который встречается у взрослых. Возникают из-за недостаточности микроэлементов (кальция, фосфора). Нехватка этих веществ может возникнуть при неправильном питании, а также вследствие нарушения работы щитовидной железы, яичников.
- Воспалительные патологии – остеомиелит. Данное заболевание развивается в результате заноса микробных агентов в костную ткань. При этом происходит её разрушение – некроз.
- Травматические поражения опорно-двигательного аппарата. К ним относят трещины и переломы костей. Также в эту группу включены повреждения суставов и связок (вывих, растяжение). Причины заболеваний костей травматического характера – это удары, сдавления и другие механические факторы.
- Дегенеративные (диспластические) патологии. К относят остеоартроз, болезнь Бехтерева. Этиологический фактор этих патологий точно неизвестен. Считается, что они могут иметь наследственный (генетический) характер, а также относятся к аутоиммунным поражениям костной ткани.
- Опухолевые поражения опорно-двигательного аппарата.
- Редкие генетические синдромы. К ним относят болезнь Педжета, несовершенный остеогенез и т. д.
Причины развития костных патологий
Несмотря на то что все заболевания костей имеют различную этиологию, существуют факторы, которые провоцируют любую из перечисленных патологий. К ним относятся следующие воздействия:
- Неправильное питание. Недостаточное употребление продуктов, богатых кальцием, приводит к снижению плотности костной ткани. В результате у взрослых развивается остеопороз.
- Нехватка солнечного света. Эта причина приводит к такому заболеванию, как рахит. Данная патология распространена у детей раннего возраста.
- Нарушение гормонального фона. Особенно это касается щитовидной железы. Этот орган отвечает за поддержание баланса между кальцием и фосфором, необходимого для костной системы. Также к патологиям опорно-двигательного аппарата может привести нарушение работы паращитовидных желез, яичников.
- Чрезмерные нагрузки на скелет. Под этой причиной подразумевается постоянное ношение тяжестей, длительные физические нагрузки, ожирение.
- Хронические очаги инфекции. Стоит помнить, что бактериальное или вирусное поражение любого органа может привести к проникновению микробов в костную систему.
- Системные патологии.
- Генетическая предрасположенность к заболеваниям костей и суставов. К примеру, остеоартроз или подагра у родителей.
Клиническая картина при патологиях костей
Симптомы заболевания костей зависят от самой патологии, а также от степени её тяжести. Тем не менее клиническая картина заболеваний опорно-двигательного аппарата имеет некоторые общие характеристики. К ним можно отнести неприятные ощущения при движениях, деформацию кости или сустава, припухлость и болезненность в месте поражения. Эти признаки характерны практически для всех патологий. Воспалительные заболевания костей помимо перечисленных симптомов проявляются повышением температуры тела, общей слабостью, потерей аппетита.
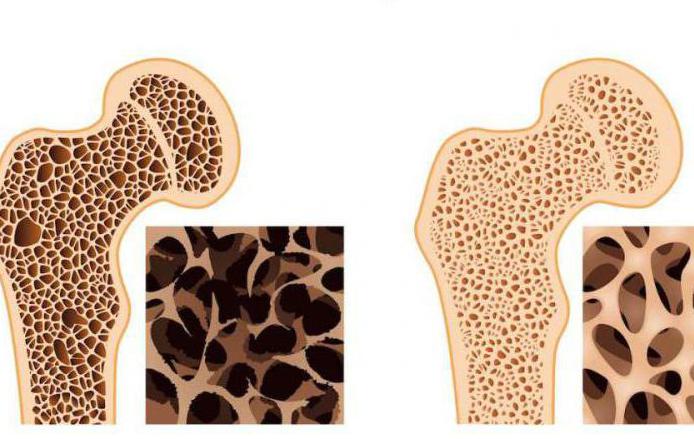
Такая патология, как остеопороз, может не иметь какой-либо клинической картины. Заподозрить заболевание обычно удаётся из-за частой травматизации пациента, приводящей к переломам костей.
Другой патологией, имеющей дистрофический характер, является остеомаляция. У взрослых она может считаться самостоятельным заболеванием, у детей – проявлением рахита. Основной симптом остеомаляции – болезненность в месте размягчения кости, неприятные ощущения при ходьбе.
Клинические проявления рака опорно-двигательной системы зависят от стадии процесса. Обычно опухоль характеризуется появлением участка уплотнения (возвышения) по ходу кости, который имеет тенденцию к росту. В тяжёлых стадиях наблюдается увеличение лимфатических узлов, субфебрильная температура, слабость.
Диагностика патологий опорно-двигательной системы
Чтобы выяснить, какие заболевания костей могут наблюдаться у пациента, необходимо провести обследование не только опорно-двигательного аппарата, но и всего организма в целом. Основной причиной обращения в поликлинику являются жалобы на боль, ограничение движений, деформацию. Специалист должен выяснить следующие факторы: была ли травма или чрезмерные физические нагрузки. После этого проводится осмотр костно-суставной системы. Врач просит больного совершить различные движения и оценивает их выполнение. Среди лабораторных данных важны такие показатели, как лейкоциты и СОЭ, мочевая кислота, кальций и фосфор. Также, если больной жалуется на болезненность или скованность суставов, необходимо провести анализ на выявление ревматоидного фактора. Помимо этого выполняется рентгенография костей. При необходимости проводят компьютерную томографию.
Дифференциальная диагностика заболеваний костей
Для того чтобы отличить одно заболевание костей от другого, нужно тщательно обследовать пациента. При получении травм сразу проводят рентгенографию, и постановка диагноза не составляет труда. Воспалительный процесс удаётся заподозрить благодаря осмотру конечности (наличие раны с гнойным содержимым, гиперемия и отёк), повышению температуры тела, лабораторным данным (лейкоцитоз, ускорение СОЭ). Дистрофические изменения костей диагностируют с помощью рентгена. При подозрении на опухоль или кисту проводится компьютерная томография. Такие патологии, как остеоартроз или анкилозирующий спондилит, выявляются (в большей степени) благодаря клинической картине. Они отличаются выраженной деформацией опорно-двигательного аппарата и изменением походки.
Заболевания костей: лечение патологий
Даже при незначительной болезненности или ограничении движений следует обратиться к врачу. При получении травмы важно вовремя сделать рентген и наложить гипс, так как кость может неправильно срастись, после чего потребуется более длительное лечение. Также за медицинской помощью необходимо обратиться при появлении язв. Особенно это касается пациентов, страдающих сахарным диабетом и варикозным расширением вен. Несмотря на то что эти патологии не связаны с опорно-двигательным аппаратом, трофические язвы могут привести к развитию остеомиелита. При искривлении позвоночника, плоскостопии и нарушении походки нужно обратиться к ортопеду. Травматолог отвечает за переломы и вывихи суставов. Ревматолог специализируется на воспалительной реакции в результате аутоиммунного процесса.
Диетотерапия при костных патологиях
Любые заболевания костей являются показанием для соблюдения диеты. Правильное питание поможет не только укрепить кости, но и избежать дальнейшего развития патологии. Больше всего это касается травматических и дистрофических заболеваний. Чтобы обеспечить должный уровень кальция в организме, необходимо употреблять молочные продукты. Наибольшее содержание этого элемента наблюдается в твердых сортах сыра, твороге, кефире. Также источниками кальция являются печень, капуста и орехи. Не рекомендуется употребление сахара, винограда, бобов и алкогольных напитков.
Медикаментозное и хирургическое лечение
Профилактика костных патологий
Чтобы избежать появления или развития костных патологий, необходимо соблюдать режим питания, избавиться от лишнего веса. Также рекомендуется выполнять комплекс физических упражнений, но здесь главное - не переусердствовать. Профилактикой воспалительных процессов является санация очагов инфекции и антибиотикотерапия во время обострения хронических заболеваний (гайморита, тонзиллита).
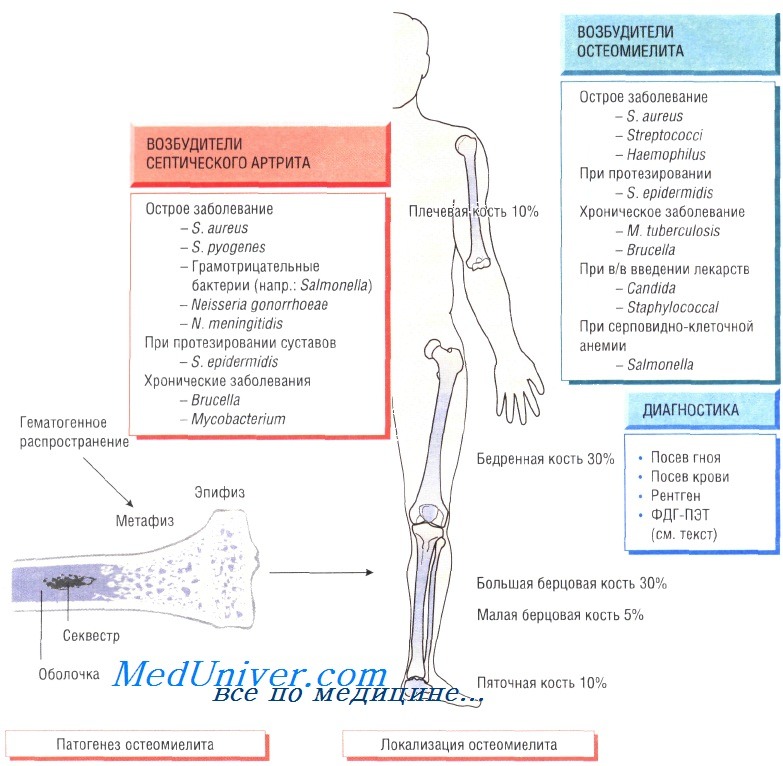
Остеомиелит (инфекция костной ткани) возникает в результате гематогенного распространения инфекции или поражения кости вследствие заболеваний суставов, а также после травмы и хирургического вмешательства. Образование гноя способствует развитию ишемии и некроза тканей. Омертвевшую часть кости называют секвестром. Вокруг очага инфекции происходит формирование новой костной ткани (оболочки).
У детей чаще всего отмечают поражение метафизов трубчатых костей (бедренной, большеберцовой и плечевой). У взрослых также может развиться остеомиелит позвоночника.
В 90% случаев в роли возбудителя остеомиелита выступает Staphylococcus aureus, реже — Streptococcus pyogenes (4%), Haemophilus influenzae (4%), Escherichia coli, Mycobacterium tuberculosis и микроорганизмы родов Salmonella и Brucella. У пациентов с серповидно-клеточной анемией чаще всего диагностируют сальмонеллёзную этиологию заболевания.
Клинические признаки остеомиелита. У пациентов отмечают гипертермию и болевой синдром, причём у некоторых из них (особенно в молодом возрасте) боль чётко не локализована. Дети часто перестают двигать поражённой конечностью (псевдопаралич). При прогрессировании заболевания наблюдают отёчность мягких тканей, сопровождающуюся образованием полостей.
При отсутствии необходимого лечения и поздней диагностики возникают патологические переломы. Кроме того, повышается риск развития хронической формы остеомиелита. Очень часто очаги острой или хронической инфекции возникают вокруг инородных тел (хирургические нитки, осколки при травме).
Диагностика остеомиелита. Изменения, определяемые при радиологических исследованиях, возникают только на поздних стадиях болезни, когда происходит деминерализация костей. Сцинтиграфия позволяет обнаружить инфекцию, но не дифференцировать инфекционный и воспалительный процессы. Наиболее чувствительный метод — позитронно-эмиссионная томография с использованием фтордеоксиглюкозы (ФДГ-ПЭТ). Большое значение имеет посев образцов крови пациента, хотя на ранних стадиях инфекции результат может быть отрицательным. Для идентификации возбудителя и определения его чувствительности к антибиотикам осуществляют посев гноя, отобранного при помощи иглы или прямой биопсии.
Лечение остеомиелита. Основной метод лечения — дренирование и иссечение секвестра. Эмпирическую антибиотикотерапию (флуклоксациллин и фузидовая кислота) необходимо начинать как можно быстрее, не дожидаясь результатов посева, так как в большинстве случаев заболевание вызывают стафилококки и стрептококки. Другие препараты (ципрофлоксацин) назначают при выделении чистой культуры сальмонелл или подозрении на сальмонеллёзную инфекцию у пациентов с серповидно-клеточной анемией. Лечение продолжают до очевидного выздоровления и исчезновения признаков воспаления (около 6 нед).
При неправильном лечении, а также после хирургической операции или травмы болезнь переходит в хроническую форму. С внедрением в клиническую практику протезирования у пожилых людей всё чаще обнаруживают хронический остеомиелит, связанный с контаминацией протезов слабовирулентными микроорганизмами (коагулаза-отрицательными стафилококками).
У 50% больных возбудителем становятся Staphylococcus aureus, в остальных случаях чаще — грамотрицательные бактерии (рода Pseudomonas, Proteus и Е. coli). Основные симптомы — постоянный болевой синдром, отёк, деформация тканей и хронические выделения из свищей. Для диагностики необходимо выполнить посев гноя, отобранного в асептических условиях. Залогом эффективного лечения считают правильно подобранную антибактериальную терапию и успешное выполнение хирургического вмешательства. При возникновении инфекции в месте установки протеза его необходимо удалить (для эффективности лечения).
Гнойный артрит обычно возникает на фоне бактериемии, при этом в 95% случаев возбудителем являются S. aureus и S. pyogenes. Кроме того, в этиологии заболевания участвуют кишечные бактерии, сальмонеллы, бруцеллы, Neisseria gonorrhoeae, Н. influenzae, Borrelia burgdorferi, Pasteurella и M. tuberculosis. Чаще происходит поражение крупных суставов (например, коленного), но нередко отмечают инфекции плечевого, тазобедренного, голеностопного, локтевого и запястного суставов.
Очень часто заболевание возникает при протезировании суставов, когда во время операции или в результате гематогенного распространения на протезе развиваются микроорганизмы, входящие в состав микрофлоры кожи (обычно S. aureus или Staphylococcus epidermidis). Источник инфекции может быть на удалённом расстоянии от места развития артрита.
Клинические признаки гнойного артрита. У детей болезнь начинается с внезапного повышения температуры, возникновения боли и отёчности, затрудняющих движения в поражённом суставе. У взрослых артрит может развиваться постепенно. В ряде случаев в анамнезе есть указания на заболевания мочевыводящих путей или сальмонеллёз. Другие характерные симптомы — развитие целлюлита или появление сыпи (например, сыпь при гонококковой инфекции).
Перед установлением диагноза необходимо исключить такие заболевания, как ревматоидный артрит, остеоартрит, подагра, псевдоподагра и реактивный артрит. Для диагностики выполняют пункцию сустава. Проводят бактериологическое исследование суставной жидкости (окраска по Граму), возможно повышение количества лейкоцитов. Результаты посева оценивают через 48 ч. При подозрении на бруцеллёз для посева отбирают образцы костного мозга пациента.
Лечение следует начинать с внутривенного введения антибиотиков, эффективных в отношении определённого или предполагаемого возбудителя. Затем продолжают курс антибактериальной терапии (приём препаратов внутрь) до 6 нед. Иногда необходима пункция и промывание сустава.
Некоторые вирусы (например, вирус краснухи, паротита и гепатита В) могут стать причиной артрита. Артрит, вызванный вирусом краснухи (чаще наблюдается у женщин), развивается через несколько дней после возникновения сыпи. Некоторые альфавирусы способны вызывать тяжёлые заболевания костей и суставов. Иногда артрит возникает вследствие иммунной реакции на возбудителя в периоде реконвалесценции некоторых инфекционных заболеваний (например, после менингококковой инфекции, шигеллёза или хламидиоза). При хламидиозе возможно развитие синдрома Рейтера — сочетание увеита и артрита.
Суставные протезы могут подвергнуться микробной контаминации во время операции и при гематогенном распространении инфекции. Возбудителями обычно становятся низковирулентные микроорганизмы (например, S. epidermidis). Тяжёлые последствия наблюдают в результате инфекции, вызванной S. aureus (особенно его метициллинрезистентны-ми штаммами). Для лечения назначают внутривенное введение антибактериальных препаратов (по результатам исследования чувствительности микроорганизмов к антибиотикам).
В связи с развитием инфекции суставной протез необходимо удалить, при этом следует соблюдать меры предосторожности для недопущения распространения инфекции. Пациентам, которым предстоит протезирование суставов, назначают курс профилактической антибиотикотерапии препаратами, эффективными в отношении S. aureus.

Кость – это твердое образование в человеческом теле, которое является составной частью скелета. Болезни костей могут появляться как у взрослых, так и у детей. Кости нуждаются в постоянной подпитке витаминами и минералами. При нарушении этого процесса возможно развитие заболеваний костных структур или полное их разрушение.
Причины болезней костей
Кости выполняют важную роль в организме. Они защищают внутренние органы и мягкие ткани от повреждений, являются составляющей частью опорно-двигательного аппарата. Это самые крепкие структурные элементы скелета, выдерживают вес всего тела, но даже они подвергаются болезням.
Причины:
- врожденные пороки опорно-двигательного аппарата;
- возрастные дегенеративные изменения;
- лишний вес;
- травмы;
- чрезмерные перегрузки;
- эндокринные нарушения;
- несбалансированное питание, дефицит витаминов и микроэлементов, в частности, кальция и фосфора;
- инфекционные заболевания;
- воспалительные болезни суставов или мышечно-связочного аппарата;
- малоподвижный образ жизни, в результате чего нарушается питание и кровообращение, атрофируются мышцы;
- частые переохлаждения;
- наследственная предрасположенность;
- злокачественная или доброкачественная опухоль.
Частой причиной болезней костей человека становятся инфекционные сердечные заболевания, например, эндокардит.
Заболевания костей часто сопровождаются поражением суставов. В большинстве случаев болезни вызваны травмами.
Симптомы
Признаки зависят от вида заболевания. Воспалительно-инфекционные болезни сопровождаются выраженными местными и общими симптомами. Может повышаться температура тела, появляться озноб, лихорадка, головная боль, тошнота, возникать боль в пораженном участке, припухлость, отечность.
Также костные болезни проявляются скованностью и ограниченностью подвижности. Кости деформируются, может меняться осанка и походка, появляется хромота.
Болевые ощущения на начальной стадии носят умеренный характер, усиливаются после физических нагрузок. По мере развития патологии боль не покидает пациента даже в состоянии покоя.
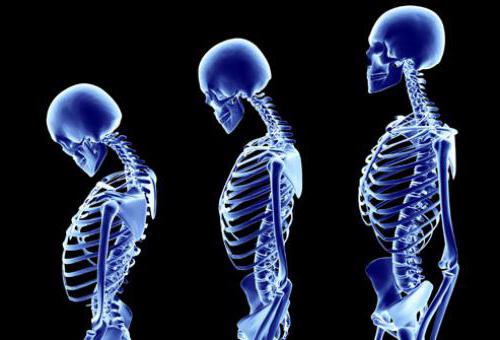
При дегенеративно-деструктивных поражениях, например, в результате остеопороза появляются такие симптомы – уменьшение роста, разная длина конечностей, самопроизвольные переломы.
Основные заболевания
Все костные болезни можно сгруппировать в такие группы:
- воспалительно-инфекционного характера;
- посттравматические;
- врожденные;
- метаболические.
Наиболее распространены первые две группы.
Воспалительно-инфекционные заболевания вызваны инфекцией. Она может попасть в костную структуру через кровь или непосредственно во время травмы. Наиболее тяжелым заболеванием из этой группы является остеомиелит.
Посттравматические болезни чаще возникают вследствие трещин и переломов костей. Вероятность повреждения костной структуры возрастает при недостатке питательных веществ, в результате чего она истончается и становится менее прочной.
Открытые травмы могут стать вратами для проникновения инфекций, а закрытые приводят к нарушению обменных процессов и воспалению.
Метаболические болезни вызваны дефицитом витамина D и кальция. Распространенными является остеопороз и остеомаляция. Из-за неполноценного питания костной ткани и нарушения микроциркуляции возникает некроз костной ткани.
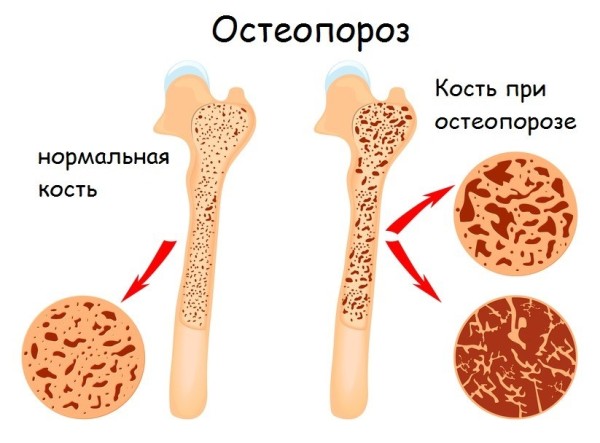
Встречаются такие костные болезни:
- Остеохондроз – дистрофия костных и хрящевых тканей.
- Кифоз, сколиоз или лордоз — искривление позвоночного столба.
- Артрит – воспаление суставов, которое приводит к разрушению костной ткани.
- Артроз – разрушение суставных сочленений и костей.
- Остеоартроз – дегенеративно-дистрофические изменения, которые чаще затрагивают бедренную, тазобедренную кость, голени.
- Ревматоидный артрит – ревматическое поражение.
- Болезнь Педжета (остреодистрофия) – Данное заболевание развивается при нарушении восстановления костных тканей, в результате чего деформируются мелкие и крупные кости. Другое название — деформирующий остеит.
- Туберкулез костей – воспалительно-дистрофический процесс после перенесенного туберкулеза легких.
- Остеомиелит – это гнойно-некротическое заболевание. Оно является наиболее опасным, сопровождается большим количеством осложнений, приводит к инвалидности и даже смерти пациента. Остеомиелит вызван инфекцией, которая проникает в костные структуры из отдаленных инфицированных очагов через кровь, в результате травмы или оперативного вмешательства.
- Остеопороз – снижение плотности и повышение ломкости кости. Это хроническое обменное заболевание, возникающее на фоне других патологических процессов.
- Синостоз – это сращение нескольких костей друг с другом. Он бывает физиологическим и патологическим.
Наибольшую опасность несет миеломная болезнь. Раковые клетки проникают в костные структуры с током крови. Чаще болезнь встречается у людей в возрасте после 40 лет.
Любое заболевание костей может спровоцировать осложнения. Например, остеохондроз без лечения приводит к радикулиту, миозиту, сколиозу и спондилезу.
Какой врач лечит болезни костей?
Лечением костных болезней может заниматься травматолог, ортопед, ревматолог, вертебролог и хирург. Выбор специалиста зависит от специфики заболевания.
Общие принципы лечения
Любое заболевание костной структуры может привести к достаточно тяжелым последствиям. От своевременной диагностики и качественного лечения зависит то, не утратит ли пациент трудоспособность или способность самостоятельно передвигаться.
Лечение зависит от этиологии происхождения болезни и степени ее тяжести. В большинстве случаев терапия проходит в стационаре. Пораженной части тела нужен полный покой, важно полностью разгрузить больную кость. Для этого используются специальные ортопедические приспособления.

Лечение комплексное, применяются такие консервативные методики:
- Медикаментозное лечение:
- антибактериальные средства (если воспалительный процесс вызван инфекцией);
- анальгетики для уменьшения болевого синдрома;
- нестероидные противовоспалительные средства и гормональные препараты (при тяжелом течении);
- антиагреганты и антикоагулянты для нормализации кровообращения;
- хондпротекторы для восстановления хрящевой ткани;
- витаминотерапия (прием препаратов, содержащих кальций и витамин D).
- Физиотерапевтические процедуры. Грязелечение, лазеротерапия, магнитотерапия, аппликации парафина и другие.
- Массаж и мануальная терапия.Особенно эффективно иглоукалывание.
- ЛФК.Помогает нормализовать кровообращение, укрепить мышцы и уменьшить болевой синдром.
- Соблюдение диеты. Важно подобрать сбалансированный рацион. Полезно употреблять продукты с высоким содержанием желатина и кальция. Потребление соли и сахара нужно ограничить.
Оперативное лечение применяется при разрушении кости. Наиболее распространенным видом оперативного вмешательства является эндопротезирование.
Медикаментозное лечение направлено только на устранение симптомов и торможение дальнейшего разрушения, но терапия будет не эффективна, если не устранить причину патологии. На период терапии важно придерживаться профилактических мер. Не поднимать более 5 кг и не переутомляться физически.
Важную роль в лечении костных болезней играет возраст пациента. Чем старше человек, тем медленнее процесс восстановления.
Малые формы нагноения
К малым формам нагноения относятся локальные очаги слабовирулентной инфекции в области послеоперационных ран (источники — гематома, асептический краевой некроз травмированных мягких тканей, лигатуры, инородные тела), околоспицевых ран (постоянная микротравматизация, повторные микробные инвазии), инъекционных ран, пролежней от избыточного давления костными отломками изнутри, гипсовыми повязками снаружи. Повышение обсемененности раны (содержание микробных тел свыше 10 5 на 1 г ткани) является решающим фактором в развитии нагноения. У большинства больных эти осложнения развиваются в ранние сроки — до 1 мес. с момента операции, но могут возникать и позднее. Несвоевременное и нерадикальное лечение малых форм нагноения ведет к развитию тяжелых гнойных процессов — абсцессов, флегмон, остеомиелита.
Признаки. Пациенты жалуются на местные интенсивные боли в первые 2 сут после операции или травмы, выявляются выраженная отечность, признаки общей интоксикации (токсико-резорбтивная лихорадка с подъемами температуры по вечерам до 38—40 °С, тахикардия, тахипноэ, озноб). Характерны жалобы на головную боль, бессонницу, потливость, раздражительность, повышенную утомляемость, тягостные, неприятные ощущения без определенной локализации. На тяжелую интоксикацию указывают апатия, депрессия, появление зрительных и слуховых галлюцинаций. В крови обнаруживаются стойкая анемия, лейкоцитоз, нейтрофильный сдвиг в лейкоцитарной формуле влево, лимфоцитопения, моноцитоз, повышение СОЭ. Гематомы могут вскрыться самопроизвольно в течение 1 нед. после появления клинических признаков, однако удалять их необходимо хирургическим путем в более ранние сроки. Инфекционных осложнений следует ожидать после продолжительных операций (более 1 1 /2 ч), выраженной операционной кровопотери (более 0,5 л), травматичных вмешательств, применения биологических и синтетических материалов, при наличии сопутствующих заболеваний (диабет, респираторные, хронические желудочно-кишечные заболевания, стоматит, кариес и др.).
Лечение послеоперационных гематом должно быть ранним, комплексным, радикальным. На фоне активной детоксикации под общим обезболиванием широко вскрывают гематому (после предварительного ее контрастирования растворами метиленового синего или бриллиантового зеленого), проводят тщательную ревизию раны, ориентируясь по окрашенным тканям, удаляют нежизнеспособные ткани, полость раны обильно промывают растворами антисептиков, обрабатывают ультразвуком, облучают лазером, вакуумируют. Вопросы сохранения или удаления конструкций (стержней, шурупов, пластин, эндопротезов) решают индивидуально. Рану зашивают наглухо после иссечения краев с оставлением дренажей для активного дренирования и проточного промывания в течение 1—2 нед. В послеоперационном периоде проводят активное антибактериальное, общеукрепляющее лечение. До заживления раны конечность иммобилизуют гипсовой лонгетой.
Лечение воспаления околоспицевых ран проводят по правилам гнойной хирургии. При первых же признаках (отек, покраснение, боль, повышение местной температуры) кожу и подкожную клетчатку вокруг спицы инфильтрируют новокаином с антибиотиками и рассекают продольно не менее чем на 3 см. Рану обрабатывают растворами антисептиков и засыпают в нее порошкообразные сорбенты (гелевин, уголь), а при их отсутствии вводят марлевые тампоны с гипертоническим (10 %) раствором натрия хлорида, которые меняют два раза в день. Обычно в течение 2 сут воспалительный процесс купируется, рана заживает к 7—8-му дню. Если ликвидировать воспаление мягких тканей за 2—3 дня не удается, появляются гнойные выделения из раны и общая реакция организма, то спицу удаляют и производят широкое дренирование через оба спицевых кожных отверстия. Назначают общее и местное антибактериальное лечение, УФО, лазеро- и магнитотерапию.
Лигатурные свищи проявляются после вскрытия скудными, но упорными серозно-гнойными выделениями, могут самопроизвольно закрыться после отхождения нити. Являясь потенциальной причиной развития тяжелых гнойных процессов, лигатурные свищи требуют раннего хирургического вмешательства. Обязательны рентгенологические исследования с контрастированием и прокрашивание свищевых ходов перед операцией.
Профилактика гнойных осложнений открытых переломов. Первичная хирургическая обработка раны должна быть проведена в течение 4—6 ч после травмы. Каждый час отсрочки оперативного вмешательства увеличивает вероятность развития нагноения и остеомиелита. Обработка основных костных фрагментов заключается в механической очистке их концов, удалении из костномозговых каналов пробок, состоящих из костных осколков и размозженных мягких тканей, промывании костной раны большим количеством растворов антисептиков с воздействием ультразвука. Мелкие осколки обычно удаляют, средние и крупные, не связанные с мягкими тканями, извлекают, очищают, помещают на несколько минут в насыщенный раствор антисептиков, а затем — в изотонический (0,9 %) раствор натрия хлорида с антибиотиками (например, 2 млн ЕД канамицина на 100 мл раствора).
После репозиции и фиксации основных фрагментов осколки укладывают так, чтобы мышцы полностью изолировали их от поверхностных тканей. Для этого можно использовать и миопластику. Осколки, связанные с мягкими тканями, обрабатывают так же, как и основные костные фрагменты. Крупные свободно лежащие осколки целесообразно сразу помещать в неповрежденную мышечную ткань (лучше в области проксимального основного фрагмента), а через 2—4 нед. транспортировать их с помощью аппарата по методике Г. А. Илизарова к месту перелома или использовать при восстановительной операции, проводимой в благоприятных для больного условиях. Ошибкой является укладывание костных осколков, свободных от надкостницы, на прежнее место в области перелома, так как такие осколки, не снабжаемые кровью, омертвевают и превращаются в секвестры. Уникальную возможность устранения дефектов костей и мягких тканей, а также восстановления анатомии и функции поврежденных конечностей дают методы Г. А. Илизарова. При этом рану необходимо закрыть местными кожными, кожно-подкожно-фасциальными лоскутами. При размозжении мягких тканей показано приточно-отточное промывание послеоперационной раны в течение 1—2 нед., при отсутствии размозжения тканей достаточно активного дренирования в течение 48 ч. До операции, во время и после нее (в течение 2 сут) необходимо проводить антибактериальное лечение. Наиболее эффективны гентамицин, оксациллин, линкомицин, цефазолин, цефуроксим, амоксициллин/клавуланат, ампициллин/сульбактам.
Остеомиелит
Остеомиелит костей конечностей. Местные причины остеомиелита, осложняющего течение переломов, могут быть первичными и вторичными. К первичным причинам относится возникновение одного или нескольких открытых переломов с обширной зоной повреждения. Существенную роль играют величина и характер микробного загрязнения раны, образование свободных костных осколков, выстояние концов костных фрагментов, лишенных на большом протяжении надкостницы, а также первичное нарушение кровообращения вследствие разрушения или сдавления окружающих мягких тканей.
Вторичные причины возникают в результате нагноения по ходу костномозговой полости и гибели костного мозга, некроза концов костных отломков, обнажения кости вследствие некроза кожи и мышц, вторичных регионарных расстройств кровообращения в зоне перелома из-за отека, тромбоза, лимфостаза, внешнего сдавления гипсом или другими средствами иммобилизации (рис. 1).
Рис. 1. Посттравматический остеомиелит: а — схема посттравматического остеомиелита: 1 — дефекты мягких тканей; 2 — обнажение и скелетирование концов костных отломков; 3 — инородные тела; 4 — превращение свободных костных осколков в секвестры; 5 — вторичное омертвение и секвестрация концов основных фрагментов в плохо дренируемой гнойной полости; 6 — распространение гнойного процесса по ходу внутрикостных фиксаторов; 7 — вторичное омертвение кости в результате нарушения питания (некроз мягких тканей; тромбоз питающей кость артерии); б — рентгенограмма нижней трети голени при остеомиелите; в — фистулография нижней трети голени при остеомиелите; г — КТ нижней трети голени при остеомиелите
Частота развития послеоперационного остеомиелита в настоящее время значительно выросла, особенно при внутреннем остеосинтезе множественных переломов, что можно объяснить пониженной резистентностью организма тяжело пострадавших от политравм по отношению к микроорганизмам.
Так называемый спицевой остеомиелит при одиночных переломах наблюдается редко. Чаще всего он возникает при проведении спицы через бугор пяточной кости, редко — при проведении ее через бугристость большеберцовой кости. Тяжелый распространенный остеомиелитический процесс у ослабленных больных может возникнуть в мета-эпифизе бедренной кости при нагноении тканей вокруг спицы (рис. 2). В результате у больных могут образоваться большие гнойные полости, для замещения которых местных материалов может оказаться недостаточно.
Рис. 2. Схема спицевого остеомиелита: а — воспалительная инфильтрация мягких тканей; б — образование флегмоны вокруг спицы; в — образование гнойного затека; г — некроз костной ткани по ходу спицы с образованием мелких секвестров (в том числе и трубчатых); д — распространение гнойного воспаления по костномозговому каналу, развитие остеомиелита
Значительно чаще (11,2 % случаев) отмечается развитие остеомиелита при использовании аппаратов наружной фиксации. Спицы, соединяющие кость с наружными элементами крепления, являются потенциальными воротами для проникновения инфекции в ткани, в том числе и в костный мозг.
Для выявления очагов некроза с успехом применяют различные виды рентгенографии: прицельные снимки с увеличением изображения, снимки с зондом в свищах и фистулографией. Обязательна рентгенография с захватом всего массива мягких тканей для выявления отторгающихся секвестров и распространения свищевых лабиринтов (при фистулографии). Диагностические возможности значительно расширяет компьютерная томография. Окончательный диагноз остеомиелита может быть поставлен при сочетании наличия незаживающих свищей или периодических обострений гнойного воспаления тканей с соответствующей рентгенологической картиной (наличие полостей в костях или секвестров).
Лечение острых форм остеомиелита заключается в широком вскрытии абсцессов и затеков гноя в мягкие ткани с достаточным дренированием и обеспечением оттока гноя под действием силы тяжести. Окончательное лечение заключается в радикальной хирургической обработке очага остеомиелита с последующей мышечной и костной пластикой.
Упорное течение остеомиелитического процесса заставляет хирургов искать новые и совершенствовать известные средства и методы воздействия как местного, так и общего характера. Большое внимание в последние годы уделяется костной пластике остеомиелитических полостей, пломбировке полостей искусственными материалами с антибиотиками, длительному промыванию полостей антисептическими и электрохимически активированными растворами, применению оксигенобаротерапии, избирательного антибактериального лечения и иммунотерапии, использованию методов гравитационной хирургии.
Абсцесс Броди — ограниченный гематогенный остеомиелит, имеющий вид солитарного абсцесса кости (рис. 3, а). Полость абсцесса заполнена грануляциями, гноем или серозной жидкостью, окружена пиогенной оболочкой. Прилежащие участки кости склерозированы, надкостница утолщена.
Причины: инфицирование гематогенным путем, основной возбудитель — золотистый стафилококк. Чаще наблюдают у юношей.
Рис. 3. Абсцесс Броди (а) и остеомиелит Гарре (б)
Признаки. Локализация — метаэпифизы большеберцовой, лучевой костей, бедренной и плечевой костей. Клинически характеризуется длительным многолетним течением с редкими обострениями без выраженного повышения температуры тела. Больные жалуются на боль, усиливающуюся по ночам. Над абсцессом ткани болезненны, утолщены, кожа умеренно гиперемирована. На рентгенограмме видно круглое или овальное резко ограниченное очаговое разрежение, окруженное склеротическим ободком, иногда с небольшим секвестром в центре.
Лечение. Может наблюдаться самопроизвольное излечение, но может сформироваться поднадкостничный абсцесс (проявляется острым воспалением и чрезмерно сильной болью) с прорывом гноя в мягкие ткани и через кожу наружу с образованием свищей. Лечение хирургическое.
Склерозирующий остеомиелит Гарре — результат воспалительного процесса в длинных трубчатых костях (чаще в большеберцовой), который приводит к утолщению кости — остеосклерозу — и облитерации костномозговой полости (рис. 3, б). Характеризуется вялым течением без острых проявлений, в поздних стадиях процесса появляется распирающая боль в кости, особенно ночью, при незначительном повышении температуры тела, болезненна глубокая пальпация пораженной кости. Свищи не образуются.
Болезнь длится в среднем 6-8 лет. По клинической картине может напоминать саркому. На рентгенограмме выявляется веретенообразное утолщение кости со склерозированием коркового слоя, на отдельных участках — облитерация костномозговой полости.
Остеомиелит позвоночника. Причины: открытые и огнестрельные переломы, ортоградное метастазирование при инфекционных заболеваниях (стоматит, тонзиллит, грипп и др.).
Признаки. Выявляются клиническая картина общей интоксикации организма, болевой синдром в пораженном отделе позвоночника, вынужденное (противоболевое) положение туловища (анталгическая поза), резкое ограничение подвижности позвоночника, местная резкая болезненность при постукивании по остистому отростку пораженного позвонка и при сдавливании позвоночника по оси. В зависимости от локализации гнойных затеков боли могут иррадиировать взагрудинную область (симптоматика перикардита), живот (симптоматика перитонита), крестец (симптоматика псоита), тазобедренные суставы (симптоматика коксита).
Наличие корешковых болей и парестезии помогают уточнить локализацию патологического очага. Асимметричное напряжение мышц спины указывает на локальное скопление гноя.
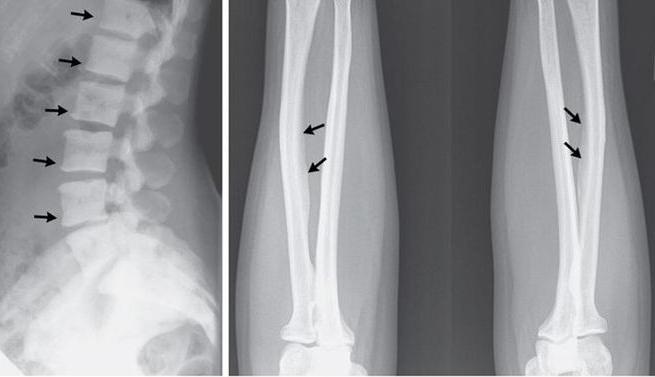
На рентгенограммах определяются деструкция и клиновидная деформация тела позвонка с кифотической и сколиотической деформацией позвоночника (рис. 4).
Рис. 4. Остеомиелит позвоночника
Уточняют диагноз после фистулографии (при свищевой форме) и особенно после компьютерной томографии и МРТ.
Лечение оперативное в сочетании с мощным антибактериальным и общеукрепляющим лечением. При открытом течении показано вскрытие гнойного затека (абсцесса, флегмоны) и активное дренирование с проточным промыванием полостей в мягких тканях и очага остеомиелита. При хроническом течении выполняют радикальную обработку остеомиелитического очага в позвонке с последующей костной или мышечной аутопластикой.
Стабилизацию позвоночника осуществляют с помощью различных методик, нередко и заднего спондилодеза.
Остеомиелит таза. Причины: ушибы и переломы таза с повреждением внутренних органов, открытые и огнестрельные переломы, ортоградное метастазирование при воспалительных заболеваниях половых и других внутритазовых органов, гнойничковых поражениях кожи, фурункулезе, тонзиллите, а также при септических состояниях различной этиологии.
Чаще поражаются подвздошная кость, крестцово-подвздошное сочленение, реже — лобковая и седалищная кости.
Признаки. Отмечаются подострое и хроническое развитие болезни, тупые боли в подвздошной, ягодичной областях, в бедре, тазобедренном суставе или во всей половине таза с иррадиацией в крестец, поясницу, в нижнюю область живота. Боли периодически усиливаются, вынуждая больных лежать в необычной позе.
При хроническом течении болевой синдром усиливается при ходьбе (выражена хромота), приседаниях, наклонах туловища. Выявляются положительные симптомы, характерные для переломов костей таза. Скопление гноя, флегмоны проявляются в виде опухолевидных образований по внутренней или наружной поверхности вдоль подвздошного гребня, в области ягодиц, поясницы, паха, верхней трети бедра. Прорыв флегмоны и формирование свищей облегчают диагностику.
Различное расположение гнойных затеков создает пеструю клиническую картину, отдельные симптомы которой могут быть похожи на другие патологические состояния (аппендицит, ревматизм, коксит). Определенную помощь в диагностике могут оказать исследования per rectum и per vaginam. Частыми осложнениями являются анкилоз тазобедренного сустава и укорочение ноги на стороне поражения. Деструктивные изменения костей таза на рентгенограммах (рис. 5) сходны с таковыми при туберкулезных поражениях, что требует проведения специфических проб. Диагноз и распространение процесса уточняют термографическими исследованиями и особенно компьютерной томографией и МРТ.
Рис. 5. Остеомиелит таза: а — рентгенография; б — компьютерная томография; в — фистулография
Лечение. В острой стадии необходимо вскрыть абсцесс (флегмону) и активно дренировать гнойную полость с применением постоянного промывания растворами антисептиков.
Окончательный лечебный комплекс включает ликвидацию очага остеомиелита, антибактериальную и иммунотерапию, общеукрепляющие средства.
Радикальную обработку очага остеомиелита с резекцией пораженной кости таза выполняют в хронической стадии, не ранее 6 мес. после стойкого заживления свищей. Образующиеся полости в костях и мягких тканях заполняют аутопластическим (кость, мышца на питающей ножке) или аллогенным (деминерализованные костные трансплантаты, биомасса из деминерализованной костной ткани и др.) материалом.
Ортопедическое лечение направлено в основном на устранение порочных положений нижних конечностей и улучшение опорно-двигательной функции больных.
Активно используют электролечение, магнито- и ультразвуковую терапию, местное и общее УФО, УФО крови, облучение лазером, гемосорбцию, баротерапию.
Пиогенные артриты
Причины: открытые внутри- и околосуставные переломы, воспалительные процессы в околосуставных тканях, остеомиелит сочленяющихся костей.
Признаки: внезапные острые боли в области сустава, нарушение его функции, вынужденная (болевая) сгибательная контрактура, увеличение в объеме, признаки выпота, местное повышение температуры, гиперемия, клиническая картина общей интоксикации организма. Получение при пункции сустава гнойного выпота подтверждает диагноз.
Лечение. При подозрении на развитие гнойного артрита больному иммобилизуют конечность, вводят обезболивающие препараты и направляют его санитарным транспортом в стационар.
В поликлинических условиях лечат больных с гнойными артритами межфаланговых суставов.
Неоперативное лечение включает иммобилизацию сустава, лечебные пункции с удалением гнойного экссудата и промыванием суставной полости растворами антисептиков, антибиотиков, ферментов. Обязательно проведение общего антибактериального лечения.
При прогрессировании гнойного процесса производят широкую артротомию и хирургическую санацию, при показаниях — резекцию суставных концов, ампутацию конечности.
Последующая реабилитация направлена на устранение контрактур и восстановление опорно-двигательной функции конечности (ЛФК, массаж, механотерапия, физические методы лечения).
Читайте также:


