Что такое цитомегаловирусный энцефалит
Цитомегаловирусная инфекция (ЦМВИ) наиболее часто возникает у пациентов с нарушениями иммунологического статуса, например, у ВИЧ-инфицированных или на фоне иммуносупрессивной терапии пациентов, перенесших операции трансплантации органов. Поражение ЦНС является наиболее редкой формой ЦМВИ, но с наиболее неблагоприятным прогнозом. В случае ЦМВ энцефалита или миелита специфическое лечение необходимо начинать как можно быстрее. На настоящее время не существует международно признанных подходов к лечению, международные руководства рекомендуют ганцикловир и фоскарнет в качестве препаратов выбора. Они обладают сходной эффективностью и оба хорошо проникают в ЦНС, однако имеющихся на настоящий момент данных контролируемых клинических исследований недостаточно для окончательных выводов об эффективности подобной терапии недостаточно.
В группу риска в отношении развития цитомегаловирусной инфекции входят ВИЧ-инфицированные, пациенты, перенесшие трансплантацию органов, костного мозга или клеток периферической крови. У этих пациентов в состоянии иммуносупрессии может проявиться латентная ЦМВИ, однако чаще клиническая картина развивается при первичном инфицировании. При этом могут поражаться самые разные органы, причем инфекция ЦНС занимает последнее место по частоте возникновения.
Формы проявления цитомегаловирусной инфекции с поражением ЦНС могут быть различны. Она может проявляться энцефалитом, менингоэнцефалитом, вентрикулоэнцефалитом и миелорадикулитом. Прогноз зависит от клинических проявлений, так, при миелитах он носит более благоприятный характер, чем в случае энцефалита.
Изучение эффективности и безопасности противовирусных препаратов для лечения цитомегаловирусной инфекции до настоящего времени проводилось только в рамках клинических исследований у пациентов с ЦМВ ретинитами и колитами, так как число пациентов с диагнозом ЦМВ инфекции ЦНС, установленным на ранней стадии заболевания либо прижизненно, невелико.
Изучаемые противовирусные препараты для специфической терапии цитомегаловирусной инфекции (ганцикловир, фоскарнет и цидофовир) обладают вирусостатическим действием, а поэтому не вызывают элиминации вируса, репликация которого может восстанавливаться после окончания курса терапии.
Известно, что ганцикловир эффективен у пациентов с ВИЧ-ассоциированными ЦМВ ретинитами и колитами. Кроме того, препарат предотвращает манифестацию инфекции у пациентов после трансплантации. При этом у некоторых штаммов ЦМВ отмечается резистентность к ганцикловиру, которая может встречаться и при отсутствии предшествующего лечения данным препаратом. Фоскарнет обладает сходной эффективностью при ЦМВ ретинитах и ЦМВ антигенемии после аллогенного замещения периферической крови. Оба препарата хорошо проникают через ГЭБ и обнаруживаются в спинномозговой жидкости в концентрациях 27-64% и 13-68% от их содержания в плазме крови, соответственно.
Результаты исследований показывают, что названные препараты могут быть эффективны в качестве моно- или комбинированной терапии для лечения ЦМВ миелитов и энцефалитов у пациентов с иммуносупрессией в 74% случаев, но при этом средняя продолжительность жизни пациентов после постановки диагноза ЦМВ поражения ЦНС составляет всего лишь около 3 месяцев. В целом, наряду с заметным улучшением состояния пациентов с ЦМВ инфекцией ЦНС, прогноз в большинстве случаев неблагоприятен, особенно это характерно для ВИЧ-инфицированных пациентов.
Цидофовир - новейший противовирусный препарат с активностью против ЦМВ, который по результатам клинических исследований оказался эффективным для лечения поздних и рецидивирующих ЦМВ ретинитов. Соотношение концентраций данного препарата в плазме и в ликворе в настоящее время не известно.
Специфическую терапию при энцефалитах и миелитах необходимо начинать по возможности быстро. В соответствии с рекомендациями Международного общества по СПИДу и Европейской экспертной группы, лечение ВИЧ-инфицированных пациентов с ЦМВ поражением ЦНС необходимо начинать с назначения ганцикловира и фоскарнета, так как они хорошо проникают в ЦНС и в целом эффективны.
Выбор между ганцикловиром и фоскарнетом определяется показателями анализа крови пациентов и состоянием функции почек. Комбинированную терапию данными препаратами целесообразно назначать пациентам, получавших ранее противовирусную терапию, а также в случаях прогрессирования заболевания на фоне монотерапии одним из препаратов. Фоскарнет назначают в/в при выраженной нейтропении или тромбоцитопении, а ганцикловир показан пациентам с нарушениями функции почек, а также получающим сопутствующую терапию гепатотоксичными препаратами. Пациентам, ранее получавшим противовирусную терапию, направленную против ЦМВ, показано назначение комбинации ганцикловира с фоскарнетом из-за возможности у них инфекции резистентными штаммами ЦМВ.
Цидофовир был предложен в качестве препарата второго ряда при неэффективности лечения комбинацией ганцикловира с фоскарнетом. На сегодняшний день этот препарат еще недостаточно изучен и его применение окончательно не одобрено.
В настоящее время проводятся исследования новых противовирусных препаратов для лечения цитомегаловирусной инфекции, таких как валганцикловир, томегловир, марибавир и др.
Наряду с применением препаратов, активных против ЦМВ, у ВИЧ-инфицированных пациентов требуется и высокоактивная антиретровирусная терапия, которая не только действует на ВИЧ, но и улучшает прогноз благодаря восстановлению нарушенных иммунологических показателей. Иммунокомпетентным пациентам с поперечным миелитом показано назначение короткого курса кортикостероидов.
Поддерживающая терапия назначается при улучшении или стабилизации процесса и продолжается до восстановления иммунологических показателей (содержание CD4 клеток >100-150/мл в течение 6 месяцев) у пациентов с ВИЧ или до отмены иммуносупрессивных препаратов у пациентов, перенсших трансплантацию органов. Необходимость проведения поддерживающей терапии у иммунокомпетентных пациентов в настоящее время не изучена.
Cytomegalovirus infection of the CNS is most common in immunocompromised patients.
цитомегаловирус, ЦМВ, цитомегаловирусная инфекция, ЦМВИ, поражение центральной нервной системы (ЦНС), противовирусная терапия, ВИЧ-инфицированные пациенты, пациенты с иммунодефицитами, ганцикловир, фоскарнет
Рубрики
- Бактериальные инфекции (41)
- Биохимия (5)
- Вирусные гепатиты (12)
- Вирусные инфекции (43)
- ВИЧ-СПИД (28)
- Диагностика (30)
- Зооантропонозные инфекции (19)
- Иммунитет (16)
- Инфекционные заболевания кожи (33)
- Лечение (38)
- Общие знания об инфекциях (36)
- Паразитарные заболевания (8)
- Правильное питание (41)
- Профилактика (23)
- Разное (3)
- Сепсис (7)
- Стандарты медицинской помощи (26)

Цитомегаловирусная инфекция — широко распространенная вирусная инфекция, которая характеризуется многосторонними проявлениями от бессимптомного течения до тяжелых генерализованных форм с поражением внутренних органов и центральной нервной системы (ЦНС). Вирусные энцефалиты составляют 20-30% инфекционных поражений центральной нервной системы (ЦНС). Среди спорадических энцефалитов герпесвирусами обусловлено 64%.
При отсутствии специфической этиотропной терапии летальность от герпесвирусных энцефалитов может превышать 70-90% и только 2,5% таких пациентов полностью выздоравливает. Герпесвирусные инфекции стали одной из ведущих медико-социальных проблем на западе и приобретают общегосударственное значение у нас. Сегодня более половины детей, которые умирают на втором полугодии жизни, практически четверть реципиентов внутренних органов и треть больных СПИДом страдают клинически манифестной ЦМВ-инфекцией.
Этиология.
ЦМВ — ДНК-содержащий бета-вирус семьи Негреsvігісіае или герпесвирус 5 типа (Herpes human virus — ННV-5). Между отдельными штаммами ЦМВ имеют место антигенные различия. Обладает свойствами, общими для всех вирусов группы герпеса. Резервуаром и источником инфекции является только человек. ЦМВ может находиться во всех выделениях человека: слюне, молоке, моче, испражнениях, семенной жидкости, в вагинальном секрете, крови, слезах.
Периодически он размножается в лейкоцитах крови внешне здорового человека. Специфические антитела к ЦМВ обнаруживается у 50-80% взрослых людей, что указывает на широкое распространение инфекции. В развивающихся странах этот показатель еще выше.
Патогенез и патологическая анатомия ЦМВ-инфекции с поражением ЦНС.
В зависимости от путей передачи воротами инфекции могут быть слизистые оболочки верхних дыхательных путей, органов пищеварения, половых органов. Каких-либо локальных изменений на месте ворот инфекции нет. Инкубационный период неизвестен, так как чаще ЦМВ-инфекция протекает в латентной форме, а клинически манифестные формы болезни возникают на фоне иммунодефицита другого происхождения.
Характер инфицирования не отражается и на клиническом течении инфекции. ЦМВ обладает тропностью к тканям слюнных желез и при локализованных формах определяется только в этих железах. Вирус персистирует в организме человека в течение всей жизни. В ответ на первичное инфицирование ЦМВ развивается иммунная перестройка организма. Переход латентной ЦМВ-инфекции в клинически манифестные формы обычно вызывается какими-либо провоцирующими факторами (например, интеркуррентными болезнями, назначением цитостатиков, иммунодепрессантов, негативными факторами окружающей среды, ВИЧ-инфекцией и др.).
Значительную часть больных ЦМВ-энцефалитом, к сожалению, составляют дети, подростки и молодые люди, что обусловлено изменениями в нейроэндокринной и иммунной системе возрастного (пубертатного и социально-адаптационного) происхождения. В структуры ЦНС вирус попадает гематогенным путем в условиях нарушения проницаемости гемато-энцефалического барьера (ГЭБ).
Цитомегаловирусный энцефалит представлен некротическим характером процесса с образованием очагов деструкции, главным образом в субэпендимарных участках, и воспалительной реакцией, которая имеет разную степень выраженности. К типичным проявлениям относят также наличие кальцификатов и кист,что свидетельствует о давности процесса. Острый ЦМВ-энцефалит относят к первичным энцефалитам, связанным с непосредственным поражением вирусом мозговой ткани. При хронизации процесса и поражении периферической нервной системы включаются аутоиммунные реакции.
Чаще цитомегалы образуются в эпителиальной ткани, реже — в соединительной, мышечной и нервной. Наибольшее число цитомегалов встречается в извитых канальцах почек, в портальных желчных протоках печени, в слюнных железах, а также в альвеолах легких, головном мозге и других органах. Специфический метаморфоз касается и астроцитов, микроглии, ганглиоцитов, клеток эпендимы.
Некротические очаги, кроме субэпендимарной локализации, могут находиться в веществе полушарий мозга (височные, теменные, затылочные доли), его стволе, мозжечке. Для ЦМВ-энцефалита характерно наличие выраженного геморрагического компонента: кровоизлияния под эпендиму желудочков, массивные кровоизлияния в очагах некроза. В редких случаях возможны субарахноидальные кровоизлияния.
Воспалительная реакция при ЦМВ-энцефалите проявляется образованием периваскулярных инфильтратов, состоящих из мононуклеарных элементов. Они также локализуются прежде всего в перивентрикулярных участках. Степень воспалительной реакции зависит от формы и периода болезни.
В случаях с большой давностью болезни воспалительные явления и некротические процессы затухают, постепенно развиваются конечные состояния с обызвествлением, глиозом, кистообразованием, гемосидерозом, интерстициальным фиброзом. Однако, в течение определенного времени эти процессы могут идти параллельно.
При патологоанатомическом исследовании внутренних органов умерших может быть установлено наличие плевропневмонии, часто геморрагически-некротического характера, лизис надпочечников, гепатит, отек печени, язвенный энтероколит, миокардит. Во всех пораженных органах можно найти ЦМВ-метаплазию клеток. В сосудах всех калибров пораженных органов выявляются признаки ДВС синдрома: садж (необратимая агрегация) эритроцитов, тромбы (фибриновые, эритроцитарные, смешанные), кровоизлияния.
Этиологическая диагностика.
С целью этиологической диагностики ЦМВ-инфекции могут использоваться:
- цитологические исследования;
- гистологические исследования биоптатов;
- иммунофлуоресцентные исследования мазков-отпечатков и биоптатов;
- иммуноферментный анализ (специфические IgG, IgМ)
- полимеразная цепная реакция (ПЦР) — качественная и количественная;
- вирусологическое исследование биоматериала.
Цитоскопическая диагностика основывается на выявлении в мазках из осадков мочи, слюны, вагинального и цервикального секрета, бронхолегочного лаважа или спинномозговой жидкости (СМЖ) так называемых цитомегалических клеток, в которых за счет накопления вирусных частиц формируется одно (или два) большое внутриядерное включение, которое значительно увеличивает размеры инфицированных клеток .
Мазки после фиксации в смеси спирта с эфиром красят гематоксилин-эозином или по Романовскому-Гимзе. Образование таких клеток характерно только для ЦМВ-инфекции, и их обнаружение при гистологическом исследовании материала аутопсии имеет бесспорное диагностическое значение.
Более чувствительным считается метод выделения ЦМВ на культуре клеток — первичной культуре фибробластов человека или линии диплоидных клеток из легких эмбриона человека. ЦМВ размножается медленно, и характерное проявление ЦПД (цитоплазматическое действие) может наступить через 2-4 недели.
Для более раннего определения антигенов ЦМВ в культуре тканей используют иммунофлуоресценцию. Диагностические результаты при этом могут быть получены через 25 часов.
Для выявления антигенов ЦМВ в клетках и сыворотке крови используют иммуногистохимический анализ с моноклональными антителами. Эта методика позволяет определять антигены ЦМВ, в том числе и в тканях, фиксированных формалином и заключенных в парафиновые блоки.
Электронная микроскопия позволяет быстро выявлять ЦМВ, но следует учитывать, что с помощью этого метода диагноз можно установить только в случае наличия в исследуемом материале очень большого количества вирусных частиц. Кроме того, далеко не везде есть электронные микроскопы.
Широкое распространение получила серологическая диагностика, основанная на реакциях нейтрализации, связывания комплемента, непрямой гемагглютинации. Серологические методики позволяют оценить эпидемическую ситуацию, иногда — выявить сероконверсию. Однако, широкая распространенность инфицирования ЦМВ усложняет интерпретацию данных, особенно если не определяются классы иммуноглобулинов, к которым относятся обнаруженные антитела.
Выявление специфических анти-ЦМВ IgG в сыворотке крови говорит только о факте инфицирования человека ЦМВ, но ни в коем случае, даже при очень высоких цифрах, не говорит о возможной активацию процесса. Выявление анти-ЦМВ IgG в СМЖ может иметь место при повреждении ГЭБ и проницаемости антител из крови в СМЖ, но в таком случае количество этих антител не превышает 1:10. Более высокое содержание анти-ЦМВ IgG в СМЖ свидетельствует об их интратекальном происхождении.
Определение специфических анти-ЦМВ IgМ в сыворотке крови является подтверждением активации ЦМВ-инфекции. Следует помнить, что эти антитела сохраняются в крови после активации процесса в течение 30-45 суток. Поэтому, повторно обнаружен положительные анти-ЦМВ IgМ течение этого срока не должны быть поводом к выводу о продлении активности ЦМВ-инфекции при положительных результатах клинического и лабораторного течения болезни.
ПЦР — наиболее быстрый (3 часа) и достоверный метод диагностики ЦМВ-инфекции. Материалом для исследования могут быть любые биологические среды (кровь, СМЖ, слюна, моча и др.). При постановке диагноза ЦМВ-энцефалита первостепенное значение имеет обнаружение ДНК ЦМВ в СМЖ. Распространенная методика качественного определения ЦМВ с чувствительностью > 100.000 вирусных копий/мкл.
Необходимо помнить о возможности ассоциированных (микст) поражений ЦНС. Среди этиологических агентов, которые одновременно были найдены у больных ЦМВ-энцефалитом, сообщалось о возможности параллельной активации других персистирующих агентов (Н8У, ЕBY, Тохорlаsmа gоndii, ВИЧ), или наслоения другой вирусной инфекции (эпидпаротит) и о ЦМВ-бактериальных ассоциациях: стафилококковых, вызванных синегнойной палочкой.
К отмеченному ранее следует добавить полиомавирусы, верифицированные методом ПЦР в СМЖ, и Candida Albicans (высев из СМЖ). ЦМВ-инфекция может быть ВИЧ-индикаторной, поэтому целесообразно больных ЦМВ-энцефалитом обследовать на ВИЧ-инфекцию.
Инструментальные методы диагностики ЦМВ-энцефалита.
КТ: рядом с давними изменениями (кисты различных размеров, расширение желудочковой системы, подпаутинных пространств, цистерн и междолевых щелей, атрофия вещества мозга) определяются свежие изменения воспалительно-некротического характера (уменьшение размеров желудочков, недостаточная визуализация подпаутинных пространств, иногда смещение желудочков и компрессия рогов боковых желудочков, очаги пониженной плотности в проекции белого вещества), гиперемия коры, иногда с геморрагическим компонентом. Возможна верификация гидроцефалии. Изменения на КТ при остром ЦМВ-энцефалите появляются лишь со 2-й недели болезни.
Более информативной является МРТ головного мозга, при которой изменения могут регистрироваться уже с первых дней ЦМВ-энцефалита. При этом методе обследования также выявляются признаки острых воспалительно-некротических изменений иногда рядом со сложившимися органическими дефектами (гидроцефалия, порэнцефалия, кальцификаты, атрофия).
Наиболее типичными являются изменения в паравентрикулярных участках, паратригональных зонах — от единичных мелких очагов гиперинтенсивного сигнала на Т2-изображениях до больших участков поражения (2,5×3,5 см). Очаги расположены, как правило, симметрично в белом веществе, нередко очаги могут быть множественными. Возможно поражение лобных, теменных, височных долей мозга и мозжечка, ножек мозга, внутренней капсулы и даже надгипофизарного участка.
В остром периоде ЦМВ-энцефалита очаги имеют неправильную форму с нечеткими контурами, можно обнаружить перифокальный отек, геморрагические пропитывания, а также признаки деструкции вещества мозга в центре таких очагов; возможна деформация желудочков и незначительное смещение срединных структур.
Изменения на МРТ продолжаются достаточно долго, регрессируют уже после клинического улучшения и выздоровления. Увеличение изменений на МРТ свидетельствует о неэффективности проводимого лечения. При рецидивах ЦМВ-энцефалита появляются новые участки поражения мозгового вещества. Развитие гидроцефалии может привести к нейрохирургическому вмешательству — шунтирующим операциям.
При внутривенном контрастировании (магневист) у больных с ЦМВ-энцефалитом могут иметь место: в остром периоде болезни имеется геморрагический компонент воспаления, в стадии резидуальных явлений — отсутствие накопления контраста.
Возможна верификация ЦМВ-миелита методами КТ и МРТ: как в остром периоде (изменения воспалительно-некротического характера, аналогичные по характеристикам поражения головного мозга), так и во время завершения процесса (кистообразования).
Отсутствие изменений при КТ и МРТ головного и спинного мозга, особенно в первые дни заболевания, не должно исключать диагноз ЦМВ-энцефалита, если для этого есть основательные клинико-лабораторные и вирусологические основания. Следует проводить повторные нейровизуализационные обследования больного в динамике.
При ЭЭГ могут отмечаться изменения, указывающие на повышенную судорожную готовность: на фоновой записи — значительные ирритативные изменения биотоков мозга с включением эпилептоидных элементов; при гипервентиляции — диффузное усиление явлений раздражения, гиперсинхронная полиморфная высокоамплитудная активность с быстрыми и медленными волнами различного периода, комплексы быстрая-медленная волна, деформированные комплексы судорожного характера.
При РЭГ (реоэнцефалография) чаще регистрируется гипертонический тип РЭГ-волны с замедлением восходящей ее части, высоким дикротическим зубцом и выпуклой восходящей частью. Количественные показатели РЭГ могут выявлять повышение тонуса крупных и мелких артерий мозга, нарушение венозного оттока и недостаточность пульсового кровенаполнения.
Реже оказывается гипотонический тип РЭГ-волны с быстрым подъемом ее начальной части и быстрым спуском, глубоким дикротическим зубцом и пресистолический венозной волной. У части больных оказывается межполушарная асимметрия кровенаполнения. Тип РЭГ имеет значение для избрания патогенетического лечения.
Что такое инфекция цитомегаловирусная? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Цитомегаловирусная болезнь (ЦМВИ, цитомегалия, вирусная болезнь слюнных желёз, болезнь с включениями) — это общее системное инфекционное заболевание, вызываемое вирусом семейства герпесов V типа — цитомегаловирусом, который специфически поражает лейкоциты и клетки различных органов (слюнных желёз, почек, лёгких, печени, головного мозга и другие).
Клинически характеризуется многообразием проявлений — от бессимптомного течения до генерализованных (распространённых) форм с поражением внутренних органов и центральной нервной системы, а также пожизненного пребывания в организме.
Вид — Cytomegalovirus hominis (открыт в 1956 году)
Является древним человеческим вирусом (предположительно с Кембрийского периода), который в ассоциации с другими герпесвирусами оказал значительное влияние на формирование иммунитета современного человека.
Внутривидовая структура неоднородна. Известно о трёх штаммах вируса: Davis, АД 169, Kerr и Towne. Они могут иметь различия в тропизме к тканям человека, различаться по степени вирулентности и патогенности.
Цитомегаловирус имеет внешнюю гликопротеиновую оболочку, в составе которой есть B и H звенья — к ним формируются антитела. Представляет собой двухцепочечный ДНК-содержащий крупный вирус с диаметром нуклеокпсида до 180 нм.
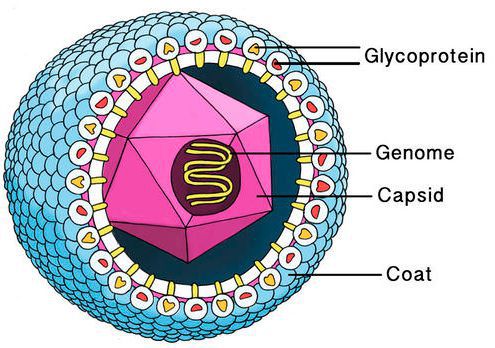
Вирус способен поражать практически любую ткань человеческого организма, т.е. обладает политропностью. При развитии в ядрах инфицированных клеток образует включения (незрелые вирионы), описываемые как "глаз совы".
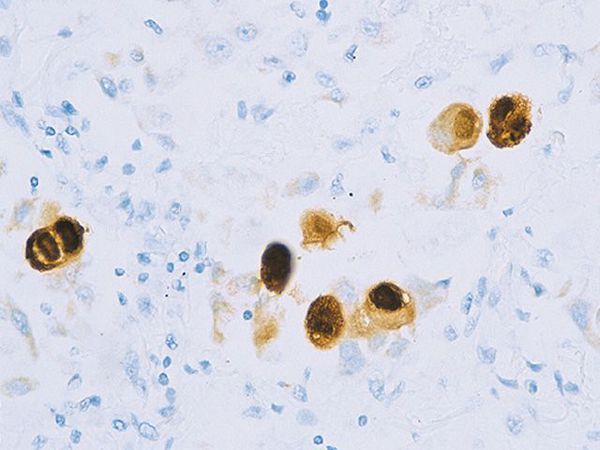
Вызывает цитомегалию (увеличение) клеток, не приводя к их гибели. Способен при активном течении значительно снижать иммунитет. Возможна трансплацентарная передача вируса с развитием врождённой инфекции.
Культивируется на культуре фибробластов (клеток соединительной ткани) человека. Изменения хромосомного набора клеток не вызывает. Очень чувствительны к ЦМВ клетки плода и новорождённого.
Малоустойчив в окружающей среде, быстро погибает при повышении температуры до 56°С и действии дезинфицирующих средств, теряет заражающие свойства при замораживании. В условиях комнатной температуры способен сохраняться в течение нескольких дней. [1] [3] [4] [8]
Антропоноз. Источник инфекции — только человек (больной различными формами и носитель), причём выделение вируса возможно в течение всей жизни человека и зависит от его индивидуальных иммунологических особенностей. Возможно заражение различными штаммами ЦМВ, роль этого в изменении патологии и клинической картине пока не выяснена.
Механизмы передачи — воздушно-капельный (аэрозольный путь), контактный (контактно-бытовой и половой пути), гемоконтактный (парентеральный, при пересадке органов), вертикальный (от матери к плоду), фекально-оральный (алиментарный — через грудное молоко).
Факторами передачи вируса выступают слюна (преимущественно), моча, кровь, вагинальный секрет, слёзы, сперма, фекалии, грудное молоко.
Восприимчивость среди населения высокая, наибольшее количество заражённых выявляется в детском и подростковом возрасте, когда происходит повышение контактных взаимодействий между людьми. Во взрослом состоянии ЦМВ инфицировано до 95% населения планеты, которые являются пожизненными носителями вируса. [1] [2] [3] [8]
Симптомы цитомегаловирусной инфекции
Инкубационный период — от 15 дней до трёх месяцев (при манифестной, т. е. явно выраженной форме).
Чаще всего первичное инфицирование протекает или бессимптомно, или по типу ОРЗ нетяжёлого течения. Наблюдаются лёгкая слабость, субфебрилитет (температура 37,1-38,0°С), дискомфорт в мышцах, першение в горле, иногда насморк, увеличение лимфатических узлов шеи, увеличение и болезненность слюнных желёз.
Зачастую такие проявления не вызывают настороженности в плане ЦМВ и самостоятельно купируются в течение 1-2 недель — болезнь переходит в стадию латентного течения (носительство).
При инфицировании в более позднем возрасте (взрослые люди), а также у некоторых детей (с нарушением иммунитета) и ослабленных больных заболевание, как правило, протекает с явными морфофункциональными нарушениями и гораздо тяжелее, чем у первой группы лиц. Наблюдается:
- длительная лихорадка с повышением температуры тела до фебрильных цифр (37,5-38,0°С);
- выраженная слабость, недомогание, головные боли;
- дискомфорт и боли в животе в области правого и левого подреберий;
- увеличение и болезненность области слюнных желёз;
- увеличение и чувствительность шейных и углочелюстных лимфоузлов;
Синдром тонзиллита не характерен. Увеличивается печень и селезёнка, значимо изменяются показатели гемограммы и функциональных печёночных проб.
В зависимости от состояния иммунной системы и возможностей её коррекции клинически значимая первичная инфекция у данной группы людей продолжается в течение 1-3 месяцев и, как правило, завершается победой организма над вирусной экспансией с последующим формированием вирусоносительства без каких-либо явных клинических проявлений.
В некоторых случаях (ВИЧ-инфекция, онкологические заболевания, длительный приём цитостатических препаратов, генетические дефекты иммунной системы) может наблюдаться длительное волнообразное течение первичной инфекции или реактивация (обострение) имеющегося носительства вируса (латентной формы). В этом случае отмечается:
- длительная волнообразная лихорадка с повышением температуры тела от субфебрильных до фебрильных цифр;
- общее недомогание;
- чаще генерализованное увеличение всех групп лимфоузлов;
- широкий спектр органной патологии (исходя из пантропизма вируса и индивидуальных особенностей) в виде одиночного или чаще комбинированного поражения слюнных желёз (сиалоаденит), цитомегаловирусного гепатита, поражения глаз, пневмонии, поражения половых органов, пищевода, кишечника, сердца;
- увеличение печени и селезёнки, повышение АЛТ и АСТ, изменения периферической крови вирусного характера (почти всегда).
У беременных первичная инфекция может протекать бессимптомно или с ограниченными клиническими проявлениями (чаще всего). При заражении ребёнка (плода) до родов в зависимости от сроков первичного инфицирования женщины (иногда истинной реактивации ЦМВ при СПИДе) возможно развитие врождённой цитомегаловирусной инфекции.
Риск внутриутробной передачи — до 90% от всех случаев инфицирования на любом сроке беременности. Большинство детей после рождения имеют те или иные последствия цмв-инфекции.
При заражении в ранние сроки беременности высок риск самопроизвольного выкидыша, мертворождения или рождения детей с явными пороками развития (патологии лёгких, головного мозга, почек, сердца, сосудов, органа слуха, психоневрологическими нарушениями). При обследовании у такой группы больных сразу после рождения выявляются низкая масса тела, увеличение печени и селезёнки, желтуха, увеличение всех групп лимфоузлов, высыпания геморрагического характера, различные органные поражения, резкие изменения гемограммы и функциональных тестов. В крови, слюне и моче выявляется вирусная ДНК (в ряде случаев выделение вируса продолжается на протяжении нескольких лет).
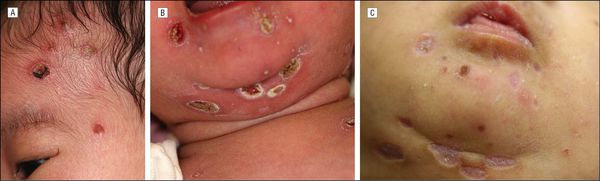
Прогноз серьёзен и зависит от тяжести поражения и объёма проводимых лечебных мероприятий. В более поздние сроки инфицирования беременной вероятность тяжёлых проявлений заболевания существенно ниже, и новорождённые, как правило, не имеют симптомов врождённой ЦМВ-инфекции на начальных этапах после родов, однако это не говорит о полном клиническом благополучии в будущем — возможно поражение нервной системы различной степени выраженности и нейросенсорная тугоухость. Поэтому такие дети нуждаются в обследовании и наблюдении профильных специалистов, а при необходимости — в лечении.
Интересной особенностью является влияние возраста беременной, на котором произошло первичное инфицирование, на частоту передачи инфекции: у женщин до 20 лет риск передачи в три раза выше и не зависит от сроков беременности, а после 20 лет риск внутриутробного инфицирования существенно ниже. [1] [2] [3] [5] [8] [10]
Патогенез цитомегаловирусной инфекции
Входные ворота — слизистая оболочка различных органов, преимущественно ротоглотки и верхних дыхательных путей (также желудочно-кишечного тракта, мочеполовой системы и других органов).
В месте внедрения никаких структурных и воспалительных изменений не наблюдается. После проникновения вируса в организм он атакует свои главные мишени — лимфо- и моноциты, эпителиальные клетки слюнных желёз, лёгких, почек и других органов.
Поражённые клетки увеличиваются в размерах в 3-4 раза (цитомегалия), в ядре клетки формируются включения (незрелые вирионы), в результате чего клетка приобретает вид "совиного глаза". При активном течении болезни развивается депрессия большинства звеньев иммунитета, в том чичле и белка ИНФ-α.
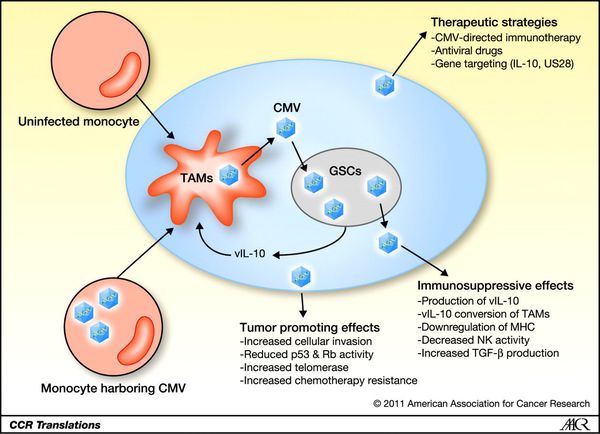
В дальнейшем в ответ на проникновение ЦМВ развивается защитная реакция в виде образования специфических антител различных классов, активации Т-киллеров и развития реакций гиперчувствительности замедленного типа, проявляющейся в поражённых органах образованием узелковых лимфомоноцитарных инфильтратов.
Однако инфицированные клетки не погибают, а продолжают функционировать и выделяют специальный слизисто-белковый секрет, который, обволакивая вирионы, обеспечивает маскировку вируса от иммунной системы человека. Это выражается в слабом иммунном ответе и переходу острого заболевания в длительный латентный процесс (носительство).
При слабой репликации и равновесных отношениях с иммунитетом вирус может длительно (пожизненно) сохранятся в организме в состоянии относительной стабильности, не вызывать никаких органных поражений и не причинять никаких неудобств человеку. Вирусную ДНК при таком состоянии в крови выявить не удаётся, однако в эпителии слюнных желёз и моче вирус можно обнаружить (обычно в незначительном количестве).
При значительном снижении иммунитета (ВИЧ, онкологические заболевания, пересадка органов, длительный приём цитостатиков) происходит активизация вирусной репликации, вирус попадает в кровь и вновь атакует различные органы. [1] [3] [10]
Классификация и стадии развития цитомегаловирусной инфекции
Общепринятой классификации не существует, она разнится в зависимости от особенностей медицинского подхода к проблематике заболевания.
Классификация по клинической форме:
1. Приобретённая ЦМВ:
- латентная — отсутствие клинических проявлений, постановка диагноза возможна только при выполнении лабораторных тестов;
- манифестная — с наличием клинических проявлений и изменением лабораторных показателей:
○ генерализованная (мононуклеозоподобная, лёгочная, церебральная и почечная, печёночный гепатит, с поражением ЖКТ, комбинированного вида);
2. Врождённая ЦМВ:
Отдельно выделяют цитомегаловирусную болезнь у ВИЧ-инфицированных.
Классификация по МКБ-10:
- P35.1 Врождённая цитомегаловирусная инфекция;
- B27.1 Цитомегаловирусный мононуклеоз;
- B25.0 Цитомегаловирусный пневмонит (J17.1*);
- B25.1 Цитомегаловирусный гепатит (K77.0*);
- B25.2 Цитомегаловирусный панкреатит (K87.1*);
- B25.8 Другие цитомегаловирусные болезни;
- B25.9 Цитомегаловирусная болезнь неуточненная.
Классификация по степени тяжести:
- лёгкая — нет явного поражения внутренних органов и изменения их функции;
- среднетяжёлая — умеренно выраженные поражения внутренних органов с нарушением функционирования без критичных сдвигов;
- тяжёлая — ярко выраженные поражения внутренних органов (генерализованный характер с катастрофичными функциональными провалами и развитие осложнений). [1][2][10]
Осложнения цитомегаловирусной инфекции
Осложнения при цитомегалии бывают специфическими неспецифическими.
Специфические осложнения:
- пневмония, плеврит (новое повышение температуры тела, кашель с мокротой и без, боли в груди при кашле, одышка, изменения на ФЛГ);
- миокардит (боли и дискомфорт в области сердца, ощущение перебоев в работе, тахикардия, колебания артериального давления, изменения на ЭКГ);
- артрит (дискомфорт и боли в различных суставах, повышение ревматологических показателей);
- энцефалит (синдромы поражения нервов, появление патологической очаговой симптоматики, нарушения психики);
- синдром Гийена — Барре (нарушения чувствительности и двигательных функций).
Неспецифические осложнения обусловлены наслоением вторичной бактериальной флоры. Это гнойные осложнения — повышение температуры тела до 41°С, соответствующие симптомы поражения определенных органов, нейтрофильный лейкоцитоз. [1] [3] [9] [10]
Диагностика цитомегаловирусной инфекции
Лабораторная диагностика:
- клинический анализ крови (лейкоцитоз или лейкопения, нейтропения, абсолютные лимфо- и моноцитоз, при остром течении — тромбоцитопения и повышение СОЭ);
- биохимический анализ крови (повышение трансаминаз, преимущественно АЛТ и АСТ, щелочной фосфатазы, ГГТ);
- иммуноферментный анализ крови (выявление антител классов М в острый период и при обострении и появление антител классов G в более поздний период, что свидетельствует о давнем заражении и авидности антител класса G);
- ПЦР диагностика (материал для исследования — кровь, моча, слюна, соскоб эпителия и другие, причём наиболее актуальные показатели при активной стадии даёт именно ПЦР крови, т.к. присутствие вируса в других средах может отражать фазу носительства);
Также проводится инструментальная диагностика:
- УЗИ, КТ и МРТ органов брюшной полости — появление внутренних увеличенных лимфоузлов, увеличение печени и селезёнки, периферических лимфоузлов, слюнных желёз и прочее;
- нейросонография;
- ЭЭГ, ЭКГ и ЭХО-КГ.
Дифференциальная диагностика:
- инфекционный мононуклеоз (ВЭБ-инфекция);
- вирусные гепатиты;
- ОРЗ затяжного течения;
- ВИЧ;
- токсоплазмоз;
- заболевания крови;
- другие герпесвирусные заболевания (герпесы 6,7 типов);
- листериоз, псевдотуберкулёз;
- эпидемический паротит. [1][2][3][6][7]
Лечение цитомегаловирусной инфекции
Лечения больных ЦМВ лёгкой степени тяжести осуществляется в амбулаторных условиях. Больные средней тяжести, тяжёлые пациенты и дети неонатального возраста подлежат стационарному обследованию, наблюдению и лечению.
Питание больных осуществляется согласно тяжести заболевания, проявлениям и возрастному фону. В общем показана диета №5 по Певзнеру с отказом от жирной, жареной, острой и раздражающей пищи, механически и химически щадящие питание.
Принципы терапии должны отвечать следующим требованиям:
- предупреждении прогрессии заболевания;
- предупреждение генерализации инфекции;
- предупреждение инвалидизации и остаточных явлений.
С учётом индивидуальных особенностей проводится этиотропная терапия, направленная на ослабление вируса, прекращение его генерализованной циркуляции (персистенции) и патогенного потенциала.
В зависимости от условий могут применяться специфические цитомегаловирусные иммуноглобулины, специфические противовирусные препараты прямого противоцитомегаловирусного действия (в основном в условиях реанимации и интенсивной терапии).
В целях повышения сопротивляемости организма показано назначение средств иммунокоррекции и иммунотерапии, патогенетическое и симптоматическое лекарственное обеспечение.
Важно отметить, что заболевание носит всеобщий характер и чаще всего не сопровождается сколько-нибудь значимыми отклонениями в жизнедеятельности человека, т.е. иммунная система среднестатистического жителя планеты способна самостоятельно найти достойный выход из ситуации. Это определяет основную лечебно-диагностическую тактику при выявлении активной (острой) ЦМВ-инфекции (при отсутствии тяжёлого течения и осложнений) — это здоровое питание, полноценный отдых и динамическое наблюдение. Лишь в случаях упорного течения и выраженных отклонений клинико-лабораторного характера следует подключать средства медикаментозного лечения.
После выписки за переболевшими устанавливается диспансерное наблюдение в течении 6-12 месяцев с периодическими осмотрами профильных специалистов и обследованием, объём и кратность которого определяется лечащим врачом. [1] [2] [5] [8] [10]
Прогноз. Профилактика
Прогноз, как правило, благоприятный (переход в неактивное носительство ).
Специальной профилактики заражения не существует.
В очаге заболевания противоэпидемические мероприятия не проводятся, карантина нет.
После клинического выздоровления дети допускаются в коллективы без ограничительных мероприятий.
В целях выявления источников повышенной опасности ЦМВ проводятся обследования донорам крови, органов и тканей, а также беременным женщинам. Если беременная не имеет специфических антител IgG к ЦМВ, за ней следует установить более тщательное наблюдение с трёхкратным обследованием на ЦМВ за время беременности. В это время ей следует по возможности минимизировать общение с детьми, не пользоваться чужой посудой и не целоваться с новыми людьми.
Рекомендовано назначение профилактического лечения больным СПИДом и после трансплантации органов препаратами прямого противовирусного действия.
Вакцина для предотвращения врождённого ЦМВ находится в стадии разработки. [1] [2] [9]
Читайте также:


