Что делать при инфекции зубных каналов
Лечение каналов зуба предполагает сохранение и восстановление зуба, пораженного инфекцией или другим патологическим процессом. Основная задача – тщательно очистить корневой канал от инфекции и некротической ткани и качественно их запломбировать. Если своевременно не провести необходимые лечебные манипуляции, инфекционно-воспалительный процесс распространится дальше и сохранить зуб станет просто невозможно.
Что такое корневой канал?
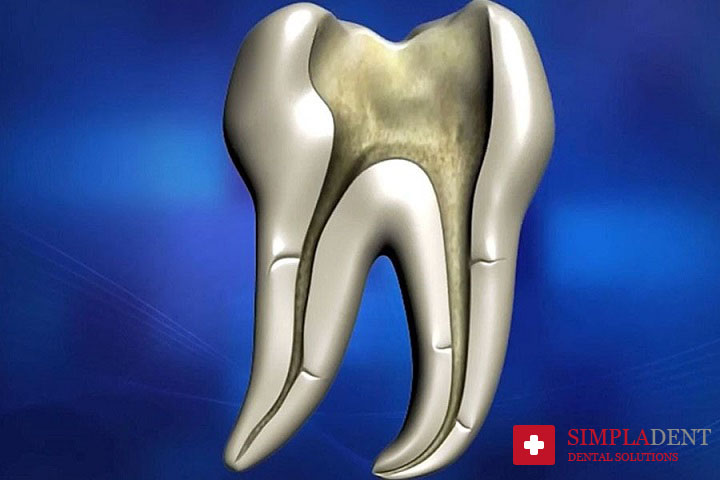
Каждый зуб, кроме эмали и дентина, имеет внутреннее пространство – пульпарную камеру, сообщающуюся с тоненькими полостями, проходящими по всей протяженности корней зубов – корневыми каналами. Разные зубные группы имеют различное число корней, а соответственно, и каналов. У фронтальной группы 1 канал, у боковых - от 2 до 4.
Узкие, извилистые, с множеством ответвлений тонкие трубочки – так стоит охарактеризовать корневые каналы зубов. Вход в них располагается в верхушке зубного корня, его называют апикальным отверстием. Сквозь него, через каждый корневой канал проходит сосудисто-нервная ткань, отвечающая за кровоснабжение и иннервацию зуба.
Эндодонтическое лечение – это процедура удаления инфицированной, воспаленной или мертвой нервно-сосудистой ткани, с дальнейшей очисткой и дезинфекцией образовавшегося пространства, и полной герметизацией зубных каналов.
Болезни, при которых нужна эндодонтическая терапия
Лечение каналов зуба выполняется лишь при наличии строгих показаний, поскольку в результате вмешательства, зуб лишается питающих его сосудов и нервных окончаний, что делает зубные ткани менее прочными и более подверженными разрушению. Показаниями к вмешательству выступают воспаления и инфекции, сопутствующие кариесу или травматическому повреждению зуба:
- Пульпит– воспаление пульпы (нервно-сосудистой ткани) - мягкой, волокнистой ткани, включающей кровеносные и лимфатические сосуды, нервные окончания и соединительную ткань.
- Периодонтит– воспаление корня зуба и окружающих его тканей (периодонта).
Эти заболевания, как правило, сопровождаются следующими симптомами:
- Острая, пульсирующая или ноющая боль в зубе, нарастающая в ночное время или усиливающаяся при нагрузке на зуб.
- Отечность, изменение цвета десны, образование на ней гнойников и свищей.
- Гнилостный запах изо рта.
В некоторых случаях, выраженная симптоматика отсутствует и развитие некроза пульпы обнаруживается только во время осмотра врача. Лишь специалист может точно определить, решит ли эндодонтическое лечение возникшую проблему и подберет наиболее результативную терапевтическую схему.
Методы лечения зубных каналов
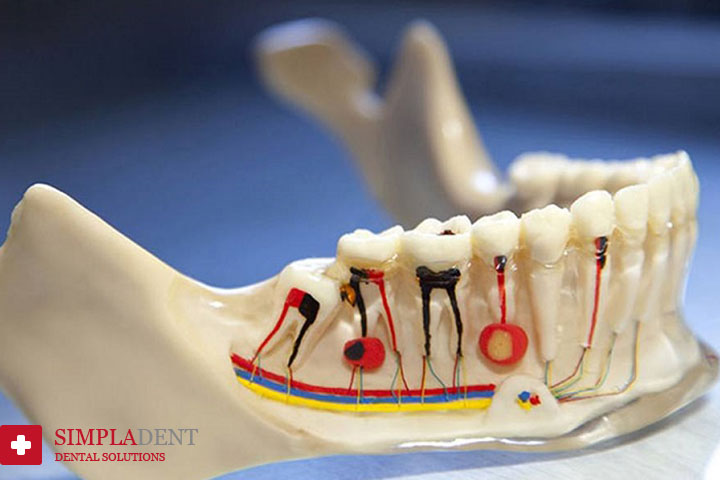
Еще не так давно, для эндодонтического лечения применяли мышьяковую пасту. Стоматолог вскрывал зубную камеру, закладывал в нее пасту и после отмирания пульпы извлекал ее из зуба. Далее зуб пломбировался и считался вылеченным. Также широко использовался и резорцин-формалиновый метод – заложенная в полость резорцин-формалиновая смесь, медленно застывала, останавливая распад частично удаленной пульпы.
Но у таких технологий есть существенные недостатки:
- Мышьяк и насыщенный резорцином формалин очень опасные, токсичные вещества, способные накапливаться в разных органах.
- Данные вещества не всегда могут убить нерв полностью, что способствует возникновению сильной боли при попытке извлечь пульпу.
- Не удаленные полностью инфицированные нервно-сосудистые ткани становятся источником повторного воспаления.
Эти методы использовали поскольку не было достаточно сильных анестетиков, которые бы позволяли провести удаление пораженной пульпы безболезненно. Сегодня они совершенно не актуальны – современная стоматология лечит каналы зуба абсолютно по другой технологии.
Современные методы лечения зубных каналов
Существует два основных метода лечения корневых каналов зуба:
- Терапевтический(биологический) при котором сохраняется вся пульпа или ее часть. Манипуляции могут проводится напрямую – стоматолог закладывает в зубную полость лекарственный препарат, отделяет пульповую камеру изолирующей прокладкой и устанавливает временную пломбу. Или лекарственные вещества могут поступать через дентин, при помощи повязок с антибиотиком и т.д. Такая медикаментозная терапия эффективна лишь на начальной стадии воспаления.
- Хирургический(экстирпация пульпы) – удаление всей нервно-сосудистой ткани, очистка, дезинфекция и герметизирование зубных полостей. Корневые каналы обрабатываются одним из следующих способов:
- классическое пломбирование каналов зуба – заполнение пустот пломбировальным материалом.
- Вертикальная конденсация путем инъекционного введения термопластифицированной гуттаперчи.
- пломбирование с использованием термофилов – горячей гуттаперчи на носителе.
В отдельных случаях для эндодонтического лечения необходимо провести резекцию верхушки корня – при наличии гранулемы, фибромы, кисты, перфорации и других проблем около верхушки корня.
Больно ли лечить каналы зубов?
Боль в зубе вызывают инфицированные нервно-сосудистые ткани. Процесс обработки зубных каналов и удаления пораженной пульпы позволяет устранить источник боли. Благодаря использованию мощных анестетиков последнего поколения, эндодонтическое лечение протекает абсолютно безболезненно. Лечение 1-канального зуба длится 25-40 минут (зависит от сложности), на 3-канальный зуб понадобится примерно 1,5-2 часа.
Этапы лечения
- Диагностика
При подозрении на повреждение зубного канала и с целью обнаружения патологического очага проводят рентгенографическое исследование (ортопантомограмма, КТ) или изучение уже имеющихся у пациента снимков. На основании результатов обследования, эндодонтист подбирает подходящий способ лечения.
Проведя анестезию, стоматолог вскрывает зуб, удаляет все поврежденные и некротические ткани, придает каналу необходимую форму и промывает его антисептиком.
Открытые каналы герметично заполняются пломбировочным материалом. Для этого используются пластичные (гуттаперча, паста), твердеющие (группа цементов) и твердые материалы (штифтовые конструкции). Самым прогрессивным способом является пломбирование каналов горячей гуттаперчей.
- Восстановление коронковой части зуба
Восстанавливается правильная анатомическая форма зуба с помощью прямой (пломба) или непрямой (коронка, вкладка) реставрации.
Особенности лечения каналов под микроскопом
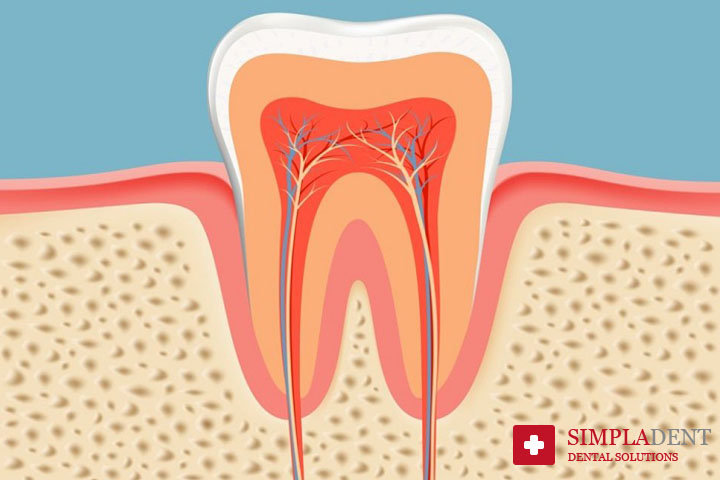
Современную стоматологию нельзя представить без использования инноваций, которые выводят лечение корневых каналов на новый уровень. Одним из самых передовых способов обработки корневых каналов является применение дентального микроскопа. Мощная оптика позволяет увеличить обзор в 32 раза, учитывая, что диаметр канала обычно не больше 1 мм, качественно обработать его без помощи оптики просто невозможно.
- Эндодонтист детально видит устья каналов, особенности их строения, каждое ответвление, глубину и направление. Это особенно важно, если зубной канал имеет сложную, извитую форму.
- Микроскоп дает возможность удалить лишь пораженные и мертвые ткани, не травмируя здоровые.
- Благодаря прицельному воздействию на ткани, обеспечивается наилучший результат вмешательства, исключающий вероятность перфораций, а также других проблем и осложнений.
Применение дентального микроскопа дает возможность стоматологу успешно решить даже наиболее сложную клиническую задачу.
Рекомендации после лечения
Эндодонтическое лечение демонстрирует высокие показатели успешности. После вмешательства необходимо придерживаться следующих рекомендаций:
- Исключить на несколько дней слишком горячую, острую, холодную пищу (пока сохраняется чувствительность зубов).
- Придерживаться гигиены – чистить зубы дважды в день, пользоваться зубной нитью и ирригатором.
- Не жевать твердое (не грызть орехи, леденцы и т.д.), поскольку это может окончиться повреждением каналов корня и разрушением зуба.
- Проходить профосмотры у стоматолога и гигиениста (не реже 2 раз в год).
Сразу после процедуры чувствительность зубов сильно повышается. Это объясняется реакцией тканей на пломбировочный материал. Неприятные ощущения исчезнут через несколько дней.
Если у вас когда-либо был абсцесс – инфекционное заболевание тканей рта, лица, челюсти или горла – вы можете засвидетельствовать, что это одно из самых мучительных заболеваний зубов. Более того, абсцесс вообще-то может представлять угрозу даже для вашей жизни, если его не лечить.
Для лечения зубных абсцессов обычно требуется помощь специалиста. Абсцесс происходит, когда бактерии попадают в пульпу – мягкую внутреннюю часть зуба, содержащую кровеносные сосуды, нервы и материю. Бактерия проникает туда через полости, сколы или трещины в зубе, добираясь до его корня. Бактериальная инфекция вызывает распухание тканей и образование гноя, состоящего из бактерий, мертвых тканей и белых кровяных клеток. Если бактериальную инфекцию не остановить, она перейдёт от зубных каналов к другим частям тела.
Обычно причиной зубного абсцесса становится разрушение зубов, травматическое повреждение зуба, например, сломанный или сколотый зуб, а также заболевания дёсен, такие как гингивит и периодонтит. Все эти явления могут вызвать абсцесс, если оставить их без внимания. Ещё две причины абсцесса – это хроническая болезнь, а также инфекция, либо последовавшая после лечения зубного канала, либо занесённая с пломбой.
Если у вас потрескался зуб, обнажились его корни или образовались глубокие полости – вы рискуете получить зубной абсцесс. Особенно уязвимы в этом отношении люди, давно не посещавшие стоматолога, поскольку у них остаются незалеченными глубокие кариозные полости, возникшие по таким причинам, как состояние гигиены полости рта, долгое время остающееся неудовлетворительным, высокое содержание сахара в пище, или просто финансовые ограничения, не позволяющие им находиться под наблюдением специалиста.
Люди, страдающие диабетом или ослаблением иммунной системы, проходящие лечение от рака методом химиотерапии или лучевой терапии или находящиеся в ином состоянии, ослабляющем иммунную систему, также подвержены более высокому риску получить абсцесс.
Зубной абсцесс обычно развивается только в одном зубе. Но если эту инфекцию не лечить, могут пострадать и другие зубы. Чтобы предотвратить серьёзные осложнения, которые могут развиться вследствие непринятия мер, важным представляется обращение к стоматологу при появлении одного из следующих симптомов:
- Зубная боль (продолжительная и характеризующаяся терзающими, острыми, стреляющими или пульсирующими ощущениями);
- Горький вкус во рту;
- Неприятный запах изо рта;
- Ощущение общего недомогания;
- Боль, возникающая, когда вы жуёте, а особенно когда кусаете или плотно закрываете рот;
- Особая чувствительность зубов к горячим и холодным температурам;
- Покрасневшие, набухшие дёсны, источающие гной;
- Опухшие лимфатические узлы в области шеи и челюсти;
- Головные боли.
Если инфекция убьёт зубной нерв, боль может прекратиться. Однако это не означает, что инфекция прошла; она продолжает распространяться и уничтожать плоть. С углублением инфекции вы можете испытать тошноту, рвоту и озноб. Жар и опухшее лицо могут свидетельствовать о том, что инфекция углубилась в челюсть и окружающие её ткани, или даже в другие части вашего тела. Если вы не можете связаться со своим лечащим стоматологом, обратитесь за срочной медицинской помощью в любое учреждение здравоохранения.
В результате абсцесса из-под кожи может выскочить свищ, который будет сочиться гноем, источая его в рот непосредственно или сквозь щёку. Что ещё более серьёзно и опасно – абсцесс может появиться в костных тканях и распространиться через них по всему телу, поражая окружающие ткани. Не исключено, что на пути распространения он будет поражать и нервные волокна. Острый зубной абсцесс, пробивший кость и разросшийся в мягкие ткани, может, в конечном счете, перерасти в остеомиелит (воспаление костного мозга) и целлюлит (кожную инфекцию).
Если разросшийся зубной абсцесс не лечить, он может разъесть челюсть, приведя к утрате зубов и возможному искажению черт лица вследствие деформированния размягчённых лицевых костей. Это подвергнет вас усиленному риску развития системных (поражающих всё тело) заболеваний, таких как диабетические вспышки, заражение крови (септицемия), затруднения с дыханием, сердечные заболевания, сосудистая инфекция.
Примером острого осложнения зубного абсцесса, требующим срочной госпитализации, является ангина Людвига (гнилостно-некротическая флегмона) – серьёзная форма целлюлита, которая представляет собой воспаление тканей дна полости рта. В особых случаях это заболевание может привести к перекрыванию дыхательных путей и удушению.
Инфекция также может распространиться в область середины груди, а это будет иметь серьёзные последствия для жизненно важных органов, таких как сердце. Если абсцесс не выделяет гноя, он может привести к сепсису – инфекции всего организма, которая вызывает потерю конечностей, дисфункцию органов и смерть.
В редких случаях распространение инфекции на мягкие ткани, челюстную кость и другие области организма приводит к менингиту, абсцессу мозга и воспалению лёгких.
Зубной абсцесс не пройдёт сам собой, без лечения. Даже если абсцесс рассасывается, разрыв лопается, весь гной вытекает и боль прекращается, вам всё же нужно профессиональное лечение зубов. Распространённые методы лечения абсцессов таковы:
Своевременное лечение кариозных полостей и травмированных зубов: цели лечения включают дренаж абсцесса, уничтожение и остановку распространения инфекции, сохранение зуба (во всех случаях, когда это возможно) и предотвращение осложнений.
Антибиотики: антибиотики уничтожают микроорганизмы, отвечающие за зубной абсцесс, и помогают организму залечить зубы и кости. Стоматологи обычно выписывают антибиотики от зубного абсцесса – чаще всего пенициллин – после ультразвукового обследования, подтвердившего наличие инфекции. Антибиотики, предназначенные для уничтожения зубного абсцесса, обычно контролируют его эффективно, и большинство симптомов смягчают в течение двух дней, а зубной абсцесс обычно проходит после пяти дней лечения антибиотиками.
Если инфекция ограничивается местом распространения абсцесса, необходимости в антибиотиках может и не возникнуть. Однако если инфекция распространилась на ближайшие зубы, челюсть или другие области, тогда стоматолог, весьма вероятно, пропишет антибиотики, чтобы остановить распространение инфекции. Антибиотики также могут прописать вам в случае, если ваша иммунная система ослаблена.
Полоскание тёплой солёной водой: если абсцесс появляется сам собой, полоскания тёплой солёной водой смягчат боль, помогут очистить ротовую полость и будут способствовать вымыванию гноя. Поэтому такие полоскания полезны, пока вы не найдёте возможность посетить стоматолога. Эту же процедуру он вам посоветует для восстановительного периода, чтобы снизить дискомфортные ощущения и содействовать заживлению.
Безрецептурные обезболивающие: обезболивающие, такие как ибупрофен, помогут снизить дискомфортные ощущения на время заживления поражённых мест. Однако, хотя эти лекарства и приглушат боль, они не вылечат сам абсцесс. Вам всё равно следует посетить стоматолога для организации должной реабилитации.
Лечение корневых каналов: эта процедура поможет уничтожить инфекцию и сохранить ваши зубы. Она включает в себя удаление поражённой болезнью пульпы и выкачивание абсцесса. Полость зуба, содержавшая пульпу, а также зубные каналы, пломбируют и герметизируют, после чего накрывают коронкой. Вам могут порекомендовать и хирургическую операцию на зубном канале, чтобы удалить все поражённые болезнью зубные ткани после уничтожения инфекции. Но этот вариант рекомендуют только в том случае, когда оставшейся зубной ткани достаточно, чтобы установить на ней постоянный зубной протез.
Удаление инфицированного зуба: если зуб нельзя восстановить лечением корневого канала, он подлежит удалению. Стоматолог удалит зуб и откачает абсцесс, чтобы ликвидировать инфекцию. Затем он произведёт выскабливание (то есть удаление выскребанием или зачёрпыванием) всех поражённых инфекцией мягких тканей, оставшихся на месте зуба. Удаление зуба и очистка повреждённой области позволит ране зажить.
Операция: абсцесс, распространившийся на дно ротовой полости или на шею, придётся удалять в операционной под анестезией. Кроме того, если даже таким образом вылечить абсцесс не удаётся, или он растёт после обычного лечения зубного канала, вам, скорее всего, понадобится операция и пломбирование кончиков зубного канала, а также биопсия для диагностики.
Госпитализация: серьёзные инфекции зубов и челюсти, вторичные инфекции организма и их осложнения могут угрожать жизни и требовать срочной медицинской помощи и/или длительного пребывания в стационаре.
Если у вас зубной абсцесс, ваш лечащий стоматолог может принять решение вскрыть его и откачать гной или вылечить его антибиотиками. Если нарыв не лопнет сам, это, как правило, единственный способ уничтожить инфекцию. В случае необходимости стоматолог обычно прописывает и обезболивающие, растворы для полоскания и антибиотики; для отслеживания динамики лечения доктор назначит вам контрольные визиты и процедуры.
Если лечение абсцесса требует работы с зубным каналом, стоматолог общего профиля может направить вас к эндодонту – специалисту по зубным каналам. Помощь челюстно-лицевого хирурга рекомендуется в случаях, когда требуется удаление больных зубов, которые невозможно сохранить, особенно когда требуется общая анестезия и/или диагностика и лечение патологических состояний, таких как острые инфекции полости рта, челюсти и шеи; в случае же искажения черт лица, повреждения тканей лица и челюсти может понадобиться реконструктивно-пластическая хирургия.
Терапевты, оказывающие срочную помощь, также могут потребоваться в чрезвычайных случаях. Если госпитализация становится необходимой, врач общего профиля может лечить вторичные инфекции, образующиеся вследствие абсцессов, которые слишком долго не лечили, или в результате инфекций, получающих быстрое распространение.
Поскольку вариантов лечения и факторов, которые необходимо учитывать, слишком много, стоимость лечения зубного абсцесса трудно определить. В формулу расчёта цены входит множество переменных, в том числе необходимая процедура (процедуры), вид и острота зубного абсцесса, возможные осложнения и вторичные явления, возникшие по причине распространения абсцесса или инфекции зубов, возраст и состояние здоровья пациента, вид, продолжительность и сложность лечения, специализация стоматолога, который потребуется, район расположения места оказания помощи (стоматологической клиники, медпункта срочной помощи или больничной операционной).
Обычное удаление поражённого абсцессом зуба ребёнку, выполненное стоматологом общего профиля, может стоить около 9.000 рублей; лечение зубного канала, включая дополнительные связанные с этим процедуры и расходы, выполненное эндодонтом, может стоить 20.000 – 45.000 рублей за зуб с одним-четырьмя каналами, а срочная помощь и/или лечение в больнице могут стоить около 50.000 рублей.
Сильная зубная боль без явной причины, резкое повышение чувствительности эмали и ухудшение самочувствия свидетельствуют о начале воспалительного процесса в зубном корне. При воспалении корня зуба необходимо хирургическое и медикаментозное лечение в стоматологии. Справиться с воспалительным процессом в домашних условиях невозможно, непрофессиональные самостоятельные действия только усугубят состояние. В результате время будет потеряно, и патология примет хронический характер.

Симптомы воспаления корня зуба
Воспаление зубного корня или периодонтит бывает острым и хроническим. На ранних стадиях заболевания пациент страдает от приступов острой боли спазматического характера, которые возникают во время еды и при прикосновении к воспаленному участку. На этом этапе воспаления изменения в корне зуба не видны на рентгене.
При своевременном лечении периодонтита риск развития абсцесса и распространения воспаления на костную ткань минимален. Если же не начать терапию после проявления первых симптомов болезни, воспалительный процесс распространится из пульпы и зубных каналов на близлежащие костные ткани.
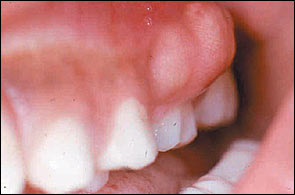
По мере усугубления воспаления в зубном корне начинается нагноение в мягких тканях, сопровождаемое выраженным отеком десны в зоне поражения, который различим даже с внешней стороны щеки. У корня развиваются гнойные кисты. Усиливается болевой синдром, который становится сложно снять даже с помощью сильных обезболивающих препаратов. Ухудшается общее состояние пациента: поднимается температура, возникает слабость, пропадает аппетит, ухудшается сон, снижается работоспособность.

Фото: воспаление зубного корня
При отсутствии лечения симптомы периодонтита постепенно стихают. Поскольку уменьшается болезненность, пациент ошибочно полагает, что болезнь отступила. Но на деле, стихание симптоматики свидетельствует о том, что острая форма болезни переходит в хроническую, которая представляет большую опасность для здоровья. Некоторое время патология может протекать бессимптомно, временами обостряясь и самостоятельно стихая.
При хроническом периодонтите патогенное воздействие на зубной периодонт прогрессирует, разрушая костную ткань. Каждое следующее обострение переносится тяжелее, к стандартным симптомам присоединяются кисты, свищи, абсцессы и прочие гнойные образования в зоне корней. Пациент ощущает выраженный привкус и запах гноя во рту. Узнать хроническое воспаление зубного корня можно по следующим признакам:
- Отсутствие болевых ощущений в состоянии покоя и дискомфорт при надавливании на зуб.
- Изменение цвета и структуры прилегающей к корню пародонтальной ткани.
- Наличие постоянного неприятного запаха изо рта.
Хроническая форма периодонтита лечится сильными антибиотиками. При необходимости осуществляется удаление пораженных участков зубной ткани и кости.
Если не лечить периодонтит, обострения будут повторяться, а зона поражения распространится на корни соседних моляров. Усилится подвижность зуба, что в итоге приведет к необходимости его удаления и повысит риск удаления соседних зубных единиц.
Причины воспаления корня зуба
Первопричиной воспаления зубного корня является патогенная микрофлора, проникшая в периодонт. К проникновению и распространению бактерий вглубь зуба могут привести:
- Запущенные инфекционные заболевания зубов и десен: пульпит, пародонтит, кариес. Под действием микроорганизмов происходит разрушение эмали и дентина, и бактерии проникают вглубь пульпы, каналов и периодонта.
- Некачественное стоматологическое лечение. Несоблюдение правил обработки каналов, техники установки пломб приводит к размножению патогенов внутри зуба и их попаданию в периапикальную область.
- Нарушение сроков эксплуатации зубных протезов и ортодонтических конструкций. Изношенная конструкция может расшатываться и смещаться, вследствие чего в пульпарную полость могут попадать микробы.

К воспалительному процессу в зубном корне могут привести следующие травмы:
- Неправильное распределение пломбировочного материала, повлекшее неравномерное распределение жевательной нагрузки на периодонтальные ткани.
- Надлом корня при стоматологических манипуляциях.
- Надрыв нервно-сосудистого пучка, из-за которого возникла подвижность зуба.
- Разрыв соединительных волокон, удерживающих зуб в альвеоле.
- Вывихи, переломы, трещины на коронках и корнях, а также механические травмы полости рта, связанные со спортивной и профессиональной деятельностью, авариями.
Характерные признаки воспаления в разных областях зуба
Зубы имеют сложное строение. Под твердой костной тканью скрыты мягкие – пульпа. В пульпе заключены нервные окончания, лимфатические и кровеносные сосуды. Питательные вещества поступают в пульпу через каналы, проходящие в корнях зуба. Воспаление может начаться в пульпе либо в каналах, а при отсутствии лечения воспалительные и некротические процессы распространяются на костную ткань.
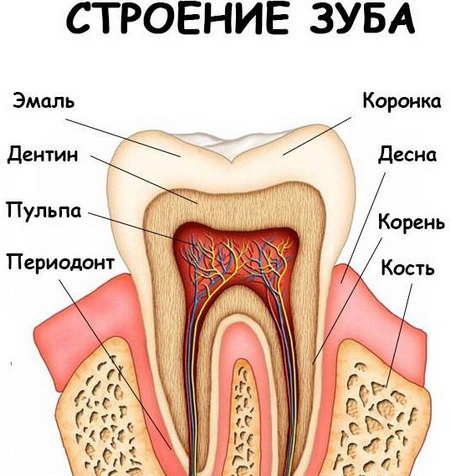
Под воздействием неблагоприятных факторов становится возможным проникновение патогенных бактерий в зубные каналы и пульпу, что провоцирует воспаление, вызывающее сильную зубную боль и развитие гнойных образований у основания зуба. Лечение корневых каналов является сложной операцией, требующей от стоматолога ювелирной точности.
Причины воспаления зубного канала:
- Запущенный кариес. Самым серьезным осложнением кариеса является проникновение инфекции через эмаль и дентин в пульпу. В результате происходит инфицирование сосудов, расположенных в каналах.
- Запущенный пародонтоз. Воспаление десен открывает инфекции путь в зубные каналы, вследствие чего они воспаляются.
- Ошибка стоматолога. Некачественное и несвоевременное пломбирование каналов влечет вторичное воспаление расположенных в них тканей.
Воспаление костной ткани, окружающей зуб, ведет к разрушению кости и потере зубной единицы. Ткань кости воспаляется при хронической форме периодонтита, когда нерв и корень уже поражены бактериями, а у корня зуба развилось гнойное образование. Запускать болезнь на этой стадии опасно для жизни: возможно прорастание кист в гайморовы пазухи, распространение инфекции на сердце и другие внутренние органы, заражение инфекцией здоровых зубов, развитие остеомиелита.
Диагностика периодонтита с помощью рентгена
На ранних стадиях заболевания, когда еще не развились процессы гниения, рентген мало информативен и редко используется стоматологами. На этом этапе воспаление корня зуба диагностируется не по рентгенографическому фото, а на основании общей клинической картины: после осмотра ротовой полости и озвучивания жалоб.
Но в диагностике хронических форм периодонтита именно рентгеновский снимок является основным методом определения характера, стадии заболевания и локализации гнойного мешка. Рентген-снимок помогает врачу выбрать адекватную тактику лечения и корректно подготовиться к операции. Наиболее показательной является рентгеноскопия, позволяющая врачу оценить изменение структуры зубных тканей в динамике.

Фото: периодонтит на рентген-снимке
Что делать, если воспалился корень зуба
Воспалительный процесс в зубном корне никогда не начинается самопроизвольно. Существует причина, спровоцировавшая его, и пока она не будет устранена, патология будет прогрессировать, представляя все большую опасность для здоровья.
Чтобы узнать, как безопасно и эффективно снять воспаление в корневой части зуба, необходимо обратиться к врачу. Попытки снять боль анальгетиками могут увенчаться успехом при острой форме заболевания, но расценивать стихание болезненности как снятие самого воспаления нельзя – внутри зуба продолжаются деструктивные процессы.
Лечение воспаления корня зуба может проводиться в домашних условия, но исключительно в том случае, если лечебные мероприятия назначены врачом-стоматологом.
Основные этапы лечения воспаления корня зуба
Что делать при воспалении корня зуба, врач-стоматолог решает исходя из причины и стадии болезни, степени поражения тканей и развития осложнений. Каждому пациенту, у которого воспалился зуб, назначается антибиотикотерапия. Она помогает снять воспаление и блокирует распространение инфекции. Вид антибиотика и оптимальная дозировка подбираются врачом индивидуально.
Лечение периодонтита проводится поэтапно под местной анестезией. К терапии приступают только тогда, когда врач точно установит локализацию очага поражения с помощью рентгенографии.

Схема лечения периодонтита:
- Каналы, ведущие к очагу поражения, рассверливаются. В них помещаются специальные тампоны, пропитанные антисептиком.
- Для соблюдения стерильности на коронку устанавливается временная пломба.
- Доктор назначает антибиотик, поясняет, нужно ли делать какие-либо процедуры в домашних условиях, и отпускает пациента лечиться амбулаторно.
- Следующий прием у стоматолога состоится спустя 2–3 дня. Если к этому моменту у пациента отсутствуют болевые приступы, отеки, гиперемия и припухлости, временная пломба удаляется, производится повторная промывка каналов антисептиком и снова устанавливается временная пломба.
- Вторую временную пломбу снимают спустя 2–3 месяца после того, как пациент сделает рентген-снимок, по которому врач сможет судить о динамике восстановления корня.
В случае благополучного лечения и отсутствия рецидива временная пломба извлекается, врач снова делает промывку каналов и устанавливает постоянную пломбу. Чтобы корень не воспалился повторно, после пломбирования вновь проводится рентген-исследование. По снимку врач может удостовериться в том, что каналы полностью залиты раствором, и процедура выполнена качественно. Контрольный визит к стоматологу должен состояться спустя 4 месяца после установки постоянной пломбы.
Читайте также:


