Чем опасны инфекционные заболевания для ребенка
Чем опасны инфекционные заболевания
Чем же опасны перечисленные инфекционные заболевания?
Полиомиелит (или детский паралич) - острое инфекционное заболевание, поражающее центральную нервную систему, в первую очередь спинной мозг. Заболевание приводит в 100% случаев к развитию параличей и пожизненной инвалидности.
Острый гепатит В - тяжелое инфекционное заболевание, характеризующееся воспалительным поражением печени. Перенесенный в раннем возрасте вирусный гепатит В в 50- 95% случаев переходит в хроническую форму, приводящую в дальнейшем к циррозу печени и первичному раку печени.
Коклюш - инфекционное заболевание дыхательных путей. Опасным является поражение легких (бронхопневмония). Серьезным осложнением является энцефалопатия, которая вследствие возникновения судорог, может привести к смерти или оставить после себя стойкие повреждения, глухоту или эпилептические приступы. Последние годы отмечается значительный рост коклюша, в том числе зарегистрирован летальный исход у ребенка до 1 года.
Дифтерия - острое инфекционное заболевание с быстрым нарастанием тяжести состояния и высокой летальностью, характеризующееся токсическим поражением организма, преимущественно сердечно- сосудистой и нервной систем. Часто дифтерия вызывает инфекционно-токсический шок, миокардиты, моно- и полиневриты, включая поражения черепных и периферических нервов, поражения надпочечников, токсический нефроз.
Столбняк – возбудитель заболевания поражает нервную систему и ведет к летальности вследствие паралича дыхания и сердечной мышцы. Заболевание регистрируется на территории области регулярно. Корь - заболевание может вызвать развитие отита, пневмонии, энцефалита. Риск тяжелых осложнений особенно высок у детей старших возрастов. В настоящее время эпидемическая ситуация по кори крайне неблагополучна.
Эпидемический паротит (свинка) - заболевание может осложняться серозным менингитом, в отдельных случаях воспалением поджелудочной железы. Свинка является одной из причин развития мужского и женского бесплодия.
Краснуха - представляет большую опасность для беременных, которые могут заразиться от больных детей. Заболевание краснухой беременных очень часто приводит к развитию множественных уродств плода, выкидышам и мертворождениям.
Туберкулез - длительно текущая инфекция, затрагивающая чаще всего органы дыхания. В настоящее время распространен туберкулез с множественной лекарственной устойчивостью и развитием тяжелых форм заболевания, которые лечатся годами и могут заканчиваться инвалидностью и даже смертью. Наиболее важным в профилактике туберкулеза является своевременная туберкулинодиагностика (реакция Манту, диаскинтест).
Грипп – вирусное острое респираторное заболевание, который опасен быстрым развитием тяжелых осложнений с летальным исходом.
За счет личных средств граждан в коммерческих вакцинальных центрах можно дополнительно привиться против инфекций не входящих в Национальный календарь, а именно против пневмококковой инфекции,
- ветряной оспы,
- вирусного гепатита А,
- клещевого энцефалита,
- менингококковой инфекции,
- папилломавируса человека.
В настоящее время все больше родителей отказываются вакцинировать своих детей. С одной стороны они боятся, что, не сделав прививку ребёнку, они подвергают его здоровье опасности в будущем, с другой стороны родителям страшно, что у ребёнка на прививку разовьется тяжёлая реакция. Насколько же обоснованы эти опасения?
Во–первых, в Российской Федерации функционирует системы оценки безопасности вакцин для здоровья населения и государственных испытаний вакцин. Перед тем как вакцина выпускается для массового использования, она проходит многоступенчатую проверку, которая включает в себя проведение различных опытов, экспериментов и клинических испытаний, которые оценивают степень безопасности той или иной вакцины.
Отказываясь от прививок, Вы рискуете здоровьем и жизнью Вашего ребенка!
Врач общей практики Олег Юрьевич Борисов рассказал, какие тяжелые последствия могут иметь инфекции, которые принято считать детскими, а также какие меры предпринять, чтобы их избежать.
Текст: Румия Сафиулина · 12 мая 2016

Опасны они в силу своей высокой контагиозности (способности быстро передаваться от больного человека к здоровому, восприимчивому к ним) и появлением достаточно большой прослойки взрослых людей, у которых по разным причинам сегодня иммунитета к ним нет.
Опасными эти инфекции для взрослых являются еще и потому, что во взрослом организме они протекают совсем не так же, как у детей, а более длительно, тяжелее, чаще с осложнениями.

– Это заболевание очень опасно и для детей, и для взрослых. Сегодня корь регистрируется в основном среди взрослого населения, его удельный вес от общего числа заболевших составляет 78,4%. Из числа взрослых 18–35 лет более половины не были привиты или были привиты однократно.
– Большинство смертельных случаев кори происходит из-за осложнений, связанных с этой болезнью. Чаще всего осложнения развиваются у детей в возрасте до пяти лет или у взрослых людей старше 20 лет. Самые серьезные осложнения включают слепоту, энцефалит (инфекцию, приводящую к отеку головного мозга), тяжелую диарею и связанную с ней дегидратацию, ушные инфекции и тяжелые инфекции дыхательных путей (например, пневмония).
– Взрослые дольше и тяжелее болеют корью (кашель, насморк, гиперемия зева, конъюнктивит, боль в горле, высокая температура в течение 5–7 дней, интенсивная головная боль). С вирусом кори ассоциируется развитие хронических заболеваний, таких как системная красная волчанка, болезнь Педжета, рассеянный склероз, гломерулонефрит.
– Риску развития тяжелых осложнений подвергаются также инфицированные женщины во время беременности, а беременность может заканчиваться самопроизвольным абортом или преждевременными родами.
– Профилактика кори: плановая – двумя дозами вакцины (в возрасте 12 месяцев и 6 лет). Эффективность прививок составляет 95–98%. Поствакцинальный иммунитет сохраняется не менее 25 лет. По эпидемиологическим показаниям прививаются следующие группы населения: контактные лица из очагов заболевания, не болевшие, не привитые и не имеющие сведений о профилактических прививках против кори, однократно привитые без ограничения возраста.
– Лечение кори: специальных лекарств для борьбы с вирусом кори не существует. Лечение направлено на устранение симптомов и предупреждение развития бактериальной инфекции.
Краснуха

Краснуха – как правило, легкая вирусная инфекция, поражающая чаще всего детей и молодых людей. Наибольший вред наносит краснуха, поражая плод при заболевании беременной женщины.
Особенности протекания заболевания у взрослых:
– В периоды эпидемического подъема заболеваемости краснухой среди детей растет число заболевших среди взрослых. Кстати, взрослые люди иногда заболевают краснухой даже несмотря на то, что переболели ею в детстве.
– У взрослых более тяжелое течение, чем у детей: длительная и высокая лихорадка, поздние сроки появления сыпи, обильная мелкопятнистая сыпь, продолжительный период экзантемы.
– Самые опасные осложнения: энцефалит, менингоэнцефалит, энцефаломиелит. Другие осложнения: пневмония, отит, ангина, артрит, связанный с присоединением вторичной инфекции. Возможно развитие геморрагического синдрома: кровоизлияния в кожу, слизистые оболочки, кровотечения различных локализаций, повышенная ломкость сосудов.
– Наибольшую опасность краснуха представляет из-за тропизма к эмбриональной ткани. По оценкам, в мире ежегодно рождается более 100 000 детей с синдромом врожденной краснухи. Степень поражения плода зависит от срока беременности. Заболевание беременной женщины краснухой на 3–4-й неделе беременности обуславливает врожденные уродства в 60% , а на 13–16-й неделе – в 7%. При заболевании у беременной вирус попадает в плаценту и инфицирует плод.
– Кроме тератогенного (вызывает уродства плода) воздействия вируса на плод могут встречаться и другие виды осложнений беременности: невынашивание (10–40%); мертворождение (20%); ранняя неонатальная смертность (25%); общее недоразвитие, сепсис.
– Краснуха ассоциируется с развитием сахарного диабета 1-го типа.
– Профилактика краснухи: первая вакцинация: 12–15 мес. Ревакцинация: 6 лет. Вакцинация девочек в возрасте 13 лет, ранее не привитых или получивших только одну прививку. Девушкам от 18 до 25 лет, не болевшим, не привитым ранее.
– Лечение направлено на устранение симптомов, предупреждение и лечение осложнений. Противовирусные средства в настоящее время не разработаны.
Эпидемический паротит

– Чаще всего эпидемическим паротитом болеют подростки, гораздо реже – взрослые люди. Кроме того, прививки от этого заболевания не всегда являются гарантией того, что человек не сможет им заболеть. Чаще всего наблюдаются вспышки инфекции в закрытых коллективах.
К осложнениям заболевания относят:
– Паротитный орхит (воспаление яичек). Встречается у 30–40 % взрослых мужчин, приводит к бесплодию.
– Серозный менингит (воспаление мозговых оболочек), регистрируется у 5–20% взрослых.
– Возможные осложнения эпидемического паротита: воспаление сердечной мышцы, молочных желез у 30% женщин, щитовидной железы, нервов, суставов, заболевание крови. Ассоциируется с развитием сахарного диабета 1-го типа.
– Профилактика эпидемического паротита: плановые прививки двукратно в 12 месяцев и 6 лет детям, не болевшим паротитом. По эпидемическим показаниям: контактные лица из очагов заболевания, не болевшие, не привитые и не имеющие сведений о профилактических прививках против эпидемического паротита.
– Лечение направлено на предупреждение осложнений. Противовирусного лечения эпидемического паротита нет.
Ветряная оспа

– Максимальная заболеваемость у взрослых отмечается после подъема заболеваемости у детей, что происходит в зимне-весенний период. Взрослые болеют тяжелее детей: продолжительный продромальный период с явлениями интоксикации, позднее появление специфической сыпи, обильные высыпания, у большинства – пустулезные, наличие буллезных, геморрагических и гангренозных форм.
– Период отпадения корочек наступает позже и продолжается дольше. Отмечается высокая и продолжительная лихорадка.
– У взрослых людей чаще наблюдаются следующие осложнения: воспаление легких у 15%, воспаление головного мозга, осложнения гнойного характера. У лиц старше 15 лет осложнения и необходимость в госпитализации наблюдаются чаще.
– После перенесенной ветряной оспе в организме человека на всю жизнь сохраняется вирус. При снижении иммунитета он проявляет себя в виде опоясывающего лишая.
– Профилактика ветряной оспы: вакцинация детей старше года, она не входит в национальный календарь прививок и делается на усмотрение родителей. При своевременно начатом лечении и применении не позднее, чем со 2-го дня болезни противовирусной терапии течение заболевания значительно облегчается.
Дифтерия

– Каждые 10 лет необходимо повторять вакцинацию от этого заболевания, так как иммунитет от него не пожизненный.
– Существует серьезная проблема – низкий и несвоевременный охват вакцинацией. Это приводит к тому, что появляется прослойка взрослых людей, у которых в данный момент нет защиты от дифтерии. У взрослых отмечается повышенная восприимчивость к дифтерии. У невакцинированных людей заболевание проходит в тяжелой форме, есть риск летального исхода.
– Иногда дифтерия диагностируется поздно из-за того, что протекает как ангина, которую люди часто пробуют лечить сами. Кроме того, существуют нетипичная локализации дифтерии.
– Профилактика дифтерии: плановая иммунизация – первичная иммунизация (3–4,5–6 месяцев) ревакцинация (18 месяцев), ревакцинация (6–7 лет), ревакцинация (14 лет), ревакцинация (взрослые от 18 лет – каждые 10 лет). По эпидемическим показаниям прививаются контактные лица из очагов заболевания, не болевшие, не привитые и не имеющие сведений о профилактических прививках против дифтерии.
– Лечение дифтерии: специфическим средством лечения больного является антитоксическая противодифтерийная сыворотка (ПДС). Чем раньше начато лечение, тем лучше результат. Обязательно применяются противомикробные препараты у больных с токсическими формами дифтерии, дифтерийным крупом, микст-инфекцией.
Коклюш

– По данным Всемирной организации здравоохранения, в мире ежегодно заболевает коклюшем около 60 млн человек, умирает около 1 млн детей, преимущественно в возрасте до одного года. У детей заболевание часто приобретает тяжелые формы, а у взрослых может оставаться недиагностированным. Таким образом, взрослые с недиагностированным коклюшем являются главным источником инфекции для детей. У взрослых кашель, сопутствующий данному заболеванию, сохраняется длительное время, даже при нормальном самочувствии.
– Сегодня родители чаще стали отказываться от вакцинации своих детей, при этом сами, как правило, уже привиты. Именно в таких семьях может сложиться ситуация, когда родители могут оказаться источником инфекции для своего ребенка со всеми возможными последствиями.
– Осложнения коклюша: пневмония, конъюнктивит, носовые кровотечения, грыжи, ателектазы, поражения со стороны центральной нервной системы (от слабых конвульсий до комы – необратимые поражения мозга).
– Профилактика коклюша: первую вакцинацию здоровым детям проводят в 3 месяца, затем вакцину вводят в 4, 5, 6 и 18 месяцев.
– Лечение коклюша: применяют специфический противококлюшный гаммаглобулин. Также антибиотики при тяжелых и осложненных формах.
Полиомиелит

– Полиомиелитом чаще болеют дети до 5 лет и невакцинированные подростки. Взрослые тоже заражаются, но реже. Из-за того что в России вакцинация от полиомиелита проводится с детства, случаи заболевания, как правило, протекают под маской ОРВИ. До параличей дело не доходит.
– Тяжелее протекает заболевание, если заражен взрослый человек с ослабленным иммунитетом или ВИЧ-инфекцией. Параличи и смерть наступают, если вакцинация не была проведена.
– Профилактика от полиомиелита: в 3 месяца проводится первое введение инактивированной вакцины (ИПВ); в 4,5 месяца – вводится вторая ИПВ; в 6 месяцев – третья ИПВ; в 18 месяцев проводится повторная ревакцинация с введением оральной вакцины (ОПВ); в 20 месяцев – вторая ревакцинация ОПВ; в 14 лет делается последняя прививка от полиомиелита.
– Лица, контактировавшие с прибывшими из эндемичных (неблагополучных) по полиомиелиту стран, прививаются с 3 месяцев жизни без ограничения возраста.
– Лечение полиомиелита: специального противовирусного лечения нет.
Скарлатина

– У инфицированных скарлатиной взрослых заболевание протекает в стертой форме, возможно тяжелое течение с развитием токсико-септической формы. При неправильном лечении, самолечении и даже самоизлечении в последующем возможны аллергические осложнения на клапанный аппарат сердца, почки, суставы, центральную нервную систему.
– Распространяется скарлатина следующим образом: заболевший взрослый человек становится источником инфекции для своих детей.
– Профилактика скарлатины: эта болезнь не требует вакцинации.
– Своевременное лечение с использованием антибиотиков позволяет быстро выздороветь и избежать осложнений.
– знайте о путях передачи инфекционных болезней, соблюдайте гигиену, прививайтесь перед поездкой в эндемичные регионы;
– ведите здоровый образ жизни, поддерживайте себя в хорошей форме, не допускайте длительного психоэмоционального перенапряжения, чувства тревоги и страха. Чувствуйте себя счастливыми, правильно питайтесь и достаточно отдыхайте – это обеспечит хороший иммунитет;
– знайте, что существуют современные вакцины против кори, краснухи, эпидемического паротита, дифтерии, коклюша, полиомиелита, которыми нужно вакцинироваться;
– знайте, что существуют вакцины от инфекций, которые пока не входят в Календарь профилактических прививок, и ими тоже можно привиться (ветряная оспа и др.).

Материал подготовлен при участии врача-педиатра
высшей квалификационной категории Трениной А.Н.
М алыши первого года жизни являются уязвимыми для различного рода бактерий и вирусов в связи с неразвитостью иммунитета. Если вы заметили у ребёнка симптомы каких-либо из перечисленных ниже заболеваний, то необходимо срочно, без промедления, обратиться за врачебной помощью.
Пневмония – инфекционное заболевание, наиболее опасное именно для новорождённых, поскольку лёгочная ткань малышей первых месяцев жизни не так эластична, как у взрослых и в большей степени подвержена отёкам.
Воспаление лёгких может развиться как на фоне гриппа, ОРЗ, кори, коклюша, так и выступать как самостоятельное заболевание.
- Затруднение дыхания
- Изменение цвета кожи – от землисто-серого до синюшного
- Нарушение аппетита
- Чрезмерная возбудимость или вялость
- Повышение температуры (может появиться в последнюю очередь)

Наиболее частыми источниками заражения являются:
- Контакт с носителем инфекции
- Употребление заражённой воды
- Употребление заражённых продуктов
- Через загрязнённые игрушки, руки, посуду и т.д.
- Через материнское молоко
Инкубационный (скрытый) период болезни составляет от 1 до 5 суток.
- Потеря аппетита
- Вялость, нервозность
- Повышение температуры тела
- Рвота и понос (кал имеет водянистую консистенцию без примеси крови)
- Также может наблюдаться насморк, кашель, западение родничка.
Опасность составляет как сама инфекция, так и последующее обезвоживание организма малыша.
Омфалит – воспалительное повреждение пупочной ранки малыша, которое является следствием попадания бактерий или грибков.
Самой частой причиной развития заболевания является ненадлежащий уход за пупочной ранкой или инфицирование в момент перерезания пуповины.

- Выделения из пупка, которые не проходят через 1-2 недели после родов
- Покраснения и отёчность вокруг пупочного кольца
- Вялость малыша или излишнее беспокойство
- В более сложных случаях возникает повышение температуры тела и гнойные, резко пахнущие выделения
Любые вопросы о заживлении пупочной ранки необходимо задавать лечащему врачу, который, в случае необходимости, назначит лечение.
Для предотвращения заболевания необходимо:
- Не прикасаться к пупочной ранке без необходимости
- Следить, чтобы содержимое подгузника не касалось пупка
- Строго выполнять рекомендации педиатра и патронажной медсестры
Геморрагическая болезнь – довольное редкое, но тяжёлое заболевание, характеризующееся плохой свёртываемостью крови вследствие недостатка витамина К.
Заболевание может проявиться как на 2-3-й день жизни (ранняя форма), так и в возрасте от 1 до 4-х месяцев (поздняя форма).
Если вовремя не начать лечение, то наиболее вероятными последствиями заболевания станут кровоизлияния в брюшную полость, внутренние органы и мозг.
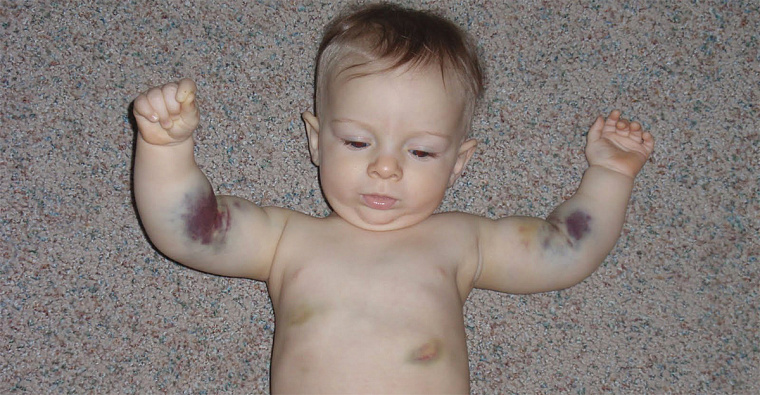
Ранняя форма болезни практически сразу же обнаруживается специалистами в роддоме по следующим симптомам: кровоточащая ранка в области пупка, рвота и испражнения с кровью, носовые кровотечения, плохая свёртываемость крови после вакцинации и при взятии скрининга на наследственные заболевания.
Лечение также осуществляется в роддоме путём назначения препаратов, содержащих витамин К.
Поздняя форма геморрагической болезни довольно редкое заболевание, которое может диагностировать только опытный врач по следующим симптомам:
- Необъяснимое появление синяков и кровоподтёков
- Бледность кожи и общая слабость
- Повышенная кровоточивость
Ни в коем случае не стоит списывать появление синяков на неловкость малыша и откладывать визит к врачу.
В данном случае лишняя перестраховка не помешает, поскольку болезнь развивается стремительно и приводит к необратимым последствиям.
Основной путь заражения герпесом – от матери, чей вирус попадает малышу.
Существует несколько форм заражения, наиболее опасной из которых является генитальный вид, когда вирус попадает в организм ребёнка через околоплодные воды в момент родов.
Вирус также может быть передан воздушно-капельным путем, но он менее опасен, поскольку мать, зная о заболевании, старается оградить от него малыша.
Симптомами заболевания являются:
- Сыпь на теле (на губах – при простом герпесе, в любом другом месте – при генитальном)
- Повышение температуры тела
- Изменение состояния ребёнка (вялость, сонливость и др.)
- Потеря веса (сыпь в горле затрудняет проглатывание пищи)
- Затруднение дыхания (последующая стадия)
Острый бронхиолит – это воспаление мелких бронхов (бронхиол), которое приводит к нарушению дыхания. Обычно заболевание вызывают вирусы, реже – бактерии, а также вдыхание газов, раздражающий дыхательные пути, пассивное курение, а также аллергия.

- Повышение температуры тела
- Затруднённое дыхание
- Кашель сначала сухой, через некоторое время переходящий в кашель с выделением густой мокроты
- Слабость, потеря аппетита
- Головная и колющая боль в груди
- Повышенное потоотделение
- Цвет кожи синеватый или серый
Наиболее опасен бронхиолит для самых маленьких детей в силу недостаточной развитости лёгких, а также иммунной системы.
При своевременном и правильном лечении заболевание полностью уходит без значительных последствий для здоровья.
Это инфекционное заболевание, характеризующееся приступообразным судорожным кашлем, возникающее преимущественно в детском возрасте.
Это заболевание очень опасно, особенно для совсем маленьких детей в связи с их ещё не сформировавшимся иммунитетом, который не может противостоять быстрому распространению бактерий.
Последствия коклюша могут быть очень опасны – от патологии внутренних органов до летального исхода в случае непринятия соответствующих мер.

Лучшим предупреждением болезни станет своевременная прививка, которая вводится в организм ребёнка на первом году жизни.
- насморк
- чихание
- появление сухости во рту и кашля.
Поскольку симптомы очень напоминают ОРВИ, то родители не проявляют значительного беспокойства. Но уже к концу второй недели кашель приобретает болезненность и периодичность (раз в 5-15 минут), а у совсем маленьких детей в момент кашля может останавливаться дыхание.
Своевременное обращение к врачу – это лучшее, что можно сделать для своего ребёнка при первых признаках недомогания.
Опытный педиатр распознает болезнь и назначит соответствующее лечение, которое сведёт к минимуму риск необратимых последствий.
Материал подготовлен при участии врача-педиатра Трениной А.Н.
Эта статья написана для вас дорогие родители, для того чтобы вы были в курсе какие существуют опасные детские заболевания, причины их появления, и симптомы, зная эту информацию, вам возможно удастся избежать этих недугов, или хотя бы быстро их диагностировать и вылечить, надеемся что данная информация хоть немного вам поможет.
Мы собрали десять опасных детских заболеваний, это не значит, что они самые опасные из существующих недугов, мы их выбирали по нескольким критериям – это распространенность, сложность лечения, возможные последствия и опасность для будущей жизни ребёнка. Что же, приступим.
Сальмонеллез — опасная кишечная инфекция
Сальмонеллез – кишечная инфекция, которая вызывается различными микробами рода сальмонелл. Бактерии сальмонеллы достаточно хорошо выживают во внешней среде, переносят низкую температуру, а вот от высокой погибают. Размножаются эти бактерии в мясе, яйцах, молоке и смежных продуктах, и могут выделять токсины, способные повредить слизистую оболочку кишечника.
Основной путь заболевания сальмонеллезом – пищевой. Сальмонеллы попадают в организм ребёнка с пищей, которая не подвергается кулинарной обработке непосредственно перед едой (сырки, пирожные). Попадая в организм, сальмонеллы выделяют токсины, которые приводят к нарушению многих органов, а также повреждают слизистую кишечника.
Начало заболевания начинается с тошноты и рвоты, далее повышается температура до 38-39 градусов, характерно отсутствие аппетита и боли в животе. Частота стула зависит от степени заражённости, вскоре у ребёнка наступает обезвоживание.
Стафилококковая инфекция опасна осложнениями
Стафилококковая инфекция – это группа заболеваний, которая вызвана стафилококком, имеющая различные клинические проявления, общую интоксикацию организма, гнойно-воспалительные очаги по всему телу. Стафилококки – это целый род микроорганизмов, 14 из них живут на нашем теле и слизистых оболочках, и только 3 представляют угрозы для здоровья человека. Самый опасный золотистый стафилококк, он может стать причиной более 100 заболеваний. Далее идёт эпидермальный стафилококк – он менее опасен, чем золотистый, и появляется у ослабленных детей (после операций, тяжело перенесённых заболеваний). Ну а последний – это сапрофитный стафилококк, случаи заражения с его участием очень редки.
Заражение стафилококком у детей чаще всего происходит от человека (медперсонал, родственники, друзья), а также через грязные руки. Кроме того эта инфекция быстро распространяется в продуктах питания (кондитерских и молочных изделиях, свежих салатах).
Симптомы и последствия после заражения стафилококком могут быть различными, смотря какая область организма повреждена, и какое заболевание было вызвано, вот некоторые примеры заболеваний: фурункулы, остеомиелит, артрит, ангина, отит, синусит, пневмония, отравление, менингит и много других заболеваний.
Гепатит А или как её ещё называют болезнь Боткина – это инфекционное заболевание, которое поражает печень. Этот вирус передаётся через продукты питания, воду, от другого человека заболевшим гепатитом А, а также грязные руки вымазанные в фекалиях. Именно поэтому очень важно мыть руки после туалета и прогулки, а продукты перед едой. Коварство этой болезни в том, что её сразу не обнаружить, если здоровый ребёнок пообщался с больным на гепатит, и заразился инфекцией, то симптомы могут появиться только через 2-4 недели после этого общения.
Симптомы гепатита А начинаются с повышения температуры с 37,5 до 39 градусов, параллельно появляется слабость, тошнота, рвота, боль в животе в области правого подреберья. Затем перед возникновением самой желтухи, появляются два явных симптомы: моча становиться тёмной (цвет пива), а кал наоборот белеет. Ну а далее наступает пожелтение кожи.
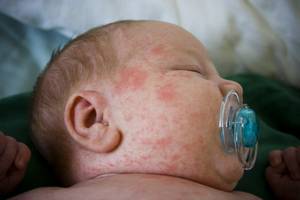
Потница – маленькие розовые точечки на коже малыша, появляются они внезапно, и, как правило, после прогулки или сна, это основной симптом потницы. Эта болезнь, если её вовремя лечить ведёт себя пассивно, ребёнка ничего не беспокоит, никакой температуры или неприятных ощущений. Но если её не лечить то раздражённая кожа может воспалиться, и начнутся гнойниковые заболевания кожи.
Дело в том, что у младенцев организм первое время привыкает к окружающей среде. Поэтому функционирует немного по-другому, не как у взрослого человека. Как только ребенку становиться жарко, потовые железы, дабы защитить малыша от перегревания вырабатывают некую жидкость, и если что-то нарушает нормальное потоотделение (кожа покрыта толстым слоем крема, или ребёнок слишком тепло одет), то эта жидкость скапливается в жёлезах. И как следствие кожа становиться раздражённой ярко-розового цвета, и на ней возникает мелкая красноватая сыпь.
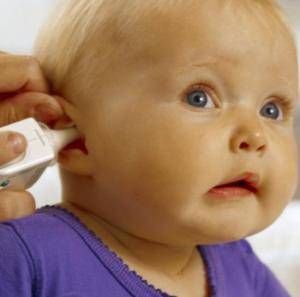
Распознать эту болезнь не так легко, потому что её больше подвергаются младенцы, и дети раннего возраста, а в этом возрасте ваш ребёнок не может объяснить, что с ним не так. Если у малыша появился насморк и кашель, а через 3-5 дней ко всему прибавилась и высокая температура, всему виной может быть ушная инфекция, ребёнок может оттягивать больное ухо, быть в очень плохом настроении, а если малыш уже умеет ходить, то может возникнуть проблема с равновесием.
Что же вызывает ушную инфекцию? Дело всё в евстахиевой трубе, которая соединяет среднее ухо с носоглоткой, и отводит жидкость от среднего уха. Обычно жидкость выводится без проблем, но у детей в отличие от взрослых трубка расположена более горизонтально и работает не вполне эффективно, а ещё она может опухнуть от простуды, аллергии или насморка, что будет мешать выводу жидкости и она будет скапливаться в среднем ухе. Любые бактерии, которые находятся в это время в жидкости, начинают быстро размножаться в тёплой среде, от чего образуется гной, воспаляется и увеличивается в размере барабанная перепонка. А дальше это состояние называется гнойный острый отит среднего уха.

Свинка – инфекционная болезнь, которая больше всего поражает около ушные жёлезы, и после перенесённого заболевания остаётся стойкий иммунитет к этой болезни на всю жизнь. Преимущественно болеют свинкой дети в 3-15 лет, взрослые тоже могут заболеть, но это единичные случаи. Так как это вирусная инфекция, то заражение чаще всего происходит от больного свинкой (воздушно-капельным путём), то есть при разговоре, чихании, кашле вирус от больного ребёнка через полость рта или слизистую носа здорового малыша проникает в кровь, а затем попадает в половые, слюнную и поджелудочную железы, где происходит размножение, бактерии накапливаются, и вновь в большом количестве поступает в кровь.
У болезни есть инкубационный период от 11-ти до 23-х дней, после чего начинается повышение температуры, потеря аппетита, как следствие недомогание, головная боль. Через пару дней возникает напряжение в около ушной области, возникают тянущие боли, появляется боль при жевании. После этого спереди, сзади и ниже уха появляется опухлость, что означает воспалительное увеличение околоушной слюнной железы. Заболевание может иметь крайне неприятное осложнение в виде орхита (воспаление яичек у мальчиков), оофорита (воспаление яичников у девочек), что в будущем может сказаться на репродуктивную функцию вашего чада.

Полиомиелит – это детский спинномозговой паралич, инфекционное заболевание, поражающее серое вещество спинного мозга так называемым полиовирусом. В основном болеют дети в возрасте до 10-ти лет, передаётся эта инфекция воздушно-капельным путём, через заражённые вещи, воду и продукты. Вызывает различные формы паралича, которые в 50-ти процентах случаев излечиваются полностью, а остальные 50% остаются с нарушениями средней и тяжёлой тяжести. Кроме того существует ряд осложнений: атрофия мышц, интерстициальный миокардит, ателектазы легких, деформация конечностей т.д.
Инкубационный период этой болезни длится 3-14 дней, после чего начинаются основные симптомы заболевания, которые очень схожи с простудными (кашель, боли в горле, насморк, головные боли), но ко всему этому присоединяется тошнота, рвота, напряжение в мышцах шеи и головы.

Коклюш – инфекционное заболевание поражающее дыхательные пути, и проявляющее себя приступами судорожного кашля. Чаще всего этой болезнью болеют дети до 5-ти лет. Заражение коклюшной палочкой бывает только воздушно-капельным путём, так как этот возбудитель крайне не устойчив во внешней среде, поэтому через обычные предметы заражение не возможно.
Итак, инфекция через дыхательные пути попадает в кровь, после чего разносится по всему организму. После этого начинается инкубационный период, длящийся от 3-х дней до 2-х недель. Симптомами заболевания является общее недомогание, потеря аппетита, чуть позже появляется кашель, насморк, повышение температуры до 40 градусов (обычно под вечер). Позже кашель нападает приступами, часто во время сна, появляется боль в груди, жжение. Дыхание становиться шумным, вязкая мокрота трудно отходит. Во время приступов лицо ребёнка может посинеть. При правильном лечении кашель проходит через пару недель, в тяжёлых случаях пару месяцев, а если что-то пошло не так, то может развиться пневмония.

Пупочная грыжа – это следствие дефекта передней брюшной стенки малыша, вызванная слабостью пупочного кольца. Как показывает статистика, чаще всего это болезнь возникает у новорождённых мужского пола, причины этого до сих пор не выяснены. Кроме наследственной предрасположенности, врачи считают, что появление пупочной грыжи зависит от многих физических, химических и биологических факторов которые воздействуют на плод ещё во внутриутробном развитии.
Пупочная грыжа бывает двух видов:
- Приобретённая. То есть пупочная грыжа возникает при нарушении желудочно-кишечного тракта ребёнка, в результате пупок закрывается очень медленно, тем самым создавая предпосылки к образованию грыжи.
- Врождённая. Как правило, это результат особого анатомического строения организма новорождённого.
Из симптомов можно выделить, пожалуй, только один, это выпуклое уплотнение около пупка, внешне очень напоминающее горошинку.
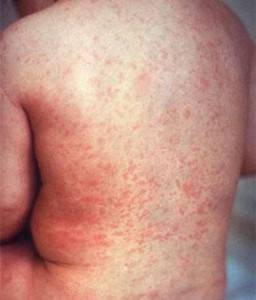
Скарлатина – инфекционное заболевание, причиной которой является стрептококк. Чаще этой болезнью болеют дети от 2-х до 7-ми лет, и в основном в осенне-зимний период. Этот вирус передаётся воздушно-капельным путём (при чихании, разговоре, кашле), так как возбудитель скарлатины находится в слюне, мокроте больного, который опасен для окружающих во время течения всей болезни. Ещё вирус имеет свойство некоторое время сохраняться на предметах, к которым прикасался больной ребёнок, и соответственно они также являются очагом инфекции.
Как только стрептококк попадает на слизистую оболочку, он начинает размножаться, и на их месте возникают воспаления. При этом стрептококк выделяет токсин, который попадая в кровь, вызывает недомогание, сыпь, поражение нервов.
Симптомы, как и у многих других болезней, сразу не появляются, существует инкубационный период 2-11 дней, после чего начинается повышение температуры, боль в горле, недомогание, иногда рвота. Позже появляется сыпь, но не сразу везде, сначала на шее, верхней части спины, а потом быстро по всему телу. Сыпь имеет ярко розовый цвет, размером с маковое зёрнышко. Также язык на первые 2-3 дня покроется белым налётом, после чего налёт исчезнет, и он станет ярко красным. Все симптомы сохраняются в среднем 5-ть дней, после чего потихоньку начнут исчезать.
На этом данная общеознакомительная статья заканчивается, главное помните дорогие родители, не шутите со здоровьем ребёнка, прочтение этого, или подобного материала не делает из вас экспертов в области медицины, лучше довериться профессионалам, ведь речь идёт о здоровье вашего малыша. Подобный материал несёт только ознакомительный характер, в целях общего развития, что бы вы могли следить за течением болезни вашего ребёнка, а не стоять в стороне, ничего не зная. Надеемся, что мы хоть немного вам помогли, удачи и здоровья вам и вашим детям!
Читайте также:


