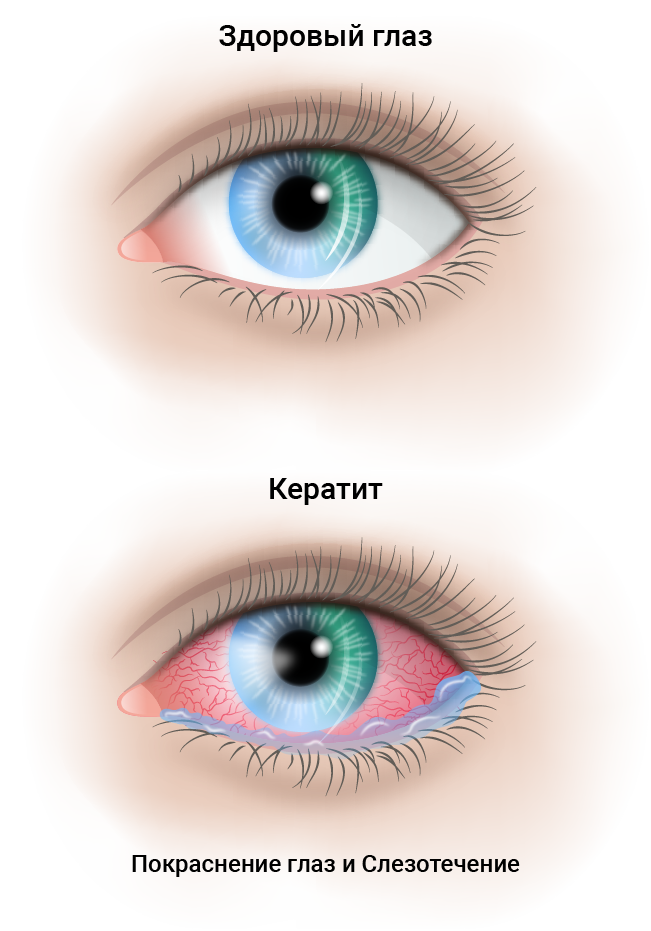
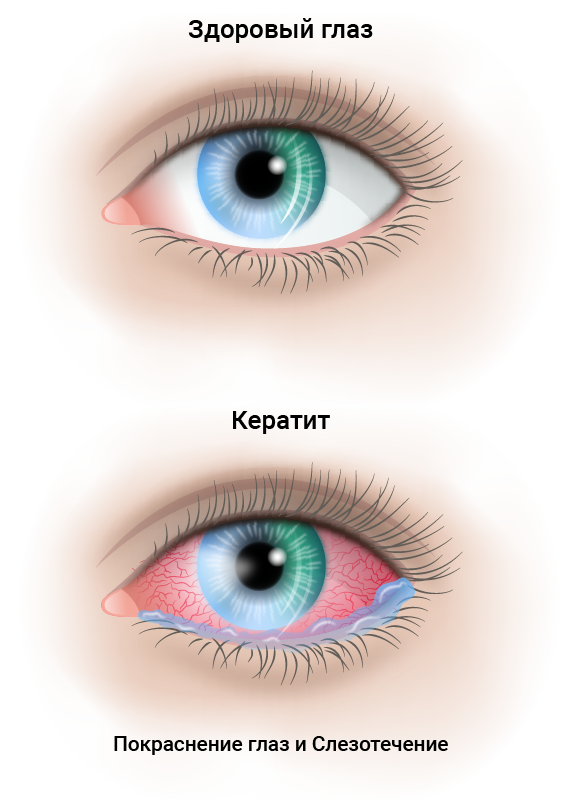
Биомикроскопия глаза при кератите
Кератит — это воспаление роговицы, прозрачной ткани, которая покрывает зрачок и радужную оболочку. Он может возникнуть по разным причинам: от небольшой травмы до бактерий, вирусов или паразитов. 1
Кератит может привести к помутнению роговицы вплоть до развития бельма и других серьезных осложнений, которые могут навсегда повредить ваше зрение. Но в большинстве случаев при своевременном лечении заболевание заканчивается полным выздоровлением без потери зрения.
Виды заболевания
В зависимости от места локализации патологии, выделяют центральные и периферические кератиты.
Также существует два основных типа кератита, в зависимости от причины:
инфекционный или неинфекционный.
Виды инфекционного кератита:

Чаще всего наблюдается при травмах глаз или у пользователей контактных линз, нарушающих правила гигиены. Его возбудителем чаще всего является золотистый стафилококк.
Вызывается аспергиллом, кандидой или фузарием. Обычно развивается на фоне массивной антибиотикотерапии, у лиц со сниженным иммунитетом или у тех, кто носит контактные линзы. Отличается сильным покраснением глаз и выраженными болевыми ощущениями.

Вызывается амебами рода Acanthamoeba. Часто встречается у людей, которые носят контактные линзы, а также этим кератитом можно заболеть после купания в озере или прогулки по лесу. В долгосрочной перспективе паразитарный кератит может привести к слепоте.
Герпетический вирусный кератит может начаться при ослаблении иммунной защиты и носит хронический характер, а аденовирусный возникает как одно из осложнений простудных заболеваний. Их возбудителем может быть вирус герпеса или аденовирус.
Виды неинфекционного кератита:

К этой форме заболевания приводит глазная аллергия на пыльцу растений и/или наличие в слезной жидкости некоторых бактериальных токсинов.

Возникает в результате сложных нарушений в деятельности иммунной системы человека, в результате которых она начинает распознавать ткань роговицы как чужеродную и атаковать ее.

Возникает из-за ожога роговицы и конъюнктивы в результате интенсивного воздействия ультрафиолета: при долгом пребывании на солнце или от сварочного аппарата.
Также неинфекционный кератит может быть вызван травмой глаза, например, царапиной, слишком долгим ношением контактных линз или ношением линз во время плавания. 3
Кератиты могут протекать в тяжелой, умеренной или легкой форме. Иногда воспалительный процесс распространяется и на другие отделы глаза, приводя к развитию кератоконъюнктивита, кератоуевита и т. д. 4
Причины
Есть несколько основных причин, которые могут привести к кератиту:
В большинстве случаев кератит возникает из-за повреждения роговицы. Если вы ткнули или поцарапали глаз, если вы носите свои контактные линзы слишком долго или носите неподходящие линзы, у вас может начаться кератит. Травма может вызвать воспаление или впустить бактерии или грибок, который приводит к инфекции.

Обычно это простой герпес, вирус ветряной оспы или простуда. Если вы больны, будьте осторожны, касаясь глаз, и держите руки в чистоте.
Может стать проблемой для людей, которые носят контактные линзы. Бактерии легко размножаются на линзах, если не чистить и не хранить их должным образом. Поэтому лучше перейти на однодневные линзы на время, пока у вас бактериальная инфекция.

Acanthamoeba — это микроорганизм, который живет почти везде: в воздухе, почве и водоемах. Большую часть времени он безвреден, но иногда может вызвать глазную инфекцию, особенно если вы носите контактные линзы во время купания.

Грибковую инфекцию в глаз чаще всего заносят через царапины и травмы, реже — через загрязненные контактные линзы. Грибковый кератит особенно распространен в тропиках и в странах с большим сельским населением., так как травму глаза легко получить при уборке урожая.

Недостаток витамина А, иммунные заболевания, синдром сухого глаза также иногда могут привести к кератиту. 5
Как понять, что у меня кератит?
При кератите могут быть следующие симптомы:
- покраснение глаз
- боль в глазах
- слезотечение или другие выделения из глаз
- трудности с открытием глаза из-за боли или раздражения
- затуманенное зрение
- ухудшение зрения
- чувствительность к свету (светобоязнь)
- ощущение инородного тела в глазу
Диагностика
Чтобы диагностировать кератит, врач сначала расспросит о ваших симптомах, а затем осмотрит ваши глаза. Если глаз закрыт от инфекции, вам помогут открыть его, чтобы провести полное обследование роговицы.
Чтобы исключить инфекцию, офтальмолог может запросить лабораторное тестирование. Он возьмёт мазок с роговицы или образец слезы, чтобы определить точную причину кератита. 7
Для постановки такого диагноза, как кератит, применяют следующие методы диагностики:
- определение остроты зрения при помощи проектора знаков или специальных таблиц — визометрия
- осмотр глаза с помощью щелевой лампы — биомикроскопия
- исследование роговицы с использованием специальных красителей — флюоресцииновый тест 8
Варианты лечения
Лечение кератита назначается врачом в зависимости от причины.
- При легких травмах роговицы, таких как царапина, специального лечения не требуется. Может быть прописана антибиотическая мазь
- Если кератит вызван вирусом герпеса, врач назначит противовирусные глазные капли или пероральные препараты
Если у человека легкий бактериальный кератит, врач может порекомендовать антибактериальные глазные капли(ссылка на Корфецил) . Более тяжелый бактериальный кератит необходимо лечить антибиотиками
Важно: Если человек страдает от кератита и носит контактные линзы, он должен снять их, как только у него появятся какие-либо симптомы инфекции или раздражения. Контактные линзы не должны использоваться снова, пока заболевание не будет вылечено.
Как предотвратить кератит?
Лучший способ предотвратить кератит — это избегать травм глаза, носить солнцезащитные очки и другие защитные приспособления для глаз, если необходимо.
Если у вас простуда, не прикасайтесь пальцами к глазам, потому что это может распространить инфекцию. Если есть подозрение, что у вас вирус простого герпеса, стероидные глазные капли могут быть опасными, поскольку они могут усугубить эту инфекцию. 10
Если вы носите контактные линзы, тщательно следите за их гигиеной, не спите и не плавайте в линзах, всегда используйте свежий раствор для очистки и хранения линз, регулярно меняйте линзы и футляр для хранения. 11
Сбалансированное питание, поддержка иммунитета и увлажняющие глазные капли могут помочь предотвратить другие причины кератита.
Современные способы обследования глаз позволяют офтальмологам выявлять патологии на любых этапах развития. Наиболее информативный способ — это биомикроскопия глаза. Она позволяет рассмотреть материю глаза детально под увеличением.
Что такое биомикроскопия глаза
Для выявления разных заболеваний живой глаз можно исследовать с помощью микроскопа. Такой способ исследования получил название биомикроскопии. Он появился после изобретения в 1911 году шведским физиком устройства, получившего название щелевая лампа.
Современное устройство объединяет систему света и микроскоп с увеличением до 35 раз. Световой луч создаёт лампа мощностью 25 Вт. На пути луча установлена щелевая диафрагма и светофильтр. Принцип исследования щелевой лампой основан на феномене световой контрастности.
В затемнённой комнате яркий луч света, прошедший через диафрагму, проецируется в виде прямоугольника или точки на глазной оболочке. Лучом выделяется оптический срез, который внимательно под микроскопом рассматривает офтальмолог. У врача есть возможность смещать место зоны обследования для детализации заболевания.
Благодаря контрастности становятся заметными даже незначительные нарушения в глазу, связанные с заболеванием или травмой. Подобный эффект контрастности можно наблюдать, когда в тёмную комнату через щель проникает луч солнца. В этом случае можно наблюдать частички пыли, которые при обычном освещении остаются невидимыми. Увеличенное изображение поражённой ткани позволяет делать заключение о патологии.
Показания и противопоказания
Как правило, офтальмологи без особых причин обследование зрения не проводят.
Причинами для проведения микроскопии глаза могут быть следующие ситуации:
- попадание чужеродного тела;
- травмированная область глазного яблока;
- подозрение на катаракту или глаукому;
- болевые ощущения в глазах;
- воспалённые или травмированные веки;
- воспалительные заболевания конъюнктивы;
- деформированная роговица и склеры;
- нарушения в работе эндокринной системы.
Офтальмологам рекомендуется и в иных случаях использовать биомикроскопию, если для этого у пациента нет противопоказаний. Основные противопоказания связаны с состоянием здоровья пациента, а также с его невозможностью продолжительное время находиться в спокойном состоянии.
Это может быть в результате:
- алкогольного или наркотического опьянения;
- психических расстройств;
- неадекватного поведения.
Виды биомикроскопии глаза
От способа освещения зависит вид биомикроскопии глаза.
Диффузное освещение позволяет проводить общий осмотр больных глаз. При максимально открытой диафрагме свет наводят на глазное яблоко, а затем рассматривают изображение через микроскоп. Офтальмолог видит очаг заболевания в оболочках глаза, поэтому может в дальнейшем детально его рассмотреть с другим видом освещения.
Прямое освещение является самым распространённым способом осмотра глаза. Он позволяет детально рассмотреть все отделы глазного яблока. Первоначально полностью открывают диафрагму, а затем уменьшают отверстие, и направляют луч в нужный отдел глаза. Этим способом, прежде всего, оценивают состояние прозрачной роговицы и хрусталика глаза.
Осматриваемый участок глаза должен находиться рядом с местом, на которое направлен луч щелевой лампы. При этом освещённое место становится дополнительным более слабым источником света. Если роговица и хрусталик имеют большую прозрачность, то у склеры и радужки меньшая прозрачность, поэтому их обследуют непрямым освещением.
Если комбинировать прямое и непрямое освещение, то исследуемая ткань после яркого освещения будет затемняться. Меняют освещение очень быстро. Таким колеблющимся освещением легко определяется, как свет влияет на зрачок. Этот способ осмотра необходим для обнаружения инородных тел, так как металл и стекло дают характерный блеск.
Зеркальное поле является самым сложным видом освещения, который требует большого опыта у окулиста. Он предназначен для изучения невидимых мест на границе разных оптических сред. Из-за различных показателей преломления света появляются зеркальные зоны. При нарушении гладкости такой зоны падающий луч искажается.
Метод исследования ткани на прозрачность. Лучше всего таким способом изучать роговицу и хрусталик глаза. Если на ткани есть помутнения, то меняется направление луча.
Методика проведения биомикроскопии
Биомикроскопия дополняет все общеизвестные виды осмотра и лечения глазных тканей. Поэтому она проводится после общего офтальмологического осмотра больного.
Для этой процедуры используют тёмное помещение, чтобы получился контраст между участками изучаемых тканей с разной освещённостью. Процедура бесконтактная, поэтому больной не чувствует боли. Её продолжительность не более 15 минут.
На подготовительном этапе выполняют следующие манипуляции:
- в случае изучения глазного дна и хрусталика расширяют зрачок с помощью глазных капель (тропикамид);
- в случае исследования воспалённой роговицы закапывают химическое красящее вещество (флуоресцеин). В дальнейшем с помощью глазных капель краску удаляют со здоровых тканей, а повреждённые ткани остаются окрашенными;
- для безболезненного удаления инородного тела закапывают обезболивающие капли местного действия (лидокаин).
Во время процедуры должно быть неподвижное положение головы. Для этого больного усаживают напротив оборудования, и на подставке фиксируют голову. После этого больному предлагают широко открыть глаза и не моргать. Офтальмолог размещается с обратной стороны оборудования. Он перемещает лампу и микроскоп, чтобы выбрать такое положение напротив глаз больного, которое удобно для осмотра.
Во время процедуры врач меняет диафрагмы. Они регулируют размеры светового луча, попадающего на глазное яблоко пациента. Детально рассмотреть глазные ткани помогает выбор разных способов освещения. Для каждого глазного отдела используют свой вариант освещения. Основным считается освещение, при котором совмещаются фокусы микроскопа и осветителя (прямое фокальное).
Расшифровка результатов
После завершения исследования оформляется биомикроскопическая картинка. У каждой болезни существует перечень симптомов, которые определяют визуально.
- расширение склеральных отверстий;
- расширение (инъекция) сосудов конъюнктивы;
- многочисленные помутнения в центре роговицы;
- наличие отложений на теле роговицы;
- уменьшение размеров листка радужки.
Катаракта:
- клиновидные помутнения;
- наличие водяных щелей;
- расслоение хрусталика.
Травма. Попадание чужеродного тела:
- разрывы роговицы. Трещины тканей;
- на месте чужеродного тела отметки в виде жёлтых точек;
- расширение сосудов на склере и конъюнктиве.
Кератит:
- когда воспаление древовидное, то на внешнем покрове роговицы определяются пузырьки, которые самопроизвольно вскрываются;
- если воспаление гнойное, то на роговице определяется инфильтрат, который затем превращается в язву;
- появились новые сосуды (неоваскуляризация).
Опухоли:
- выделяются зоны с высокой пигментацией;
- наблюдается новообразование;
- вокруг новообразования изменились сосуды.
Возможные осложнения
Если процедура биомикроскопии безболезненная, то после исследования могут появляться осложнения. Иногда капли, расширяющие зрачок, вызывают во рту привкус лекарства. Кроме того, появляются проблемы с фокусировкой глаз, которые иногда не проходят до 12 часов. Врачи не рекомендуют двигаться несколько часов после введения расширяющего раствора. Этот период будет более комфортным, если носить солнцезащитные очки.
В зависимости от здоровья пациента наблюдается разная реакция организма на глазные капли: сухость во рту, рвота, тошнота, аллергическая реакция. При появлении любых болевых ощущений после биомикроскопии, необходимо обратиться к врачу.
В общем, когда появились проблемы со зрением, то необходимо обратиться к офтальмологу, и пройти биомикроскопию. Методы исследований глаз постоянно совершенствуются, поэтому офтальмологам удаётся выявлять самые серьёзные патологии на ранних стадиях.
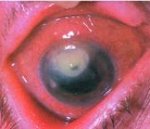
Кератиты – группа воспалительных поражений роговицы - передней прозрачной оболочки глаза, имеющих различную этиологию, вызывающих помутнение роговицы и снижение зрения. Для кератита типичен, так называемый роговичный синдром, характеризующийся слезотечением, светобоязнью, блефароспазмом; ощущение инородного тела глаза, режущие боли, изменение чувствительности роговицы, снижение зрения. Диагностика кератита включает проведение биомикроскопии глаза, пробы с флуоресцеином, цитологического и бактериологического исследования мазка с конъюнктивы и роговицы, постановку иммунологических, аллергологических проб. При выявлении кератита проводится этиотропное (противовирусное, антибактериальное, противоаллергическое и т. д.) лечение. При изъязвлениях роговицы показано микрохирургическое вмешательство (кератопластика).
МКБ-10

Общие сведения
Воспалительные заболевания глаза являются наиболее частой патологией в офтальмологии. Наибольшую группу среди них составляют конъюнктивиты (66,7%); воспалительные поражения роговицы – кератиты встречаются в 5% случаев. В конъюнктивальной полости глаза постоянно присутствует микрофлора, которая даже при минимальном повреждении роговицы легко вызывает ее воспаление. В половине случаев последствием кератита становится стойкое понижение зрения, требующее применения микрохирургических методик для восстановления оптических свойств роговицы, а в ряде случаев течение кератита может привести к необратимой слепоте. Развитие гнойной язвы роговицы при кератите в 8% случаев сопровождается анатомической гибелью глаза и в 17% - требует энуклеации глазного яблока в связи с безуспешностью консервативного лечения.

Причины кератитов
Наибольшее число случаев развития кератита связано с вирусной этиологией. В 70% наблюдений возбудителями выступают вирусы простого герпеса и герпеса Зостера (опоясывающего герпеса). Провоцировать развитие кератита, особенно у детей, также может аденовирусная инфекция, корь, ветряная оспа.
Следующую большую группу кератитов составляют гнойные поражения роговицы, вызванные бактериальной неспецифической флорой (пневмококком, стрептококком, стафилококком, диплококком, синегнойной палочкой, кишечной палочкой, клебсиеллой, протеем) и специфическими возбудителями туберкулеза, сальмонеллеза, сифилиса, малярии, бруцеллеза, хламидиоза, гонореи, дифтерии и т. д.
Тяжелая форма кератита вызывается амебной инфекцией - бактерией Acanthamoeba; амебный кератит часто возникает у людей, носящих контактные линзы, и в долгосрочной перспективе может закончиться слепотой. Возбудителями микозного кератита (кератомикоза) являются грибки фузариум, аспергиллы, кандиды.
Кератит может служить проявлением местной аллергической реакции при поллинозах, использовании некоторых лекарственных препаратов, глистной инвазии, повышенной чувствительности к пищевым продуктам или пыльце растений. Иммунно-воспалительное поражение роговицы может наблюдаться при ревматоидном артрите, узелковом периартрите, синдроме Шегрена и др. заболеваниях. При интенсивном воздействии на глаза ультрафиолетового излучения может развиваться фотокератит.
В большинстве случаев возникновению кератита предшествует механическая, химическая, термическая травма роговицы, в том числе интраоперационное повреждение роговицы при проведении глазных операций. Иногда кератит развивается как осложнение лагофтальма, воспалительных заболеваний век (блефарита), слизистой глаз (конъюнктивита), слезного мешка (дакриоцистита) и слезных канальцев (каналикулита), сальных желез века (мейбомита). Одной из распространенных причин кератита служит несоблюдение правил хранения, дезинфекции и использования контактных линз.
Среди эндогенных факторов, благоприятствующих развитию кератита, выделяют истощение, недостаток витаминов (А, В1, В2, С и др.), снижение общей и местной иммунной реактивности, расстройства обмена (сахарный диабет, подагра в анамнезе).
Патоморфологические изменения при кератитах характеризуются отеком и инфильтрацией роговичной ткани. Инфильтраты, образованные полинуклеарными лейкоцитами, гистиоцитами, лимфоидными и плазматическими клетками, имеют различную величину, форму, цвет, нечеткие границы. В стадии разрешения кератита происходит неоваскуляризация роговицы - прорастание в оболочку новообразованных сосудов из конъюнктивы, краевой петлистой сети или обоих источников. С одной стороны, васкуляризация способствует улучшению трофики роговичной ткани и ускорению восстановительных процессов, с другой – новообразованные сосуды в дальнейшем запустевают и снижают прозрачность роговицы.
При тяжелом течении кератита развиваются некроз, микроабсцессы, изъязвления роговицы. Язвенные дефекты в роговице в дальнейшем рубцуются, образуя бельмо (лейкому).
Классификация кератитов
Кератиты классифицируются в зависимости от этиологии, течения воспалительного процесса, глубины поражения роговицы, расположения воспалительного инфильтрата и других признаков.
В зависимости от глубины поражения различают поверхностные и глубокие кератиты. При поверхностном кератите в воспаление вовлекается до 1/3 толщины роговицы (эпителий, верхний стромальный слой); при глубоком кератите – вся строма.
По локализации инфильтрата кератиты бывают центральными (с расположением инфильтрата в зоне зрачка), парацентральными (с инфильтратом в проекции пояса радужки), и периферическими (с инфильтратом в зоне лимба, в проекции цилиарного пояса радужной оболочки). Чем центральнее расположен инфильтрат, тем сильнее страдает острота зрения во время течения кератита и в его исходе.
По этиологическому критерию кератиты подразделяют на экзогенные и эндогенные. К экзогенным формам относят эрозию роговицы, кератиты травматического, бактериального, вирусного, грибкового генеза, а также кератиты, обусловленные поражением век, конъюнктивы и мейбомиевых желез (мейбомиевый кератит). В число эндогенных кератитов входят инфекционные поражения роговицы туберкулезной, сифилитической, малярийной, бруцеллезной этиологии; аллергические, нейрогенные, гипо- и авитаминозные кератиты. Эндогенные кератиты неясной этиологии включают нитчатый кератит, разъедающую язву роговицы, розацеа-кератит.
Симптомы кератита
Общим проявлением, характерным для всех форм заболевания, служит развивающийся при кератите роговичный синдром. При этом возникают резкие боли в глазу, непереносимость яркого дневного или искусственного света, слезотечение, непроизвольное смыкание век (рефлекторный блефароспазм), ухудшение зрения, ощущение инородного тела под веком, перикорнеальная инъекция глазного яблока.
Роговичный синдром при кератите связан с раздражением чувствительных нервных окончаний роговицы образующимся инфильтратом. Кроме этого, вследствие инфильтрации уменьшается прозрачность и блеск роговицы, развивается ее помутнение, нарушается сферичность и чувствительность. При нейрогенном кератите чувствительность роговицы и выраженность роговичного синдрома, напротив, снижены.
При скоплении лимфоидных клеток инфильтрат приобретает сероватый оттенок; при преобладании лейкоцитов его цвет становится желтым (гнойный инфильтрат). При поверхностных кератитах инфильтрат может рассосаться практически бесследно. В случае более глубокого поражения на месте инфильтрата образуются различные по интенсивности помутнения роговицы, которые могут в разной степени снижать остроту зрения.
Неблагоприятный вариант развития кератита связан с образованием изъязвлений роговицы. В дальнейшем, при отслаивании и слущивании эпителия, вначале образуется поверхностная эрозия роговицы. Прогрессирование отторжения эпителия и некроз тканей приводит к формированию язвы роговицы, имеющей вид дефекта с мутным серым дном, покрытым экссудатом. Исходом кератита при язве роговицы может быть регресс воспаления, очищение и эпителизация язвы, рубцевание стромы, приводящее к помутнению роговицы – образованию бельма. В тяжелых случаях глубокий язвенный дефект может проникать в переднюю камеру глаза, вызывая образование десцеметоцеле - грыжи десцеметовой оболочки, прободение язвы, формирование передних синехий, развитие эндофтальмита, вторичной глаукомы, осложненной катаракты, неврита зрительного нерва.
Кератиты нередко протекают с одновременным воспалением конъюнктивы (кератоконъюнктивит), склеры (кератосклерит), сосудистой оболочки глаза (кератоувеит). Нередко также развиваются ирит и иридоциклит. Вовлечение в гнойное воспаление всех оболочек глаза приводит к гибели органа зрения.
Диагностика кератита
В диагностике кератита важное значение имеет его связь с перенесенными общими заболеваниями, вирусными и бактериальными инфекциями, воспалением других структур глаза, микротравмами глаза и т. д. При наружном осмотре глаза офтальмолог ориентируется на выраженность роговичного синдрома и местные изменения.
Ведущим методом объективной диагностики кератита служит биомикроскопия глаза, в ходе которой оценивается характер и размеры поражения роговицы. Толщину роговицы измеряют с помощью ультразвуковой или оптической пахиметрии. С целью оценки глубины поражения роговицы при кератите проводится эндотелиальная и конфокальная микроскопия роговицы. Изучение кривизны роговичной поверхности осуществляется путем проведения компьютерной кератометрии; исследование рефракции – с помощью кератотопографии. Для определения корнеального рефлекса прибегают к проведению теста на чувствительность роговицы или эстезиометрии.
С целью выявления эрозий и язв роговицы показано выполнение флюоресцеиновой инстилляционной пробы. При нанесении на роговицу 1% раствора флюоресцеина натрия, эрозированная поверхность окрашивается в зеленоватый цвет.
Важную роль для определения лечебной тактики при кератите играет бактериологический посев материала с дна и краев язвы; цитологическое исследование соскоба эпителия конъюнктивы и роговицы; ПЦР, ПИФ, ИФА-диагностика. При необходимости проводятся аллергологические, туберкулиновые пробы и т. д.
Лечение кератита
Лечение кератита должно проводиться под наблюдением офтальмолога в специализированном стационаре в течение 2-4 недель. Общие принципы фармакотерапии кератитов включают местную и системную этиотропную терапию с применением антибактериальных, противовирусных, противогрибковых и др. лекарственных средств.
При вирусных кератитах с целью подавления выявленной инфекции применяются местные инстилляции интерферона, ацикловира; закладывание мазей (теброфеновой, флореналевой, бонафтоновой, с ацикловиром). Парентерально и внутрь назначают иммуномодуляторы (препараты тимуса, левамизол).
Бактериальные кератиты требуют назначения антибиотиков с учетом чувствительности к ним возбудителя в виде глазных капель, парабульбарных и субконъюнктивальных инъекций, в тяжелых случаях – путем парентерального введения пенициллинов, цефалоспоринов, аминогликозидов, фторхинолонов.
Лечение туберкулезного кератита проводят под руководством фтизиатра, используя противотуберкулезные химиопрепараты. При аллергическом кератите назначаются антигистаминные средства, субконъюнктивальное введение и инстилляции гормональных препаратов. В случае сифилитического или гонорейного кератита показана специфическая терапия под наблюдением венеролога.
При кератитах различной этиологии с целью профилактики вторичной глаукомы показано местное применение мидриатиков (атропина сульфата, скополамина); для стимуляции эпителизации дефектов роговицы - закапывание таурина, нанесение заживляющих мазей и т. д. При снижении остроты зрения назначают фонофорез и электрофорез с ферментами.
Изъязвления роговицы являются основанием для проведения микрохирургических вмешательств: микродиатермокоагуляции, лазеркоагуляции, криоаппликации дефекта. В случае резкого снижения зрения и ввиду рубцового помутнения роговицы показано проведение эксимерлазерной процедуры удаления поверхностных рубцов или кератопластики. При развитии на фоне кератита вторичной глаукомы показано лазерное или хирургическое лечение глаукомы. При тяжелых кератитах может потребоваться энуклеация глазного яблока.
Прогноз и профилактика кератитов
Исход и последствия кератита в значительной мере зависят от этиологии поражения, характера и локализации инфильтрата, сопутствующих осложнений. Своевременная и рациональная терапия кератита приводят к бесследному рассасыванию инфильтратов роговицы или образованию легких помутнений типа облачка. При глубоких кератитах, в особенности осложненных язвой роговицы, а также при парацентральном и центральном расположении инфильтрата, развиваются помутнения роговицы различной степени выраженности.
Исходом кератита может стать бельмо, вторичная глаукома, атрофия зрительного нерва, атрофия глазного яблока и полная потеря зрения. Особенно угрожающими для жизни являются септические осложнения в виде тромбоза пещеристой пазухи, флегмоны глазницы, сепсиса.
Профилактика кератитов включает предупреждение травм глаза, своевременное выявление и лечение конъюнктивитов, блефаритов, дакриоцистита, соматических заболеваний, общих инфекций, аллергий и т. п.
Читайте также:


