Белые пятна на коже и инфекции
Белые пятна на коже — симптом, который может указывать на возникновение и прогрессирование патологических процессов. В некоторых случаях пятна внешне схожи с небольшими капельками, диаметром до 1-5 мм. Могут поражать различные участки тела, включая лицо и кожу головы. Чаще всего наблюдаются на сгибах локтей, плечах, коленях. Симптом часто проявляется в осеннее время года: после окончания активного солнечного воздействия на коже образуются небольшие пятна, окрашенные в белый, желтоватый или светло-коричневый цвет. Изменение цвета кожи может возникать и протекать самостоятельно и не доставлять дискомфорта, либо сопровождаться зудом и жжением кожи, воспалительными процесса, высыпаниями. Чтобы выяснить точную причину возникновения белых пятен необходимо проконсультироваться с квалифицированным специалистом и пройти комплексное обследование. Самолечение противопоказано, поскольку может усугубить клиническую картину и спровоцировать осложнения.
Причины
Белые пятна на коже могут образовываться под воздействием множественных экзогенных и эндогенных факторов:
- наследственная предрасположенность
- продолжительного пребывания под прямыми солнечными лучами
- при злоупотреблении солярием
- фотостарение кожных покровов
- манифестирующая вирусная инфекция
- аутоиммунный процесс
- дисфункция гипоталамуса, гипофиза
- продолжительное воздействие токсических веществ: фенола, формальдегида, синтетических смол, тяжелых металлов
- продолжительный стресс, переутомление
- психосоматические причины
В некоторых случаях причиной может служить сочетание сразу нескольких предрасполагающих факторов, что требует комплексного воздействия на проблему.

Витилиго — болезнь, которая сопровождается образованием депигментированных участков кожи на теле. Такие пятна склонны расти, распространяться и сливаться воедино. Волосяной покров в месте поражения также депигментирован. В большей степени такое нарушение приносит психологический дискомфорт из-за косметического несовершенства. Хроническую патологию витилиго чаще всего диагностируют в молодом возрасте.
К предрасполагающим факторам относят:
- дисфункцию нервной системы
- метаболические нарушения
- сахарный диабет
- повышение или снижение функции щитовидной железы (гипер- гипотиреоз)
- нарушение работы яичников
- инфекционные патологии
Течение болезни усугубляется при постоянном использовании одежды из некачественных синтетических материалов, несоблюдении правил личной гигиены, применении косметических средств с агрессивными компонентами-аллергенами. Пятна витилиго могут поражать любой участок кожи, за исключением стоп и ладоней. Отличаются симметричной локализацией. Имеют круглую форму, локализованы преимущественно в местах сгиба локтей или коленей. Продолжительность формирования новых пятен может занять от 1-2 месяцев до 3-5 лет.
Каплевидный гипомеланоз является дерматологическим заболеванием, при котором наблюдаются очаговые нарушения пигментации отдельных участков кожных покровов. Причина возникновения нарушения до конца не изучена: в развитии нарушения принимают участие факторы старения, окружающая среда, наследственность. Заболевание проявляется в виде небольших светлых пятен, диаметром до 10 мм. Локализация: плечи, колени, сгибы рук и ног, грудная клетка. В группу риска попадают женщины старше 35 лет.
Важно! Дерматологи склонны считать данную разновидность гипомеланоза — одним из проявлений фотостарения. Активное ультрафиолетовое излучение ускоряет прогрессирование патологического процесса.
Манифестация каплевидного гипомеланоза наблюдается при злоупотреблении солярием, а также активным загаром под прямыми солнечными лучами. В некоторых случаях изменение цвета отдельных участков кожи настолько незначительно, что подолгу остается незамеченным. Болезнь склонна к распространению, депигментированные участки кожи могут достигать диаметра до несколько сантиметров.

Отрубевидный лишай — болезнь грибкового происхождения, которая поражает роговой слой эпидермиса. Отличается низкой заразностью. Возникает под воздействием следующих факторов:
- в результате повышенного потоотделения, а также изменения состава пота
- при повышении уровня сахара в плазме крови
- нарушении отшелушивания кожных покровов
- индивидуальной предрасположенности
- использовании одежды из синтетики
- продолжительном использовании антибиотиков и кортикостероидов
На местах поражения образуются пятна, окрашенные в желто-коричневый или розово-коричневый цвет. Со временем они увеличиваются в размерах и сливаются между собой. Со временем окраска становится темно-коричневой. Сопутствующие симптомы возникают не часто, в единичных случаях возможны жалобы на зуд и шелушение кожных покровов. Болезнь поражает кожные покровы спины и грудной клетки, шею, живот, боковые поверхности туловища.
Течение болезни — длительное, на протяжении месяцев и даже лет. Пациент может быстро выздороветь, если начнет находиться под прямыми солнечным лучами. После выздоровления образуются белые пятна на коже, которые не загорают. Такое явление называют псевдолейкодермой.
Белые пятна на коже часто образуются на месте бляшек после успешной терапии псориаза. Депигментированные участки кожи не загорают, доставляют психологический дискомфорт. Сама болезнь возникает под воздействием наследственных, инфекционных и неврогенных факторов. Сопровождается формированием плоских папул, которые склонны сливаться между собой. Также возникают жалобы на зуд, на кожных покровах образуются бело-серебристые чешуйки.
По мере прогрессирования патологического процесса симптомы могут усугубляться. Отсутствие терапии приводит к утолщению бляшек, формированию папилломатозных и бородавчатых разрастаний. При регрессе симптомы постепенно уменьшаются.

Меланогенез является сложным феноменом приспособления организма к условиям окружающей среды. Нарушения пигментации занимают особое место среди кожных нарушений, до конца не изучены и требуют пристального внимания врачей-дерматологов. Дисхромия — группа кожных патологий, которая сопровождается расстройствами пигментации кожных покровов. Включает в себя ряд патологических состояний, которые сопровождаются ослаблением окраски кожи: альбинизм, витилиго, профессиональная лейкодермия, вторичная ахромия.
Лейкопатия — является дерматологическим нарушением, при котором на некоторых участках кожи исчезает красящий пигмент меланин. Это проявляется многочисленными обесцвеченными пятнами, которые имеют круглую форму и небольшой размер. Лейкопатия не является отдельным заболеванием, это следствие общего или локального нарушения пигментации кожи.
Важно! Обесцвеченные участки кожи имеют различные размеры, формы, оттенки и размещены по всей поверхности кожи. Очаги поражения — плоские, либо выступают над поверхностью кожных покровов. По мере взросления пациента склонны увеличиваться в размерах и сливаться в единое пятно.
Лейкопатия — распространенное состояние, которые пражает 4-9% всех жителей земли любого возраста и пола. Вызывает у пациентов психологический дискомфорт, поскольку может поражать различные участки тела. Выделяют инфекционную, врожденную, токсическую, поствоспалительную, идиопатическую, иммунную форму заболевания.

Стрептодермия — инфекционная патология, которая возникает при активном росте и размножении стафилококка. Проявляется розовыми высыпаниями на коже. Отсутствие или некачественная терапия приводит к образованию язвенных поражений. Очень часто после устранения острой формы болезни на коже остаются специфические белые пятна. Такой симптом может пройти самостоятельно, а может оставаться на протяжении длительного времени. Чаще всего белые пятна остаются на лице, спине, ягодицах, верхних и нижних конечностях.
Атопический дерматит — хроническое незаразное заболевание воспалительного происхождения, при котром периоды ремиссий чередуются с регулярными обострениями. Клиническая картина: зуд, сухость кожи, повышенное раздражение. Такое нарушение приводит к ухудшению физического и психоэмоционального состояния. Часто возникает у людей с атопической гиперчувствительностью.
При атопическом дерматите образуются красные пятна, узелковые высыпания, шелушения, припухлость кожи. После стихания воспалительного процесса красные пятна замещаются белыми, которые могут подолгу не загорать. Обострение сопровождается эрозиями, мокнутием, корочками. Хронический процесс приводит к формированию утолщенных участков кожи.
Дефицит эссенциальных веществ: витаминов, минералов, полиненасыщенных жирных кислот, белка сказывается на состоянии здоровья человека. На коже и ногтях могут образовываться белые пятна. Ухудшается общее самочувствие, повышается тревожность и раздражительность. Если на коже образовались белые пятна целесообразно проверить количественное содержание минералов:
Можно сдать анализ крови на органические кислоты, копрограмму. При выявлении дефицитов необходимо проверить функциональное состояние органов желудочно-кишечного тракта, печени, желчного пузыря. Важно обогатить рацион полиненасыщенными жирными кислотами, сезонными фруктами, овощами, морепродуктами, легко усваиваемой пищей. Убрать выпечку, простые углеводы, обилие сахара.

Кишечная микробиота напрямую влияет на все жизненно важные процессы в организме. В лимфоидных тканях кишечника содержится большая часть иммунной системы. При нарушении соотношения полезных, условно патогенных и патогенных микроорганизмов возникает дисбактериоз. Это проявляется в виде кожных проявлений: белых пятен, шелушения, высыпаний, зуда. При нарушении проницаемости кишечника могут возникать аутоиммунные процессы, например, витилиго, которые также часто становятся первопричиной белых пятен на коже.
Белые пятна на коже у ребенка
Причины возникновения белых пятен на коже у ребенка могут аналогичны таковым у взрослых. Чтобы подтвердить диагноз ребенка необходимо показать детскому дерматологу, провести обследование и подобрать подходящую схему терапии. Нарушение может прогрессировать под воздействием:
- аутоиммунных заболеваний
- дисфункции коры надпочечников
- авитаминоза: в частности, дефицита жирорастворимых веществ, витамина Д, минералов
- вирусных и грибковых инфекций
- приема токсических препаратов
- глистной инвазии
- лейкодермы
- псориаза
- беспигментного невуса — родимого пятна
- врожденных или приобретенных иммунодефицитных состояний
Лекарственные средства из группы кортикостероидов, а также другие гормональные лекарства детям в большинстве случаев не назначают. Целесообразно направить усилия на коррекцию микрофлоры кишечника, подбор подходящего рациона питания, соблюдать питьевой режим.
Возможные осложнения
Отсутствие своевременной терапии чревато осложнениями. Инфекционные процессы чреваты псориазом, скарлатиной, гломерулонефритом, микробной экземой. В тяжелых случаях происходит заражение крови. Если не выявить причину нарушения вовремя, есть вероятность малигнизации образования — развития онкологического заболевания кожных покровов.
Пациенты с витилиго в большей степени подвержены получению солнечных ожогов: депигментированная кожа теряет свои защитные свойства. Псориаз может негативным образом сказываться на состоянии сосудов, костных и хрящевых тканей. Осложнением дерматита является постоянное травмирование кожных покровов с высокой вероятностью присоединения вторичных инфекций.
К какому врачу обратиться

Любые изменения цвета кожных покровов — показание для консультации с дерматологом. Врач проведет очный осмотр, устный опрос пациента, назначит дополнительные методы исследования. В зависимости от полученных результатов подберут соответствующее лечение. Может потребоваться консультация врачей смежных специальностей: аллерголог, иммунолог, инфекционист, паразитолог, нефролог, гинеколог.
Диагностика
Чтобы выяснить первопричину образования белых пятен требуется комплексное обследование при помощи лабораторных и инструментальных методов. При осмотре врач пользуется лампой Вуда, которая выявляет гипопигментацию даже на очень светлой коже.
Комплекс возможных диагностических процедур, которые врач может рекомендовать пациенту для подтверждения диагноза и дифференциальной диагностики:
- биопсия кожных покровов
- гистологическое исследование
- общий анализ крови
- биохимические анализ крови
- общий анализ мочи
- копрограмма
- ультразвуковое исследование внутренних органов
При сочетании сразу нескольких причин лечение должно быть нацелено на устранение всех факторов, которые предрасполагают к обесцвечиванию отдельных участков кожи.
Лечение

Иногда белые пятна склонны проходить самостоятельно. В остальных случаях необходимо принимать меры по их устранению, либо наблюдать. Лечение белых пятен на коже подбирают с учетом первопричины, которая вызвала симптом. Медикаментозная терапия подразумевает использование:
- кортикостероидов — для наружной обработки кожных покровов
- ретиноидов для внутреннего приема и наружного использования
- препаратов, в состав которых входит декспантенол — для уменьшения сопутствующих симптомов в виде сухости кожи, шелушений
- азелаиновой кислоты для наружного использования
- антибактериальных лекарств для местного и системного использования
- иммунокорректоров
- пробиотиков и метабиотиков
- противогрибковых лекарств для внутреннего приема и наружной обработки
- антигистаминных лекарств
- адаптогенных
- витаминно-минеральных комплексов с активными формами действующих веществ
- препарат для поддержки всех фаз детоксикации и функционального состояния печени
Важно! Ретиноиды для системного приема нельзя использовать на этапе планирования, а также во время беременности.
Среди косметических процедур предпочтение отдают курсу микродермабразии или криотерапии. Пациентам с витилиго рекомендуется облучение узковолновым УФ лучом, лазерное лечение, ПУВА-терапия, селективная фототерапия. Если пациент отмечает, что рекомендованная схема терапии не оказывает ожидаемое лечебное воздействие необходимо повторно проконсультироваться с врачом, пересмотреть целесообразность использования отдельных лекарств, а также их дозировки.
Средства народной медицины используют в качестве дополнения к лекарственным препаратам, физиотерапии, коррекции образа жизни и рациона питания. Рекомендовано использование облепихового масла, разведенного лукового сока для обработки обесцвеченных участков кожи. Также используют спиртовую настойку ноготков (календулы) и качественный яблочный уксус. После применения средств для восстановления пигментации кожи рекомендовано наносить на кожу солнцезащитные средства с высокой степенью защиты: СПФ не менее 30.
Профилактика
Для профилактики образования пятен на коже врачи предлагают следовать таким рекомендациям:
- в период высокой активности солнечных лучей не находиться под открытым солнцем с 11 до 15 часов дня
- пользоваться солнцезащитными средствами с безопасными составом на основе цинка оксида
- соблюдать питьевой режим: суточную норму рассчитать по формуле 30 мл умножить на массу тела
- пересмотреть рацион питания: исключить чрезмерно жирную, острую, жареную пищу, сократить количество сахара и простых углеводов, ввести полиненасыщенные жирные кислоты (оливковое и кокосовое масло, жирная рыба), легко усваиваемые источники белка, клетчатку
- соблюдать режим труда и отдыха
- устранить источник стресса
- отходить ко сну не позднее 23:00, спать в абсолютно темном, прохладном помещении не менее 7-8 часов
- отдавать предпочтение умеренной двигательной активности: йоге, плаванию, бегу, ежедневным пешим прогулкам не менее 10000 шагов
При первых симптомах нарушений рекомендовано отказаться от самолечения и обратиться к квалифицированному дерматологу. Прогноз для пауиентов с белыми пятнами на кожи зависит от первопричины, которая вызвала такой симптом. В большинстве случаев прогнозы благоприятны. Для достижения лучшего результата важно помнить о своевременном обращении за квалифицированной медицинской помощью.
Видео: Почему появляются белые пятна на коже
Витилиго — хроническое заболевание, при котором на коже появляются белые пятна, склонные к росту и слиянию.
Связано это с тем, что на ограниченных участках кожи прекращается выработка меланина — пигмента, отвечающего за цвет кожи и волос. Боли, зуда или других неприятных ощущений больные не испытывают. Актуальность проблемы этой болезни связана с выраженным негативным влиянием на социально–психологическое состояние таких пациентов.
В системе дерматологических заболеваний витилиго относится к группе дисхромий кожи, точнее — к гипомеланозам. Данная патология распространена среди 0,5% населения планеты.
В большинстве случаев развитие заболевания происходит незаметно. Иногда первые симптомы витилиго — это незначительный кожный зуд, покалывание, появление пятен беловатого или розоватого цвета. В дальнейшем эти пятна увеличиваются, приобретают различные формы и размеры, могут быть окружены кожей нормального цвета или с избыточной пигментацией. Утрата пигмента может произойти быстро, в течение нескольких часов, или медленно, на протяжении нескольких месяцев.
Такие очаги могут быть отдельными, множественными, единичными или сливаться между собой. Располагаться депигментированные пятна могут на любых участках тела, но чаще всего на открытых: на шее, в области рта или вокруг глаз, в области конечностей.
Правильное лечение состоит в тщательном обследовании и индивидуальном подборе комплексной терапии с учетом возможных причин и механизмов развития витилиго, а также наличия сопутствующих заболеваний. К сожалению, современная медицина не установила точную причину появления белых пятен на коже. Но наиболее обоснованными теориями возникновения и развития витилиго являются генетическая, биохимическая и аутоиммунная.
Примерно в 15–30% случаев заболевание носит наследственный характер. При этом витилиго нередко сочетается со всевозможными аутоиммунными заболеваниями: ревматоидным артритом, псориазом, заболеваниями щитовидной железы, аутоиммунным сахарным диабетом, пернициозной анемией, системной красной волчанкой, болезнью Аддисона.
Биохимическая теория заключается в том, что в коже больных витилиго накапливается избыточное количество свободных радикалов (эпидермальная перекись водорода) на фоне снижения содержания и активности антиоксидантного фермента каталазы. Эти процессы приводят к повреждению меланоцитов и депигментации кожи.
Аутоиммунная теория предполагает два возможных варианта развития болезни. Первый — наличие первичного нарушения в иммунной системе, приводящего к ее ошибкам и выработке организмом антител к меланину, меланоцитам и тирозиназе (ферменту, катализирующему реакцию превращения тирозина в меланин). Второй вариант — повреждение меланоцитов или их перерождение под влиянием неблагоприятных факторов, что является причиной формирования патологических элементов, на которые вырабатываются антитела. Эта теория содержит много противоречий. Но положительный эффект применения препаратов, подавляющих иммунные реакции, свидетельствует об участии иммунной системы в механизмах болезни.
Диагноз "витилиго" ставится на основании клинической картины и в большинстве случаев не вызывает затруднений. Это обусловлено характерными клиническими проявлениями заболевания.
При необходимости обследование при витилиго может включать в себя консультацию эндокринолога, исследование на антитела к тиреоглобулину; ТТГ и др. исследования, если это необходимо для оценки функции щитовидной железы или проведения дифференцированного диагноза; дополнительное иммунологическое обследование при высоком риске возникновения других аутоиммунных заболеваний. Биопсия кожи проводится редко. При микроскопии образца у больных витилиго обнаруживается полное или частичное отсутствие меланоцитов, измененные коллагеновые волокна, большое число меланосом в ободке, окружающем очаг.
Лечение витилиго направлено на сдерживание прогрессирования заболевания, уменьшение его косметических проявлений и восстановление производства меланина. Сегодня о витилиго все чаще говорят как о мультифакторном заболевании, что обусловливает необходимость комплексного подхода к его лечению.
Начинать лечение надо с проведения ряда терапевтических мероприятий. Это, прежде всего, консультирование у дерматолога. Целесообразна также консультация психолога, поскольку пациенту по большому счету нужно научиться жить с этим заболеванием.
Определяется психосоматический статус пациента, сопутствующие аутоиммунные заболевания. Осуществляется оценка прогностических критериев эффективности терапии: длительности заболевания, его клинической формы, стабильности в течение последних 6 месяцев, эффективности предыдущего лечения.
Витилиго является сложной проблемой для дерматологов из-за отсутствия четкой схемы лечения. Особенностью лечения пациентов является то, что многие методы носят статус офф-лейбл[1]. Поэтому важно разъяснить пациентам все существующие методы лечения, отсечь ненужное и уберечь их от лишних затрат.
Имеются два принципиально противоположных метода лечения витилиго, направленных на создание однотипной пигментации кожи. Суть первого метода заключается в обесцвечивании небольших, нормально пигментированных участков кожи, расположенных на фоне сплошной депигментации. Второй метод более распространен и направлен на усиление образования пигмента или применение различных косметических средств для маскировки дефекта окраски кожи. Этот метод лечения может осуществляться как хирургическим, так и нехирургическим путем.
Лечение витилиго консервативным путем включает в себя несколько направлений. Прежде всего, это лечение топическими кортикостероидами средней силы (мометазона фуроат и метилпреднизолона ацепонат). Они являются препаратами офф-лейбл и назначаются в среднем на 6–8 недель.
Ингибиторы кальциневрина (местные иммуномодуляторы) тоже имеют статус офф–лейбл и назначаются на 10–18 недель. И топические кортикостероиды, и ингибиторы кальциневрина наибольшую эффективность показывают в сочетании с фототерапией.
Также можно назначать терапию кальципотриолом (эффективность его применения повышается в сочетании с фототерапией и эксимерным лазером), 5–фторурацилом, 10% L–фенилаланином. Но эти препараты лучше использовать в доклинической либо начальной клинической стадиях, т.е. их эффективность в лечении витилиго не слишком высока.
Методы фототерапии при витилиго являются приоритетными, поскольку обладают наибольшей эффективностью. Лучше всего использовать узкополосную средневолновую УФВ–терапию (311 нм), спектральную фототерапию (СФТ) и ПУВА–терапию. Облучение проводят по общей (на всем теле) или местной методике, когда воздействие направлено на пораженные участки. Метод ПУВА–терапии подразумевает принятие внутрь или наружно фотосенсибилизирующих средств, улучшающих восприятие ультрафиолета, — псоралена, псоберана и др. После этого через несколько часов проводится локальное или общее УФ–облучение. Однако нужно помнить, что ПУВА–терапия несет достаточно высокий потенциальный риск развития онкологических заболеваний кожи. Поэтому во всем мире ценз на количество таких процедур значительно снижен. И назначать ПУВА–терапию нужно с большой осторожностью.
При использовании эксимерного лазера эффективность лечения также значительно повышается. Лазеротерапия улучшает обменные процессы в коже и способствует выработке ферментов, ответственных за образование меланина.
Системная терапия витилиго назначается при быстром прогрессировании заболевания и неэффективности местного лечения на протяжении 6 месяцев. Она заключается в пульс–терапии[2] системными кортикостероидами, например, дексаметазоном (5–7,5–10 мг 2 дня в неделю подряд от 1,5–3 до 6 месяцев). Это достаточно безопасная схема, которая может использоваться длительно и показана только при прогрессирующей стадии витилиго, когда нужно остановить процесс депигментации.
В случае если консервативное лечение витилиго не дает желаемого результата, рассматривается вопрос о хирургическом вмешательстве. Существует несколько показаний для хирургического лечения витилиго: если очаги расположены на открытых участках тела, являются значительным косметическим дефектом и нарушают психологический статус больного; на протяжении 12 месяцев отсутствует результат от местной и системной терапии; болезнь находится в стадии ремиссии, на протяжении одного-двух лет новые пятна не появляются, а имеющиеся не растут.
Хирургическое лечение витилиго состоит в эпидермальной трансплантации с применением мелкоперфорированных трансплантатов. Также в последние годы с развитием микрохирургии стала все шире применяться передача чистой культуры меланоцитов или смешанных эпидермальных культур на подготовленный участок.
Другой, принципиально иной, метод лечения витилиго состоит в отбеливании нормально пигментированной кожи. Он применяется тогда, когда у больного депигментированные очаги занимают значительные участки тела и не представляется возможным вызвать их репигментацию. В таких случаях для окрашивания кожи больного в один тон небольшие участки нормальной кожи отбеливают (депигментируют) с помощью 20%–ной мази гидрохинон.
Основной класс препаратов при витилиго — это различные маскирующие средства, дерматокосметика, солнцезащитные средства. Косметика помогает сделать проявления болезни менее заметными. На сегодняшний день разработаны такие дерматокосметологические средства, которые позволяют безбоязненно даже плавать и загорать.
Очень важно при выборе методов лечения рассматривать клинические стадии витилиго. Доклиническая стадия характеризуется дефицитом в системе фактора роста меланоцитов. Неизвестно, где появятся следующие очаги. В этом случае при прогрессировании заболевания есть смысл в назначении системной терапии, способной остановить патологический процесс. На этой стадии болезнь обратима.
На начальной стадии — возможно, обратимой — отмечается уменьшение количества меланина в меланоцитах. Здесь успех терапевтических мероприятий составляет примерно 50%.
На поздней стадии, которая считается практически необратимой, разрушаются меланоциты. В таком случае могут помочь так называемые клеточные технологии либо, если процесс распространенный, предпочтительнее избавиться от единичных участков пигментации.
Современные препараты и методы лечения позволяют в определенной степени замедлить или остановить развивающийся процесс. Но добиться восстановления пигментации удается только у части пациентов и в основном на ранних стадиях заболевания[3]. В настоящее время продолжается поиск действенных методов лечения данного заболевания.
Почти все специалисты сходятся во мнении, что витилиго никак не влияет на общее состояние организма и беспокоит лишь по эстетическим причинам. А некоторые врачи и вовсе склоняются к тому, что витилиго — не болезнь, а косметический дефект.
Но несмотря на то, что витилиго не опасно с медицинской точки зрения, появление белых пятен на коже может оказывать негативное воздействие на эмоциональное и психологическое здоровье человека и чувство его достоинства. Поэтому так важен психологический аспект лечения витилиго.
Болезнь белых пятен не обходит стороной и известных людей. А некоторым даже удается превратить заболевание в плюс.
Майкл Джексон не раз заявлял, что его кожа стала светлой не из-за пластических операций, а вследствие болезни витилиго. Король поп–музыки пошел по пути обесцвечивания очагов оставшейся пигментации.
А вот другой пример — Винни Харлоу — первая и пока единственная в мире модель с витилиго, завоевывающая не только мировой подиум, но и сердца миллионов поклонников по всему миру. Она гордится тем, что ей удалось преодолеть два барьера: общественный и психологический — тот, что мешает людям, не похожим на других, заявить о себе и добиться успеха.
Различные виды лечения могут минимизировать, замаскировать или в некоторых случаях устранить белые пятна на коже. Но и от отношения к своему заболеванию тоже многое зависит. Иногда свои минусы все–таки можно превратить в большой и жирный плюс.
Подготовлено по материалам IX Международного форума дерматовенерологов и косметологов
В независимости от расовой принадлежности, люди время от времени сталкиваются с нарушениями пигментации кожи. Мало кто знает, почему появляются белые пятна на шее, плечах, животе и других участках тела, и к каким последствиям изменение цвета кожного покрова может привести, поэтому попросту игнорируют пятна белого цвета. Их можно понять, ведь никаких неприятных ощущений болезнь белых пятен не доставляет, а если образовались пятна ниже шеи, то и скрыть их легко можно одеждой. Такое пренебрежительное отношение к себе крайне опасно, ведь кожа первой сигнализирует о патологических процессах, что происходит в организме. Порой белое пятно на коже у ребенка или взрослого может свидетельствовать о развитии меланомы, что тяжело поддается лечению, и есть причиной смертности 5% населения земли.
Причины появления белых пятен на коже
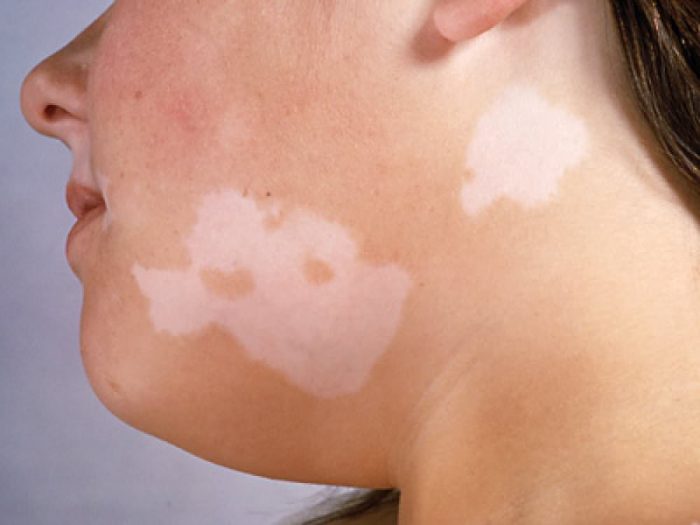
Белые пятнышки могут появляться по разным причинам, это и усложняет работу врачей, так как поставить точный диагноз сложно при визуальном осмотре. Прежде, чем врач решит, как убрать белые пятна на коже, необходимо в точности определить причину их образования, ведь не устранив ее, на теле белые пятна будут появляться снова и снова. Среди возможных провокаторов нарушение пигментации, можно отметить:
- отрубевидный лишай — в человека его вызывают грибы рода Malassezia. Как правило, размножаются грибковые инфекции этого типа на влажной и жирной коже. Локализуются пятна белые в верхней части рук, шеи, живота и бедер. Больше всего становятся заметными светлые пятна на загорелой коже. Причиной того, что появились белые участки на коже, есть грибковая инфекция, это не заразное заболевание;
- белый лишай — встречаются белые пятна на коже у детей и подростков, этот тип лишая редко поражает взрослое население. Локализуются светлые пятна на коже шеи, лица и на плечах. Характерной особенностью этого заболевания есть то, что образовавшиеся дефекты покрыты чешуйками, и сильно шелушатся;
- беспигментный невус — может проявляться и у взрослых, и у детей. Под невусом понимают образования на коже, часто коричневого или черного цвета. В простонародье они называются родимыми пятнами. Есть среди невусов и бесцветные образования. Кожа на таких местах полностью белая и даже волосы, что есть постоянными спутниками пигментных пятен, тоже окрашены в белый цвет;
- идиопатический каплевидный гипомеланоз можно узнать по тому, что образуются белые точки на коже. Размещаются белые точки преимущественно на открытых участках тела, что часто подвергаются солнечному воздействию. Точные причины появления неизвестны, но есть теория, что белые точки связаны с длительным воздействием ультрафиолета. Белые точки не возвышаются над кожей, они гладкие на ощупь и редко шелушатся. Могут размещаться единично или же сосредотачиваться в определенном участке;
- витилиго — пигмент меланин в человеческом организме отвечает за белый окрас кожного покрова, врабатывается он особыми клетками — миелоцитами. Вследствие разрушения этих клеток, образуются белые пигментные пятна на коже разного размера и места положения. Как правило, сосредоточены светлые пятна на коленях, кистях рук, а также на лице.
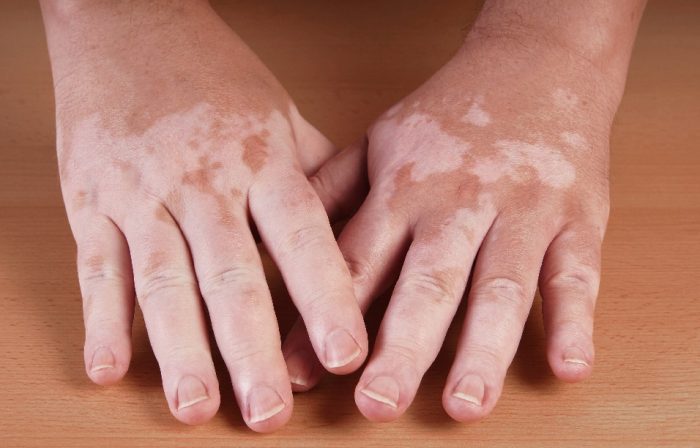
Есть предрасполагающие факторы, на почве которых могут появляться пятна белые на коже. В группу риска входят люди:
- с наследственной расположенностью к заболеваниям кожи;
- люди, что в связи с профессиональной деятельностью, сталкиваются с тяжелыми металлами, формальдегидами и другими химическими веществами агрессивного типа;
- люди, страдающие паразитарными инфекциями;
- персоны, что постоянно подвергают себя большим стрессам и эмоциональным нагрузкам;
- пациенты с аутоиммунными заболеваниями;
- люди с нарушениями в работе гипоталамуса и гормональным дисбалансом.
Отдельно хотелось бы отметить, что белые пятна на теле ребенка и взрослого могут свидетельствовать о недостатке в организме витамина А и Е. Ничего серьезного белые точки не способны спровоцировать в данном случае, и является только косметическим дефектом. Но, тем не менее, это должно быть серьезным поводом задуматься о своем питании, и толчком употреблять больше витаминсодержащих продуктов.
Каждая из причин и факторы риска определяются врачом, самостоятельно ставить себе диагноз категорически запрещено. Своими необдуманными действиями, вы можете только ухудшить общее самочувствие и еще больше усугубить ситуацию.
Способы лечения патологии
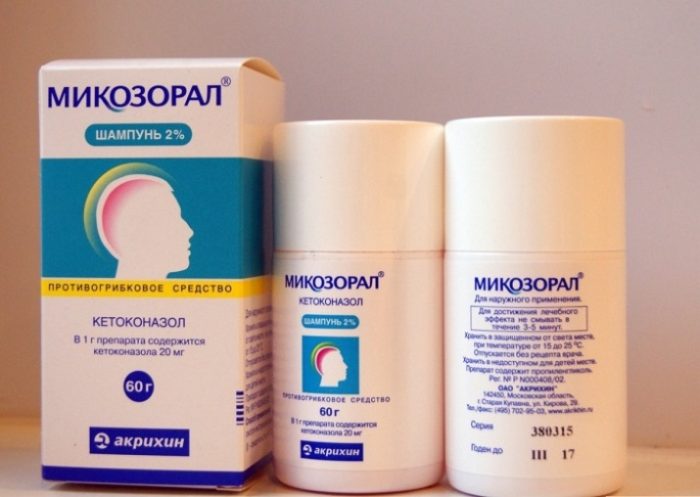
Если вы обнаружили белые пятна на коже, как называется болезнь, вам расскажет квалифицированный специалист. На основе ваших анализов будет назначено лечение. Если появились белые пятна вследствие отрубевидного лишая, то доктор назначит Микозорал, Клотримазол, Фунготорбин, Румикоз. Каждое утро и перед сном, пациент должен протирать пигментные пятна на теле салициловым спиртом. Наносить мазь от белых пятен рекомендовано три раза в день.
Если отмечаются раздражения, начинается зуд, то немедленно сообщайте врачу, он изменит препарат и подкорректирует схему терапии. Вполне вероятно, что у вас иметься личная непереносимость компонентов назначенного лекарства.
Шелушащиеся пятна на коже шеи, лица, предплечий и на коленях вызванные белым лишаем, устраняют препаратами Бетаметазон, Триамцинолон, Клобетазол. Эти мази обладают смягчающим эффектом и не вызывают аллергических реакций.
Перед тем, как лечить белые пятна, вызванные витилиго, нужно пройти тщательную диагностику. Есть вероятность, что витилиго не самостоятельная болезнь, а является симптомом сбоя в работе печени или пищеварительной системы. Лечение витилиго предусматривает употребление таких препаратов, как Витикс, Псоберан, Меладинин, Псорален, Аммифурин. Иногда требуется употребление иммуномодуляторов, антималярийных средств и системных кортикостероидов.
Если кожа пятнами покрылась очень сильно, вероятно пациенту назначат трансплантацию культивированных клеток меланоцитов или будет рекомендована пересадка кожи.
Идиопатический каплевидный гипомелноз в 90 % всех случаев, говорит о генетическом сбое. Новорожденный ребенок с идиопатическим гипомеланозом отличается светлым кожным покровом, и характерными полосами и точками белого цвета. Полосы и точки размещаться отдельно между собой, и не способны к слиянию. Пятна на лице, на спине, шее и в других участках, могут появиться у грудничка или дать о себе знать уже в подростковом возрасте. Лечение данного недуга не производиться, все что могут сделать врачи — это продлить период ремиссии — болезнь характеризуется цикличным течением.

Лечение белых пятен на теле может производиться с помощью фотохимиотерапии и лазерной коррекции. Это современные методики, которые характеризуются безболезненностью и хорошей результативностью. В отличие от пересадки кожи, к которой прибегают люди, страдающие от депигментации, эти способы не подразумевают прокалывание и травмирование кожи.
После лазерной терапии и фотохимиотерапии пациент может отправиться домой — нет необходимости пребывать в стационаре. На коже пациента не остается рубцов и шрамов, а период реабилитации и вовсе отсутствует.
Лечение с помощью фотохимиотерапии заключается в употреблении пациентом специального фотосенсибилизирующего препарата, который улучшает восприимчивость кожи к ультрафиолету. Далее пациент ложится в специальный бокс, что напоминает солярий, и облучается теми же ультрафиолетовыми лучами. Такая методика полностью безопасна и ускорят устранение белых участков на коже. Конечно, если причина болезни кроется в заболевании внутренних органов, то фотохимиотерапия только устранит видимый симптом, но болезнь-провокатор не сможет удалить.
Если пятна покрывают область поясницы, спины, плеч и ног рекомендовано использовать гелий-неоновый или эксимерный лазер. Он устраняет пигментные пятна уже за три процедуры. Суть лечения заключается в воздействии лазера, который разрушает верхний слой кожи. Регенерируется кожа и восстанавливается нормальная деятельность клеток, отвечающих за пигментацию.
В случаях, если кожа пятнами поражена на 70%, пациенту могут порекомендовать отбелить оставшиеся 30%, чтобы добиться равномерного окраса. Для отбеливания используют цитотоксические препараты, которые разрушают оставшиеся клетки, отвечающие за пигментацию, либо притупляют их работу. Процедура дает 100% результат и позволяет навсегда избавиться от пятен, скрыть которые косметическими препаратами при массовом поражении, становиться невозможно.
В мире существует огромное количество заболеваний, что характеризуются образованием белых пятен на коже. К ним относят лепру, пьебалдизм, саркоидоз, но эти болезни встречаются достаточно редко и характеризуются рядом ярко выраженных дополнительных симптомов. Если помимо белых пятен, вы не ощущаете ухудшения самочувствия, то проблема сугубо косметическая. Самым верным решением в данной ситуации есть обращение к дерматологу. Он обладает огромным багажом знаний в этой области, поэтому поможет быстро избавиться от неприятной депигментации, что снижает качество жизни и доставляет психологический дискомфорт человеку.
Читайте также:


