Австралийская инфекция что это
Вирусный австралийский гепатит возникает в результате попадания биологической жидкости больного человека на раневую поверхность здорового или во время гемотрансфузии. Для заражения необходима незначительная доза возбудителя. Заболевание может иметь острый и хронический характер течения и вызывать у пациента пожелтение склер и кожи, боль в правом подреберье и нарушение общего самочувствия. При отсутствии терапии HBsAg приводит к энцефалопатии и летальному исходу.
Важно вовремя обнаружить гепатит с помощью метода ИФА или ПЦР.
Что собой представляет?
Вирусное поражение печени называется австралийским или В гепатитом. Он передается через контакт здорового человека с кровью больного. При этом для заражения необходима очень малая доза вируса, так как патоген крайне контагиозный. Патогенный микроорганизм является ДНК-содержащим, а на его поверхности находится несколько антигенов, в том числе HBs, что появляется при длительном и хроническом течении инфекции и HBe, обозначающий острый процесс. Эти маркеры указывают на заражение вирусным гепатитом В и определяются методом иммунофлюоресценции.
Причины и течение

От болезни никто не застрахован, и о путях заражения должен знать каждый.
посещение стоматолога;
В группу риска с высокой вероятностью заражения относятся такие категории населения:
- наркоманы;
- люди, ведущие беспорядочную половую жизнь;
- медицинские работники;
- сотрудники салонов красоты;
- группы людей, отбывающие наказания в местах лишения свободы;
- пациенты, требующие переливания крови;
- проживающие с носителями инфекции.
Возможно развитие острого или хронического австралийского гепатита. При острой форме симптомы заболевания выражены значительно, инфекция протекает некоторое время, после чего пациент чаще всего выздоравливает. Иногда в случае недостаточной активности иммунной системы и отсутствии необходимых антител (AT) патология приобретает хронический характер. В результате этого проявления болезни исчезает, но вирус постоянно персистирует в организме, вызывая необратимое поражение печени.
Основные симптомы
Появление HBsAg означает развитие острого австралийского гепатита и вызывает у пациента клинические признаки, такие как:
- слабость;
- быстрая утомляемость;
- пожелтение слизистых и склер;
- кожный зуд;
- тошнота и рвота;
- потеря аппетита;
- диарея;
- диспепсия;
- бессонница;
- боль в правом подреберье ноющего и тупого характера;
- осветление каловых масс;
- потемнение мочи;
- повышение температуры тела;
- головная боль;
- печеночная энцефалопатия с помутнением сознания и комой.
Симптомы вызваны циркуляцией выруса в организме и непоправимых изменений.
При длительном течении и отсутствии необходимого лечения австралийский антиген приводит к циррозу печени, протекающий совместно с синдромом портальной гипертензии. В результате этого возникает геморрагический синдром с массивными кровоизлияниями во внутренние органы. Накопление токсинов, которые не выводятся печенью, приводит к поражению тканей головного мозга, что заканчивается комой и летальным исходом. Могут также страдать суставы, в результате чего возникает полиартрит.
Как диагностируют?
Заподозрить у человека наличие австралийского гепатита можно по наличию у него характерных для этой патологии симптомов. Для подтверждения диагноза определяют маркер вирусного поражения печени, с этой целью проводят ИФА. Метод позволяет обнаружить HBsAg, представляющий собой антитела к возбудителю. Положительный результат будет, если титр этих веществ со временем увеличивается. Когда происходит уменьшение количества антител, то следует предполагать что человек выздоравливает. Также применяется метод ПЦР, который помогает обнаружить ДНК вируса в теле больного. Важно также провести общий и биохимический анализ крови, а еще сделать ультразвуковое исследование печени.
Окончательный отрицательный результат можно диагностировать при отсутствии HBs антигена методом ИФА и ДНК вируса при помощи ПЦР.
Лечение патологии
Риск осложнений
При отсутствии необходимого лечения HB (s) антиген, который еще называется австралийским, способен вызвать такие последствия для организма человека:
- портальную гипертензию;
- кровотечения из-за нарушения синтеза белков печенью;
- отеки;
- фиброзное поражение органа с последующим циррозом;
- энцефалопатию в связи с накоплением токсинов;
- инфаркты и инсульты;
- кому;
- летальный исход.
Профилактические рекомендации и прогнозы
Предотвратить попадание вируса в организм можно, если соблюдать правила личной гигиены, не посещать салоны красоты на дому и при отсутствии в них стерилизационного оборудования. Также важно избегать случайных половых связей. Для медицинских работников нельзя пренебрегать правилами антисептики, допуская контакт с кровью пациента. При отсутствии необходимого лечения поверхностный антиген гепатита В может вызвать летальный исход в результате сильной интоксикации и поражения нейронов коры головного мозга.
Гепатит и HBsAg
Итак, антиген HBsAg – один из компонентов оболочки вируса гепатита В (HBV). В контексте лабораторных исследований он является маркёром (индикатором) вируса.
Если говорить о составе капсида (внешняя оболочка вируса) гепатита В подробнее, то это сложная комбинация белков, гликопротеинов, липопротеидов и липидов клеточного происхождения. HBsAg в данном случае отвечает за процесс адсорбции вируса клеткой, то есть обеспечивает поглощение HBV гепатоцитами – клетками печени. Как и любой другой вирус, после внедрения в благоприятную среду, он начинает реплицировать (продуцировать) новые ДНК и протеины, необходимые для дальнейшего размножения (копирования) вируса. Фрагменты вируса, в нашем случае – HbsAg, поступают в кровоток, по которому распространяются дальше.
Возбудитель гепатита В относится к гепаднавирусам ( Hepadnaviridae ), само название которых указывает на их отношение к печени ( hepa ) и к ДНК ( DNA ). Таким образом, HBV – это гепатотропный вирус, при этом единственный среди всех вирусов гепатита, содержащий ДНК. Его активность (контагиозность и вирулентность) зависит от многих факторов:
- возраста (например, до 1 года – ≈90%, до 5 лет – ≈20–50%, старше 13 лет – ≈5%);
- индивидуальной восприимчивости;
- штамма вируса;
- инфицирующей дозы;
- гигиенических условий жизни и труда;
- эпидемиологической обстановки.
Но в целом контагиозность вируса гепатита B невысокая, ниже средней, если только полностью не пренебрегать всеми правилами безопасной половой жизни и гигиены.
Но как же передается вирус гепатита B? Процесс инфицирования происходит посредством крови и биологических жидкостей следующими путями:
- Парентеральным , то есть при попадании напрямую в кровь или слизистую оболочку, минуя защитные барьеры организма, такие как кожный покров или желудочно-кишечный тракт. Примерами такого инфицирования может служить нестерильный шприц или любой хирургический инструмент.
- Вертикальным – трансплацентарным, то есть внутриутробно от матери к ребенку, во время родов, после них.
- Половым (во всех его формах).
- Бытовым , то есть через предметы личной гигиены (бритвы, расчески, зубные щетки), при нанесении татуировок, пирсинге и др.
По окончании инкубационного периода наступает так называемая продромальная фаза заболевания, предшествующая острому периоду и предвещающая его. Тогда проявляются первые признаки болезни в виде общего недомогания, слабости, усталости, лихорадки с температурой на грани 37°C, понижения аппетита, тошноты, нарушений стула, суставно-мышечных болей, чувства сдавленности и тяжести в правом подреберье, раздражительности и апатии, кожных высыпаний в области суставов и зуда. Здесь следует отметить, что все эти симптомы могут быть выражены в разной степени у различных людей, вовсе отсутствовать или оставаться незамеченными. Продромальный, или преджелтушный, период может длиться от 1 до 30 дней. О его окончании свидетельствуют увеличенная печень и селезенка (30–50% случаев), повышенный уробилиноген в моче, обесцвечивание кала, а в сыворотки крови можно обнаружить рост концентраций АлАт и АсАт, пониженное содержание лейкоцитов, хотя в целом лейкоцитарная формула в норме.
Желтушность кожного покрова и иктеричность склер (желтая пигментация белковой оболочки глаз) знаменуют вступление в острую фазу , или в период разгара гепатита B. Повышение содержания общего и прямого билирубина в сыворотке крови нарастает первую неделю-две желтушного периода заболевания, достигая своего максимума, после чего происходит стагнация и постепенный спад в пигментации кожи вплоть до полного исчезновения желтой окраски, на что может уйти до 180 дней и даже более.
В пиковых точках болезни в большинстве случаев фиксируют брадикардию, пониженное артериальное давление, ослабление сердечных тонов. Кроме того, если гепатит протекает в тяжелой форме, обнаруживаются:
- угнетение центральной нервной системы;
- выраженные нарушения в работе ЖКТ;
- склонность к кровотечениям в слизистых оболочках (сильно понижен протромбиновый индекс);
- концентрация АлАт выше АсАт;
- пониженная сулемовая проба, реакция СОЭ – 2–4 мм/час, лейкопения;
- лимфоцитоз.
После острого периода (не путать с тяжелой формой!) болезнь развивается по одному из следующих сценариев (см. рис . 1 и 2):
- наступает период реконвалесценции (выздоровления) , с постепенным снижением (исчезновением) признаков гепатита B на клиническом, биохимическом и морфологическом уровнях;
- присоединяется суперинфекция в виде гепатита D и/или заболевание переходит в фульминантную форму, в так называемый молниеносный тяжелый гепатит (менее 1% случаев);
- болезнь переходит в активную хроническую форму :
- a. выздоровление;
- b. цирроз печени (20%), карцинома (1%);
- болезнь переходит в состояние устойчивой ремиссии ( стабильная хроническая форма ):
- a. излечение;
- b. внепеченочные патологии.

Рис. 1. Прогноз развития гепатита B
С точки зрения нагрузки на организм, врачи определяют три основных формы протекания острого гепатита B: легкая, средняя и тяжелая. С позиций выраженности симптомов заболевания, выделяют его желтушную (типичную), безжелтушную и субклиническую (атипичные) формы. В типичном варианте болезнь протекает в точности, как описано выше, однако это только 35% от всех случаев. Примерно 65% приходится на атипичные формы, когда не происходит пигментации кожных покровов и слизистой, а другие симптомы выражены слабо (безжелтушный вариант), или когда любые клинические проявления отсутствуют вовсе (субклиническая форма).
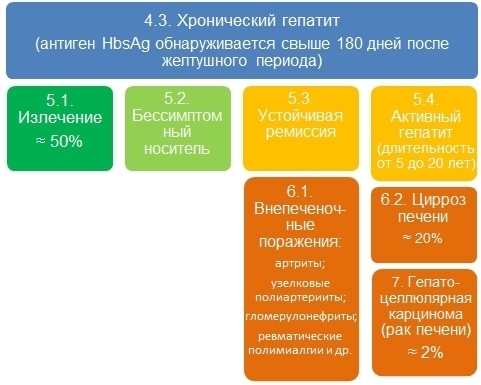
Рис. 2. Исход болезней при инфецировании HBV
Диагностические критерии бессимптомного носительства следующие:
- антиген HBsAg определяется в крови после 180 дней;
- маркёр HBeAg ( см. таблицу ) в сыворотке не обнаруживается;
- анти- HBe ( см. таблицу ) – присутствует;
- уровень HBV ДНК в сыворотке крови менее 105 копий/мл;
- концентрации АлАт/АсАт показывают норму при повторных анализах;
- при биопсии печени гистологический индекс активности (МГА) воспалительно-некротического процесса в печени обычно ниже 4.
Как можно увидеть, серологический маркер HBsAg является первым, основным, самым надежным, но далеко не единственным показателем инфекции гепатита B, кроме него требуют определения в сыворотке крови следующие антигены, антитела и молекулы ДНК вируса:
HBeAg
указывает на репликацию HBV в гепатоцитах, высокую активность вируса в крови и высокий риск перинатальной передачи вируса
HBcAg
маркирует репликацию HBV в гепатоцитах, обнаруживается только при морфологическом исследовании биоптатов печени и на аутопсии, в крови в свободном виде не выявляется
анти-НВс (total) (НВсАb)
суммарные антитела к HBcAg, выявляются через 7–14 дней после HBsAg
важный диагностический маркер, особенно при отрицательных результатах индикации HBsAg, используется для ретроспективной диагностики гепатита B и при неверифицированных гепатитах, определяют НВсАg без разделения на классы
IgM анти-НВс (НВсАb IgM)
антитела класса М к ядерному антигену , присутствуют в крови от 60 до 540 дней
один из наиболее ранних сывороточных маркеров гепатита В, наличие его в крови указывает на острую инфекцию (фазу болезни), при хроническом ГВ маркирует репликацию HBV и активность процесса в печени
анти-НВе (HBeAb)
может указывать на начало стадии реконвалесценции (исключение – мутантная форма HBV)
анти-HBs (HBsАb)
защитные антитела к поверхностному антигену HBV
указывают на перенесенную инфекцию или наличие поствакцинальных антител (их защитный титр от HBV-инфекции >10 МЕ/л); обнаружение же антител в первые недели гепатита В прогнозирует развитие гипериммунного варианта фульминантного гепатита В
HBV-DNA
ДНК вируса ГВ
маркер наличия и репликации HBV
Вышеуказанные маркёры появляются и исчезают в определенной последовательности в соответствии с этапами прохождения заболевания. Некоторые из них, такие как IgG анти-НВс, остаются на всю жизнь. Полную и достоверную диагностическую картину дает только весь набор маркёров. Кроме того, для острого, хронического, фульминантного и смешанного гепатитов существуют свои серологические профили (об этом ниже).
Нельзя не затронуть такое редкое, но чрезвычайно опасное явление, как параллельное инфицирование гепатитом D (HDV), оно может возникнуть в двух вариантах:
HDV – это своеобразный паразит вируса гепатита B, его сателлит, он не может реплицироваться в отсутствие HBV , поскольку синтез белков его внешней оболочки невозможен без наличия в гепатоцитах вируса гепатита B. Таким образом, переболеть гепатитом B можно и без дельта-инфекции, а вот наоборот не получится. Присоединение HDV вызывает в 30% случаев молниеносный (фульминантный) гепатит с развитием острой печеночной недостаточности и печеночной энцефалопатии, которые нарастают стремительно, в 60% случаев приводя к летальному исходу. Однако общий исход гепатита B в фульминантную форму находится в пределах 0,4–1% случаев. Поэтому при положительном результате на антиген HBsAg в обязательном порядке следует проводить диагностику дельта-инфекции. Для этого используются серологические маркеры:
IgM анти-HDV
антитела класса М к вирусу гепатита D
маркируют репликацию HDV в организме
IgG анти-HDV
антитела класса G к вирусу гепатита D
свидетельствуют о возможной инфицированности HDV или перенесенной инфекции
HDAg
антиген вируса гепатита D
маркер наличия HDV в организме
HDV-RNA
РНК вируса гепатита D
маркер наличия и репликации HDV
Анализ может быть сдан любым желающим, но есть определенные категории лиц, у которых подобное тестирование проводится обязательно:
- сотрудники медицинских учреждений, в особенности те, которые работают с кровью пациентов: медицинские сестры манипуляционных кабинетов, гинекологи, хирурги, фельдшеры, стоматологи;
- лица с повышенным уровнем ферментов АсАт и АлАт;
- больные, которым предстоит хирургическое вмешательство;
- потенциальные доноры крови;
- лица, являющиеся носителями вируса гепатита B, больные с хронической формой данного заболевания;
- беременные женщины.
Кроме того, исследование рекомендуется делать при наличии таких симптомов, как тошнота, рвота, потеря аппетита, изменение цвета мочи и кала, желтушность – то есть всех тех признаков гепатита B, которые были описаны в начале статьи. Но в целом каждый человек, если подходит к своему здоровью ответственно, должен делать серологическое исследование на HBsAg один раз в год.
Сегодня существует уже три поколения методов серологической диагностики HBsAg , и самые информативные и чувствительные из них, способные выявлять концентрации до 0,05 нг/мл, постепенно вытеснили своих предшественников.
I
Реакция преципитации в геле, РПГ (Gel precipitation test)
II
Встречный иммуноэлектрофорез, ВИЭФ (Counter immunoelectrophoresis),
Реакция связывания комплемента, РСК (Complement fixation test)
Реакция латекс-агглютинации, РЛА (Latex agglutination test)
Метод флюоресцирующих антител, МФА (Immunofluorescence)
Иммуноэлектронная микроскопия, ИЭМ (Immune electron microscopy)
III
Реакция обратной пассивной гемагглютинации, РНГА (Indirect hemagglutination test)
Радиоиммунный анализ, РИА (Radioimmunoassay)
Иммуноферментный анализ, ИФА (Enzyme immunoassay)
Почему ИФА и РИА более информативны в сравнении с предшественниками? Дело в том, что они способны выявлять IgM и IgG по отдельности, что позволяет делать определенные выводы о динамике инфекционного процесса или о состоянии реконвалесценции.
Качественные и количественные варианты ДНК-зондирования методом ПЦР имеют 100% точность и могут использоваться на самых ранних сроках после заражения. С помощью ПЦР выявляют персистирующие вирусы, которые находятся в клетке, продолжающей выполнять свои функции, а потому они с трудом обнаруживаются или не обнаруживаются другими методами.
Подобную диагностику можно проводить уже через 1–3 недели с момента предполагаемого заражения. Для такого тестирования используется венозная кровь (5–10 мл), которая берется натощак. Для получения ответа требуется один день.
НВsAg -качественный тест указывает лишь на наличие либо отсутствие заболевания. Очевидно, что отрицательный результат означает отсутствие заболевания, а положительный – наличие патологии. Последнее также может свидетельствовать о ранее перенесенном заболевании или носительстве. Любые сомнения подобного рода снимаются проведением количественного исследования на определение HBV-DNA методом ПЦР. Таблицы с трактовками маркеров острого и хронического гепатита B мы приводим ниже:
Австралийский антиген – маркер гепатита В. Его впервые обнаружили в крови австралийских аборигенов. Этим и объясняется этимология названия.
В биохимии антиген – это чужеродный агент, в ответ на вторжение которого начинается выработка антител.
Не на все антигены способен отреагировать человек, против некоторых он бессилен. Таким является вирус гепатита В.
Бороться с ним трудно потому, что он обладает высокой устойчивостью к физическому и химическому воздействию. Выдерживает высокую и низкую температуры, выживает в кислой и щелочной среде, в высушенном состоянии на открытом воздухе сохраняет жизнеспособность несколько недель.
Поэтому вирус гепатита В имеет большую заражающую способность. Более двух миллионов человек на земном шаре больны или являются носителями этого вируса. Из-за долгого отсутствия симптомов люди зачастую не подозревают, что в их организме находится австралийский антиген. Он опасен тем, что разрушает печень и может привести к летальному исходу.
О чем я узнаю? Содержание статьи.
Австралийский антиген гепатита В (HBsAg) входит в состав белковой оболочки вируса. Является его защитой и занимается внедрением вируса в гепатоциты – клетки, которые составляют до 80% массы печени. Они отвечают за синтез белков, углеводов, холестерина, за вывод многих вредных веществ, содержат такие ферменты, которых нет ни в каких других органах и тканях.
Когда мы говорим о повреждении печени, то имеем в виду именно гепатоциты.
Попадая внутрь гепатоцитов вирус гепатита начинают активно размножаться. Он в 100 раз заразнее вируса СПИД. Как только австралийский антиген оказался в организме, он начинает активно продуцировать клетки с измененным вирусным ДНК. Человек с этого момента становится источником заражения для окружающих.
Обнаружить заболевание в этот время почти невозможно. Только после 4 недель инкубационного периода зараженные вирусом клетки можно выявить посредством электронного микроскопического исследования или с помощью ПЦР.
Источниками могут быть только те, кто болен гепатитом В или являются вирусоносителями.
Чаще всего заражение происходит при контакте с кровью больного, через нестерильный шприц, от полового партнера .
Если не соблюдены правила стерильности, можно заразиться в тату-салонах, парикмахерских, в косметических кабинетах, во время пирсинга, стоматологических кабинетах.
Источником заражения служат люди с острой или хронической формой гепатита В или носители антигена в крови. Инфицирование происходит двумя путями: естественным и искусственным.
| Естественный | Половой контакт |
| От беременной жнщины к плоду, от кормящей мамы – к младенцу. | |
| Искусственный | Переливание крови |
| Плохо продезинфицированные медицинские инструменты. | |
| Тату-салоны, маникюрные, педикюрные кабинеты и т.п.. | |
| Шприцы наркоманов. |
В группе риска оказываются медицинские работники, имеющие непосредственный контакт с кровью – сотрудники станций переливания, реанимаций, хирургических отделений, неотложной помощи и медицины катастроф.
Один раз в год должны проходить обследование и сдавать анализ на австралийский антиген:
- Страдающие хроническими заболеваниями печени.
- Те, кто периодически делает переливание и доноры.
- Готовящиеся к операции.
- Работники медучреждений, контактирующие с кровью в ходе непосредственной деятельности.
- Имеющие зависимость от наркотиков.
- Члены семьи, особенно половые партнеры вирусоносителей и больных.
- Женщины в период беременности и родов.
- Дети, рожденные от матерей с вирусом гепатита В.
- Люди с патологиями или хроническим заболеваниями печени.
Сотрудники медицинских, детских, социальных учреждений в обязательном порядке проводят плановую вакцинацию от австралийского антигена.
Носитель австралийского антигена является источником заражения, тем более что он долгое время до выявления болезни не испытывает никаких симптомов.
Время активного размножения вирусов, попавших в благоприятную среду, сменяется периодом встраивания структуры вируса в клетки печени, что является причиной развития цирроза.
Вылечившись от гепатита В, пациент все равно может иметь австралийский антиген и служить вирусоносителем.
Заразиться вирусом можно через кровь или при половом контакте. Нередки случаи передачи заболевания от матери к плоду во внутриутробный период или во время родов. У 10% новорожденных обнаруживают вирус гепатита в крови.
Наличие в крови австралийского антигена HBsAg можно определить самостоятельно в домашних условиях. В аптеках продают наборы для экспресс-теста на гепатит Б.
В комплект входят одноразовая игла для прокола пальца, устройство для забора биоматериала – крови, тест-полоски или кассеты и реагент.
Проколов палец иглой, забирают небольшое количество крови, помещают на полоску, добавляют реагент.
По цвету, в которую окрасится тест делают вывод о наличии или отсутствии вируса в крови.
Принцип тестирования похож на анализ крови на сахар, который многие делали в домашних условиях. К набору прилагается инструкция, так что провести тест можно без особого труда и без подготовки сделать расшифровку пробы на австралийский гепатит:
- Одна полоска на тесте говорит о том, что пациет здоров.
- Две полоски – есть вероятность инфицирования и нужно обратиться в медицинское учреждение.
- Иное – тест был проведен неправильно. Требуется повторное тестирование со строгим следованием инструкции.
Положительный результат говорит о наличии вируса и необходимости пройти детальный анализ в специализированных лабораторных условиях.
Для анализа берется венозная кровь. Ее соединяют с реагентом, содержащим антитела. Если антитела вступят во взаимодействие с биоматериалом, то можно с уверенностью сделать вывод о присутствии австралийского антигена. Результат бывает готов через день. Выводы возможны следующие:
- Обследуемый болен. Необходимо срочное лечение.
- Пациент здоров, но является переносчиком вируса.
- Человек перенес гепатит В. В его организме выработан иммунитет.
Именно на обнаружении, качественных и количественных характеристиках австралийского антигена строится диагностика и делается вывод об общей картине заболевания.
Скрытый период на протяжении месяца, острое течение болезни и быстрое распространение вируса делают это заболевание общественно опасным.
Снижают риск заражения несложные меры профилактики:
- Соблюдать личную гигиену. Использовать только индивидуальные гигиенические средства – мочалку, полотенца, зубную щетку, посуду.
- Делать прививки от гепатита – вакцину против австралийского антигена. Первая прививка делается ребенку в первый день жизни.
- Не вести беспорядочную половую жизнь.
- Пользоваться презервативами.
- Не употреблять наркотики.
- Пользоваться только одноразовыми шприцами.
Кроме этого в лечебных учреждениях также строго следят за соблюдением мер профилактики. Доноры обязательно сдают анализ на гепатит В.
В операционной и послеоперационном отделении используют преимущественно одноразовые хирургические инструменты. Приборы многоразового использования подлежат обязательной тщательной стерилизации.
Если даже австралийский антиген обнаружен в крови, и вы больны гепатитом В, не нужно отчаиваться. Болезнь успешно лечится и вырабатывается устойчивый иммунитет.
От заражения не застрахован никто. Гепатит в острой форме вылечивается в 90% случаев. Если диагноз поставлен правильно и назначено соответствующее лечение, организм начинает вырабатывать антитела. Их концентрация постепенно нарастает, и через три месяца наступает выздоровление.
На этом же действии основан принцип вакцинации, когда в организм вводится небольшая доза производных от австралийского антигена. В ответ на деятельность австралийского антигена организм вырабатывает антитела – иммуноглобулины, клетки, которые уничтожают вирус.
Австралийский антиген, входит в состав вируса гепатита В. Он представляет собой белковую оболочку вируса, которая защищает от влияния внешних факторов и отвечает за внедрение в здоровые клетки печени. Австралийский антиген (HBsAg) – это составная часть возбудителя гепатита В.
Навигация по статье
Что такое австралийский антиген?
Впервые ученые обнаружили HBsAg в середине прошлого века в крови аборигенов Австралии, потому ему и дали название австралийский антиген.
Именно он служит маркером того, что человек болен гепатитом В. Открытие и описание антигена сыграло главную роль в диагностике заболевания. Поэтому часто вирусный гепатит В называют австралийским антигеном, хотя это не синонимы.
Печень на 80% состоит из клеток гепатоцитов. Они в здоровом неизмененном состоянии синтезируют белки, углеводы, холестерин, выводят из организма вредные вещества и др.
Антиген гепатита В проникает в гепатоциты. В период встраивания структуры вируса в здоровые клетки происходит мутация. Заражение вирусом гепатита В равноценно гибели печени, если вовремя не начать лечение.
Несмотря на то, что заболевание широко распространено, бороться с ним тяжело. Осложнением гепатита В является цирроз печени и злокачественные опухоли.
Попав в гепатоцит вирус размножается в 100 раз быстрее, чем вирус СПИДа.
Вирус крайне устойчив к факторам внешней среды. Он не погибает под действием высоких и низких температур, ультрафиолетового излучения, выживает в кислотных и щелочных условиях, выдерживает обработку фенолом, формалином, хлорамином, мочевиной.
Беда в том, что обнаружить патологию на клеточном уровне в этот момент невозможно. Вирус выявляется лабораторно только спустя 4 недели после инфицирования. А за это время потенциально опасный человек имеет десятки, а то и сотни контактов.
Как передается?
Опасным источником заражения являются больные гепатитом Б в острой форме, а также носители антигена в крови.
Зная, как передается опасный вирус, можно снизить риск заражения. Основные пути:
- Соприкосновение с кровью вирусоносителя или заболевшего. Это может быть нестерильный шприц, другие медицинские приборы, переливание крови.
- Половой акт с переносчиком австралийского антигена.
- Косметологические, парикмахерские, тату-услуги, когда происходит глубокий контакт с кожей клиентов.
Определяют присутствие вируса по составу крови, мочи, грудного молока или спермы.
Поэтому каждый должен строго соблюдать правила бытовой гигиены– не пользоваться чужими моющими средствами, зубными щетками, бритвенными принадлежностями, шприцами, носовыми платками.
Где можно заразиться австралийским антигеном?
Заражение австралийским антигеном происходит естественным и искусственным путем.
| Естественный | От беременной женщины вирус передается плоду. Ребенок рождается инфицированным. |
| Во время грудного вскармливания от кормилицы к младенцу. | |
| При половом акте. | |
| Искусственный | Донорство, трансплантация органов. |
| Нестерильные медицинские инструменты. | |
| Многоразовое использование шприцов при употреблении наркотиков. | |
| Парикмахерские, маникюр, педикюр, пирсинг, татуировки. | |
| Иглоукалывание, стоматология. |
Группы риска
Находятся под угрозой и чаще заражаются люди, имеющие регулярный прямой контакт с больными и кровью, это работники:
- станций переливания крови;
- операционных;
- хирургии;
- отделений интенсивной терапии;
- исследовательских лабораторий;
- медицины чрезвычайных ситуаций и катастроф;
- бригад скорой помощи;
- патологоанатомы.
В группу риска входят люди, чья профессиональная деятельность связана с медициной, а также находящиеся в условиях, способствующих попаданию ДНК вируса в организм:
- пациенты с хроническими заболеваниями и патологиями печени;
- доноры и акцепторы крови;
- перенесшие операцию или открытые травмы;
- медицинские работники, имеющие контакт с кровью;
- наркозависимые;
- беременные женщины;
- младенцы, зачатые родителями с вирусом гепатита В, перенесшие болезнь в утробе матери.
- совместно проживающие с больным или вирусоносителем – члены семей, сексуальные партнеры.
Людям группы риска необходимо проходить регулярное обследование. Работники медицинских, социальных и детских учреждений делают плановые прививки от гепатита.
Носительство антигена
Число носителей австралийского антигена в мире постоянно растет. За десять лет количество заболевших увеличилось втрое. В России на 1000 человек приходится 5 инфицированных.
Это связано с тем, что многие принципиально избегают профилактических прививок в младенческом и взрослом возрасте, создавая потенциальную угрозу для себя и окружающих.
Особенность австралийского антигена в том, что его довольно долго невозможно выявить. Встраиваясь в гепатоциты, он вызывает мутацию клеток печени, но не всегда и не сразу его удается быстро обнаружить.
Специфических симптомов вируса в организме человека не существует. Вывод о заболевании строится по совокупности признаков общего недомогания, либо, когда болезнь прогрессирует или вошла в стадию хронических необратимых процессов разрушения печени (цирроз печени или рак).
Многие даже не подозревают, что являются скрытыми источниками опасного заболевания. Латентно процесс протекает от 2,5 до 6 месяцев.
Даже после лечения больного гепатитом В и достижения результата, австралийский антиген остается в организме и представляет угрозу для здоровья окружающих.
Расшифровка анализа на австралийский антиген
Простейшее обследование на австралийский антиген можно пройти даже у себя дома. В аптечной розничной сети продаются специальные экспресс-тесты.
В комплект входят:
- стерильная игла-прокалыватель;
- устройство для забора крови;
- тестирующее устройство;
- реагент.
Механизм действия аналогичен процедуре проверки крови на содержание сахара у диабетиков в домашних условиях и доступен каждому. К каждому набору приложена подробная инструкция, следуя которой, невозможно ошибиться.
Алгоритм действий такой:
- Палец прокалывают иглой.
- Набирают немного крови в приемник.
- Переносят на тест.
- Добавляют реагент.
- По цвету, получившемуся под воздействием реагента, делают вывод.
Встречаются варианты, когда тест-полоска опускается в раствор реагента. По истечении 15 минут на ней должна появиться одна полоска – нет Гепатита В, либо две, если австралийский антиген обнаружен.
Если домашний тест выдал признаки заражения, необходимо обратиться в клинику для детального обследования.
Анализ крови проводят в лаборатории. Если начинается взаимодействие антител с кровью, это означает, что в ней содержится HBsAg.
Для окончательной расшифровки потребуются сутки. Оценить результат может только лечащий врач.
Впоследствии потребуется ультразвуковое обследование, которое позволит судить о структурных изменениях в печени. Для точной постановки диагноза во избежание погрешности врачи рекомендуют пройти анализ повторно. Возможно обращение в другую клинику и лабораторию.
Профилактика заражения
- Тщательный анализ крови доноров перед сдачей.
- Стерилизация многоразовых медицинских и косметологических инструментов, по возможности замена одноразовыми.
- Исключение беспорядочных половых связей, контактов с наркозависимыми или больными гепатитом.
- Соблюдение правил личной гигиены.
- Периодическое медицинское обследование на наличие австралийского антигена людей из группы риска.
Большую роль в профилактике заболевания играет вакцина против австралийского антигена. Ее вводят младенцам в первые сутки после рождения.
При проникновении антигена в кровь естественный иммунитет вырабатывает антитела, устойчивые к вирусу. На этом принципе основано действие вакцины, содержащей мертвые, ослабленные или генномодифицированные антигены. Сами по себе они не опасны и не могут вызвать заражение, но содержатся в достаточном количестве, чтобы выработать устойчивость к заболеванию.
Обязательную вакцинацию проходят воспитанники детских домов, сотрудники социальных учреждений, медики, контактирующие с больными гепатитом, кровью, донорскими материалами, лаборанты исследовательских клиник и другие.
Врачи категорически не рекомендуют отказываться от плановых прививок в детском и взрослом возрасте.
Читайте также:


